Г.Р.Табеева
ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России
Мигрень – частое заболевание, которым страдают около 18% женщин и 9% мужчин в популяции. Несмотря на эпизодический характер проявлений, мигрень представляет собой хроническое страдание и является серьезной причиной нарушения качества жизни пациентов. По данным масштабного исследования Всемирной организации здравоохранения Global Burden of the Diseases in Europe, среди самых частых причин нарушения повседневного функционирования мигрень занимает 19-е место, а по уровню дезадаптации в связи с тяжелыми приступами – 7-е. В целом для мигрени в отличие от других форм головных болей характерны высокая интенсивность боли и наличие множества сопровождающих симптомов, с чем и связано ограничение физического, психического и эмоционального функционирования, как в приступе, так и в межприступный период. Так, 76% пациентов с мигренью беспокоятся, что будут страдать от мигреней всю оставшуюся жизнь, а 37% испытывают постоянное напряжение в ожидании возникновения приступа. Многие из них отказываются из-за этого от развлечений, путешествий и даже не выезжают из дома одни. Только 43% пациентов считают, что они полностью восстанавливаются между приступами. Углубленный анализ жалоб пациентов показывает, что даже во время свободных от головной боли периодов большинство из них испытывают множество субъективных симптомов, которые мешают им чувствовать себя здоровыми. Тревога и ожидание последующей мигренозной атаки (интериктальная тревога) заставляют многих пациентов с мигренью принимать противоболевые препараты до появления каких-либо признаков надвигающегося приступа, что в результате ведет к избыточному потреблению лекарственных средств. Фобии избегания любой активности из-за страха головной боли (цефалалгофобия) является одной из самых характерных особенностей этих больных.
Между тем наиболее тяжелым проявлением мигрени являются собственно приступы головной боли, во время которых пациенты испытывают крайнюю степень дезадаптации. Более чем 1/2 (52,3%) пациентов с мигренью отмечают, что вынуждены пребывать в постели во время приступа. У большинства больных приступы мигрени длятся либо 4–24 ч (33,2%), либо 24–72 ч (41%). При этом темп нарастания головной боли может быть разным. Так, у 51% пациентов боль достигает максимума через 10–60 мин, у 25% – через 60–120 мин. Фотофобия обычно возникает раньше других проявлений приступа, вслед за ней появляется фонофобия. Тошноту в приступе мигрени отмечают 91,7% больных, причем чаще она совпадает с началом головной боли и имеет ту же динамику. Наличие рвоты не коррелирует с выраженностью тошноты, возникает, как правило, на высоте головной боли и вопреки распространенному мнению не всегда свидетельствует о завершении приступа.
Все эти разнообразные проявления приходится учитывать при выборе средства для купирования мигренозной головной боли. Особого внимания заслуживает рассмотрение особенностей сроков купирования головной боли при применении специфических антимигренозных средств (триптанов) при разных темпах нарастания головной боли в приступе мигрени. Известно, что в процессе прогрессирования мигренозной атаки при развитии центральной сенситизации эффективность триптанов снижается. Так, при отсутствии симптомов центральной сенситиации мигренозный приступ эффективно купируется как при раннем, так и при позднем назначении препаратов в 93% случаев, а при развитии аллодинии эффективность купирования снижается до 15%. В этих условиях даже при облегчении головной боли у 78% пациентов отмечается ее возврат в течение 24 ч после самопроизвольного разрешения приступа.
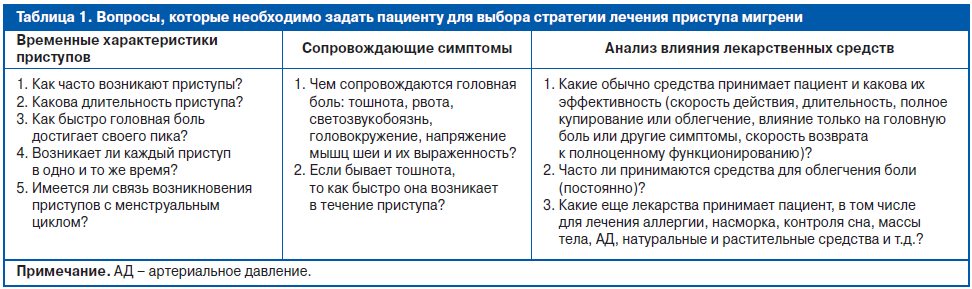
Выбор терапевтической тактики купирования приступов мигрени зависит от профиля пациента, характеристик, собственно приступов и предпочтений пациента. Для выявления всех клинических особенностей, учет которых необходим для оптимального выбора стратегии терапии приступа, необходимо задать пациенту ряд вопросов (табл. 1).
Традиционно средства для купирования головной боли при мигрени в зависимости от механизмов действия подразделяются на две категории: специфические и неспецифические.
Неспецифическая терапия
К неспецифическим средствам приступов мигрени относят группы лекарственных препаратов, которые традиционно используются для облегчения любой боли и в соответствии с клинической практикой показали способность облегчать в том числе и мигренозную головную болью. К этим средствам относят препараты нескольких фармакологических групп (табл. 2).
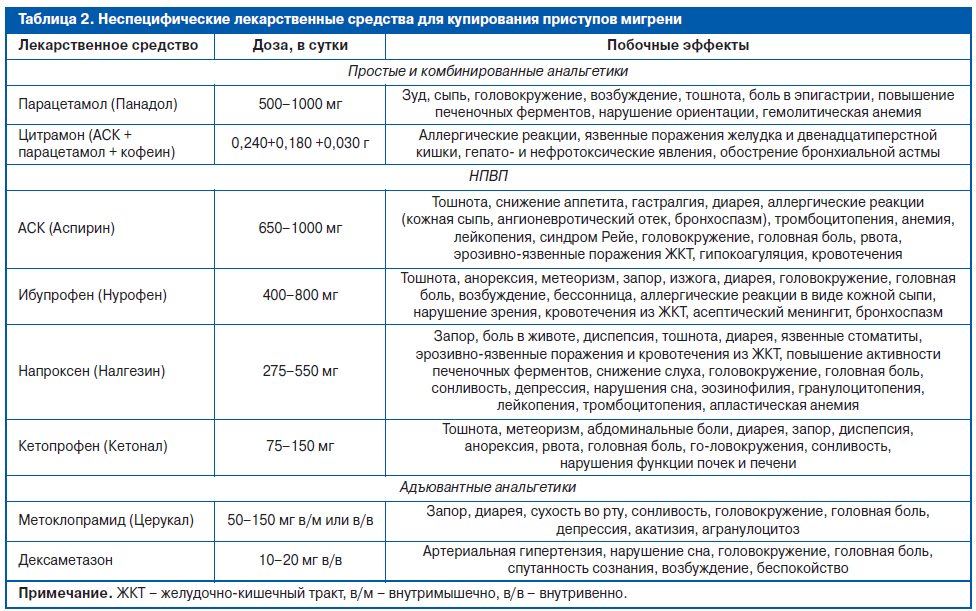
Простые и комбинированные анальгетики могут использоваться для легких и умеренных приступов, которые не сопровождаются тошнотой или рвотой. Раннее применение этих средств в приступе в целом характеризуется более выраженной эффективностью и позволяет облегчить боль до развития симптомов тошноты и рвоты, которые затрудняют прием любых пероральных средств. Однако их использование должно быть жестко регламентировано из-за риска развития злоупотребления. Ацетаминофен в виде монотерапии не отличается высокой эффективностью при мигрени, однако применяется с успехом в комбинации с ацетилсалициловой кислотой (АСК) и кофеином (цитрамон). Сходной эффективностью при мигрени также обладает АСК. Благодаря доступности и цене АСК и ацетаминофен являются наиболее часто используемыми препаратами для купирования приступов мигрени. Их применение оправдано при легких по интенсивности приступах головной боли. Они не обладают высокой эффективностью в купировании сопровождающих головную боль симптомов, и их эффективность может быть повышена при одновременном приеме с противорвотными средствами (например, 10 мг метоклопрамида).
Комбинированные анальгетики парацетамол/АСК/кофеин (цитрамон) являются эффективными, недорогими и доступными безрецептурными средствами, которые лишены большинства сосудистых системных эффектов, зачастую ограничивающих использование триптанов у некоторых категорий больных. Применение комбинированных анальгетиков при мигрени демонстрирует хорошую эффективность в купировании головной боли. Использование в комбинированных препаратах кофеина связано с его собственной анальгетической активностью, вазоконстрикторным действием и способностью потенцировать действие других анальгетиков. Однако частое использование комбинированных анальгетиков характеризуется необходимостью со временем повышать дозы и риском развития лекарственной зависимости.
Нестероидные противовоспалительные препараты (НПВП) являются средствами 1-й линии для лечения легкой и умеренной мигрени или тяжелых приступов, которые отвечают на эти препараты. Метаанализ исследований эффективности ибупрофена (Нурофен) для лечения умеренных и тяжелых приступов мигрени, проведенный в 2007 г., показал, что дозы 200 и 400 мг эффективны для короткого облегчения боли. Доза 400 мг также помогает облегчить фотофобию и фонофобию. Сравнительные исследования ибупрофена, напроксена и кетопрофена демонстрируют их схожую эффективность при мигрени. Кеторолак в парентеральной форме благодаря быстроте обезболивающего действия часто используется в практике неотложной помощи и его считают эффективным в снижении головных болей уже в течение 1 ч после инъекции. Достоинством перечисленных представителей НПВП является редкость развития рикошетных головных болей даже при частом их применении. Однако отчетливого влияния на сопровождающие симптомы у этих препаратов не наблюдается.
Кортикостероидная терапия (дексаметазон) может быть методом выбора для пациентов с мигренозным статусом (тяжелые, продолжительные приступы мигрени, которые могут длиться до 1 нед), хотя специальных рандомизированных исследований его эффективности не проводилось. В основном дексаметазон в парентеральной форме (внутривенно) используется как адъювантная терапия мигрени в практике неотложной помощи. В некоторых случаях применяют лидокаин в интраназальной форме, он отличается быстрым действием и может быть полезным в случаях быстрого развития боли или при совместном применении с другими анальгетиками.
Адъювантные анальгетики используются для лечения сопровождающих мигренозную боль симптомов и обеспечивают эффекты дополнительного обезболивания. Хотя метоклопрамид рекомендуют как самостоятельное средство в лечении мигренозной головной боли, его основное использование – это купирование сопровождающей тошноты и улучшение желудочной моторики, которая часто нарушена во время мигренозных приступов. Метаанализ 13 рандомизированных контролируемых исследований показал высокую эффективность внутривенного применения метоклопрамида, что позволило рекомендовать его как средство 1-й линии в лечении мигрени в неотложной практике. Принимая во внимание высокий потенциал развития рикошетных головных болей и лекарственной зависимости у больных с мигренью, антиэметики представляют хорошую альтернативу другим симптоматическим средствам.
Специфическое лечение
К специфическим средствам лечения приступов мигрени относят производные спорыньи и триптаны.
Производные спорыньи (эрготамин и его дериваты) являются старым и хорошо изученным классом антимигренозных средств. В настоящее время их применение существенно ограничено из-за способности вызывать медикаментозно-индуцированные головные боли, многочисленные побочные эффекты, из-за плохой абсорбции и негативного влияния на средства профилактической терапии мигрени.
Тем не менее в некоторых случаях использование производных спорыньи (эрготамина и дигидроэрготамина) является оправданным. Эффективность эрготамина зависит от сроков его применения в течение приступа мигрени. Так, была показана эффективность значительно выше в случаях приема препарата при первых признаках боли по сравнению с поздним применением при развитии всех болевых и неболевых проявлений приступа. Достаточно часто пациенты используют пероральные комбинации эрготамина и кофеина (Кафергот). Предположительно комбинированные лекарства, содержащие эрготамин и его производные, имеют меньше побочных эффектов, чем чистый эрготамин. Дигидроэрготамин, полусинтетический алкалоид спорыньи и неселективный агонист 5-HT1-рецепторов, считается оптимальным выбором купирования тяжелых приступов мигрени. Как и эрготамин, дигидроэрготамин имеет окситоксические свойства, препятствующие его использованию при беременности. Из-за способности вызывать периферическую вазоконстрикцию все алкалоиды спорыньи не могут использоваться систематически. Производные спорыньи, зарегистрированные в Российской Федерации, представлены в табл. 3.
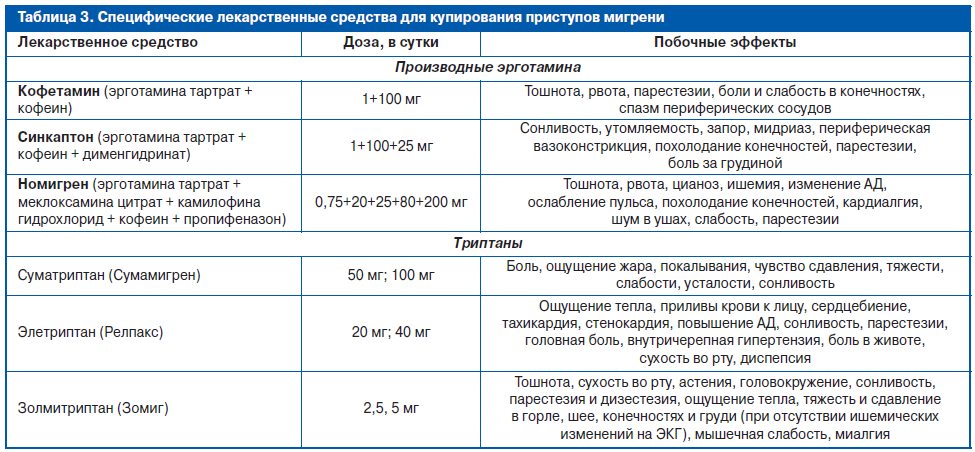
Триптаны (селективные агонисты 5-НТ1B/1D-рецепторов) являются современным классом антимигренозных средств, которые хорошо изучены в клинико-экспериментальных исследованиях и одновременно имеют большой опыт клинического применения. Триптаны обычно используются для лечения умеренных и тяжелых приступов мигрени или любых приступов, которые не отвечают на анальгетики и НПВП. Существуют разные подходы для выбора средства купирования мигренозных головных болей. При ступенчатом подходе пациенты с острыми приступами исходно лечатся наиболее безопасными менее дорогими средствами, только когда первоначальная терапия «не работает», в дальнейшем начинают использовать специфические антимигренозные средства, такие как триптаны. «Стратифицированный» подход, напротив, предполагает выбор лекарственного средства, основанный на тяжести дезадаптации вследствие приступов головной боли. В соответствии с таким подходом предлагается пациентам с умеренной и тяжелой дезадаптацией сразу использовать триптаны, что значительно сокращает сроки купирования головной боли и повышает общую эффективность лечения.
Триптаны как класс обычно обладают хорошей переносимостью. Противопоказания к их использованию включают перенесенные ишемические сосудистые состояния, наличие зарегистрированного коронарного заболевания, неконтролируемую гипертензию или другие кардиоваскулярные заболевания. Между тем «стеснение» в груди отмечают 3–5% пациентов, использующих пероральные триптаны. Причем эти ощущения не ассоциированы с электрокардиографическими изменениями и скорее не носят ишемический характер. Длительные наблюдения за 12 339 пациентами с мигренью без признаков ишемической болезни сердца выявили 36 случаев кардиальных событий, только два из которых произошли в пределах 24-часового интервала, когда применялись триптаны. Тем не менее, если у пациентов, принимающих триптаны, развиваются описанные ощущения в области груди, препараты должны быть отменены с последующим кардиологическим обследованием пациента. Триптаны также противопоказаны пациентам, принимающим ингибиторы моноаминоксидазы. Комбинирование триптанов с селективными игибиторами обратного захвата серотонина нежелательно, поскольку может привести к развитию серотонинового синдрома, хотя истинная его частота у этих больных неизвестна. В 2006 г. Управлением по контролю пищевых продуктов и лекарств в США за 5 лет опубликовано всего 29 случаев серотонинового синдрома, хотя почти 700 тыс. пациентов каждый год используют одновременно и триптаны. Однако исходя из специфических механизмов действия данных препаратов следует использовать эти комбинации с предосторожностью и не превышать терапевтические дозы.
В настоящее время существует семь представителей агонистов 5-НТ1B/1D-рецепторов (представители, зарегистрированные в РФ, представлены в табл. 3). Кохрановский обзор показал сходную эффективность и переносимость всех триптанов, но отдельные пациенты могут отвечать на один триптан лучше, чем на другие. Несмотря на то что все представители триптанов сходны по многим характеристикам, они значительно различаются по времени достижения пика концентрации в крови и периода полужизни. Подкожные инъекции суматриптана достигают пика концентрации быстрее, чем любые другие специфические средства (примерно через 15 мин), и, как показано в специальных исследованиях, эффективны у 70–82% пациентов. В течение последних 20 лет проведено огромное количество клинических исследований, посвященных изучению эффективности и безопасности суматриптана. Применение суматриптана позволяет эффективно купировать две из трех мигренозных атак. Показатель обезболивающего эффекта через 2 ч после приема препарата перорально дозы 100 мг составляет 22–34%, для назального спрея 10 мг – 47–61% и для подкожного введения 6 мг – 52–56%. Суматриптан является эффективным средством и с точки зрения предотвращения возврата головной боли в том же приступе мигрени, что на 34% превышает эффект плацебо. До настоящего времени суматриптан благодаря изученности клинических эффектов является «золотым стандартом» специфической терапии приступов мигрени, с которым сравнивают эффективность изучаемых средств.
На основании клинических наблюдений высказано предположение, что длительный период полужизни предотвращает возврат головной боли при эффективном купировании в том же приступе мигрени. Если при применении любого триптана возникает возврат головной боли, то это происходит в пределах 8–12 ч после приема средства и может облегчаться приемом 2-й дозы препарата. Другим важным наблюдением клиницистов является важность того, что пациенты перед тем как выяснить истинную эффективность лекарственного средства должны испробовать его для купирования головной боли, по крайней мере в трех последовательных приступах. В-третьих, в случаях, когда один триптан неэффективен, следует испытать другой триптан, поскольку даже при сходстве фармакокинетических профилей их клиническая эффективность неидентична. В-четвертых, в случаях длительных приступов и недостаточной эффективности триптана можно применять их комбинации с НПВП. Например, комбинации суматриптана и напроксена обеспечивают более эффективное облегчение боли в сравнении с эффектами отдельных компонентов. Пациенты могут принимать триптаны и НПВП как последовательно, так и одновременно.
Многие женщины с мигренью указывают на учащение приступов или исключительное возникновение их в период менструации. Известно, что приступы менструальной мигрени являются более тяжелыми по сравнению с приступами, возникающими в другие дни цикла. Тем не менее использование триптанов также является эффективным в купировании приступов менструальной мигрени у большинства больных.
Результаты исследования
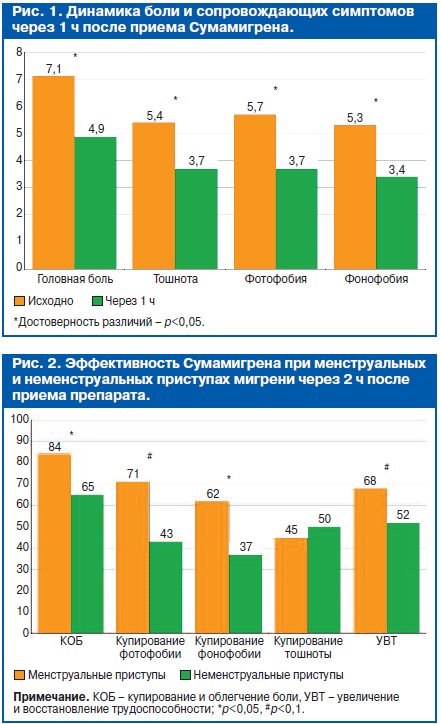
На базе двух клинических центров (Первый МГМУ им. И.М.Сеченова, СПбГМУ им. И.П.Павлова) было проведено исследование особенностей применения препарата Сумамигрен (суматриптан) для купирования приступов мигрени в трех мигренозных приступах у 30 пациентов (90 приступов), средний возраст которых был 39,4±10,5 года. В исследуемой группе достоверное уменьшение головной боли и сопутствующих симптомов (тошнота, фотофобия, фонофобия) отмечалось уже через 1 ч после приема препарата Сумамигрен. Так, головная боль уменьшалась от 7,1±1,7 до 4,9±2,1 балла, тошнота – от 5,4±2,7 до 3,7±2,1, фотофобия – от 5,7±2.3 до 3,.7±1,7, фонофобия – от 5,3±2,3 до 3,4±2,2 балла (p<0,05). Интенсивность головной боли с сопутствующей симптоматикой также достоверно снижалась через 2 и 6 ч после приема Сумамигрена: через 2 ч интенсивность цефалгии составила 2,7±1,3 балла, а через 6 ч – 1,3±1,4 (рис. 1).
У большинства пациентов (16 человек; 53,3%) препарат был эффективен в двух приступах из трех, у 26,7% – во всех трех приступах, у 1,3% – не был эффективен ни в одном из приступов, у 6,7% – в одном приступе из трех. Проводился сравнительный анализ подгрупп, в которых Сумамигрен был эффективен в трех приступах и неэффективен. Выявлено, что пациенты, для которых Сумамигрен оказался эффективным, характеризовались меньшей скоростью нарастания интенсивности головной боли (160,0±83,4 мин) по сравнению с пациентами, для которых Сумамигрен оказался неэффективен (27,5±12,6 мин); p<0,05. При раннем назначении Сумамигрена отмечается достоверно меньший процент возврата головной боли. Так, если в целом по группе возврат головной боли отмечался в 13,3% случаев, то при раннем назначении триптана этот показатель составил 7,8%, а при позднем – 20,5%. Головные боли при возврате приступа характеризовались меньшей интенсивностью, чем в основном приступе (5,2±1,6 балла по визуальной аналоговой шкале), а также реже сопровождались сопутствующими симптомами.
В проспективном исследовании с использованием дневников головной боли проведено сравнение клинических проявлений, степени нарушения трудоспособности и эффективности купирующей терапии Сумамигреном (суматриптаном) при менструальных и неменструальных приступах мигрени у 27 женщин в возрасте 35±1,7 года с установленным диагнозом «менструально-ассоциированная мигрень». Пациентки использовали препарат Сумамигрен (суматриптан) для купирования от 2 до 4 мигренозных приступов (как менструальных, так и неменструальных). Таким образом, всего у 27 женщин было проанализировано 90 приступов (38 менструальных и 52 неменструальных). В начале исследования пациентки заполняли опросники HALT (оценка степени нетрудоспособности, связанной с головной болью), HIT-6 (оценка влияния головной боли на жизнь) и MVQ (мигрень-специфический опросник качества жизни).
Сравнение эффективности купирования Сумамигреном менструальных и неменструальных приступов мигрени показало сопоставимый эффект препарата. Однако через 2 ч после его приема облегчение и купирование боли достоверно чаще отмечались при менструальных приступах (84%), чем при неменструальных (65%); р<0,05. Купирование фонофобии через 2 ч также достоверно чаще отмечалось при менструальных приступах (62%), чем при неменструальных (37%); р<0,05. Купирование фотофобии через 2 ч отмечалось чаще при менструальных приступах (71%), чем при неменструальных (43%); рис. 2.
Через 2 ч после приема Сумамигрена улучшалась и полностью восстанавливалась трудоспособность чаще при менструальных приступах (68%), чем при неменструальных (52%), однако эти различия не достигали степени статистической достоверности (р=0,08). Через 24 ч после приема Сумамигрена улучшалась и полностью восстанавливалась трудоспособность чаще при неменструальных приступах (91%), чем при менструальных (79%).

В целом исследование продемонстрировало, что эффект Сумамигрена был сопоставим при обоих типах приступов с некоторым преобладанием этих эффектов в группе пациенток с менструальной мигренью. Таким образом, учитывая, что Сумамигрен быстро и эффективно купирует не только мигренозную головную боль, но и сопутствующие симптомы (тошноту, рвоту, фотофобию, фонофобию), а также обладает высокой эффективностью при разных типах приступов, темпах нарастания боли и сопутствующих симптомов, он может быть рекомендован самому широкому кругу пациентов с мигренью.
Список использованной литературы находится в редакции.





