М.Е.Стаценко, С.В.Туркина, Н.Н.Шилина
ГБОУ ВПО Волгоградский государственный медицинский университет Минздрава России
Представлены данные об особенностях структурно-функционального состояния печени у пациентов с хронической сердечной недостаточностью (ХСН) ишемического генеза и сахарным диабетом типа 2 (СД типа 2).
Продемонстрированы дополнительные возможности органопротективной (гепато-, кардиопротективной) терапии таурином в составе комбинированной терапии пациентов с ХСН и СД типа 2.
Отмечены дополнительные гипогликемизирующие, липидснижающие возможности таурина, положительное влияние на выраженность инсулинорезистентности.
Ключевые слова:
хроническая сердечная недостаточность, сахарный диабет типа 2, таурин, структурно-функциональное состояние печени, углеводный и липидный обмен, инсулинорезистентность, маркеры фиброза.
mestatsenko@rambler.ru
Для цитирования: Стаценко М.Е., Туркина С.В., Шилина Н.Н. Поражение печени у больных с хронической сердечной недостаточностью ишемического генеза и сахарным диабетом типа 2 – коварный тандем: возможности дополнительной органопротективной терапии. Consilium Medicum. 2016; 18 (5):
Liver damage in patients with ischemic chronic heart and type 2 diabetes – a treacherous tandem: possible additional organoprotective therapy
M.E.Statsenkо, S.V.Turkina, N.N.Shilina
Volgograd State Medical University of Ministry of Health of the Russian Federation.
The presented data on the structure and functional state of the liver in patients with ischemic chronic heart failure (CHF) and type 2 diabetes.
Showcased additional opportunities organoprotective (hepato-, cardioprotective) taurine therapy in combination therapy in patients with CHF and type 2 diabetes.
Noted additional hypoglycemic, lipid-lowering capabilities of taurine, a positive effect on the severity of insulin resistance.
Key words: chronic heart failure, type 2 diabetes, taurine, structural-functional state of the liver, carbohydrate and lipid metabolism, insulin resistance, fibrosis markers.
mestatsenko@rambler.ru
For citation: Statsenkо M.E., Turkina S.V., Shilina N.N. Liver damage in patients with ischemic chronic heart and type 2 diabetes – a treacherous tandem: possible additional organoprotective therapy. Consilium Medicum. 2016; 18 (5):
Во всем мире отмечается экспоненциальный рост числа пациентов с хронической сердечной недостаточностью (ХСН) и сахарным диабетом (СД) типа 2 в популяции. До 40% больных, госпитализированных по поводу ХСН ишемического генеза, страдают СД типа 2 [1]. Присутствие у больных с ХСН и СД специфических метаболических, нейрогормональных и структурных изменений способствует формированию худшего прогноза у этой категории пациентов по сравнению с больными без СД типа 2 [2, 3].
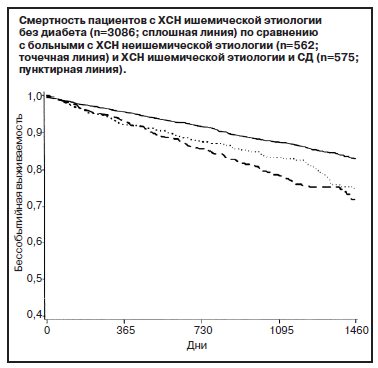
Поражение печени у пациентов с ХСН и СД типа 2 встречается практически в 100% случаев, что связано, с одной стороны, с формированием ишемической гепатопатии, с другой – присутствием неалкогольной жировой болезни печени (НАЖБП) у этой категории больных. При этом значимо ухудшается прогноз течения обоих заболеваний. Показано, что у пациентов с ХСН и фракцией выброса (ФВ) более 50%, имеющих нарушения функционального состояния печени, повышение уровня общего и прямого билирубина, низкий уровень альбумина определены как независимые факторы риска смерти от ХСН в ближайшие 3 года [4]. Присутствие НАЖБП коррелирует с риском развития дисфункции левого желудочка (ЛЖ), гипертрофических изменений, СН и частоты встречаемости аритмических осложнений (фибрилляции предсердий) [5]. М.Ekstedt и соавт. (2006 г.) показали, что 14-летний риск смерти от сердечно-сосудистых заболеваний) у пациентов с неалкогольным стеатогепатитом был вдвое выше, чем в общей популяции [6], а наличие фиброза печени у пациентов с НАЖБП (по данным расчета индекса фиброза печени NFS, коррелирует с кардиоваскулярным риском по данным оценки Framingham Risk Score [7] и смертностью, как общей, так и в связи с кардиоваскулярными событиями [8]. При этом процессы развития фиброзных изменений в печени и сердце в этой коморбидной ситуации могут протекать параллельно [9]. Метаанализ исследования SOLVD показал, что смертность больных с ХСН ишемической этиологии без СД была достоверно ниже по сравнению с пациентами с ХСН неишемической этиологии и ХСН ишемической этиологии и СД (см. рисунок) [10].
Оптимизация терапии как ХСН, так и осложнений СД типа 2 продолжает оставаться важнейшей проблемой современной кардиологии. Часто, даже при назначении комбинации препаратов основных рекомендованных классов, не удается достичь должного результата, что послужило основанием для поиска новых лекарственных средств, обладающих выраженной активностью на метаболическом уровне, – препараты с антигипоксантной и антиоксидантной фармакологической направленностью, относящиеся к корректорам метаболизма или цитопротекторам. Среди них особый интерес представляет сульфоаминокислота таурин, играющая роль естественного антагониста кальция в кардиомиоците [11], физиологического ингибитора ангиотензина II [12], эндотелиотропного средства, положительно влияющего на реактивность сосудов, эндотелиальной апоптоз, выраженность окислительного стресса и воспаления, связанных в первую очередь с диабетом [13, 14]. Кроме того, в эксперименте таурин продемонстрировал гепатопротекторные свойства при НАЖБП [15], экспериментальном стеатозе печени [16], фиброзе печени [17], СД и его осложнениях [18, 19].
Целью нашего исследования стали выявление особенностей структурно-функционального состояния печени у пациентов с ХСН и СД типа 2, а также изучение влияния таурина в составе терапии ХСН и СД типа 2 на структурно-функциональное состояние печени, инсулинорезистентность (ИР), углеводный и липидный обмены.
Материалы и методы
В исследовании приняли участие 210 пациентов обоего пола, которые перенесли инфаркт миокарда (ИМ) от 1 до 12 мес, с ХСН I–III функциональных классов (ФК) по классификации Общества специалистов по сердечной недостаточности – ОССН (2002 г.) и СД типа 2. Критериями исключения из исследования были: ХСН IV ФК; неконтролируемая злокачественная артериальная гипертензия (АГ); прогрессирующая стенокардия; состояние после аортокоронарного шунтирования и стентирования; гемодинамически значимые пороки сердца и нарушения ритма; СД типа 1; ожирение 3-й степени; тяжелые заболевания эндокринной системы помимо СД; терапия инсулином, клинически выраженная печеночная и почечная недостаточность; зависимость от алкоголя (прием алкоголя более 30 г/сут); любые другие заболевания, которые могли повлиять на результаты исследования. Протокол исследования одобрен Региональным этическим комитетом. Терапия ХСН проводилась в соответствии с Национальными рекомендациями ОССН, Российского кардиологического общества и Российского научного медицинского общества терапевтов по диагностике и лечению ХСН (4-й пересмотр) [20]. Медикаментозное лечение СД типа 2 соответствовало Алгоритмам специализированной медицинской помощи больным СД [21]. На I этапе исследования все пациенты были распределены методом простой рандомизации в группы по 70 человек: 1-ю (контрольную) группу со ставили больные с ХСН без СД, получающие терапию по поводу СН; 2 и 3-я группы были представлены пациентами с ХСН и СД типа 2, принимающими препараты базисной терапии ХСН и сахароснижающую терапию (метформин и/или глибенкламид); кроме того, в 3-й группе больные дополнительно к основному лечению ХСН и СД получали таурин (ДибикорR, «Пик-Фарма», Россия) в дозе 500 мг 2 раза в сутки. Средние дозы препаратов, применяемых для терапии ХСН и СД типа 2, статистически достоверно не различались между группами. Группы не имели достоверных различий по возрасту, половому составу, тяжести СД, перенесенному ИМ и тяжести ХСН (табл. 1).
Для решения поставленных задач проводили клиническое обследование пациентов с определением ФК ХСН по тесту 6-минутной ходьбы. Для оценки выраженности проявлений ХСН определяли уровень Nt-proBNP (мозгового натрийуретического пропептида) методом иммуноферментного анализа (ИФА) на биохимическом анализаторе Liasys-2 («AMS», Италия).
Эхокардиографическое (ЭхоКГ) исследование для изучения структурно-функционального состояния миокарда и центральной гемодинамики выполнены на аппарате Siemens Sonoline G50 (Германия). Основные структурные и функциональные параметры сердца были рассчитаны в соответствии с рекомендациями по количественной оценке структуры и функций камер сердца. ФВ определялась по Симпсону.
Состояние углеводного обмена изучали по уровню глюкозы крови натощак (исследовали с помощью наборов фирмы «Lachema», Чехия, унифицированным колориметрическим глюкозооксидазным методом), базальный инсулин определяли методом ИФА на иммуноферментном анализаторе «Униплан» («Пикон», Россия), гликированный гемоглобин (HbA1c) – методом боратного аффинного анализа на анализаторе NycoCard Reader II («Axis-Shield РоС AS», Норвегия). Рассчитывали индекс HOMA-IR – Homeostasis Model of Assessment Insulin Resistance (ИР). Для оценки состояния липидного обмена крови на биохимическом анализаторе Liasys-2 определяли уровни общего холестерина (ХС), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП), липопротеидов высокой плотности, индекс атерогенности. Для исследования функционального состояния печени изучали активность аланин- (АЛТ) и аспартатаминотрансферазы (ACT), щелочной фосфатазы (ЩФ) и g-глутамилтранспептидазы (ГГТП), уровни общего белка, альбумина, общего билирубина, показатель тимоловой пробы и протромбиновый индекс (ПТИ) в сыворотке крови по общепринятым методикам на биохимическом анализаторе Liasys-2. Рассчитывали индекс стеатоза [22] и фиброза печени [23]. Лабораторная оценка выраженности процессов фиброзообразования проводилась путем определения в крови содержания коллагена 4-го типа, маркера синтеза коллагена 1-го типа и маркера угнетения деградации коллагена (тканевой ингибитор матриксной металлопротеиназы 1-го типа – ТИМП-I) при помощи иммуноферментного анализа («R&D Systems», США, Канада).
Статистическая обработка результатов была проведена с использованием функций Microsoft Excel 2010 и пакета статистических программ Statistica 6.0. Были применены методы параметрической и непараметрической статистики. Вычислены средние значения исследуемых величин (М) и ошибка средней величины (m) для каждого показателя. Достоверность различий между данными, полученными в исследуемых группах, оценивали с использованием t-критерия Стьюдента. Статистически значимым считали отклонение при p<0,05.
Результаты исследования и обсуждение
При оценке показателей структурно-функционального состояния печени у обследуемых пациентов были выявлены следующие особенности (табл. 2).
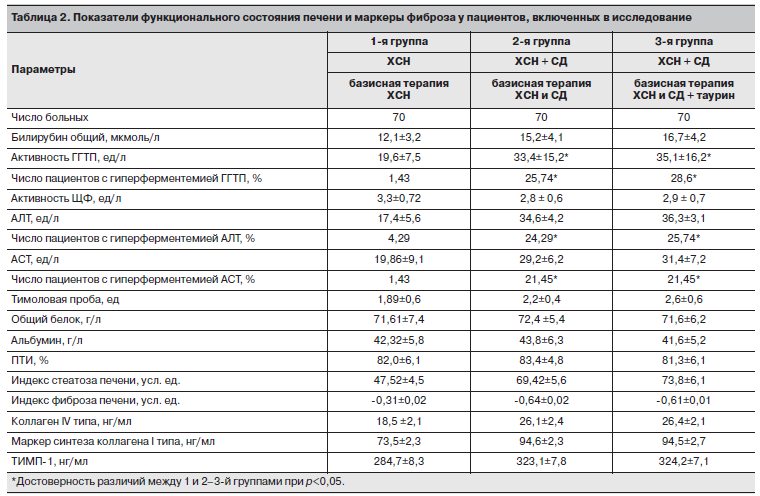
Обращает на себя внимание, что в группах пациентов с ХСН и СД типа 2 отмечены достоверно более высокие показатели уровня ГГТП (19,6±7,5 ед/л vs 33,4±15,2 ед/л и 35,1±16,2 ед/л в 1, 2 и 3-й группах соответственно).
Несмотря на то что уровень активности ГГТП как во 2 и 3-й, так и контрольной группе не отличался от нормальных значений, повышенный уровень активности ГГТП (более 49 ед/л для мужчин и более 32 ед/л для женщин) был выявлен у 25,74% пациентов с ХСН + СД и только у 1,43% больных 1-й группы (р1,2-3<0,05).
Активность ферментов цитолиза АЛТ и АСТ во всех обследуемых группах не превышала нормальных показателей. Однако активность АЛТ во 2 и 3-й группах была статистически значимо выше, чем в контрольной: во 2 и 3-й группах – 34,6±4,2 и 36,3±3,1 ед/л, соответственно, vs 17,4±5,6 ед/л в контрольной группе пациентов с «изолированной» ХСН (р<0,05). Доля больных с гиперферментемией АЛТ (более 40 ед/л у мужчин и более 31 ед/л у женщин) во 2 и 3-й группах составила по 24,29% в каждой vs 4,29% в контрольной группе «изолированной» ХСН.
Активность АСТ составила 19,86±9,1 ед/л в группе больных с изолированной ХСН и 29,2±6,2 и 31,4±7,2 ед/л во 2 и 3-й группах соответственно (р1,2–3<0,05). Доля пациентов с гиперферментемией АСТ (более 38 ед/л у мужчин и более 31 у женщин) в этих группах достигла 21,45% (р<0,05), тогда как у больных с «изолированной» ХСН – 1,43%.
Расчет индекса стеатоза печени, который в настоящее время рассматривается как простой неинвазивный метод скрининга НАЖБП и предиктора ее прогрессирования, продемонстрировал, что статистически значимое увеличение этого показателя было отмечено в группе больных с ХСН и СД – 69,42±5,6 и 73,8±6,1 усл. ед. vs 47,52±4,5 усл. ед. в группе пациентов с «изолированной» ХСН. Индекс фиброза печени в группе пациентов с «изолированной» ХСН был статистически значимо ниже по сравнению с больными 2 и 3-й групп: -0,31±0,02 усл. ед. vs -0,64±0,02 и -0,61±0,01 усл. ед. во 2 и 3-й группах соответственно. По данным оценки уровня коллагена 4-го типа, маркера синтеза коллагена 1-го типа и ТИМП-1, статистически значимых различий отмечено не было (см. табл. 2).
Таким образом, оценка особенностей структурно-функционального состояния печени у пациентов с ХСН и СД выявила более выраженные изменения данного состояния печени у пациентов с ХСН и СД типа 2, опосредованного присутствием прежде всего НАЖБП у этой категории больных.
На II этапе исследования проводилась оценка влияния таурина при его использовании в составе комбинированной 16-недельной терапии у пациентов с ХСН и СД типа 2 на функциональное состояние печени, показатели индекса стеатоза и фиброза печени, углеводного и липидного обмена, выраженность ИР.
В конце 16-недельной терапии таурином отмечено положительное влияние препарата на функциональное состояние печени (табл. 3).
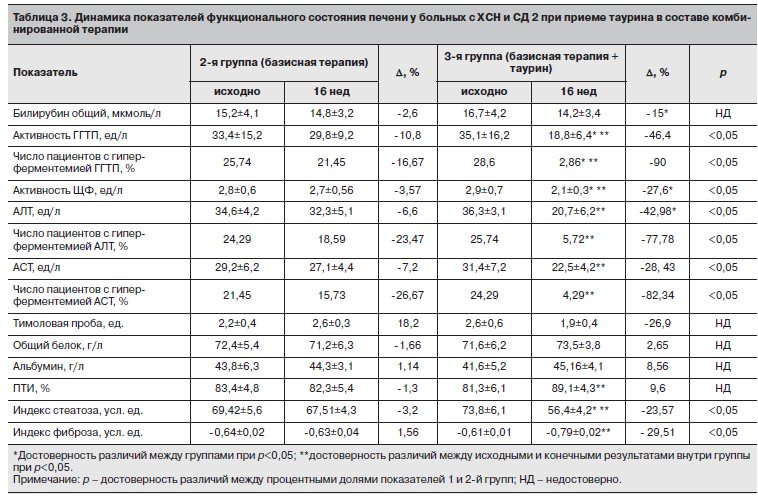
Исходно увеличение активности АСТ и АЛТ выше нормальных значений (но не более трехкратного превышения верхней границы нормы) отмечалось в 21,45 и 24,29% случаев во 2 и 3-й группах соответственно. Через 16 нед приема таурина в составе комбинированной терапии СД типа 2 и ХСН повышение активности АЛТ было отмечено в 5,7%; АСТ – 4,29%, случаев, тогда как во 2-й группе в 15,8% случаев сохранилось увеличение уровня активности АСТ и в 18,6% – АЛТ. Различие между группами статистически значимо. Кроме того, отмечено достоверное снижение активности АЛТ и АСТ в группе пациентов, дополнительно принимающих таурин (d% = -42,98 и d% = -28,43, соответственно, vs d% =-6,6 и d, % = -7,2 в контрольной группе).
Выявлено снижение активности как ЩФ, так и ГГТП у пациентов, получающих комбинированную терапию с включением таурина. Активность ЩФ снизилась на 27,6% в 3-й vs 0,357% – во 2-й группе (р<0,05), а ГГТП на 46,4% vs 10,8% во 3 и 2-й группах соответственно (р<0,05). Кроме того, в группе пациентов, получающих таурин в составе комбинированной терапии ХСН и СД типа 2, статистически значимо до 2,86% уменьшился процент больных с гиперферментемией ГГТП, тогда как в 2-й группе повышение ГГТП сохранилось у 21,45% пациентов. Обращает на себя внимание достоверное увеличение ПТИ в 3-й группе (d% = 9,6 vs d% = -1,3 в 2-й группе); р<0,05.
Установленное в ходе исследования благоприятное влияние таурина на функциональные показатели, характеризующие синдром цитолиза и холестаза, по-видимому, обусловлено возможностью таурина подавлять опосредованный свободными жирными кислотами апоптоз и стресс эндоплазматического ретикулума при экспериментальном стеатозе печени [16], доказанными антиоксидантными и противовоспалительными свойствами таурина [12, 24]. Кроме того, результаты экспериментального исследования С.Gentile и соавт. (2011 г.) [11] говорят о возможности таурина снижать окислительный стресс, подавлять активность каспазы-3 и апоптоз гепатоцитов, проявления хронического системного воспаления в гепатоцитах, количество экспрессируемой mRNA, фактора некроза опухоли a, трансформирующего ростового фактора b и проколлагена 1-го типа; значительно увеличивает экспрессию адипонектина по сравнению с опытной группой. Кроме того, таурин подавлял аккумуляцию ТГ в гепатоцитах, что позволяет рассматривать его как перспективный препарат для профилактики и лечения НАЖБП.
Нами проводилась оценка индекса стеатоза печени (FLI) [22] и фиброза печени (NFS) [23], рекомендованного EASL – ALEN (2015 г.) для неинвазивной диагностики тяжести поражения печени в разных клинических ситуациях [25]. Полученные результаты свидетельствуют о том, что назначение таурина в составе комбинированной терапии пациентов с ХСН и СД типа 2 сопровождалось достоверным снижением индекса стеатоза печени на d% = -23,57% vs d% = -3,2% в контрольной группе. Различия между группами достигли статистической значимости. Индекс фиброза печени статистически значимо снизился только в 3-й группе пациентов (d% = -29,5% vs d% = 1,56% в контрольной группе). Разница между группами статистически значима. Кроме того, на фоне приема таурина у пациентов 3-й группы отмечено достоверное уменьшение коллагена 4-го типа в сыворотке крови с 27,8±2,9 до 19,7±2,4 нг/мл (d%= -41,1), что может также свидетельствовать об уменьшении прогрессирования образования фиброза в печени. Во 2-й группе уровень коллагена 4-го типа снизился с 26,1±2,4 до 24,3±2,8 (d%= -7,4); р>0,05. Различия между группами по конечному результату достоверны. На фоне 16-недельного приема таурина у больных 3-й группы отмечено уменьшение содержания тканевого ТИМП-1, маркера угнетения деградации коллагена в сыворотке крови с 318,4±7,5 до 253,5±4,2 нг/мл (d% = -20,3), что также может свидетельствовать об уменьшении прогрессирования фиброзообразования. Во 2-й группе пациентов с ХСН и СД типа 2 этот показатель снизился с 324,2±7,6 до 302,4±5,1 (d%= -6,72); р>0,05. Различия между группами по конечному результату достоверны.
По окончанию 4-месячной терапии таурином в дозе 500 мг 2 раза в сутки в составе комбинированной терапии у пациентов с СД типа 2 и ХСН это позволило дополнительно уменьшить уровень атерогенных липидов (обнаружено статистически значимое снижение уровня ХС ЛПНП (d% = -17% vs d% =-14,3% в группе контроля; р2-3>0,05) и ТГ (d% = -16% vs d% = -3,1%; р2-3>0,05) в группе пациентов, принимавших таурин в дополнение к базисной терапии ХСН и СД типа 2. Благоприятные эффекты в отношении гиперхолестеринемии таурина обусловлены усилением продукции желчных кислот и активацией 7a-гидроксилазы – фермента, регулирующего процесс метаболизации ХС и синтеза желчных кислот [26]. Кроме того, известно, что прием таурина эффективно повышает содержание рецепторов липопротеидов низкой плотности в печеночной ткани, ускорением метаболизации ХС в желчные кислоты, а также снижением активности кишечной ацил-КоА-холестерин-ацилтрансферазы [27].
Благоприятное влияние таурина на уровень ТГ является патогенетически важным, так как их избыток, с одной стороны, коррелирует с формированием феномена «липотоксичности» на уровне гепатоцита, способствуя активации их апоптоза [28]. Благоприятное влияние таурина на функциональное состояние печени и уровень ТГ и ХС ЛПНП важно, так как нарушение функционального состояния печени – один из наиболее важных факторов развития дислипопротеинемии, поскольку изменения липидного метаболизма начинаются на уровне гепатоцита, с другой стороны – печень является органом-мишенью при атерогенной дислипидемии.
У больных 3-й группы на фоне включения в комбинированную терапию таурина выявлено статистически значимое улучшение показателей углеводного обмена: снижение уровня глюкозы крови натощак (d% = -20,6% vs d% = -3,4%; р2-3<0,05) и HbA1c (d% = -18,8% vs d% = -9,4%; р2-3>0,05); достоверное снижение индекса HOMA, что говорит о клинически значимом уменьшении ИР (d% = -11,7% vs d% = -2,6%); р2-3>0,05. Впервые сахароснижающее действие таурина было продемонстрировано Akkermann и Heisen в 1935 г. Сегодня раскрыты тонкие механизмы его гипогликемизирующего действия: инсулиноподобное действие – способность повышать поглощение глюкозы клетками (лейкоцитами) и увеличивать синтез гликогена в клетках печени, инсулинзависимое повышение синтеза гликогена, гликолиза и поглощения глюкозы печенью и сердцем [29]. Кроме того, гипогликемизирующий эффект таурина опосредуется через взаимодействие с рецептором к инсулину. В эксперименте было доказано, что таурин способен конкурентно связываться с субъединицей рецептора инсулина с молекулярной массой 138 000 дальтон [30]. Продемонстрировано, что тауринзависимое снижение уровня глюкозы в крови в экспериментальной модели СД типа 1 может быть связано с протективным действием таурина на b-клетки [31]. Говоря о положительном влиянии таурина в составе комбинированной терапии ХСН, следует отметить, что таурин физиологически необходим для модификации рецепторного эффекта инсулина [32]. Один из возможных молекулярных механизмов противодействия таурина резистентности к инсулину может заключаться в модификации влияния кининов на высвобождение инсулина и его активность. Кроме того, показано, что таурин предупреждает ИР в печени, вызываемую внутривенным введением жирных кислот [33].
Отмеченные гепатопротективные эффекты таурина могут быть опосредованы еще одним механизмом: уменьшением тяжести ХСН и улучшением центральной гемодинамики. В конце 16 нед терапии по результатам теста с 6-минутной ходьбой (ТШХ) толерантность к физическим нагрузкам у пациентов достоверно увеличилась в обеих группах: на 39,2% в 3-й и на 25,4% во – 2-й группе; ФК тяжести ХСН снизился на 19,2 и 11,4% соответственно. Достоверного различия между группами не обнаружено. Однако, по данным оценки уровня Nt-proBNP, отражающего степень тяжести СН, в конце исследования в группе пациентов, принимавших таурин, выявлено достоверное снижение его уровня на 29,3% vs 14,8% в группе сравнения. Различие между группами по данному показателю на уровне статистической тенденции (p=0,07).
По данным ЭхоКГ-исследования позитивные изменения на фоне приема таурина наблюдались и в структурно-функциональных параметрах сердца. Статистически значимым оказалось увеличение ФВ ЛЖ у больных, которым дополнительно назначали таурин, – на 17,6% vs 4,3% в группе сравнения по завершении исследования (различие между группами при p=0,03).
Включение таурина в базисную терапию ХСН и СД типа 2 оказало позитивное влияние на выраженность диастолической дисфункции (ДД). Частота выявления ДД 2-й степени у больных с ХСН и СД типа 2 в группе принимающих таурин снизилась на 32,2% vs 27% в группе контроля (р>0,05). Число пациентов с нормальной диастолической функцией увеличилось на 15% в 3-й и на 9% – во 2-й группе. ДД III степени, выявленная при первичном обследовании, не встретилась в обеих группах по окончании 16-недельной терапии. По-видимому, положительное влияние таурина на течение ХСН обусловлено не только доказанными антиоксидантными и противовоспалительными свойствами таурина, но и способностью нивелировать эффекты ангиотензина II, а соответственно, снижать скорость прогрессирования ремоделирования ЛЖ [12]. Кроме того, у пациентов, принимавших таурин в составе комбинированной терапии, отмечено уменьшение содержания маркера синтеза коллагена 1-го типа, специфичного для фиброза сердца, с 92,5±2,7 до 81,4±2,3 нг/мл (d% = -13,5) vs 94,6±2,5 до 89,7±3,2 (d% = -5,46) во 2-й группе, что может свидетельствовать об уменьшении прогрессирования образования фиброза в сердце под влиянием таурина. Различия между группами по конечному результату были статистически значимы.
Заключение
Пациенты с ХСН ишемического генеза и СД типа 2 имеют более выраженные структурно-функциональные изменения печени, проявляющиеся достоверно более высокой частотой встречаемости гиперферментемии ГГТП, АСТ и АЛТ; более высоким индексом стеатоза и фиброза печени по сравнению с больными с ХСН без СД типа 2.
Включение таурина в состав 16-недельной терапии у пациентов с ХСН и СД типа 2 сопровождается значимыми органо-, гепато- и кардиопротективным действием. Кроме того, дополнительное назначение таурина пациентам с СД типа 2 может быть использовано для коррекции метаболических нарушений, усиливая гипогликемиирующие, липидснижающие эффекты базисной терапии у этой категории пациентов.
Литература/References
1. Nieminen MS, Brutsaert D, Dickstein K et al. Euro Heart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J 2006; 27: 2725–36.
2. Bertoni AG, Hundley WG, Massing MW et al. Heart failure prevalence, incidence, and mortality in the elderly with diabetes. Diabetes Care 2004; 27: 699–703.
3. Sarma S, Mentz RJ, Kwasny MJ et al. On behalf of the EVEREST investigators. Association between diabetes mellitus and post-discharge outcomes in patients hospitalized with heart failure: findings from the EVEREST trial. Eur J Heart Fail 2013; 15: 194–202.
4. Shengbo Y. The prevalence and prognostic value of liver function abnormalities in patients with chronic systolic heart failure. Heart 2011; 97: А215.
5. Ballestri S, Lonardo A, Bonapace S et al. Risk of cardiovascular, cardiac and arrhythmic complications in patients with nonalcoholic fatty liver disease. World J Gastroenterol 2014; 20 (7): 1724–45.
6. Ekstedt M, Franz´en LE, Mathiesen UL et al. Long-term follow-up of patients with NAFLD and elevated liver enzymes. Hepatology 2006; 44: 865–73.
7. Dogan S, Celikbilek M, Yilmaz YK et al. Association between liver fibrosis and coronary heart disease risk in patients with nonalcoholic fatty liver disease. Eur J Gastroenterol Hepatol 2015; 27 (3): 298–304.
8. Kim D, Kim WR, Kim HJ, Terry M. Therneau. Association between noninvasive fibrosis markers and mortality among adults with nonalcoholic fatty liver disease in the United States. Hepatology 2013; 57 (Issue 4): 1357–65.
9. Ban CR, Twigg SM. Fibrosis in diabetes complications: Pathogenic mechanisms and circulating and urinary markers. Vasc Health Risk Manag 2008; 4 (3): 575–96.
10. Dries DL, Sweitzer NK, Drazner MH et al. Рrognostic Impact of Diabetes Mellitus in Patients With Heart Failure According to the Etiology of Left Ventricular Systolic Dysfunction. J Am Coll Cardiol 2001; 38 (2): 421–8.
11. Xu YJ, Saini HK, Zhang M et al. MAPK activation and apoptotic alterations in hearts subjected to calcium paradox are attenuated by taurine. Cardiovasc Res 2006; 72: 163–74.
12. Schaffer SW, Lombardini JB, Azuma J. Interaction between the actions of taurine and angiotensin II. Amino Acids 2000; 18: 305–18.
13. Abebe W, Mozaffari MS. Role of taurine in the vasculature: an overview of experimental and human studies. Am J Cardiovasc Dis 2011; 1 (3): 293–311.
14. Стаценко М.Е., Туркина С.В., Шилина Н.Н., Винникова А.А. Место таурина в комплексном лечении пациентов с хронической сердечной недостаточностью и сахарным диабетом 2 типа. Рус. мед. журн. 2015; 23 (8): 472–6. / Statsenko M.E., Turkina S.V., Shilina N.N., Vinnikova A.A. Mesto taurina v kompleksnom lechenii patsientov s khronicheskoi serdechnoi nedostatochnost'iu i sakharnym diabetom 2 tipa. Rus. med. zhurn. 2015; 23 (8): 472–6. [in Russian]
15. Abd El-Kader SM, El-Den Ashmaw EMS. Non-alcoholic fatty liver disease: The diagnosis and management. World J Hepatol 2015; 7 (6): 846–58.
16. Gentile CL, Nivala AM, Gonzales JC et al. Experimental evidence for therapeutic potential of taurine in the treatment of nonalcoholic fatty liver disease. Am J Physiol Regul Integr Comp Physiol 2011; 301 (6): R1710–R1722.
17. Balkan J, Doğru-Abbasoğlu S, Kanbağli O et al. Taurine has a protective effect against thioacetamide-induced liver cirrhosis by decreasing oxidative stress. Hum Exp Toxicol 2001; 20: 251–4.
18. Hansen SH. The role of taurine in diabetes and the development of diabetic complications. Diabetes Metab Res Rev 2001; 17: 330–46.
19. Стаценко М.Е., Туркина С.В., Шилина Н.Н., Косивцова М.А. Особенности гепатокардиальных взаимоотношений у пациентов с хронической сердечной недостаточностью и нарушениями углеводного обмена: возможности дополнительной терапии. Рус. мед. журн. 2015; 23 (21): 1293–7. / Statsenko M.E., Turkina S.V., Shilina N.N., Kosivtsova M.A. Osobennosti gepatokardial'nykh vzaimootnoshenii u patsientov s khronicheskoi serdechnoi nedostatochnost'iu i narusheniiami uglevodnogo obmena: vozmozhnosti dopolnitel'noi terapii. Rus. med. zhurn. 2015; 23 (21): 1293–7. [in Russian]
20. Национальные рекомендации ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр). Сердечная недостаточность. 2013; 14; 7 (81): 1–94. / Natsional'nye rekomendatsii OSSN, RKO i RNMOT po diagnostike i lecheniiu KhSN (chetvertyi peresmotr). Serdechnaia nedostatochnost'. 2013; 14; 7 (81): 1–94. [in Russian]
21. Алгоритмы специализированной медицинской помощи больным диабетом. Под ред. И.И.Дедова, М.В.Шестаковой. М., 2015. / Algoritmy spetsializirovannoi meditsinskoi pomoshchi bol'nym diabetom. Pod red. I.I.Dedova, M.V.Shestakovoi. M., 2015. [in Russian]
22. Bedogni G, Bellentani S, Miglioli L et al. The Fatty Liver Index: a simple and accurate predictor of hepatic steatosis in the general population. BMC Gastroenterology 2006; 6: 33–8.
23. Angulo P, Hui JM, Marchesini G et al. The NAFLD Fibrosis Score: A Noninvasive System That Identifies Liver Fibrosis in Patients with NAFLD. Hеpatology 2007; 45 (4): 846–54.
24. Walczewska M, Marcinkiewicz J. Taurine chloramine and its potential therapeutical application. Przegl Lek 2011; 68 (6): 334–8.
25. EASL-ALEH Clinical Practice Guidelines: Non-invasive tests for evaluation of liver disease severity and prognosis. J Hepatol 2015; 1. Doi:10.1016/j.jhep.2015.04.006.
26. Yokogoshi H, Mochizuki H, Nanami K et al. Dietary taurine enhances cholesterol degradation and reduces serum and liver cholesterol concentrations in rats fed a high-cholesterol diet. J Nutr 1999; 129: 1705–12.
27. Murakami S, Yamagishi I, Asami Y et al. Hypolipidemic effect of taurine in stroke-prone spontaneously hypertensive rats. Pharmacology 1996; 52: 303–13.
28. Unger RH. Lipid overload and overflow: metabolic trauma and the metabolic syndrome. Trends Endocrinol Metab 2003; 14: 398–403.
29. Carneiro EM, Latorraca MQ, Araujo E et al. Taurine supplementation modulates glucose homeostasis and islet function. J Nutr Biochemistry 2009; 20: 503–11.
30. Maturo J, Kulakowski EC. Taurine binding to the purified insulin receptor. Biochem Pharmacol 1988; 37 (19): 3755–60.
31. Gavrovskaya LK, Ryzhova OV, Safonova AF et al. Protective effect of taurine on rats with experimental insulin-dependent diabetes mellitus. Bull Exp Biol Med 2008; 146 (2): 226–8.
32. Nakaya Y, Minami A, Harada N et al. Taurine improves insulin sensitivity in the Otsuka Long-Evans Tokushima Fatty rat, a model of spontaneous type 2 diabetes. Am J Clin Nutr 2000; 71 (1): 54–8.
33. Wu N, Lu Y, He B et al. Taurine prevents free fatty acid-induced hepatic insulin resistance in association with inhibiting JNK1 activation and improving insulin signaling in vivo Diabetes Res Clin Pract 2010; 90 (3): 288–96.
Сведения об авторах
Стаценко Михаил Евгеньевич – д-р мед. наук, проф., зав. каф. внутренних болезней педиатрического и стоматологического фак-тов ГБОУ ВПО ВолгГМУ. E-mail: mestatsenko@rambler.ru
Туркина Светлана Владимировна – д-р мед. наук, проф. каф. внутренних болезней педиатрического и стоматологического фак-тов ГБОУ ВПО ВолгГМУ
Шилина Наталья Николаевна – канд. мед. наук, ассистент каф. внутренних болезней педиатрического и стоматологического фак-тов ГБОУ ВПО ВолгГМУ



