Клинический разбор в общей медицине №9 2023
Nikolay V. Khitrov1
1 Vladimirsky Moscow Regional Research Clinical Institute, Moscow, Russia;
2 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia
semenkov@inbox.ru
Abstract
Differential diagnosis of primary leiomyosarcoma of the vagina/omentum, “benign metastatic leiomyoma” with transformation of one node into leiomyosarcoma, primary peritoneal leiomyosarcoma can present certain difficulties. Due to the rarity of peritoneal leiomyomatosis with malig-nant transformation in postmenopausal women, as well as the rarity of vaginal leiomyosarcomas, we present a clinical case of this kind of differ-ential diagnosis based on a pathohistological examination of material obtained during surgery in a woman with a giant pelvic mass.
Key words: peritoneal leiomyomatosis, leiomyosarcoma, primary leiomyosarcoma of the vagina/omentum, benign metastatic leiomyoma, pri-mary peritoneal leiomyosarcoma.
For citation: Semenkov A.V., Setdikova G.R., Yuriew D.Yu., Stepanova E.A., Khitrov N.V. On the issue of differential diagnosis of primary vagi-nal leiomyosarcoma, benign metastatic leiomyoma with transformation of one node into leiomyosarcoma and primary peritoneal leiomyosarco-ma. Clinical analysis. Clinical review for general practice. 2023; 4 (9): 126–132 (In Russ.). DOI: 10.47407/kr2023.4.9.00319
Состояние, при котором обнаруживают множественные лейомиоматозные узлы по брюшине, получило название «рассеянный лейомиоматоз брюшины» и впервые описано J. Willson и A. Peale в 1952 г. [5]. Согласно классификации Всемирной организации здравоохранения лейомиоматоз брюшины характерен для женщин репродуктивного периода, длительно применяющих пероральные контрацептивы или у которых диагностирована эстрогензависимая опухоль яичника [6]. Однако в литературе описаны клинические наблюдения данного состояния у женщин постменопаузального периода [7], что также побудило рассмотреть приведенное клиническое наблюдение в рамках данного состояния.
Цель – демонстрация дифференциальной диагностики первичной лейомиосаркомы влагалища/сальника, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому, первичной лейомиосаркомы брюшины на основании патологогистологического исследования материала, полученного при операции у женщины с гигантским образованием малого таза.
Проведено дообследование – магнитно-резонансная томография (МРТ) органов малого таза с контрастным усилением. В малом тазу определяются объемные образования (два рядом расположенных) неправильной формы максимальными размерами до 121×114×149 (передне-задний, поперечный, краниокаудальный) и 53×53×63 мм (рис. 1, б, пунктирная стрелка), с четкими ровными контурами, неоднородной структуры, с неравномерным накоплением контрастного вещества после внутривенного контрастирования (рис. 1, образования указаны стрелками).
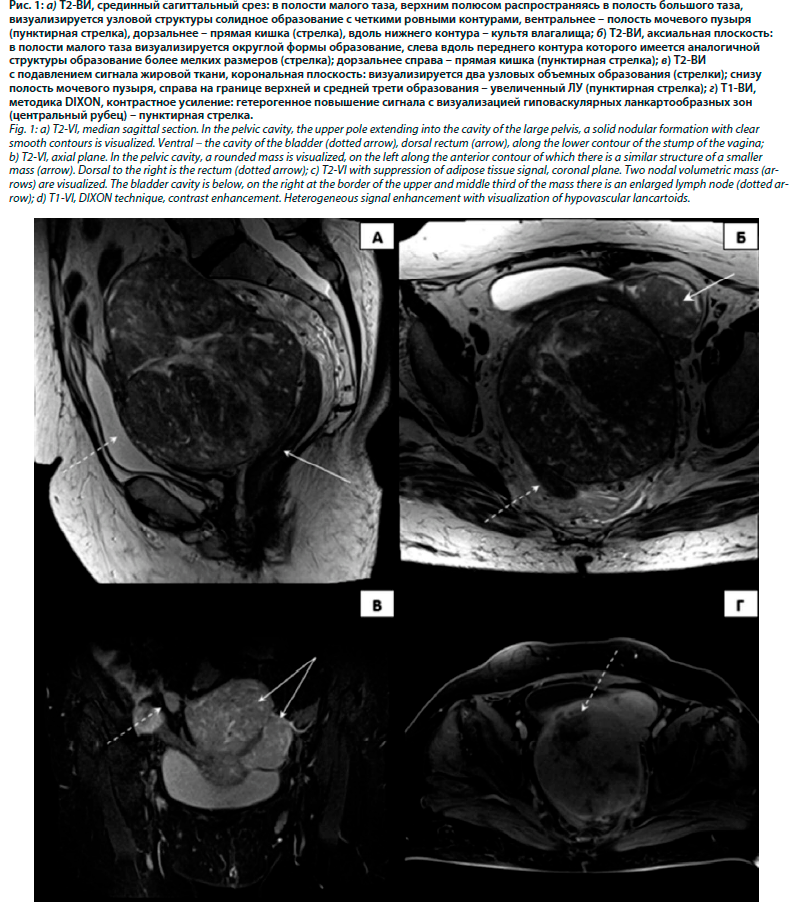
Задним контуром образование (более крупное) интимно прилежит к прямой кишке, передним – к мочевому пузырю (рис. 1, а, прилежание указано стрелками). Слева вдоль контуров отмеченных образований отмечается наличие патологической структуры диаметром до 18 мм (отображение лимфатического узла – ЛУ? фрагмент одного из образований?). На диффузионно-взвешенных изображениях (ДВИ) отмечается ограничение диффузии от этих образований. Пресакрально определяется мягкотканное объемное образование размерами до 15 мм с четкими равными контурами, без накопления контраста и ограничения диффузии. Справа визуализируется единичный наружный подвздошный ЛУ размерами по короткой оси до 11 мм. Увеличенных ЛУ в брюшной полости и забрюшинном пространстве не определяется.
Заключение. Состояние после экстирпации матки с придатками. Объемные образования малого таза больших размеров – с учетом увеличения их размеров по сравнению с предыдущей МРТ больше данных в пользу опухолевого процесса (саркома культи влагалища? внеорганная саркома?).
Выполнены компьютерная томография органов брюшной полости и органов малого таза, забрюшинного пространства с контрастным усилением, рентгенография органов грудной клетки, кольпоскопия, маммография – данных в пользу отдаленного метастазирования не получено, признаков других опухолевых новообразований не выявлено. Онкомаркеры РЭА, СА 125 – в пределах референсных значений. После проведенного обследования принято решение о хирургическом лечении. Учитывая размеры образования и его тесный контакт с латеральными структурами таза, предварительно стентированы оба мочеточника, что является стандартной процедурой, выполняемой в онкологическом отделении хирургических методов лечения ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского» при удалении новообразований малого таза больших размеров с целью их лучшей визуализации для предотвращения непреднамеренного травмирования в процессе операции.
Оперативное вмешательство: лапаротомия, удаление внеорганной опухоли малого таза, комбинированное с резекцией подвздошной, слепой и восходящего отдела толстой кишки. Доступ – нижнесрединная лапаротомия, адгезиолизис в связи с наличием множественных рубцово-спаечных сращений между петлями тонкой и толстой кишки, передней брюшной стенкой (рис. 2, а).

Визуализированы ограниченно подвижная опухоль с ровными четкими контурами, занимающая всю полость малого таза, прилежащая к мочевому пузырю, оттесняющая прямую и сигмовидную кишку вправо и доходящая до крестца (рис. 2, б), и расположенная вдоль переднего контура опухоль меньших размеров (рис. 2, в). Отмечен тесный контакт опухоли c боковыми стенками таза. К опухоли подпаяны петля подвздошной кишки, слепая кишка, часть восходящей кишки, ректосигмоидный отдел толстой кишки, задняя стенка мочевого пузыря. Выявлены объемные образования брыжейки толстой кишки, интерпретированные как увеличенные ЛУ брыжейки толстой кишки – удалены отдельно. Опухоль мобилизована, в процессе выделения прослежен ход предварительно стентированных мочеточников. Резецированы подвздошная кишка, слепая и восходящая ободочная кишка, выполнена плоскостная резекция мочевого пузыря и толстой кишки на уровне ректосигмоидного перехода, препарат удален. Сформирован аппаратный илеоасцендоанастомоз, места десерозации кишки ушиты. Послеоперационный период протекал без осложнений, пациентка выписана на 14-е сутки после операции.
На гистологическое исследование отправлены несколько образований:
1) образование области илеоцекального угла – округло-овальное образование размером 6,0×4,5×4,0 см, плотноэластичной консистенции, белесоватого цвета, волокнистого вида;
2) образование забрюшинного пространства – овоидное образование размером 14,0×10,0×10,0 см, на разрезе серовато-желтоватого цвета, с участками кровоизлияния, мягкоэластичной консистенции, с центральным некрозом, занимающим менее 50% опухолевой массы (рис. 4);

3) образование брюшины – округло-овальное образование размером 2,0×1,5×1,0 см, плотноэластичной консистенции, белесоватого цвета, волокнистого вида;

4) образование брыжейки толстой кишки – округло-овальное образование размером 2,0×2,1×1,5 см, плотноэластичной консистенции, белесоватого цвета, волокнистого вида.
При микроскопическом исследовании образований области илеоцекального угла, образований брюшины и брыжейки толстой кишки (рис. 5): образование области илеоцекального угла, образование брюшины и брыжейки толстой кишки имели сходное гистологическое строение, представленное разнонаправленными пучками веретеновидных клеток с минимальными признаками атипии. Фигуры митоза – одна в 50 полях зрения (ПЗ).
Образование забрюшинного пространства (рис. 2, б – черная стрелка, рис. 2, г – белая стрелка, рис. 4, 6) – образование солидного строения, представлено разнонаправленными пучками веретеновидных и эпителиоидных клеток, с признаками относительной атипии и полиморфизма с частыми фигурами апоптоза, многочисленными сосудами. Митотическая активность – 4 митоза в 10 ПЗ. Некроз. При ИГХ-исследовании отмечается диффузная положительная реакция с гладкомышечным актином. Реакция с CD34, S-100, ER, DOG-1 – негативная.
По совокупности клинико-морфологических характеристик поставлен окончательный диагноз: высокодифференцированная лейомиосаркома, G1 (FNCLCC). Опухоль размером 14,0 см (рТ3). Множественные лейомиомы забрюшинного пространства.
Первичные саркомы влагалища – это агрессивные новообразования с различными характеристиками и повышенным риском смертности по сравнению с подтипами плоскоклеточной карциномы и аденокарциномы [8]. Первичная лейомиосаркома влагалища – чрезвычайно редкий диагноз. По текущим оценкам эта опухоль может составлять не более 0,062% злокачественных новообразований женских половых путей, хотя на самом деле она, вероятно, встречается гораздо реже [9]. Учитывая трудность морфологической диагностики мезенхимальных новообразований, точная диагностика сарком весьма затруднительна на дооперационном этапе, так как при попытках выполнения пункционной биопсии не всегда можно получить репрезентативный материал. При биопсии из разных отделов опухоли результат патологоанатомического заключения также может разниться. При этом лейомиома влагалища может претерпевать злокачественные изменения и трансформироваться в лейомиосаркому [10]. В представленном наблюдении благодаря наличию доброкачественных лейомиоматозных узлов, отличных от основного узла, исключили метастатическую и первичную лейомиосаркому сальника, брюшины и матки/влагалища, а в силу отсутствия поражения легких и других паренхиматозных органов – исключили доброкачественную метастазирующую лейомиому.
Изначально диагноз «рассеянный лейомиоматоз брюшины» с трансформацией в лейомиосаркому был исключен из-за нетипичной морфологической картины и отсутствия гормонального экзогенного воздействия. Однако в литературе подобные случаи описаны [7, 11, 12]. Кроме того, ранее проведенная экстирпация матки с придатками по поводу лейомиомы матки, осложненной кровотечением, могла явиться триггером для развития данного новообразования. Злокачественная трансформация при данном состоянии описана примерно в 4% случаев вне зависимости от возраста и пола пациентов. Первоначальное выявление рассеянного лейомиоматоза брюшины и трансформации в саркому варьирует от синхронного процесса до метахронного после установления диагноза через 8 лет [13].
Таким образом, в приведенном клиническом примере мы представили первичный лейомиоматоз брюшины с трансформацией одного узла в лейомиосаркому. Как правило, окончательная постановка диагноза основывается на комплексном гистологическом исследовании, дополненным ИГХ-исследованием операционного материала, после проведенного хирургического лечения [14]. Патогномоничные клинические симптомы отсутствуют. Проявления, как правило, симптоматические, в зависимости от локализации узлов, что также затрудняет дифференциальную диагностику данных неоплазий на дооперационном этапе.
Основным методом лечения мезенхимальных опухолей является хирургическое удаление опухоли с R0-резекцией. Доказано, что эффективность химиотерапии при локализованной резектабельной саркоме мягких тканей незначительна в отношении локального рецидива, отдаленного рецидива и общей выживаемости. Роль адъювантной лучевой терапии и химиотерапии четко не определена, в первую очередь из-за ограниченного числа отчетов о случаях и сериях, и еще меньше данных доступно о химиотерапии, используемой в качестве основного лечения, а не в качестве спасительной терапии при рецидиве [4].
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Сonflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Семенков Алексей Владимирович – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского», проф. каф. онкологии, радиотерапии и реконструктивной хирургии ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). E-mail: semenkov@inbox.ru; ORCID: 0000-0002-7365-6081
Alexey V. Semenkov – Professor, Vladimirsky Moscow Regional Research Clinical Institute, Sechenov First Moscow State Medical University (Sechenov University). E-mail: semenkov@inbox.ru; ORCID: 0000-0002-7365-6081
Сетдикова Галия Равилевна – проф. каф. фундаментальной и прикладной медицинской деятельности ФУВ ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: dr.setdikоva@mail.ru; ORCID: 0000-0002-5262-4953
Galiya R. Setdikova – Professor, Vladimirsky Moscow Regional Research Clinical Institute. E-mail: dr.setdikova@mail.ru; ORCID: 0000-0002-5262-4953
Юрьев Дмитрий Юрьевич – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: yuriew36dima@mail.ru; ORCID: 0009-0003-2374-3114
Dmitriy Yu. Yuriew – Vladimirsky Moscow Regional Research Clinical Institute. E-mail: yuriew36dima@mail.ru; ORCID: 0009-0003-2374-3114
Степанова Елена Александровна – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: stepanovamoniki@gmail.com; ORCID: 0000-0002-9037-0034
Elena A. Stepanova – Vladimirsky Moscow Regional Research Clinical Institute. E-mail: stepanovamoniki@gmail.com; ORCID: 0000-0002-9037-0034
Хитров Николай Владимирович – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: nskl@bk.ru; ORCID: 0000-0003-0981-1283
Nikolay V. Khitrov – Vladimirsky Moscow Regional Research Clinical Institute. E-mail: nskl@bk.ru; ORCID: 0000-0003-0981-1283
Поступила в редакцию: 05.11.2023
Поступила после рецензирования: 09.11.2023
Принята к публикации: 09.11.2023
Received: 05.11.2023
Revised: 09.11.2023
Accepted: 09.11.2023
Клинический разбор в общей медицине №9 2023
К вопросу о дифференциальной диагностике первичной лейомиосаркомы влагалища, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому и первичной лейомиосаркомы брюшины
Номера страниц в выпуске:126-132
Аннотация
Дифференциальная диагностика первичной лейомиосаркомы влагалища/сальника, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому, первичной лейомиосаркомы брюшины может представлять определенные сложности. В связи с редкостью лейомиоматоза брюшины со злокачественной трансформацией у женщин в постменопаузальном периоде, а также редкостью лейомиосарком влагалища приводим клиническое наблюдение такого рода дифференциальной диагностики на основании патологогистологического исследования материала, полученного при операции у женщины с гигантским образованием малого таза.
Ключевые слова: лейомиоматоз брюшины, лейомиосаркома, первичная лейомиосаркома влагалища/сальника, доброкачественная метастазирующая лейомиома, первичная лейомиосаркома брюшины.
Для цитирования: Семенков А.В., Сетдикова Г.Р., Юрьев Д.Ю., Степанова Е.А., Хитров Н.В. К вопросу о дифференциальной диагностике первичной лейомиосаркомы влагалища, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому и первичной лейомиосаркомы брюшины. Клинический разбор. Клинический разбор в общей медицине. 2023; 4 (9): 126–132. DOI: 10.47407/kr2023.4.9.00319
Дифференциальная диагностика первичной лейомиосаркомы влагалища/сальника, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому, первичной лейомиосаркомы брюшины может представлять определенные сложности. В связи с редкостью лейомиоматоза брюшины со злокачественной трансформацией у женщин в постменопаузальном периоде, а также редкостью лейомиосарком влагалища приводим клиническое наблюдение такого рода дифференциальной диагностики на основании патологогистологического исследования материала, полученного при операции у женщины с гигантским образованием малого таза.
Ключевые слова: лейомиоматоз брюшины, лейомиосаркома, первичная лейомиосаркома влагалища/сальника, доброкачественная метастазирующая лейомиома, первичная лейомиосаркома брюшины.
Для цитирования: Семенков А.В., Сетдикова Г.Р., Юрьев Д.Ю., Степанова Е.А., Хитров Н.В. К вопросу о дифференциальной диагностике первичной лейомиосаркомы влагалища, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому и первичной лейомиосаркомы брюшины. Клинический разбор. Клинический разбор в общей медицине. 2023; 4 (9): 126–132. DOI: 10.47407/kr2023.4.9.00319
On the issue of differential diagnosis of primary vaginal leiomyosarcoma, benign metastatic leiomyoma with transformation of one node into leiomyosarcoma and primary peritoneal leiomyosarcoma
Alexey V. Semenkov*1,2, Galiya R. Setdikova1, Dmitriy Yu. Yuriew1, Elena A. Stepanova1,Nikolay V. Khitrov1
1 Vladimirsky Moscow Regional Research Clinical Institute, Moscow, Russia;
2 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia
semenkov@inbox.ru
Abstract
Differential diagnosis of primary leiomyosarcoma of the vagina/omentum, “benign metastatic leiomyoma” with transformation of one node into leiomyosarcoma, primary peritoneal leiomyosarcoma can present certain difficulties. Due to the rarity of peritoneal leiomyomatosis with malig-nant transformation in postmenopausal women, as well as the rarity of vaginal leiomyosarcomas, we present a clinical case of this kind of differ-ential diagnosis based on a pathohistological examination of material obtained during surgery in a woman with a giant pelvic mass.
Key words: peritoneal leiomyomatosis, leiomyosarcoma, primary leiomyosarcoma of the vagina/omentum, benign metastatic leiomyoma, pri-mary peritoneal leiomyosarcoma.
For citation: Semenkov A.V., Setdikova G.R., Yuriew D.Yu., Stepanova E.A., Khitrov N.V. On the issue of differential diagnosis of primary vagi-nal leiomyosarcoma, benign metastatic leiomyoma with transformation of one node into leiomyosarcoma and primary peritoneal leiomyosarco-ma. Clinical analysis. Clinical review for general practice. 2023; 4 (9): 126–132 (In Russ.). DOI: 10.47407/kr2023.4.9.00319
Введение
Лейомиосаркома – злокачественная мезенхимальная опухоль, состоящая из клеток, демонстрирующих отчетливые черты гладкомышечного происхождения. Типичная гистологическая картина лейомиосарком любого происхождения представляет собой пересекающиеся резко очерченные пучки веретеновидных клеток с эозинофильной цитоплазмой, удлиненными и гиперхромными ядрами. Крупные по размеру лейомиосаркомы часто содержат участки коагуляционного некроза опухоли. Очаговый плеоморфизм встречается часто, а в некоторых случаях наблюдается выраженный полиморфизм опухоли. Лейомиосаркома является одной из наиболее распространенных сарком мягких тканей – частота ее, по разным оценкам, колеблется от 10 до 20% всех вновь диагностированных сарком мягких тканей [1]. Ее локализация во влагалище встречается очень редко и составляет всего 2–3% от общего числа опухолей влагалища. Диагноз чаще всего ставится на поздней стадии у женщин, обычно в возрасте от 40 до 53 лет [2]. Лейомиосаркомы влагалища агрессивны и часто рецидивируют, как локально, так и отдаленно. Методом выбора при первичных опухолях является хирургическое удаление, поскольку они, как правило, невосприимчивы к химиотерапии и лучевой терапии [3]. Общая выживаемость пациенток с вагинальной лейомиосаркомой составляет от 10 до 59 мес после радикального лечения, в среднем 24,9 мес [4].Состояние, при котором обнаруживают множественные лейомиоматозные узлы по брюшине, получило название «рассеянный лейомиоматоз брюшины» и впервые описано J. Willson и A. Peale в 1952 г. [5]. Согласно классификации Всемирной организации здравоохранения лейомиоматоз брюшины характерен для женщин репродуктивного периода, длительно применяющих пероральные контрацептивы или у которых диагностирована эстрогензависимая опухоль яичника [6]. Однако в литературе описаны клинические наблюдения данного состояния у женщин постменопаузального периода [7], что также побудило рассмотреть приведенное клиническое наблюдение в рамках данного состояния.
Цель – демонстрация дифференциальной диагностики первичной лейомиосаркомы влагалища/сальника, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому, первичной лейомиосаркомы брюшины на основании патологогистологического исследования материала, полученного при операции у женщины с гигантским образованием малого таза.
Материалы и методы
Проведена работа с современными отечественными и зарубежными источниками литературы, посвященными проблеме первичной лейомиосаркомы влагалища/сальника, доброкачественной метастазирующей лейомиомы с трансформацией одного узла в лейомиосаркому, первичной лейомиосаркомы брюшины. Осуществлен анализ публикаций, посвященных данной теме, и представлено собственное клиническое наблюдение. Проанализированы аспекты диагностики, лечения и прогноза в подобных случаях. Проведен ретроспективный анализ медицинских записей пациентки, анамнеза жизни и заболевания, результатов инструментальных исследований, проведенного хирургического лечения, гистологического и иммуногистохимического (ИГХ) исследований. Освещены особенности оперативного вмешательства при удалении объемного образования малого таза у пациентки после ранее выполненной пангистерэктоми с описанием технических сложностей, с которыми хирургическая бригада может столкнуться при осуществлении оперативного пособия. Описан междисциплинарный подход в лечении данного заболевания с возможной маршрутизацией пациенток между врачами-онкогинекологами и абдоминальными онкохирургами при необходимости.Клиническое наблюдение
Пациентка С., 74 года. В анамнезе – экстирпация матки с придатками по поводу лейомиомы матки, осложненной кровотечением. В связи с нарушением мочеиспускания пациентка обратилась к урологу по месту жительства. По данным ультразвукового исследования малого таза выявлено гигантское вколоченное новообразование малого таза, практически полностью заполняющее его просвет. В гинекологическом стационаре пациентке выполнено оперативное вмешательство. В связи с выявленным в процессе вмешательства вовлечением в процесс петель тонкой и толстой кишок операция ограничена объемом эксплоративной лапаротомии, биопсии париетальной брюшины. Гистологически опухолевого роста не получено. Пациентка направлена в онкологическое отделение хирургических методов лечения ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского».Проведено дообследование – магнитно-резонансная томография (МРТ) органов малого таза с контрастным усилением. В малом тазу определяются объемные образования (два рядом расположенных) неправильной формы максимальными размерами до 121×114×149 (передне-задний, поперечный, краниокаудальный) и 53×53×63 мм (рис. 1, б, пунктирная стрелка), с четкими ровными контурами, неоднородной структуры, с неравномерным накоплением контрастного вещества после внутривенного контрастирования (рис. 1, образования указаны стрелками).

Задним контуром образование (более крупное) интимно прилежит к прямой кишке, передним – к мочевому пузырю (рис. 1, а, прилежание указано стрелками). Слева вдоль контуров отмеченных образований отмечается наличие патологической структуры диаметром до 18 мм (отображение лимфатического узла – ЛУ? фрагмент одного из образований?). На диффузионно-взвешенных изображениях (ДВИ) отмечается ограничение диффузии от этих образований. Пресакрально определяется мягкотканное объемное образование размерами до 15 мм с четкими равными контурами, без накопления контраста и ограничения диффузии. Справа визуализируется единичный наружный подвздошный ЛУ размерами по короткой оси до 11 мм. Увеличенных ЛУ в брюшной полости и забрюшинном пространстве не определяется.
Заключение. Состояние после экстирпации матки с придатками. Объемные образования малого таза больших размеров – с учетом увеличения их размеров по сравнению с предыдущей МРТ больше данных в пользу опухолевого процесса (саркома культи влагалища? внеорганная саркома?).
Выполнены компьютерная томография органов брюшной полости и органов малого таза, забрюшинного пространства с контрастным усилением, рентгенография органов грудной клетки, кольпоскопия, маммография – данных в пользу отдаленного метастазирования не получено, признаков других опухолевых новообразований не выявлено. Онкомаркеры РЭА, СА 125 – в пределах референсных значений. После проведенного обследования принято решение о хирургическом лечении. Учитывая размеры образования и его тесный контакт с латеральными структурами таза, предварительно стентированы оба мочеточника, что является стандартной процедурой, выполняемой в онкологическом отделении хирургических методов лечения ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского» при удалении новообразований малого таза больших размеров с целью их лучшей визуализации для предотвращения непреднамеренного травмирования в процессе операции.
Оперативное вмешательство: лапаротомия, удаление внеорганной опухоли малого таза, комбинированное с резекцией подвздошной, слепой и восходящего отдела толстой кишки. Доступ – нижнесрединная лапаротомия, адгезиолизис в связи с наличием множественных рубцово-спаечных сращений между петлями тонкой и толстой кишки, передней брюшной стенкой (рис. 2, а).

Визуализированы ограниченно подвижная опухоль с ровными четкими контурами, занимающая всю полость малого таза, прилежащая к мочевому пузырю, оттесняющая прямую и сигмовидную кишку вправо и доходящая до крестца (рис. 2, б), и расположенная вдоль переднего контура опухоль меньших размеров (рис. 2, в). Отмечен тесный контакт опухоли c боковыми стенками таза. К опухоли подпаяны петля подвздошной кишки, слепая кишка, часть восходящей кишки, ректосигмоидный отдел толстой кишки, задняя стенка мочевого пузыря. Выявлены объемные образования брыжейки толстой кишки, интерпретированные как увеличенные ЛУ брыжейки толстой кишки – удалены отдельно. Опухоль мобилизована, в процессе выделения прослежен ход предварительно стентированных мочеточников. Резецированы подвздошная кишка, слепая и восходящая ободочная кишка, выполнена плоскостная резекция мочевого пузыря и толстой кишки на уровне ректосигмоидного перехода, препарат удален. Сформирован аппаратный илеоасцендоанастомоз, места десерозации кишки ушиты. Послеоперационный период протекал без осложнений, пациентка выписана на 14-е сутки после операции.
На гистологическое исследование отправлены несколько образований:
1) образование области илеоцекального угла – округло-овальное образование размером 6,0×4,5×4,0 см, плотноэластичной консистенции, белесоватого цвета, волокнистого вида;
2) образование забрюшинного пространства – овоидное образование размером 14,0×10,0×10,0 см, на разрезе серовато-желтоватого цвета, с участками кровоизлияния, мягкоэластичной консистенции, с центральным некрозом, занимающим менее 50% опухолевой массы (рис. 4);

3) образование брюшины – округло-овальное образование размером 2,0×1,5×1,0 см, плотноэластичной консистенции, белесоватого цвета, волокнистого вида;

4) образование брыжейки толстой кишки – округло-овальное образование размером 2,0×2,1×1,5 см, плотноэластичной консистенции, белесоватого цвета, волокнистого вида.
При микроскопическом исследовании образований области илеоцекального угла, образований брюшины и брыжейки толстой кишки (рис. 5): образование области илеоцекального угла, образование брюшины и брыжейки толстой кишки имели сходное гистологическое строение, представленное разнонаправленными пучками веретеновидных клеток с минимальными признаками атипии. Фигуры митоза – одна в 50 полях зрения (ПЗ).
Образование забрюшинного пространства (рис. 2, б – черная стрелка, рис. 2, г – белая стрелка, рис. 4, 6) – образование солидного строения, представлено разнонаправленными пучками веретеновидных и эпителиоидных клеток, с признаками относительной атипии и полиморфизма с частыми фигурами апоптоза, многочисленными сосудами. Митотическая активность – 4 митоза в 10 ПЗ. Некроз. При ИГХ-исследовании отмечается диффузная положительная реакция с гладкомышечным актином. Реакция с CD34, S-100, ER, DOG-1 – негативная.
По совокупности клинико-морфологических характеристик поставлен окончательный диагноз: высокодифференцированная лейомиосаркома, G1 (FNCLCC). Опухоль размером 14,0 см (рТ3). Множественные лейомиомы забрюшинного пространства.

Обсуждение
При морфологическом исследовании в данном наблюдении в дифференциальный ряд были включены первичная лейомиосаркома влагалища/сальника, доброкачественная метастазирующая лейомиома с трансформацией одного узла в лейомиосаркому, первичная лейомиосаркома брюшины.Первичные саркомы влагалища – это агрессивные новообразования с различными характеристиками и повышенным риском смертности по сравнению с подтипами плоскоклеточной карциномы и аденокарциномы [8]. Первичная лейомиосаркома влагалища – чрезвычайно редкий диагноз. По текущим оценкам эта опухоль может составлять не более 0,062% злокачественных новообразований женских половых путей, хотя на самом деле она, вероятно, встречается гораздо реже [9]. Учитывая трудность морфологической диагностики мезенхимальных новообразований, точная диагностика сарком весьма затруднительна на дооперационном этапе, так как при попытках выполнения пункционной биопсии не всегда можно получить репрезентативный материал. При биопсии из разных отделов опухоли результат патологоанатомического заключения также может разниться. При этом лейомиома влагалища может претерпевать злокачественные изменения и трансформироваться в лейомиосаркому [10]. В представленном наблюдении благодаря наличию доброкачественных лейомиоматозных узлов, отличных от основного узла, исключили метастатическую и первичную лейомиосаркому сальника, брюшины и матки/влагалища, а в силу отсутствия поражения легких и других паренхиматозных органов – исключили доброкачественную метастазирующую лейомиому.
Изначально диагноз «рассеянный лейомиоматоз брюшины» с трансформацией в лейомиосаркому был исключен из-за нетипичной морфологической картины и отсутствия гормонального экзогенного воздействия. Однако в литературе подобные случаи описаны [7, 11, 12]. Кроме того, ранее проведенная экстирпация матки с придатками по поводу лейомиомы матки, осложненной кровотечением, могла явиться триггером для развития данного новообразования. Злокачественная трансформация при данном состоянии описана примерно в 4% случаев вне зависимости от возраста и пола пациентов. Первоначальное выявление рассеянного лейомиоматоза брюшины и трансформации в саркому варьирует от синхронного процесса до метахронного после установления диагноза через 8 лет [13].
Таким образом, в приведенном клиническом примере мы представили первичный лейомиоматоз брюшины с трансформацией одного узла в лейомиосаркому. Как правило, окончательная постановка диагноза основывается на комплексном гистологическом исследовании, дополненным ИГХ-исследованием операционного материала, после проведенного хирургического лечения [14]. Патогномоничные клинические симптомы отсутствуют. Проявления, как правило, симптоматические, в зависимости от локализации узлов, что также затрудняет дифференциальную диагностику данных неоплазий на дооперационном этапе.
Основным методом лечения мезенхимальных опухолей является хирургическое удаление опухоли с R0-резекцией. Доказано, что эффективность химиотерапии при локализованной резектабельной саркоме мягких тканей незначительна в отношении локального рецидива, отдаленного рецидива и общей выживаемости. Роль адъювантной лучевой терапии и химиотерапии четко не определена, в первую очередь из-за ограниченного числа отчетов о случаях и сериях, и еще меньше данных доступно о химиотерапии, используемой в качестве основного лечения, а не в качестве спасительной терапии при рецидиве [4].
Выводы
В результате полученных данных и анализа литературы рассмотренная клиническая ситуация с большей вероятностью интерпретирована как первичный лейомиоматоз брюшины с трансформацией одного узла в лейомиосаркому. Отсутствие четких патогномоничных инструментальных и клинических признаков при наличии гигантского образования, заполняющего всю полость малого таза, с возможной различной первичной локализацией опухоли, делает невозможным постановку окончательного диагноза до операции. Окончательный диагноз может быть выставлен только на основании морфологического планового исследования удаленного материала, дополненного ИГХ-исследованием. С учетом размеров образования планируемое хирургическое пособие представляет значительную сложность, особенно при вовлечении окружающих органов и выраженном спаечном процессе. Отдельным техническим аспектом планируемой операции является отсутствие возможности полной и четкой дифференцировки опухолевой инвазии вследствие интимного предлежания опухоли с тазовыми структурами и рубцово-спаечными сращениями с брюшиной смежных органов. Чаще всего пациентки первично обращаются за помощью к онкогинекологам, кем впервые могут быть заподозрены диагнозы рассмотренного дифференциального ряда. При невозможности осуществления хирургического пособия на базе клиники гинекологии следует рекомендовать консультацию онкохирурга в референтном центре для повторной оценки резектабельности опухоли и возможности лечения. Несмотря на трудности выполнения операции, такие пациентки, в большинстве случаев, должны получить хирургическое лечение ввиду отсутствия терапевтической альтернативы. Данный клинический случай является редким и наглядно демонстрирует возможность успешного хирургического лечения гигантской лейомиосаркомы малого таза, развившейся на фоне лейомиоматоза брюшины.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Сonflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Семенков Алексей Владимирович – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского», проф. каф. онкологии, радиотерапии и реконструктивной хирургии ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). E-mail: semenkov@inbox.ru; ORCID: 0000-0002-7365-6081
Alexey V. Semenkov – Professor, Vladimirsky Moscow Regional Research Clinical Institute, Sechenov First Moscow State Medical University (Sechenov University). E-mail: semenkov@inbox.ru; ORCID: 0000-0002-7365-6081
Сетдикова Галия Равилевна – проф. каф. фундаментальной и прикладной медицинской деятельности ФУВ ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: dr.setdikоva@mail.ru; ORCID: 0000-0002-5262-4953
Galiya R. Setdikova – Professor, Vladimirsky Moscow Regional Research Clinical Institute. E-mail: dr.setdikova@mail.ru; ORCID: 0000-0002-5262-4953
Юрьев Дмитрий Юрьевич – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: yuriew36dima@mail.ru; ORCID: 0009-0003-2374-3114
Dmitriy Yu. Yuriew – Vladimirsky Moscow Regional Research Clinical Institute. E-mail: yuriew36dima@mail.ru; ORCID: 0009-0003-2374-3114
Степанова Елена Александровна – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: stepanovamoniki@gmail.com; ORCID: 0000-0002-9037-0034
Elena A. Stepanova – Vladimirsky Moscow Regional Research Clinical Institute. E-mail: stepanovamoniki@gmail.com; ORCID: 0000-0002-9037-0034
Хитров Николай Владимирович – ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: nskl@bk.ru; ORCID: 0000-0003-0981-1283
Nikolay V. Khitrov – Vladimirsky Moscow Regional Research Clinical Institute. E-mail: nskl@bk.ru; ORCID: 0000-0003-0981-1283
Поступила в редакцию: 05.11.2023
Поступила после рецензирования: 09.11.2023
Принята к публикации: 09.11.2023
Received: 05.11.2023
Revised: 09.11.2023
Accepted: 09.11.2023
Список исп. литературыСкрыть список1. Serrano C, George S. Leiomyosarcoma. Hematol Oncol Clin North Am 2013; 27 (5): 957–74.
2. Benchakroun N, Tahri A, Tawfiq N et al. Léiomyosarcome du vagin. A propos de deux cas et revue de la littérature [Vaginal leiomyosarcoma. Apropos of 2 cases and review of the literature]. Gynecol Obstet Fertil 2002; 30 (7-8): 592–5.
3. Laforga JB, Martín-Vallejo J, Molina-Bellido P, Clemente-Pérez PA. Early recurrence of aggressive leiomyosarcoma of the vagina. Arch Gynecol Obstet 2023; 307 (5): 1641–2.
4. Khosla D, Patel FD, Kumar R et al. Leiomyosarcoma of the vagina: A rare entity with comprehensive review of the literature. Int J Appl Basic Med Res 2014; 4 (2): 128–30.
5. Willson JR, Peale AR. Multiple peritoneal leiomyomas associated with a granulosa-cell tumor of the ovary. Am J Obstet Gynecol 1952; 64 (64): 204–8.
6. WHO Classification of Tumours Editorial Board. Femail Genital Tumours., 5th ed. Lyon (France): International Agency for Research on Cancer, 2020.
7. Sharma P, Chaturvedi KU, Gupta R, Nigam S. Leiomyomatosis peritonealis disseminata with malignant change in a post-menopausal woman. Gynecol Oncol 2004; 95 (3): 742–5.
8. Yuan H, Wang T. Primary vaginal sarcoma in a single center. Gynecol Oncol Rep 2022; 13 (44): 101–22.
9. Keller NA, Godoy H. Leiomyosarcoma of the Vagina: An Exceedingly Rare Diagnosis. Case Rep Obstet Gynecol 2015; pp. 363–895.
10. Cobanoğlu O, Gürkan Zorlu C, Ergun Y, Kutluay L. Leiomyosarcoma of the vagina. Eur J Obstet Gynecol Reprod Biol 1996; 70 (2):
205–7.
11. Surmacki P, Sporny S, Tosiak A, Lasota J. Disseminated peritoneal leiomyomatosis coexisting with leiomyoma of the uterine body. Arch Gynecol Obstet 2006; 273 (5): 301–3.
12. Strinić T, Kuzmić-Prusac I, Eterović D et al. Leiomyomatosis peritonealis disseminata in a postmenopausal woman. Arch Gynecol Obstet 2000; 264 (2): 97–8.
13. Yamaguchi T, Imamura Y, Yamamoto T, Fukuda M. Leiomyomatosis peritonealis disseminata with malignant change in a man. Pathol Int 2003; 53: 179–85.
14. Suh MJ, Park DC. Leiomyosarcoma of the vagina: a case report and review from the literature. J Gynecol Oncol 2008; 19 (4): 261–4.


