Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
1 Pavlov St. Petersburg State Medical University
2 Bekhterev National Medical Research Center for Psychiatry and Neurology
Abstract
A scoping review was conducted to examine existing original studies that directly compare patients with major depressive disorder (MDD) with patients with bipolar disorder (BD) in terms of the prevalence of suicide attempts and ideation, as well as non-suicidal self-injuries (NSSI). The study analyzed 35 original studies, including a total of 22,218 patients with mood disorders, of which 39% (n = 8,672) were female. The results showed that suicide attempts were nominally more frequent in BD (58.6% of studies) than in MDD (24.1% of studies). The maximum and minimum frequencies of suicide attempts in MDD were 65% and 15.2%, respectively, while in BD they were 50.6% and 5.1%, respectively. Suicidal ideation were also more frequent in BD (42.1% of studies) than in MDD (36.8% of studies). The maximum and minimum frequencies of suicidal thoughts in MDD were 78.4% (n = 232) and 5.4% (n = 11), respectively, while in BD they were 89.8% (n = 53) and 15.7% (n = 80), respectively. The frequency of NSSI in MDD reached 19.9%, and in BD 28%, but the number of studies was insufficient to assess which mood disorder had a higher prevalence of NSSI. Despite these results, there are studies that did not identify significant differences in the prevalence of suicide attempts and thoughts among different mood disorders. Therefore, additional research is needed to better understand the causes, mechanisms, and differences in the frequency of suicide attempts, suicide ideation, and NSSI in patients with MDD and BD.
Keywords: bipolar disorder, major depressive disorder, suicidal ideation, suicide attempts, non-suicidal self-injury.
For citation: Gribanov N.D., Kasyanov E.D., Mudrakova T.A., Mazo G.E. Suicide and Suicidal Ideation in Patients with Major Depressive Disorder and Bipolar disorder (BD): A Scoping Review. Psychiatry and psychopharmacotherapy. 2024; 4: 18–24. DOI: 10.62202/2075-1761-2024-26-4-18-24.
Состояние депрессии ассоциировано с повышенным риском суицида, однако различные типы депрессии и их клиническая картина могут по-разному влиять на этот риск. Так, частота суицидальных мыслей и действий среди пациентов с БАР, которые чаще имеют циклотимический или раздражительный типы темперамента, выше, чем у пациентов с ДЭ/РДР, которые чаще имеют тревожный тип темперамента [4]. Согласно исследованию Huber R.S. et al., молодые люди с БАР имеют более тяжелые и частые суицидальные идеи и им сложнее подавлять такие мысли, чем молодым людям с ДЭ/РДР [5]. Кроме того, Guillaume S. et al. в своем исследовании отмечают, что серьезные попытки суицида и семейный анамнез завершенных суицидов у пациентов с депрессией являются клиническими маркерами БАР [6].
Однако данные находки воспроизводятся не во всех исследованиях. Так, Pompili M. et al. выяснили, что пациенты группы высокого риска суицида сообщали о более тяжелой депрессивной и тревожной симптоматике, а также о большей импульсивности и враждебности, при этом различия в частоте совершенных попыток суицида между диагнозами ДЭ/РДР и БАР обнаружено не было [7].
Актуальной и не до конца изученной остается проблема распространенности несуицидальных самоповреждений (НССП) у пациентов с ДЭ/РДР и БАР. Gabriele Masi et al. в своем исследовали оценили выборку из 89 подростков с расстройствами настроения на предмет наличия и феноменологии НССП. НССП были зарегистрированы у 52% выборки, причем более высокие показатели наблюдались у пациентов с БАР [8]. Это можно объяснить тем, что суицидальные и несуицидальные самоповреждения являются частично перекрывающимися видами поведения, имеющими общие этиологические факторы [9]. Интересные данные приводит Glenn Kiekens et al. Согласно их исследованию, при БАР НССП чаще дебютируют до манифестации заболевания (52,4%), чем после (30,7%), в то время как при ДЭ/РДР дебют НССП чаще происходит уже после манифестации ДЭ/РДР (44,1%), чем до (32,7%) [10].
Целью данного систематического обзорного исследования литературы по методологии scoping review было проанализировать существующие в настоящий момент оригинальные исследования, сравнивающие пациентов с депрессивным эпизодом или ДЭ/РДР с пациентами с БАР на предмет встречаемости суицидальных попыток, мыслей и НССП.
Обзор был составлен в соответствии с расширенным протоколом «Предпочтительные сообщения для систематических обзоров и метаанализов» (PRISMA) для литературных обзоров предметной области (PRISMA-ScR). Поиск проводился в электронной базе данных MEDLINE с января 1994 г. по сентябрь 2023 г. с помощью следующих ключевых слов: («Большое депрессивное расстройство» ИЛИ «Большой депрессивный эпизод» ИЛИ «Депрессивный эпизод» ИЛИ «Униполярная депрессия» ИЛИ «Депрессивное расстройство» ИЛИ «Депрессия» ИЛИ «Депрессивные симптомы») И («Биполярное расстройство» ИЛИ «Биполярное аффективное расстройство» ИЛИ («Биполярная депрессия» ИЛИ «Маниакальная депрессия» ИЛИ «Смешанная депрессия» ИЛИ «Смешанная мания» ИЛИ «Смешанные состояния» ИЛИ «Маниакально-депрессивное расстройство») И («Самоубийство» ИЛИ «Попытка самоубийства» ИЛИ «Суицидальное поведение» ИЛИ «Суицидальность» ИЛИ «Суицидальные мысли» ИЛИ «Членовредительство» ИЛИ «Несуицидальное членовредительство»). Указанный временной интервал выбран в связи с тем, что в 1994 г. было опубликовано «Диагностическое и статистическое руководство по психическим расстройствам 4-го издания» (DSM-IV), где было впервые описано БАР II типа.
Критерии включения
Использовались следующие критерии включения: (1) оригинальные исследования, куда одновременно включались как пациенты с БАР, так и пациенты ДЭ/РДР, и где изучались суицидальные попытки и/или мысли, а также НССП в течение жизни; (2) для постановки диагноза БАР или ДЭ/РДР использовались диагностические критерии DSM-IV/-V или МКБ-10/-11. Исследования не соответствовали критериям включения, если в них принимали участие пациенты только с диагностированными БАР или ДЭ/РДР. Не включались исследования национальных регистров, медицинских баз данных и т. д.
Стратегия оценки
Из включенных исследований извлекались следующие данные: название, авторы, год публикации, страна, тип исследования, диагностические инструменты, общий объем выборки пациентов с БАР и ДЭ/РДР, доля женщин в выборках БАР и ДЭ/РДР, показатели частоты встречаемости суицидальных попыток, мыслей и несуицидальных самоповреждений, а также другие клинические характеристики суицидальности. Данные были независимо извлечены двумя авторами (Г.Н.Д. и М.Т.А.) и валидированы двумя другими авторами обзора (К.Е.Д. и М.Г.Э.).
Синтез данных
Аналитическая техника, использованная для данного обзора, включала дескриптивный анализ включенных исследований. Сначала нами были извлечены общий объем выборки пациентов с БАР и ДЭ/РДР и доля объема женщин с БАР и ДЭ/РДР. Затем были извлечены абсолютные показатели частоты встречаемости у пациентов с БАР и ДЭ/РДР суицидальных мыслей, попыток и несуицидальных самоповреждений. В случае, если в оригинальном исследовании указывался лишь относительный показатель частоты суицидальных мыслей, попыток и несуицидальных самоповреждений у пациентов с БАР и ДЭ/РДР, абсолютная частота рассчитывалась арифметически как процент от пациентов БАР и ДЭ/РДР в выборке.
На основании полученных данных нами оценивалась распространенность суицидальных мыслей, попыток и НССП у пациентов с БАР и ДЭ/РДР на протяжении жизни. Статистическая значимость различий не оценивалась при сравнении распространенности между группами. Следовательно, результаты отражают лишь номинальные различия относительных показателей распространенности.
30 исследований соответствовали поперечному типу исследования, а 5 исследований имели проспективный дизайн.
В 29 статьях была изучена частота суицидальных попыток при ДЭ/РДР и БАР (см. Таблицу 1). В 24,1% (n = 7) исследований суицидальные попытки чаще встречались при ДЭ/РДР. Максимальная и минимальная частоты суицидальных попыток при ДЭ/РДР составили 65% (n = 13) и 15,2% (n = 26) соответственно. В 58,6% (n = 17) исследований суицидальные попытки чаще встречались при БАР. Максимальная и минимальная частоты суицидальных попыток при БАР составили 50,6% (n = 20) и 5,1% (n = 26) соответственно. В 13,8% (n = 4) работ частота суицидальных попыток при ДЭ/РДР и БАР были одинаковыми.
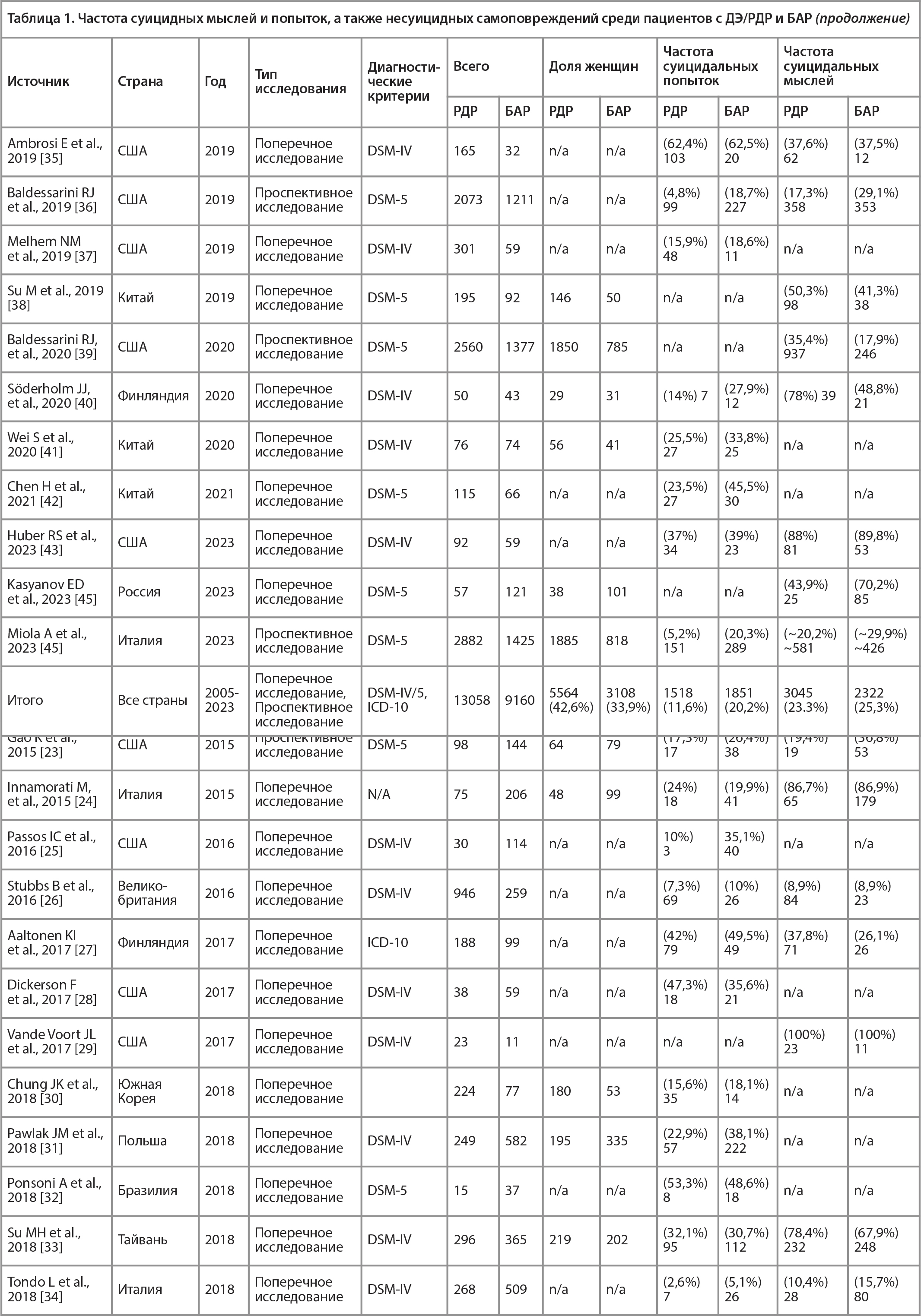
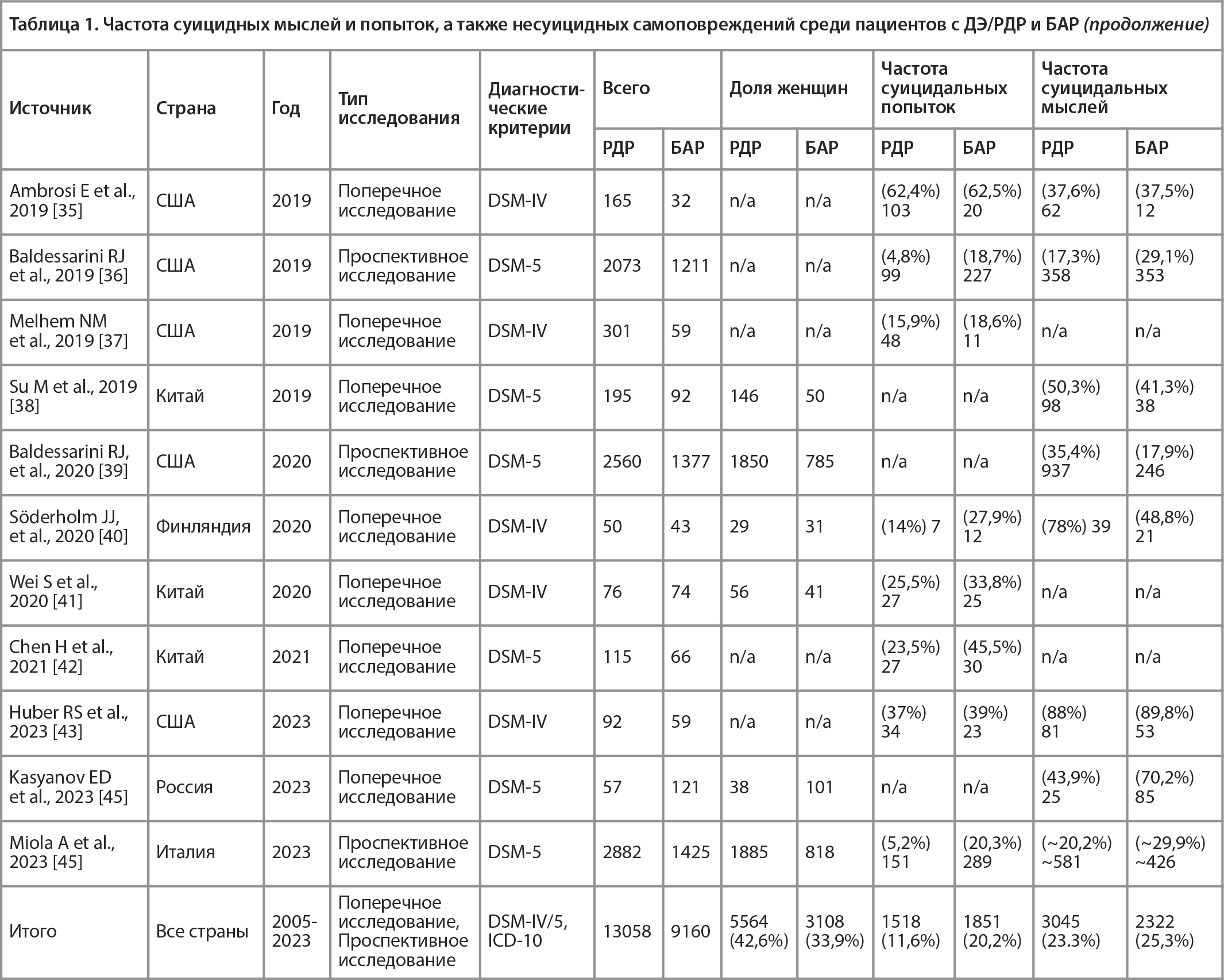
В 19 статьях была изучена частота суицидальных мыслей при ДЭ/РДР и БАР. Суицидальные мысли чаще встречались при ДЭ/РДР в 36,8% (n = 7) исследований. Максимальная и минимальная частоты суицидальных мыслей при ДЭ/РДР составили 78,4% (n = 232) и 5,4% (n = 11) соответственно. В 42,1% (n = 8) исследований суицидальные мысли встречались чаще при БАР. Максимальная и минимальные частоты суицидальных мыслей при БАР составили 89,8% (n = 53) и 15,7% (n = 80) соответственно. В 26,3% (n = 5) работ частота суицидальных мыслей при ДЭ/РДР и БАР были одинаковыми. Тем не менее относительно последнего результата стоит отметить, что в два исследования из пяти исходно включались только пациенты с суицидальными мыслями в анамнезе.
НССП были изучены только в 2 исследованиях. Так, в исследовании Zalsman G. и соавт. среди пациентов с ДЭ/РДР 16,3% (n = 51) пациентов имели НССП, в то время как среди пациентов с БАР таких было 28% (n = 31). В исследовании Bernegger и соавт. 19,9% (n = 42) пациентов с ДЭ/РДР имели в анамнезе НССП, среди БАР таких пациентов было 13,6% (n = 6).
В-третьих, НССП при расстройствах настроения остаются малоизученными. Частота встречаемости НССП при ДЭ/РДР достигала 19,9%, а при БАР – 28%. Однако количество работ было недостаточным, чтобы оценить, при каком расстройстве настроения распространенность НССП выше. В-четвертых, в анализируемых исследованиях крайне мало данных, позволяющих изучить связь психопатологической структуры депрессии и частоту суицидов и/или суицидальных мыслей.
Полученные результаты распространенности суицидальных мыслей и попыток среди пациентов с ДЭ/РДР и БАР в основном соотносятся с имеющимися систематическими обзорами, хотя количество таких систематических обзоров и метаанализов невелико и ни в одном из обнаруженных исследований, в отличие от нашего, не были одновременно изучены частота суицидных мыслей и суицидных попыток среди пациентов с БАР и ДЭ/РДР. Кроме того, систематических обзоров и метаанализов по распространенности суицидальных мыслей, а также НССП среди людей с расстройством настроения также найдено не было.
Можно предположить, что у пациентов с БАР частота суицидальных мыслей и попыток выше, чем у пациентов с ДЭ/РДР, из-за комплексного влияния факторов. Свой вклад вносит различие в циклическом характере состояний у пациентов. Эмоциональная лабильность пациентов с БАР может приводить к более резким колебаниям в психическом состоянии и увеличивать риск суицидальных мыслей и соответствующих действий [47, 48]. Импульсивность и рискованность, также характерные для пациентов с БАР в периоды мании или смешанных эпизодов, могут привести к более спонтанным суицидальным попыткам [49, 50]. Помимо этого, пациенты с БАР часто сталкиваются с проблемами злоупотребления психоактивных веществ, что может усугубить риск суицида из-за изменений в психическом состоянии и снижения контроля над своим поведением [51, 52]. Кроме этого, необходимо принимать во внимание трудности в лечении таких пациентов из-за необходимости управления как эпизодами депрессии, так и мании, что может привести к недостаточному контролю и, как следствие, увеличению риска суицида [53]. Не последнюю роль в коррекции БАР играет стигматизация и социальная изоляция таких пациентов, что усиливает чувство беспомощности и может способствовать возникновению суицидальных мыслей и попыток [54].
Преимущества и ограничения исследования
Одним из достоинств этого обзора является использование критерия для выбора оригинальных исследований, который предполагает прямое сравнение пациентов с ДЭ/РДР и БАР относительно распространенности суицидальных мыслей, суицидальных попыток и НССП. Это важно, поскольку исследования, в которых группы пациентов с расстройствами настроения сравниваются только с контрольными группами, менее эффективны в выявлении ключевых различий между РДР и БАР.
Ограничения данного обзора связаны с широкими критериями включения. Во-первых, изученные оригинальные исследования имели гетерогенную методику оценки суицидальных мыслей, попыток или НССП, в связи с чем не во всех работах была указана распространенность данных феноменов. Во-вторых, в данном исследовании учитывались только те пациенты, которые в прошлом выжили после суицидальной попытки, а пациенты с летальной суицидной попыткой могли просто не попасть в поле зрения – ошибка «выжившего». В-третьих, наличие лечения могло оказать влияние на уровни текущей распространенности суицидальных мыслей, попыток или НССП, особенно в случае использования антидепрессантов при БАР.
Направления для будущих исследований
При проведении будущих доказательных исследований, целью которых будет являться развитие стратегий по предотвращению суицидальных попыток среди пациентов с РДР и БАР, необходимо:
1) Изучить в проспекции весь континуум от суицидных мыслей и намерений до прерванных и свершенных летальных/нелетальных суицидальных попыток в контексте рисков перехода от одного уровня до другого.
2) Определить конкретные клинические характеристики, опосредующие высокие риски суицида, в том числе отягощенный семейный анамнез, неблагоприятный детский опыт, возраст манифеста, рекуррентность эпизодов настроения, психопатологическую структуру аффективного эпизода, сезонность течения, наличие смешанных и психотических симптомов, прием психоактивных веществ, наличие сопутствующих психических расстройств и НССП, а также социально-экономический статус.
3) Изучить роль используемой фармакотерапии в профилактике и/или увеличении рисков суицидных попыток на популяционном уровне, а также нейробиологические механизмы препаратов с антисуицидной активностью, таких как литий (при БАР), кетамин и антидепрессанты (при РДР).
Исследование поддержано грантом Российского научного фонда №23-15-00347.
This study was supported by the Russian Science Foundation (RSF) grant №23-15-00347.
Дата поступления: 29.05.2024
Received: 29.05.2024
Принята к печати: 03.07.2024
Accepted: 03.07.2024
Автор заявляет об отсутствии конфликта интересов.
Author declares no conflicts of interest.
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2024
Суицид и суицидальные мысли у пациентов с рекуррентным депрессивным расстройством и биполярным аффективным расстройством: систематическое обзорное исследование литературы по методологии scoping review №04 2024
Номера страниц в выпуске:18-24
Резюме
Проведено систематическое обзорное исследование литературы по методологии scoping review с целью изучения существующих в настоящий момент оригинальных исследований, напрямую сравнивающих пациентов с депрессивным эпизодом / рекуррентным депрессивным расстройством (ДЭ/РДР) с пациентами с биполярным аффективным расстройством (БАР), на предмет встречаемости суицидальных попыток и мыслей, а также несуицидальных самоповреждений (НССП). В ходе работы проведен анализ 35 оригинальных исследований, включающих в общей сложности 22 218 пациентов с расстройствами настроения, из которых 39% (n = 8672) женского пола. По результатам исследования было установлено, что суицидальные попытки в большинстве исследований номинально чаще встречались при БАР (58,6% исследований), чем при ДЭ/РДР (24,1% исследований). Максимальные и минимальные частоты суицидальных попыток при ДЭ/РДР составили 65% и 15,2% соответственно, при БАР – 50,6% и 5,1% соответственно. Суицидальные мысли также в большинстве исследований чаще встречались при БАР (42,1% исследований), чем при ДЭ/РДР (36,8% исследований). Максимальная и минимальная частоты суицидальных мыслей при ДЭ/РДР составили 78,4% (n = 232) и 5,4% (n = 11) соответственно, при БАР – 89,8% (n = 53) и 15,7% (n = 80). Частота встречаемости НССП при ДЭ/РДР достигала 19,9%, а при БАР 28%, однако количество работ было недостаточным, чтобы оценить, при каком расстройстве настроения распространенность НССП выше. Несмотря на полученные результаты, существуют работы, в которых не было выявлено значимых отличий во встречаемости суицидальных попыток и мыслей при различных расстройствах настроения. В связи с чем существует необходимость проведения дополнительных исследований для более глубокого понимания причин, механизмов и различия частоты встречаемости суицидальных попыток, мыслей и НССП у пациентов с ДЭ/РДР и БАР.
Ключевые слова: биполярное аффективное расстройство, рекуррентное депрессивное расстройство, суицидальные мысли, суицидальные попытки, несуицидальные самоповреждения.
Для цитирования: Грибанов Н.Д., Касьянов Е.Д., Мудракова Т.А., Мазо Г.Э. Суицид и суицидальные мысли у пациентов с рекуррентным депрессивным расстройством и биполярным аффективным расстройством: систематическое обзорное исследование литературы по методологии scoping review. Психиатрия и психофармакотерапия. 2024; 4: 18–24. DOI: 10.62202/2075-1761-2024-26-4-18-24.
Проведено систематическое обзорное исследование литературы по методологии scoping review с целью изучения существующих в настоящий момент оригинальных исследований, напрямую сравнивающих пациентов с депрессивным эпизодом / рекуррентным депрессивным расстройством (ДЭ/РДР) с пациентами с биполярным аффективным расстройством (БАР), на предмет встречаемости суицидальных попыток и мыслей, а также несуицидальных самоповреждений (НССП). В ходе работы проведен анализ 35 оригинальных исследований, включающих в общей сложности 22 218 пациентов с расстройствами настроения, из которых 39% (n = 8672) женского пола. По результатам исследования было установлено, что суицидальные попытки в большинстве исследований номинально чаще встречались при БАР (58,6% исследований), чем при ДЭ/РДР (24,1% исследований). Максимальные и минимальные частоты суицидальных попыток при ДЭ/РДР составили 65% и 15,2% соответственно, при БАР – 50,6% и 5,1% соответственно. Суицидальные мысли также в большинстве исследований чаще встречались при БАР (42,1% исследований), чем при ДЭ/РДР (36,8% исследований). Максимальная и минимальная частоты суицидальных мыслей при ДЭ/РДР составили 78,4% (n = 232) и 5,4% (n = 11) соответственно, при БАР – 89,8% (n = 53) и 15,7% (n = 80). Частота встречаемости НССП при ДЭ/РДР достигала 19,9%, а при БАР 28%, однако количество работ было недостаточным, чтобы оценить, при каком расстройстве настроения распространенность НССП выше. Несмотря на полученные результаты, существуют работы, в которых не было выявлено значимых отличий во встречаемости суицидальных попыток и мыслей при различных расстройствах настроения. В связи с чем существует необходимость проведения дополнительных исследований для более глубокого понимания причин, механизмов и различия частоты встречаемости суицидальных попыток, мыслей и НССП у пациентов с ДЭ/РДР и БАР.
Ключевые слова: биполярное аффективное расстройство, рекуррентное депрессивное расстройство, суицидальные мысли, суицидальные попытки, несуицидальные самоповреждения.
Для цитирования: Грибанов Н.Д., Касьянов Е.Д., Мудракова Т.А., Мазо Г.Э. Суицид и суицидальные мысли у пациентов с рекуррентным депрессивным расстройством и биполярным аффективным расстройством: систематическое обзорное исследование литературы по методологии scoping review. Психиатрия и психофармакотерапия. 2024; 4: 18–24. DOI: 10.62202/2075-1761-2024-26-4-18-24.
Suicide and Suicidal Ideation in Patients with Major Depressive Disorder and Bipolar disorder (BD): A Scoping Review
N.D. Gribanov1, E.D. Kasyanov2, T.A. Mudrakova2, G.E. Mazo21 Pavlov St. Petersburg State Medical University
2 Bekhterev National Medical Research Center for Psychiatry and Neurology
Abstract
A scoping review was conducted to examine existing original studies that directly compare patients with major depressive disorder (MDD) with patients with bipolar disorder (BD) in terms of the prevalence of suicide attempts and ideation, as well as non-suicidal self-injuries (NSSI). The study analyzed 35 original studies, including a total of 22,218 patients with mood disorders, of which 39% (n = 8,672) were female. The results showed that suicide attempts were nominally more frequent in BD (58.6% of studies) than in MDD (24.1% of studies). The maximum and minimum frequencies of suicide attempts in MDD were 65% and 15.2%, respectively, while in BD they were 50.6% and 5.1%, respectively. Suicidal ideation were also more frequent in BD (42.1% of studies) than in MDD (36.8% of studies). The maximum and minimum frequencies of suicidal thoughts in MDD were 78.4% (n = 232) and 5.4% (n = 11), respectively, while in BD they were 89.8% (n = 53) and 15.7% (n = 80), respectively. The frequency of NSSI in MDD reached 19.9%, and in BD 28%, but the number of studies was insufficient to assess which mood disorder had a higher prevalence of NSSI. Despite these results, there are studies that did not identify significant differences in the prevalence of suicide attempts and thoughts among different mood disorders. Therefore, additional research is needed to better understand the causes, mechanisms, and differences in the frequency of suicide attempts, suicide ideation, and NSSI in patients with MDD and BD.
Keywords: bipolar disorder, major depressive disorder, suicidal ideation, suicide attempts, non-suicidal self-injury.
For citation: Gribanov N.D., Kasyanov E.D., Mudrakova T.A., Mazo G.E. Suicide and Suicidal Ideation in Patients with Major Depressive Disorder and Bipolar disorder (BD): A Scoping Review. Psychiatry and psychopharmacotherapy. 2024; 4: 18–24. DOI: 10.62202/2075-1761-2024-26-4-18-24.
Введение
Суицид – серьезная проблема общественного здравоохранения. Ежегодно в результате самоубийства погибает около 700 000 человек [1]. Психические расстройства являются основным фактором риска, связанным с суицидальными мыслями и суицидальными попытками. Так, люди, у которых диагностировано психическое расстройство, имеют в восемь раз больший риск самоубийства [2]. При этом наиболее распространенными расстройствами, связанными с суицидным риском, являются депрессивный эпизод / рекуррентное депрессивное расстройство (ДЭ/РДР) и биполярное аффективное расстройство (БАР) [3].Состояние депрессии ассоциировано с повышенным риском суицида, однако различные типы депрессии и их клиническая картина могут по-разному влиять на этот риск. Так, частота суицидальных мыслей и действий среди пациентов с БАР, которые чаще имеют циклотимический или раздражительный типы темперамента, выше, чем у пациентов с ДЭ/РДР, которые чаще имеют тревожный тип темперамента [4]. Согласно исследованию Huber R.S. et al., молодые люди с БАР имеют более тяжелые и частые суицидальные идеи и им сложнее подавлять такие мысли, чем молодым людям с ДЭ/РДР [5]. Кроме того, Guillaume S. et al. в своем исследовании отмечают, что серьезные попытки суицида и семейный анамнез завершенных суицидов у пациентов с депрессией являются клиническими маркерами БАР [6].
Однако данные находки воспроизводятся не во всех исследованиях. Так, Pompili M. et al. выяснили, что пациенты группы высокого риска суицида сообщали о более тяжелой депрессивной и тревожной симптоматике, а также о большей импульсивности и враждебности, при этом различия в частоте совершенных попыток суицида между диагнозами ДЭ/РДР и БАР обнаружено не было [7].
Актуальной и не до конца изученной остается проблема распространенности несуицидальных самоповреждений (НССП) у пациентов с ДЭ/РДР и БАР. Gabriele Masi et al. в своем исследовали оценили выборку из 89 подростков с расстройствами настроения на предмет наличия и феноменологии НССП. НССП были зарегистрированы у 52% выборки, причем более высокие показатели наблюдались у пациентов с БАР [8]. Это можно объяснить тем, что суицидальные и несуицидальные самоповреждения являются частично перекрывающимися видами поведения, имеющими общие этиологические факторы [9]. Интересные данные приводит Glenn Kiekens et al. Согласно их исследованию, при БАР НССП чаще дебютируют до манифестации заболевания (52,4%), чем после (30,7%), в то время как при ДЭ/РДР дебют НССП чаще происходит уже после манифестации ДЭ/РДР (44,1%), чем до (32,7%) [10].
Целью данного систематического обзорного исследования литературы по методологии scoping review было проанализировать существующие в настоящий момент оригинальные исследования, сравнивающие пациентов с депрессивным эпизодом или ДЭ/РДР с пациентами с БАР на предмет встречаемости суицидальных попыток, мыслей и НССП.
Методы
Стратегия поискаОбзор был составлен в соответствии с расширенным протоколом «Предпочтительные сообщения для систематических обзоров и метаанализов» (PRISMA) для литературных обзоров предметной области (PRISMA-ScR). Поиск проводился в электронной базе данных MEDLINE с января 1994 г. по сентябрь 2023 г. с помощью следующих ключевых слов: («Большое депрессивное расстройство» ИЛИ «Большой депрессивный эпизод» ИЛИ «Депрессивный эпизод» ИЛИ «Униполярная депрессия» ИЛИ «Депрессивное расстройство» ИЛИ «Депрессия» ИЛИ «Депрессивные симптомы») И («Биполярное расстройство» ИЛИ «Биполярное аффективное расстройство» ИЛИ («Биполярная депрессия» ИЛИ «Маниакальная депрессия» ИЛИ «Смешанная депрессия» ИЛИ «Смешанная мания» ИЛИ «Смешанные состояния» ИЛИ «Маниакально-депрессивное расстройство») И («Самоубийство» ИЛИ «Попытка самоубийства» ИЛИ «Суицидальное поведение» ИЛИ «Суицидальность» ИЛИ «Суицидальные мысли» ИЛИ «Членовредительство» ИЛИ «Несуицидальное членовредительство»). Указанный временной интервал выбран в связи с тем, что в 1994 г. было опубликовано «Диагностическое и статистическое руководство по психическим расстройствам 4-го издания» (DSM-IV), где было впервые описано БАР II типа.
Критерии включения
Использовались следующие критерии включения: (1) оригинальные исследования, куда одновременно включались как пациенты с БАР, так и пациенты ДЭ/РДР, и где изучались суицидальные попытки и/или мысли, а также НССП в течение жизни; (2) для постановки диагноза БАР или ДЭ/РДР использовались диагностические критерии DSM-IV/-V или МКБ-10/-11. Исследования не соответствовали критериям включения, если в них принимали участие пациенты только с диагностированными БАР или ДЭ/РДР. Не включались исследования национальных регистров, медицинских баз данных и т. д.
Стратегия оценки
Из включенных исследований извлекались следующие данные: название, авторы, год публикации, страна, тип исследования, диагностические инструменты, общий объем выборки пациентов с БАР и ДЭ/РДР, доля женщин в выборках БАР и ДЭ/РДР, показатели частоты встречаемости суицидальных попыток, мыслей и несуицидальных самоповреждений, а также другие клинические характеристики суицидальности. Данные были независимо извлечены двумя авторами (Г.Н.Д. и М.Т.А.) и валидированы двумя другими авторами обзора (К.Е.Д. и М.Г.Э.).
Синтез данных
Аналитическая техника, использованная для данного обзора, включала дескриптивный анализ включенных исследований. Сначала нами были извлечены общий объем выборки пациентов с БАР и ДЭ/РДР и доля объема женщин с БАР и ДЭ/РДР. Затем были извлечены абсолютные показатели частоты встречаемости у пациентов с БАР и ДЭ/РДР суицидальных мыслей, попыток и несуицидальных самоповреждений. В случае, если в оригинальном исследовании указывался лишь относительный показатель частоты суицидальных мыслей, попыток и несуицидальных самоповреждений у пациентов с БАР и ДЭ/РДР, абсолютная частота рассчитывалась арифметически как процент от пациентов БАР и ДЭ/РДР в выборке.
На основании полученных данных нами оценивалась распространенность суицидальных мыслей, попыток и НССП у пациентов с БАР и ДЭ/РДР на протяжении жизни. Статистическая значимость различий не оценивалась при сравнении распространенности между группами. Следовательно, результаты отражают лишь номинальные различия относительных показателей распространенности.
Результаты
Из 1214 публикаций, полученных путем поиска в базе данных, 62 соответствовали критериям включения. После прочтения полного текста статей, в окончательный количественный анализ нами было включено 35 оригинальных исследований. Всего во всех работах было включено 22 218 пациентов, в том числе 39% (n = 8672) женщин. Количество пациентов с ДЭ/РДР составило 13 058, из них 42,6% (n = 5564) женщин, в то время как количество пациентов БАР составило 9160, из них 33,9% (n = 3108) женщин. Самым частым регионом, где публиковались статьи, стали Соединенные Штаты Америки (13 статей). Кроме того, 13 работ были опубликованы авторами из стран Европы и 5 статей авторами из Азии. Из всех отобранных работ30 исследований соответствовали поперечному типу исследования, а 5 исследований имели проспективный дизайн.
В 29 статьях была изучена частота суицидальных попыток при ДЭ/РДР и БАР (см. Таблицу 1). В 24,1% (n = 7) исследований суицидальные попытки чаще встречались при ДЭ/РДР. Максимальная и минимальная частоты суицидальных попыток при ДЭ/РДР составили 65% (n = 13) и 15,2% (n = 26) соответственно. В 58,6% (n = 17) исследований суицидальные попытки чаще встречались при БАР. Максимальная и минимальная частоты суицидальных попыток при БАР составили 50,6% (n = 20) и 5,1% (n = 26) соответственно. В 13,8% (n = 4) работ частота суицидальных попыток при ДЭ/РДР и БАР были одинаковыми.


В 19 статьях была изучена частота суицидальных мыслей при ДЭ/РДР и БАР. Суицидальные мысли чаще встречались при ДЭ/РДР в 36,8% (n = 7) исследований. Максимальная и минимальная частоты суицидальных мыслей при ДЭ/РДР составили 78,4% (n = 232) и 5,4% (n = 11) соответственно. В 42,1% (n = 8) исследований суицидальные мысли встречались чаще при БАР. Максимальная и минимальные частоты суицидальных мыслей при БАР составили 89,8% (n = 53) и 15,7% (n = 80) соответственно. В 26,3% (n = 5) работ частота суицидальных мыслей при ДЭ/РДР и БАР были одинаковыми. Тем не менее относительно последнего результата стоит отметить, что в два исследования из пяти исходно включались только пациенты с суицидальными мыслями в анамнезе.
НССП были изучены только в 2 исследованиях. Так, в исследовании Zalsman G. и соавт. среди пациентов с ДЭ/РДР 16,3% (n = 51) пациентов имели НССП, в то время как среди пациентов с БАР таких было 28% (n = 31). В исследовании Bernegger и соавт. 19,9% (n = 42) пациентов с ДЭ/РДР имели в анамнезе НССП, среди БАР таких пациентов было 13,6% (n = 6).
Обсуждение
На основании анализа результатов 35 оригинальных исследований, посвященных встречаемости суицидальных мыслей и попыток, а также НССП у пациентов с ДЭ/РДР и БАР, было сделано несколько важных наблюдений. Во-первых, суицидальные попытки в большинстве исследований номинально чаще встречались при БАР, чем при ДЭ/РДР. Во-вторых, суицидальные мысли в большинстве исследований также чаще встречались при БАР. Кроме того, максимальная распространенность суицидальных мыслей также была отмечена среди пациентов с БАР.В-третьих, НССП при расстройствах настроения остаются малоизученными. Частота встречаемости НССП при ДЭ/РДР достигала 19,9%, а при БАР – 28%. Однако количество работ было недостаточным, чтобы оценить, при каком расстройстве настроения распространенность НССП выше. В-четвертых, в анализируемых исследованиях крайне мало данных, позволяющих изучить связь психопатологической структуры депрессии и частоту суицидов и/или суицидальных мыслей.
Полученные результаты распространенности суицидальных мыслей и попыток среди пациентов с ДЭ/РДР и БАР в основном соотносятся с имеющимися систематическими обзорами, хотя количество таких систематических обзоров и метаанализов невелико и ни в одном из обнаруженных исследований, в отличие от нашего, не были одновременно изучены частота суицидных мыслей и суицидных попыток среди пациентов с БАР и ДЭ/РДР. Кроме того, систематических обзоров и метаанализов по распространенности суицидальных мыслей, а также НССП среди людей с расстройством настроения также найдено не было.
Можно предположить, что у пациентов с БАР частота суицидальных мыслей и попыток выше, чем у пациентов с ДЭ/РДР, из-за комплексного влияния факторов. Свой вклад вносит различие в циклическом характере состояний у пациентов. Эмоциональная лабильность пациентов с БАР может приводить к более резким колебаниям в психическом состоянии и увеличивать риск суицидальных мыслей и соответствующих действий [47, 48]. Импульсивность и рискованность, также характерные для пациентов с БАР в периоды мании или смешанных эпизодов, могут привести к более спонтанным суицидальным попыткам [49, 50]. Помимо этого, пациенты с БАР часто сталкиваются с проблемами злоупотребления психоактивных веществ, что может усугубить риск суицида из-за изменений в психическом состоянии и снижения контроля над своим поведением [51, 52]. Кроме этого, необходимо принимать во внимание трудности в лечении таких пациентов из-за необходимости управления как эпизодами депрессии, так и мании, что может привести к недостаточному контролю и, как следствие, увеличению риска суицида [53]. Не последнюю роль в коррекции БАР играет стигматизация и социальная изоляция таких пациентов, что усиливает чувство беспомощности и может способствовать возникновению суицидальных мыслей и попыток [54].
Преимущества и ограничения исследования
Одним из достоинств этого обзора является использование критерия для выбора оригинальных исследований, который предполагает прямое сравнение пациентов с ДЭ/РДР и БАР относительно распространенности суицидальных мыслей, суицидальных попыток и НССП. Это важно, поскольку исследования, в которых группы пациентов с расстройствами настроения сравниваются только с контрольными группами, менее эффективны в выявлении ключевых различий между РДР и БАР.
Ограничения данного обзора связаны с широкими критериями включения. Во-первых, изученные оригинальные исследования имели гетерогенную методику оценки суицидальных мыслей, попыток или НССП, в связи с чем не во всех работах была указана распространенность данных феноменов. Во-вторых, в данном исследовании учитывались только те пациенты, которые в прошлом выжили после суицидальной попытки, а пациенты с летальной суицидной попыткой могли просто не попасть в поле зрения – ошибка «выжившего». В-третьих, наличие лечения могло оказать влияние на уровни текущей распространенности суицидальных мыслей, попыток или НССП, особенно в случае использования антидепрессантов при БАР.
Направления для будущих исследований
При проведении будущих доказательных исследований, целью которых будет являться развитие стратегий по предотвращению суицидальных попыток среди пациентов с РДР и БАР, необходимо:
1) Изучить в проспекции весь континуум от суицидных мыслей и намерений до прерванных и свершенных летальных/нелетальных суицидальных попыток в контексте рисков перехода от одного уровня до другого.
2) Определить конкретные клинические характеристики, опосредующие высокие риски суицида, в том числе отягощенный семейный анамнез, неблагоприятный детский опыт, возраст манифеста, рекуррентность эпизодов настроения, психопатологическую структуру аффективного эпизода, сезонность течения, наличие смешанных и психотических симптомов, прием психоактивных веществ, наличие сопутствующих психических расстройств и НССП, а также социально-экономический статус.
3) Изучить роль используемой фармакотерапии в профилактике и/или увеличении рисков суицидных попыток на популяционном уровне, а также нейробиологические механизмы препаратов с антисуицидной активностью, таких как литий (при БАР), кетамин и антидепрессанты (при РДР).
Заключение
Наше исследование по методологии scoping review показало, что суицидальные мысли и попытки чаще встречаются у пациентов с БАР по сравнению с РДР. Однако несмотря на то, что большинство исследований указывают на большую частоту суицидальных попыток при БАР, существуют работы, в которых не было выявлено значимых отличий в вероятности совершения суицида. НССП при расстройствах настроения остаются малоизученными, что не позволяет оценить, при каком именно расстройстве распространенность данного поведенческого паттерна выше. Необходимо провести дополнительные исследования для более глубокого понимания причин, механизмов и различия частоты встречаемости суицидальных мыслей, попыток и НССП у пациентов с БАР и РДР.Исследование поддержано грантом Российского научного фонда №23-15-00347.
This study was supported by the Russian Science Foundation (RSF) grant №23-15-00347.
Дата поступления: 29.05.2024
Received: 29.05.2024
Принята к печати: 03.07.2024
Accepted: 03.07.2024
Автор заявляет об отсутствии конфликта интересов.
Author declares no conflicts of interest.
Список исп. литературыСкрыть список1. https://www.who.int/news-room/fact-sheets/detail/suicide
2. Too LS, Spittal MJ, Bugeja L, Reifels L, Butterworth P, Pirkis J. The association between mental disorders and suicide: A systematic review and meta-analysis of record linkage studies. J Affect Disord. 2019 Dec 1;259:302-313. doi: 10.1016/j.jad.2019.08.054. [2]
3. https://www.who.int/news-room/fact-sheets/detail/mental-disorders
4. Baldessarini RJ, Vázquez GH, Tondo L. Affective temperaments and suicidal ideation and behavior in mood and anxiety disorder patients. J Affect Disord. 2016 Jul 1;198:78-82. doi: 10.1016/j.jad.2016.03.002.
5. Huber RS, Boxer D, Smith CJ, Renshaw PF, Yurgelun-Todd DA, Kondo DG. Detailed assessment of suicidal ideation in youth with bipolar disorder versus major depressive disorder. Bipolar Disord. 2023 May;25(3):200-208. doi: 10.1111/bdi.13294.
6. Guillaume S, Jaussent I, Jollant F, Rihmer Z, Malafosse A, Courtet P. Suicide attempt characteristics may orientate toward a bipolar disorder in attempters with recurrent depression. J Affect Disord. 2010 Apr;122(1-2):53-9. doi: 10.1016/j.jad.2009.06.006.
7. Pompili M, Innamorati M, Raja M, Falcone I, Ducci G, Angeletti G, Lester D, Girardi P, Tatarelli R, De Pisa E. Suicide risk in depression and bipolar disorder: Do impulsiveness-aggressiveness and pharmacotherapy predict suicidal intent? Neuropsychiatr Dis Treat. 2008 Feb;4(1):247-55. doi: 10.2147/ndt.s2192.
8. Masi G, Milone A, Montesanto AR, Valente E, Pisano S. Non suicidal self-injury in referred adolescents with mood disorders and its association with cyclothymic-hypersensitive temperament. J Affect Disord. 2018 Feb;227: 477-482. doi: 10.1016/j.jad.2017.11.049.
9. Joyce PR, Light KJ, Rowe SL, Cloninger CR, Kennedy MA. Self-mutilation and suicide attempts: relationships to bipolar disorder, borderline personality disorder, temperament and character. Aust N Z J Psychiatry. 2010 Mar;44(3):250-7. doi: 10.3109/00048670903487159.
10. Kiekens G, Hasking P, Bruffaerts R, Alonso J, Auerbach RP, Bantjes J, Benjet C, Boyes M, Chiu WT, Claes L, Cuijpers P, Ebert DD, Mak A, Mortier P, O'Neill S, Sampson NA, Stein DJ, Vilagut G, Nock MK, Kessler RC; WHO World Mental Health International College Student (WMH-ICS) collaborators. Non-suicidal self-injury among first-year college students and its association with mental disorders: results from the World Mental Health International College Student (WMH-ICS) initiative. Psychol Med. 2023 Feb;53(3):875-886. doi: 10.1017/S0033291721002245.
11. Akiskal HS, Benazzi F. Psychopathologic correlates of suicidal ideation in major depressive outpatients: is it all due to unrecognized (bipolar) depressive mixed states? Psychopathology. 2005 Sep-Oct;38(5):273-80. doi: 10.1159/000088445.
12. Akiskal HS, Benazzi F. Does the FDA proposed list of possible correlates of suicidality associated with antidepressants apply to an adult private practice population? J Affect Disord. 2006 Aug;94(1-3):105-10. doi: 10.1016/j.jad. 2006.04.002.
13. Pawlak J, Dmitrzak-Węglarz M, Skibińska M, Szczepankiewicz A, Leszczyńska-Rodziewicz A, Rajewska-Rager A, Zaremba D, Czerski P, Hauser J. Suicide attempts and clinical risk factors in patients with bipolar and unipolar affective disorders. Gen Hosp Psychiatry. 2013 Jul-Aug;35(4):427-32. doi: 10.1016/j.genhosppsych.2013.03.014.
14. Zalsman G, Braun M, Arendt M, Grunebaum MF, Sher L, Burke AK, Brent DA, Chaudhury SR, Mann JJ, Oquendo MA. A comparison of the medical lethality of suicide attempts in bipolar and major depressive disorders. Bipolar Disord. 2006 Oct;8(5 Pt 2):558-65. doi: 10.1111/j.1399-5618.2006. 00381.x.
15. Guillaume S, Jaussent I, Jollant F, Rihmer Z, Malafosse A, Courtet P. Suicide attempt characteristics may orientate toward a bipolar disorder in attempters with recurrent depression. J Affect Disord. 2010 Apr;122(1-2):53-9. doi: 10.1016/j.jad.2009.06.006.
16. Joyce PR, Light KJ, Rowe SL, Cloninger CR, Kennedy MA. Self-mutilation and suicide attempts: relationships to bipolar disorder, borderline personality disorder, temperament and character. Aust N Z J Psychiatry. 2010 Mar;44(3):250-7. doi: 10.3109/00048670903487159.
17. Hales SA, Deeprose C, Goodwin GM, Holmes EA. Cognitions in bipolar affective disorder and unipolar depression: imagining suicide. Bipolar Disord. 2011 Nov-Dec;13(7-8):651-61. doi: 10.1111/j.1399-5618.2011.00954.x.
18. Pompili M, Gibiino S, Innamorati M, Serafini G, Del Casale A, De Risio L, Palermo M, Montebovi F, Campi S, De Luca V, Sher L, Tatarelli R, Biondi M, Duval F, Serretti A, Girardi P. Prolactin and thyroid hormone levels are associated with suicide attempts in psychiatric patients. Psychiatry Res. 2012 Dec 30;200(2-3):389-94. doi: 10.1016/j.psychres.2012.05.010.
19. Ainiyet B, Rybakowski JK. Suicidal behaviour and lipid levels in unipolar and bipolar depression. Acta Neuropsychiatr. 2014 Oct;26(5):315-20. doi: 10.1017/neu.2014.18.
20. Holma KM, Haukka J, Suominen K, Valtonen HM, Mantere O, Melartin TK, Sokero TP, Oquendo MA, Isometsä ET. Differences in incidence of suicide attempts between bipolar I and II disorders and major depressive disorder. Bipolar Disord. 2014 Sep;16(6):652-61. doi: 10.1111/bdi.12195.
21. Bernegger A, Kienesberger K, Carlberg L, Swoboda P, Ludwig B, Koller R, Kapusta ND, Aigner M, Haslacher H, Schmöger M, Kasper S, Schosser A. Influence of Sex on Suicidal Phenotypes in Affective Disorder Patients with Traumatic Childhood Experiences. PLoS One. 2015 Sep 14;10(9):e0137763. doi: 10.1371/journal.pone.0137763.
22. da Graça Cantarelli M, Nardin P, Buffon A, Eidt MC, Antônio Godoy L, Fernandes BS, Gonçalves CA. Serum triglycerides, but not cholesterol or leptin, are decreased in suicide attempters with mood disorders. J Affect Disord. 2015 Feb 1;172:403-9. doi: 10.1016/j.jad.2014.10.033.
23. Gao K, Wu R, Wang Z, Ren M, Kemp DE, Chan PK, Conroy CM, Serrano MB, Ganocy SJ, Calabrese JR. Disagreement between self-reported and clinician-ascertained suicidal ideation and its correlation with depression and anxiety severity in patients with major depressive disorder or bipolar disorder. J Psychiatr Res. 2015 Jan;60:117-24. doi: 10.1016/j.jpsychires.2014.09.011.
24. Innamorati M, Rihmer Z, Akiskal H, Gonda X, Erbuto D, Belvederi Murri M, Perugi G, Amore M, Girardi P, Pompili M. Cyclothymic temperament rather than polarity is associated with hopelessness and suicidality in hospitalized patients with mood disorders. J Affect Disord. 2015 Jan 1;170:161-5. doi: 10.1016/j.jad.2014.08.042.
25. Passos IC, Mwangi B, Cao B, Hamilton JE, Wu MJ, Zhang XY, Zunta-Soares GB, Quevedo J, Kauer-Sant'Anna M, Kapczinski F, Soares JC. Identifying a clinical signature of suicidality among patients with mood disorders: A pilot study using a machine learning approach. J Affect Disord. 2016 Mar 15;193:109-16. doi: 10.1016/j.jad.2015.12.066.
26. Stubbs B, Wu YT, Prina AM, Leng Y, Cosco TD. A population study of the association between sleep disturbance and suicidal behaviour in people with mental illness. J Psychiatr Res. 2016 Nov;82:149-54. doi: 10.1016/j.jpsychires.2016.07.025.
27. Aaltonen KI, Rosenström T, Baryshnikov I, Karpov B, Melartin T, Suominen K, Heikkinen M, Näätänen P, Koivisto M, Joffe G, Isometsä E. Mediating role of borderline personality disorder traits in the effects of childhood maltreatment on suicidal behaviour among mood disorder patients. Eur Psychiatry. 2017 Jul;44:53-60. doi: 10.1016/j.eurpsy.2017.03.011.
28. Dickerson F, Wilcox HC, Adamos M, Katsafanas E, Khushalani S, Origoni A, Savage C, Schweinfurth L, Stallings C, Sweeney K, Yolken R. Suicide attempts and markers of immune response in individuals with serious mental illness. J Psychiatr Res. 2017 Apr;87:37-43. doi: 10.1016/j.jpsychires.2016.11.011.
29. Vande Voort JL, Ballard ED, Luckenbaugh DA, Bernert RA, Richards EM, Niciu MJ, Park LT, Machado-Vieira R, Duncan WC Jr, Zarate CA Jr. Antisuicidal Response Following Ketamine Infusion Is Associated With Decreased Nighttime Wakefulness in Major Depressive Disorder and Bipolar Disorder. J Clin Psychiatry. 2017 Sep/Oct;78(8):1068-1074. doi: 10.4088/JCP.15m10440.
30. Chung JK, Choi KS, Kang HG, Jung HY, Joo EJ. The relationship between morningness-eveningness and resilience in mood disorder patients. Compr Psychiatry. 2018 Nov;87:72-78. doi: 10.1016/j.comppsych.2018.09.003.
31. Pawlak JM, Miechowicz I, Dmitrzak-Węglarz M, Szczepankiewicz A, Zaremba D, Kapelski P, Rajewska-Rager A, Czerski P, Skibińska M, Hauser J. Are suicide risk factors gender specific? Psychiatr Pol. 2018 Feb 28;52(1):21-32. English, Polish. doi: 10.12740/PP/78974.
32. Ponsoni A, Branco LD, Cotrena C, Shansis FM, Grassi-Oliveira R, Fonseca RP. Self-reported inhibition predicts history of suicide attempts in bipolar disorder and major depression. Compr Psychiatry. 2018 Apr;82:89-94. doi: 10.1016/j.comppsych.2018.01.011.
33. Su MH, Chen HC, Lu ML, Feng J, Chen IM, Wu CS, Chang SW, Kuo PH. Risk profiles of personality traits for suicidality among mood disorder patients and community controls. Acta Psychiatr Scand. 2018 Jan;137(1):30-38. doi: 10.1111/acps.12834.
34. Tondo L, Vázquez GH, Sani G, Pinna M, Baldessarini RJ. Association of suicidal risk with ratings of affective temperaments. J Affect Disord. 2018 Mar 15;229:322-327. doi: 10.1016/j.jad.2017.12.061.
35. Ambrosi E, Arciniegas DB, Curtis KN, Patriquin MA, Spalletta G, Sani G, Frueh BC, Fowler JC, Madan A, Salas R. Resting-State Functional Connectivity of the Habenula in Mood Disorder Patients With and Without Suicide-Related Behaviors. J Neuropsychiatry Clin Neurosci. 2019 Winter;31(1):49-56. doi: 10.1176/appi.neuropsych.17120351.
36. Baldessarini RJ, Tondo L, Pinna M, Nuñez N, Vázquez GH. Suicidal risk factors in major affective disorders. Br J Psychiatry. 2019 Jul 11:1-6. doi: 10.1192/bjp.2019.167.
37. Melhem NM, Porta G, Oquendo MA, Zelazny J, Keilp JG, Iyengar S, Burke A, Birmaher B, Stanley B, Mann JJ, Brent DA. Severity and Variability of Depression Symptoms Predicting Suicide Attempt in High-Risk Individuals. JAMA Psychiatry. 2019 Jun 1;76(6):603-613. doi: 10.1001/jamapsychiatry.2018.4513.
38. Su M, Li E, Tang C, Zhao Y, Liu R, Gao K. Comparison of blood lipid profile/thyroid function markers between unipolar and bipolar depressed patients and in depressed patients with anhedonia or suicidal thoughts. Mol Med. 2019 Nov 20;25(1):51. doi: 10.1186/s10020-019-0119-9.
39. Baldessarini RJ, Tondo L. Suicidal Risks in 12 DSM-5 Psychiatric Disorders. J Affect Disord. 2020 Jun 15;271:66-73. doi: 10.1016/j.jad.2020.03.083.
40. Söderholm JJ, Socada JL, Rosenström T, Ekelund J, Isometsä ET. Borderline Personality Disorder With Depression Confers Significant Risk of Suicidal Behavior in Mood Disorder Patients-A Comparative Study. Front Psychiatry. 2020 Apr 17;11:290. doi: 10.3389/fpsyt.2020.00290.
41. Wei S, Womer FY, Edmiston EK, Zhang R, Jiang X, Wu F, Kong L, Zhou Y, Tang Y, Wang F. Structural alterations associated with suicide attempts in major depressive disorder and bipolar disorder: A diffusion tensor imaging study. Prog Neuropsychopharmacol Biol Psychiatry. 2020 Mar 2;98:109827. doi: 10.1016/j.pnpbp.2019.109827.
42. Chen H, Li W, Cao X, Liu P, Liu J, Chen X, Luo C, Liang X, Guo H, Zhong S, Wang X, Zhou J. The Association Between Suicide Attempts, Anxiety, and Childhood Maltreatment Among Adolescents and Young Adults With First Depressive Episodes. Front Psychiatry. 2021 Dec 17;12:745470. doi: 10.3389/fpsyt.2021.745470.
43. Huber RS, Boxer D, Smith CJ, Renshaw PF, Yurgelun-Todd DA, Kondo DG. Detailed assessment of suicidal ideation in youth with bipolar disorder versus major depressive disorder. Bipolar Disord. 2023 May;25(3):200-208. doi: 10.1111/bdi.13294.
44. Kasyanov ED, Yakovleva YV, Mudrakova TA, Kasyanova AA, Mazo GE. Patterny komorbidnosti i struktura depressivnykh epizodov u patsientov s bipolyarnym i depressivnym rasstroistvami [Comorbidity patterns and structure of depressive episodes in patients with bipolar disorder and major depressive disorder]. Zh Nevrol Psikhiatr Im S S Korsakova. 2023;123(11. Vyp. 2):108-114. Russian. doi: 10.17116/jnevro2023123112108.
45. Miola A, Tondo L, Pinna M, Contu M, Baldessarini RJ. Suicidal risk and protective factors in major affective disorders: A prospective cohort study of 4307 participants. J Affect Disord. 2023 Oct 1;338:189-198. doi: 10.1016/j.jad.2023.06.018.
46. Serra G, De Crescenzo F, Maisto F, Galante JR, Iannoni ME, Trasolini M, Maglio G, Tondo L, Baldessarini RJ, Vicari S. Suicidal behavior in juvenile bipolar disorder and major depressive disorder patients: Systematic review and meta-analysis. J Affect Disord. 2022 Aug 15;311:572-581. doi: 10.1016/j.jad.2022.05.063.
47. Judd LL, Akiskal HS. The prevalence and disability of bipolar spectrum disorders in the US population: re-analysis of the ECA database taking into account subthreshold cases. J Affect Disord. 2003 Jan;73(1-2):123-31. doi: 10.1016/s0165-0327(02)00332-4.
48. Benazzi F. Bipolar II depression in late life: prevalence and clinical features in 525 depressed outpatients. J Affect Disord. 2001 Sep;66(1):13-8. doi: 10.1016/s0165-0327(99)00038-5.
49. Swann AC, Dougherty DM, Pazzaglia PJ, Pham M, Steinberg JL, Moeller FG. Increased impulsivity associated with severity of suicide attempt history in patients with bipolar disorder. Am J Psychiatry. 2005 Sep;162(9):1680-7. doi: 10.1176/appi.ajp.162.9.1680.
50. Johnson SL, Carver CS, Tharp JA. Suicidality in Bipolar Disorder: The Role of Emotion-Triggered Impulsivity. Suicide Life Threat Behav. 2017 Apr;47(2):177-192. doi: 10.1111/sltb.12274. Epub 2016 Jul 13.
51. Strakowski SM, DelBello MP, Fleck DE, Arndt S. The impact of substance abuse on the course of bipolar disorder. Biol Psychiatry. 2000 Sep 15;48(6):477-85. doi: 10.1016/s0006-3223(00)00900-8.
52. Goldstein BI, Levitt AJ. Prevalence and correlates of bipolar I disorder among adults with primary youth-onset anxiety disorders. J Affect Disord. 2007 Nov;103(1-3):187-95. doi: 10.1016/j.jad.2007.01.029.
53. Gitlin MJ, Miklowitz DJ. The difficult lives of individuals with bipolar disorder: A review of functional outcomes and their implications for treatment. J Affect Disord. 2017 Feb;209:147-154. doi: 10.1016/j.jad.2016.11.021.
54. Livingston JD, Boyd JE. Correlates and consequences of internalized stigma for people living with mental illness: a systematic review and meta-analysis. Soc Sci Med. 2010 Dec;71(12):2150-61. doi: 10.1016/j.socscimed. 2010.09.030.

