Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
EE "Belarusian State Medical University" Minsk, Republic of Belarus
Summary
Night shift work is part of the health professional's job. At night, the physician's body is exposed to habitual professional stress, which is joined by circadian dysrhythmia, which, with prolonged work at night, becomes chronic and, probably, affects the formation and course of psychopathological symptoms. The psychopathological profile of doctors on duty at night was investigated. 755 doctors were examined, 446 of them were on duty at night, 309 made up the comparison group. According to the results of the study, it can be argued that shift work at night dramatically worsens the psychopathological status of a doctor, leading to a breakdown of adaptation processes with age and increasing the likelihood of developing somatic pathology.
Key words: professionally conditioned circadian dysrhythmia, shift work at night, circadian desynchronosis, psychopathological symptoms, SCL-90-R.
For citation: A.F. Krot, O.A. Skugarevsky, N.K.Grigorieva. Psychopathological manifestations doctors on the background professionally determined
circadian dysrhythmia. Psychiatry and psychopharmacotherapy. 2021; 2: 37–41.
Актуальность. В процессе работы врач находится под давлением множества психотравмирующих факторов, исходящих как из межличностных и социальных стрессоров, так и из собственно профессиональной деятельности [1, 2], что не может не отражаться на его психосоциальном функционировании. Исследования в профессиональных выборках Российской Федерации показывают неудовлетворительный уровень как здоровья врачей, так и их социального функционирования, неудовлетворенность материальным состоянием, жилищными условиями и наличие желания сменить профессию у значительного числа респондентов [3; 5]. Наше исследование посвящено оценке психосоматического компонента здоровья врачей в контексте особенностей их профессиональной деятельности.
Цель. Исследование влияния работы в ночную смену как одного из факторов циркадной дизритмии на формирование психопатологической симптоматики у врачей для последующего обоснования оптимизации профилактических мероприятий у данного контингента.
Задачи. Исследовать психопатологический профиль врачей, не работающих в ночную смену. Дать сравнительную оценку результатов исследования у врачей, работающих в ночную смену (основная группа) и не работающих в ночную смену (группа сравнения). Оценить влияние особенностей социальных факторов и профессиональной деятельности респондентов на показатели психопатологического профиля в основной группе. На основании полученных результатов обосновать необходимость проведения профилактических мероприятий в данных группах.
Дизайн исследования. Обсервационно-аналитическое с помощью метода случай-контроль с направленным подбором групп.
Материалы и методы. Нами было проведено поперечное исследование 755 врачей, возрастная медиана у которых составила Ме 40 (31; 49) лет. Обследованный контингент был разделен на основную, включавшую врачей, дежурящих в ночное время (n=446), и группу сравнения, состоящую из врачей, не дежурящих ночью (n=309). Респонденты, принявшие участие в исследовании, работали как в стационарах, так и на амбулаторном приеме, выполняя свои функциональные обязанности. Таким образом, формально (по результатам периодических медицинских осмотров) они не имели медицинских противопоказаний к работе и запроса на оказание неотложной медицинской помощи. Для самостоятельного заполнения всем опрашиваемым была предложена шкала общей психопатологической симптоматики SCL-90-R (Symptom Checklist-90-Revised), вопросы которой сгруппированы в ряд подшкал Соматизация (SOM), Обсессивность-компульсивность (ОС), Межличностная сензитивность (INT), Депрессия (DEP), Тревожность (ANX), Враждебность (HOS), Фобическая тревожность (PHOB), Паранойяльные тенденции (PAR), Психотизм (PSY), Дополнительные вопросы, касающиеся нарушений сна, пищевого поведения, чувства вины и мыслей о смерти (ADD) [6]. Также нами была использована социальная анкета, в которую вошли вопросы, касающиеся особенностей профессиональной деятельности и личной жизни обследуемых врачей.
Полученные результаты были обработаны статистически при помощи программ STATISTICA 8,0 и SРSS 21,0 с использованием описательных статистик. Оценка достоверности разницы сравниваемых величин производилась с помощью U-критерия Манна-Уитни (Mann-Whitney U-test) и критерия χ2 (Chi) – критерий согласия Пирсона для непараметрических данных, критерия Стьюдента (t) для параметрических данных.
Оценка значимости влияния ночных дежурств на психопатологический профиль респондентов осуществлялась при помощи величины эффекта (effect size) η2 (эта-квадрат) – показателя, характеризующего силу экспериментального воздействия, т. е. влияния независимой переменной на зависимую. Нами использовался показатель d (Cohen, 1977): менее 0,2 – слабый эффект, 0,5 – средняя величина эффекта и более 0,8 – сильные эффекты [4].
Достоверным считался уровень значимости p<0,05.
Предполагая наличие закономерностей в формировании психопатологической симптоматики у врачей в зависимости от семейного положения, мы сравнили дежурящих и не дежурящих врачей, состоящих в браке, а также дежурящих и не дежурящих врачей, не состоящих в браке. Достоверно худшие показатели в первом и во втором случае по всем подшкалам SCL-90-R были выявлены у дежурящих респондентов.
Семейное положение внутри группы дежурящих в ночное время респондентов определяет худшие показатели по таким шкалам SCL-90-R, как OC (обсессивность-компульсивность) (р=0,006), DEP (депрессия) (р=0,005), PHOB (фобическая тревожность) (0,02), PSY (психотизм) (0,047), а также в интегративных шкалах GSI (0,042), PSDI (0,035) у не состоящих в браке по сравнению с состоящими. При этом описанной закономерности не отмечается в группе не дежурящих в ночное время респондентов, где показатели SCL-90-R не имеют достоверных отличий у состоящих и не состоящих в браке респондентов. Опираясь на полученные данные, можно утверждать то, что состоящие в браке респонденты лучше переносят ночные дежурства в отношении формирования психопатологической симптоматики, относительно их не состоящих в браке коллег.
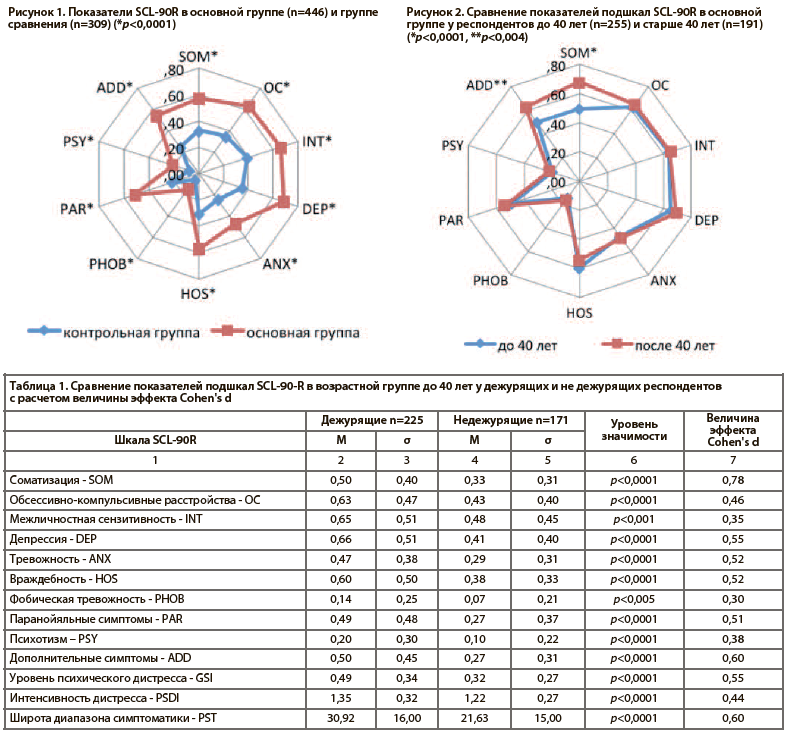
Анализ возрастной дисперсии исследуемой группы показал, что возраст 40 лет является медианой (Ме 40,00 лет варьируя от 23 до 77 лет). Этот возраст использовался в качестве условной границы дихотомизации групп по возрастам. Предполагая, что существуют возрастные особенности формирования психопатологической симптоматики, мы оценили ее спектр у дежурящих врачей, разделив их на возрастные подгруппы до 40 и после 40 лет. Мы оценили достоверность различий по подшкалам SOM (соматизация) (р<0,0001) и ADD (плохой аппетит, переедание, расстройства сна) (р<0,004), отражающим наличие психосоматической симптоматики. Полученные результаты указывают на факт возрастного нарастания соматизации (Рис. 2). По иным подшкалам SCL-90-R достоверность различий в группах дежурящих респондентов до 40 лет и после 40 лет отсутствовала.
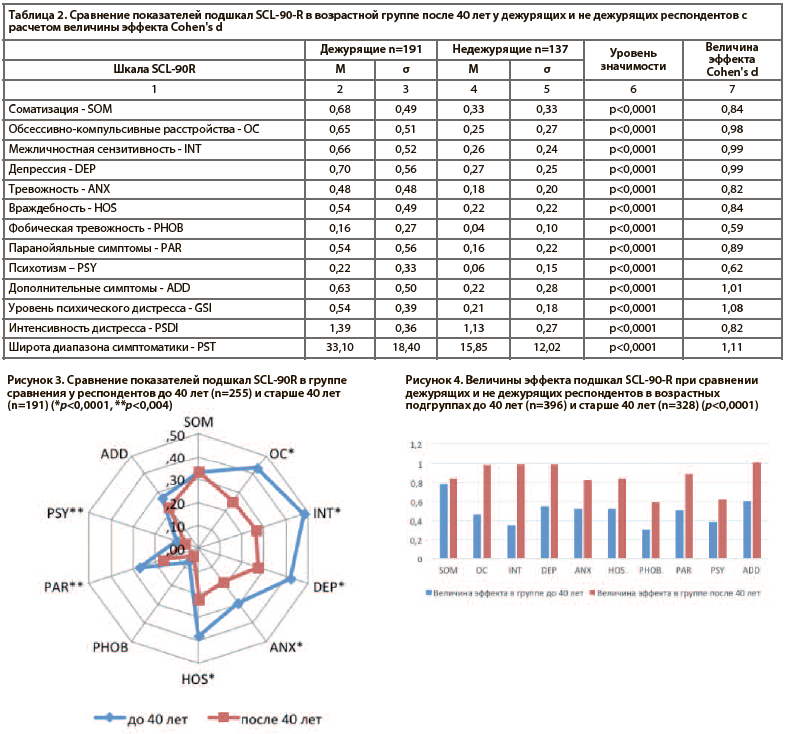
В то же время анализ актуальной психопатологической симптоматики в возрастных подгруппах до и после 40 лет не дежурящих врачей (Рис. 3) позволяет констатировать отсутствие достоверных различий по шкалам SOM (р=0,95) и ADD (р=0,18). Более того, не дежурящие респонденты старшей возрастной группы имеют достоверно лучшие показатели, чем их младшие коллеги, по всем иным подшкалам SCL-90-R.
Это отчетливо диссоциирует с данными, полученными в группе работающих в ночную смену респондентов, у которых выраженность невротической симптоматики и паранойяльные тенденции, отраженные в шкалах OC, INT, DEP, ANX, HOS, PAR, PSY, сохраняются на одном уровне во всех возрастных группах.
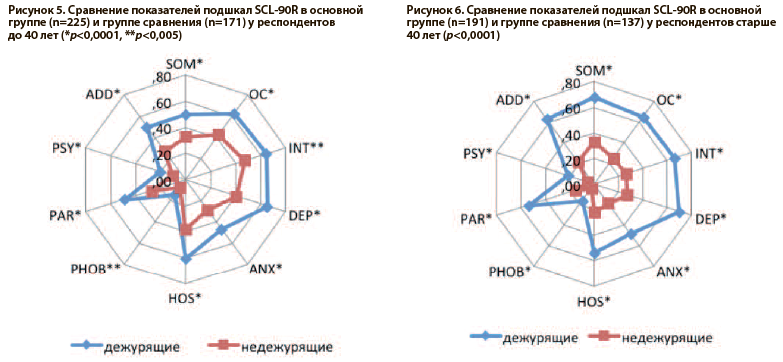
При оценке величины эффекта было обнаружено, что сила влияния ночных дежурств на показатели психосоматического благополучия в возрастных группах также различна: у врачей до 40 лет степень выраженности эффекта от работы в ночное время находилась на среднем уровне по 8 показателям и была слабой по 5 показателям SCL-90R, тогда как у врачей старше 40 лет по 11 подшкалам SCL-90R имел место сильный эффект, и по 2 показателям величина эффекта была средней (Таб. 1, 2, Рис. 4, 5, 6).
С возрастом (старше 40 лет) разница в величине вклада ночных дежурств (величина эффекта) в формирование психопатологической симптоматики становилась более очевидной не столько за счет морбидного влияния самих дежурств, сколько за счет контраста с уровнем психопатологической болезненности (SCL-90-R) у не дежурящих.
Не дежурящие респонденты старше 40 лет демонстрировали больший уровень адаптивности (меньшая выраженность симптоматики) в отношении невротических проявлений. В случае актуализации механизмов соматизации возраст у не дежурящих врачей не имел существенного значения. Если же врач работал с ночными дежурствами, то возраст аггравировал механизмы соматизации.
Дежурящие в ночное время специалисты возрастных групп до 40 и после 40 лет не имели достоверных различий по «невротическим» подшкалам SCL-90-R (Рис. 2, 3).
В возрастных подгруппах, выделенных по процентилям (до 26, 27-32 и 32-40), по ряду подшкал SCL-90-R достоверность различий между дежурящими и не дежурящими респондентами отсутствовала.
Оценивая уровень хронической соматической патологии, отмеченной респондентами при заполнении социальной части опросника, мы получили данные, подтверждающие вышеприведенные результаты.
Соматическая патология достоверно чаще встречается у дежурящих в ночное время респондентов χ2=20,200 при р=0,0001.
Частота встречаемости соматической патологии у дежурящих врачей старше 40 лет составила 65%, тогда как этот же показатель у не дежурящих врачей старше 40 лет составил 45% χ2=12,568 при р=0,0001. При сравнении дежурящих и не дежурящих врачей возрастной группы до 40 лет соотношение составляет – 49% к 35% χ2=8,770 при р=0,003 соответственно.
2. Полученные результаты указывают на то, что молодые врачи исследуемой группы в возрастной подгруппе до 40 лет испытывают значительный дистресс вне связи с дежурствами. Они реагируют на профессиональный стресс всем спектром невротических переживаний, описываемым такими подшкалами SCL-90-R, как OC, INT, DEP, ANX и HOS. При этом у дежурящих врачей интенсивность невротизации достоверно выше, что определяется вкладом околосуточной дизритмии в течение психопатологических процессов.
3. Ночные дежурства усугубляют психопатологическую симптоматику (SCL-90-R), предопределяя высокий уровень влияния (величина эффекта) в возрасте после 40 лет.
4. С возрастом (после 40 лет) отмечается приспособление к профессиональным трудностям у не дежурящих врачей, уровень невротизации которых становится заметно ниже, чем у их более молодых коллег. Таким образом, работа в ночное время критично снижает адаптационные возможности врачей, делая их уязвимыми к расстройствам невротического спектра.
5. У дежурящих врачей в возрастной группе после 40 лет соматизация становится критичной проблемой, имеющей отчетливые причинно-следственные связи с многолетней работой в ночную смену.
6. При анализе частоты встречаемости хронической соматической патологии в основной группе и группе сравнения полученные результаты указывают на достоверно большую распространенность соматической патологии у работающих в ночную смену врачей. Психосоматические реакции на невротическом и патофизиологическом фоне, определяемом хронической профессионально обусловленной циркадной дизритмией, переходят на уровень органоневрозов со сформированной и объективно выявляемой соматической патологией.
Таким образом, становятся очевидными возрастные изменения психосоматического статуса в исследуемой группе, когда не дежурящие врачи с возрастом успешно адаптируются к профессиональному стрессу, объективно снижая уровень невротической симптоматики, паранойальных тенденций, а также в целом переживая профессиональный стресс легче и менее интенсивно. Дежурящие же врачи с возрастом объективно не обнаруживают изменений в уровне невротической симптоматики и паранойяльных тенденций, более того, соматизируют эмоциональные перегрузки, выходя на драматично более высокий уровень соматизации и, соответственно, хронической соматической патологии, чем их не дежурящие коллеги.
7. Нахождение в браке оказывает протективное действие относительно психопатологии у врачей, дежурящих в ночное время.
8. Исходя из полученных данных, можно рекомендовать к работе в ночное время молодых (до 40 лет), состоящих в браке и не имеющих какой-либо хронической патологии врачей.
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№02 2021
Психопатологические проявления у врачей на фоне профессионально обусловленной циркадной дизритмии №02 2021
Номера страниц в выпуске:37-41
Резюме
Сменная работа в ночное время является частью деятельности профессионала здравоохранения. В ночное время организм врача подвергается привычным профессиональным нагрузкам, к которым присоединяется околосуточная дизритмия, которая, при длительной работе в ночное время, становится хронической и, вероятно, оказывает влияние на формирование и течение психопатологической симптоматики. Исследован психопатологический профиль врачей, дежурящих в ночное время. Обследовано 755 врачей, 446 из них дежурили в ночное время, 309 составили группу сравнения. По результатам исследования можно утверждать, что сменная работа в ночное время драматично ухудшает психопатологический статус врача, с возрастом приводя к срыву адаптационных процессов и увеличивая вероятность развития соматической патологии.
Ключевые слова: профессионально обусловленная циркадная дизритмия, сменная работа в ночное время, околосуточный десинхроноз, психопатологическая симптоматика, SCL-90-R.
Для цитирования: А.Ф. Крот, О.А. Скугаревский, Н.К. Григорьева. Психопатологические проявления у врачей на фоне профессионально обусловленной циркадной дизритмии. Психиатрия и психофармакотерапия. 2021; 2: 37–41.
Сменная работа в ночное время является частью деятельности профессионала здравоохранения. В ночное время организм врача подвергается привычным профессиональным нагрузкам, к которым присоединяется околосуточная дизритмия, которая, при длительной работе в ночное время, становится хронической и, вероятно, оказывает влияние на формирование и течение психопатологической симптоматики. Исследован психопатологический профиль врачей, дежурящих в ночное время. Обследовано 755 врачей, 446 из них дежурили в ночное время, 309 составили группу сравнения. По результатам исследования можно утверждать, что сменная работа в ночное время драматично ухудшает психопатологический статус врача, с возрастом приводя к срыву адаптационных процессов и увеличивая вероятность развития соматической патологии.
Ключевые слова: профессионально обусловленная циркадная дизритмия, сменная работа в ночное время, околосуточный десинхроноз, психопатологическая симптоматика, SCL-90-R.
Для цитирования: А.Ф. Крот, О.А. Скугаревский, Н.К. Григорьева. Психопатологические проявления у врачей на фоне профессионально обусловленной циркадной дизритмии. Психиатрия и психофармакотерапия. 2021; 2: 37–41.
Psychopathological manifestations doctors on the background professionally determined circadian dysrhythmia
A.F. Krot, O.A. Skugarevsky, N.K.GrigorievaEE "Belarusian State Medical University" Minsk, Republic of Belarus
Summary
Night shift work is part of the health professional's job. At night, the physician's body is exposed to habitual professional stress, which is joined by circadian dysrhythmia, which, with prolonged work at night, becomes chronic and, probably, affects the formation and course of psychopathological symptoms. The psychopathological profile of doctors on duty at night was investigated. 755 doctors were examined, 446 of them were on duty at night, 309 made up the comparison group. According to the results of the study, it can be argued that shift work at night dramatically worsens the psychopathological status of a doctor, leading to a breakdown of adaptation processes with age and increasing the likelihood of developing somatic pathology.
Key words: professionally conditioned circadian dysrhythmia, shift work at night, circadian desynchronosis, psychopathological symptoms, SCL-90-R.
For citation: A.F. Krot, O.A. Skugarevsky, N.K.Grigorieva. Psychopathological manifestations doctors on the background professionally determined
circadian dysrhythmia. Psychiatry and psychopharmacotherapy. 2021; 2: 37–41.
Актуальность. В процессе работы врач находится под давлением множества психотравмирующих факторов, исходящих как из межличностных и социальных стрессоров, так и из собственно профессиональной деятельности [1, 2], что не может не отражаться на его психосоциальном функционировании. Исследования в профессиональных выборках Российской Федерации показывают неудовлетворительный уровень как здоровья врачей, так и их социального функционирования, неудовлетворенность материальным состоянием, жилищными условиями и наличие желания сменить профессию у значительного числа респондентов [3; 5]. Наше исследование посвящено оценке психосоматического компонента здоровья врачей в контексте особенностей их профессиональной деятельности.
Цель. Исследование влияния работы в ночную смену как одного из факторов циркадной дизритмии на формирование психопатологической симптоматики у врачей для последующего обоснования оптимизации профилактических мероприятий у данного контингента.
Задачи. Исследовать психопатологический профиль врачей, не работающих в ночную смену. Дать сравнительную оценку результатов исследования у врачей, работающих в ночную смену (основная группа) и не работающих в ночную смену (группа сравнения). Оценить влияние особенностей социальных факторов и профессиональной деятельности респондентов на показатели психопатологического профиля в основной группе. На основании полученных результатов обосновать необходимость проведения профилактических мероприятий в данных группах.
Дизайн исследования. Обсервационно-аналитическое с помощью метода случай-контроль с направленным подбором групп.
Материалы и методы. Нами было проведено поперечное исследование 755 врачей, возрастная медиана у которых составила Ме 40 (31; 49) лет. Обследованный контингент был разделен на основную, включавшую врачей, дежурящих в ночное время (n=446), и группу сравнения, состоящую из врачей, не дежурящих ночью (n=309). Респонденты, принявшие участие в исследовании, работали как в стационарах, так и на амбулаторном приеме, выполняя свои функциональные обязанности. Таким образом, формально (по результатам периодических медицинских осмотров) они не имели медицинских противопоказаний к работе и запроса на оказание неотложной медицинской помощи. Для самостоятельного заполнения всем опрашиваемым была предложена шкала общей психопатологической симптоматики SCL-90-R (Symptom Checklist-90-Revised), вопросы которой сгруппированы в ряд подшкал Соматизация (SOM), Обсессивность-компульсивность (ОС), Межличностная сензитивность (INT), Депрессия (DEP), Тревожность (ANX), Враждебность (HOS), Фобическая тревожность (PHOB), Паранойяльные тенденции (PAR), Психотизм (PSY), Дополнительные вопросы, касающиеся нарушений сна, пищевого поведения, чувства вины и мыслей о смерти (ADD) [6]. Также нами была использована социальная анкета, в которую вошли вопросы, касающиеся особенностей профессиональной деятельности и личной жизни обследуемых врачей.
Полученные результаты были обработаны статистически при помощи программ STATISTICA 8,0 и SРSS 21,0 с использованием описательных статистик. Оценка достоверности разницы сравниваемых величин производилась с помощью U-критерия Манна-Уитни (Mann-Whitney U-test) и критерия χ2 (Chi) – критерий согласия Пирсона для непараметрических данных, критерия Стьюдента (t) для параметрических данных.
Оценка значимости влияния ночных дежурств на психопатологический профиль респондентов осуществлялась при помощи величины эффекта (effect size) η2 (эта-квадрат) – показателя, характеризующего силу экспериментального воздействия, т. е. влияния независимой переменной на зависимую. Нами использовался показатель d (Cohen, 1977): менее 0,2 – слабый эффект, 0,5 – средняя величина эффекта и более 0,8 – сильные эффекты [4].
Достоверным считался уровень значимости p<0,05.
Результаты и обсуждения
При сравнении показателей подшкал SCL-90-R у респондентов основной группы и группы сравнения достоверно худшие результаты по всем подшкалам имели врачи, дежурящие в ночное время. Рассматривая фактор ночных дежурств как независимую переменную, мы рассчитали величину эффекта, то есть степень выраженности статистически значимых различий, взяв в качестве зависимых переменных показатели подшкал SCL-90-R. По всем подшкалам величина эффекта была средней (d>0,5), за исключением интегративного показателя широты диапазона симптоматики PST, в котором дежурящие ночью респонденты также имеют достоверно худшие показатели, но с высоким эффектом (d>0,8) (Рис. 1).Предполагая наличие закономерностей в формировании психопатологической симптоматики у врачей в зависимости от семейного положения, мы сравнили дежурящих и не дежурящих врачей, состоящих в браке, а также дежурящих и не дежурящих врачей, не состоящих в браке. Достоверно худшие показатели в первом и во втором случае по всем подшкалам SCL-90-R были выявлены у дежурящих респондентов.
Семейное положение внутри группы дежурящих в ночное время респондентов определяет худшие показатели по таким шкалам SCL-90-R, как OC (обсессивность-компульсивность) (р=0,006), DEP (депрессия) (р=0,005), PHOB (фобическая тревожность) (0,02), PSY (психотизм) (0,047), а также в интегративных шкалах GSI (0,042), PSDI (0,035) у не состоящих в браке по сравнению с состоящими. При этом описанной закономерности не отмечается в группе не дежурящих в ночное время респондентов, где показатели SCL-90-R не имеют достоверных отличий у состоящих и не состоящих в браке респондентов. Опираясь на полученные данные, можно утверждать то, что состоящие в браке респонденты лучше переносят ночные дежурства в отношении формирования психопатологической симптоматики, относительно их не состоящих в браке коллег.
Анализ возрастной дисперсии исследуемой группы показал, что возраст 40 лет является медианой (Ме 40,00 лет варьируя от 23 до 77 лет). Этот возраст использовался в качестве условной границы дихотомизации групп по возрастам. Предполагая, что существуют возрастные особенности формирования психопатологической симптоматики, мы оценили ее спектр у дежурящих врачей, разделив их на возрастные подгруппы до 40 и после 40 лет. Мы оценили достоверность различий по подшкалам SOM (соматизация) (р<0,0001) и ADD (плохой аппетит, переедание, расстройства сна) (р<0,004), отражающим наличие психосоматической симптоматики. Полученные результаты указывают на факт возрастного нарастания соматизации (Рис. 2). По иным подшкалам SCL-90-R достоверность различий в группах дежурящих респондентов до 40 лет и после 40 лет отсутствовала.

В то же время анализ актуальной психопатологической симптоматики в возрастных подгруппах до и после 40 лет не дежурящих врачей (Рис. 3) позволяет констатировать отсутствие достоверных различий по шкалам SOM (р=0,95) и ADD (р=0,18). Более того, не дежурящие респонденты старшей возрастной группы имеют достоверно лучшие показатели, чем их младшие коллеги, по всем иным подшкалам SCL-90-R.
Это отчетливо диссоциирует с данными, полученными в группе работающих в ночную смену респондентов, у которых выраженность невротической симптоматики и паранойяльные тенденции, отраженные в шкалах OC, INT, DEP, ANX, HOS, PAR, PSY, сохраняются на одном уровне во всех возрастных группах.
При оценке величины эффекта было обнаружено, что сила влияния ночных дежурств на показатели психосоматического благополучия в возрастных группах также различна: у врачей до 40 лет степень выраженности эффекта от работы в ночное время находилась на среднем уровне по 8 показателям и была слабой по 5 показателям SCL-90R, тогда как у врачей старше 40 лет по 11 подшкалам SCL-90R имел место сильный эффект, и по 2 показателям величина эффекта была средней (Таб. 1, 2, Рис. 4, 5, 6).
С возрастом (старше 40 лет) разница в величине вклада ночных дежурств (величина эффекта) в формирование психопатологической симптоматики становилась более очевидной не столько за счет морбидного влияния самих дежурств, сколько за счет контраста с уровнем психопатологической болезненности (SCL-90-R) у не дежурящих.
Не дежурящие респонденты старше 40 лет демонстрировали больший уровень адаптивности (меньшая выраженность симптоматики) в отношении невротических проявлений. В случае актуализации механизмов соматизации возраст у не дежурящих врачей не имел существенного значения. Если же врач работал с ночными дежурствами, то возраст аггравировал механизмы соматизации.
Дежурящие в ночное время специалисты возрастных групп до 40 и после 40 лет не имели достоверных различий по «невротическим» подшкалам SCL-90-R (Рис. 2, 3).
В возрастных подгруппах, выделенных по процентилям (до 26, 27-32 и 32-40), по ряду подшкал SCL-90-R достоверность различий между дежурящими и не дежурящими респондентами отсутствовала.

Оценивая уровень хронической соматической патологии, отмеченной респондентами при заполнении социальной части опросника, мы получили данные, подтверждающие вышеприведенные результаты.
Соматическая патология достоверно чаще встречается у дежурящих в ночное время респондентов χ2=20,200 при р=0,0001.
Частота встречаемости соматической патологии у дежурящих врачей старше 40 лет составила 65%, тогда как этот же показатель у не дежурящих врачей старше 40 лет составил 45% χ2=12,568 при р=0,0001. При сравнении дежурящих и не дежурящих врачей возрастной группы до 40 лет соотношение составляет – 49% к 35% χ2=8,770 при р=0,003 соответственно.

Выводы
1. Работа в ночное время ухудшает не только психическое, но и соматическое состояние профессионалов здравоохранения.2. Полученные результаты указывают на то, что молодые врачи исследуемой группы в возрастной подгруппе до 40 лет испытывают значительный дистресс вне связи с дежурствами. Они реагируют на профессиональный стресс всем спектром невротических переживаний, описываемым такими подшкалами SCL-90-R, как OC, INT, DEP, ANX и HOS. При этом у дежурящих врачей интенсивность невротизации достоверно выше, что определяется вкладом околосуточной дизритмии в течение психопатологических процессов.
3. Ночные дежурства усугубляют психопатологическую симптоматику (SCL-90-R), предопределяя высокий уровень влияния (величина эффекта) в возрасте после 40 лет.
4. С возрастом (после 40 лет) отмечается приспособление к профессиональным трудностям у не дежурящих врачей, уровень невротизации которых становится заметно ниже, чем у их более молодых коллег. Таким образом, работа в ночное время критично снижает адаптационные возможности врачей, делая их уязвимыми к расстройствам невротического спектра.
5. У дежурящих врачей в возрастной группе после 40 лет соматизация становится критичной проблемой, имеющей отчетливые причинно-следственные связи с многолетней работой в ночную смену.
6. При анализе частоты встречаемости хронической соматической патологии в основной группе и группе сравнения полученные результаты указывают на достоверно большую распространенность соматической патологии у работающих в ночную смену врачей. Психосоматические реакции на невротическом и патофизиологическом фоне, определяемом хронической профессионально обусловленной циркадной дизритмией, переходят на уровень органоневрозов со сформированной и объективно выявляемой соматической патологией.
Таким образом, становятся очевидными возрастные изменения психосоматического статуса в исследуемой группе, когда не дежурящие врачи с возрастом успешно адаптируются к профессиональному стрессу, объективно снижая уровень невротической симптоматики, паранойальных тенденций, а также в целом переживая профессиональный стресс легче и менее интенсивно. Дежурящие же врачи с возрастом объективно не обнаруживают изменений в уровне невротической симптоматики и паранойяльных тенденций, более того, соматизируют эмоциональные перегрузки, выходя на драматично более высокий уровень соматизации и, соответственно, хронической соматической патологии, чем их не дежурящие коллеги.
7. Нахождение в браке оказывает протективное действие относительно психопатологии у врачей, дежурящих в ночное время.
8. Исходя из полученных данных, можно рекомендовать к работе в ночное время молодых (до 40 лет), состоящих в браке и не имеющих какой-либо хронической патологии врачей.
Список исп. литературыСкрыть список1. Адриянов, С.В. Профессиональное здоровье врача / С.В. Адриянов //
Бюллетень медицинских Интернет-конференций. - 2017. - Том 7. № 1.
– С. 273-274.
2. Бодагова, Е.А. Психическое здоровье и качество жизни врачей / авто-
реферат - Москва. – 2013. - 180 с.
3. Говорин, Н.В. Психическое здоровье и социальное функционирова-
ние врачей / Н.В. Говорин, Е.А. Бодагова // Сибирский медицинский
журнал. – 2012. - №8. – С. 107-109;
4. Калькулятор размера эффекта [Электронный ресурс]. – 2019. – Режим
доступа: http://www.socscistatistics.com/effectsize/Default3.aspx. - Дата
доступа. – 22.03.2019.
5. Руженская, Е.В. Профессиональное здоровье медицинского персонала
психиатрических учреждений / Е.В. Руженская // Проблемы социальной
гигиены, здравоохранения и истории медицины. – 2013. – С. 8-11.
6. Тарабрина, Н.В. Практикум по психологии посттравматического
стресса / Н.В. Тарабрина // СПб: Питер. - 2001. — 272 с.
28 мая 2021
Количество просмотров: 691

