Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2014
Прегабалин в терапии генерализованного тревожного расстройства: критический обзор литературы №04 2014
Номера страниц в выпуске:39-45
В настоящее время генерализованное тревожное расстройство (ГТР) рассматривается как хроническое психическое расстройство, тяжесть симптомов меняется во времени. При ГТР разница между появлением первых симптомов болезни и установлением диагноза может достигать нескольких десятков лет. Неправильная и запоздалая диагностика ГТР и выбор неадекватной терапевтической тактики ухудшают течение и прогноз заболевания. С другой стороны, длительный период нелеченной болезни рассматривается как один из предикторов неблагоприятного исхода лекарственной терапии в целом.
Резюме. Данный обзор представляет собой анализ последних публикаций, посвященных фармакологическим свойствам, эффективности и переносимости прегабалина у пациентов с генерализованным тревожным расстройством (ГТР). Результаты рандомизированных плацебо-контролируемых исследований и метаанализы литературы свидетельствуют о том, что прегабалин эффективен в рамках купирующей и противорецидивной терапии ГТР. К его преимуществам можно отнести быстроту наступления эффекта и позитивное влияние на широкий круг соматических и психических симптомов тревоги. Прегабалин можно также использовать в качестве препарата 2-й линии терапии ГТР при неэффективности антидепрессантов. С учетом его положительного влияния на сон, соматические компоненты тревоги и болевые синдромы, его следует рекомендовать к широкому использованию у пациентов с ГТР в общемедицинской практике.
Ключевые слова: генерализованное тревожное расстройство, противотревожные лекарственные средства, прегабалин, рандомизированные контролируемые исследования.
Pregabalin for the treatment of generalized anxiety disorder: a critical review
A.V.Pavlichenko
N.I.Pirogov Russian National Research Medical University, Moscow
Summary. This review provides an update on pharmacological properties, efficacy and tolerability of pregabalin in patients with GAD. The findings of randomized controlled trials and meta-analyses together indicate that pregabalin is efficacious in both acute treatment and relapse prevention in GAD, with some evidence of an early onset of effect, and broad efficacy in reducing the severity of psychological and physical symptoms of anxiety. It also has efficacy as an augmenting agent after non-response to antidepressant treatment in GAD. Because of its beneficial effects in reducing sleep disturbance and somatic symptom severity, it has also been recommended as a first-line treatment for patients with GAD seen in primary care settings.
Key words: generalized anxiety disorder, antianxiety agents, pregabalin, randomized controlled trials
С точки зрения нейронауки, патологическая тревога связана с дисбалансом взаимоотношений между префронтальной корой и амигдалой. Кроме того, амигдала является важной областью проекции норадренергических нейронов с высокой плотностью серотониновых рецепторов, связывая нейротрансмиттерные системы с аффективной регуляцией [4]. Также существует связь между ГТР, полиморфизмом 5-HT2А-рецепторов и определенными транспортерами генов 5-HT, которые, по-видимому, могут предсказать ответ на лечение. ГТР имеет генетические связи с депрессией и с такой личностной характеристикой, как «нейротизм» [5]. В ряде нейроэндокринологических исследований обнаружили дисрегуляцию гипоталамо-гипофизарно-надпочечниковой оси с повышением уровня базального кортизола [6]. Также было показано, что лица с ГТР склонны воспринимать индифферентные события как источник потенциальной угрозы и испытывают выраженный дискомфорт в ситуациях неопределенности [7].
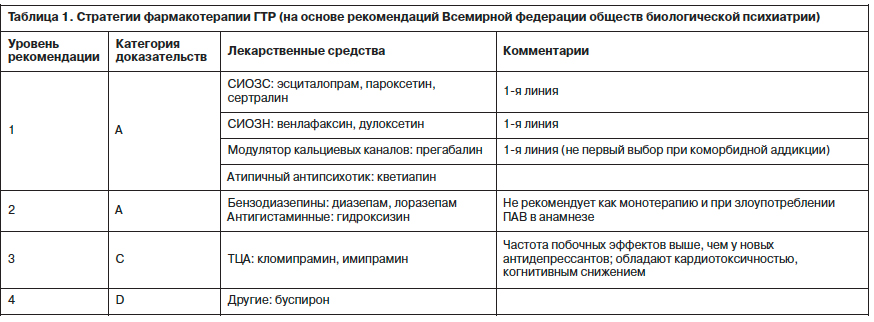
Метаанализ эффективности различных препаратов для лечения ГТР показал следующие результаты [10]: у прегабалина и дулоксетина она была наивысшей (отношение шансов 1,12; 95% доверительный интервал 0,75–1,67), затем располагались пароксетин (1,08; 0,5–2,32), венлафаксин (1,06; 0,76–1,49) и эсциталопрам (0,76; 0,34–1,7). У плацебо этот показатель был равен 0,52 (0,39–0,68). В другом метаанализе [11] было выявлено, что средний эффект терапии при ГТР равняется 0,39; при этом были обнаружены различия между классами лекарственных средств: прегабалин (0,5), селективные ингибиторы обратного захвата серотонина и норадреналина – СИОЗСН (0,42), бензодиазепины (0,38), СИОЗС (0,36), буспирон (0,17).
Прегабалин был одобрен для лечения купирующей и поддерживающей терапии ГТР Европейским медицинским агентством в марте 2006 г. Также он лицензирован в Европе для лечения эпилепсии и нейропатической боли [22]. В США прегабалин был зарегистрирован для лечения фибромиалгии и эпилепсии, однако пока не получил одобрения Управления по контролю пищевых продуктов и лекарств в США для лечения ГТР, что, возможно, связано с недостаточным числом больных, включенных в рандомизированные исследования [23]. Есть единичные данные о его эффективности при алкогольной и бензодиазепиновой зависимостях [24, 25]. Согласно рекомендациям WFSBP прегабалин вместе с СИОЗС и СИОЗСН является препаратом первого выбора при ГТР.
Считается, что прегабалин практические не метаболизируется в печени (менее 1%) и практически в неизменном виде элиминируется через почки. Средний период полувыведения составляет 6,3 ч. Прегабалин практически не взаимодействует с препаратами, которые метаболизируются или элиминируются через печень. В терапевтических концентрациях у него отсутствует ингибирующее влияние на изоферменты цитохрома CYP P-450.
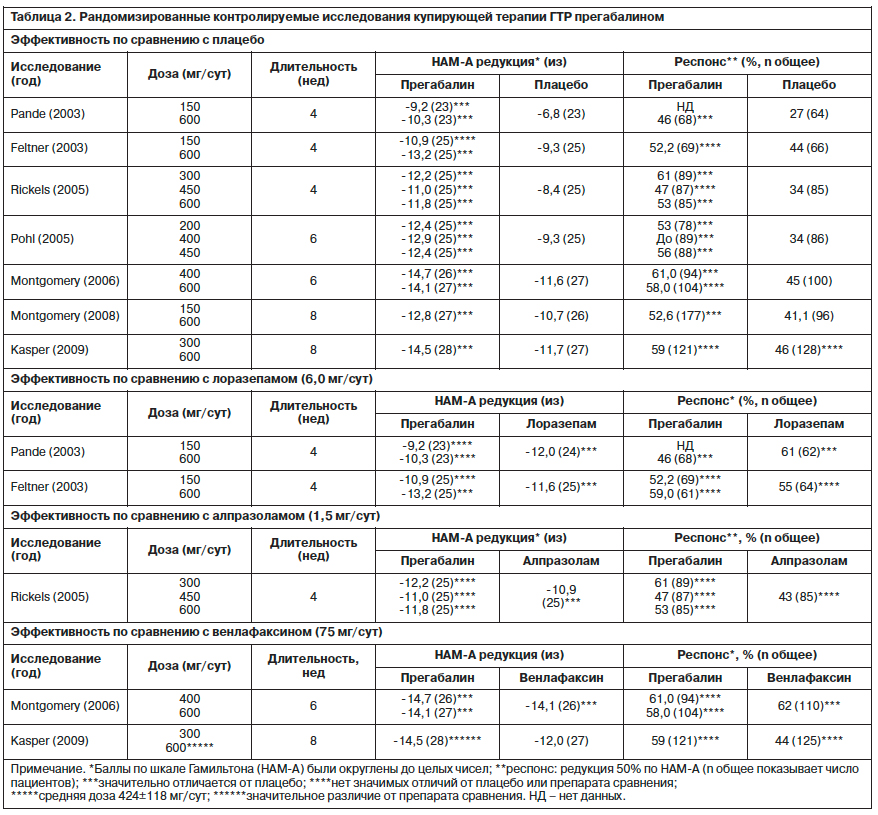
Прегабалин был значительно эффективнее плацебо во всех клинических исследованиях, за исключением дозы 150 мг/сут, где в одном исследовании различие между препаратами не достигло степени достоверности [28]. В конце исследований снижение общего балла шкалы HAM-A в группе прегабалина составило от 9,24 до 14,7 баллa, в то время как в группе плацебо – 6,82–11,7. Клинический эффект прегабалина достигал статистически значимого отличия от плацебо уже на 1-й неделе терапии [31]. В одном открытом исследовании было обнаружено, что 50% редукция уровня рецидивов в течение 24 нед отмечалась лишь у лиц, получающих 450 мг прегабалина, но не у тех, кто получал плацебо [33]. Кроме того, у лиц, получающих активный препарат, значительно удлинялся межприступный период [33]. Также было предпринято прямое сравнение эффективности прегабалина с венлафаксином, лоразепамом и алпразоламом соответственно [27, 29, 32]. Ни в одном из этих исследований не было показано значимого преимущества препарата сравнения над прегабалином. Более того, средняя доза прегабалина (в среднем 424 мг в день) оказалась более эффективной фиксированной дозы венлафаксина (75 мг/сут) уже к 4-му дню лечения [32]. Несмотря на то что во всех исследованиях отмечалось статистически значимое снижение общего балла шкалы HAM-A, далеко не всегда это коррелировало с достижением клинического респонса (50% и более редукция общего балла
HAM-A): в группе прегабалина он составлял 47–61% (в разных исследованиях), а группе плацебо – 34–44%.
Противорецидивная эффективность прегабалина оценивалась в 6-месячном плацебо-контролируемом исследовании 624 больных с ГТР, у которых был получен первоначальный клинический респонс при использовании фиксированной дозы прегабалина (450 мг/сут) [33]. Было показано, что прегабалин статистически достоверно превосходил плацебо в отношении удлинения межприступного периода (p<0,0001). К концу исследования через 6 мес рецидив развился у 42% больных из группы прегабалина и у 65% больных из группы плацебо.
Анализ эффективности прегабалина в разных дозах (средняя доза 270 мг/сут) у 177 пожилых больных с ГТР (возраст старше 65 лет, средний балл HAM-A 27±4,8) продемонстрировал его значительное преимущество над плацебо: снижение общего балла HAM-A в группе прегабалина составило 12,8±0,7, в группе плацебо – 10,7±0,9, а снижение балла по шкале CGI-I составило 2,8 и 2,5 соответственно [34]. В то же время разница между группами становилась достоверной лишь к концу 2-й недели лечения, и прегабалин превосходил плацебо только в отношении психических, но не соматических симптомов HAM-A (-7 и -5,6 соответственно; р=0,044).
До настоящего времени не совсем ясно, какой должна быть терапевтическая тактика, если больные с ГТР не ответили на препараты 1-й линии. Рандомизированные плацебо-контролируемые исследования, выполненные, правда, на небольшой выборке лиц с ГТР, говорят о том, что добавление к антидепрессанту антипсихотика (оланзапин, кветиапин или рисперидон) имеет некоторые преимущества, хотя данное утверждение нуждается в дополнительной проверке [35–38]. Результаты одного плацебо-контролируемого исследования аугментации прегабалина к СИОЗС или СИОЗСН говорят о преимуществах комбинированной терапии над использованием лишь одного антидепрессанта в отношении таких показателей, как число респондеров и время наступления ремиссии [39]. В другом исследовании больные с ГТР, ответившие на терапию алпразоламом, были рандомизированы на 2 группы (получающие прегабалин или плацебо соответственно). Оказалось, что в группе прегабалина наблюдалось статистически более значимое снижение общего балла шкалы HAM-A и уровня выбывания из исследования по сравнению с плацебо [40], что, по-видимому, связано с рецидивом симптоматики в группе плацебо после отмены алпразолама.
Наибольшие различия между исследованиями были получены в отношении оптимальных доз прегабалина при ГТР. Доза 150–200 мг оказалась эффективной по крайней мере в 2 исследованиях. В то же время в других работах приводятся данные, что доза прегабалина при ГТР должна быть не менее 300 мг/сут [23]. Метаанализ рандомизированных контролируемых исследований не обнаружил разницу между различными дозами прегабалина в диапазоне 200–600 мг/сут, хотя 150 мг ассоциируется с более медленным началом действия препарата [44]. В одном исследовании сравнивались более низкая (150 мг) и более высокие дозы (200–600 мг) прегабалина. Оказалось, что 150 мг прегабалина статистически достоверно не превосходили плацебо, за исключением пункта «инсомния», в то время как увеличение дозы от 200 до 600 мг/сут не коррелировало с увеличением уровня респонса. По-видимому, прегабалин достигает плато в дозе 300 мг/сут, и дальнейшее увеличение может быть нецелесообразным [45].
Ряд исследований говорит о способности прегабалина действовать одновременно на соматические и психические симптомы тревоги. В частности, результаты сводного анализа свидетельствуют о том, что прегабалин улучшает показатели шести из семи психических симптомов (за исключением когнитивных нарушений) и всех семи соматических пунктов шкалы HAM-A [45]. Как уже отмечалось, прегабалин был лицензирован для лечения нейропатической боли и фибромиалгии, которая сама по себе характеризуется соматическими симптомами. Вторичный анализ клинических данных свидетельствует о том, что прегабалин эффективен в отношении снижения тяжести кардиоваскулярных, респираторных, мышечных и гастроинтестинальных симптомов в структуре ГТР [45]. Многие пациенты c ГТР часто жалуются на бессонницу и другие нарушения сна. Анализ доступных клинических данных показал, что 54% больных, отмечающих в начале лечения инсомнию средней и тяжелой степени, отметили значительное улучшение сна при приеме прегабалина в дозах 300–600 мг в день [31]. Прегабалин оказался эффективнее плацебо и венлафаксина в отношении редукции инсомнии как у молодых [32], так и у пожилых пациентов [34].
Побочные эффекты, связанные с приемом прегабалина, в большинстве работ оцениваются как легкие. Самыми частыми побочными эффектами были следующие [23]: сонливость (9,1–50% в группе прегабалина и 2,3–14% в группе плацебо), головокружения (10–49% и 5,8–50% соответственно), сухость во рту (4,5–27% и 2–10,4% соответственно) и головные боли (7,2–21,4% и 9–13% соответственно). У пожилых больных головокружения встречались в 20,3%, а сонливость – в 13% случаев [34]. Интенсивность и частота побочных эффектов, по-видимому, зависят от дозы препарата [47], встречаются преимущественно в течение 1-й недели лечения и существенно уменьшаются к 3-й неделе терапии. Сводный анализ исследований, посвященный использованию прегабалина при ГТР, свидетельствует о том, что его прием в большей мере ассоциируется с головокружениями [32], а его переносимость, по-видимому, лучше, чем переносимость любого другого препарата первого выбора для лечения ГТР. Значимая прибавка в массе тела (7% и более) встречалась лишь у 4% больных, принимающих прегабалин [48], и чаще у лиц, принимавших более 300 мг препарата [49]. Обзор 42 случаев передозировки прегабалином свидетельствует о том, что серьезные осложнения встречаются редко [50].
Быстрое прекращение приема прегабалина (особенно в высоких дозах) может сопровождаться возникновением синдрома отмены в виде усиления тревоги, беспокойства, раздражительности, нервозности, инсомнии и рецидивом основных симптомов ГТР [47]. В то же время прегабалин сопровождается значительно более низким риском развития синдрома отмены, чем лоразепам [27]. Более того, в литературе встречаются данные о целесообразности использования прегабалина для облегчения проявления синдрома отмены бензодиазепинов [54]. Так, в одном исследовании было показано, что 51,4% пациентов, принимавших прегабалин после постепенной отмены бензодиазепинов, в дальнейшем удалось полностью избавиться от их приема
(в группе плацебо этот показатель был равен 37%). Также было показано, что прием прегабалина может облегчить проявление алкогольного абстинентного синдрома и способствует удлинению периода воздержания от алкоголя [56].
Прегабалин имеет отличный от других психотропных средств механизм действия (ингибирует нейрональные кальциевые каналы) и доказал свою эффективность в рамках купирующей и противорецидивной терапии лиц с ГТР, в том числе в качестве монотерапии. Он приводит к снижению тяжести соматических и психических симптомов тревоги, улучшению сна и редукции сопутствующих ГТР депрессивных состояний. Также к его преимуществам (по сравнению с антидепрессантами) можно отнести быстроту наступления эффекта, отсутствие сексуальных нарушений и значимых взаимодействий с другими лекарственными препаратами [62]. Кроме того, прегабалин можно использовать в качестве препарата 2-й линии терапии ГТР при недостаточной эффективности СИОЗС или СИОЗСН: либо вместе с антидепрессантом, либо после его отмены. Дозы прегабалина, одобренные для лечения ГТР, составляют 150–600 мг/сут. С учетом его положительного влияния на сон, соматические компоненты тревоги и болевые синдромы его следует рекомендовать к широкому использованию у пациентов с ГТР в общемедицинской практике. В то же время у больных пожилого возраста и склонных к падениям его нужно назначать с осторожностью из-за частого развития головокружения и сонливости. При назначении прегабалина следует помнить о возможном риске синдрома отмены и развитии зависимости, особенно у лиц со злоупотреблением ПАВ в анамнезе.
Ключевые слова: генерализованное тревожное расстройство, противотревожные лекарственные средства, прегабалин, рандомизированные контролируемые исследования.
Pregabalin for the treatment of generalized anxiety disorder: a critical review
A.V.Pavlichenko
N.I.Pirogov Russian National Research Medical University, Moscow
Summary. This review provides an update on pharmacological properties, efficacy and tolerability of pregabalin in patients with GAD. The findings of randomized controlled trials and meta-analyses together indicate that pregabalin is efficacious in both acute treatment and relapse prevention in GAD, with some evidence of an early onset of effect, and broad efficacy in reducing the severity of psychological and physical symptoms of anxiety. It also has efficacy as an augmenting agent after non-response to antidepressant treatment in GAD. Because of its beneficial effects in reducing sleep disturbance and somatic symptom severity, it has also been recommended as a first-line treatment for patients with GAD seen in primary care settings.
Key words: generalized anxiety disorder, antianxiety agents, pregabalin, randomized controlled trials
Введение
В настоящее время генерализованное тревожное расстройство (ГТР) рассматривается как хроническое психическое расстройство, тяжесть симптомов меняется во времени. При ГТР разница между появлением первых симптомов болезни и установлением диагноза может достигать нескольких десятков лет [1]. Неправильная и запоздалая диагностика ГТР и выбор неадекватной терапевтической тактики ухудшают течение и прогноз заболевания. С другой стороны, длительный период нелеченной болезни рассматривается как один из предикторов неблагоприятного исхода лекарственной терапии в целом [2]. Коморбидность ГТР с другими тревожными состояниями и депрессией является скорее правилом, чем исключением. ГТР часто встречается среди пациентов с «медицински необъяснимой» хронической болью и у лиц, часто обращающихся за медицинской помощью [3].С точки зрения нейронауки, патологическая тревога связана с дисбалансом взаимоотношений между префронтальной корой и амигдалой. Кроме того, амигдала является важной областью проекции норадренергических нейронов с высокой плотностью серотониновых рецепторов, связывая нейротрансмиттерные системы с аффективной регуляцией [4]. Также существует связь между ГТР, полиморфизмом 5-HT2А-рецепторов и определенными транспортерами генов 5-HT, которые, по-видимому, могут предсказать ответ на лечение. ГТР имеет генетические связи с депрессией и с такой личностной характеристикой, как «нейротизм» [5]. В ряде нейроэндокринологических исследований обнаружили дисрегуляцию гипоталамо-гипофизарно-надпочечниковой оси с повышением уровня базального кортизола [6]. Также было показано, что лица с ГТР склонны воспринимать индифферентные события как источник потенциальной угрозы и испытывают выраженный дискомфорт в ситуациях неопределенности [7].
Основные принципы терапии ГТР
На основе достижений нейробиологии за последние годы было протестировано и рекомендовано для введения в практику несколько новых лекарственных средств для лечения ГТР. Одним из последних достижений в этой области стало одобрение в качестве анксиолитика модулятора кальциевых каналов прегабалина. Основанные на принципах доказательной медицины, современные стратегии лечения тревожных расстройств нашли отражение в создании международных рекомендаций по лечению (WFSBP, NICE). Одни из наиболее распространенных алгоритмов лечения ГТР были предложены Всемирной федерацией обществ биологической психиатрии – WFSBP (табл. 1). Согласно этим рекомендациям современное средство для лечения ГТР должно быть эффективно как в рамках купирующей, так и противорецидивной терапии, обладать хорошей переносимостью и облегчать проведение психотерапии [8]. Результаты рандомизированных плацебо-контролируемых исследований больных ГТР, ответивших на купирующую терапию, говорят о значительных преимуществах использования в течение последующих 6–18 мес именно активного препарата (эсциталопрам, венлафаксин, прегабалин), а не плацебо [9].
Метаанализ эффективности различных препаратов для лечения ГТР показал следующие результаты [10]: у прегабалина и дулоксетина она была наивысшей (отношение шансов 1,12; 95% доверительный интервал 0,75–1,67), затем располагались пароксетин (1,08; 0,5–2,32), венлафаксин (1,06; 0,76–1,49) и эсциталопрам (0,76; 0,34–1,7). У плацебо этот показатель был равен 0,52 (0,39–0,68). В другом метаанализе [11] было выявлено, что средний эффект терапии при ГТР равняется 0,39; при этом были обнаружены различия между классами лекарственных средств: прегабалин (0,5), селективные ингибиторы обратного захвата серотонина и норадреналина – СИОЗСН (0,42), бензодиазепины (0,38), СИОЗС (0,36), буспирон (0,17).
Антидепрессанты
Трициклические антидепрессанты (ТЦА) вместе с бензодиазепинами были первыми лекарственными средствами для лечения ГТР. Однако выраженные побочные эффекты и летальность при передозировке существенно ограничили их применение. Ситуация в этой области существенно улучшилась после введения в практику антидепрессантов из групп СИОЗС и СИОЗСН, многие из которых в настоящее время рассматриваются в качестве базисных средств лечения ГТР. Тем не менее следует отметить, что данные препараты также не лишены побочных эффектов (тошнота, сексуальные дисфункции, беспокойство, нарушения сна), при резком прекращении их приема возможен синдром отмены, а в первые дня терапии нередко наблюдается усиление тревоги. Кроме того, следует помнить, что данные препараты характеризуются отставленным во времени (2–3 нед) началом действия и возможными неблагоприятными взаимодействиями с другими лекарственными препаратами из-за ингибирования цитохрома P-450. Агонист мелатониновых (MT1- и MT2-) и антагонист серотониновых (5-HT2С) рецепторов агомелатин доказал свою эффективность в рамках купирующей [12] и поддерживающей терапии ГТР [13]. Тразодон – еще один антидепрессант, широко используемый в лечении ГТР, хотя его эффективность не была доказана в контролируемых исследованиях [14]. В целом все антидепрессанты, упомянутые в табл. 1, являются эффективными и сравнительно безопасными средствами лечения ГТР.Бензодиазепины
Бензодиазепины действуют как агонисты в местах связывания ГАМКА-рецепторного комплекса, тем самым потенцируя эффект ингибирования нейротрансмиттера ГАМК. Бензодиазепины частично продемонстрировали свою эффективность в лечении соматических и в значительно меньшей мере психических симптомов ГТР [15, 16]. К их основному преимуществу относят быстроту наступления эффекта. Лучше других препаратов этой группы в лечении ГТР изучены алпразолам, диазепам и лоразепам. В то же время их седативные, когнитивные (снижение памяти), психомоторные (атаксия) побочные эффекты, а также высокий риск формирования зависимости и синдрома отмены значительно ограничивают их использование [16].Антипсихотики
Клинические исследования применения при ГТР антипсихотиков II поколения показали неоднозначные результаты [17]. Среди них лучше всего себя зарекомендовал кветиапин, который рекомендуют использовать в качестве адъювантной терапии у лиц, частично ответивших на препараты первого выбора [18].Другие средства
В США для лечения ГТР также одобрены агонист 5-НТ1А-рецепторов буспирон и антигистаминный препарат гидроксизин. Однако буспирон характеризуется крайне медленным началом терапевтического действия (4–6 нед) и необходимостью его использования несколько раз в день из-за короткого периода полувыведения [16]. Кроме того, данный препарат не представлен на российском рынке. Для лечения соматических симптомов тревоги во всем мире уже много лет используются b-адреноблокаторы, которые, однако, практически не изучались в плацебо-контролируемых исследованиях [19].Немедикаментозные средства
Некоторые психотерапевтические стратегии, в частности когнитивно-бихевиоральная терапия (КБТ), также доказали свою эффективность в лечении ГТР легкой степени и при отсутствии у больных выраженного функционального снижения [20]. Если степень тяжести симптомов при ГТР достигает средней или тяжелой степени, то целесообразно сочетание КБТ и лекарственной терапии [21].
Прегабалин был одобрен для лечения купирующей и поддерживающей терапии ГТР Европейским медицинским агентством в марте 2006 г. Также он лицензирован в Европе для лечения эпилепсии и нейропатической боли [22]. В США прегабалин был зарегистрирован для лечения фибромиалгии и эпилепсии, однако пока не получил одобрения Управления по контролю пищевых продуктов и лекарств в США для лечения ГТР, что, возможно, связано с недостаточным числом больных, включенных в рандомизированные исследования [23]. Есть единичные данные о его эффективности при алкогольной и бензодиазепиновой зависимостях [24, 25]. Согласно рекомендациям WFSBP прегабалин вместе с СИОЗС и СИОЗСН является препаратом первого выбора при ГТР.
Фармакология и механизм действия
Подобно габапентину, прегабалин представляет собой искусственную аминокислоту. Уже 30 лет назад было показано, что габапентин способствует ингибированию моноаминов, таких как норадреналин, дофамин и серотонин. Подобными эффектами также обладает прегабалин. Хотя прегабалин является химическим аналогом ГАМК, у него отсутствует влияние на ГАМКергические рецепторы. Прегабалин, так же как и габапентин, относится к классу препаратов, известному как a2d-лиганды Ca2+ каналов. Четыре генетических типа a2d-протеинов (от a2d-1 до a2d-4) являются структурными элементами различных типов потенциалзависимых кальциевых каналов и помимо прочего осуществляют транспорт Ca2+ посредством 10 типов подгрупп a1-рецепторов. Высокий аффинитет связывания прегабалина с a2d-1 и a2d-2 рецепторами приводит к снижению транспорта Ca2+ в пресинаптических потенциал-чувствительных кальциевых каналах и последующей редукции высвобождения нейротрансмиттеров, включая норадреналин и глутамат [26]. Данный эффект ингибирования противодействует состоянию нейрональной гипервозбудимости, которая наблюдается при различных психических расстройствах, включая тревожные состояния, и таким образом обусловливает его анксиолитический эффект. В то же время при приеме прегабалина при физиологических состояниях, по-видимому, не происходит значительного высвобождения нейротрансмиттеров. Препарат ослабляет активацию левой передней области островка и левую область амигдалы в ответ на предъявление эмоционально окрашенных визуальных стимулов у здоровых добровольцев.Считается, что прегабалин практические не метаболизируется в печени (менее 1%) и практически в неизменном виде элиминируется через почки. Средний период полувыведения составляет 6,3 ч. Прегабалин практически не взаимодействует с препаратами, которые метаболизируются или элиминируются через печень. В терапевтических концентрациях у него отсутствует ингибирующее влияние на изоферменты цитохрома CYP P-450.
Прегабалин при ГТР: доказательная фармакотерапия
По результатам восьми рандомизированных двойных слепых плацебо-контролируемых исследований прегабалин доказал значительную эффективность при ГТР [27–34] (табл. 2). Шесть из них длились недолго (4–8 нед). Также шесть исследований в качестве контроля использовали лишь плацебо, в то время как в других пяти работах в качестве препаратов контроля помимо плацебо выступали лоразепам, алпразолам и венлафаксин. Во всех исследованиях исключались больные с тяжелыми личностными расстройствами и злоупотреблением психоактивными веществами (ПАВ). В качестве инструмента для оценки эффективности прегабалина использовалась шкала Гамильтона для оценки тревоги (HAM-A), которая содержит 14 пунктов, каждый из которых оценивается от «0» до «4». По семи пунктам измеряется соматическая тревога, по другим семи – психическая. Считается, что если суммарный балл HAM-A равен 8–17, то можно говорить о симптомах тревоги (тревожных реакциях), 18–24 – о тревожном состоянии легкой и средней степени тяжести, а сумма баллов более 25 свидетельствует о средней и тяжелой степени выраженности тревожного расстройства. Критерием эффективности терапии является 50% и более снижение суммарного балла HAM-A по сравнению с первоначальным. Степень выраженности ГТР во всех этих исследованиях была средней или высокой (23–27 баллов по HAM-A). Еще одним инструментом для оценки динамики фармакотерапии ГТР является шкала общего клинического впечатления CGI-I. Режим доз прегабалина составил 150–600 мг/сут.
Прегабалин был значительно эффективнее плацебо во всех клинических исследованиях, за исключением дозы 150 мг/сут, где в одном исследовании различие между препаратами не достигло степени достоверности [28]. В конце исследований снижение общего балла шкалы HAM-A в группе прегабалина составило от 9,24 до 14,7 баллa, в то время как в группе плацебо – 6,82–11,7. Клинический эффект прегабалина достигал статистически значимого отличия от плацебо уже на 1-й неделе терапии [31]. В одном открытом исследовании было обнаружено, что 50% редукция уровня рецидивов в течение 24 нед отмечалась лишь у лиц, получающих 450 мг прегабалина, но не у тех, кто получал плацебо [33]. Кроме того, у лиц, получающих активный препарат, значительно удлинялся межприступный период [33]. Также было предпринято прямое сравнение эффективности прегабалина с венлафаксином, лоразепамом и алпразоламом соответственно [27, 29, 32]. Ни в одном из этих исследований не было показано значимого преимущества препарата сравнения над прегабалином. Более того, средняя доза прегабалина (в среднем 424 мг в день) оказалась более эффективной фиксированной дозы венлафаксина (75 мг/сут) уже к 4-му дню лечения [32]. Несмотря на то что во всех исследованиях отмечалось статистически значимое снижение общего балла шкалы HAM-A, далеко не всегда это коррелировало с достижением клинического респонса (50% и более редукция общего балла
HAM-A): в группе прегабалина он составлял 47–61% (в разных исследованиях), а группе плацебо – 34–44%.
Противорецидивная эффективность прегабалина оценивалась в 6-месячном плацебо-контролируемом исследовании 624 больных с ГТР, у которых был получен первоначальный клинический респонс при использовании фиксированной дозы прегабалина (450 мг/сут) [33]. Было показано, что прегабалин статистически достоверно превосходил плацебо в отношении удлинения межприступного периода (p<0,0001). К концу исследования через 6 мес рецидив развился у 42% больных из группы прегабалина и у 65% больных из группы плацебо.
Анализ эффективности прегабалина в разных дозах (средняя доза 270 мг/сут) у 177 пожилых больных с ГТР (возраст старше 65 лет, средний балл HAM-A 27±4,8) продемонстрировал его значительное преимущество над плацебо: снижение общего балла HAM-A в группе прегабалина составило 12,8±0,7, в группе плацебо – 10,7±0,9, а снижение балла по шкале CGI-I составило 2,8 и 2,5 соответственно [34]. В то же время разница между группами становилась достоверной лишь к концу 2-й недели лечения, и прегабалин превосходил плацебо только в отношении психических, но не соматических симптомов HAM-A (-7 и -5,6 соответственно; р=0,044).
До настоящего времени не совсем ясно, какой должна быть терапевтическая тактика, если больные с ГТР не ответили на препараты 1-й линии. Рандомизированные плацебо-контролируемые исследования, выполненные, правда, на небольшой выборке лиц с ГТР, говорят о том, что добавление к антидепрессанту антипсихотика (оланзапин, кветиапин или рисперидон) имеет некоторые преимущества, хотя данное утверждение нуждается в дополнительной проверке [35–38]. Результаты одного плацебо-контролируемого исследования аугментации прегабалина к СИОЗС или СИОЗСН говорят о преимуществах комбинированной терапии над использованием лишь одного антидепрессанта в отношении таких показателей, как число респондеров и время наступления ремиссии [39]. В другом исследовании больные с ГТР, ответившие на терапию алпразоламом, были рандомизированы на 2 группы (получающие прегабалин или плацебо соответственно). Оказалось, что в группе прегабалина наблюдалось статистически более значимое снижение общего балла шкалы HAM-A и уровня выбывания из исследования по сравнению с плацебо [40], что, по-видимому, связано с рецидивом симптоматики в группе плацебо после отмены алпразолама.
Начало действия и оптимальные дозы прегабалина
Рандомизированные исследования антидепрессантов при ГТР свидетельствуют о том, что различия между ними и плацебо достигают статистически значимого различия лишь спустя несколько недель после начала терапии. Хотя подробно скорость наступления клинически значимого эффекта прегабалина при ГТР не изучалась, результаты одного большого плацебо-контролируемого исследования прегабалина говорят о том, что прегабалин уже к 4-му дню терапии превосходил венлафаксин и плацебо в отношении редукции симптоматики [32]. Вторичный анализ исследований дулоксетина и эсциталопрама говорит о том, что клинический респонс маловероятен в тех случаях, когда клинический эффект не наступает в течение 4 нед лечения [41, 42]. С другой стороны, было показано, что клиническое улучшение в течение первых 2 нед лечения прегабалином увеличивает вероятность клинического респонса в 5,3 раза, в то время как лишь 1/4 больных, у которых к концу 2-й недели не было положительных сдвигов в состоянии, ответили на терапию прегабалином в дальнейшем [43].Наибольшие различия между исследованиями были получены в отношении оптимальных доз прегабалина при ГТР. Доза 150–200 мг оказалась эффективной по крайней мере в 2 исследованиях. В то же время в других работах приводятся данные, что доза прегабалина при ГТР должна быть не менее 300 мг/сут [23]. Метаанализ рандомизированных контролируемых исследований не обнаружил разницу между различными дозами прегабалина в диапазоне 200–600 мг/сут, хотя 150 мг ассоциируется с более медленным началом действия препарата [44]. В одном исследовании сравнивались более низкая (150 мг) и более высокие дозы (200–600 мг) прегабалина. Оказалось, что 150 мг прегабалина статистически достоверно не превосходили плацебо, за исключением пункта «инсомния», в то время как увеличение дозы от 200 до 600 мг/сут не коррелировало с увеличением уровня респонса. По-видимому, прегабалин достигает плато в дозе 300 мг/сут, и дальнейшее увеличение может быть нецелесообразным [45].
Коморбидные состояния
Как уже отмечалось, при ГТР чрезвычайно часто встречаются коморбидные депрессивные состояния, поэтому клиницисты отдают предпочтение именно антидепрессантам, полагая, что они окажутся эффективными в отношении редукции как тревожных, так и депрессивных симптомов. В то же время немногим известно, что, помимо влияния на основные симптомы ГТР, прегабалин способен редуцировать симптоматику коморбидных ГТР депрессивных состояний легкой и средней степени тяжести [46]. Более того, последующий вторичный (post-hoc) анализ более тяжелых депрессивных состояний (HAM-D≥15) позволил сделать вывод, что прегабалин в дозе 150–600 мг/сут эффективен при депрессивных синдромах различной степени тяжести (от легких до тяжелых). Сравнение прегабалина (300–600 мг/сут) и венлафаксина (75–225 мг/сут) при ГТР показало, что оба препарата статистически достоверно (p=0,018) превосходили плацебо в отношении редукции общего балла по шкале Гамильтона для оценки депрессий HAM-D [32].Ряд исследований говорит о способности прегабалина действовать одновременно на соматические и психические симптомы тревоги. В частности, результаты сводного анализа свидетельствуют о том, что прегабалин улучшает показатели шести из семи психических симптомов (за исключением когнитивных нарушений) и всех семи соматических пунктов шкалы HAM-A [45]. Как уже отмечалось, прегабалин был лицензирован для лечения нейропатической боли и фибромиалгии, которая сама по себе характеризуется соматическими симптомами. Вторичный анализ клинических данных свидетельствует о том, что прегабалин эффективен в отношении снижения тяжести кардиоваскулярных, респираторных, мышечных и гастроинтестинальных симптомов в структуре ГТР [45]. Многие пациенты c ГТР часто жалуются на бессонницу и другие нарушения сна. Анализ доступных клинических данных показал, что 54% больных, отмечающих в начале лечения инсомнию средней и тяжелой степени, отметили значительное улучшение сна при приеме прегабалина в дозах 300–600 мг в день [31]. Прегабалин оказался эффективнее плацебо и венлафаксина в отношении редукции инсомнии как у молодых [32], так и у пожилых пациентов [34].
Побочные эффекты, связанные с приемом прегабалина, в большинстве работ оцениваются как легкие. Самыми частыми побочными эффектами были следующие [23]: сонливость (9,1–50% в группе прегабалина и 2,3–14% в группе плацебо), головокружения (10–49% и 5,8–50% соответственно), сухость во рту (4,5–27% и 2–10,4% соответственно) и головные боли (7,2–21,4% и 9–13% соответственно). У пожилых больных головокружения встречались в 20,3%, а сонливость – в 13% случаев [34]. Интенсивность и частота побочных эффектов, по-видимому, зависят от дозы препарата [47], встречаются преимущественно в течение 1-й недели лечения и существенно уменьшаются к 3-й неделе терапии. Сводный анализ исследований, посвященный использованию прегабалина при ГТР, свидетельствует о том, что его прием в большей мере ассоциируется с головокружениями [32], а его переносимость, по-видимому, лучше, чем переносимость любого другого препарата первого выбора для лечения ГТР. Значимая прибавка в массе тела (7% и более) встречалась лишь у 4% больных, принимающих прегабалин [48], и чаще у лиц, принимавших более 300 мг препарата [49]. Обзор 42 случаев передозировки прегабалином свидетельствует о том, что серьезные осложнения встречаются редко [50].
Злоупотребление и зависимость
Эйфория как побочный эффект обнаруживается у 1–5% больных (при плацебо – 0,5% случаев), поэтому при назначении прегабалина следует помнить о возможном риске злоупотребления [51]. Первые данные о потенциально аддиктивных свойствах препарата появились в 2010 г. [52]. Анализ материалов Немецкого федерального института психоактивных веществ показывает, что факторами риска зависимости от прегабалина являются средний возраст, мужской пол и злоупотребление ПАВ в анамнезе [53]. Особенно осторожно следует назначать прегабалин тем лицам с ГТР, у которых наблюдаются злоупотребления ПАВ в текущем периоде времени или в анамнезе.Быстрое прекращение приема прегабалина (особенно в высоких дозах) может сопровождаться возникновением синдрома отмены в виде усиления тревоги, беспокойства, раздражительности, нервозности, инсомнии и рецидивом основных симптомов ГТР [47]. В то же время прегабалин сопровождается значительно более низким риском развития синдрома отмены, чем лоразепам [27]. Более того, в литературе встречаются данные о целесообразности использования прегабалина для облегчения проявления синдрома отмены бензодиазепинов [54]. Так, в одном исследовании было показано, что 51,4% пациентов, принимавших прегабалин после постепенной отмены бензодиазепинов, в дальнейшем удалось полностью избавиться от их приема
(в группе плацебо этот показатель был равен 37%). Также было показано, что прием прегабалина может облегчить проявление алкогольного абстинентного синдрома и способствует удлинению периода воздержания от алкоголя [56].
Экономическая эффективность
Как уже отмечалось, ГТР является одним из самых распространенных расстройств в общей практике, где его правильная диагностика часто запаздывает и часто приводит к неадекватному использованию медицинских ресурсов. Кроме того, ГТР значительно снижает уровень социального функционирования и приводит к утрате трудоспособности [57]. Согласно международным клиническим рекомендациям NICE сертралин и венлафаксин рассматриваются как препараты первого выбора в лечении ГТР с точки зрения экономической эффективности [58]. Однако данные, представленные испанской и португальской системами здравоохранения, свидетельствуют о том, что с учетом клинических и экономических показателей фармакотерапии прегабалин является более эффективным лекарственным средством, чем венлафаксин [59, 60]. Вторичный анализ материалов испанских врачей говорит о преимуществах использования прегабалина над СИОЗС и СИОЗСН с точки зрения экономической эффективности у пациентов с ГТР, рефрактерным к приему бензодиазепинов [61]. Кроме того, в ходе 6-месячного исследования пациентов с хроническим ГТР было показано, что назначение прегабалина оказалось экономически более выгодным, чем использование любого антидепрессанта или бензодиазепина [61].Заключение
В настоящее время в лечении ГТР используются различные лекарственные и психотерапевтические стратегии. Согласно рекомендациям WFSBP эсциталопрам, пароксетин, дулоксетин, венлафаксин и прегабалин являются препаратами первого выбора при лечении ГТР. Тем не менее многие пациенты не отвечают на препараты 1-й линии или у них случаются побочные эффекты, которые уменьшают комплаенс и увеличивают риск рецидива. Еще одной проблемой в лечении ГТР является терапевтическая резистентность. В настоящее время практические врачи нуждаются в четких алгоритмах действий и стратегиях перевода больных с одних препаратов на другие в случае неэффективности или недостаточной эффективности предшествующего лечения.Прегабалин имеет отличный от других психотропных средств механизм действия (ингибирует нейрональные кальциевые каналы) и доказал свою эффективность в рамках купирующей и противорецидивной терапии лиц с ГТР, в том числе в качестве монотерапии. Он приводит к снижению тяжести соматических и психических симптомов тревоги, улучшению сна и редукции сопутствующих ГТР депрессивных состояний. Также к его преимуществам (по сравнению с антидепрессантами) можно отнести быстроту наступления эффекта, отсутствие сексуальных нарушений и значимых взаимодействий с другими лекарственными препаратами [62]. Кроме того, прегабалин можно использовать в качестве препарата 2-й линии терапии ГТР при недостаточной эффективности СИОЗС или СИОЗСН: либо вместе с антидепрессантом, либо после его отмены. Дозы прегабалина, одобренные для лечения ГТР, составляют 150–600 мг/сут. С учетом его положительного влияния на сон, соматические компоненты тревоги и болевые синдромы его следует рекомендовать к широкому использованию у пациентов с ГТР в общемедицинской практике. В то же время у больных пожилого возраста и склонных к падениям его нужно назначать с осторожностью из-за частого развития головокружения и сонливости. При назначении прегабалина следует помнить о возможном риске синдрома отмены и развитии зависимости, особенно у лиц со злоупотреблением ПАВ в анамнезе.
Сведения об авторe
А.В.Павличенко – канд. мед. наук, доц. каф. психиатрии и медицинской психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России. E-mail: apavlichenko76@gmail.comСписок исп. литературыСкрыть список1. Hoge EA, Ivkovic A, Fricchione GL. Generalized anxiety disorder: diagnosis and treatment. BMJ 2012; 345: e7500.
2. Davidson JR, Feltner DE, Dugar A. Management of generalized anxiety disorder in primary care: identifying the challenges and unmet needs. Prim Care Companion J Clin Psychiat 2010; 12: 2.
3. Martens EJ, de Jonge P, Na B et al. Scared to death? Generalized anxiety disorder and cardiovascular events in patients with stable coronary heart disease the heart and soul study. Arch Gen Psychiat 2010; 67 (7): 750–8.
4. Charney DS. Neuroanatomical circuits modulating fear and anxiety behaviors. Acta Psychiatr Scand Suppl 2003; 4176: 38–50.
5. Mackintosh MA, Gatz M, Wetherell JL, Pedersen NL. A twin study of lifetime generalized anxiety disorder (GAD) in older adults: genetic and environmental influences shared by neuroticism and GAD. Twin Res Hum Genet 2006; 9 (1): 30–7.
6. Vreeburg SA, Zitman FG, van PJ et al. Salivary cortisol levels in persons with and without different anxiety disorders. Psychosom Med 2010; 72 (4): 340–7.
7. Barlow D. Anxiety and its disorders: the nature and treatment of anxiety and panic. NY: Guilford, 1988.
8. Bandelow B, Zohar J et al. World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for the pharmacological treatment of anxiety, obsessive-compulsive and post-traumatic stress disorders – first revision. World J Biol Psychiat 2008; 9 (4): 248–312.
9. Baldwin DS, Waldman S, Allgulander C. Evidence-based pharmacological treatment of generalized anxiety disorder. Int J Neuropsychopharmacol 2011; 14 (5): 697–710.
10. Baldwin D, Woods R, Lawson R, Taylor D. Efficacy of drug treatments for generalized anxiety disorder: systematic review and meta-analysis. BMJ 2011; 342: d1199.
11. Hidalgo RB, Tupler LA, Davidson JRT. An effect-size analysis of pharmacologic treatments for generalized anxiety disorder. J Psychopharmacol 2007; 21 (8): 864–72.
12. Stein DJ, Picarel-Blanchot F, Kennedy SH. Efficacy of the novel antidepressant agomelatine for anxiety symptoms in major depression. Hum Psychopharmacol 2013; 28 (2): 151–9.
13. Stein DJ, Ahokas A, Albarran C et al. Agomelatine prevents relapse in generalized anxiety disorder: a 6-month randomized, double-blind, placebo controlled discontinuation study. J Clin Psychiat 2012; 73 (7): 1002–8.
14. Bossini L, Casolaro I, Koukouna D et al. Off-label uses of trazodone: a review. Expert Opin Pharmacother 2012; 13 (12): 1707–17.
15. Nemeroff CB. The role of GABA in the pathophysiology and treatment of anxiety disorders. Psychopharmacol Bull 2003; 37 (4): 133–46.
16. Rynn MA, Brawman-Mintzer O. Generalized anxiety disorder: acute and chronic treatment. CNS Spectr 2004; 9 (10): 716–23.
17. Huh J, Goebert D, Takeshita J et al. Treatment of generalized anxiety disorder: a comprehensive review of the literature for psychopharmacologic alternatives to newer antidepressants and benzodiazepines. Prim Care Companion. CNS Dis 2011; 13: 2.
18. Zahreddine N, Richa S. Non-antidepressant treatment of generalized anxiety disorder. Curr Clin Pharmacol 2013. Epub ahead of print.
19. Meibach RC, Dunner D, Wilson LG et al. Comparative efficacy of propranolol, chlordiazepoxide, and placebo in the treatment of anxiety: a double-blind trial. J Clin Psychiat 1987; 48 (9): 355–8.
20. Hofmann SG, Smits JA. Cognitive behavioral therapy for adult anxiety disorders: a meta-analysis of randomized placebo-controlled trials. J Clin Psychiat 2008; 69 (4): 621–32.
21. Tyrer P, Baldwin D. Generalised anxiety disorder. Lancet 2006; 368 (9553): 2156–66.
22. Bandelow B, Wedekind D, Leon T. Pregabalin for the treatment of generalized anxiety disorder: a novel pharmacologic intervention. Expert Rev Neurother 2007; 7 (7): 769–81.
23. Wensel T, Powe K. Pregabalin for the treatment of generalized Anxiety Disorder. Ann Pharmacother 2012; 46: 424–9.
24. Di Nicola M, Martinotti G, Tedeschi D et al. Pregabalin in outpatient detoxification of subjects with mild-to-moderate alcohol withdrawal syndrome. Hum Psychopharmacol 2010; 25 (3): 268–75.
25. Oulis P, Konstantakopoulos G. Efficacy and safety of pregabalin in the treatment of alcohol and benzodiazepine dependence. Exp Opin Invest Drugs 2012; 21 (7): 1019–29.
26. Micó J, Prieto R. Elucidating the mechanism of action of pregabalin: a2d as a therapeutic target in anxiety. CNS Drugs 2012; 26 (8): 637–48.
27. Pande AC, Crockatt JG, Feltner DE et al. Pregabalin in generalized anxiety disorder: a placebo-controlled trial. Am J Psychiat 2003; 160: 533–40.
28. Feltner DE, Crockatt JG, Dubovsky SJ et al. A randomized, double-blind, placebo-controlled, fixed-dose, multicenter study of pregabalin in patients with generalized anxiety disorder. J Clin Psychopharmacol 2003; 23: 240–9.
29. Rickels K, Pollack MH, Feltner DE et al. Pregabalin for treatment of generalized anxiety disorder: a 4-week, multicenter, double-blind, placebo-controlled trial of pregabalin and alprazolam. Arch Gen Psychiat 2005; 62: 1022–30.
30. Pohl RB, Feltner DE, Fieve RR, Pande AC. Efficacy of pregabalin in the treatment of generalized anxiety disorder: double-blind placebo-controlled comparison of BID vs. TID dosing. J Clin Psychopharmacol 2005; 25: 151–8.
31. Montgomery SA, Tobias K, Zornberg GL et al. Efficacy and safety of pregabalin in the treatment of generalized anxiety disorder: a 6 week, multicenter, randomized, double-blind, placebo-controlled comparison of pregabalin and venlafaxine. J Clin Psychiat 2006; 67: 771–82.
32. Kasper S, Herman B, Nivoli G et al. Efficacy of pregabalin and venlafaxine-XR in generalized anxiety disorder: results of a double-blind, placebo-controlled 8-week trial. Int Clin Psychopharmacol 2009; 24: 87–96.
33. Feltner D, Wittchen H, Kavoussi R et al. Long-term efficacy of pregabalin in generalized anxiety disorder. Int Clin Psychopharmacol 2008; 23: 18–28.
34. Montgomery S, Chatamra K, Pauer L et al. Efficacy and safety of pregabalin in elderly people with generalised anxiety disorder. Br J Psychiat 2008; 193: 389–94.
35. Brawman-Mintzer O, Knapp RG, Nietert PJ. Adjunctive risperidone in generalized anxiety disorder: a double-blind, placebo-controlled study. J Clin Psychiat 2005; 66 (10): 1321–5.
36. Pollack MH, Simon NM, Zalta AK et al. Olanzapine augmentation of fluoxetine for refractory generalized anxiety disorder: a placebo controlled study. Biol Psychiat 2006; 59 (3): 211–5.
37. Altamura AC, Serati M, Buoli M, Dell’Osso B. Augmentative quetiapine in partial/nonresponders with generalized anxiety disorder: a randomized, placebo-controlled study. Int Clin Psychopharm 2011; 26 (4): 201–5.
38. Simon NM, Connor KM, Le Beau RT et al. Quetiapine augmentation of paroxetine CR for the treatment of refractory generalized anxiety disorder: preliminary findings. Psychopharmacol (Berl) 2008; 197 (4): 675–81.
39. Rickels K, Shiovitz TM, Ramey TS et al. Adjunctive therapy with pregabalin in generalized anxiety disorder patients with partial response to SSRI or SNRI treatment. Int Clin Psychopharm 2012; 27 (3): 142–50.
40. Hadley SJ, Mandel FS, Schweizer E. Switching from long-term benzodiazepine therapy to pregabalin in patients with generalized anxiety disorder: a double-blind, placebo-controlled trial. J Psychopharmacol 2012; 26 (4): 461–70.
41. Pollack MH, Kornstein SG, Spann ME et al. Early improvement during duloxetine treatment of generalized anxiety disorder predicts response and remission at endpoint. J Psychiat Res 2008; 42 (14): 1176–84.
42. Baldwin DS, Stein DJ, Dolberg OT, Bandelow B. How long should a trial of escitalopram treatment be in patients with major depressive disorder, generalised anxiety disorder or social anxiety disorder? An exploration of the randomised controlled trial database. Hum Psychopharmacol 2009; 24 (4): 269–75.
43. Baldwin DS, Schweizer E, Xu Y, Lyndon G. Does early improvement predict endpoint response in patients with generalized anxiety disorder (GAD) treated with pregabalin or venlafaxine XR? Eur Neuropsychopharmacol 2012; 22 (2): 137–42.
44. Bech P. Dose-response relationship of pregabalin in patients with generalized anxiety disorder. A pooled analysis of four placebo-controlled trials. Pharmacopsychiat 2007; 40 (4): 163–8.
45. Lydiard RB, Rickels K, Herman B, Feltner DE. Comparative efficacy of pregabalin and benzodiazepines in treating the psychic and somatic symptoms of generalized anxiety disorder. Int J Neuropsychopharmacol 2010; 13 (2): 229–41.
46. Stein DJ, Baldwin DS, Baldinetti F, Mandel F. Efficacy of pregabalin in depressive symptoms associated with generalized anxiety disorder: a pooled analysis of 6 studies. Eur Neuropsychopharmacol 2008; 18 (6): 422–30.
47. Tassone DM, Boyce E, Guyer J, Nuzum D. Pregabalin: a novel g-aminobutyric acid analogue in the treatment of neuropathic pain, partial-onset seizures, and anxiety disorders. Clin Ther 2007; 29 (1): 26–48.
48. Baldwin DS, Ajel K. The role of pregabalin in the treatment of generalized anxiety disorder. Neuropsychiat Dis Treat 2007; 3 (2): 185–91.
49. Ogawa S, Satoh J, Arakawa A et al. Pregabalin treatment for peripheral neuropathic pain: a review of safety data from randomized controlled trials conducted in Japan and in the west. Drug Saf 2012; 35 (10): 793–806.
50. Sjoberg G, Feychting K. Pregabalin overdose in adults and adolescents – experience in Sweden. Clin Toxicol 2010; 48 (3): 282.
51. European Medicines Agency. Pregabalin 2013. http:// www.emea.europa.eu/humandocs/Humans/EPAR/lyrica/lyrica.htm
52. Grosshans M, Mutschler J, Hermann D et al. Pregabalin abuse, dependence, and withdrawal: a case report. Am J Psychiat 2010; 167 (7): 869.
53. Gahr M, Freudenmann RW et al. Pregabalin abuse and dependence in Germany: results from a database query. Eur J Clin Pharmacol 2013; 69 (6): 1335–42.
54. Oulis P, Masdrakis VG, Karakatsanis NA et al. Pregabalin in the discontinuation of long-term benzodiazepine use: a case-series. Int Clin Psychopharm 2008; 23 (2): 110–2.
55. Hadley SJ, Mandel FS, Schweizer E. Switching from long-term benzodiazepine therapy to pregabalin in patients with generalized anxiety disorder: a double-blind, placebo-controlled trial. J Psychopharmacol 2012; 26 (4): 461–70.
56. Guglielmo R, Martinotti G, Clerici M, Janiri L. Pregabalin for alcohol dependence: a critical review of the literature. Adv Ther 2012; 29 (11): 947–57.
57. Hoffman DL, Dukes EM, Wittchen HU. Human and economic burden of generalized anxiety disorder. Depress Anxiety 2008: 25 (1): 72–90.
58. Generalised anxiety disorder and panic disorder (with or without agoraphobia) in adults. http://guidance.nice.org.uk/CG113
59. Silva ML, Silva MN, Ines M. A cost-utility analysis of pregabalin versus venlafaxine XR in the treatment of generalized anxiety disorder in Portugal. Cost Eff Resour Alloc 2013; 11 (1): 8.
60. Vera-Llonch M, Dukes E, Rejas J et al. Cost-effectiveness of pregabalin vs. venlafaxine in the treatment of generalized anxiety disorder: findings from a Spanish perspective. Eur J Health Econ 2010; 11 (1): 35–44.
61. De Salas-Cansado M, Olivares JM et al. Pregabalin vs. SSRIs and SNRIs in benzodiazepine-refractory outpatients with generalized anxiety disorder: a post hoc cost-effectiveness analysis in usual medical practice in Spain. Clin Outcomes Res 2012; 4: 157–68.
62. Baldwin DS, Ajel K, Masdrakis V. Pregabalin for the treatment of generalized anxiety disorder: update. Neuropsychiatric Dis Treatment 2013; 9: 883–92.
25 сентября 2014
Количество просмотров: 5553
