Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№05 2009
Аффективно-стрессовая модель депрессии: практическое внедрение в ревматологической практике №05 2009
Номера страниц в выпуске:17-21
Традиционно в психиатрии основой диагностики психических расстройств являются психопатологические синдромы, имеющие нозологическое или этиопатогенетическое значение. Примером такого подхода к диагностике депрессии является выделение эндогенно-психогенных нарушений с дифференциацией эндогенного (соматический, меланхолический) и психогенного (атипичный) синдромов. При этом личностным и провоцирующим факторам, как правило, придается лишь дополнительное или патопластическое значение [1, 2]. Такая модель, адекватная при рассмотрении структуры психоза, нередко переносится и на психогенные и невротические синдромы, структура которых, как известно, имеет тесную связь с характером психотравмирующих факторов и их индивидуальным восприятием.
Традиционно в психиатрии основой диагностики психических расстройств являются психопатологические синдромы, имеющие нозологическое или этиопатогенетическое значение. Примером такого подхода к диагностике депрессии является выделение эндогенно-психогенных нарушений с дифференциацией эндогенного (соматический, меланхолический) и психогенного (атипичный) синдромов. При этом личностным и провоцирующим факторам, как правило, придается лишь дополнительное или патопластическое значение [1, 2]. Такая модель, адекватная при рассмотрении структуры психоза, нередко переносится и на психогенные и невротические синдромы, структура которых, как известно, имеет тесную связь с характером психотравмирующих факторов и их индивидуальным восприятием.
Диатез-стрессовая модель депрессии предполагает иные акценты – взаимодействие индивидуальных стилей предрасположения, а также влияние негативных событий, реализующихся в разных психопатологических синдромах аффективных расстройств. Варианты предрасположения в данной модели определяются не только генетическими факторами. В последние годы подтверждена роль истории субъекта. В частности, было показано, что ранние детские утраты и тяжелые психические травмы у детей являются значимыми предрасполагающими факторами к развитию депрессии во взрослом возрасте. Такая предрасположенность помимо психологических причин может объясняться хроническим выбросом и неадекватным нейротоксическим эффектом стрессовых гормонов, что ведет к уменьшению объема гиппокампа и предрасполагает повышение чувствительности к воздействию стрессовых факторов во взрослом возрасте [3, 4].
Наличие наследственного предрасположения к развитию отдельных вариантов депрессивного синдрома, прежде всего эндогеноморфного (меланхолического в DSM и соматического в МКБ), не отвергается в данной модели, однако рассматривается в широком диапазоне возможностей его реализации, зависящих не только от наследственных, но и от предрасполагающих и провоцирующих психотравмирующих факторов.
Аффективно-стрессовая модель уточняет данную позицию, рассматривая ядерные аффекты в качестве трех модусов существования, в которых заложены варианты предрасположения в виде тревожной, тоскливой и апатической аффективности. В данной модели аффект в отличие от чувств и эмоций рассматривается не только в качестве психопатологического основания депрессивного расстройства, но и как вариант модуса существования, что феноменологически возвращает ему первоначальную базовую значимость предрасположения [5, 6]. В частности, слово «аффект» является прямым переводом на латинский язык греческого слова «диатез» [7]. При таком рассмотрении психопатологическая структура депрессии находится в тесной взаимосвязи с характером ядерного аффекта и влиянием психической травмы.
Стрессовому компоненту данной модели также уделялось достаточно много внимания. Многие исследования подтвердили роль стресса в провокации депрессии и некоторых соматических заболеваний через активацию нейроэндокринной (гипоталамус-гипофиз-кора надпочечников) и вегетативной нервной систем и иммуномодуляцию [8, 9]. Особое значение в провокации депрессивных расстройств придают хроническому стрессу умеренной выраженности [8–10], значимая роль которого подтверждена в экспериментальных, клинических, а также ретроспективных и проспективных эпидемиологических исследованиях. В частности, масштабное эпидемиологическое исследование развития распространенных хронических заболеваний в условиях хронического стресса умеренной выраженности, проведенное в Швеции, выявило значимое повышение частоты депрессий в группе лиц 40–65 лет через 10 лет от начала исследования [10, 11]. Кроме того, недавно было показано, что роль отдельных вариантов психотравмирующих факторов, разнообразие которых имеет несомненную связь с особенностями восприятия, выражается в разном профиле симптомов [12].
В настоящем исследовании аффективно-стрессовая модель рассмотрена на примере развития тревожных депрессий в условиях хронического стресса при аутоиммунном заболевании – системной красной волчанке (СКВ).
Расстройства тревожно-депрессивного спектра чрезвычайно распространены при системных аутоиммунных заболеваниях, в частности при СКВ. Исследования показывают, что это тяжелое заболевание затрагивает многие органы и системы организма, в том числе центральную нервную систему [13, 14]. Большинство психических расстройств при СКВ относят к расстройствам тревожно-депрессивного спектра, включая эпизоды большой депрессии, которые выявляют в 28–40%, расстройства адаптации (19–21%); тревожные расстройства (24–70%), а также нарушения познавательных функций (75%), которые во многом обусловлены тревогой и депрессией [15–17].
Как показывают некоторые исследования, тревожно-депрессивные проявления при СКВ имеют тесную взаимосвязь с воздействием стрессовых, прежде всего хронических, психотравмирующих факторов, которые нередко предшествуют развитию, а также обострению системных заболеваний [18, 19]. Рассмотрение исключительно вторичного характера депрессивных расстройств при СКВ в настоящее время считается недостаточным, поскольку из результатов психосоматических исследований известно, что хронический стресс является значимым провоцирующим фактором для многих (в частности, аутоиммунных) заболеваний. При этом динамика депрессии и ревматологического заболевания, имеющих общую «точку сбоя», характеризуется различными индивидуальными особенностями. В этой связи взаимосвязь двух системных расстройств – депрессии и СКВ – не может рассматриваться лишь на основе причинно-следственных взаимоотношений, а также не носит характер «коморбидности», скорее можно говорить о двух ипостасях одного процесса.
Как показывают результаты исследований, хронические психотравмирующие факторы – социальные и семейные, и стрессоры, связанные с тяжелой болезнью, формируют порочный психосоматический круг, стабилизирующий тревожно-депрессивные расстройства, способствующий проявлению сосудистой недостаточности, а также обострению системного заболевания.
Следует отметить, что выявляемость и адекватная терапия тревожно-депрессивных расстройств при СКВ до настоящего времени остается на довольно низком уровне. Этому способствует ряд факторов, к которым прежде всего относят недостаточную информированность врачей-ревматологов о проблемах психического здоровья. Как пациенты, так и врачи склонны рассматривать тревогу и депрессию в качестве нормальной реакции на тяжелое соматическое заболевание или жизненные трудности даже при наличии выраженных депрессивных эпизодов. С этим обстоятельством связано также достаточно редко встречающееся активное предъявление жалоб больных на угнетение настроения.
Кроме того, следует отметить, что СКВ и депрессивные расстройства относят к заболеваниям с многофакторной этиологией. Эти состояния имеют некоторые общие звенья патогенеза, усиливающие взаимные влияния через нейроиммунные механизмы. В частности, совпадение звеньев патогенеза проявляется в некоторых иммунологических нарушениях: как для депрессивных расстройств, так и для СКВ характерно повышение провоспалительных цитокинов (интерлейкинов: ИЛ-1, ИЛ-2, ИЛ-6, фактора некроза опухоли a – ФНО), неоптерина, g-интерферона, а также снижение противовоспалительного цитокина ИЛ-10 в плазме крови. Этим цитокинам отводят особую роль в развитии симптомов угнетения, что дает основание ряду исследователей предполагать участие факторов воспаления в развитии депрессии [21–23].
В условиях хронического стресса развиваются взаимосвязанные нарушения иммунорегуляторной и нейромедиаторной функции, способствующие формированию депрессивного и стрессового синдрома. Можно предположить в этой связи, что в терапии тревожно-депрессивных расстройств, наблюдающихся при тяжелых соматических болезнях и развивающихся на фоне хронического стресса, особо эффективны антидепрессивные препараты, действующие не только на нейромедиаторную, но и на иммунную систему. В ряде иммунологических исследований было показано, что терапия антидепрессантами приводит к снижению концентрации субстанции Р, ответственной за синтез провоспалительных цитокинов моноцитами, подавляет продукцию ИЛ-1, ИЛ-6, ФНО и через активацию Т-клеток – синтез g-интерферона. Кроме того, установлено, что сертралин, тразодон и кломипрамин подавляют секрецию g-интерферона и стимулируют продукцию противовоспалительного цитокина ИЛ-10 [23–26]. Эти исследования показывают, что современные антидепрессанты, назначаемые при расстройствах тревожно-депрессивного спектра у больных с системными заболеваниями, могут обладать комплексным нейромедиаторным и иммуномодулирующим эффектом, что способствует повышению эффективности комплексной терапии не только депрессии, но и системного заболевания в целом.
К наиболее изученным в настоящее время антидепрессантам, эффективным при депрессивных и стрессовых расстройствах, можно отнести сертралин. Этот антидепрессант из группы селективных ингибиторов обратного захвата серотонина был предложен к клиническому применению в 1990 г. и в настоящее время известен и успешно применяется для лечения депрессии и стрессовых расстройств в 80 странах [27]. Доказаны эффективность и хорошая переносимость сертралина при депрессиях, развивающихся после инфаркта миокарда и инсульта, при диабете, болезнях Паркинсона и Альцгеймера. Показано также значительное улучшение социального функционирования и когнитивных функций при лечении депрессии сертралином у больных пожилого возраста с сопутствующими соматическими заболеваниями [28, 29].
Предшествующие исследования эффектов сертралина при стрессовых расстройствах депрессивного спектра показали, что его действие во многом определяется типом аффективности [5]. Эти исследования использовали интегрированную психологическую и психопатологическую диагностику для выявления вариантов ядерного аффекта и структуры расстройств. В частности, показано, что положительный эффект сертралина значимо связан с тоскливой и апатической аффективностью, коррелирующей с некоторыми показателями психобиологической стабильности. При этом при наличии тревожной аффективности, определяющейся общей психобиологической нестабильностью, отмечено значительно большее число побочных эффектов, прежде всего в виде симптомов гиперстимуляции (усиление тревоги, вегетативно-соматической симптоматики, нарушений сна) при назначении даже минимальных суточных доз.
Особую значимость определение эффективности сертралина приобретает при тревожно-депрессивных расстройствах, развивающихся в условиях хронического стресса у больных, страдающих системными аутоиммунными заболеваниями, в частности СКВ.
Целью настоящего исследования являлось установление эффективности антидепрессанта сертралина при лечении стрессовых расстройств тревожно-депрессивного спектра у больных СКВ с акцентом на терапевтической динамике тревожного, депрессивного и стрессового синдромов.
Исследование включало скрининг расстройств тревожно-депрессивного спектра с применением скрининговой анкеты [30] и индекса благополучия ВОЗ (WBI-5) [31] с последующей диагностикой вариантов тревожно-депрессивных расстройств в соответствии с критериями МКБ-10 и психопатологической шкалой. Терапевтическую динамику тревожно-депрессивных расстройств оценивали в течение месячного курса лечения еженедельно. Использовали шкалу депрессии Монтгомери–Асберга и шкалу тревоги Гамильтона. Стрессовый синдром оценивали по шкале восприятия стресса – PSS-10 [32], а также по специально разработанной шкале оценки стрессовых факторов. Шкала восприятия стресса позволяла в динамике оценить симптомы тревоги и угнетения, связанные с ситуационным реагированием, а также возможности преодоления стрессовых ситуаций. В соответствии со шкалой оценки стрессовых факторов оценивали следующие параметры: тип течения, наличие связи с болезнью и/или ее отсутствие, содержание болезненных и/или социальных травмирующих факторов. Для более углубленного анализа психотравмирующих переживаний использовали проективные психологические методики, позволяющие оценить характер значимых ассоциаций и шоковых реакций при выраженном и характерном для данных пациентов избегании вербализации психических травм. Для оценки особенностей аффективности с выделением характерных типов применяли проективную патопсихологическую методику «Пиктограммы», а также шкалу индивидуальных аффективных особенностей [6].
Обследованы 23 пациента с достоверным диагнозом СКВ (согласно критериям АКР 1997 г.) [33] и расстройствами тревожно-депрессивного спектра, включая 21 женщину и 2 мужчин в возрасте от 20 до 60 лет. К стрессовым расстройствам тревожно-депрессивного спектра отнесены: расстройства адаптации с тревожной и депрессивной симптоматикой (9 больных), депрессивные эпизоды легкие (3 больных) и умеренно выраженные (11 больных), имеющие психогенную провокацию. По структуре аффективности у 18 пациентов выявлен апатический тип, у 5 – тоскливый. Пациентов с тревожной аффективностю в данное исследование не включали. Структура тревожно-депрессивных расстройств тесно коррелировала с типом аффективности – выделены тревожно-тоскливые (6) и тревожно-апатические (17) варианты. Для всех пациентов в той или иной мере характерны признаки стрессового синдрома – фиксации переживаний на травмирующей ситуации, затруднение и избегание ее обсуждения, усиление беспокойства и вегетативных реакций при напоминаниях обстоятельств событий.
Среди провоцирующих психотравмирующих факторов ситуации, связанные с болезнью, встречались у всех обследованных пациентов, при этом в 50% отмечены дополнительные, значимые для пациента семейные и социальные факторы. В частности, выявлены следующие провоцирующие факторы: смерть близкого человека, изменение социального и семейного статуса, переезд, а также их комбинации. К ситуациям, связанным с болезнью, были отнесены: неопределенность диагноза, постановка диагноза тяжелого соматического заболевания с последующей сменой стереотипов в повседневной социальной и семейной жизни. Практически во всех случаях можно было говорить о хроническом травмирующем воздействии: острые ситуации, переходящие в хроническое течение (50%) или хронические ситуации, имеющие периодическое обострение (50%), имели примерно равную значимость.
Результаты исследования показали гармоничную редукцию тревожной, депрессивной и стрессовой симптоматики у большинства пациентов (рис. 1–3) с высокой эффективностью сертралина (см. таблицу).

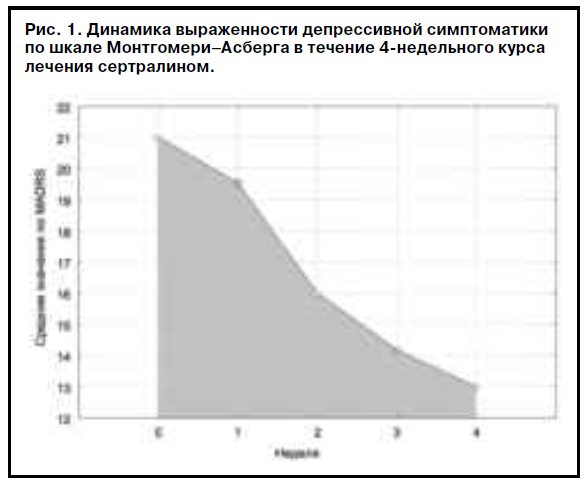
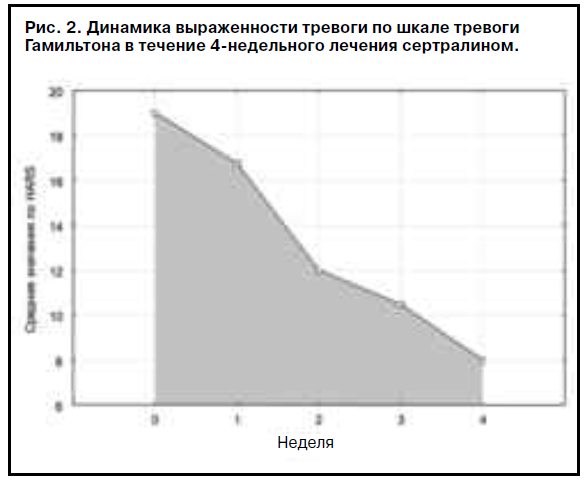
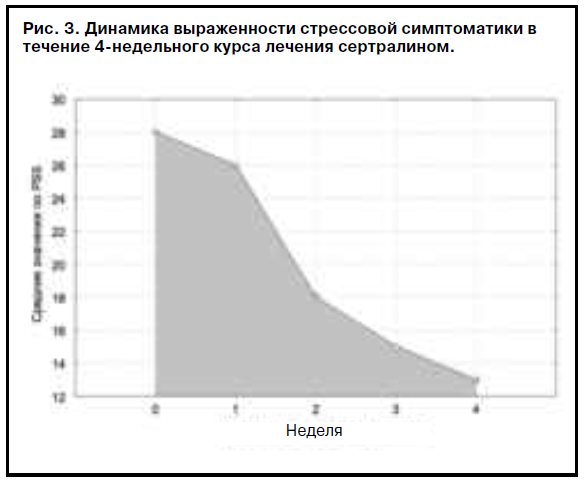
Следует отметить незначительное отставание редукции тревожного синдрома по сравнению с депрессивным при проведении терапии этим антидепрессантом. Эффект препарата был довольно быстрым, и у большинства пациентов первые положительные изменения наступали на 2 и 3-й дни лечения, однако значимая положительная динамика терапии отмечена на 2-й неделе. На всем протяжении терапевтического курса не выявлено каких-либо побочных и нежелательных эффектов терапии, включая гиперстимулирующий эффект. На всем протяжении терапии не отмечено также усиления выраженности симптомов СКВ.
Таким образом, исследование подтвердило тесную взаимосвязь тревоги, депрессии и стрессового синдрома при расстройствах тревожно-депрессивного спектра у больных, страдающих СКВ. Определение типа преморбидной аффективности с учетом особенностей индивидуальной реактивности способствовало предотвращению возможных побочных эффектов, прежде всего в виде гиперстимуляции, что сказывалось в отсутствии отказов от лечения и соблюдении режима приема препарата. Кроме того, выявление типов аффективности с характерными особенностями восприятия психических травм позволило определить индивидуальную стратегию эффективных психотерапевтических вмешательств.
Исследование показало, что сертралин является антидепрессантом, высокоэффективным при стрессовых расстройствах тревожно-депрессивного спектра, оказывающим положительный терапевтический эффект как на депрессивную, тревожную, так и на стрессовую симптоматику у пациентов с тоскливым и апатическим типом аффективности. Достаточно быстрая редукция тревожной и депрессивной симптоматики при терапии сертралином у большинства пациентов способствовала преодолению тяжелых пессимистических переживаний навязчивого или сверхценного уровня, связанных как с хронической ситуацией тяжелой болезни, так и со значимыми психосоциальными стрессорами. В настоящее время можно предположить, что положительная динамика психического состояния не только сказывается на улучшении комплаентности и качества жизни, но и облегчает соматическое состояние больных, снижая негативные эффекты порочного психосоматического круга, включающего хронический стресс, депрессию и системное ревматологическое заболевание.
Диатез-стрессовая модель депрессии предполагает иные акценты – взаимодействие индивидуальных стилей предрасположения, а также влияние негативных событий, реализующихся в разных психопатологических синдромах аффективных расстройств. Варианты предрасположения в данной модели определяются не только генетическими факторами. В последние годы подтверждена роль истории субъекта. В частности, было показано, что ранние детские утраты и тяжелые психические травмы у детей являются значимыми предрасполагающими факторами к развитию депрессии во взрослом возрасте. Такая предрасположенность помимо психологических причин может объясняться хроническим выбросом и неадекватным нейротоксическим эффектом стрессовых гормонов, что ведет к уменьшению объема гиппокампа и предрасполагает повышение чувствительности к воздействию стрессовых факторов во взрослом возрасте [3, 4].
Наличие наследственного предрасположения к развитию отдельных вариантов депрессивного синдрома, прежде всего эндогеноморфного (меланхолического в DSM и соматического в МКБ), не отвергается в данной модели, однако рассматривается в широком диапазоне возможностей его реализации, зависящих не только от наследственных, но и от предрасполагающих и провоцирующих психотравмирующих факторов.
Аффективно-стрессовая модель уточняет данную позицию, рассматривая ядерные аффекты в качестве трех модусов существования, в которых заложены варианты предрасположения в виде тревожной, тоскливой и апатической аффективности. В данной модели аффект в отличие от чувств и эмоций рассматривается не только в качестве психопатологического основания депрессивного расстройства, но и как вариант модуса существования, что феноменологически возвращает ему первоначальную базовую значимость предрасположения [5, 6]. В частности, слово «аффект» является прямым переводом на латинский язык греческого слова «диатез» [7]. При таком рассмотрении психопатологическая структура депрессии находится в тесной взаимосвязи с характером ядерного аффекта и влиянием психической травмы.
Стрессовому компоненту данной модели также уделялось достаточно много внимания. Многие исследования подтвердили роль стресса в провокации депрессии и некоторых соматических заболеваний через активацию нейроэндокринной (гипоталамус-гипофиз-кора надпочечников) и вегетативной нервной систем и иммуномодуляцию [8, 9]. Особое значение в провокации депрессивных расстройств придают хроническому стрессу умеренной выраженности [8–10], значимая роль которого подтверждена в экспериментальных, клинических, а также ретроспективных и проспективных эпидемиологических исследованиях. В частности, масштабное эпидемиологическое исследование развития распространенных хронических заболеваний в условиях хронического стресса умеренной выраженности, проведенное в Швеции, выявило значимое повышение частоты депрессий в группе лиц 40–65 лет через 10 лет от начала исследования [10, 11]. Кроме того, недавно было показано, что роль отдельных вариантов психотравмирующих факторов, разнообразие которых имеет несомненную связь с особенностями восприятия, выражается в разном профиле симптомов [12].
В настоящем исследовании аффективно-стрессовая модель рассмотрена на примере развития тревожных депрессий в условиях хронического стресса при аутоиммунном заболевании – системной красной волчанке (СКВ).
Расстройства тревожно-депрессивного спектра чрезвычайно распространены при системных аутоиммунных заболеваниях, в частности при СКВ. Исследования показывают, что это тяжелое заболевание затрагивает многие органы и системы организма, в том числе центральную нервную систему [13, 14]. Большинство психических расстройств при СКВ относят к расстройствам тревожно-депрессивного спектра, включая эпизоды большой депрессии, которые выявляют в 28–40%, расстройства адаптации (19–21%); тревожные расстройства (24–70%), а также нарушения познавательных функций (75%), которые во многом обусловлены тревогой и депрессией [15–17].
Как показывают некоторые исследования, тревожно-депрессивные проявления при СКВ имеют тесную взаимосвязь с воздействием стрессовых, прежде всего хронических, психотравмирующих факторов, которые нередко предшествуют развитию, а также обострению системных заболеваний [18, 19]. Рассмотрение исключительно вторичного характера депрессивных расстройств при СКВ в настоящее время считается недостаточным, поскольку из результатов психосоматических исследований известно, что хронический стресс является значимым провоцирующим фактором для многих (в частности, аутоиммунных) заболеваний. При этом динамика депрессии и ревматологического заболевания, имеющих общую «точку сбоя», характеризуется различными индивидуальными особенностями. В этой связи взаимосвязь двух системных расстройств – депрессии и СКВ – не может рассматриваться лишь на основе причинно-следственных взаимоотношений, а также не носит характер «коморбидности», скорее можно говорить о двух ипостасях одного процесса.
Как показывают результаты исследований, хронические психотравмирующие факторы – социальные и семейные, и стрессоры, связанные с тяжелой болезнью, формируют порочный психосоматический круг, стабилизирующий тревожно-депрессивные расстройства, способствующий проявлению сосудистой недостаточности, а также обострению системного заболевания.
Следует отметить, что выявляемость и адекватная терапия тревожно-депрессивных расстройств при СКВ до настоящего времени остается на довольно низком уровне. Этому способствует ряд факторов, к которым прежде всего относят недостаточную информированность врачей-ревматологов о проблемах психического здоровья. Как пациенты, так и врачи склонны рассматривать тревогу и депрессию в качестве нормальной реакции на тяжелое соматическое заболевание или жизненные трудности даже при наличии выраженных депрессивных эпизодов. С этим обстоятельством связано также достаточно редко встречающееся активное предъявление жалоб больных на угнетение настроения.
Кроме того, следует отметить, что СКВ и депрессивные расстройства относят к заболеваниям с многофакторной этиологией. Эти состояния имеют некоторые общие звенья патогенеза, усиливающие взаимные влияния через нейроиммунные механизмы. В частности, совпадение звеньев патогенеза проявляется в некоторых иммунологических нарушениях: как для депрессивных расстройств, так и для СКВ характерно повышение провоспалительных цитокинов (интерлейкинов: ИЛ-1, ИЛ-2, ИЛ-6, фактора некроза опухоли a – ФНО), неоптерина, g-интерферона, а также снижение противовоспалительного цитокина ИЛ-10 в плазме крови. Этим цитокинам отводят особую роль в развитии симптомов угнетения, что дает основание ряду исследователей предполагать участие факторов воспаления в развитии депрессии [21–23].
В условиях хронического стресса развиваются взаимосвязанные нарушения иммунорегуляторной и нейромедиаторной функции, способствующие формированию депрессивного и стрессового синдрома. Можно предположить в этой связи, что в терапии тревожно-депрессивных расстройств, наблюдающихся при тяжелых соматических болезнях и развивающихся на фоне хронического стресса, особо эффективны антидепрессивные препараты, действующие не только на нейромедиаторную, но и на иммунную систему. В ряде иммунологических исследований было показано, что терапия антидепрессантами приводит к снижению концентрации субстанции Р, ответственной за синтез провоспалительных цитокинов моноцитами, подавляет продукцию ИЛ-1, ИЛ-6, ФНО и через активацию Т-клеток – синтез g-интерферона. Кроме того, установлено, что сертралин, тразодон и кломипрамин подавляют секрецию g-интерферона и стимулируют продукцию противовоспалительного цитокина ИЛ-10 [23–26]. Эти исследования показывают, что современные антидепрессанты, назначаемые при расстройствах тревожно-депрессивного спектра у больных с системными заболеваниями, могут обладать комплексным нейромедиаторным и иммуномодулирующим эффектом, что способствует повышению эффективности комплексной терапии не только депрессии, но и системного заболевания в целом.
К наиболее изученным в настоящее время антидепрессантам, эффективным при депрессивных и стрессовых расстройствах, можно отнести сертралин. Этот антидепрессант из группы селективных ингибиторов обратного захвата серотонина был предложен к клиническому применению в 1990 г. и в настоящее время известен и успешно применяется для лечения депрессии и стрессовых расстройств в 80 странах [27]. Доказаны эффективность и хорошая переносимость сертралина при депрессиях, развивающихся после инфаркта миокарда и инсульта, при диабете, болезнях Паркинсона и Альцгеймера. Показано также значительное улучшение социального функционирования и когнитивных функций при лечении депрессии сертралином у больных пожилого возраста с сопутствующими соматическими заболеваниями [28, 29].
Предшествующие исследования эффектов сертралина при стрессовых расстройствах депрессивного спектра показали, что его действие во многом определяется типом аффективности [5]. Эти исследования использовали интегрированную психологическую и психопатологическую диагностику для выявления вариантов ядерного аффекта и структуры расстройств. В частности, показано, что положительный эффект сертралина значимо связан с тоскливой и апатической аффективностью, коррелирующей с некоторыми показателями психобиологической стабильности. При этом при наличии тревожной аффективности, определяющейся общей психобиологической нестабильностью, отмечено значительно большее число побочных эффектов, прежде всего в виде симптомов гиперстимуляции (усиление тревоги, вегетативно-соматической симптоматики, нарушений сна) при назначении даже минимальных суточных доз.
Особую значимость определение эффективности сертралина приобретает при тревожно-депрессивных расстройствах, развивающихся в условиях хронического стресса у больных, страдающих системными аутоиммунными заболеваниями, в частности СКВ.
Целью настоящего исследования являлось установление эффективности антидепрессанта сертралина при лечении стрессовых расстройств тревожно-депрессивного спектра у больных СКВ с акцентом на терапевтической динамике тревожного, депрессивного и стрессового синдромов.
Исследование включало скрининг расстройств тревожно-депрессивного спектра с применением скрининговой анкеты [30] и индекса благополучия ВОЗ (WBI-5) [31] с последующей диагностикой вариантов тревожно-депрессивных расстройств в соответствии с критериями МКБ-10 и психопатологической шкалой. Терапевтическую динамику тревожно-депрессивных расстройств оценивали в течение месячного курса лечения еженедельно. Использовали шкалу депрессии Монтгомери–Асберга и шкалу тревоги Гамильтона. Стрессовый синдром оценивали по шкале восприятия стресса – PSS-10 [32], а также по специально разработанной шкале оценки стрессовых факторов. Шкала восприятия стресса позволяла в динамике оценить симптомы тревоги и угнетения, связанные с ситуационным реагированием, а также возможности преодоления стрессовых ситуаций. В соответствии со шкалой оценки стрессовых факторов оценивали следующие параметры: тип течения, наличие связи с болезнью и/или ее отсутствие, содержание болезненных и/или социальных травмирующих факторов. Для более углубленного анализа психотравмирующих переживаний использовали проективные психологические методики, позволяющие оценить характер значимых ассоциаций и шоковых реакций при выраженном и характерном для данных пациентов избегании вербализации психических травм. Для оценки особенностей аффективности с выделением характерных типов применяли проективную патопсихологическую методику «Пиктограммы», а также шкалу индивидуальных аффективных особенностей [6].
Обследованы 23 пациента с достоверным диагнозом СКВ (согласно критериям АКР 1997 г.) [33] и расстройствами тревожно-депрессивного спектра, включая 21 женщину и 2 мужчин в возрасте от 20 до 60 лет. К стрессовым расстройствам тревожно-депрессивного спектра отнесены: расстройства адаптации с тревожной и депрессивной симптоматикой (9 больных), депрессивные эпизоды легкие (3 больных) и умеренно выраженные (11 больных), имеющие психогенную провокацию. По структуре аффективности у 18 пациентов выявлен апатический тип, у 5 – тоскливый. Пациентов с тревожной аффективностю в данное исследование не включали. Структура тревожно-депрессивных расстройств тесно коррелировала с типом аффективности – выделены тревожно-тоскливые (6) и тревожно-апатические (17) варианты. Для всех пациентов в той или иной мере характерны признаки стрессового синдрома – фиксации переживаний на травмирующей ситуации, затруднение и избегание ее обсуждения, усиление беспокойства и вегетативных реакций при напоминаниях обстоятельств событий.
Среди провоцирующих психотравмирующих факторов ситуации, связанные с болезнью, встречались у всех обследованных пациентов, при этом в 50% отмечены дополнительные, значимые для пациента семейные и социальные факторы. В частности, выявлены следующие провоцирующие факторы: смерть близкого человека, изменение социального и семейного статуса, переезд, а также их комбинации. К ситуациям, связанным с болезнью, были отнесены: неопределенность диагноза, постановка диагноза тяжелого соматического заболевания с последующей сменой стереотипов в повседневной социальной и семейной жизни. Практически во всех случаях можно было говорить о хроническом травмирующем воздействии: острые ситуации, переходящие в хроническое течение (50%) или хронические ситуации, имеющие периодическое обострение (50%), имели примерно равную значимость.
Результаты исследования показали гармоничную редукцию тревожной, депрессивной и стрессовой симптоматики у большинства пациентов (рис. 1–3) с высокой эффективностью сертралина (см. таблицу).




Следует отметить незначительное отставание редукции тревожного синдрома по сравнению с депрессивным при проведении терапии этим антидепрессантом. Эффект препарата был довольно быстрым, и у большинства пациентов первые положительные изменения наступали на 2 и 3-й дни лечения, однако значимая положительная динамика терапии отмечена на 2-й неделе. На всем протяжении терапевтического курса не выявлено каких-либо побочных и нежелательных эффектов терапии, включая гиперстимулирующий эффект. На всем протяжении терапии не отмечено также усиления выраженности симптомов СКВ.
Таким образом, исследование подтвердило тесную взаимосвязь тревоги, депрессии и стрессового синдрома при расстройствах тревожно-депрессивного спектра у больных, страдающих СКВ. Определение типа преморбидной аффективности с учетом особенностей индивидуальной реактивности способствовало предотвращению возможных побочных эффектов, прежде всего в виде гиперстимуляции, что сказывалось в отсутствии отказов от лечения и соблюдении режима приема препарата. Кроме того, выявление типов аффективности с характерными особенностями восприятия психических травм позволило определить индивидуальную стратегию эффективных психотерапевтических вмешательств.
Исследование показало, что сертралин является антидепрессантом, высокоэффективным при стрессовых расстройствах тревожно-депрессивного спектра, оказывающим положительный терапевтический эффект как на депрессивную, тревожную, так и на стрессовую симптоматику у пациентов с тоскливым и апатическим типом аффективности. Достаточно быстрая редукция тревожной и депрессивной симптоматики при терапии сертралином у большинства пациентов способствовала преодолению тяжелых пессимистических переживаний навязчивого или сверхценного уровня, связанных как с хронической ситуацией тяжелой болезни, так и со значимыми психосоциальными стрессорами. В настоящее время можно предположить, что положительная динамика психического состояния не только сказывается на улучшении комплаентности и качества жизни, но и облегчает соматическое состояние больных, снижая негативные эффекты порочного психосоматического круга, включающего хронический стресс, депрессию и системное ревматологическое заболевание.
Список исп. литературыСкрыть список1. Birnbaum K. The making of psychosis: the principles of structural analysis in psychiatry. Berlin, Springer, 1923.
2. Снежневский А.В. Клиническая психопатология. В кн.: Руководство по психиатрии. М.: Медицина, 1983.
3. Nemeroff CB. The neurobiology of depression. Sci Am 1998; 278: 42–9.
4. Kaufman J, Plotsky P, Nemeroff C, Charney D. Effects of early adverse experiences on brain structure and function: clinical implications. Biol Psychiat 2000; 48: 778–90.
5. Вельтищев Д.Ю. Клинико-патогенетические закономерности ситуационных расстройств депрессивного спектра. Автореф. дис. ... докт. мед. наук. М., 2000.
6. Вельтищев Д.Ю., Ковалевская К.Б., Серавина О.Ф. Стресс и модус предрасположения в патогенезе расстройств депрессивного спектра. Психич. расстройства в общей мед. 2008; 2: 34–7.
7. Thesaurus linguae latinae. Vol. I. Lipsae, Teubnez, 1900.
8. Kloet ER, Joels M, Holsboer F. Stress and the brain: from adaptation to desease. Nat Neuroscience 2005; 6: 463–75.
9. Blackburn-Munro G, Blackburn-Munro R. Chronic pain, chronic stress and depression: coincidence or consequence. J Neuroendocrinol 2001; 13: 1009–23.
10. Ohman L, Bergdahl J, Nyberg L et al. Longitudinal analysis of the relation between moderate long-term stress and health. Stress Health 2007; 23: 131–8.
11. Henn FA, Vollmayr B. Stress models of depression: forming genetically vulnerable strains Neurosci Biobehav Rev 2005; 29 (4–5): 799–804.
12. Keller MC, Neale MC, Kendler KS. Association of different adverse life events with distinct patterns of depressive symptoms. Am J Psychiat 2007; 164: 1521–9.
13. Jennekens FG, Kater L. The central nervous system in systemic lupus erythematosus. Part 1. Clinical syndromes: a literature investigation. Rheumatology 2002; 41: 605–18.
14. Hanly JG, Fisk JD, McCurdy G. Neuropsychiatric syndromes in patients with systemic lupus erythematosus and rheumatoid arthritis. J Rheumatol 2005; 32 (8): 1459–6.
15. Purandare KN, Wagle AC, Parker SR. Psychiatric morbidity in patients with systemic lupus erythematosus. Q J Med 1999; 92: 283–6.
16. Brey RL, Holliday SL, Saklad AR et al. Neuropsychiatric syndromes in lupus. Neurology 2002; 58: 1214–20.
17. Iverson GL. Screening for depression in systemic lupus erythematosus with the British Columbia Major Depression Inventory. Psychol Rep 2002; 90 (3): 1091–6.
18. Da Costa D, Dobkin PL, Pinard L. The role of stress in functional disability among women with systemic lupus erythematosus: a prospective study. Arthritis Care Res 1999; 12 (2): 112–9.
19. Ishikura R, Morimoto N, Tanaka K et al. Factors associated with anxiety, depression and suicide ideation in female outpatients with SLE in Japan. Clin Rheumatol 2001; 20 (6): 394–400.
20. Jolly M. How does quality of life of patients with systemic lupus erythematosus compare with that of other common chronic illnesses? J Rheumatol 2005; 32 (9): 1706–8.
21. Лисицына Т.А., Ковалевская О.Б., Серавина О.Ф. и др. Системная красная волчанка и депрессия: патогенетические взаимосвязи. Тер. арх. 2006; 12: 82–5.
22. Вельтищев Д.Ю., Лисицына Т.А., Серавина О.Ф. и др. Расстройства тревожно-депрессивного спектра при системной красной волчанке: особенности диагностики и терапии антидепрессантами. Фарматека. (Спец. вып.) 2006; с. 20–6.
23. Pettipher E, Labasi J, Salter E et al. Regulation of tumor necrosis factor production by adrenal hormones in vivo: insights into the anti-infammatory activity of rolipram. Br J Pharmacol 1996; 117: 1530–4.
24. Shirayama Y, Mitsushio H, Takashima M et al. Reduction of substance P after chronic antidepressants treatment in the striatum, substantia nigra and amigdala. Brain Res 1996; 739: 70–8.
25. Maes M, Song C, Lin A et al. Negative immunoregulatory effects of antidepressants: inhibition of interferon-gamma and stimulation of interleukin-10 secretion. Neuropsychopharmacology 1999; 20 (4): 370–9.
26. Suzuki E, Shintani F, Kanba S et al. Induction of interleukin-1 and and interleukin-1 receptor antagonist mRNA by chronic traetment with various psychotropics in widespread area of rat brain. Neurosci Lett 1996; 215: 201–4.
27. Anderson I, Edwards J. Recommendations on SSRI treatment of depressive disorders. Adv Psych Treatment 2001; 7: 170–80.
28. Mooney P, Oakley J, Ferriter M. Sertraline as a treatment for PTSD: a systematic review and meta-analysis. J Psych Med 2004; 21 (3): 100–3.
29. Rasmussen A, Lunde M, Poulsen D et al. A double-blind, placebo-controlled study of sertraline in the prevention of depression in stroke patients. Psychosomatics 2003; 44: 216–21.
30. Организационная модель помощи лицам, страдающим депрессиями, в условиях территориальной поликлиники. Методические рекомендации. Под ред. В.Н.Краснова. М., 2000.
31. Бек П., Ольсен Л., Нимеус А. Психометрические шкалы оценки суицидального риска. В кн.: Напрасная смерть: причины и профилактика самоубийств. М.: Смысл, 2005; с. 163–71.
32. Cohen S, Kamarck T, Mermelstein R. A global measure of perceived stress. J Health Soc Behav 1983; 24: 385–96.
33. Hochberg MC. Updating the American College of Rheumatology revised criteria for the classification of systemic lupus erythematosus. Arthritis Rheum 1997; 40: 1725.


