Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№01 2021
Повышенный риск заражения и смертности от COVID-19 у лиц с психическими расстройствами: анализ электронных медицинских карт в США №01 2021
Номера страниц в выпуске:124-130
Резюме
Высказывались опасения, что лица с психическими расстройствами могут представлять собой группу повышенного риска заражения COVID-19 с более высокой вероятностью неблагоприятных исходов инфекции, но систематических научных данных на этот счет нет. В этом исследовании оценивалось влияние недавнего (в течение прошлого года) диагноза психического расстройства, включая синдром дефицита внимания и гиперактивности (СДВГ), биполярное аффективное расстройство, депрессию и шизофрению, на риск заражения COVID-19 и связанные с ним показатели смертности и госпитализации. Мы проанализировали общенациональную базу данных электронных медицинских карт 61 миллиона взрослых пациентов из 360 больниц и 317 000 организаций, оказывающих медицинские услуги, в 50 штатах США до 29 июля 2020 года. У пациентов с недавним диагнозом психического расстройства риск заражения COVID-19 был достоверно повышен, наиболее сильный эффект наблюдался при депрессии (скорректированное отношение шансов, СОШ=7,64, 95% ДИ: 7,45–7,83, р<0,001) и шизофрении (СОШ=7,34, 95% ДИ: 6,65–8,10, р<0,001). Среди пациентов с недавним диагнозом психического расстройства у афроамериканцев отмечался более высокий риск заражения COVID-19, чем у европеоидов, с наиболее выраженными этническими различиями при депрессии (СОШ=3,78, 95% ДИ: 3,58–3,98, р<0,001). Риск заражения COVID-19 для женщин с психическими расстройствами был выше, чем для мужчины, с наиболее выраженными различиями по полу при СДВГ (СОШ=2,03, 95% ДИ: 1,73–2,39, р<0,001). У пациентов с недавним диагнозом психического расстройства и инфекцией COVID-19 смертность составила 8,5% (против 4,7% среди пациентов с COVID-19 без психического расстройства, р<0,001), а частота госпитализации – 27,4% (против 18,6% среди пациентов с COVID-19 без психического расстройства, р<0,001). Эти результаты показывают, что люди с недавним диагнозом психического расстройства имеют повышенный риск заражения COVID-19, который еще больше увеличивается среди афроамериканцев и женщин, и более высокую частоту некоторых неблагоприятных исходов инфекции. Эти данные подчеркивают необходимость выявления и устранения модифицируемых факторов уязвимости к COVID-19, а также предотвращения задержек в оказании медицинской помощи таким пациентам.
Ключевые слова: COVID-19, психические расстройства, риск заражения, смертность, госпитализация, депрессия, шизофрения, СДВГ, биполярное аффективное расстройство, этнические различия, гендерные различия, доступность медицинской помощи, дискриминация.
Высказывались опасения, что лица с психическими расстройствами могут представлять собой группу повышенного риска заражения COVID-19 с более высокой вероятностью неблагоприятных исходов инфекции, но систематических научных данных на этот счет нет. В этом исследовании оценивалось влияние недавнего (в течение прошлого года) диагноза психического расстройства, включая синдром дефицита внимания и гиперактивности (СДВГ), биполярное аффективное расстройство, депрессию и шизофрению, на риск заражения COVID-19 и связанные с ним показатели смертности и госпитализации. Мы проанализировали общенациональную базу данных электронных медицинских карт 61 миллиона взрослых пациентов из 360 больниц и 317 000 организаций, оказывающих медицинские услуги, в 50 штатах США до 29 июля 2020 года. У пациентов с недавним диагнозом психического расстройства риск заражения COVID-19 был достоверно повышен, наиболее сильный эффект наблюдался при депрессии (скорректированное отношение шансов, СОШ=7,64, 95% ДИ: 7,45–7,83, р<0,001) и шизофрении (СОШ=7,34, 95% ДИ: 6,65–8,10, р<0,001). Среди пациентов с недавним диагнозом психического расстройства у афроамериканцев отмечался более высокий риск заражения COVID-19, чем у европеоидов, с наиболее выраженными этническими различиями при депрессии (СОШ=3,78, 95% ДИ: 3,58–3,98, р<0,001). Риск заражения COVID-19 для женщин с психическими расстройствами был выше, чем для мужчины, с наиболее выраженными различиями по полу при СДВГ (СОШ=2,03, 95% ДИ: 1,73–2,39, р<0,001). У пациентов с недавним диагнозом психического расстройства и инфекцией COVID-19 смертность составила 8,5% (против 4,7% среди пациентов с COVID-19 без психического расстройства, р<0,001), а частота госпитализации – 27,4% (против 18,6% среди пациентов с COVID-19 без психического расстройства, р<0,001). Эти результаты показывают, что люди с недавним диагнозом психического расстройства имеют повышенный риск заражения COVID-19, который еще больше увеличивается среди афроамериканцев и женщин, и более высокую частоту некоторых неблагоприятных исходов инфекции. Эти данные подчеркивают необходимость выявления и устранения модифицируемых факторов уязвимости к COVID-19, а также предотвращения задержек в оказании медицинской помощи таким пациентам.
Ключевые слова: COVID-19, психические расстройства, риск заражения, смертность, госпитализация, депрессия, шизофрения, СДВГ, биполярное аффективное расстройство, этнические различия, гендерные различия, доступность медицинской помощи, дискриминация.
Инфекция COVID-19 быстро переросла в глобальную пандемию с более чем 33 миллионами случаев заболевания и одним миллионом смертей во всем мире по состоянию на 30 сентября 2020 г. 1 Социально-экономическая депривация, пожилой возраст и ряд заболеваний связаны с повышенным риском развития тяжелых форм COVID-19 2,3,4,5 .
Психические расстройства отмечаются приблизительно у 20–25% взрослого населения (450 миллионов человек во всем мире, 47 млн в США) 6 , и, вероятно, заболеваемость ими возросла во время пандемии из-за целого ряда факторов 7,8 . Высказывались опасения, что лица с ранее существовавшими психическими расстройствами могут быть группой повышенного риска заражения COVID-19 с худшими исходами инфекции 7,8,9,10 .
Было описано множество факторов, которые могут увеличить риск заражения людей с психическими расстройствами COVID-инфекцией или ухудшить ее исходы. К ним относятся проблемы в оценке информации о здоровье и соблюдении профилактического поведения, ограничение доступности медицинской помощи, отсутствие постоянного места жительства или проживание в условиях, где риск заражения выше 10 , а также более высокая распространенность коморбидных заболеваний, связанных с повышенным риском развития тяжелых форм COVID-19 (таких как сердечно-сосудистые заболевания, рак и хроническая обструктивная болезнь легких). Несмотря на признание этих многочисленных факторов уязвимости, риск заражения COVID-19 и его исходы среди пациентов с психическими расстройствами систематически не изучались.
Этнические различия в психическом здоровье и психиатрической помощи отмечались неоднократно, особенно среди меньшинств в США, таких как афроамериканцы 11,12,13 . Пол также является критическим фактором психического здоровья из-за различающихся возможностей контроля над социально-экономическими детерминантами жизни у мужчин и женщин, а также различной подверженности и восприимчивости к конкретным рискам для психического здоровья 14 .
Данные по населению США в целом, показали, что инфекция COVID-19 непропорционально поражает афроамериканцев и людей с более низким социально-экономическим статусом 15 . Среди мужчин может быть более высокая связанная с COVID смертность, в то время как женщины могут быть более уязвимы к социально-экономическим и эмоциональным последствиям инфекции 16,17,18 .
В этом исследовании мы проанализировали общенациональную базу данных электронных медицинских карт 61 млн взрослых пациентов в США, чтобы оценить влияние недавнего (в течение прошлого года) диагноза психического расстройства, включая такие расстройства, как синдром дефицита внимания и гиперактивности (СДВГ), биполярное аффективное расстройство, депрессия и шизофрения, на риск заражения COVID-19 и связанные с ним показатели смертности и госпитализации. Мы также оценили, как на эти риски влияют этническая принадлежность и пол.
МЕТОДЫ
Дизайн и характеристика выборки
Мы провели исследование случай-контроль, используя деидентифицированные данные электронных медицинских карт, полученных IBM Watson Health Explorys из 360 больниц и 317 000 организаций, оказывающих медицинские услуги, в 50 штатах США, отражающих информацию о 20% населения США 19 .
Электронные медицинские записи были деидентифицированы в соответствии с законами Health Insurance Portability and Accountability Act и Health Information Technology for Economic and Clinical Health Act , поэтому утверждения институциональным наблюдательным советом не требовалось. После процесса деидентификации данные были нормализованы путем сопоставления ключевых элементов с общепринятыми биомедицинскими терминологиями и стандартами 20 , включая Систематизированную номенклатуру медицинских клинических терминов ( Systematized Nomenclature of Medicine-Clinical Terms – SNOMED-CT ), используемую для кодирования заболеваний 21,22 .
Более 160 опубликованных исследований использовали эту крупномасштабную и стандартизированную базу данных и облачные инструменты Explorys Cohort Discovery informatics для изучения различных состояний, таких как сердечно-сосудистые заболевания, рак, неврологические заболевания, инфекционные заболевания и расстройства, связанные с употреблением психоактивных веществ 23 . Недавно мы использовали эту базу данных для разработки лекарств 24,25 и для изучения COVID-19 у пациентов с расстройствами, связанными с употреблением психоактивных веществ 26 .
В настоящем исследовании статус COVID-19 был основан на концепте «коронавирусная инфекция (расстройство)» (код SNOMED-CT 186747009), в то время как статус психического расстройства был основан на диагнозе «психическое расстройство (расстройство)» (74732009). Статус категории расстройства был основан для СДВГ на диагнозе «синдром дефицита внимания с гиперактивностью (расстройство)» (406506008); для биполярного расстройства – на диагнозе «биполярное расстройство (расстройство)» (13746004); для депрессии – на диагнозе «депрессивное расстройство (расстройство)» (35489007); и для шизофрении – на диагнозе «шизофрения (расстройство)» (58214004). Для получения статуса госпитализации использовалась концепция SNOMED-CT «госпитализация (процедура)» (32485007). Статус «смерть» был основан на индексе смертности социального страхования ( Social Security Death index ), который регулярно импортируется компанией Explorys.
Мы изучили влияние психических расстройств на риск заражения COVID-19 с поправкой на возраст, пол, этническую принадлежность и основные сопутствующие заболевания. В группу «случаев» были включены пациентами с диагнозом психического расстройства; в группу «контролей» – пациенты без психического расстройства; мерой исхода был диагноз COVID-19.
Затем мы изучили, как демографические факторы влияют на риск заражения COVID-19 среди пациентов с психическими расстройствами. В группах «случаев» были пациенты с психическим расстройством и одним из следующих факторов: женщины, пожилые (т. е. >65 лет), афроамериканцы. Группы сравнения состояли из пациентов с психическим расстройством и одним из следующих соответствующих факторов: мужчины, взрослые (то есть от 18 до 65 лет), европеоиды. Мерой исхода был диагноз COVID-19.
Наконец, мы исследовали показатели смертности и госпитализации среди пациентов с инфекцией COVID-19 и психическим расстройством по сравнению с пациентами с инфекцией COVID-19, но без психических расстройств, и с пациентами с психическим расстройством, но без инфекции COVID-19.
Статистический анализ
Скорректированное отношение шансов (СОШ), 95% доверительный интервал (ДИ) и значение р были рассчитаны с использованием метода Кокрана-Мантеля-Хензеля 27 , с контролем по возрастным группам (взрослые, пожилые люди), полу (женщины, мужчины), этнической принадлежности (европеоиды, афроамериканцы) и сопутствующим заболеваниям, таким как рак, сердечно-сосудистые заболевания, диабет 2 типа, ожирение, хронические заболевания почек, хроническая обструктивная болезнь легких, астма и расстройства, связанные с употреблением психоактивных веществ.
Для сравнения результатов использовались двусторонние двухвыборочные тесты на равенство пропорций с поправкой на непрерывность. Статистические тесты проводились со значимостью, установленной при р <0,05 (двусторонняя). Все анализы проводились с использованием R, версия 3.6.3.
РЕЗУЛЬТАТЫ
Характеристики пациентов
Демографические характеристики исследуемой популяции представлены в Таблице 1. Среди 61 783 950 пациентов (возраст ≥18 лет) 11 240 580 в течение жизни выставлялся диагноз психического расстройства (в течение прошлого года или ранее) и 1 307 720 диагноз психического расстройства был выставлен недавно (в течение прошлого года) (диагноз в течение жизни: 18,2%, недавний диагноз: 2,1% исследуемой популяции).
Количество случаев диагнозов, выставленных в течение жизни и недавно, следующее: СДВГ, в течение жизни –
1 030 790, недавно – 99 230 (1,7% и 0,2% исследуемой выборки соответственно); биполярное расстройство, в течение жизни – 930280, недавно – 87 270 (1,5% и 0,1% соответственно); депрессия, в течение жизни – 6 237 350, недавно – 610 710 (10,1% и 1,0% соответственно); шизофрения, в течение жизни – 275 950, недавно 26 510 (0,5% и 0,04% соответственно).
Среди 15 110 пациентов с COVID-19 в базе данных 5450 имели диагноз психического расстройства в течение жизни (в прошлом году или ранее, но до диагноза COVID-19), а 3430 имели недавний диагноз психического расстройства (в прошлом году, но до COVID-19) (в течение жизни: 36,1%, недавний: 22,7% в выборке с COVID-19). В отношении конкретных расстройств в выборке с COVID-19, среди диагнозов как установленных в течение жизни, так и недавно, наиболее частым был диагноз депрессия (в течение жизни: 18,0%, N=2720; недавний: 9,7%, N=1460); затем СДВГ (в течение жизни: 2,7%, N=400; недавний: 1,5%, N=220); биполярное расстройство (в течение жизни: 2,1%, N=310; недавний: 1,2%, N=180); и шизофрения (в течение жизни: 0,8%, N=120; недавний: 0,5%, N=80).
Связь между психическими расстройствами и COVID-19
Пациенты с недавним диагнозом психического расстройства имели достоверно больший риск заражения COVID-19, ч ем пациенты без психических расстройств, учитывая коррекцию по возрасту, полу и этнической принадлежности, с наибольшей силой эффекта для депрессии (СОШ=10,43, 95% ДИ: 10,10-10,76, р <0,001) и шизофрении (СОШ=9,89, 95% ДИ: 8,68-11,26, р <0,001) (Рисунок 1).
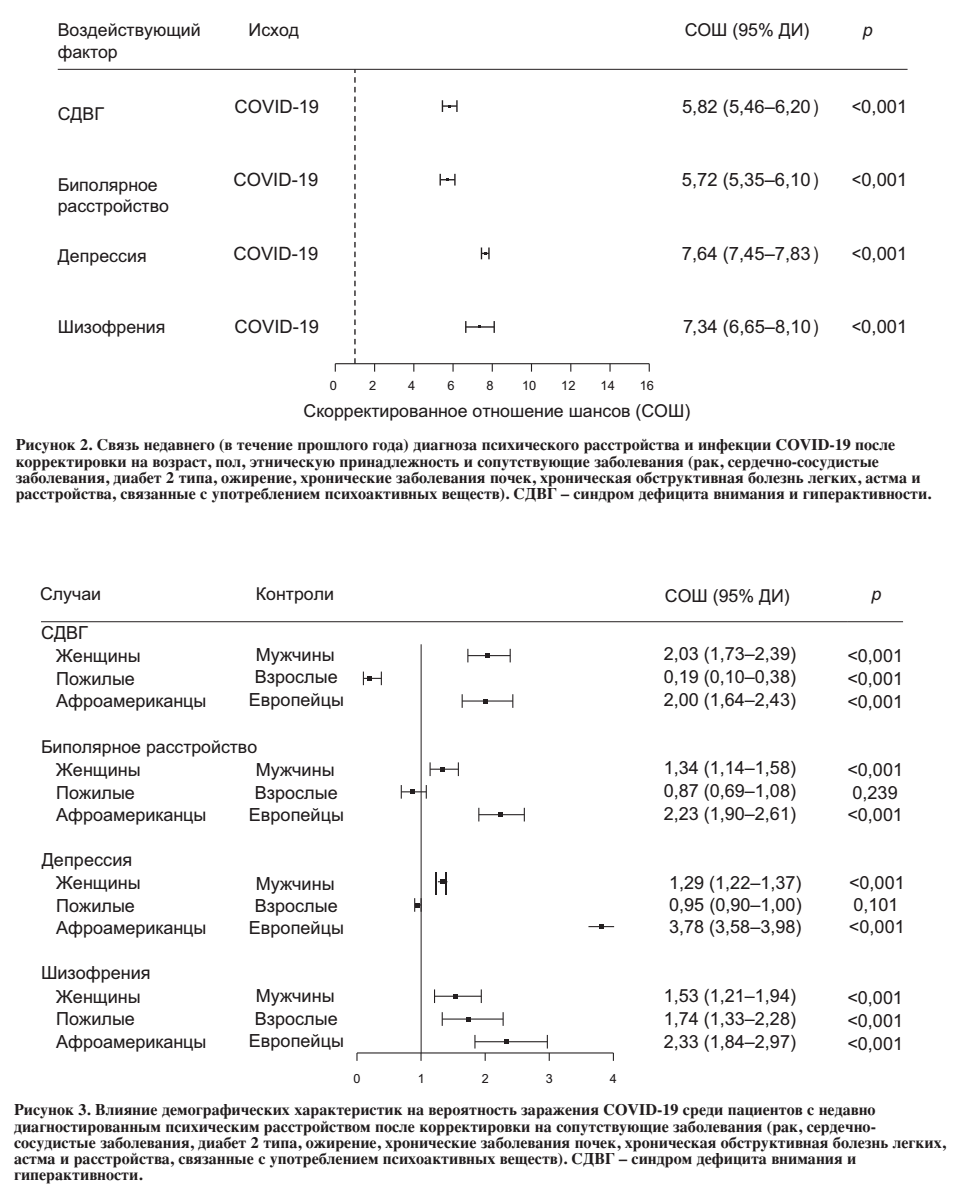
Тенденция была аналогичной для пациентов с диагнозом психического расстройства, установленным на протяжении жизни, но значения были ниже (например, СОШ=2,01, 95% ДИ: 1,96–2,06, р <0,001 для депрессии; СОШ=1,48, 95% ДИ: 1,33–1,65, р <0,001 для шизофрении). В остальном мы проводили анализ только среди пациентов с недавним диагнозом.
После коррекции на сопутствующие заболевания (рак, сердечно-сосудистые заболевания, диабет 2 типа, ожирение, хронические заболевания почек, хроническая обструктивная болезнь легких, астма и расстройства, связанные с употреблением психоактивных веществ) в дополнение к возрасту, полу и этнической принадлежности, вероятность заражения COVID-19 среди пациентов с психическими расстройствами снизилась, но оставалась значительной (Рисунок 2). Аналогично, наибольшие значения рисков отмечались для депрессии (СОШ=7,64, 95% ДИ: 7,45–7,83, р <0,001), затем – для шизофрении (СОШ=7,34, 95% ДИ: 6,65-8,10, р <0,001), СДВГ (СОШ=5,82, 95% ДИ: 5,46-6,20, р <0,001) и биполярного расстройства (АОР=5,72, 95% ДИ: 5,35-6,10, р <0,001).
Демографические различия риска заражения COVID-19 среди пациентов с недавним диагнозом психического расстройства
Среди пациентов с недавно диагностированным психическим расстройством афроамериканцы имели более высокий риск развития COVID-19, чем европеоиды, учитывая поправки на возраст, пол и сопутствующие заболевания, с наибольшими этническими различиями для депрессии (СОШ=3,78, 95% ДИ: 3,58-3,98, р <0,001), далее – для шизофрении (СОШ=2,33, 95% ДИ: 1,84-2,97, р <0,001), биполярного расстройства (СОШ=2,23, 95% ДИ: 1,90–2,61, р <0,001) и СДВГ (СОШ=2,00, 95% ДИ: 1,64–2,43, р <0,001) (Рисунок 3).
У женщины с недавним диагнозом психического расстройства был больший риск заражения COVID-19, чем у мужчин, с поправкой на возраст, этническую принадлежность и сопутствующие заболевания, с наибольшими гендерными различиями для СДВГ (СОШ=2,03, 95% ДИ: 1,73–2,39, р <0,001), далее – для шизофрении (СОШ=1,53, 95% ДИ: 1,21-1,94, р <0,001), биполярного расстройства (СОШ=1,34, 95% ДИ: 1,14–1,58, р <0,001) и депрессии (СОШ=1,29, 95% ДИ: 1,22–1,37, р <0,001).
Возраст также оказывал влияние на риск заражения COVID-19 после корректировки на пол, этническую принадлежность и сопутствующие заболевания среди пациентов с недавним диагнозом СДВГ (пациенты старше 65 лет имели более низкий риск, чем пациенты в возрасте 18–65 лет; СОШ=0,19, 95% ДИ: 0,10–0,38, р <0,001) и шизофрении (пациенты старше 65 лет имели более высокий риск, чем пациенты в возрасте 18–65 лет; СОШ=1,74, 95% ДИ: 1,33–2,28, р <0,001) (см. Рисунок 3).
Показатели смертности и госпитализации среди пациентов с COVID-19 с недавно диагностированным психическим расстройством
Смертность среди 15 120 пациентов с COVID-19 составила 5,7%, с более высокими значениями для афроамериканцев (6,2%), чем для европеоидов (3,7%) ( р <0,001), и более высокими для мужчин (6,6%), чем для женщин (3,4%) ( р <0,001).
Среди 3430 взрослых пациентов с COVID-19 и недавним диагнозом психического расстройства 290 умерли (смертность 8,5%). Показатели смертности были примерно одинаковыми для афроамериканцев (8,6%) и европеоидов (8,6%), но более высокими для мужчин (12,5%), чем для женщин (6,7%) ( р <0,001).
Среди 1460 пациентов с COVID-19 и недавним диагнозом депрессии 120 человек умерли (смертность составила 8,2%). Показатели смертности были примерно одинаковыми для афроамериканцев (9,6%) и европеоидов (8,1%), но большими для мужчин (13,9%) в сравнении с женщинами (6,4%) ( р <0,001).
Смертность среди пациентов с недавним диагнозом психического расстройства и COVID-19 (8,5%) была выше, чем среди пациентов с COVID-19, но без психического расстройства (4,7%) ( р <0,001), а также пациентов с психическим расстройством, но без COVID-19 (1,4%) ( р <0,001).
В целом частота госпитализации среди 15 120 пациентов с COVID-19 составила 20,8%, с более высокими значениями для афроамериканцев (27,3%), чем для европеоидов (12,7%) ( р <0,001), и более высокими для мужчин (21,6%), чем для женщин (16,5%) ( р <0,001).
Среди 3430 пациентов с COVID-19 и недавним диагнозом психического расстройства 940 человек были госпитализированы (27,4%). Частота госпитализации была выше среди афроамериканцев (33,6%) по сравнению европеоидами (24,8%), и выше среди мужчин (36,5%) по сравнению с женщинами (23,5%) ( р <0,001).
Среди 1460 пациентов с COVID-19 и недавним диагнозом депрессии 380 человек были госпитализированы (26,0%). Частота госпитализации была выше среди афроамериканцев (32,7%), чем среди европеоидов (23,3%) ( р <0,001), а также выше среди мужчин (33,3%), чем среди женщин (23,6%) ( р <0,001).
В целом частота госпитализации пациентов с недавним диагнозом психического расстройства и COVID-19 (27,4%) была выше, чем среди пациентов с COVID-19, но без психического расстройства (18,6%) ( р <0,001), а также пациентов с психическим расстройством, но без COVID-19 (13,8%) ( р <0,001).
ОБСУЖДЕНИЕ
Основываясь на анализе общенациональной базы данных электронных медицинских карт в США, мы установили, что пациенты с недавним (в течение прошлого года) диагнозом психического расстройства имеют значительно более высокий риск заражения COVID-19 по сравнению с пациентами без психических расстройств, а также больший риск менее благоприятных исходов, о чем свидетельствуют более высокие показатели госпитализации и смертности. Риск заражения COVID-19 среди пациентов с недавним диагнозом психического расстройства еще более высок для афроамериканцев и женщин, хотя показатели смертности и госпитализации выше для мужчин. Эти результаты позволяют определить людей с психическими расстройствами как крайне уязвимую группу к инфекции COVID-19 и ее неблагоприятным исходам, а также подтверждают этнические и гендерные различия, наблюдаемые в целом среди населения.
Различные факторы, вероятно, увеличивают риск заражения COVID-19 и риск менее благоприятных исходов инфекции у людей с психическими расстройствами. У них могут быть сложности с оценкой информации о здоровье и соблюдением профилактических мер 10 . Высокому риску они также подвержены из-за жизненных обстоятельств, так как они могут жить в переполненных больницах или интернатах, или даже в тюрьмах, а это среда, где инфекции могут распространяться быстро 10 . Люди с тяжелыми психическими расстройствами с большей вероятностью находятся в неблагоприятном социально-экономическом положении, что может вынуждать их работать и жить в небезопасных условиях. Отсутствие места жительства и смены жилья могут лишить их возможности изолироваться. Стигматизация может стать преградой к получению медицинской помощи для пациентов, инфицированных COVID-19, или снизить их желание обращаться за медицинской помощью из-за страха дискриминации 28 .
Специфические проявления отдельных психических расстройств могут по-разному влиять на риск. Например, в случае пациентов с СДВГ их невнимательность может привести к более высокому риску из-за того, что они забудут надеть маску или держать социальную дистанцию, в то время как у людей, страдающих депрессией, снижение мотивации может привести к пренебрежению защитными мерами или обращением за медицинской помощью, а у пациента с шизофренией бредовое мышление может способствовать отказу от использования маски. С другой стороны, из-за большей чувствительности к стрессу, которая характерна для пациентов с психическими расстройствами, им будет сложнее справиться с неопределенностью, изоляцией и экономическими трудностями, связанными с пандемией COVID-19, что повышает риск рецидива и обострения заболевания 7,10 .
Люди с психическими расстройствами также подвержены более высокому риску употребления наркотиков и развития расстройств, связанных с употреблением психоактивных веществ, чем население в целом. В частности, табакокурение очень распространено среди людей с шизофренией, биполярным расстройством и депрессией по сравнению с населением в целом 29,30 . Более того, курящие пациенты с психическими расстройствами, курят чаще, чем курящие без психических расстройств 31 , что подчеркивает риск развития легочной патологии, делая их более уязвимыми к тяжелой форме COVID-19. Действительно, сообщалось о более высоком риске неблагоприятных исходов, связанных с COVID-19 и курением 32,33 . В недавнем исследовании, основанном на анализе данных электронных медицинских карт, мы установили, что пациенты с табакокурением в недавнем анамнезе имели повышенный риск (СОШ=8,22) заражения COVID-19 26 .
Люди с тяжелыми психическими расстройствами чаще страдают от коморбидных заболеваний, связанных с более высоким риском развития тяжелой формы COVID-19 10 . Согласно проведенному нами анализу, сопутствующие заболевания (рак, сердечно-сосудистые заболевания, ожирение, хронические заболевания почек, астма, хроническая обструктивная болезнь легких, диабет 2 типа и расстройства, связанные с употреблением психоактивных веществ) являются фактором, увеличивающим риск заражения COVID-19 среди пациентов с недавно диагностированным психическим расстройством, о чем свидетельствует снижение риска после поправки на указанные сопутствующие заболевания. Однако даже после этой корректировки риск заражения COVID-19 среди пациентов с недавно диагностированными психическими расстройствами все еще остается повышенным, что указывает на то, что эти расстройства непосредственно влияют на восприимчивость к COVID-19.
Также могут быть вовлечены биологические факторы, общие для психических расстройств и инфекции COVID-19. Примером общего биологического фактора, способствующего развитию различных психических расстройств и COVID-19, является воспаление, которое, по имеющимся данным, играет определенную роль в патогенезе депрессии 34 , шизофрении 35 и биполярного расстройства 36 , а также в системных манифестациях инфекции COVID-19 37 .
Согласно нашему анализу, афроамериканцы с депрессией, биполярным расстройством, шизофренией и СДВГ имели более высокий риск заражения COVID-19, чем европеоиды, даже после коррекции на сопутствующие заболевания, что указывает на то, что социальные, поведенческие факторы и образ жизни также вносят свой вклад в эти этнические различия. Женщины с СДВГ, биполярным расстройством, депрессией и шизофренией имели больший риск заражения COVID-19, хотя и более низкие показатели смертности и госпитализации, чем мужчины, что могло отражать либо больший риск заражения, либо более высокую вероятность прохождения тестирования. Однако социоэкономические факторы способствуют гендерным различиям у здоровых и, вероятно, могли повлиять на гендерные различия в частоте заражения COVID-19. Гораздо больший риск смертельного исхода для мужчин, чем для женщин в целом, и особенно для пациентов с депрессией и инфекцией COVID-19, может также отражать биологические и социоэкономические факторы.
Пациенты с COVID-19 и недавним диагнозом психического расстройства имели больший риск смерти (8,5% против 5,7% для всех пациентов с COVID-19 и 4,7% для пациентов с COVID-19 без недавнего психического расстройства), что, опять же, может быть связано с откладыванием обращений за медицинской помощью, сопутствующими заболеваниями и различными социально-экономическими и связанными с болезнью факторами. Разница в смертности пациентов с COVID-19 с психическими расстройствами по сравнению со всеми пациентами COVID (на 48% выше) аналогична по величине со значением, о котором мы недавно сообщили в отношении пациентов с COVID-19 и расстройствами, связанными с употреблением психоактивных веществ (на 45% выше) 26 . Однако в том исследовании, основанном на данных электронных медицинских карт до
15 июня 2020 г., мы сообщали о более высоком уровне смертности от инфекции COVID-19, чем в текущем исследовании, в котором использовались данные до 29 июля 2020 г. (6,6% против 5,7%), что отражает снижение смертности от COVID-19, частично связанное с улучшением возможностей ведения болезни, увеличением объема тестирования и изменением отношения со стороны пациентов 38 .
Данные электронных медицинских карт пациентов могут иметь ограничения при использовании в исследовательских целях, включая ограниченную информацию о временных рядах, социально-экономических факторах и образе жизни 39,40,41 . Кроме того, тестирование на COVID-19 регулярно проводится на выездных пунктах ( pop-up, drive-up sites ), поэтому вполне вероятно, что многие случаи, особенно бессимптомные, не зафиксированы в электронных медицинских картах. В-третьих, результаты этого исследования носят корреляционный, а не причинно-следственный характер, и должны быть подтверждены на основе других баз данных пациентов или выборок.
Несмотря на указанные ограничения, по результатам анализа большой общенациональной базы данных мы выявили повышенный риск заражения COVID-19 среди пациентов с психическими расстройствами, который еще более увеличивался этническими и гендерными различиями, а также более высокий уровень смертности и госпитализации среди пациентов с COVID-19 с недавним диагнозом психического расстройства. Наши результаты позволяют идентифицировать психические расстройства как фактор риска заражения COVID-19 и неблагоприятных исходов данной инфекции, подчеркивая необходимость выявления и устранения модифицируемых факторов и предотвращения задержек в оказании медицинской помощи этой группе пациентов.
БЛАГОДАРНОСТЬ
R. Xu оказывалась поддержка структурами: Eunice Kennedy Shriver National Institute of Child Health & Human Development of the US National Institutes of Health (NIH), US NIH National Institute on Aging, American Cancer Society Research и Clinical and Translational Science Collaborative of Cleveland.
Перевод: Мурашко А.А. (Москва)
Редактура: к.м.н. Федотов И.А. (Рязань)
Wang Q, Xu R, Volkow ND. Increased risk of COVID-19 infection and mortality in people with mental disorders: analysis from electronic health records in the United States. World Psychiatry. 2021;20(1):124-130.
DOI: 10.1002/wps.20806
Психические расстройства отмечаются приблизительно у 20–25% взрослого населения (450 миллионов человек во всем мире, 47 млн в США) 6 , и, вероятно, заболеваемость ими возросла во время пандемии из-за целого ряда факторов 7,8 . Высказывались опасения, что лица с ранее существовавшими психическими расстройствами могут быть группой повышенного риска заражения COVID-19 с худшими исходами инфекции 7,8,9,10 .
Было описано множество факторов, которые могут увеличить риск заражения людей с психическими расстройствами COVID-инфекцией или ухудшить ее исходы. К ним относятся проблемы в оценке информации о здоровье и соблюдении профилактического поведения, ограничение доступности медицинской помощи, отсутствие постоянного места жительства или проживание в условиях, где риск заражения выше 10 , а также более высокая распространенность коморбидных заболеваний, связанных с повышенным риском развития тяжелых форм COVID-19 (таких как сердечно-сосудистые заболевания, рак и хроническая обструктивная болезнь легких). Несмотря на признание этих многочисленных факторов уязвимости, риск заражения COVID-19 и его исходы среди пациентов с психическими расстройствами систематически не изучались.
Этнические различия в психическом здоровье и психиатрической помощи отмечались неоднократно, особенно среди меньшинств в США, таких как афроамериканцы 11,12,13 . Пол также является критическим фактором психического здоровья из-за различающихся возможностей контроля над социально-экономическими детерминантами жизни у мужчин и женщин, а также различной подверженности и восприимчивости к конкретным рискам для психического здоровья 14 .
Данные по населению США в целом, показали, что инфекция COVID-19 непропорционально поражает афроамериканцев и людей с более низким социально-экономическим статусом 15 . Среди мужчин может быть более высокая связанная с COVID смертность, в то время как женщины могут быть более уязвимы к социально-экономическим и эмоциональным последствиям инфекции 16,17,18 .
В этом исследовании мы проанализировали общенациональную базу данных электронных медицинских карт 61 млн взрослых пациентов в США, чтобы оценить влияние недавнего (в течение прошлого года) диагноза психического расстройства, включая такие расстройства, как синдром дефицита внимания и гиперактивности (СДВГ), биполярное аффективное расстройство, депрессия и шизофрения, на риск заражения COVID-19 и связанные с ним показатели смертности и госпитализации. Мы также оценили, как на эти риски влияют этническая принадлежность и пол.
МЕТОДЫ
Дизайн и характеристика выборки
Мы провели исследование случай-контроль, используя деидентифицированные данные электронных медицинских карт, полученных IBM Watson Health Explorys из 360 больниц и 317 000 организаций, оказывающих медицинские услуги, в 50 штатах США, отражающих информацию о 20% населения США 19 .
Электронные медицинские записи были деидентифицированы в соответствии с законами Health Insurance Portability and Accountability Act и Health Information Technology for Economic and Clinical Health Act , поэтому утверждения институциональным наблюдательным советом не требовалось. После процесса деидентификации данные были нормализованы путем сопоставления ключевых элементов с общепринятыми биомедицинскими терминологиями и стандартами 20 , включая Систематизированную номенклатуру медицинских клинических терминов ( Systematized Nomenclature of Medicine-Clinical Terms – SNOMED-CT ), используемую для кодирования заболеваний 21,22 .
Более 160 опубликованных исследований использовали эту крупномасштабную и стандартизированную базу данных и облачные инструменты Explorys Cohort Discovery informatics для изучения различных состояний, таких как сердечно-сосудистые заболевания, рак, неврологические заболевания, инфекционные заболевания и расстройства, связанные с употреблением психоактивных веществ 23 . Недавно мы использовали эту базу данных для разработки лекарств 24,25 и для изучения COVID-19 у пациентов с расстройствами, связанными с употреблением психоактивных веществ 26 .
В настоящем исследовании статус COVID-19 был основан на концепте «коронавирусная инфекция (расстройство)» (код SNOMED-CT 186747009), в то время как статус психического расстройства был основан на диагнозе «психическое расстройство (расстройство)» (74732009). Статус категории расстройства был основан для СДВГ на диагнозе «синдром дефицита внимания с гиперактивностью (расстройство)» (406506008); для биполярного расстройства – на диагнозе «биполярное расстройство (расстройство)» (13746004); для депрессии – на диагнозе «депрессивное расстройство (расстройство)» (35489007); и для шизофрении – на диагнозе «шизофрения (расстройство)» (58214004). Для получения статуса госпитализации использовалась концепция SNOMED-CT «госпитализация (процедура)» (32485007). Статус «смерть» был основан на индексе смертности социального страхования ( Social Security Death index ), который регулярно импортируется компанией Explorys.
Мы изучили влияние психических расстройств на риск заражения COVID-19 с поправкой на возраст, пол, этническую принадлежность и основные сопутствующие заболевания. В группу «случаев» были включены пациентами с диагнозом психического расстройства; в группу «контролей» – пациенты без психического расстройства; мерой исхода был диагноз COVID-19.
Затем мы изучили, как демографические факторы влияют на риск заражения COVID-19 среди пациентов с психическими расстройствами. В группах «случаев» были пациенты с психическим расстройством и одним из следующих факторов: женщины, пожилые (т. е. >65 лет), афроамериканцы. Группы сравнения состояли из пациентов с психическим расстройством и одним из следующих соответствующих факторов: мужчины, взрослые (то есть от 18 до 65 лет), европеоиды. Мерой исхода был диагноз COVID-19.
Наконец, мы исследовали показатели смертности и госпитализации среди пациентов с инфекцией COVID-19 и психическим расстройством по сравнению с пациентами с инфекцией COVID-19, но без психических расстройств, и с пациентами с психическим расстройством, но без инфекции COVID-19.
Статистический анализ
Скорректированное отношение шансов (СОШ), 95% доверительный интервал (ДИ) и значение р были рассчитаны с использованием метода Кокрана-Мантеля-Хензеля 27 , с контролем по возрастным группам (взрослые, пожилые люди), полу (женщины, мужчины), этнической принадлежности (европеоиды, афроамериканцы) и сопутствующим заболеваниям, таким как рак, сердечно-сосудистые заболевания, диабет 2 типа, ожирение, хронические заболевания почек, хроническая обструктивная болезнь легких, астма и расстройства, связанные с употреблением психоактивных веществ.
Для сравнения результатов использовались двусторонние двухвыборочные тесты на равенство пропорций с поправкой на непрерывность. Статистические тесты проводились со значимостью, установленной при р <0,05 (двусторонняя). Все анализы проводились с использованием R, версия 3.6.3.
РЕЗУЛЬТАТЫ
Характеристики пациентов
Демографические характеристики исследуемой популяции представлены в Таблице 1. Среди 61 783 950 пациентов (возраст ≥18 лет) 11 240 580 в течение жизни выставлялся диагноз психического расстройства (в течение прошлого года или ранее) и 1 307 720 диагноз психического расстройства был выставлен недавно (в течение прошлого года) (диагноз в течение жизни: 18,2%, недавний диагноз: 2,1% исследуемой популяции).
Количество случаев диагнозов, выставленных в течение жизни и недавно, следующее: СДВГ, в течение жизни –
1 030 790, недавно – 99 230 (1,7% и 0,2% исследуемой выборки соответственно); биполярное расстройство, в течение жизни – 930280, недавно – 87 270 (1,5% и 0,1% соответственно); депрессия, в течение жизни – 6 237 350, недавно – 610 710 (10,1% и 1,0% соответственно); шизофрения, в течение жизни – 275 950, недавно 26 510 (0,5% и 0,04% соответственно).
Среди 15 110 пациентов с COVID-19 в базе данных 5450 имели диагноз психического расстройства в течение жизни (в прошлом году или ранее, но до диагноза COVID-19), а 3430 имели недавний диагноз психического расстройства (в прошлом году, но до COVID-19) (в течение жизни: 36,1%, недавний: 22,7% в выборке с COVID-19). В отношении конкретных расстройств в выборке с COVID-19, среди диагнозов как установленных в течение жизни, так и недавно, наиболее частым был диагноз депрессия (в течение жизни: 18,0%, N=2720; недавний: 9,7%, N=1460); затем СДВГ (в течение жизни: 2,7%, N=400; недавний: 1,5%, N=220); биполярное расстройство (в течение жизни: 2,1%, N=310; недавний: 1,2%, N=180); и шизофрения (в течение жизни: 0,8%, N=120; недавний: 0,5%, N=80).
Связь между психическими расстройствами и COVID-19
Пациенты с недавним диагнозом психического расстройства имели достоверно больший риск заражения COVID-19, ч ем пациенты без психических расстройств, учитывая коррекцию по возрасту, полу и этнической принадлежности, с наибольшей силой эффекта для депрессии (СОШ=10,43, 95% ДИ: 10,10-10,76, р <0,001) и шизофрении (СОШ=9,89, 95% ДИ: 8,68-11,26, р <0,001) (Рисунок 1).

Тенденция была аналогичной для пациентов с диагнозом психического расстройства, установленным на протяжении жизни, но значения были ниже (например, СОШ=2,01, 95% ДИ: 1,96–2,06, р <0,001 для депрессии; СОШ=1,48, 95% ДИ: 1,33–1,65, р <0,001 для шизофрении). В остальном мы проводили анализ только среди пациентов с недавним диагнозом.
После коррекции на сопутствующие заболевания (рак, сердечно-сосудистые заболевания, диабет 2 типа, ожирение, хронические заболевания почек, хроническая обструктивная болезнь легких, астма и расстройства, связанные с употреблением психоактивных веществ) в дополнение к возрасту, полу и этнической принадлежности, вероятность заражения COVID-19 среди пациентов с психическими расстройствами снизилась, но оставалась значительной (Рисунок 2). Аналогично, наибольшие значения рисков отмечались для депрессии (СОШ=7,64, 95% ДИ: 7,45–7,83, р <0,001), затем – для шизофрении (СОШ=7,34, 95% ДИ: 6,65-8,10, р <0,001), СДВГ (СОШ=5,82, 95% ДИ: 5,46-6,20, р <0,001) и биполярного расстройства (АОР=5,72, 95% ДИ: 5,35-6,10, р <0,001).
Демографические различия риска заражения COVID-19 среди пациентов с недавним диагнозом психического расстройства
Среди пациентов с недавно диагностированным психическим расстройством афроамериканцы имели более высокий риск развития COVID-19, чем европеоиды, учитывая поправки на возраст, пол и сопутствующие заболевания, с наибольшими этническими различиями для депрессии (СОШ=3,78, 95% ДИ: 3,58-3,98, р <0,001), далее – для шизофрении (СОШ=2,33, 95% ДИ: 1,84-2,97, р <0,001), биполярного расстройства (СОШ=2,23, 95% ДИ: 1,90–2,61, р <0,001) и СДВГ (СОШ=2,00, 95% ДИ: 1,64–2,43, р <0,001) (Рисунок 3).
У женщины с недавним диагнозом психического расстройства был больший риск заражения COVID-19, чем у мужчин, с поправкой на возраст, этническую принадлежность и сопутствующие заболевания, с наибольшими гендерными различиями для СДВГ (СОШ=2,03, 95% ДИ: 1,73–2,39, р <0,001), далее – для шизофрении (СОШ=1,53, 95% ДИ: 1,21-1,94, р <0,001), биполярного расстройства (СОШ=1,34, 95% ДИ: 1,14–1,58, р <0,001) и депрессии (СОШ=1,29, 95% ДИ: 1,22–1,37, р <0,001).
Возраст также оказывал влияние на риск заражения COVID-19 после корректировки на пол, этническую принадлежность и сопутствующие заболевания среди пациентов с недавним диагнозом СДВГ (пациенты старше 65 лет имели более низкий риск, чем пациенты в возрасте 18–65 лет; СОШ=0,19, 95% ДИ: 0,10–0,38, р <0,001) и шизофрении (пациенты старше 65 лет имели более высокий риск, чем пациенты в возрасте 18–65 лет; СОШ=1,74, 95% ДИ: 1,33–2,28, р <0,001) (см. Рисунок 3).
Показатели смертности и госпитализации среди пациентов с COVID-19 с недавно диагностированным психическим расстройством
Смертность среди 15 120 пациентов с COVID-19 составила 5,7%, с более высокими значениями для афроамериканцев (6,2%), чем для европеоидов (3,7%) ( р <0,001), и более высокими для мужчин (6,6%), чем для женщин (3,4%) ( р <0,001).
Среди 3430 взрослых пациентов с COVID-19 и недавним диагнозом психического расстройства 290 умерли (смертность 8,5%). Показатели смертности были примерно одинаковыми для афроамериканцев (8,6%) и европеоидов (8,6%), но более высокими для мужчин (12,5%), чем для женщин (6,7%) ( р <0,001).
Среди 1460 пациентов с COVID-19 и недавним диагнозом депрессии 120 человек умерли (смертность составила 8,2%). Показатели смертности были примерно одинаковыми для афроамериканцев (9,6%) и европеоидов (8,1%), но большими для мужчин (13,9%) в сравнении с женщинами (6,4%) ( р <0,001).
Смертность среди пациентов с недавним диагнозом психического расстройства и COVID-19 (8,5%) была выше, чем среди пациентов с COVID-19, но без психического расстройства (4,7%) ( р <0,001), а также пациентов с психическим расстройством, но без COVID-19 (1,4%) ( р <0,001).
В целом частота госпитализации среди 15 120 пациентов с COVID-19 составила 20,8%, с более высокими значениями для афроамериканцев (27,3%), чем для европеоидов (12,7%) ( р <0,001), и более высокими для мужчин (21,6%), чем для женщин (16,5%) ( р <0,001).
Среди 3430 пациентов с COVID-19 и недавним диагнозом психического расстройства 940 человек были госпитализированы (27,4%). Частота госпитализации была выше среди афроамериканцев (33,6%) по сравнению европеоидами (24,8%), и выше среди мужчин (36,5%) по сравнению с женщинами (23,5%) ( р <0,001).
Среди 1460 пациентов с COVID-19 и недавним диагнозом депрессии 380 человек были госпитализированы (26,0%). Частота госпитализации была выше среди афроамериканцев (32,7%), чем среди европеоидов (23,3%) ( р <0,001), а также выше среди мужчин (33,3%), чем среди женщин (23,6%) ( р <0,001).
В целом частота госпитализации пациентов с недавним диагнозом психического расстройства и COVID-19 (27,4%) была выше, чем среди пациентов с COVID-19, но без психического расстройства (18,6%) ( р <0,001), а также пациентов с психическим расстройством, но без COVID-19 (13,8%) ( р <0,001).
ОБСУЖДЕНИЕ
Основываясь на анализе общенациональной базы данных электронных медицинских карт в США, мы установили, что пациенты с недавним (в течение прошлого года) диагнозом психического расстройства имеют значительно более высокий риск заражения COVID-19 по сравнению с пациентами без психических расстройств, а также больший риск менее благоприятных исходов, о чем свидетельствуют более высокие показатели госпитализации и смертности. Риск заражения COVID-19 среди пациентов с недавним диагнозом психического расстройства еще более высок для афроамериканцев и женщин, хотя показатели смертности и госпитализации выше для мужчин. Эти результаты позволяют определить людей с психическими расстройствами как крайне уязвимую группу к инфекции COVID-19 и ее неблагоприятным исходам, а также подтверждают этнические и гендерные различия, наблюдаемые в целом среди населения.
Различные факторы, вероятно, увеличивают риск заражения COVID-19 и риск менее благоприятных исходов инфекции у людей с психическими расстройствами. У них могут быть сложности с оценкой информации о здоровье и соблюдением профилактических мер 10 . Высокому риску они также подвержены из-за жизненных обстоятельств, так как они могут жить в переполненных больницах или интернатах, или даже в тюрьмах, а это среда, где инфекции могут распространяться быстро 10 . Люди с тяжелыми психическими расстройствами с большей вероятностью находятся в неблагоприятном социально-экономическом положении, что может вынуждать их работать и жить в небезопасных условиях. Отсутствие места жительства и смены жилья могут лишить их возможности изолироваться. Стигматизация может стать преградой к получению медицинской помощи для пациентов, инфицированных COVID-19, или снизить их желание обращаться за медицинской помощью из-за страха дискриминации 28 .
Специфические проявления отдельных психических расстройств могут по-разному влиять на риск. Например, в случае пациентов с СДВГ их невнимательность может привести к более высокому риску из-за того, что они забудут надеть маску или держать социальную дистанцию, в то время как у людей, страдающих депрессией, снижение мотивации может привести к пренебрежению защитными мерами или обращением за медицинской помощью, а у пациента с шизофренией бредовое мышление может способствовать отказу от использования маски. С другой стороны, из-за большей чувствительности к стрессу, которая характерна для пациентов с психическими расстройствами, им будет сложнее справиться с неопределенностью, изоляцией и экономическими трудностями, связанными с пандемией COVID-19, что повышает риск рецидива и обострения заболевания 7,10 .
Люди с психическими расстройствами также подвержены более высокому риску употребления наркотиков и развития расстройств, связанных с употреблением психоактивных веществ, чем население в целом. В частности, табакокурение очень распространено среди людей с шизофренией, биполярным расстройством и депрессией по сравнению с населением в целом 29,30 . Более того, курящие пациенты с психическими расстройствами, курят чаще, чем курящие без психических расстройств 31 , что подчеркивает риск развития легочной патологии, делая их более уязвимыми к тяжелой форме COVID-19. Действительно, сообщалось о более высоком риске неблагоприятных исходов, связанных с COVID-19 и курением 32,33 . В недавнем исследовании, основанном на анализе данных электронных медицинских карт, мы установили, что пациенты с табакокурением в недавнем анамнезе имели повышенный риск (СОШ=8,22) заражения COVID-19 26 .
Люди с тяжелыми психическими расстройствами чаще страдают от коморбидных заболеваний, связанных с более высоким риском развития тяжелой формы COVID-19 10 . Согласно проведенному нами анализу, сопутствующие заболевания (рак, сердечно-сосудистые заболевания, ожирение, хронические заболевания почек, астма, хроническая обструктивная болезнь легких, диабет 2 типа и расстройства, связанные с употреблением психоактивных веществ) являются фактором, увеличивающим риск заражения COVID-19 среди пациентов с недавно диагностированным психическим расстройством, о чем свидетельствует снижение риска после поправки на указанные сопутствующие заболевания. Однако даже после этой корректировки риск заражения COVID-19 среди пациентов с недавно диагностированными психическими расстройствами все еще остается повышенным, что указывает на то, что эти расстройства непосредственно влияют на восприимчивость к COVID-19.
Также могут быть вовлечены биологические факторы, общие для психических расстройств и инфекции COVID-19. Примером общего биологического фактора, способствующего развитию различных психических расстройств и COVID-19, является воспаление, которое, по имеющимся данным, играет определенную роль в патогенезе депрессии 34 , шизофрении 35 и биполярного расстройства 36 , а также в системных манифестациях инфекции COVID-19 37 .
Согласно нашему анализу, афроамериканцы с депрессией, биполярным расстройством, шизофренией и СДВГ имели более высокий риск заражения COVID-19, чем европеоиды, даже после коррекции на сопутствующие заболевания, что указывает на то, что социальные, поведенческие факторы и образ жизни также вносят свой вклад в эти этнические различия. Женщины с СДВГ, биполярным расстройством, депрессией и шизофренией имели больший риск заражения COVID-19, хотя и более низкие показатели смертности и госпитализации, чем мужчины, что могло отражать либо больший риск заражения, либо более высокую вероятность прохождения тестирования. Однако социоэкономические факторы способствуют гендерным различиям у здоровых и, вероятно, могли повлиять на гендерные различия в частоте заражения COVID-19. Гораздо больший риск смертельного исхода для мужчин, чем для женщин в целом, и особенно для пациентов с депрессией и инфекцией COVID-19, может также отражать биологические и социоэкономические факторы.
Пациенты с COVID-19 и недавним диагнозом психического расстройства имели больший риск смерти (8,5% против 5,7% для всех пациентов с COVID-19 и 4,7% для пациентов с COVID-19 без недавнего психического расстройства), что, опять же, может быть связано с откладыванием обращений за медицинской помощью, сопутствующими заболеваниями и различными социально-экономическими и связанными с болезнью факторами. Разница в смертности пациентов с COVID-19 с психическими расстройствами по сравнению со всеми пациентами COVID (на 48% выше) аналогична по величине со значением, о котором мы недавно сообщили в отношении пациентов с COVID-19 и расстройствами, связанными с употреблением психоактивных веществ (на 45% выше) 26 . Однако в том исследовании, основанном на данных электронных медицинских карт до
15 июня 2020 г., мы сообщали о более высоком уровне смертности от инфекции COVID-19, чем в текущем исследовании, в котором использовались данные до 29 июля 2020 г. (6,6% против 5,7%), что отражает снижение смертности от COVID-19, частично связанное с улучшением возможностей ведения болезни, увеличением объема тестирования и изменением отношения со стороны пациентов 38 .
Данные электронных медицинских карт пациентов могут иметь ограничения при использовании в исследовательских целях, включая ограниченную информацию о временных рядах, социально-экономических факторах и образе жизни 39,40,41 . Кроме того, тестирование на COVID-19 регулярно проводится на выездных пунктах ( pop-up, drive-up sites ), поэтому вполне вероятно, что многие случаи, особенно бессимптомные, не зафиксированы в электронных медицинских картах. В-третьих, результаты этого исследования носят корреляционный, а не причинно-следственный характер, и должны быть подтверждены на основе других баз данных пациентов или выборок.
Несмотря на указанные ограничения, по результатам анализа большой общенациональной базы данных мы выявили повышенный риск заражения COVID-19 среди пациентов с психическими расстройствами, который еще более увеличивался этническими и гендерными различиями, а также более высокий уровень смертности и госпитализации среди пациентов с COVID-19 с недавним диагнозом психического расстройства. Наши результаты позволяют идентифицировать психические расстройства как фактор риска заражения COVID-19 и неблагоприятных исходов данной инфекции, подчеркивая необходимость выявления и устранения модифицируемых факторов и предотвращения задержек в оказании медицинской помощи этой группе пациентов.
БЛАГОДАРНОСТЬ
R. Xu оказывалась поддержка структурами: Eunice Kennedy Shriver National Institute of Child Health & Human Development of the US National Institutes of Health (NIH), US NIH National Institute on Aging, American Cancer Society Research и Clinical and Translational Science Collaborative of Cleveland.
Перевод: Мурашко А.А. (Москва)
Редактура: к.м.н. Федотов И.А. (Рязань)
Wang Q, Xu R, Volkow ND. Increased risk of COVID-19 infection and mortality in people with mental disorders: analysis from electronic health records in the United States. World Psychiatry. 2021;20(1):124-130.
DOI: 10.1002/wps.20806

