Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№02 2014
Новые тенденции в оценке исходов влияния на психическое здоровье №02 2014
Номера страниц в выпуске:118-124
Резюме
Оценка исходов терапевтического вмешательства в психиатрической практике является одновременно важной и трудновыполнимой задачей. Цель настоящей статьи заключается в том, чтобы развить тему изучения исходов с помощью предложенной авторами системы принятия решений для клиницистов и исследователей. Наша классификация включает восемь пунктов, обозначенных как решения: «Чей исход лечения будет оцениваться?», «В какой научной фазе происходит оценка?», «Какие параметры результата имеют значение?», «Какой уровень оценки будет использоваться?», «Будут ли подвергаться оценке клинический исход и уровень функционирования, достигнутый в результате реабилитации?», «Чьи перспективы будут рассматриваться?», «Будет ли фокус внимания направлен на проблемы/упущения или сильные стороны?», «Будет ли отдаваться предпочтение инвариантным или индивидуализированным критериям оценки?». В качестве основного подхода к оценке исходов мы предлагаем сфокусироваться на понимании того, что имеет наибольшее значение для пациентов, а также на использовании психометрических инструментов, заполняемых самими пациентами.
Ключевые слова: исследование исходов, критерии оценки, исследование в сфере психического здоровья
Оценка исходов терапевтического вмешательства в психиатрической практике является одновременно важной и трудновыполнимой задачей. Цель настоящей статьи заключается в том, чтобы развить тему изучения исходов с помощью предложенной авторами системы принятия решений для клиницистов и исследователей. Наша классификация включает восемь пунктов, обозначенных как решения: «Чей исход лечения будет оцениваться?», «В какой научной фазе происходит оценка?», «Какие параметры результата имеют значение?», «Какой уровень оценки будет использоваться?», «Будут ли подвергаться оценке клинический исход и уровень функционирования, достигнутый в результате реабилитации?», «Чьи перспективы будут рассматриваться?», «Будет ли фокус внимания направлен на проблемы/упущения или сильные стороны?», «Будет ли отдаваться предпочтение инвариантным или индивидуализированным критериям оценки?». В качестве основного подхода к оценке исходов мы предлагаем сфокусироваться на понимании того, что имеет наибольшее значение для пациентов, а также на использовании психометрических инструментов, заполняемых самими пациентами.
Ключевые слова: исследование исходов, критерии оценки, исследование в сфере психического здоровья
Перевод: Буховец И.И.
Редактура: Алфимов П.В.
Резюме
Оценка исходов терапевтического вмешательства в психиатрической практике является одновременно важной и трудновыполнимой задачей. Цель настоящей статьи заключается в том, чтобы развить тему изучения исходов с помощью предложенной авторами системы принятия решений для клиницистов и исследователей. Наша классификация включает восемь пунктов, обозначенных как решения: «Чей исход лечения будет оцениваться?», «В какой научной фазе происходит оценка?», «Какие параметры результата имеют значение?», «Какой уровень оценки будет использоваться?», «Будут ли подвергаться оценке клинический исход и уровень функционирования, достигнутый в результате реабилитации?», «Чьи перспективы будут рассматриваться?», «Будет ли фокус внимания направлен на проблемы/упущения или сильные стороны?», «Будет ли отдаваться предпочтение инвариантным или индивидуализированным критериям оценки?». В качестве основного подхода к оценке исходов мы предлагаем сфокусироваться на понимании того, что имеет наибольшее значение для пациентов, а также на использовании психометрических инструментов, заполняемых самими пациентами.
Ключевые слова: исследование исходов, критерии оценки, исследование в сфере психического здоровья
Оценка исходов терапевтического вмешательства в психиатрической практике является одновременно важной и сложной задачей. Важность ее объясняется тем, что главная цель психиатрической службы заключается в достижении существенных результатов, а именно в улучшении здоровья вследствие терапевтического вмешательства [1]. Только в том случае, когда интервенция дает существенный результат, можно рассматривать другие важные атрибуты вмешательства, такие как доступность, приемлемость, эффективность и экономическая целесообразность. Сложность упомянутой задачи связана с тем, что выбор характеристик результата, методов и критериев его оценки подразумевает поиск баланса между концептуальным, этическим и клиническим аспектами [2, 3].
Цель настоящей статьи заключается в том, чтобы предложить систему принятия решений, которые приходится принимать лечащим врачам и исследователям при оценке исходов. Наша классификация включает восемь пунктов, по каждому из которых приводятся подробные обоснования. Мы обозначили эти пункты как «решения».
Первая группа, «неофициальные опекуны» – друзья и члены семьи – зачастую они контактируют с пациентом гораздо более тесным образом, чем медицинские работники, и это имеет важные последствия. Исследование, проведенное в Великобритании, показало, что 4,8 % лиц, осуществляющих уход за пациентом, бросали работу, а 15,5 % брали, в среднем, 12,5 дней отгула в год в связи необходимостью ухаживать за пациентом [4]. Опекуны также предоставляют эмоциональную и практическую поддержку, которую в противном случае должны были бы оказывать сотрудники психиатрической службы – что в отношении больных шизофренией, проживающих в семье, занимает, по приблизительным оценкам, 5,6 часов в день [5]. Неофициальные опекуны имеют свой взгляд на то, что считать существенным результатом для пациента и для них самих [6]. Оценка влияния выполняемой опекунами роли на их психическое и физическое здоровье может быть экономически значимым элементом в оценочной стратегии. Существуют инструменты для оценки состояния «неофициальных» опекунов [7-9].
Вторая группа – медицинский персонал. Благополучие этой группы следует учитывать в оценке результативности вмешательства по двум причинам. Клиническое объяснение основано на имеющихся в настоящий момент веских доказательствах [10] того, что в психиатрической службе существуют «параллельные процессы»: условия работы, в которых оказываются сотрудники, влияет на то, как они взаимодействуют с пользователями. Если, например, медицинская служба призвана пропагандировать надежду и расширение возможностей, то именно это должен чувствовать и персонал на рабочем месте. Экономическое обоснование заключается в том, что предоставление психиатрической помощи стоит дорого, а главным фактором, влияющим на затраты, являются человеческие ресурсы. Работники со слабым моральным духом, высоким уровнем заболеваемости, низкой производительностью труда являются неэффективным объектом капиталовложения [11]. Обе эти причины доказывают целесообразность мониторинга благополучия и эмоционального состояния медицинских работников.
Наконец, представители общественности – они в значительной мере оплачивают работу психиатрической службы во многих странах как напрямую, приобретая медицинскую страховку, так и косвенно, посредством налогов. Таким образом, общественность законно заинтересована в возврате своих инвестиций [12]. Результаты, которые интересны общественности, могут включать уменьшение проявлений антисоциального поведения, такого как агрессивное попрошайничество, или «дикого» поведения, такого как крики в ответ на «голоса».
Далее в статье мы фокусируем внимание на исходах для пациентов.
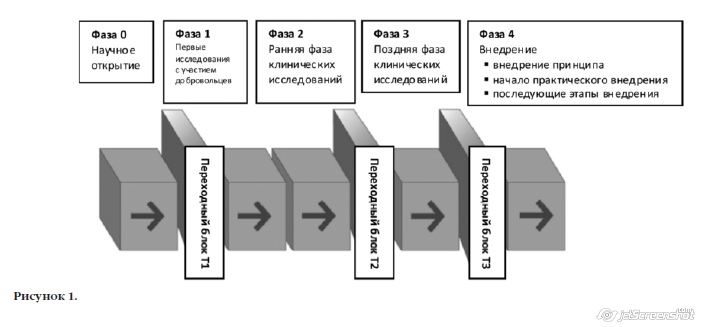
В соответствии с этой концепцией, исход может отличаться в зависимости от научной фазы исследования. В нулевой фазе (научное открытие) ключевым результатом может быть формулирование этиологического пути или фактора риска для какого-либо расстройства. В первой фазе (начальная фаза исследования с участием людей) ключевыми результатами, скорее всего, будут переносимость нового способа лечения и выявление зависимости ответа от дозы. Во второй фазе (ранняя фаза клинического исследования) важнейшей задачей является оценка эффективности вмешательства – другими словами, выявляются ли первые признаки того, что вмешательство эффективно, и если да, то насколько оно эффективно. В третьей фазе (поздние клинические испытания) ключевой результат формулируется конкретнее – насколько именно эффективно вмешательство у исследуемой популяции с целевой патологией? И наконец, в четвертой фазе (внедрение) требования к результату становятся более практическими, а именно – насколько часто можно ожидать повторения результатов второй и третьей фаз в обычной клинической практике?
При оценке результата конкретного терапевтического вмешательства по-прежнему часто предполагаемый механизм действия и путь от вмешательства к исходу устанавливаются не до конца. И это происходит несмотря на научный консенсус в отношении того, что оценка должна включать определение теоретической основы вмешательства [13]. Отсутствие пригодной для проверки модели свидетельствует о том, что научное обоснование выбора домена исхода отсутствует, следовательно, выбор, вероятно, отражает существующие сегодня клинические предположения о «том, что имеет значение». Недавно наметилось движение от использования данных психиатрической службы (например, число повторных госпитализаций) к клиническим исходам (например, симптоматология), а также, в последнее время, смещение фокуса – к качеству жизни, связанному со здоровьем, как клинической конечной точке при исследовании исходов. Тем не менее, доказательная база для вмешательств, направленных на некоторые важные домены исхода, такие как надежда или расширение возможностей, остается слабой [17]. Точное, научно обоснованное определение выбора домена исхода повысит теоретическую связь между вмешательством и исходом.
Оценивая вмешательства, при которых задействована вся система, такие как модель психиатрической службы, или внедряя методы оценки исходов в повседневную клиническую практику, в первую очередь так же необходимо помнить о доменах исхода. Система психиатрической службы должна отвечать многим целям, включая пользу для пациентов, минимизацию вреда, социальную защиту, финансовую эффективность. Выбор доменов исхода несет в себе отчетливую идею относительного баланса между всеми этими целями и таким образом оказывает влияние на организационную структуру. Это один из путей, которым организация транслирует свои приоритеты, или, иными словами, свое главную миссию.
И, наконец, точное определение выбора домена исхода сужает границы суждений, в пределах которых об успехе несправедливо судят по аспектам жизни пациента, которые находятся вне сферы влияния психиатрической службы. Хорошо известны социальные детерминанты психического здоровья и нездоровья, такие как бедность и неравенство [18], и так как служба в целом не может влиять на широкий диапазон социальных детерминант, средства оценки качества жизни, связанного со здоровьем, могут быть недостаточно чувствительными. Альтернативный подход заключается в определении более «близких» службе доменов исхода, таких как симптоматология или поддержка при выздоровлении.
Новая тенденция, имеющая международный масштаб, заключается в том, что работа психиатрической службы должна быть ориентирована на феномен «recovery» (функциональное выздоровление) [31]. «Recovery» определяется как «глубоко индивидуальный, уникальный процесс изменения жизненной позиции, ценностей, чувств, целей, навыков и/или ролей», а также «способность жить жизнью, которая приносит удовлетворение, надежду и пользу даже при наличии ограничений, накладываемых болезнью» [33]. Появляется международный передовой опыт [33] и становится ясно, что для переориентации на «recovery» необходимы организационные изменения [34]. Характеристики этих изменений включают усиление акцента на первоочередной биомедицинской этической задаче содействия самостоятельности [35], а также на выборе пациента, на изменениях в трудовом коллективе [36], и, что наиболее важно, на различных целях психиатрической службы. Задача была окончательно сформулирована Repper и Perkins [37]: «Традиционные критерии успеха – облегчение симптомов и выписка из стационара – замещаются вопросами о том, способен ли человек делать вещи, которые дают жизни смысл и цель, независимо от того, сохраняются ли проявления болезни, и продолжает ли он нуждаться в помощи и поддержке». Трудность заключается в том, чтобы проводить оценку «recovery» как исхода таким способом, который подлежит систематизации и, в то же время, наделен смыслом.
Каким образом этого можно достичь? Систематический анализ концепции recovery выявил пять ключевых процессов: включенность (социальная включенность, интеграция в общество), надежда и оптимизм, развитие положительной идентичности, наполненность жизни смыслом, а также укрепление независимости – так называемая «CHIME Framework» [38]. Если целью работы психиатрической службы является «recovery» пациента, то перечисленные исходы подходят в качестве целевых доменов. Становятся доступны новые методы оценки [39].
Один из вариантов заключается в том, что оценка исхода должна быть направлена на важные социальные роли, которые укрепляют социальную идентичность, а также на индивидуальные цели, которые помогают формироваться личной идентичности [40].
К важным социальным ролям относятся следующие: сотрудник, партнер, член семьи, друг, гражданин, свободная личность и т. д. Их ценность относительно постоянна – большинство людей (но, конечно, не все) хотят иметь работу, отношения, контакт со своей семьей, близкими друзьями, возможность пользоваться гражданскими правами, такими как голосование, не хотят находиться в больнице или тюрьме. Способы оценки, как правило, носят количественный и дихотомический характер (или, как минимум, это одинарные шкалы: безработный – волонтерство – частичная занятость – полная занятость), поэтому их легко обрабатывать, при этом смысл теряется незначительно. Главным преимуществом такого способа оценки исходов является то, что он основывается на привычных социальных ценностях и, следовательно, помогает избежать связанных с болезнью заниженных ожиданий как со стороны медицинских сотрудников, пытающихся быть реалистами, так и со стороны пациентов, поверивших в стигматизирующее представление о том, чего они вправе ожидать от жизни [41]. В связи с тем, что наиболее ценные социальные роли реализуются вне системы психиатрической службы, они направляют действия последней в сторону повышения степени участия и интеграции индивида в его социальное окружение, и не способствуют поддержанию взглядов на личность, вырывающих ее из контекста социума и привязывающих к контексту психиатрической службы. Главным недостатком метода является отсутствие гибкости: некоторые люди комфортно чувствуют себя в жизни без друзей, партнера или работы.
Персональные цели разнятся у всех людей. Ни в какой стандартизированной шкале не может быть такого пункта, как «поплавать с дельфинами», или любой другой уникальной цели, которые ставят себе и достигают люди на своем пути к функциональному выздоровлению. Любую попытку втиснуть личность в заготовленные пункты можно подвергнуть справедливой критике. Но это, безусловно, не значит, что личные цели не должны учитываться при оценке исхода – они остаются центральным звеном, несмотря на то, что сложно судить о достижении индивидуальных целей. Как заметил McNamara [42]: «задача заключается в том, чтобы сделать важное измеримым, а неизмеримое — важным». Итак, стратегия оценки исходов может измерять две вещи. Во-первых, объективные показатели качества жизни, такие как жилищные условия, дружба, безопасность, трудоустройство, близкие отношения. Во-вторых, движение к достижению личных целей.
Первая и, на наш взгляд, центральная – это точка зрения пациента. В отношении шкал, заполняемых пациентами, появляется разделение между оценкой опыта пользования услугами системы психиатрической помощи (шкалы оценки обслуживания для пациентов — PREMs, patient rated experience measures) и оценкой непосредственно улучшения состояния здоровья (шкалы оценки исхода для пациентов — PROMs, patient rated outcome measures), в особенности, заполняемые самими пациентами (patient-generated PROMs, PGPROMs) [43]. Существует целый ряд шкал, созданных для оценки клинического исхода и выздоровления [44-47]. Разработка шкал для оценки обслуживания находится на начальном этапе и фокусируется, в первую очередь, на удовлетворенности пациентов и впечатлении от полученной помощи. Главным недостатком шкал PREM является то, что они, возможно, обращают мало внимания на «жизнь вне болезни». Люди, длительное время взаимодействующие с психиатрической службой, могут жить в «виртуальном мире», где в ключевые аспекты идентичности (социальные связи, самоощущение, бытовые условия и т. д.) внесена поправка на наличие психического заболевания [48]. Результаты заполнения шкал PREM, оценивающих степень удовлетворенности, носят «нормативный» характер, так как на них влияет окружение респондента, поэтому люди, пользующиеся психиатрической помощью, могут давать положительную оценку из-за наличия у них нетипичного окружения. Возможность получить позитивную оценку из-за заниженных ожиданий является слабой стороной шкал PREM, поэтому психиатрическая служба должна определять свои успехи, используя, насколько возможно, инструменты, оценивающие исход, а не впечатление от обращения за помощью.
Вторая и, вероятно, традиционная для психиатрической службы — это точка зрения врача [49-51]. Оценочные шкалы, заполняемые персоналом, существуют для большинства доменов исхода. Эта точка зрения получила название «объективной» оценки, а оценка, данная пациентом – «субъективной». Однако, оценка персонала также подвержена ошибкам вследствие, например, наличия профессионального образования [52]. Некоторые исследования выявили, что более надежна оценка пациента, а не персонала [53]. Правда заключается в том, что видение и пациентов, и врачей подвержено влиянию целого ряда факторов, но мнение обеих сторон является источником ценной и взаимодополняющей информации. В основе относительного баланса между этими двумя позициями должны лежать научный, этический, профессиональный и практический аспекты.
Далее мы говорим об оценке исхода с точки зрения пациента.
Существует мнение, что психическое здоровье является «очерченным», гомогенным конструктом. В труде под названием «Полная модель состояний психического здоровья»1 утверждается, что психическое здоровье и болезнь – это спектры, которые можно противопоставить друг другу [57]. Среди людей с психическим заболеванием есть те, кто «испытывает трудности» (нездоровье), кто находится в промежуточном состоянии умеренного нездоровья, и те, кто «борется с трудностями» и движется в сторону «преуспевания» (высокий уровень здоровья, низкий уровень нездоровья). Эпидемиологические исследования, проведенные среди взрослых (n=3 032) [57] и подростков (n=1 234) [58], подтверждают мнение, что психическое здоровье и болезнь одновременно сосуществуют среди населения.
Альтернативное мнение заключается в том, что психическое здоровье можно лучше понять, если представить единый спектр состояний, на одном конце которого находится болезнь, на другом она отсутствует. На основании этого подхода были разработаны такие шкалы, как Шкала субъективного счастья (Subjective Happiness Scale) [59], которая включает, например, пункт «По сравнению с большинством ровесников я считаю себя…», и оценивается по системе шкалы Лайкерта от 1 (наименее счастлив) до 7 (наиболее счастлив). Некоторые шкалы, оценивающие благополучие, состоят только из позитивно сформулированных утверждений, что согласуется с обоими подходами к пониманию психического здоровья. Примером может послужить «Индекс личного благополучия ВОЗ» (WHO-5 Well-Being Index): например, «Я чувствовал себя бодро и радостно» [60], а также «Шкала психического благополучия Уорвика-Эдинбурга» (Warwick-Edinburgh Mental Well-Being Scale, WEMWBS): например, «Я чувствовал себя полезным» [61].
Vaillant выделяет шесть моделей психического здоровья [62]. Первая модель – «выше среднего» – описывает превосходное функционирование в широком диапазоне занятий, как будто жизнь никогда не выходит из-под контроля. Цель второй модели, позитивной психологии, подразумевает вмешательство с целью максимального развития положительных качеств, таких как личная эффективность. Недавний системный обзор выявил индикаторы благополучия при психотических расстройствах [63], которые сейчас используются с целью формирования новой базы для интервенций, основанных на принципах позитивной психологии [64]. Третья модель – зрелость, которая проявляется в овладении развивающими навыками для достижения самоидентичности, близости, генеративности, целостности [65]. Четвертая модель – эмоциональный или социальный интеллект, то есть способность понимать эмоции других людей. Субъективное благополучие или, иначе, опыт переживания здорового психического состояния – это пятая модель. И последняя модель – это психологическая устойчивость, связанная с резервом адаптивных способностей и приспособительных механизмов.
Из отчетов пользователей мы узнаем о том, что выздоровление – это очень индивидуальный процесс, отличающийся у разных людей [67]. Наряду с симптоматическим или функциональным улучшением, стимулирующим моментом к началу работы над самоидентичностью в процессе «recovery» может стать формирование комфортных взаимоотношений с сотрудником психослужбы, который отнесся к ним, как к личностям, а не как к пациентам [68]. Таким моментом может также быть изменение, не имеющее отношения к клиническим проявлениям болезни, например, духовный рост [69]. Эти различия подчеркивают необходимость соблюдения осторожности в отношении восприятия улучшения в каждом отдельном домене, как абсолютно важного, а также в отношении проблемы оценки исхода, которая заключается в том, чтобы увидеть важное для конкретного индивида при использовании стандартизированных методов анализа.
Существует технология, которая может использоваться для персонализации результатов оценки – это Шкала достижения цели (Goal attainment scaling, GAS) [70]. Суть данного метода в том, что пациенты заранее определяют важную для них цель и соответствующие индикаторы прогресса, обычно используя 5-балльную шкалу, затем эти индикаторы используются для определения прогресса при оценке исхода, после чего результаты стандартизируются с целью последующего анализа. Шкалы GAS применялись для выявления и последующей оценки исходов в рандомизированных контролируемых исследованиях, преимущественно в области реабилитационной медицины [71], а также с участием лиц пожилого возраста [72]. Два систематических обзора исследовали применение шкал GAS. В отношении фармацевтической практики было сделано заключение о том, что шкалы GAS обладают высокой надежностью, переменной валидностью, очень высокой чувствительностью, и являются удобным инструментом для оценки эффективности [73]. В отношении физической реабилитации GAS характеризуются как хороший оценочный инструмент, однако надежность и чувствительность нуждаются в дальнейшем исследовании [74]. Существуют сомнения в отношении отзывчивости на незначительные изменения, чувствительности, надежности, согласованности заключений различных респондентов, валидности (содержание и концепция), нелинейности шкалирования и отсутствия одномерности (унидименсиональности) [75]. Например, оценка прогресса пациента его лечащим врачом и независимым экспертом существенно отличаются [76]. В дополнение к перечисленным выше проблемам, мы хотели бы сказать о том, что лекарственная нагрузка может быть существенной, а также о том, что интерпретация результатов заполнения шкал GAS [77] не является интуитивно понятной.
Новый метод, призванный решить некоторые из указанных проблем, получил название список Личных главных исходов (Personal Primary Outcome, PPO). Он был разработан для использования в рандомизированных контролируемых и других исследованиях и объединяет в себе несколько доменов исхода, каждый из которых (скрыто) связан с соответствующим стандартизированным оценочным инструментом. Изначально пациент выбирает домен исхода, который наиболее близок его цели обращения в психиатрическую службу, затем заполняет соответствующий опросник. При повторном визите пациенту вновь предлагается заполнить тот же опросник. В настоящее время проводится оценка описанного метода для использования в клинических испытаниях [78].
Второй метод заключается в разработке стандартизированного оценочного инструмента, из которого выбираются отдельные пункты в соответствии с приоритетами пациента. Примером может служить шкала INSPIRE (ее можно загрузить с сайта www.researchintorecovery.com/inspire), которая оценивает поддержку, оказываемую в процессе выздоровления. В этой шкале перед каждым пунктом, описывающим оказанную сотрудником психиатрической службы помощь, содержится вопрос о том, имеет ли данный пункт значение для пациента, и только в том случае, если ответ утвердительный, пациенту предлагается оценить работу специалиста [47]. Таким образом, шкала INSPIRE отражает приоритеты респондента и, в то же время, дает количественную балльную оценку, которая может использоваться для отслеживания изменений с течением времени, либо для сравнения результатов с результатами других респондентов.
Мы взяли на себя смелость попытаться предугадать главную задачу, которая будет актуальна в следующем десятилетии при оценке исходов в сфере психического здоровья. Мы предполагаем, что она будет заключаться в результатах, которые оцениваются самими пользователями психиатрической службы.
Редактура: Алфимов П.В.
Резюме
Оценка исходов терапевтического вмешательства в психиатрической практике является одновременно важной и трудновыполнимой задачей. Цель настоящей статьи заключается в том, чтобы развить тему изучения исходов с помощью предложенной авторами системы принятия решений для клиницистов и исследователей. Наша классификация включает восемь пунктов, обозначенных как решения: «Чей исход лечения будет оцениваться?», «В какой научной фазе происходит оценка?», «Какие параметры результата имеют значение?», «Какой уровень оценки будет использоваться?», «Будут ли подвергаться оценке клинический исход и уровень функционирования, достигнутый в результате реабилитации?», «Чьи перспективы будут рассматриваться?», «Будет ли фокус внимания направлен на проблемы/упущения или сильные стороны?», «Будет ли отдаваться предпочтение инвариантным или индивидуализированным критериям оценки?». В качестве основного подхода к оценке исходов мы предлагаем сфокусироваться на понимании того, что имеет наибольшее значение для пациентов, а также на использовании психометрических инструментов, заполняемых самими пациентами.
Ключевые слова: исследование исходов, критерии оценки, исследование в сфере психического здоровья
Оценка исходов терапевтического вмешательства в психиатрической практике является одновременно важной и сложной задачей. Важность ее объясняется тем, что главная цель психиатрической службы заключается в достижении существенных результатов, а именно в улучшении здоровья вследствие терапевтического вмешательства [1]. Только в том случае, когда интервенция дает существенный результат, можно рассматривать другие важные атрибуты вмешательства, такие как доступность, приемлемость, эффективность и экономическая целесообразность. Сложность упомянутой задачи связана с тем, что выбор характеристик результата, методов и критериев его оценки подразумевает поиск баланса между концептуальным, этическим и клиническим аспектами [2, 3].
Цель настоящей статьи заключается в том, чтобы предложить систему принятия решений, которые приходится принимать лечащим врачам и исследователям при оценке исходов. Наша классификация включает восемь пунктов, по каждому из которых приводятся подробные обоснования. Мы обозначили эти пункты как «решения».
РЕШЕНИЕ 1: ЧЕЙ ИСХОД?
Существует мнение, что достигнутый результат лечения имеет наибольшее значение для пациента. Однако следует учитывать нужды как минимум трех других групп вовлеченных лиц.Первая группа, «неофициальные опекуны» – друзья и члены семьи – зачастую они контактируют с пациентом гораздо более тесным образом, чем медицинские работники, и это имеет важные последствия. Исследование, проведенное в Великобритании, показало, что 4,8 % лиц, осуществляющих уход за пациентом, бросали работу, а 15,5 % брали, в среднем, 12,5 дней отгула в год в связи необходимостью ухаживать за пациентом [4]. Опекуны также предоставляют эмоциональную и практическую поддержку, которую в противном случае должны были бы оказывать сотрудники психиатрической службы – что в отношении больных шизофренией, проживающих в семье, занимает, по приблизительным оценкам, 5,6 часов в день [5]. Неофициальные опекуны имеют свой взгляд на то, что считать существенным результатом для пациента и для них самих [6]. Оценка влияния выполняемой опекунами роли на их психическое и физическое здоровье может быть экономически значимым элементом в оценочной стратегии. Существуют инструменты для оценки состояния «неофициальных» опекунов [7-9].
Вторая группа – медицинский персонал. Благополучие этой группы следует учитывать в оценке результативности вмешательства по двум причинам. Клиническое объяснение основано на имеющихся в настоящий момент веских доказательствах [10] того, что в психиатрической службе существуют «параллельные процессы»: условия работы, в которых оказываются сотрудники, влияет на то, как они взаимодействуют с пользователями. Если, например, медицинская служба призвана пропагандировать надежду и расширение возможностей, то именно это должен чувствовать и персонал на рабочем месте. Экономическое обоснование заключается в том, что предоставление психиатрической помощи стоит дорого, а главным фактором, влияющим на затраты, являются человеческие ресурсы. Работники со слабым моральным духом, высоким уровнем заболеваемости, низкой производительностью труда являются неэффективным объектом капиталовложения [11]. Обе эти причины доказывают целесообразность мониторинга благополучия и эмоционального состояния медицинских работников.
Наконец, представители общественности – они в значительной мере оплачивают работу психиатрической службы во многих странах как напрямую, приобретая медицинскую страховку, так и косвенно, посредством налогов. Таким образом, общественность законно заинтересована в возврате своих инвестиций [12]. Результаты, которые интересны общественности, могут включать уменьшение проявлений антисоциального поведения, такого как агрессивное попрошайничество, или «дикого» поведения, такого как крики в ответ на «голоса».
Далее в статье мы фокусируем внимание на исходах для пациентов.
РЕШЕНИЕ 2: НАУЧНАЯ ФАЗА
Последние разработки, по аналогии с фазами создания фармакологического продукта, учитывают этапы сложных психосоциальных терапевтических вмешательств [13], или, если говорить более общими терминами, фазы континуума трансляционной медицины [14], как показано на рис.1.В соответствии с этой концепцией, исход может отличаться в зависимости от научной фазы исследования. В нулевой фазе (научное открытие) ключевым результатом может быть формулирование этиологического пути или фактора риска для какого-либо расстройства. В первой фазе (начальная фаза исследования с участием людей) ключевыми результатами, скорее всего, будут переносимость нового способа лечения и выявление зависимости ответа от дозы. Во второй фазе (ранняя фаза клинического исследования) важнейшей задачей является оценка эффективности вмешательства – другими словами, выявляются ли первые признаки того, что вмешательство эффективно, и если да, то насколько оно эффективно. В третьей фазе (поздние клинические испытания) ключевой результат формулируется конкретнее – насколько именно эффективно вмешательство у исследуемой популяции с целевой патологией? И наконец, в четвертой фазе (внедрение) требования к результату становятся более практическими, а именно – насколько часто можно ожидать повторения результатов второй и третьей фаз в обычной клинической практике?

РЕШЕНИЕ 3: ДОМЕНЫ ИСХОДА
Домен исхода является отдельным компонентом результата в концептуальном отношении. Системный обзор выявил семь категорий доменов исхода: благополучие, когнитивные процессы/эмоции, поведение, физическое здоровье, межличностный и социальный компоненты, а также самообслуживание [15]. Выбор домена или доменов исхода для оценки последнего – это отдельное решение, и оно должно приниматься до того, как осуществляется выбор методов оценки исхода [16]. Согласно нашему опыту, такое разделение зачастую не соблюдается, и наиболее часто начинают с выбора методов оценки. Объединение выбора домена исхода с выбором методов оценки исхода приводит к трем проблемам: непоследовательность, преуменьшение важности, недобросовестность.При оценке результата конкретного терапевтического вмешательства по-прежнему часто предполагаемый механизм действия и путь от вмешательства к исходу устанавливаются не до конца. И это происходит несмотря на научный консенсус в отношении того, что оценка должна включать определение теоретической основы вмешательства [13]. Отсутствие пригодной для проверки модели свидетельствует о том, что научное обоснование выбора домена исхода отсутствует, следовательно, выбор, вероятно, отражает существующие сегодня клинические предположения о «том, что имеет значение». Недавно наметилось движение от использования данных психиатрической службы (например, число повторных госпитализаций) к клиническим исходам (например, симптоматология), а также, в последнее время, смещение фокуса – к качеству жизни, связанному со здоровьем, как клинической конечной точке при исследовании исходов. Тем не менее, доказательная база для вмешательств, направленных на некоторые важные домены исхода, такие как надежда или расширение возможностей, остается слабой [17]. Точное, научно обоснованное определение выбора домена исхода повысит теоретическую связь между вмешательством и исходом.
Оценивая вмешательства, при которых задействована вся система, такие как модель психиатрической службы, или внедряя методы оценки исходов в повседневную клиническую практику, в первую очередь так же необходимо помнить о доменах исхода. Система психиатрической службы должна отвечать многим целям, включая пользу для пациентов, минимизацию вреда, социальную защиту, финансовую эффективность. Выбор доменов исхода несет в себе отчетливую идею относительного баланса между всеми этими целями и таким образом оказывает влияние на организационную структуру. Это один из путей, которым организация транслирует свои приоритеты, или, иными словами, свое главную миссию.
И, наконец, точное определение выбора домена исхода сужает границы суждений, в пределах которых об успехе несправедливо судят по аспектам жизни пациента, которые находятся вне сферы влияния психиатрической службы. Хорошо известны социальные детерминанты психического здоровья и нездоровья, такие как бедность и неравенство [18], и так как служба в целом не может влиять на широкий диапазон социальных детерминант, средства оценки качества жизни, связанного со здоровьем, могут быть недостаточно чувствительными. Альтернативный подход заключается в определении более «близких» службе доменов исхода, таких как симптоматология или поддержка при выздоровлении.
РЕШЕНИЕ 4: УРОВЕНЬ ОЦЕНКИ
Важно внести ясность по поводу уровня оценки, начиная с индивидуального, интрапсихического уровня (например, симптомы), межличностного уровня, уровня ближайшего окружения (например, опекуны, социальные связи), и заканчивая более обширным уровнем социальной среды (например, стигма). Например, говоря о вмешательствах, направленных на борьбу со стигмой и дискриминацией, связанной с психическими заболеваниями, можно оценивать результаты национальных программ, таких как английская кампания «Время меняться» (Time to Change), по результатам опросов всего населения [20] или отдельных субпопуляций (например, журналистов) [21], или по результатам оценки исхода самими пользователями психиатрической службы [22] – все это можно воспринимать как надежные и дополняющие друг друга способы оценки исхода.РЕШЕНИЕ 5: КЛИНИЧЕСКИЙ ИЛИ ФУНКЦИОАНАЛЬНЫЙ ИСХОД
Во всем мире оценка исхода по-прежнему сфокусирована в первую очередь на традиционных клинических характеристиках, таких как симптоматология, социальная дезадаптация, обращение за медицинской помощью (например, число госпитализаций). Четыре наиболее широко используемых шкалы оценивают социальную дезадаптацию («Health of the Nation Outcome Scale», HONOS [23]), симптомы («Clinical Outcomes in Routine Evaluation – Outcome Measure», CORE-OM [24]; «Outcome Questionnaire-45», OQ-45 [25]), и потребности (Camberwell Assessment of Need, CAN [26]). Перечисленные опросники обязательны к использованию в национальных или региональных масштабах в Австралии [27], Канаде [28], Нидерландах [30] и Новой Зеландии [1], и имеют общую черту – все они оценивают исход с клинической точки зрения.Новая тенденция, имеющая международный масштаб, заключается в том, что работа психиатрической службы должна быть ориентирована на феномен «recovery» (функциональное выздоровление) [31]. «Recovery» определяется как «глубоко индивидуальный, уникальный процесс изменения жизненной позиции, ценностей, чувств, целей, навыков и/или ролей», а также «способность жить жизнью, которая приносит удовлетворение, надежду и пользу даже при наличии ограничений, накладываемых болезнью» [33]. Появляется международный передовой опыт [33] и становится ясно, что для переориентации на «recovery» необходимы организационные изменения [34]. Характеристики этих изменений включают усиление акцента на первоочередной биомедицинской этической задаче содействия самостоятельности [35], а также на выборе пациента, на изменениях в трудовом коллективе [36], и, что наиболее важно, на различных целях психиатрической службы. Задача была окончательно сформулирована Repper и Perkins [37]: «Традиционные критерии успеха – облегчение симптомов и выписка из стационара – замещаются вопросами о том, способен ли человек делать вещи, которые дают жизни смысл и цель, независимо от того, сохраняются ли проявления болезни, и продолжает ли он нуждаться в помощи и поддержке». Трудность заключается в том, чтобы проводить оценку «recovery» как исхода таким способом, который подлежит систематизации и, в то же время, наделен смыслом.
Каким образом этого можно достичь? Систематический анализ концепции recovery выявил пять ключевых процессов: включенность (социальная включенность, интеграция в общество), надежда и оптимизм, развитие положительной идентичности, наполненность жизни смыслом, а также укрепление независимости – так называемая «CHIME Framework» [38]. Если целью работы психиатрической службы является «recovery» пациента, то перечисленные исходы подходят в качестве целевых доменов. Становятся доступны новые методы оценки [39].
Один из вариантов заключается в том, что оценка исхода должна быть направлена на важные социальные роли, которые укрепляют социальную идентичность, а также на индивидуальные цели, которые помогают формироваться личной идентичности [40].
К важным социальным ролям относятся следующие: сотрудник, партнер, член семьи, друг, гражданин, свободная личность и т. д. Их ценность относительно постоянна – большинство людей (но, конечно, не все) хотят иметь работу, отношения, контакт со своей семьей, близкими друзьями, возможность пользоваться гражданскими правами, такими как голосование, не хотят находиться в больнице или тюрьме. Способы оценки, как правило, носят количественный и дихотомический характер (или, как минимум, это одинарные шкалы: безработный – волонтерство – частичная занятость – полная занятость), поэтому их легко обрабатывать, при этом смысл теряется незначительно. Главным преимуществом такого способа оценки исходов является то, что он основывается на привычных социальных ценностях и, следовательно, помогает избежать связанных с болезнью заниженных ожиданий как со стороны медицинских сотрудников, пытающихся быть реалистами, так и со стороны пациентов, поверивших в стигматизирующее представление о том, чего они вправе ожидать от жизни [41]. В связи с тем, что наиболее ценные социальные роли реализуются вне системы психиатрической службы, они направляют действия последней в сторону повышения степени участия и интеграции индивида в его социальное окружение, и не способствуют поддержанию взглядов на личность, вырывающих ее из контекста социума и привязывающих к контексту психиатрической службы. Главным недостатком метода является отсутствие гибкости: некоторые люди комфортно чувствуют себя в жизни без друзей, партнера или работы.
Персональные цели разнятся у всех людей. Ни в какой стандартизированной шкале не может быть такого пункта, как «поплавать с дельфинами», или любой другой уникальной цели, которые ставят себе и достигают люди на своем пути к функциональному выздоровлению. Любую попытку втиснуть личность в заготовленные пункты можно подвергнуть справедливой критике. Но это, безусловно, не значит, что личные цели не должны учитываться при оценке исхода – они остаются центральным звеном, несмотря на то, что сложно судить о достижении индивидуальных целей. Как заметил McNamara [42]: «задача заключается в том, чтобы сделать важное измеримым, а неизмеримое — важным». Итак, стратегия оценки исходов может измерять две вещи. Во-первых, объективные показатели качества жизни, такие как жилищные условия, дружба, безопасность, трудоустройство, близкие отношения. Во-вторых, движение к достижению личных целей.
РЕШЕНИЕ 6: ЧЬЕ ВИДЕНИЕ?
Предполагается, что для пациента главным является исход заболевания. Однако остается вопрос, чья точка зрения учитывается. Ранее для оценки исхода использовались, главным образом, две точки зрения.Первая и, на наш взгляд, центральная – это точка зрения пациента. В отношении шкал, заполняемых пациентами, появляется разделение между оценкой опыта пользования услугами системы психиатрической помощи (шкалы оценки обслуживания для пациентов — PREMs, patient rated experience measures) и оценкой непосредственно улучшения состояния здоровья (шкалы оценки исхода для пациентов — PROMs, patient rated outcome measures), в особенности, заполняемые самими пациентами (patient-generated PROMs, PGPROMs) [43]. Существует целый ряд шкал, созданных для оценки клинического исхода и выздоровления [44-47]. Разработка шкал для оценки обслуживания находится на начальном этапе и фокусируется, в первую очередь, на удовлетворенности пациентов и впечатлении от полученной помощи. Главным недостатком шкал PREM является то, что они, возможно, обращают мало внимания на «жизнь вне болезни». Люди, длительное время взаимодействующие с психиатрической службой, могут жить в «виртуальном мире», где в ключевые аспекты идентичности (социальные связи, самоощущение, бытовые условия и т. д.) внесена поправка на наличие психического заболевания [48]. Результаты заполнения шкал PREM, оценивающих степень удовлетворенности, носят «нормативный» характер, так как на них влияет окружение респондента, поэтому люди, пользующиеся психиатрической помощью, могут давать положительную оценку из-за наличия у них нетипичного окружения. Возможность получить позитивную оценку из-за заниженных ожиданий является слабой стороной шкал PREM, поэтому психиатрическая служба должна определять свои успехи, используя, насколько возможно, инструменты, оценивающие исход, а не впечатление от обращения за помощью.
Вторая и, вероятно, традиционная для психиатрической службы — это точка зрения врача [49-51]. Оценочные шкалы, заполняемые персоналом, существуют для большинства доменов исхода. Эта точка зрения получила название «объективной» оценки, а оценка, данная пациентом – «субъективной». Однако, оценка персонала также подвержена ошибкам вследствие, например, наличия профессионального образования [52]. Некоторые исследования выявили, что более надежна оценка пациента, а не персонала [53]. Правда заключается в том, что видение и пациентов, и врачей подвержено влиянию целого ряда факторов, но мнение обеих сторон является источником ценной и взаимодополняющей информации. В основе относительного баланса между этими двумя позициями должны лежать научный, этический, профессиональный и практический аспекты.
Далее мы говорим об оценке исхода с точки зрения пациента.
РЕШЕНИЕ 7: ДЕФИЦИТАРНОСТЬ ИЛИ СИЛЬНЫЕ СТОРОНЫ
Всемирная организация здравоохранения (ВОЗ) определяет здоровье как «состояние полного физического, психического и социального благополучия, а не только отсутствие болезни или недостатка» [54]. Однако создание системы, ориентированной на здоровье, а не на болезнь, оказалось на самом деле намного более сложным, чем предполагает своей ясностью приведенное определение. Говоря об исходе, существенная часть шкал, используемых в исследованиях и на практике, сфокусирована на психическом заболевании – они оценивают улучшение в нежелательном опыте, например, симптомы или когнитивный дефицит, снижение числа факторов риска, таких как стресс, или достижение определенного уровня функционирования. Очень немногие оценивают психическое здоровье, например, использование своих сильных качеств [55], развитие защитных механизмов, таких как навык восстанавливать работоспособность, или достижение благополучия [56].Существует мнение, что психическое здоровье является «очерченным», гомогенным конструктом. В труде под названием «Полная модель состояний психического здоровья»1 утверждается, что психическое здоровье и болезнь – это спектры, которые можно противопоставить друг другу [57]. Среди людей с психическим заболеванием есть те, кто «испытывает трудности» (нездоровье), кто находится в промежуточном состоянии умеренного нездоровья, и те, кто «борется с трудностями» и движется в сторону «преуспевания» (высокий уровень здоровья, низкий уровень нездоровья). Эпидемиологические исследования, проведенные среди взрослых (n=3 032) [57] и подростков (n=1 234) [58], подтверждают мнение, что психическое здоровье и болезнь одновременно сосуществуют среди населения.
Альтернативное мнение заключается в том, что психическое здоровье можно лучше понять, если представить единый спектр состояний, на одном конце которого находится болезнь, на другом она отсутствует. На основании этого подхода были разработаны такие шкалы, как Шкала субъективного счастья (Subjective Happiness Scale) [59], которая включает, например, пункт «По сравнению с большинством ровесников я считаю себя…», и оценивается по системе шкалы Лайкерта от 1 (наименее счастлив) до 7 (наиболее счастлив). Некоторые шкалы, оценивающие благополучие, состоят только из позитивно сформулированных утверждений, что согласуется с обоими подходами к пониманию психического здоровья. Примером может послужить «Индекс личного благополучия ВОЗ» (WHO-5 Well-Being Index): например, «Я чувствовал себя бодро и радостно» [60], а также «Шкала психического благополучия Уорвика-Эдинбурга» (Warwick-Edinburgh Mental Well-Being Scale, WEMWBS): например, «Я чувствовал себя полезным» [61].
Vaillant выделяет шесть моделей психического здоровья [62]. Первая модель – «выше среднего» – описывает превосходное функционирование в широком диапазоне занятий, как будто жизнь никогда не выходит из-под контроля. Цель второй модели, позитивной психологии, подразумевает вмешательство с целью максимального развития положительных качеств, таких как личная эффективность. Недавний системный обзор выявил индикаторы благополучия при психотических расстройствах [63], которые сейчас используются с целью формирования новой базы для интервенций, основанных на принципах позитивной психологии [64]. Третья модель – зрелость, которая проявляется в овладении развивающими навыками для достижения самоидентичности, близости, генеративности, целостности [65]. Четвертая модель – эмоциональный или социальный интеллект, то есть способность понимать эмоции других людей. Субъективное благополучие или, иначе, опыт переживания здорового психического состояния – это пятая модель. И последняя модель – это психологическая устойчивость, связанная с резервом адаптивных способностей и приспособительных механизмов.
РЕШЕНИЕ 8: ИНВАРИАНТНОСТЬ ИЛИ ИНДИВИДУАЛЬНОСТЬ
Использование стандартизированных шкал, психометрические критерии которых признаны валидными, является обычной практикой при оценке исходов. В последнее время внимание к этому вопросу расширило привычный фокус, в котором ранее находились надежность и валидность, включив в него также целесообразность и практическую значимость [66]. Однако стандартизированным шкалам присуща такая черта как инвариантность – в случае с каждым пациентом оценивается один и тот же домен исхода. Преимущество данного подхода заключается в том, что он позволяет констатировать влияние интервенций или помощи на конкретный домен исхода, например, симптоматологию. Однако становится явным важный недостаток, который заключается в том, что домен исхода может быть или не быть важным для пациента.Из отчетов пользователей мы узнаем о том, что выздоровление – это очень индивидуальный процесс, отличающийся у разных людей [67]. Наряду с симптоматическим или функциональным улучшением, стимулирующим моментом к началу работы над самоидентичностью в процессе «recovery» может стать формирование комфортных взаимоотношений с сотрудником психослужбы, который отнесся к ним, как к личностям, а не как к пациентам [68]. Таким моментом может также быть изменение, не имеющее отношения к клиническим проявлениям болезни, например, духовный рост [69]. Эти различия подчеркивают необходимость соблюдения осторожности в отношении восприятия улучшения в каждом отдельном домене, как абсолютно важного, а также в отношении проблемы оценки исхода, которая заключается в том, чтобы увидеть важное для конкретного индивида при использовании стандартизированных методов анализа.
Существует технология, которая может использоваться для персонализации результатов оценки – это Шкала достижения цели (Goal attainment scaling, GAS) [70]. Суть данного метода в том, что пациенты заранее определяют важную для них цель и соответствующие индикаторы прогресса, обычно используя 5-балльную шкалу, затем эти индикаторы используются для определения прогресса при оценке исхода, после чего результаты стандартизируются с целью последующего анализа. Шкалы GAS применялись для выявления и последующей оценки исходов в рандомизированных контролируемых исследованиях, преимущественно в области реабилитационной медицины [71], а также с участием лиц пожилого возраста [72]. Два систематических обзора исследовали применение шкал GAS. В отношении фармацевтической практики было сделано заключение о том, что шкалы GAS обладают высокой надежностью, переменной валидностью, очень высокой чувствительностью, и являются удобным инструментом для оценки эффективности [73]. В отношении физической реабилитации GAS характеризуются как хороший оценочный инструмент, однако надежность и чувствительность нуждаются в дальнейшем исследовании [74]. Существуют сомнения в отношении отзывчивости на незначительные изменения, чувствительности, надежности, согласованности заключений различных респондентов, валидности (содержание и концепция), нелинейности шкалирования и отсутствия одномерности (унидименсиональности) [75]. Например, оценка прогресса пациента его лечащим врачом и независимым экспертом существенно отличаются [76]. В дополнение к перечисленным выше проблемам, мы хотели бы сказать о том, что лекарственная нагрузка может быть существенной, а также о том, что интерпретация результатов заполнения шкал GAS [77] не является интуитивно понятной.
Новый метод, призванный решить некоторые из указанных проблем, получил название список Личных главных исходов (Personal Primary Outcome, PPO). Он был разработан для использования в рандомизированных контролируемых и других исследованиях и объединяет в себе несколько доменов исхода, каждый из которых (скрыто) связан с соответствующим стандартизированным оценочным инструментом. Изначально пациент выбирает домен исхода, который наиболее близок его цели обращения в психиатрическую службу, затем заполняет соответствующий опросник. При повторном визите пациенту вновь предлагается заполнить тот же опросник. В настоящее время проводится оценка описанного метода для использования в клинических испытаниях [78].
Второй метод заключается в разработке стандартизированного оценочного инструмента, из которого выбираются отдельные пункты в соответствии с приоритетами пациента. Примером может служить шкала INSPIRE (ее можно загрузить с сайта www.researchintorecovery.com/inspire), которая оценивает поддержку, оказываемую в процессе выздоровления. В этой шкале перед каждым пунктом, описывающим оказанную сотрудником психиатрической службы помощь, содержится вопрос о том, имеет ли данный пункт значение для пациента, и только в том случае, если ответ утвердительный, пациенту предлагается оценить работу специалиста [47]. Таким образом, шкала INSPIRE отражает приоритеты респондента и, в то же время, дает количественную балльную оценку, которая может использоваться для отслеживания изменений с течением времени, либо для сравнения результатов с результатами других респондентов.
ЗАКЛЮЧЕНИЕ: КАКИЕ ИСХОДЫ ДЕЙСТВИТЕЛЬНО ВАЖНЫ ДЛЯ ПОЛЬЗОВАТЕЛЕЙ?
Возможно, наиболее важным изменением за последнее десятилетие стало понимание того, что при выборе исходов для оценки результатов и в процессе оценки главной является точка зрения пациента (пользователя психиатрической службы). Мы знаем, например, что качество жизни не связано тесно с нуждами пользователей – в соответствии с оценкой сотрудников психиатрической службы, но тесно связано с неудовлетворенными нуждами – в соответствии с оценкой самих пользователей [79, 80]. Появляются публикации, описывающие взгляд пользователей на оценочные инструменты [44, 81]. Разработка новых инструментов оценки [82] имеет огромное значение. Новые инструменты, такие как «Recovery Star» [83], можно независимо оценить и внедрить в клиническую практику [85]. В том, чтобы фокусировать внимание на исходах, выбранных пользователями, существует еще одно преимущество: этот метод помогает обойти проблему, которая наметилась в службе в последнее время – а именно, как побудить персонал делать частые, полные и достоверные оценки исхода на постоянной основе в долгосрочной перспективе.Мы взяли на себя смелость попытаться предугадать главную задачу, которая будет актуальна в следующем десятилетии при оценке исходов в сфере психического здоровья. Мы предполагаем, что она будет заключаться в результатах, которые оцениваются самими пользователями психиатрической службы.
Благодарности
Авторам была оказана поддержка следующими учреждениями: Центр биомедицинских исследований в сфере психического здоровья Национального института исследований в сфере охраны здоровья (NIHR), Южный Лондон; Фонд госпиталя Модсли Национальной системы здравоохранения Соединенного Королевства; Королевский колледж, Лондон. Точка зрения авторов может не совпадать с точкой зрения Национальной системы здравоохранения Соединенного Королевства, Национального института исследований в сфере охраны здоровья или Департамента здравоохранения. Оба автора внесли равноценный вклад в данную работу.Список исп. литературыСкрыть список1. Trauer T. Outcome measurement in mental health: theory and practice. Cambridge: Cambridge University Press, 2010.
2. Thornicroft G, Tansella M. Mental health outcome measures, 3rd ed. London: Royal College of Psychiatrists, 2010.
3. Thornicroft G, Becker T, Knapp M et al. International outcomes in mental health. Quality of life, needs, service satisfaction, costs and impact on carers. London: Gaskell, 2006.
4. Mangalore R, Knapp M. Cost of schizophrenia in England. J Ment Health Policy 2007;10:23-41.
5. Andrews A, Knapp M, McCrone P et al. Effective interventions in schizophrenia: the economic case. A report prepared for the Schizophrenia Commission. London: Rethink Mental Illness, 2012.
6. Wallcraft J, Amering M, Freidin J et al. Partnerships for better mental health worldwide: WPA recommendations on best practices in working with service users and family carers. World Psychiatry 2011;10:229-36.
7. Harvey K, Catty J, Langman A et al. A review of instruments developed to measure outcomes for carers of people with mental health problems. Acta Psychiatr Scand 2008;117:164-76.
8. Vella S-L, Pai N. The measurement of burden of care in serious mental illness: a qualitative review. Aust N Z J Psychiatry 2013; 47:222-34.
9. Dare A, Hardy J, Burgess P et al. Carer outcome measurement in mental health services: scoping the field. Brisbane: Australian Mental Health Outcomes and Classification Network, 2008.
10. Maben J, Peccei R, Adams M et al. Exploring the relationship between patients’ experiences of care and the influence of staff motivation, affect and wellbeing. Final report. Southampton: NIHR Service Delivery and Organization Programme, 2012.
11. Kakuma R, Minas H, van Ginneken N et al. Human resources for mental health care: current situation and strategies for action. Lancet 2011;378:1654-63.
12. Saxena S, Thornicroft G, Knapp M et al. Resources for mental health: scarcity, inequity, and inefficiency. Lancet 2007; 370:87889.
13. Campbell NC, Murray E, Darbyshire J et al. Designing and evaluating complex interventions to improve health care. BMJ 2007; 334:455-9.
14. Thornicroft G, Lempp H, Tansella M. The place of implementation science in the translational medicine continuum. Psychol Med 2011;41:2015-21.
15. Slade M. What outcomes to measure in routine mental health services, and how to assess them: a systematic review. Aust N Z J Psychiatry 2002;36:743-53.
16. Slade M. Routine outcome assessment in mental health services. Psychol Med 2002;32:1339-43.
17. Slade M, Leamy M, Bird V et al. Mental health services and recovery. In: Thornicroft G, Ruggeri M, Goldberg D (eds). Improving mental health care: the global challenge. Chichester: Wiley, 2013:40-56.
18. Tew J, Ramon S, Slade M et al. Social factors and recovery from mental health difficulties: a review of the evidence. Br J Soc Work 2012;42:443-60.
19. Henderson C, Thornicroft G. Stigma and discrimination in mental illness: Time to Change. Lancet 2009;373:1928-30.
20. Evans-Lacko S, Malcolm E, West K et al. Influence of Time to Change’s social marketing interventions on stigma in England 2009–2011. Br J Psychiatry 2013;202 (Suppl. 55):s77-88.
21. Thornicroft A, Goulden R, Shefer G et al. Newspaper coverage of mental illness in England 2008–2011. Br J Psychiatry 2013; 202(Suppl. 55):s64-9.
22. Corker E, Hamilton S, Henderson C et al. Experiences of discrimination among people using mental health services in England 2008–2011. Br J Psychiatry 2013;202(Suppl. 55):s58-63.
23. Wing JK, Beevor AS, Curtis RH et al. Health of the Nation Outcome Scales (HoNOS). Research and development. Br J Psychiatry 1998;172:11-8.
24. Evans C, Mellor-Clark J, Margison F et al. CORE: Clinical Outcomes in Routine Evaluation. J Ment Health 2000;9:247-55.
25. Lambert MJ, Burlingame GM, Umphress V et al. The reliability and validity of the Outcome Questionnaire. Clin Psychol Psychother 1996;3:249-58.
26. Phelan M, Slade M, Thornicroft G et al. The Camberwell Assessment of Need: the validity and reliability of an instrument to assess the needs of people with severe mental illness. Br J Psychiatry 1995;167:589-95.
27. Australian Mental Health Outcomes Classification Network. Adult national outcomes & casemix collection standard reports, 1st ed, Version 1.1. Brisbane: Australian Mental Health Outcomes Classification Network, 2005.
28. Slade M. An evidence-based approach to routine outcome assessment. Adv Psychiatr Treat 2012;18:180-2.
29. HM Government. No health without mental health. Delivering better mental health outcomes for people of all ages. London: Department of Health, 2011.
30. Drukker M, Bak M, Campo JA et al. The cumulative needs for care monitor: a unique monitoring system in the south of the Netherlands. Soc Psychiatry Psychiatr Epidemiol 2010;45:47585.
31. Slade M, Amering M, Farkas M et al. Uses and abuses of recovery: Implementing recovery-oriented practices in mental health systems. World Psychiatry 2014;13:12-20.
32. Anthony WA. Recovery from mental illness: the guiding vision of the mental health system in the 1990s. Psychosoc Rehabil J 1993; 16:11-23.
33. Le Boutillier C, Leamy M, Bird VJ et al. What does recovery mean in practice? A qualitative analysis of international recovery-oriented practice guidance. Psychiatr Serv 2011;62: 1470-6.
34. Farkas M, Gagne C, Anthony W et al. Implementing recovery oriented evidence based programs: identifying the critical dimensions. Community Ment Health J 2005;41:141-58.
35. Beauchamp T, Childress J. Principles of biomedical ethics. Oxford: Oxford University Press, 2001.
36. Shepherd G, Boardman J, Burns M. Implementing recovery. A methodology for organisation change. London: Sainsbury Centre for Mental Health, 2010.
37. Perkins R, Repper J. Social inclusion and recovery. London: Bailliere Tindall, 2003.
38. Leamy M, Bird V, Le Boutillier C et al. Conceptual framework for personal recovery in mental health: systematic review and narrative synthesis. Br J Psychiatry 2011;199:445-52.
39. Bellack A, Drapalski A. Issues and developments on the consumer recovery construct. World Psychiatry 2012;11:156-60.
40. Slade M. Measuring recovery in mental health services. Isr J Psychiatry Relat Sci 2010;47:206-12.
41. Lasalvia A, Zoppei S, Van Bortel T et al. Global pattern of experienced and anticipated discrimination reported by people with major depressive disorder: a cross-sectional survey. Lancet 2013; 381:55-62.
42. Slade M, Priebe S. Choosing methods in mental health research. Hove: Routledge, 2006.
43. Trujols J, Portella MJ, Iraurgi I et al. Patient-reported outcome measures: are they patient-generated, patient-centred or patientvalued? J Ment Health 2013;22:555-62.
44. Law H, Morrison A, Byrne R et al. Recovery from psychosis: a user informed review of self-report instruments for measuring recovery. J Ment Health 2012;21:193-208.
45. Burgess P, Pirkis J, Coombs T et al. Assessing the value of existing recovery measures for routine use in Australian mental health services. Aust N Z J Psychiatry 2011;45:267-80.
46. Shanks V, Williams J, Leamy M et al. Measures of personal recovery: a systematic review. Psychiatr Serv 2013;64:974-80.
47. Williams J, Leamy M, Bird V et al. Measures of the recovery orientation of mental health services: systematic review. Soc Psychiatry Psychiatr Epidemiol 2012;47:1827-35.
48. Priebe S, Turner T. Reinstitutionalisation in mental health care. BMJ 2003;326:175-6.
49. Johnson D. A compendium of psychosocial measures. New York: Springer, 2010.
50. National Institute for Mental Health in England. Outcomes compendium. Birmingham: National Institute for Mental Health in England, 2008.
51. Rush AJ, First M, Blacker D. Handbook of psychiatric measures, 2nd ed. Washington: American Psychiatric Press Inc, 2007.
52. Slade M. Assessing the needs of the severely mentally ill: cultural and professional differences. Int J Soc Psychiatry 1996;42:1-9.
53. Slade M, Leese M, Taylor R et al. The association between needs and quality of life in an epidemiologically representative sample of people with psychosis. Acta Psychiatr Scand 1999;100:149-57.
54. World Health Organization. Promoting mental health. Concepts, emerging evidence, practice. Geneva: World Health Organization, 2004.
55. Bird V, Le Boutillier C, Leamy M et al. Assessing the strengths of mental health service users – systematic review. Psychol Assess 2012;24:1024-33.
56. Slade M. Mental illness and well-being: the central importance of positive psychology and recovery approaches. BMC Health Serv Res 2010;10:26.
57. Keyes CLM. Mental illness and/or mental health? Investigating axioms of the complete state model of health. J Consult Clin Psychol 2005;73:539-48.
58. Keyes CLM. Mental health in adolescence: is America’s youth flourishing? Am J Orthopsychiatry 2006;76:395-402.
59. Lyubomirsky S, Lepper HS. A measure of subjective happiness: preliminary reliability and construct validation. Social Indicators Res 1999;46:137-55.
60. Bech P, Olsen RL, Kjoller M et al. Measuring well-being rather than the absence of distress symptoms: a comparison of the SF-36 Mental Health subscale and the WHO-Five Well-Being Scale. Int J Methods Psychiatr Res 2003;12:85-91.
61. Tennant R, Hiller L, Fishwick R et al. The Warwick-Edinburgh Mental Well-being Scale (WEMWBS): development and UK validation. Health Qual Life Outcomes 2007;5:63.
62. Vaillant GE. Positive mental health: is there a cross-cultural definition? World Psychiatry 2012;11:93-9.
63. Schrank B, Bird V, Tylee A et al. Conceptualising and measuring the well-being of people with psychosis: systematic review and narrative synthesis. Soc Sci Med 2013;92:9-21.
64. Schrank B, Riches S, Bird V et al. A conceptual framework for improving well-being in people with a diagnosis of psychosis. Epidemiol Psychiatr Sci (in press).
65. Erikson E. Identity: youth and crisis. New York: Norton, 1968.
66. Slade M, Thornicroft G, Glover G. The feasibility of routine outcome measures in mental health. Soc Psychiatry Psychiatr Epidemiol 1999;34:243-9.
67. Leamy M, Bird V, Le Boutillier C et al. A conceptual framework for personal recovery in mental health: systematic review and narrative synthesis. Br J Psychiatry 2011;199:445-52.
68. Topor A, Borg M, Mezzina R et al. Others: the role of family, friends, and professionals in the recovery process. Am J Psychiatr Rehabil 2006;9:17-37.
69. Pargament KI, Lomax JW. Understanding and addressing religion among people with mental illness. World Psychiatry 2013;12:26-32.
70. Kiresuk TJ, Smith A, Cardillo JE. Goal attainment scaling: applications, theory and measurement. Hillsdale: Lawrence Erlbaum, 1994.
71. Turner-Stokes L, Baguley IJ, De Graaff S et al. Goal attainment scaling in the evaluation of treatment of upper limb spasticity with botulinum toxin: a secondary analysis from a double-blind placebo-controlled randomized clinical trial. J Rehabil Med 2010; 42:81-9.
72. Rockwood K, Fay S, Jarrett P et al. Effect of galantamine on verbal repetition in AD: a secondary analysis of the VISTA trial. Neurology 2007;68:1116-21.
73. Vu M, Law A. Goal-attainment scaling: a review and applications to pharmacy practice. Res Social Adm Pharm 2012;8:102-21.
74. Hurn J, Kneebone I, Cropley M. Goal setting as an outcome measure: a systematic review. Clin Rehabil 2006;20:756-72.
75. Steenbeek D. Goal attainment scaling in paediatric rehabilitation practice. PhD thesis, 2010.
76. Thamar J, Bovend’Eerdt T, Dawes H et al. Agreement between two different scoring procedures for goal attainment scaling is low. J Rehabil Med 2011;43:46-9.
77. Rockwood K, Howlett S, Stadnyk K et al. Responsiveness of goal attainment scaling in a randomized controlled trial of comprehensive geriatric assessment. J Clin Epidemiol 2003;56:736-43.
78. Slade M, Bird V, Le Boutillier C et al. REFOCUS Trial: protocol for a cluster randomised controlled trial of a pro-recovery intervention within community based mental health teams. BMC Psychiatry 2011;11:185.
79. Slade M, Leese M, Cahill S et al. Patient-rated mental health needs and quality of life improvement. Br J Psychiatry 2005;187: 256-61.
80. Slade M, Leese M, Ruggeri M et al. Does meeting needs improve quality of life? Psychother Psychosom 2004;73:183-9.
81. Crawford MJ, Robotham D, Thana L et al. Selecting outcome measures in mental health: the views of service users. J Ment Health 2011;20:336-46.
82. Evans J, Rose D, Flach C et al. VOICE: developing a new measure of service users’ perceptions of inpatient care, using a participatory methodology. J Ment Health 2012;21:57-71.
83. McKeith J, Burns S, Onyemaechi I et al. The Recovery Star: user guide, 2nd ed. London: Mental Health Providers Forum, 2010.
84. Killaspy H, White S, Taylor TL et al. Psychometric properties of the Mental Health Recovery Star. Br J Psychiatry 2012;201:65-70.
85. Dickens G, Weleminsky J, Onifade Y et al. Recovery star: validating user recovery. The Psychiatrist 2012;36:45-50.

