Ведущие эксперты представили самые последние новости с мировых конгрессов в области кардиологии, в частности с Конгресса Европейского общества кардиологов (ESC), который прошел в августе 2022 г. в Барселоне.
Вступление
Академик Ю.Н. Беленков
-
Сегодня кардиологи, как и врачи всех специальностей, должны иметь доступ к информации о новейших, самых последних достижениях как в диагностике, так и в лечении, тем более что в настоящее время происходят очень интересные изменения с точки зрения терапии и показаний к лечению целого ряда заболеваний.
ЧАСТЬ 1. Вызовы в лечении АГ – 2022
Цели лечения АГ – 2022: целесообразность и достижимость – профессор Я.А. Орлова
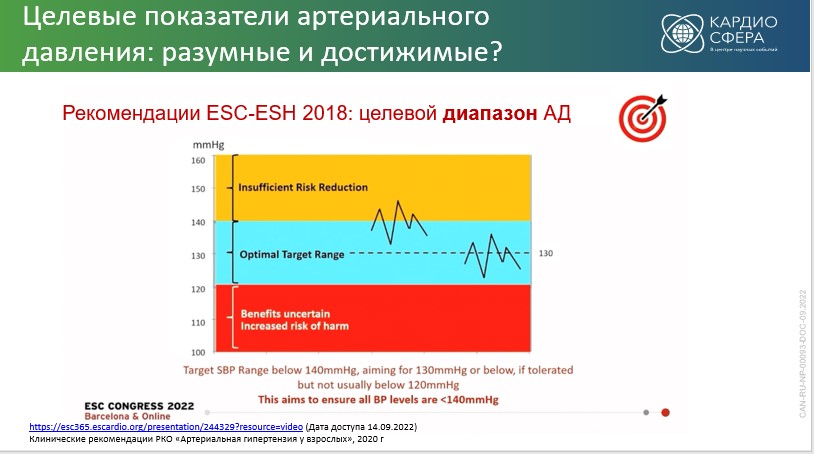
- Целевой диапазон артериального давления (АД). В ряде мировых рекомендаций целевые уровни АД различаются значительно: в канадских – уровень систолического АД менее 120 мм рт. ст., в американских – менее 130 мм рт. ст., в российских и европейских – менее 140 мм рт. ст. или при переносимости ниже 130 мм рт. ст. Впервые в европейских рекомендациях установлен не целевой уровень, а целевой диапазон АД [1]: оптимальным является уровень систолического АД от 120 до 140 мм рт. ст. и при переносимости 120–130 мм рт. ст. Это в настоящее время строго соответствует российским рекомендациям, утвержденным Министерством здравоохранения РФ в 2020 г. [2].
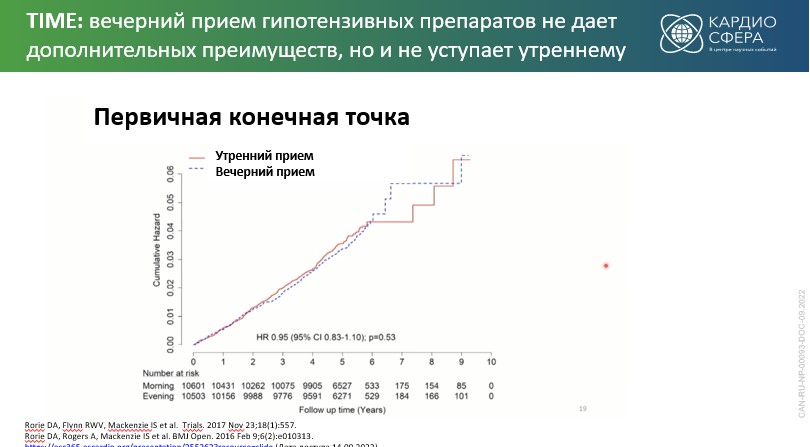
- Циркадные ритмы имеют большое значение [3]. Результаты нового исследования TIME показали, что при приеме антигипертензивных препаратов (АГП) на ночь утреннее АД ниже, а при утреннем приеме – вечернее АД ниже, но по первичным конечным точкам (инфаркт, инсульт и ССС) никаких достоверных различий между утренним и вечерним приемом не было. В то же время было показано, что приверженность при утреннем приеме к концу исследования была выше в 3 раза [4–6]!!!

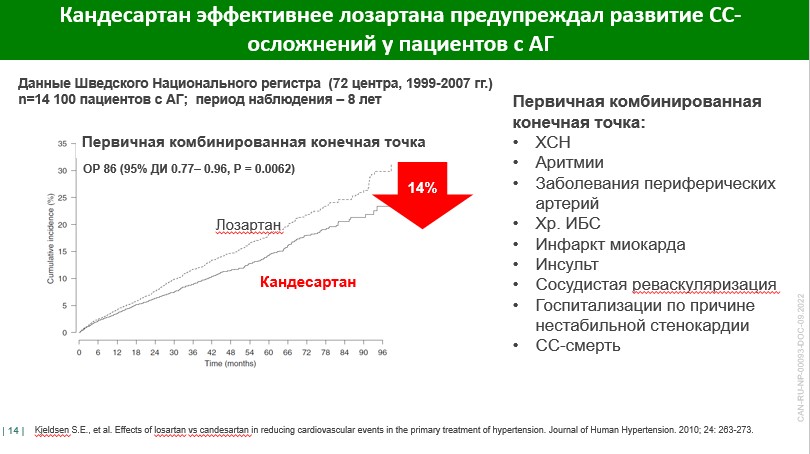
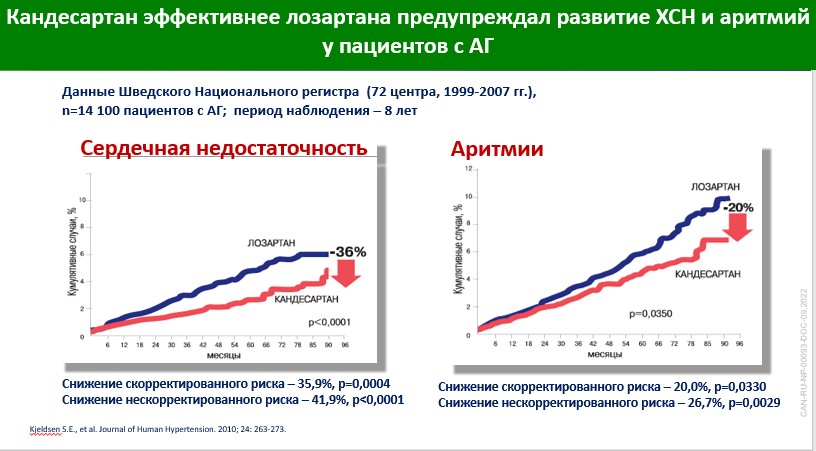
- АГП можно принимать и в утренние, и вечерние часы, поскольку сегодня доступно много препаратов с длительным периодом полувыведения, длительным периодом связывания с рецепторами и как результат – с длительным периодом действия. Так, кандесартан, по данным клиническим исследований, может конролировать АД более 30 ч, а при пропуске дозы приемлемый уровень АД может поддерживаться до 48 ч. Кроме того, при переводе с препарата более короткого действия (например, лозартана) на кандесартан имело место более выраженное снижение АД [7]. В больших регистрах было показано, что кандесартан не только более эффективно снижал АД, чем лозартан, но и эффективнее лозартана предупреждал развитие сердечно-сосудистых (СС) осложнений у пациентов с артериальной гипертензией (АГ) [8].
- SECURE: Стратегия полипилюли во вторичной профилактике. В исследовании Secure (2500 пациентов) продемонстрировано достоверное снижение риска первичной конечной точки (ССС, инсульт, инфаркт, реваскуляризация) на 24% при применении стратегии полипилюли (polypill), включающей ацетилсалициловую кислоту 100 мг, статин (аторвастатин 20/40 мг) и ингибиторы ангиотензинпревращающего фермента – ИАПФ (рамиприл 2,5/5/10 мг), во вторичной профилактике [9].
АГ при физических нагрузках: лечить или не лечить – профессор М.Г. Глезер
- У здоровых людей в ответ на нагрузку систолическое АД повышается, но при этом практически не меняется диастолическое АД. Повышение диастолического АД свидетельствует о наличии, например, атеросклероза сосудов.
- Чрезмерным повышением на нагрузку считают повышение систолического АД: более 210 мм рт. ст. – у мужчин и более 190 мм рт. ст. – у женщин; а диастолического АД – более 110 мм рт. ст. [10].
- В исследовании S. Jones и соавт. 2022 г. был изучен эффект различных классов АГП на нагрузочные цифры АД. Показано, что на ИАПФ нагрузочная гипертония снижается незначительно, сартаны дают снижение и систолического, и диастолического АД, антагонисты кальция хорошо снижают систолическое АД. Наиболее эффективны в снижении систолического АД бета-адреноблокаторы [11].
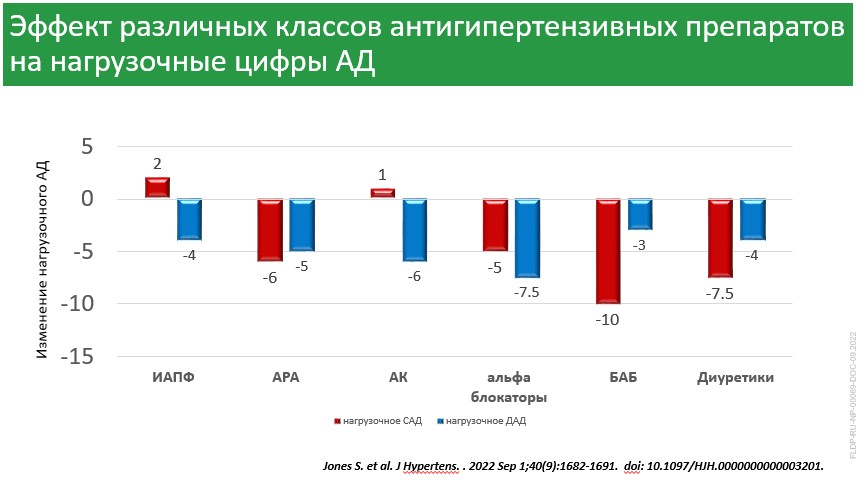
- Сосуды у пациентов с АГ реагируют выраженным сужением на симпатические стимулы, активацию ренина, ангиотензин, поэтому происходит значительное повышение АД, в том числе и диастолического. В связи с этим пациенты с АГ нуждаются в качественной АГТ и достижении целевых цифр АД.
- Эффект разных препаратов на нагрузочное АД различно. Бета-адреноблокаторы снижают давление в покое и уменьшают выраженность прироста АД и частоту сердечных сокращений (ЧСС), толерантность к физической нагрузке увеличивается. Антагонисты кальция (АК) не меняют степень прироста, но само по себе выраженное снижение давления в покое приводит к тому, что люди достигают максимальных цифр АД на совершенно другой ступени нагрузки. Применение сартанов, например, кандесартана, приводит к уменьшению реакции на физическую нагрузку [12].
- У пациентов с АГ важно лечить не саму нагрузочную гипертонию, а достигать целевого АД (стандартно измеряемого в покое) и улучшать регуляторные реакции, контролирующие АД [12].

ЧАСТЬ 2. ИБС и антикоагулянтная терапия – 2022
Время действовать: скрининг для профилактики ИБС – профессор М.Г. Глезер
- Может ли комплексный сердечно-сосудистый скрининг снизить риск смерти у мужчин?
- Результаты исследования DANCAVAS. Датское исследование DANCAVAS по скринингу состояния сердечно-сосудистой системы с включением 46 526 мужчин в возрасте 65–74 лет (средний возраст – 68,8 года) и временем наблюдения 5,6 года показало, что в группе углубленного скрининга назначение антитромботической и липидснижающей терапии было чаще, но при этом существенного снижения общей смертности по сравнению с группой без специального скрининга не наблюдалось [13].
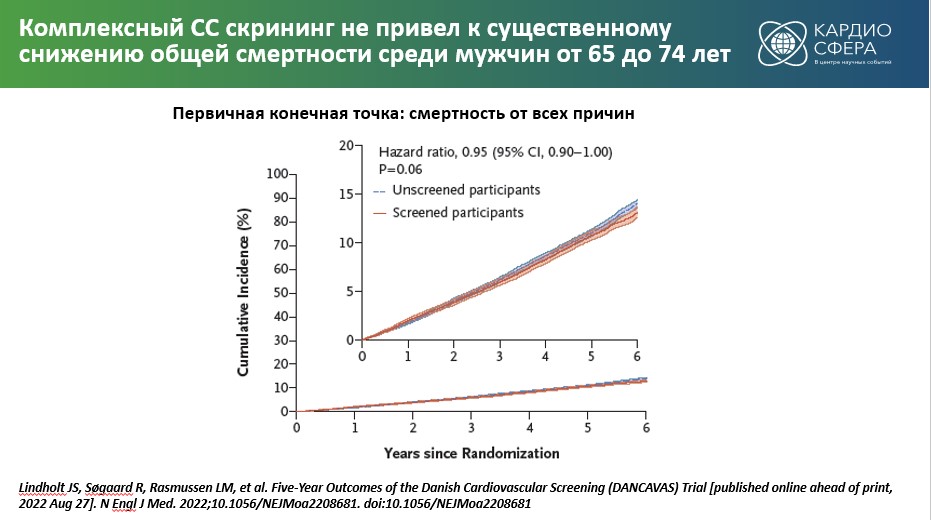
Однако при проведении подгруппового анализа у людей 65–69 лет в группе скрининга общая смертность оказалась ниже на 11%. Таким образом, сделано заключение, что целевой группой для скрининга являются люди моложе 70 лет [14].
- Исследование REVIVED-BCIS2. Чрескожное коронарное вмешательство (ЧКВ) при ишемической кардиомиопатии – это первое рандомизированное исследование возможности чрескожной реваскуляризации при ишемической дисфункции левого желудочка. В исследование включали 700 пациентов (средний возраст 70 лет) с хронической сердечной недостаточностью (ХСН), имеющих очень низкую фракцию выброса (меньше 35%) с коронарной анатомией, позволяющей провести ЧКВ, и наличием 4 и более сегментов с доказанным жизнеспособным миокардом. Длительность наблюдения составила 41 мес. Частота первичной конечной точки (смерть от всех причин + госпитализации в связи с декомпенсацией ХСН) составила 37,2% в группе ЧКВ и 38,0% в группе оптимальной медикаментозной терапии. Ни через 6, ни через 12 мес не было существенных различий в величине фракции выброса. Таким образом, ЧКВ не приносит преимуществ в сравнении с современной оптимальной медикаментозной терапией у пациентов с ишемической кардиомиопатией [15].
- В ходе дискуссии эксперты пришли к следующим выводам. Важно, чтобы медикаментозная терапия была оптимальной, соответствовала современным рекомендациям. При ХСН показана кватротерапия, где больные получают один из блокаторов ренин-ангиотензин-альдостероновой системы, бета-адреноблокатор, антагонист минералокортикоидных рецепторов и ингибитор натрий-глюкозного котранспортера. К сожалению, мало пациентов получают такую терапию при ХСН, поэтому это нельзя назвать сейчас оптимальным лечением [15].
- При ишемической болезни сердца (ИБС) важно назначение хотя бы одного дезагреганта, статинов (в комбинированной терапии) и достижения целевой ЧСС. Очень важно при этом достигать тех целевых параметров, которые определяют прогноз этих пациентов, – ЧСС, АД, уровень липопротеидов низкой плотности.

Вопросы антикоагулянтной терапии: что нового? – профессор С.Р. Гиляревский
- Исследование INVICTUS ставило целью проверить гипотезу о том, что применение прямого перорального антикоагулянта ривароксабана (20 мг/сут) по сравнению с антагонистами витамина К (с достижением международного нормализованного отношения 2–3) не менее эффективно у пациентов с ревматическим пороком сердца (n=4500). Оценивали комбинированный показатель, который включал инсульт/эмболия сосудов большого круга кровообращения, инфаркт миокарда, смерть от осложнений сердечно-сосудистых заболеваний (ССЗ) или от неизвестной причины. Также оценивали риск развития кровотечения. Оказалось, что приверженность терапии антагонистами витамина К была существенно выше, чем приверженность приему прямого перорального антикоагулянта. Стойко прекратили прием препарата 23% пациентов, а антагониста витамина К – всего 6%. Через 2 года по основному показателю не был достигнут критерий не меньшей эффективности. Соответственно, делается вывод о том, что применение антагониста витамина К – более приемлемая тактика, если у пациента есть фибрилляция предсердий при наличии ревматического порока сердца (прежде всего митрального порока) [16].
- В программе исследований второй фазы PACIFIC оценивали эффективность применения ингибитора XI фактора асундексиана, предупреждающего амплификацию образования X фактора, что может приводить к уменьшению образования патологических тромбов и не препятствует образованию физиологических тромбов, когда развивается кровотечение [17].
- Закончено и опубликовано исследование PACIFIC AF, где были получены данные о том, что у пациентов с неклапанной фибрилляцией предсердий применение асундексиана сопровождается меньшим риском кровотечений по сравнению с приемом апиксабана, одного из самых безопасных антикоагулянтов [17].
- В PACIFIC AMI изучали эффективность асундексиана у пациентов с острым инфарктом миокарда. Результаты свидетельствуют о том, что и в этом случае, но по сравнению с плацебо не было увеличения риска развития кровотечения. Преимуществ в эффективности не было. Это может быть связано с тем, что в ходе выполнения данного исследования 80% пациентов получали тикагрелор и прасугрел. Кроме того, исследование не имело достаточно статистической мощности для ответа на вопрос об эффективности терапии [17].
- Цель PACIFIC STROKE – изучение эффективности асундексиана у пациентов с острым некардиоэмболическим инсультом. Не было отмечено статистически значимого положительного влияния на риск развития повторного ишемического инсульта или бессимптомного инфаркта мозга, но при поисковом анализе в подгруппах получены данные о статистически значимых положительных эффектах у пациентов, у которых инсульт был связан с атеросклерозом [17].
ЧАСТЬ 3. Новые тренды в терапии ХСН
Так ли важна ФВ при выборе стратегии лечения ХСН? – профессор Я.А. Орлова
- В исследовании DELIVER изучали эффективность и безопасность терапии дапаглифлозином против плацебо у пациентов с симптоматической ХСН с умеренно сниженной и сохранной фракцией выброса (ФВ). Показано достоверное снижение (на 18%) первичной конечной точки, которая включила госпитализацию и смерть от всех причин [18].
- Метаанализ DELIVER и EMPERIOR-Preserved показал, что ингибитор глюкозо-натриевого котранспортера на 20% снижает первичную конечную точку, преимущественно за счет госпитализаций. Однако сложение мощности двух этих исследований не увеличивает шансы на снижение сердечно-сосудистой смертности.
- Показаны половые различия в эпидемиологии сердечной недостаточности (СН). Общий риск СН в течение жизни примерно сопоставим между полами: 21% для мужчин и 20% для женщин в возрасте 40 лет (Framingham Heart Study), 33% для мужчин и 29% для женщин в возрасте 55 лет (Rotterdam Study) [19, 20].
- Известно, что гипертония, ожирение и курение являются важными факторами развития сердечно-сосудистых событий вообще и СН в частности, но гипертония в 3 раза чаще приводит к СН у женщин и в 2 раза – у мужчин. Та же тенденция в отношении ожирения. Сахарный диабет в 5 раз чаще приводит женщин к СН и в 2 раза чаще – мужчин [21].
- Ряд исследований показал эффективность терапии у женщин с ХСН [22]. Так, валсартан – из антагонистов рецепторов ангиотензина II, эплеренон, но не спиронолактон, – из диуретиков и эмпаглифлозин – из ингибиторов глюкозо-натриевого котранспортера показали свою эффективность у женщин, не менее выраженную, чем у мужчин. В исследовании COPERNICUS изучали бета-адреноблокаторы – у женщин тенденции те же, но достоверность результатов не достигнута.
- У пациентов с СН в исследовании CHARM использовался кандесартан. Никаких различий между эффективностью мужчин и женщин выявлено не было, показано абсолютное достоверное снижение первичной конечной точки как у женщин, так и у мужчин [23].
- В российских рекомендациях по СН указывается отдельным пунктом, что женщин чаще переводят на сартаны в связи с развитием побочных эффектов на ИАПФ [24].
Вопросы безопасности терапии СН – 2022 – профессор С.Р. Гиляревский
- В исследовании PERSPECTIVE пытались доказать, что применение сакубитрила/валсартана не будет отрицательно влиять на когнитивные функции у пациентов с СН с сохраненной ФВ. В ходе исследования использовали батарею тестов для оценки когнитивных функций и методы визуализации для оценки накопления амилоида при использовании валсартана или сакубитрила/валсартана. Результаты показали отсутствие каких-либо различий в отношении когнитивных функций. Однако показано статистически значимое уменьшение накопления амилоида в группе пациентов, получавших сакубитрил/валсартан [25].
- В ходе исследования ADVOR внутривенное введение ацетазоламида (ингибитора карбоангидразы) в течение нескольких дней пациентам, госпитализированным по поводу застойной СН, по сравнению с плацебо приводило к статистически значимому уменьшению выраженности застоя, причем отмечалось нарастание эффекта от 1-го до 3-го дня наблюдения. Показано также статистически значимое различие в увеличении диуреза: в среднем на 500 мл больше выделяли пациенты, которым вводили ацетазоламид в сочетании с петлевыми диуретиками. Кроме того, было показано, что добавление ацетазоламида существенно влияло на натрийурез [26].
- Основой лечения застойной СН остаются петлевые диуретики и среди них наибольшее внимание уделяется торасемиду как препарату, применение которого сопровождается меньшей активацией ренин-ангиотензиновой системы [27].
- В последние годы много публикаций, в которых отмечаются преимущества торасемида перед фуросемидом или другими быстродействующими диуретиками, и в настоящее время проводится исследование TRANSFORM-HF, изучающее вопрос, насколько торасемид влияет на прогноз.
ЧАСТЬ 4. Цифровые решения для оптимальной терапии ССЗ
Изменит ли искусственный интеллект подходы к кардиоваскулярной терапии? – академик Ю.Н. Беленков
- Искусственный интеллект – это способность компьютера обучаться, принимать решения и выполнять действия, свойственные человеческому интеллекту.
- Машинное обучение включает алгоритм поддержки принятия решений, анализ больших данных, сложный набор данных о сосудистых заболеваниях, которые позволяют идентифицировать факторы риска, анализ медицинских изображений, позволяющий улучшить интерпретацию данных, но не заменяя врача, а также использование виртуальной реальности [28].
- Сегодня уже внедрена технология регистрации ЭКГ с помощью часов: происходят регистрация синусового ритма, анализ и прослеживаются первые признаки искусственного интеллекта. Часы сигнализируют о том, что, например, зарегистрирована мерцательная аритмия, и рекомендуют обратиться к врачу [29].
- При визуализации сердечно-сосудистой системы алгоритмы искусственного интеллекта часто основываются исключительно на данных, но их можно улучшить, если они связаны с биофизическими моделями сердца, что позволяет интегрировать ранее существовавшие знания об анатомии и физиологии [30].
- Узкое место в приложениях искусственного интеллекта часто заключается в сборе данных изображений и их аннотации экспертами, что ограничено нехваткой ресурсов и опыта [30].
- Еще нерешенной проблемой является надлежащая интеграция алгоритмов искусственного интеллекта в клинические рабочие процессы [30].
Литература
1. Эл. ресурс: https://esc365.escardio.org/presentation/244329?resource=video. Дата доступа: 14.09.2022.
2. Клинические рекомендации РКО «Артериальная гипертензия у взрослых». 2020.
3. White. J Hypertens 2003; 21 (Suppl. 6): S9–S15.
4. Rorie DA, Flynn RWV, Mackenzie IS et al. Trials 2017; 18 (1): 557.
5. Rorie DA, Rogers A, Mackenzie IS et al. BMJ Open 2016; 6 (2): e010313.
6. Эл. ресурс: https://esc365.escardio.org/presentation/255262?resource=slide. Дата доступа: 14.09.2022.
7. Shinya Minatoguchi, Takuma Aoyama, Naoki Kawai et al. Blood Pressure 2013; 22 (Suppl. 1): 29–37.
8. Kjeldsen SE, Stålhammar J, Hasvold P et al. Effects of losartan vs candesartan in reducing cardiovascular events in the primary treatment of hypertension. J Human Hypertens 2010; 24: 263–73.
9. Эл. ресурс: https://esc365.escardio.org/presentation/255262?resource=slide. Дата доступа: 14.09.2022.
10. Fletcher et al. Circulation 2013; 128 (8): 873–934. DOI: 10.1161/CIR.0b013e31829b5b44
11. Jones S et al. J Hypertens 2022; 40 (9): 1682–91. DOI: 10.1097/HJH.0000000000003201
12. ESC 2022. Great Debate: hypertension during exercise should be treated. Available at: https://esc365.escardio.org/Session/35424. Accessed: 27.09.2022.
13. Lindholt JS, Søgaard R, Rasmussen LM et al. Five-Year Outcomes of the Danish Cardiovascular Screening (DANCAVAS) Trial [published online ahead of print, 2022 Aug 27]. N Engl J Med 2022; 10.1056/NEJMoa2208681. DOI: 10.1056/NEJMoa2208681
14. Lindholt JS, Søgaard R, Rasmussen LM et al. Five-Year Outcomes of the Danish Cardiovascular Screening (DANCAVAS) Trial. NEJM.org 2022 August 27. DOI: 10.1056/NEJMoa2208681
15. Perera D, Clayton T, Petrie MC et al. Percutaneous Coronary Intervention for Ischemic Cardiomyopathy. JACC Heart Fail 2018; 6 (6): 517–26.
16. Connolly SJ et al. N Engl J Med 2022 Aug 28. DOI: 10.1056/NEJMoa2209051
17. Rao SV et al. Circulation. 2022 Aug 27. DOI: 10.1161/CIRCULATIONAHA.122.061612
18. Solomon SD et al. New Engl J Med 2022. DOI: 10.1056/NEJMoa2206286
19. Lloyd-Jones DM et al. Circulation 2002.
20. Bleumink GS et al. Eur Heart J 2004.
21. Lam CSP et al. Euro Heart J 2019. DOI: 10.1093/eurheartj/ehz835
22. Lancet 2003 September 6; 362.
23. Pfeffer MA, Swedberg K, Granger CB et al. Lancet 2003; 362 (9386): 759–66.
24. Клинические рекомендации РКО «Хроническая сердечная недостаточность». 2020.
25. McMurray J. ESC 2022. Hot line session 1 (26.08.2022).
26. Mullens W. ESC 2022. Hot line session 2 (26.08.2022).
27. Eur Heart J, ehab368. DOI: 10.1093/eurheartj/ehab368
28. Jeddi Z, Bohr A. Artificial Intelligence in Healthcare 2020; p. 203–34. DOI: 10.1016/B978-0-12-818438-7.00009-5
29. Беленков Ю.Н., Кожевникова М.В. Технологии мобильного здравоохранения в кардиологии. Кардиология. 2022; 62 (1): 4–12. DOI: 10.18087/cardio.2022.1.n1963
30. Sermesant M et al. Nat Rev Cardiol 2021; 18: 600–9.
DIUV-RU-NP-00058-DOC-12.2022



