Неврология
Нутритивная поддержка как метод терапии пациентов с ОНМК: от основ нутрициологии к практическим алгоритмам
В феврале 2020 г. в Москве прошла XVI Междисциплинарная конференция «Вейновские чтения», посвященная памяти выдающегосяроссийского невролога, академика РАМН, заслуженного деятеля науки, лауреата Государственной премии СССР, профессора Александра Моисеевича Вейна. Его научные идеи были и остаются в высшей степени актуаль ными и востребованными в наши дни. Одной из запоминающихся тем программы форума была нутритивная поддержка пациентов с острым нарушением мозгового кровообращения (ОНМК).




Нутритивный статус пациента с инсультом: начни с питания, или «эффект домино»
Свое выступление А.Б. Данилов начал с упоминания о том, что Александр Моисеевич Вейн, читая лекции об инсульте, любил задавать вопрос: «Кто должен лечить пациентов с инсультом?». В то время ответ был таким: «Мероприятиями для предотвращения инсульта должны заниматься терапевты, а пациентами, перенесшими инсульт — неврологи». В XXI в. общепризнано, что для того, чтобы справиться с ОНМК, необходима слаженная работа более чем 60 узких специалистов. В РФ была проделана большая работа для организации так называемой противоинсультной службы. В настоящее время она находится на достаточно высоком уровне — происходит установка диагноза, быстрая госпитализация, оказание высокотехнологичной медицинской помощи. Тем не менее 70% пациентов остаются инвалидами.
Известно, что в основе эффективного восстановления после перенесенного инсульта лежат три базовых принципа:
- реабилитация;
- уход;
- питание.
Согласно современным научным данным, именно нутритивный статус во многом определяет клинические исходы у этой группы пациентов. Распространенность недостаточности питания (рис. 1) у больных с ОНМК широко варьируется, достигая по некоторым данным до 62%, и является независимым фактором неблагоприятного прогноза: увеличивается летальность, продолжительность искусственной вентиляции легких (ИВЛ), затраты на лечение, частота инфекционных и трофических осложнений, снижа ется качество жизни и эффективность реабилитационных мероприятий.

Механизмы развития недостаточности питания при инсульте:
- когнитивные нарушения (деменция), депрессия, нарушения зрения;
- дисфагия, нарушения речи;
- нарушение аппетита, чувствительности к инсулину;
- побочные эффекты лекарств;
- слабость в верхних конечностях и невозможность удерживать тело в вертикальной позиции;
- социальная изоляция;
- физическая слабость и удлинение времени приема пищи;
- гиперметаболизм.
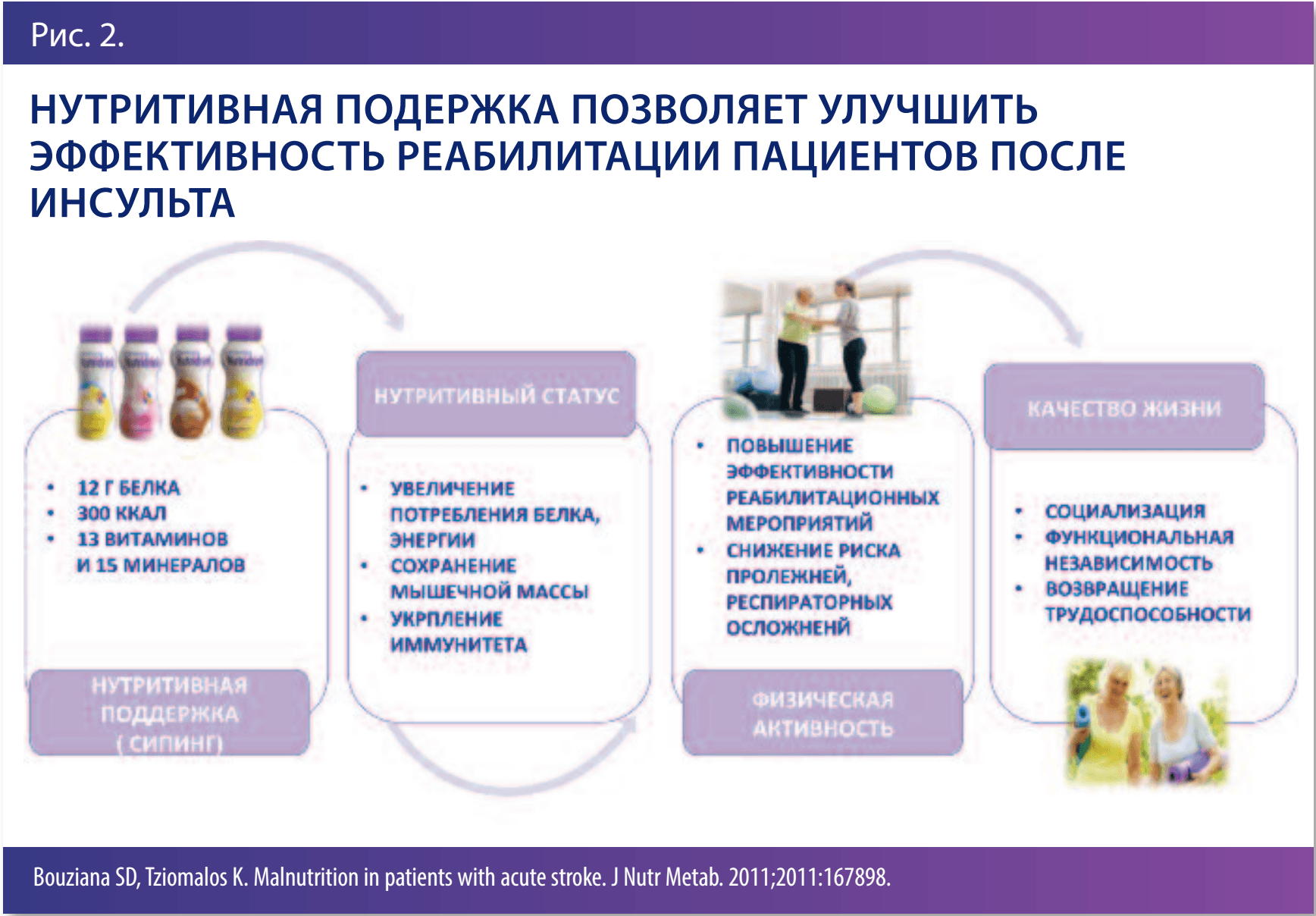
Таким образом, нутритивный статус оказывает влияние на клинические исходы пациентов с инсультом. Дисфагия, парезы, снижение аппетита и другие причины ведут к уменьшению потребления пищи. Пациент теряет массу тела, в особенности мышечную. В результате снижается активность, увеличивается риск пролежней, пневмонии, аспирации желудочно-кишечного тракта (ЖКТ) содержимого в дыхательные пути, что в конечном счете приводит к снижению эффективности реабилитации и выживаемости («эффект домино»—плохое питание приводит к катастрофическим последствиям). В конце своего доклада А.Б.Данилов решил ответить на главный вопрос данной темы, а именно: «Как пероральная нутритивная поддержка может помочь восстановиться?» (рис. 2). Высокое содержание белка и энергии, а также комплекса витаминов и минералов помогает улучшить нутритивный статус, что, в свою очередь, влияет на функциональное восстановление пациентов, снижает риск осложнений и повышает качество жизни.
Особенности метаболизма при церебральной недостаточности: взгляд реаниматолога
Доктор К.Ю. Крылов начал с того, что в большинстве случаев все пациенты с повреждением головного мозга (в частности, с ОНМК) попадают сначала в отделение реанимационной и интенсивной терапии (ОРИТ), где помимо проведения высокотехнологичной гемодинамической терапии происходит «борьба» за то, чтобы пациент потерял как можно меньше массы тела. В первые 2-е суток (ранний период острой фазы) у таких пациентов характеризуется повышением активности симпатоадреналовой системы и явлениями выраженного системного катаболизма. Вторая фаза 3–7 сутки (поздний период острой фазы) сопровождается снижением активности симпато-адреналовой системы и секреции адренокортикоидных гормонов. Клинически данная фаза проявляется очевидным улучшением общесоматического статуса больного. После 7-х суток наступает поздняя, III фаза, обозначаемая как фаза восстановления мышечной массы, которая характеризуется трансформацией эндокринного статуса и системного метаболизма на анаболический тип, появлением положительного азотистого баланса в сочетании с клиническими признаками восстановления объема и силы скелетных мышц. Именно в этот период организм готов воспринимать достаточный объем энергии и белка.
После 7-х суток (поздняя фаза) пациента отправляют на реабилитацию (при успешно проведенном лечении), либо у него развивается так называемое хроническое критическое состояние.
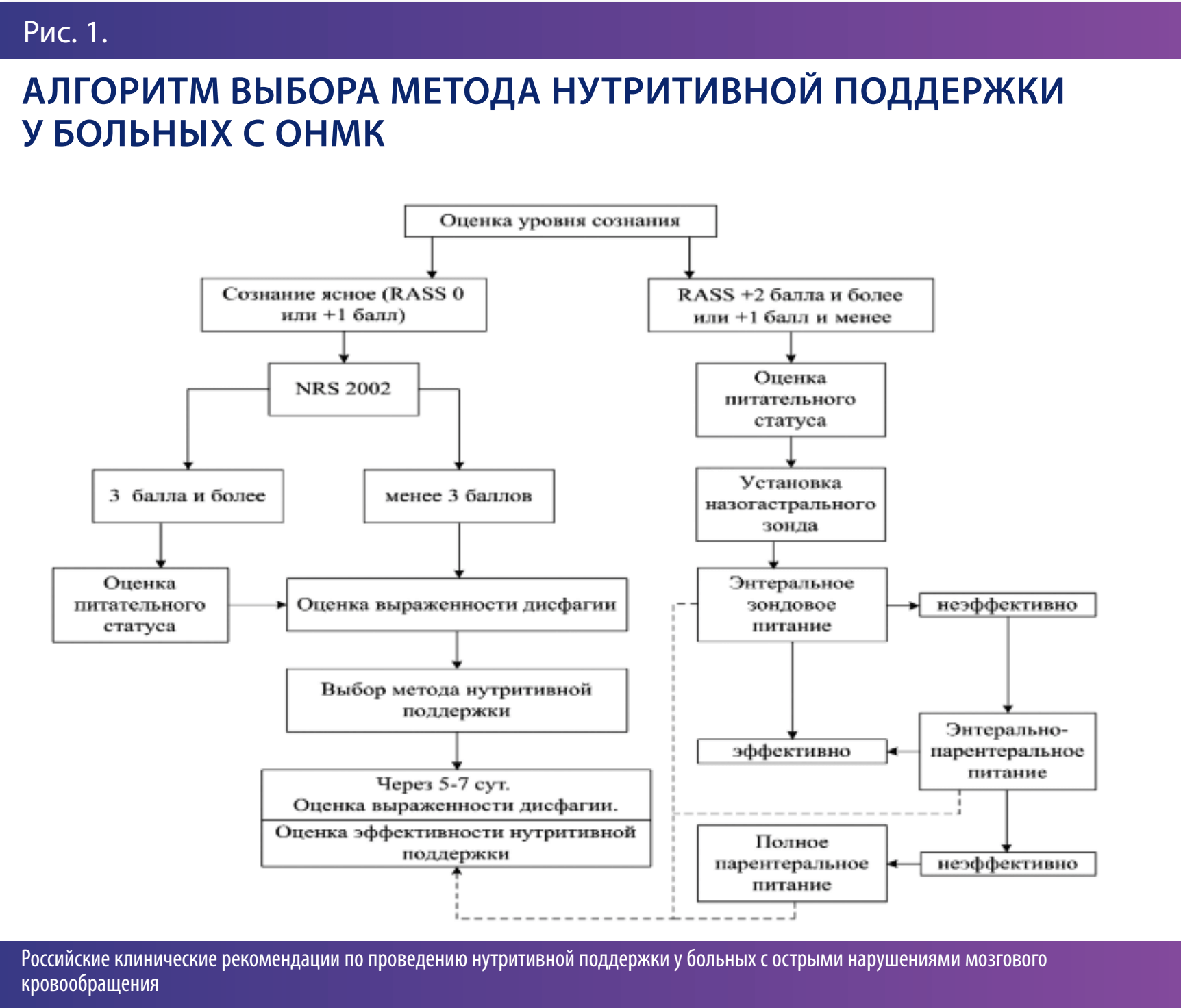
Специалистами выработан алгоритм назначения нутритивной поддержки:
- определение показаний;
- определение потребностей;
- выбор способа проведения;
- выбор смеси;
- мониторинг.
Выбор способа введения основывается на том, какой уровень сознания у пациента и может ли он самостоятельно есть (рис. 1). В зависимости от этого назначается либо зондовое (нарушение сознания, тяжелая степень дисфагии) или пероральное (сипинговое) питание (ясное сознание).
Когда начинать нутриционную поддержку?
- Имеющиеся данные свидетельствуют о том, что всемпациентамс инсультом должен проводиться скрининг риска недостаточности питания при поступлении в клинику (в течение 48 ч).
- Пациентам с недостаточностью питания или с риском ее развития необходимо назначить индивидуальную нутриционную терапию. По возможности специалист по питанию должен разработать и контролировать эту терапию.
Рекомендации Европейской ассоциации клинического питания и метаболизма:
- нутриционная терапия должна быть рассмотрена для всех пациентов, находящихся более 48 ч в ОРИТ;
- раннее энтеральное питание (в течение 48 ч) следует начинать, если пероральное питание невозможно;
- пациенты с продолжительной тяжелой дисфагией после инсульта, которая предположительно будет длиться более 7 дней, должны получать раннее (не более 72 ч) энтеральное питание;
- пациенты с тяжелым течением инсульта со сниженным уровнем сознания, которые нуждаются в ИВЛ, должны получать раннее (не более 72 ч) энтеральное зондовое питание.
Также выделяют и противопоказания для искусственного питания:
- острейшая стадия тяжелого заболевания (принятие решение о начале искусственного питания в течение 24 ч после начала заболевания);
- рефрактерный шок (повышающаяся доза инотропных препаратов);
- гиперлактатемия (более 3 ммоль/л);
- гипоксемия (раО2 – менее 50 мм рт. ст.);
- острая гиперкапния (раСО2 – более 80 мм рт. ст.);
- ацидоз (рН менее 7,2).
Потребности пациента в энергии и белке (Европейская ассоциация клинического питания и метаболизма):
- для определения потребностей в энергии следует использовать метод непрямой калориметрии, когда это возможно;
- начинать раннее энтеральное питание с таким расчетом, чтобы к 3–4-м суткам было обеспечено 70% от расчетных потребностей или 80–100% определенных методом непрямой калориметрией потребностей;
- 1,3 г белка/кг/сут должно быть постепенно доставлено пациенту в течение критического состояния;
- нутриционная поддержка должна быть дополнена физическими упражнениями (86%).
В заключение доктор К.Ю. Крылов напомнил о классификации смесей.
- По составу:
- стандартные (рис. 2);
- полуэлементные;
- метаболические;
- модульные;
- фармаконутриенты;
- специализированные (рис. 3).
- По калорической насыщенности:
- изокалорические (1 мл — 1 ккал);
- гипокалорические (1 мл<1 ккал);
- гиперкалорические (1 мл>1 ккал);
- стандартные.
- По наличию пищевых волокон:
- с пищевыми волокнами (для пациентов с нарушениями деятельности ЖКТ);
- без пищевых волокон.
- По осмолярности.


Современные принципы проведения нутритивной поддержки у больного с инсультом: взгляд невролога
Тема нутритивной поддержки у больных с ОНМК, но уже с позиции невролога, была продолжена в выступлении директора Национального центра социальной поддержки и реабилитации «Доверие» А.Н. Комарова.
В отделении неврологии при выборе способа введения смесей предпочтение отдают чаще всего именно пероральному (сипинговому). У него есть свои показания:
- недостаточность питания или риск ее развития;
- трофические нарушения (пролежни) или риск их появления;
- нежелание/невозможность принимать достаточный объем пищи.
Также есть два обязательных условия:
- ясное сознание;
- отсутствие нарушения глотания.
Из преимуществ пероральной нутритивной поддержки можно выделить:
- сбалансированную полноценную доставку макро- и микроэлементов;
- готовые формы удобны в применении;
- предотвращение или снижение потери массы тела;
- снижение осложнений, смертности, продолжительности пребывания в больнице, затрат на лечение;
- улучшение качества жизни;
- увеличение мышечной силы и функции дыхательной мускулатуры.
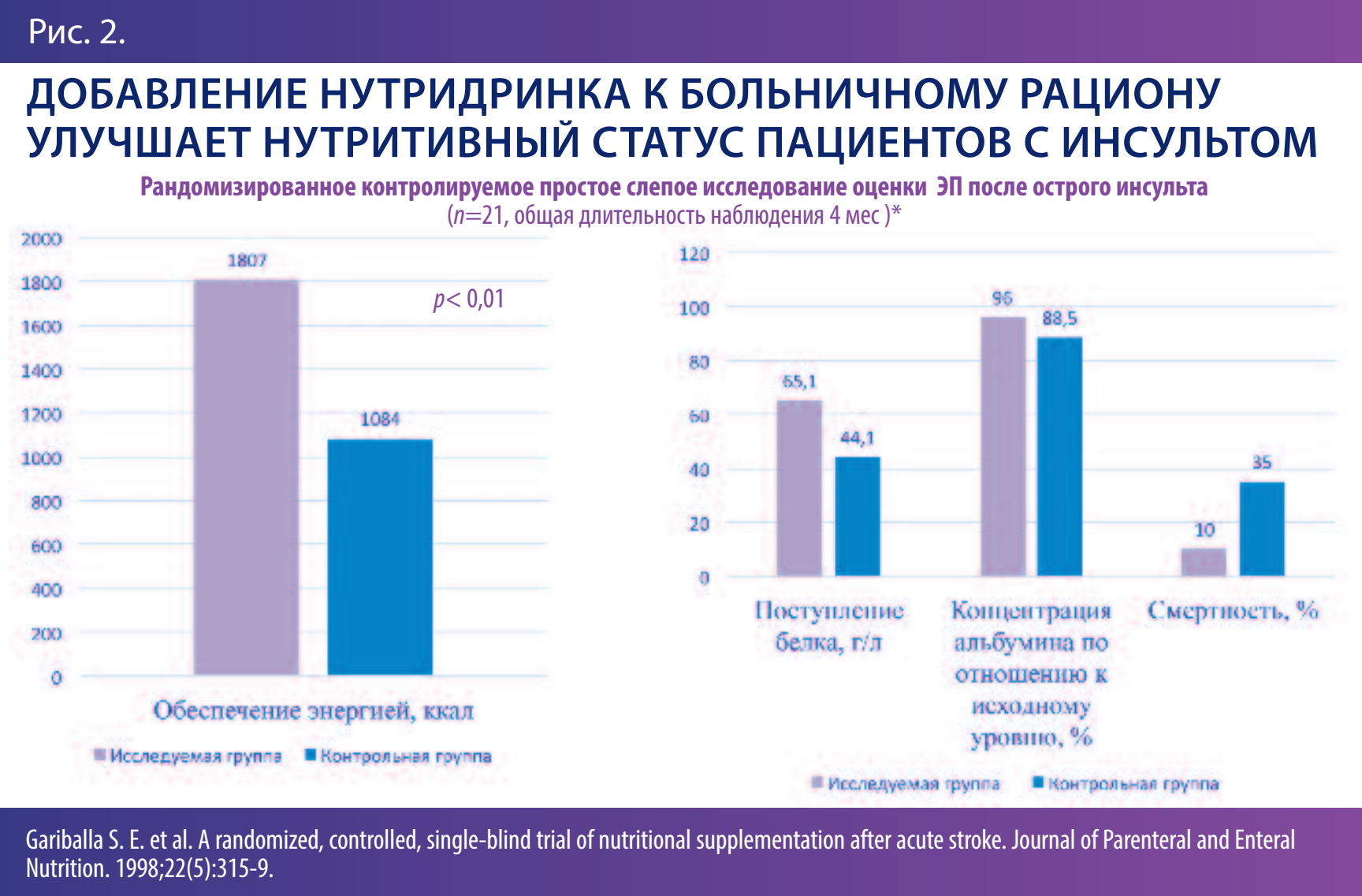
Далее доктор А.Н. Комаров остановился на проведенном исследовании, в котором часть пациентов получали сипинг (Nutridrink 200 мл, рис. 1) в течение 4 недель в дополнение к больничному питанию, другая часть – только больничное питание на протяжении указанного периода (рис. 2). В результате пациенты первой группы получали достаточное обеспечение энергией для выполнения необходимых реабилитационных нагрузок, поступление белка и концентрация альбумина по отношению к исходному уровню были ощутимо выше по сравнению с контрольной группой. И что немаловажно, процент смертности в исследуемой группе был значительно ниже.

Компанией Nutricia разработаны специальные рекомендации по приему смесей Nutridrink 200 мл:
- использование в качестве единственного (5–7 бутылочек) или дополнительного источника питания (1–3 бутылочки);
- употребление перорально через трубочку или мелкими глотками в течение 20–30 мин;
- точная дозировка рассчитывается исходя из суточного потребления пищи и массы тела пациента;
- курс приема: по 2 бутылочки в день не менее 14 дней;
- длительность приема не ограничена;
- специально разработаны 4 вида с учетом вкусовых предпочтений пациента (шоколад, клубника, банан, ваниль);
- не рекомендуется кипятить или нагревать продукт свыше 40 градусов.
Так же, как уже ранее говорилось, существуют энтеральные смеси, обогащенные пищевыми волокнами. К их преимуществам можно отнести:
- нормализацию моторики желудка и кишечника;
- нормализацию процессов всасывания питательных веществ;
- улучшение трофики тонкой кишки;
- стабилизацию барьерной функции «кишечной трубки»;
- регенерацию эпителия толстой кишки;
- бифидогенный эффект-нормализацию флоры толстой кишки;
- снижение скорости всасывания глюкозы;
В заключение своего доклада доктор А.Н. Комаров упомянул, что во многих странах мира (в том числе и в РФ) существуют специальные программы «Home Care» для долговременной поддержки пациентов с нарушениями передвижения и самообслуживания с подключением специализированного клинического питания. Преимущества таких программ помощи на дому:
- нет ограничения числа коек;
- требуется меньше квалифицированного персонала;
- себестоимость ниже в 3–5 раз.
Как это работает:
- бесплатная консультация нутрициолога на дому;
- бесплатная помощь патронажной сестры на дому;
- бесплатная доставка питания для жителей Москвы и ближайшего Подмосковья.
Главная цель программы — обеспечение каждого пациента, нуждающегося в нутритивной поддержке, качественными продуктами и высококвалифицированной помощью на дому.
Роль питания в комплексной программе реабилитации пациентов после инсульта: взгляд реабилитолога
Последним докладчиком выступил профессор В.В. Ковальчук, полностью согласившийся со своими коллегами по поводу принципов адекватного ведения и эффективной реабилитации пациентов после инсульта, к которым относятся:
- мультидисциплинарный принцип ведения пациентов;
- раннее начало реабилитации;
- грамотная постановка целей реабилитации;
- соблюдение правил постуральной коррекции;
- профилактика и коррекция осложнений;
- адекватная нутритивная поддержка.
Залогом успеха восстановления пациентов после инсульта является ранняя вертикализация. Однако существуют определенные требования к состоянию пациента, абсолютные противопоказания, факторы риска плохой переносимости и так называемые СТОП-сигналы.
К факторам риска плохой переносимости процедуры вертикализации относятся:
- выраженный неврологический дефицит в 1-е сутки заболевания (NIHSS>17 баллов);
- существенный размер очага (V>30 ml);
- гемодинамически значимый стеноз БЦА>70%;
- сочетание стеноза БЦА(50–70%) с разомкнутым виллизиевым кругом или гипоплазией позвоночных артерий;
- сочетание фибрилляция предсердий с сердечной недостаточностью (СН) III ФК и выше;
- снижение резерва ауторегуляции мозгового кровотока (КО<3%, рис. 1).

Также существуют показания для прекращения процедуры вертикализации:
- нарастание очаговой неврологической симптоматики,
- существенное снижение артериального давления (АД; на 20 мм рт. ст. и более);
- выраженное ухудшение кровотока головного мозга (снижение линейной скорости кровотока на 10% и более).
Правила физической реабилитации пациентов после инсульта заключаются в следующем:
- пациент не должен лежать на спине!!!
- кисть паретичной руки должна находиться в среднефизиологическом положении;
- паретичная нога не должна ни во что упираться;
- максимально ранняя активизация пациента — перевод в положение сидя;
- создание оптимального положения сидя — пересаживание пациента в прикроватное кресло, поддерживая паретичную руку, подложив подушку под локоть;
- пациент не должен есть лежа в постели;
- ранняя вертикализация;
- обеспечение движений в туловище.
После обсуждения общих положений в реабилитации пациентов, с перенесенным ОНМК, профессор В.В. Ковальчук уделил особое внимание нутритивному дефициту и питанию. Чем опасен нутритивный дефицит?
- При тяжелом неврологическом заболевании может «сгорать» до 200– 250 г структурного белка в сутки (аутоканнибализм).
- Потеря около 1/3массытела сопровождается деструкцией сердечной мышцы с развитием фатальных аритмий.
- Потеря 3–4 кг структурного белка считается необратимой.
Именно поэтому у таких больных крайне важной частью терапии является нутритивная поддержка. Ссылаясь, в том числе и на предыдущих докладчиков, следует отдельно выделить сипинговое питание (употребление смеси небольшими глоточками), поскольку оно повышает степень усвоения, улучшает переносимость лечебного питания и выпускается в очень удобных небольших пластиковых бутылочках (125 и 200 мл). Для обеспечения индивидуальных потребностей пациентов в белке и энергии существует сухая смесь Nutridrink Nutrison Advanced с 3 степенями разведения (гипер-, гипо- и изокалорическая, рис. 2)

Также крайне важным моментом является и витаминотерапия. Так, например, витамины группы B уменьшают выраженность оксидативного повреждения клеток после ишемического инсульта, а дефицит конкретно витамина В12 ассоциирован с уровнем физической слабости и депрессии у пациентов после лакунарного инсульта. Как раз для восполнения этих важных элементов в одной бутылочке Nutridrink 200 мл содержится витамин В12 (21% от суточной потребности организма) В12 (26%) и В9 (19%). В заключение всей темы профессор В.В. Ковальчук сделал вывод, что грамотная нутритивная поддержка повышает эффективность реабилитации пациентов с перенесенным ОНМК. А именно улучшение нутритивного статуса (увеличение потребления белка, энергии) и сохранение мышечной массы способствует необходимой физической активности (повышение эффективности реабилитационных мероприятий, снижение риска пролежней, респираторных осложнений), что, в свою очередь, существенно влияет на качество жизни за счет социализации, функциональной независимости и возвращения трудоспособности.
ЛИТЕРАТУРА
- Российские клиническиерекомендации по проведению нутритивной поддержки у больных с острыми нарушениями мозгового кровообращения. Национальная ассоциация по борьбе с инсультом. Межрегиональнаяобщественнаяорганизация«Объединение нейроанестезиологов и нейрореаниматологов»,2017. Источник: https://rehabrus.ru/klinicheskie-rekomendaczii.html
- Луфт В.М.Энтеральное питаниев интенсивной медицине: фармаконутриентнаяхарактеристика и возмож- ности дифференцированноговыбора.анестезиология и реаниматология.2007;4(5).
- BouzianaSD,Tziomalos K. Malnutrition in patients with acutestroke. J Nutr Metab.2011;2011:167898.
- Burgos R, Breton I,CeredaE,etal.,Clinical Nutrition 37(2018)354-396.
- Demling RH. Nutrition,anabolism,andthe wound healingprocess:an overview.Eplasty.2009;9:e9.
- Effectof Malnutrition After AcuteStrokeon Clinical OutcomeEvidence-Based Review of Stroke Rehabilitation(16th Edition)March 26th,2014.
- Hammarqvist F,Wernerman J, Allison S.2008.
- Finestone HM, Greene-FinestoneLS,Wilson ES,etal.Prolongedlength ofstayandreducedfunctional improvement ratein malnourishedstrokerehabilitation patients. Arch Phys Med Rehabil.1996;77:340–5.
- FOOD TrialCollaboration.Poor NutritionalStatuson Admission PredictsPoor Outcomes AfterStroke: Observational DataFrom theFOOD Trial.Stroke.2003;34:1450–6.
- Gariballa SE. et al. A Randomized, Controlled, a Single-Blind Trial of Nutritional Supplementation After Acute Stroke. JPEN JParenterEnteral Nutr.22(5):315-9.
- IntroductorytotheESPEN Guidelineson Enteral Nutrition:Terminology, Definitionsand GeneralTopicsClinical Nu- trition.2006;25:180-6.
- KangY, Lee HS,Paik NJ, Kim WS,Yang M. Evaluation of enteral formulas for nutrition, health, andquality of life amongstrokepatients. Nutrition Research andPractice.2010;4(5):393–9.
- RabadiMH etal. Intensive nutritionalsupplementscan improveoutcomesin strokerehabilitation Neurology.2008 Dec;71(23):1856-61.
- McClaveS,Taylor B, Martindale R,et.al.Guidelines for theProvision and Assessmentof Nutrition SupportTherapy in the AdultCriticallyIllPatient:SocietyofCriticalCare Medicine(SCCM)and American SocietyforParenteraland Enteral Nutrition (A.S.P.E.N.). JPEN. February2016;40(2):159-211.
- Foley NC, Salter KL, Robertson J, Teasell RW and Woodbury MG. “Which reported estimate of the prevalence of malnutrition after strokeisvalid?”Stroke.2009;40(3):e66-e74.
- NICE Diagnosisandinitial managementofacutestrokeandtransient ischemicattack(Clinicalguideline68),2008.
- Aquilani R et al. Nutrition for Brain Recovery After Ischemic Stroke : An Added Value to Rehabilitation. Nutr Clin Pract.2011;26:339.
- Bouziana SD et al. Malnutrition in Patients with Acute Stroke. Journal of Nutrition and MetabolismVolume. 2011;ArticleID 167898:7.
- Scherbakov N, DoehnerW. Sarcopenia in stroke-facts and numbers on muscle loss accountingfordisability after stroke. JournalofCachexia,Sarcopeniaand Muscle.2011;2(1):5-8.
- Silk DBA. Fiberandenteral nutrition.Clin Nutr1993;12:106-13.
- SingerP, Reintam Blaser A, Berger MM,etal.ESPEN guidelineon clinical nutrition in theintensivecareunit,Clin- ical Nutrition (2018).
- Нутризон Эдванс НутридринкСГР: RU.77.99.32.004.R.000830.03.20 от 25.03.2020.

