Диагностическая и интервенционная радиология 2015
№02 2015
Визуализация трахеи после пересадки трансплантата, одготовленного методом регенеративной медицины №02 2015
Материалы и методы: в статье представлены клинические данные и результаты сов-ременных диагностических методов исследования пациентки до и после четырех лет с момента трансплантации трахеи. Для контроля состояния трахеи и выявления возможных послеоперационных осложнений была проведена фибробронхоскопия (ФБС) и мультиспиральная компьютерная томография (МСКТ) с последующей обработкой полученных изображений. Пациентке была проведена динамическая МСКТ для оценки функционального состояния трансплантата.
Результаты: с помощью МСКТ и ФБС возможно получить всю необходимую информацию о состоянии трахеи, как на догоспитальном этапе, так и в ранний и поздний послеоперационный период. Данный клинический случай является демонстрацией удовлетворительного результата функционирования пересаженного органа на протяжении четырех лет.
Ключевые слова:
• трансплантация трахеи
• стеноз трахеи
• регенеративная медицина
Цель исследования продемонстрировать уникальный случай трансплантации трахеи, подготовленной с помощью метода регенеративной медицины.
Материалы и методы: в статье представлены клинические данные и результаты сов-ременных диагностических методов исследования пациентки до и после четырех лет с момента трансплантации трахеи. Для контроля состояния трахеи и выявления возможных послеоперационных осложнений была проведена фибробронхоскопия (ФБС) и мультиспиральная компьютерная томография (МСКТ) с последующей обработкой полученных изображений. Пациентке была проведена динамическая МСКТ для оценки функционального состояния трансплантата.
Результаты: с помощью МСКТ и ФБС возможно получить всю необходимую информацию о состоянии трахеи, как на догоспитальном этапе, так и в ранний и поздний послеоперационный период. Данный клинический случай является демонстрацией удовлетворительного результата функционирования пересаженного органа на протяжении четырех лет.
Ключевые слова:
• трансплантация трахеи
• стеноз трахеи
• регенеративная медицина
Visualization of trachea after transplantation of graft, prepared by regenerative medicine method
Koroleva I.M. – MD, PhD, professor1
Parshin V.D. – MD, PhD, professor 1
Mishсhenko M.A. – MD, post-graduate 1
Chernova E.A – MD, PhD 2
Rusakov M.A. – MD, PhD, professor 1
Mirzoyan O.S. – MD, PhD 1
Parshin V.V. – MD, PhD 1
1 The First Sechenov Moscow State Medical University under Ministry of Health of the Russian Federation
8 structure 2, Malaya Trubetskaya str, Moscow Russia, 119991
2Russian Scientific Surgical Center named after academician B.V. Petrovskiy
Abrikosovskii lane, 2, Moscow Russian Federation, 119991
ABSTRACT:
Aim: was to demonstrate the unique case of tracheal transplantation using method of regenerative medicine.
Materials and methods: article presents results of clinical and diagnostic procedures of patient, shows images of trachea before and after transplantation. In order to detect possible complications after surgery were conducted MDCT and bronchoscopy.
Results: using of MDCT and bronchoscopy can give all the necessary information about the status of the trachea, as in the pre-hospital period and in the early and late postoperative periods. This case demonstrates satisfactory results for the period of four years after trachea transplantation.
Key-words:
• tracheal transplantation
• tracheal stenosis
• regenerative medicine
Введение
В статье представлен случай первой в России трансплантации трахеи, подготовленной методами регенеративной медицины. В Европе сделано десять подобных оперативных вмешательств. Операция произведена пациентке по поводу посттрахеостомического субтотального стеноза трахеи.
Проблема восстановления дыхательных путей при протяженных рубцовых стенозах трахеи является не до конца решенной и сохраняет свою актуальность на сегодняшний день. Существует несколько вариантов лечения пациентов с обширными поражениями трахеи, но нет универсального метода, который бы имел низкий процент послеоперационных осложнений [1–3]. Такие диагнозы, как тотальный рубцовый стеноз трахеи, обширные циркулярные дефекты трахеи после полной несостоятельности анастомоза, нерезектабельная цилиндрома трахеи, т.е. отсутствие технической возможности восстановления обширного циркулярного дефекта трахеи, являются показаниями для трансплантации трахеи.
Попытки замещения обширных циркулярных дефектов трахеи осуществлялись давно, но, как правило, они носили экспериментальный характер и заканчивались неудачами. Разрабатывались методы пересадки пациентам конструкций на основе синтетических материалов. Они приводили к неудовлетворительным результатам и, как правило, заканчивались инфекционными осложнениями, развитием рестеноза, дыхательной недостаточности и летальным исходом [4]. Неудачные попытки и возникновение фатальных осложнений объясняются тем, что в процессе оперативного вмешательства остается непосредственный контакт трансплантата с окружающей средой на фоне отсутствия слизистой оболочки, что и обеспечивает высокую вероятность колонизации синтетического трансплантата агрессивными бактериальными агентами [5].
Первый в мире успешный случай аллотрансплантации трахеи опубликовали в 1979 г. K.G. Rose с соавторами. В 1990 году отечественным хирургом Ю.Н. Левашевым была выполнена успешная аллотрансплантация всего грудного отдела трахеи, особенностью которой была оментопластика [6].
В 2007 г. в нашей клинике была разработана и произведена успешная трансплантация реваскуляризированной трахеи больному с субтотальным рубцовым стенозом. Особенностью аллотрансплантации тиреотрахеального комплекса, является ее реваскуляризация через нижние сосуды щитовидной железы. Однако у данного метода имеются иммунологические и эндокринологические нерешенные вопросы, требующие дальнейшего изучения [2].
Исследования в данной области не прекращались и в 2008 году группа специалистов, возглавляемая итальянским хирургом П. Маккиарини, произвела первую в мире трансплантацию трахеи, подготовленной методами регенеративной медицины в Университетской клинике Барселоны. Автор методики создания и трансплантации трахеи с помощью технологий регенеративной медицины Паоло Маккиарини на сегодняшний день имеет опыт более десяти подобных операций. Особенностью операции является использование донорского трахеального каркаса. После данной операции иммунная терапия не проводится, так как хрящевой скелет донорской трахеи не «узнается» собственной иммунной системой, высокодифференцированные клетки окружены коллаген-протеогликановым экстрацеллюлярным матриксом [6].
Клинический пример
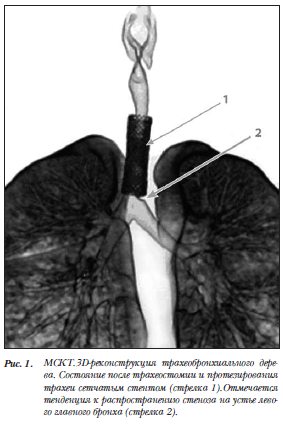
 Пациентка И., 27 л., поступила в торакальное отделение с жалобами на шумное затрудненное дыхание, периодический кашель с выделением слизисто-гнойной мокроты. Из данных анамнеза известно, что в 2006 г. в результате дорожно-транспортного происшествия получила тяжелую черепно-мозговую травму, перелом костей обеих голеней. Была выполнена экстренная трепанация черепа по поводу субдуральной гематомы. В послеоперационном периоде развилась кома с неэффективным самостоятельным дыханием, по поводу чего длительное время (3 месяца) проводилась искусственная вентиляция легких через трахеостому. Сознание к пациентке вернулось через 8 месяцев. Через 14 месяцев после наложения трахеостомы была удалена трахеостомическая трубка. Спустя месяц после декануляции, появилось стридорозное дыхание. На контрольной ФБС был выявлен рубцовый стеноз трахеи. В тот момент был выбран эндоскопический вариант лечения – эндопротезирование шейно-грудного отдела трахеи самофиксирующимся сетчатым стентом. С 2007 по 2010 гг. в различных странах мира больной выполнили многократные
Пациентка И., 27 л., поступила в торакальное отделение с жалобами на шумное затрудненное дыхание, периодический кашель с выделением слизисто-гнойной мокроты. Из данных анамнеза известно, что в 2006 г. в результате дорожно-транспортного происшествия получила тяжелую черепно-мозговую травму, перелом костей обеих голеней. Была выполнена экстренная трепанация черепа по поводу субдуральной гематомы. В послеоперационном периоде развилась кома с неэффективным самостоятельным дыханием, по поводу чего длительное время (3 месяца) проводилась искусственная вентиляция легких через трахеостому. Сознание к пациентке вернулось через 8 месяцев. Через 14 месяцев после наложения трахеостомы была удалена трахеостомическая трубка. Спустя месяц после декануляции, появилось стридорозное дыхание. На контрольной ФБС был выявлен рубцовый стеноз трахеи. В тот момент был выбран эндоскопический вариант лечения – эндопротезирование шейно-грудного отдела трахеи самофиксирующимся сетчатым стентом. С 2007 по 2010 гг. в различных странах мира больной выполнили многократные 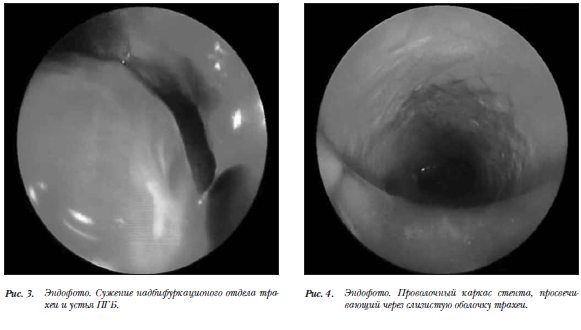 эндоскопические операции (удаление грануляций, бужирование трахеи). Данные вмешательства приносили временный клинический эффект.
эндоскопические операции (удаление грануляций, бужирование трахеи). Данные вмешательства приносили временный клинический эффект.
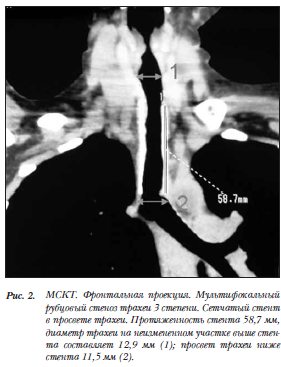
При госпитализации в нашу клинику пациентка отмечала нарастающее затруднение дыхания. При экстренной ФБС выявили рубцовый посттрахеостомический мультифокальный субтотальный стеноз трахеи (шейного, верхне-грудного, средне-грудного и надбифуркационного отделов), грануляционный стеноз обоих трахеобронхиальных углов. Отмечалась тенденция к распространению стеноза на устье левого главного бронха (рис. 1-3). Эндоскопически и рентгенологически в нижней трети грудного отдела трахеи определялся металлический эндопротез (рис. 4). Отмечались выраженные проявления посттравматической энцефалопатии, 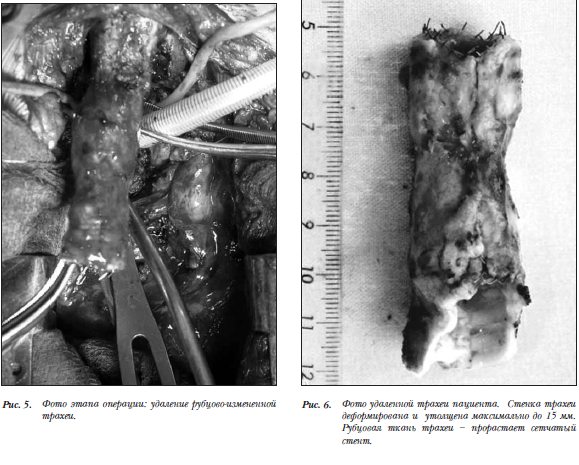 нарушение двигательной функции конечностей и затруднение речи, что усугублялось при эпизодах нарушения дыхания, сопровождающихся гипоксией.
нарушение двигательной функции конечностей и затруднение речи, что усугублялось при эпизодах нарушения дыхания, сопровождающихся гипоксией.
Консервативная терапия в стационаре заключалась в ингаляции М-холиноблокаторов (атровент), муколитических средств (лазолван), глюкокортикостероидов (пульмикорт), антибиотиков (тобрамицин); нескольких курсов санационной бронхоскопии; параллельно проводилась массивная противогрибковая и нейротропная терапия. Общепринятые хирургические методы лечения в данной ситуации предоставлялись малоперспективными.
Таким образом, из-за малой эффективности консервативных методов лечения и нарастающего ухудшения состояния пациентки, грозящего летальным исходом, единственным радикальным методом лечения в данной ситуации оставалась трансплантация трахеи, которую ей провели в декабре 2010 года.
В нашей клинике была произведена трансплантация донорской трахеи. Трансплантат был предварительно подготовлен методами 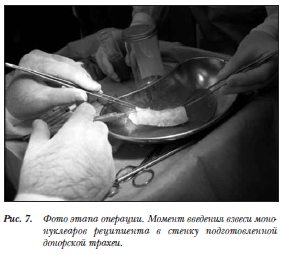
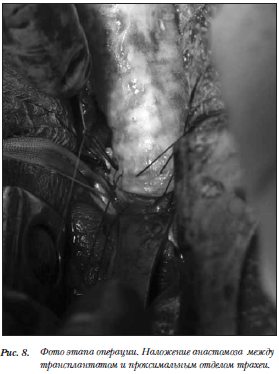 регенеративной медицины в Италии. Децеллюляцию трансплантата осуществили при помощи химических реактивов и ферментов. В трансплантат в момент операции имплантировали собственные клетки реципиента, взятые из ее костного мозга. Интраоперационно при выделении собственной пораженной трахеи пациента определялась ее рубцовая деформация и костная плотность стенок, толщина которых превышала 1–1,5 см. Изменения распространялись от 1-го хрящевого полукольца и до трахеобронхиальных углов (рис. 5,6). Выполнили субтотальную резекцию трахеи. Далее пациентке пересадили подготовленную донорскую трахею (рис. 7). Восстановление целостности дыхательного пути осуществили при помощи двух анастомозов (рис. 8). По завершению операции в просвет трансплантата ввели рассасывающийся стент (рис. 9). В послеоперационном периоде проводили антибиотикотерапию, муколитическую и
регенеративной медицины в Италии. Децеллюляцию трансплантата осуществили при помощи химических реактивов и ферментов. В трансплантат в момент операции имплантировали собственные клетки реципиента, взятые из ее костного мозга. Интраоперационно при выделении собственной пораженной трахеи пациента определялась ее рубцовая деформация и костная плотность стенок, толщина которых превышала 1–1,5 см. Изменения распространялись от 1-го хрящевого полукольца и до трахеобронхиальных углов (рис. 5,6). Выполнили субтотальную резекцию трахеи. Далее пациентке пересадили подготовленную донорскую трахею (рис. 7). Восстановление целостности дыхательного пути осуществили при помощи двух анастомозов (рис. 8). По завершению операции в просвет трансплантата ввели рассасывающийся стент (рис. 9). В послеоперационном периоде проводили антибиотикотерапию, муколитическую и 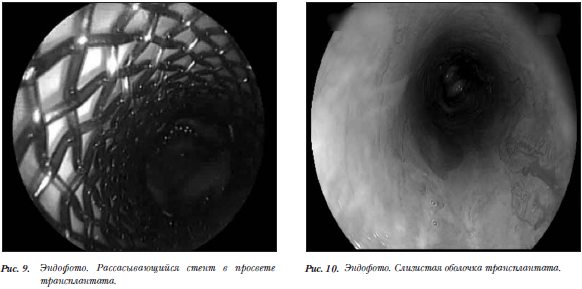 бронхолитическую терапию.
бронхолитическую терапию.
При контрольной ФБС и МСКТ спустя 3 недели выявили состоятельные анастомозы, правильное расположение стента. Трансплантат хорошо функционировал, реакции отторжения не было. Голосовая функция полностью восстановилась. Больную выписали в удовлетворительном состоянии.
На протяжении последующих четырех лет пациентка регулярно обследовалась на предмет оценки состояния трансплантата. В марте 2011 года она была госпитализирована с жалобами на затрудненное дыхание и чувство нехватки воздуха. При эндоскопическом исследовании было выявлено, что просвет проксимального 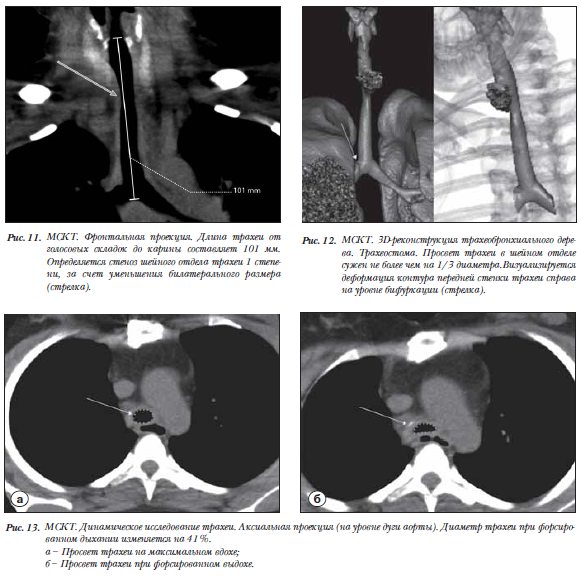 анастомоза сузился до 7–8 мм за счет нарушения каркасной функции трансплантата. По экстренным показаниям было произведено эндоскопическое эндопротезирование трахеи самофиксирующимся эндопротезом. В апреле 2011 года по данным ФБС появились пышные грануляционные разрастания, а так же изменилось положение эндопротеза, что потребовало выполнения трахеопластики и введения
анастомоза сузился до 7–8 мм за счет нарушения каркасной функции трансплантата. По экстренным показаниям было произведено эндоскопическое эндопротезирование трахеи самофиксирующимся эндопротезом. В апреле 2011 года по данным ФБС появились пышные грануляционные разрастания, а так же изменилось положение эндопротеза, что потребовало выполнения трахеопластики и введения
Т-образной силиконовой трубки. При последней госпитализации, в апреле 2014 г. по результатам ФБС: признаков травмы слизистой оболочки краями Т-образной трубки не было. Слизистая оболочка трахеи незначительно отечна и гиперемирована, сосуды слизистой хорошо визуализировались (рис. 10). Ниже трахеостомы на заднебоковой стенке имелись обширные грануляции, которые были обработаны 33% раствором ляписа.
Контрольное компьютерно-томографическое исследование проводили после удаления Т-образной трубки. По данным исследования длина трахеи от подскладочного пространства до карины за четыре года после трансплантации не изменилась. (рис. 11). Определялось незначительное сужение грудного отдела трахеи на уровне Th2 менее чем на 1/3 диаметра интактной трахеи, протяженностью 17 мм (16% от всей длины трахеи). Обращала на себя внимание деформация внутреннего контура передней стенки трахеи справа. На уровне бифуркации визуализировалась деформация контура передней стенки трахеи справа, за счет грануляций (рис. 12). Для исключения трахеомаляции выполнили динамическое КТ-исследование на фоне форсированного дыхания. Исследование проводили так же после удаления Т-образной трубки с проведением хронометража и тренировкой форсированного дыхания. Анализировали изменение диаметра трахеи на максимально глубоком вдохе и резком выдохе, а затем по этим данным рассчитывали индекс трахеомаляции. По изменению просвета трахеи при форсированном дыхании выделяют три степени трахеомаляции: легкая (сужение просвета происходит на 50–75%), средняя (76–90%) и тяжелая (91–100%) [7]. Индекс трахеомаляции у данной пациентки не превышал 50%, что соответствует норме [8] (рис. 13).
Получение максимального количества полезной информации при помощи минимально инвазивных методов диагностики является залогом успешного лечения и контроля после оперативного вмешательства.
Таким образом, комплекс лучевых методов исследования и данные фибробронхоскопии позволяют оценить важные параметры состояния трансплантата, не травмируя стенку трахеи и, тем самым, снижая риск возникновения послеоперационных осложнений. Первая степень рубцовой деформации трахеи, как у данной пациентки, не требует лечения. Поэтому возможно сделать вывод, что в данной клинической ситуации спустя четыре года после радикальной операции, сохраняется полная клиническая эффективность трансплантата. Пациентка чувствует себя хорошо. Ограничения физической активности в настоящее время связаны только с неврологической симптоматикой вследствие перенесенной черепно-мозговой травмы.
Выводы
Ведущим звеном обследования пациентов с рубцовым стенозом трахеи как в периоперационном, так и в отдаленном периодах, являются ФБС и лучевые методы исследования. Метод компьютерной томографии позволяет выполнять многоплоскостные реформации (МPR), исследовать изображение при помощи минимальной и максимальной интенсивности (mIP и MIP), применять виртуальную бронхоскопию и 3D-изо-бражения − для более наглядной визуализации анатомических особенностей и патологических изменений органа. Эндоскопические методы позволяют не только визуализировать внутреннюю поверхность трансплантата и анастомозов, но и, при необходимости, проводить лечебные манипуляции. Проведенная трансплантация трахеи, подготовленной методами регенеративной медицины, показывает удовлетворительные результаты по истечении четырех лет наблюдения за пациенткой. Однако, недостаточный опыт подобных операций, отсутствие специальной подготовки оператора, сложность подготовки органа, отсутствие специализированных стационаров и специально оборудованных лабораторий, не позволяют, к сожалению, рекомендовать данный вид оперативного вмешательства к широкому применению в клинической практике.
Список исп. литературыСкрыть список1. Li Ng Y., Paul N., Patsios D. et al. Imaging of Lung Transplantation: Review. AJR Integrative Imaging. AJR 2009; 192:1–13.
2. Паршин В.Д., Миланов Н.О., Трофимов Е.И., и др. Первая трансплантация реваскуляризированной
трахеи больному с субтотальным рубцовым стенозом. Грудная и сердечно- сосудистая хирургия. 2007; 1: 64–68.
Parshin V.D., Milanov N.O., Trofimov E.I., i dr. Pervaja transplantacija revaskuljarizirovannoj trahei bol'nomu s subtotal'nym rubcovym stenozom [First experience of transplantation of revascularized trachea in patient with subtotal cicatricial stenosis]. Grudnaja i serdechno- sosudistaja hirurgija. 2007; 1: 64–68 [In Russ].
3. Паршин В.Д., Жидков И.Л., Базаров Д.В., и др. Трансплантация реваскуляризированного тиреотрахеодвулегочного комплекса (экспериментальное исследование). Хирургия. Журнал им. Н.И.Пирогова. 2012; 8: 9–12.
Parshin V.D., Zhidkov I.L., Bazarov D.V., i dr. Transplantacija revaskuljarizirovannogo tireotraheodvulegochnogo kompleksa (jeksperimental'noe issledovanie) [Transplantation of vascularized thyroid, trachea and both pulmonary complex (experimental study)]. Hirurgija. Zhurnal im. N.I.Pirogova. 2012; 8: 9–12 [In Russ].
4. Saad C.P., Ghamande S.A., Minai O.A. et al. The roleof self-expandable metallic stents for the treatment of airway complications after lung transplantation. Transplantation. 2003; 75:1532–1538.
5. Grillo H.C. Tracheal replacement: a critical review. Ann. Thorac. Surg. 2002; 73: 1995–2004.
6. Haag J. C., Jungebluth P., Macchiarini P. Tracheal replacement for primary tracheal cancer. Curr.Opin.Otolaryngol. Head Neck Surg.2013, 21:171–177.
7. Boiselle P.M., Feller-Kopman D., Ashiku S. et al. Tracheobronchomalacia: evolving role of dynamic multislice helical CT. Radiol.Clin.NorthAm. 2003; 41: 627–636.
8. Hein E., Rogalla P., Hentschel C., et al. Dynamic and quantitative assessment of tracheomalacia by electron beam tomography: correlation with clinical symptoms and bronchoscopy. J. Comput.Assist.Tomogr. 2000; 24: 247–252.
