Стоматология Dental Tribune
Первый этап лечения предполагал удаление сломанного зуба 21 с помощью периотома. Постэкстракционную лунку заполнили коллагеном, чтобы стабилизировать кровяной сгусток в ходе первичного заживления мягких тканей. В тот же день установили мостовидный протез типа «Мэриленд», который модифицировали во избежание его взаимодействия с зубами-антагонистами при протрузионных движениях челюсти (рис. 6).
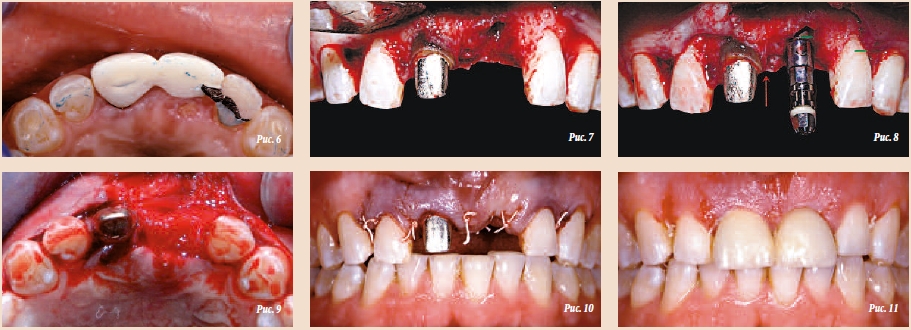
Через 6 нед провели пародонтологическое и имплантологическое лечение. В области имплантации выполнили разрез по центру альвеолярного гребня, в области зуба 11 сформиро-
вали фестончатые надрезы с вестибулярной и небной стороны. Затем провели остеотомию, преследовавшую вышеописанные цели, при этом постарались сохранить тонкий костный выступ в межпроксимальной области (рис. 7). После этого в области зуба 21 установили имплантат Straumann Bone Level (SLActive, диаметром 4,1 мм и длиной 12 мм; рис. 8). Получили аутогенную костную стружку, с помощью которой закрыли костный дефект. Чтобы создать необходимый профиль кости с вестибулярной стороны, нанесли слой материала Straumann BoneCeramic (400–700 мкм). В соответствии с принципами направленной регенерации кости материал закрыли двухслойной мембраной из неперекрестно-сшитого коллагена (рис. 9). Насыщенная кровью мембрана легко адаптируется к форме альвеолярного гребня и не требует дополнительной фиксации. Операционную рану ушили без натяжения, наложив горизонтальные матрасные швы, после расщепления надкостницы у основания лоскута (рис. 10). Овоидный понтик сошлифовали, чтобы исключить давление на мягкие ткани под ним, после чего вновь зафиксировали временный мостовидный протез (рис. 11).
 Предварительно корень зуба 11 снабдили более длинным золотым штифтом для уменьшения риска перелома. С той же целью небную часть золотой культевой вкладки модифицировали, удалив 1,5–2,0 мм материала, чтобы сформировать пространство для циркониевого каркаса и керамики. Конечной целью всех этих модификаций было исключение контакта реставраций с зубами-антагонистами при протрузионных движениях челюсти.
Предварительно корень зуба 11 снабдили более длинным золотым штифтом для уменьшения риска перелома. С той же целью небную часть золотой культевой вкладки модифицировали, удалив 1,5–2,0 мм материала, чтобы сформировать пространство для циркониевого каркаса и керамики. Конечной целью всех этих модификаций было исключение контакта реставраций с зубами-антагонистами при протрузионных движениях челюсти.
Огромное значение имело правильное хирургическое ремоделирование твердых и мягких тканей вокруг имплантата в области зуба 21 и корня зуба 11.
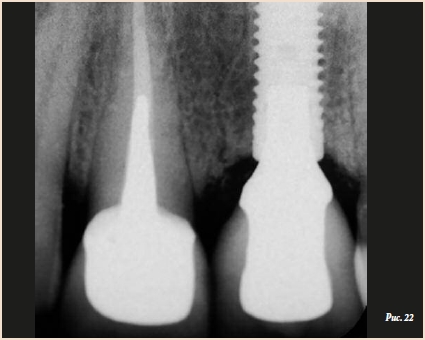
Благодаря отказу от удаления корня зуба 11 удалось сохранить тонкий костный выступ в апроксимальной области, который обеспечил поддержку десневого сосочка. Кроме того, это решение благотворно сказалось на эстетике ортопедической конструкции, которая выглядит естественно (рис. 20 и 21). Периапикальная рентгенограмма, сделанная при контрольном осмотре через 2 года, демонстрирует стабильность высоты альвеолярного гребня в области имплантата (рис. 22).
От редакции: эта статья была опубликована в журнале CAD/CAM – international magazine of digital dentistry. №1/2015.
Стоматология Dental Tribune
№01 2020
Работа с пародонтальными и периимплантными тканями в эстетически значимой зоне №01 2020
Номера страниц в выпуске:6-7
Исходная ситуация
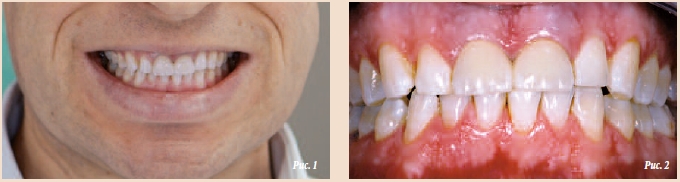
Пациент 38 лет без серьезных заболеваний в анамнезе обратился за помощью в связи с вертикальным переломом левого центрального резца верхней челюсти (зуба 21).
Пациент 38 лет без серьезных заболеваний в анамнезе обратился за помощью в связи с вертикальным переломом левого центрального резца верхней челюсти (зуба 21).
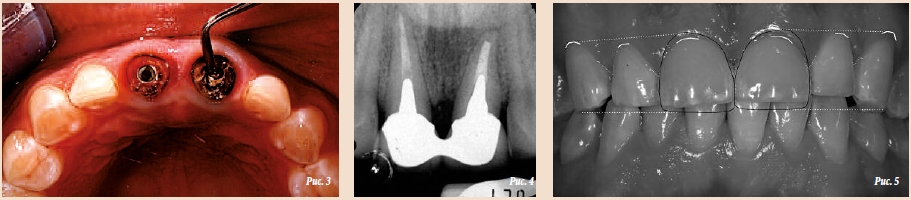
Перелом зуба под коронкой был вызван целым рядом неблагоприятных факторов: отсутствием феррула, недостаточной длиной штифтов, бруксизмом и чрезмерной окклюзионной нагрузкой вследствие преждевременных контактов при протрузионном движении челюсти (рис. 1–3).


План лечения
На основании клинико-рентгенологических данных эстетический риск оценили между средним и высоким (в соответствии с руководством по оценке эстетических рисков Международной группы по имплантологии). Рентгенограмма позволила выявить горизонтальные и вертикальные дефекты, расстояние от уровня кости до контактов составляло 6 мм (рис. 4). Чтобы обеспечить полное заживление мягких тканей до направленной регенерации кости и установки имплантата, запланировали отсроченную имплантацию. Одновременное проведение пародонтологических и имплантологических хирургических процедур должно было минимизировать количество посещений клиники и снизить общую болезненность лечения. Модификация пародонта зуба 11 при установке имплантата для замещения зуба 21 преследовала две цели: увеличить феррул и слегка сместить зенит десневого контура вверх для гармонизации внешнего вида десны (рис. 5) и скрыть темный корень зуба (см. рис. 2) с помощью соединительнотканного трансплантата.Первый этап лечения предполагал удаление сломанного зуба 21 с помощью периотома. Постэкстракционную лунку заполнили коллагеном, чтобы стабилизировать кровяной сгусток в ходе первичного заживления мягких тканей. В тот же день установили мостовидный протез типа «Мэриленд», который модифицировали во избежание его взаимодействия с зубами-антагонистами при протрузионных движениях челюсти (рис. 6).

Лечение
Первое хирургическое вмешательствоЧерез 6 нед провели пародонтологическое и имплантологическое лечение. В области имплантации выполнили разрез по центру альвеолярного гребня, в области зуба 11 сформиро-
вали фестончатые надрезы с вестибулярной и небной стороны. Затем провели остеотомию, преследовавшую вышеописанные цели, при этом постарались сохранить тонкий костный выступ в межпроксимальной области (рис. 7). После этого в области зуба 21 установили имплантат Straumann Bone Level (SLActive, диаметром 4,1 мм и длиной 12 мм; рис. 8). Получили аутогенную костную стружку, с помощью которой закрыли костный дефект. Чтобы создать необходимый профиль кости с вестибулярной стороны, нанесли слой материала Straumann BoneCeramic (400–700 мкм). В соответствии с принципами направленной регенерации кости материал закрыли двухслойной мембраной из неперекрестно-сшитого коллагена (рис. 9). Насыщенная кровью мембрана легко адаптируется к форме альвеолярного гребня и не требует дополнительной фиксации. Операционную рану ушили без натяжения, наложив горизонтальные матрасные швы, после расщепления надкостницы у основания лоскута (рис. 10). Овоидный понтик сошлифовали, чтобы исключить давление на мягкие ткани под ним, после чего вновь зафиксировали временный мостовидный протез (рис. 11).

Второе хирургическое вмешательство
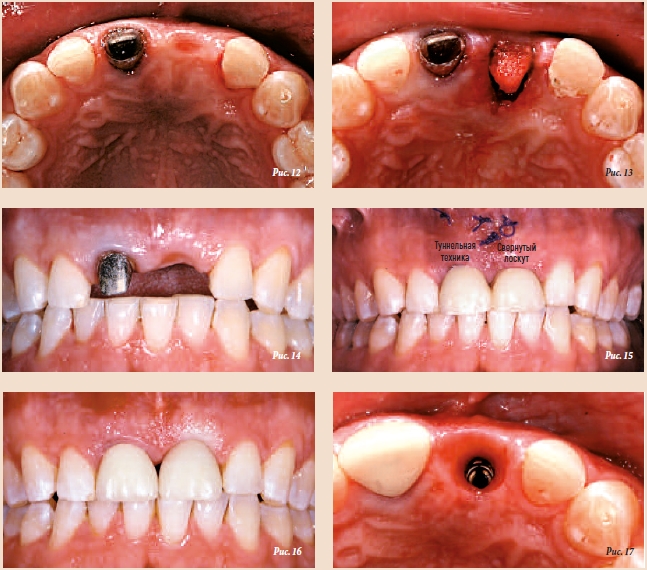
Стабильность временного мостовидного протеза дала дополнительное время (4 мес) на изменение контура альвеолярного гребня в результате ремоделирования кости. Затем небольшую разницу в толщине мягких тканей устранили с помощью свернутого лоскута в области зуба 21 (рис. 12 и 13). С неба в области премоляра взяли очень тонкий (менее 1 мм) соединительнотканный лоскут, который, применив туннельную технику, ввели в карман над надкостницей, чтобы замаскировать просвечивающий темный корень зуба 11 (рис. 14 и 15). В ходе обоих хирургических вмешательств удалось избежать выполнения вертикальных надрезов в области десневых сосочков.
Ортопедический этап
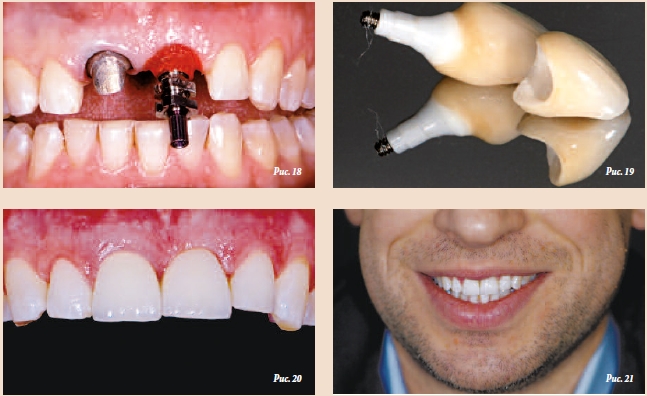
Имплантат был снабжен временной коронкой с винтовой фиксацией на весь шестимесячный период стабилизации периимплантных мягких тканей. В течение этого времени форму и контуры реставрации совершенствовали с помощью фотополимеризуемого композитного материала (рис. 16). Правильное позиционирование имплантата позволило создать оптимальный поддесневой контур (рис. 17). Затем для фиксации профиля переходной зоны, созданного с помощью временной реставрации, изготовили индивидуализированный оттискной колпачок. Циркониевый абатмент и каркасы были изготовлены с помощью системы Straumann CARES CAD/CAM (рис. 18 и 19). Расположение винтового отверстия позволило создать единую реставрацию на два зуба. Абатмент облицевали прессованной керамикой. После примерки и коррекции цвета в лаборатории окончательная коронка была установлена с крутящим моментом 35 Нсм. Винтовое отверстие загерметизировали с помощью гуттаперчи и фотополимеризуемого композита. Предварительно корень зуба 11 снабдили более длинным золотым штифтом для уменьшения риска перелома. С той же целью небную часть золотой культевой вкладки модифицировали, удалив 1,5–2,0 мм материала, чтобы сформировать пространство для циркониевого каркаса и керамики. Конечной целью всех этих модификаций было исключение контакта реставраций с зубами-антагонистами при протрузионных движениях челюсти.
Предварительно корень зуба 11 снабдили более длинным золотым штифтом для уменьшения риска перелома. С той же целью небную часть золотой культевой вкладки модифицировали, удалив 1,5–2,0 мм материала, чтобы сформировать пространство для циркониевого каркаса и керамики. Конечной целью всех этих модификаций было исключение контакта реставраций с зубами-антагонистами при протрузионных движениях челюсти.Вывод
Сложность данного клинического случая заключалась в необходимости создания естественного профиля десны и достижения хороших эстетических результатов при наличии скелетной асимметрии и костных дефектов.Огромное значение имело правильное хирургическое ремоделирование твердых и мягких тканей вокруг имплантата в области зуба 21 и корня зуба 11.
Благодаря отказу от удаления корня зуба 11 удалось сохранить тонкий костный выступ в апроксимальной области, который обеспечил поддержку десневого сосочка. Кроме того, это решение благотворно сказалось на эстетике ортопедической конструкции, которая выглядит естественно (рис. 20 и 21). Периапикальная рентгенограмма, сделанная при контрольном осмотре через 2 года, демонстрирует стабильность высоты альвеолярного гребня в области имплантата (рис. 22).
От редакции: эта статья была опубликована в журнале CAD/CAM – international magazine of digital dentistry. №1/2015.
22 октября 2020
Количество просмотров: 1063