Клинический разбор в общей медицине №05 2021
Pirogov Russian National Research Medical University, Moscow, Russia
margarita-gromov@mail.ru
Abstract
The articular syndrome, although it requires, first of all, the exclusion of systemic diseases of the connective tissue, contrary to the common stereotype, is rather nonspecific. It can also be accompanied by infectious pathology, the incidence of various variants of which is quite high. On an outpatient basis, doctors of any specialty are faced with yersiniosis, the clinical manifestations of which are polymorphic and similar to those of other diseases. Below is an example of the course of yersiniosis with a predominance of articular syndrome in the clinical picture.
Key words: articular syndrome, infectious diseases, yersiniosis.
For citation: Kopelev A.A., Gromova M.A., Chervyakova J.B. Yersiniosis with a predominance of articular syndrome: challenges of outpatient admission. Clinical case. Clinical review for general practice. 2021; 5: 35–38. DOI: 10.47407/kr2021.2.5.00069
Y. pestis и pseudotuberculosis), с множественными путями передачи, и характеризующееся выраженным клиническим полиморфизмом от легких до тяжелых генерализованных форм менингита и менингоэнцефалита, считается распространенным практически повсеместно. Источником могут служить грызуны, сельскохозяйственные, домашние животные, а также больной человек [2, 3].
В то же время системные заболевания соединительной ткани (СЗСТ) распространены гораздо менее, как в мире, так и в нашей стране, хотя и демонстрируют тенденцию к нарастанию [1, 4]. Тем не менее сложившаяся практика заключается в ограничении именно этой группой диагностического поиска у пациентов с суставным синдромом с недооценкой вероятности других причин, включая инфекционные.
На амбулаторном приеме врачи любой специальности сталкиваются с иерсиниозом, клинические проявления которого полиморфны и сходны с симптомами других заболеваний, в том числе аутоиммунных. Отдаленность развивающегося патологического состояния от острого периода болезни приводит к тому, что клинико-лабораторные проявления иерсиниоза неправомерно рассматриваются как самостоятельные нозологические формы, не связанные с персистенцией иерсиний. Предлагаемый нами клинический случай наглядно это демонстрирует.
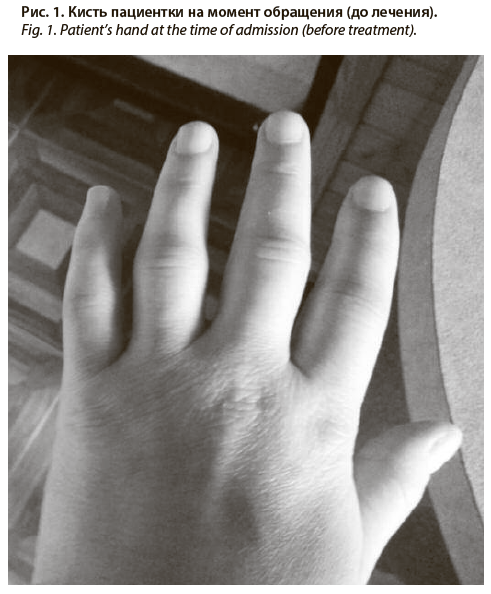 Пациентка В., 1985 г.р., не имеющая установленных хронических заболеваний, отрицающая также аддикции, отягощенность наследственного и аллергологического анамнеза, обратилась на консультацию с жалобами на боль и отечность в межфаланговых (дистальных и проксимальных) суставах кистей, также голеностопных суставах, ощущение утренней скованности «до всего дня». По данным анамнеза, отметила вышеуказанные жалобы за 1,5 мес до обращения, четко связать жалобы с чем-либо затруднилась, однако у мужа отмечались сходные жалобы, купировавшиеся самопроизвольно. Самостоятельно начала принимать нестероидные противовоспалительные препараты (НПВП) без эффекта. Обращалась к терапевту и хирургу за медицинской помощью, по результатам осмотра профильная патология исключена, после чего была направлена к ревматологу.
Пациентка В., 1985 г.р., не имеющая установленных хронических заболеваний, отрицающая также аддикции, отягощенность наследственного и аллергологического анамнеза, обратилась на консультацию с жалобами на боль и отечность в межфаланговых (дистальных и проксимальных) суставах кистей, также голеностопных суставах, ощущение утренней скованности «до всего дня». По данным анамнеза, отметила вышеуказанные жалобы за 1,5 мес до обращения, четко связать жалобы с чем-либо затруднилась, однако у мужа отмечались сходные жалобы, купировавшиеся самопроизвольно. Самостоятельно начала принимать нестероидные противовоспалительные препараты (НПВП) без эффекта. Обращалась к терапевту и хирургу за медицинской помощью, по результатам осмотра профильная патология исключена, после чего была направлена к ревматологу.
При осмотре состояние удовлетворительное, отмечается болезненность голеностопных и суставов кистей с экссудацией (рис. 1), объем движений в суставах ограничен, кулак – 95%, сила кистей снижена до 3 из 5 баллов, местно температура не изменена. По органам других периферических отеков, лимфаденопатии, гепатоспленомегалии, изменения окраски кожи и видимых слизистых – не выявлено. Грудная клетка внешне не изменена, перкуторные характеристики ее органанов – без особенностей, в легких дыхание везикулярное, проводится равномерно во все отделы, хрипы не выслушиваются. Тоны сердца звучные, ритм сердечных сокращений правильный, без дефицита пульса, шумы также не определяются. Живот мягкий, безболезненный, симптомы поколачивания и перитонеальные – отрицательные. Стул и мочеиспускание без особенностей.
С учетом полученных данных пациентка обследована: на первом этапе проводилась диагностика СЗСТ – клинико-анамнестически наиболее вероятными представлялись ревматоидный артрит и группа серонегативных спондилоартритов.
Клинический анализ крови: скорость оседания эритроцитов (СОЭ) – 51 мм/ч на фоне анемии до 110 г/л с микроцитозом – 75,7 фл, гипохромией (среднее содержание 23 пг, концентрация гемоглобина в эритроците 304 г/л) и анизоцитозом – 15,1%, с относительным моноцитозом – 12% и абсолютной лимфопенией – 1,13×109/л без изменения общего числа лейкоцитов.
Биохимический анализ крови: С-реактивный белок высокочувствительный (СРБВЧ) 4,31 мг/л (референсные значения до 0,5 мг/л), при отсутствии повышения уровней ревматоидного фактора (РФ), антител к циклическому цитруллинированному пептиду (АЦЦП), HLA-B27 также не выявлен.
Рентгенография кистей и голеностопных суставов: без патологии.
Таким образом, СЗСТ были исключены, и требовалось рассмотреть другие диагностические концепции. Учитывая наличие контакта с человеком (муж) со сходными клиническими проявлениями, лабораторные признаки воспаления, наиболее вероятными представлялись инфекционные заболевания, сопровождающиеся часто суставным синдромом: бруцеллез и иерсиниоз.
Серологическое обследование в объеме реакции непрямой гемагглютинации (РНГА) дало отрицательный результат на бруцеллезу. Методом иммуноферментного анализа обнаружены антитела класса М (IgM) к иерсиниям (Y. pseudotyberculosis et enterocolitica) при отрицательных G. Методом полимеразной цепной реакции (ПЦР) ДНК Y. pseudotyberculosis также не выявлена.
На основании проведенного обследования был выставлен диагноз: Иерсиниоз (Ab Yersinia enterocolitica IgM), стертая (артралгическая) форма, легкая, острое течение, гладкое.
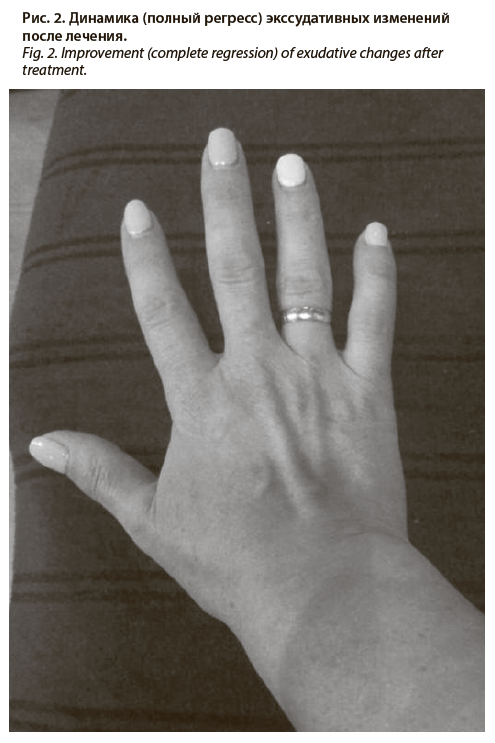 Проведена коррекция лечения: добавлен ципро-флоксацин внутрь по 500 мг 2 раза в сутки, курс 10 дней, глюкокортикоидные гормоны (в связи с высокой воспалительной активностью и отсутствием эффекта от приема НПВП) – преднизолон в таблетках (2 таблетки) 10 мг/сут с постепенным снижением дозы вплоть до полной отмены препарата, на фоне чего отмечен стойкий полный регресс симптоматики (рис. 2).
Проведена коррекция лечения: добавлен ципро-флоксацин внутрь по 500 мг 2 раза в сутки, курс 10 дней, глюкокортикоидные гормоны (в связи с высокой воспалительной активностью и отсутствием эффекта от приема НПВП) – преднизолон в таблетках (2 таблетки) 10 мг/сут с постепенным снижением дозы вплоть до полной отмены препарата, на фоне чего отмечен стойкий полный регресс симптоматики (рис. 2).
Особую тревогу клиницистов вызывают неблагоприятные последствия перенесенного иерсиниоза, в частности формирование системных аутоиммунных заболеваний в исходе болезни. Хотя в последние годы достаточно детально были описаны клинические проявления болезни и внесены значительные коррективы в понимание звеньев иммунопатогенеза, практикующие врачи знают, насколько трудно поставить диагноз, а главное, подобрать адекватное стадии болезни лечение больным. Больные с иерсиниозом из-за полиморфизма клинических проявлений разных периодов болезни часто направляются не к инфекционисту, а к врачам других специальностей (гастроэнтерологам, ревматологам, эндокринологам, гематологам и др.), каждый из которых ставит диагноз, по сути, являющийся синдромальным, и, как следствие, назначает лишь симптоматическое лечение [6].
Длительность иерсиниозного артрита составляет около 4 мес, у 70% больных наступает полное излечение, у 30% больных развивается хронический серонегативный неэрозивный артрит [7].
Таким образом, у нашей больной с преобладающим в клинической картине суставным синдромом, послужившим причиной обращения, было получено достаточно убедительное подтверждение связи имеющихся проявлений не с СЗСТ, как предполагалось в начале, а атипичным течением иерсиниоза.
Из СЗСТ, учитывая достаточно молодой возраст, женский пол, отсутствие связи с беременностью, родами, абортами, пролиферативными изменениями и периартикулярным хрустом, присущих артрозу, локализацию и выраженность изменений, заметных внесуставных проявлений, следовало исключать серонегативные спондилоартриты, менее вероятно – ревматоидный артрит, для других представителей данной группы картина не выглядела типичной, и проводить их исключение параклинически не требовалось. По данным анализов крови, были получены признаки воспаления (повышение СОЭ, СРБВЧ) при отсутствии специфичных маркеров: РФ, АЦЦП, HLA-B27.
Наличие воспалительной активности, не связанной с СЗСТ, диктовала необходимость рассмотреть версию инфекционного заболевания. Бруцеллез и иерсиниоз были включены в дифференциально-диагностический ряд в силу характерности для них суставного синдрома. Первый исключен лабораторно – по данным РНГА, ко второму получены положительные IgM при отрицательных G, что, вместе с данными анамнеза о длительности жалоб в течение месяца, дают основания считать процесс острым. Дифференциальный диагноз с псевдотуберкулезом – последний исключен по данным ПЦР. Концепция реактивного артрита, который тоже бывает ассоциирован с Y. enterocolitica, также исключается, в частности выявлением IgM, а не G, и, дополнительно, отсутствием HLA-B27.
Вышеизложенные соображения позволили диагностировать иерсиниоз и провести адекватную терапию с положительным эффектом в виде стойкого полного регресса симптоматики.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторе / Information about the author
Копелев Александр Александрович – канд. мед. наук, доц. каф. факультетской терапии лечебного факультета, ФГАОУ ВО
«РНИМУ им. Н.И. Пирогова». E-mail: akopelev@mail.ru
Alexander A. Kopelev – Cand. Sci. (Med.), Pirogov Russian National Research Medical University. E-mail: akopelev@mail.ru
Громова Маргарита Александровна – канд. мед. наук, ассистент каф. факультетской терапии лечебного факультета, ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: margarita-gromov@mail.ru
Margarita A. Gromova – Cand. Sci. (Med.), Pirogov Russian National Research Medical University. E-mail: margarita-gromov@mail.ru
Червякова Юлия Борисовна – канд. мед. наук, доц. каф. факультетской терапии лечебного факультета, ФГАОУ ВО «РНИМУ
им. Н.И. Пирогова». E-mail: chervyakova_j@mail.ru
Julia B. Chervyakova – Cand. Sci. (Med.), Pirogov Russian National Research Medical University. E-mail: chervyakova_j@mail.ru
Статья поступила в редакцию / The article received: 27.07.2021
Статья принята к печати / The article approved for publication: 29.07.2021
Клинический разбор в общей медицине №05 2021
Иерсиниоз с преобладанием суставного синдрома: трудности амбулаторного приема. Клинический случай
Номера страниц в выпуске:35-38
Аннотация
Суставной синдром, хотя и требует в первую очередь исключения системных заболеваний соединительной ткани, вопреки распространенному стереотипу достаточно неспецифичен. Им может сопровождаться и инфекционная патология, заболеваемость различными вариантами которой достаточно высока. На амбулаторном приеме врачи любой специальности сталкиваются с иерсиниозом, клинические проявления которого полиморфны и сходны с симптомами других заболеваний. Ниже приводится пример течения иерсиниоза с преобладанием суставного синдрома в клинической картине.
Ключевые слова: суставной синдром, инфекционные болезни, иерсиниоз.
Для цитирования: Копелев А.А., Громова М.А., Червякова Ю.Б. Иерсиниоз с преобладанием суставного синдрома: трудности амбулаторного приема. Клинический случай. Клинический разбор в общей медицине. 2021; 5: 35–38. DOI: 10.47407/kr2021.2.5.00069
Суставной синдром, хотя и требует в первую очередь исключения системных заболеваний соединительной ткани, вопреки распространенному стереотипу достаточно неспецифичен. Им может сопровождаться и инфекционная патология, заболеваемость различными вариантами которой достаточно высока. На амбулаторном приеме врачи любой специальности сталкиваются с иерсиниозом, клинические проявления которого полиморфны и сходны с симптомами других заболеваний. Ниже приводится пример течения иерсиниоза с преобладанием суставного синдрома в клинической картине.
Ключевые слова: суставной синдром, инфекционные болезни, иерсиниоз.
Для цитирования: Копелев А.А., Громова М.А., Червякова Ю.Б. Иерсиниоз с преобладанием суставного синдрома: трудности амбулаторного приема. Клинический случай. Клинический разбор в общей медицине. 2021; 5: 35–38. DOI: 10.47407/kr2021.2.5.00069
Yersiniosis with a predominance of articular syndrome: challenges of outpatient admission. Clinical case
Alexander A. Kopelev, Margarita A. Gromova, Julia B. ChervyakovaPirogov Russian National Research Medical University, Moscow, Russia
margarita-gromov@mail.ru
Abstract
The articular syndrome, although it requires, first of all, the exclusion of systemic diseases of the connective tissue, contrary to the common stereotype, is rather nonspecific. It can also be accompanied by infectious pathology, the incidence of various variants of which is quite high. On an outpatient basis, doctors of any specialty are faced with yersiniosis, the clinical manifestations of which are polymorphic and similar to those of other diseases. Below is an example of the course of yersiniosis with a predominance of articular syndrome in the clinical picture.
Key words: articular syndrome, infectious diseases, yersiniosis.
For citation: Kopelev A.A., Gromova M.A., Chervyakova J.B. Yersiniosis with a predominance of articular syndrome: challenges of outpatient admission. Clinical case. Clinical review for general practice. 2021; 5: 35–38. DOI: 10.47407/kr2021.2.5.00069
Введение
Согласно статистическим данным, заболеваемость инфекционной и паразитарной патологией в 2018 г. (на 100 тыс. населения) составила 4361,3 человека, из них впервые установлен диагноз – 2704,2, смертность – 23,6, из них трудоспособных – 35,2, среди которых – 21,3 женщины. Причем число случаев острых кишечных инфекций с 2005 по 2018 г. росло и достигло 782,4 [1]. Данные прицельно по заболеваемости иерсиниозом отсутствуют в силу сходства их клинических проявлений с другими нозологиями, не только инфекционными, и сложности культивирования возбудителей. Тем не менее это зоонозное заболевание, вызываемое представителями рода Yersinia (за исключениемY. pestis и pseudotuberculosis), с множественными путями передачи, и характеризующееся выраженным клиническим полиморфизмом от легких до тяжелых генерализованных форм менингита и менингоэнцефалита, считается распространенным практически повсеместно. Источником могут служить грызуны, сельскохозяйственные, домашние животные, а также больной человек [2, 3].
В то же время системные заболевания соединительной ткани (СЗСТ) распространены гораздо менее, как в мире, так и в нашей стране, хотя и демонстрируют тенденцию к нарастанию [1, 4]. Тем не менее сложившаяся практика заключается в ограничении именно этой группой диагностического поиска у пациентов с суставным синдромом с недооценкой вероятности других причин, включая инфекционные.
На амбулаторном приеме врачи любой специальности сталкиваются с иерсиниозом, клинические проявления которого полиморфны и сходны с симптомами других заболеваний, в том числе аутоиммунных. Отдаленность развивающегося патологического состояния от острого периода болезни приводит к тому, что клинико-лабораторные проявления иерсиниоза неправомерно рассматриваются как самостоятельные нозологические формы, не связанные с персистенцией иерсиний. Предлагаемый нами клинический случай наглядно это демонстрирует.
Клиническое наблюдение
 Пациентка В., 1985 г.р., не имеющая установленных хронических заболеваний, отрицающая также аддикции, отягощенность наследственного и аллергологического анамнеза, обратилась на консультацию с жалобами на боль и отечность в межфаланговых (дистальных и проксимальных) суставах кистей, также голеностопных суставах, ощущение утренней скованности «до всего дня». По данным анамнеза, отметила вышеуказанные жалобы за 1,5 мес до обращения, четко связать жалобы с чем-либо затруднилась, однако у мужа отмечались сходные жалобы, купировавшиеся самопроизвольно. Самостоятельно начала принимать нестероидные противовоспалительные препараты (НПВП) без эффекта. Обращалась к терапевту и хирургу за медицинской помощью, по результатам осмотра профильная патология исключена, после чего была направлена к ревматологу.
Пациентка В., 1985 г.р., не имеющая установленных хронических заболеваний, отрицающая также аддикции, отягощенность наследственного и аллергологического анамнеза, обратилась на консультацию с жалобами на боль и отечность в межфаланговых (дистальных и проксимальных) суставах кистей, также голеностопных суставах, ощущение утренней скованности «до всего дня». По данным анамнеза, отметила вышеуказанные жалобы за 1,5 мес до обращения, четко связать жалобы с чем-либо затруднилась, однако у мужа отмечались сходные жалобы, купировавшиеся самопроизвольно. Самостоятельно начала принимать нестероидные противовоспалительные препараты (НПВП) без эффекта. Обращалась к терапевту и хирургу за медицинской помощью, по результатам осмотра профильная патология исключена, после чего была направлена к ревматологу.При осмотре состояние удовлетворительное, отмечается болезненность голеностопных и суставов кистей с экссудацией (рис. 1), объем движений в суставах ограничен, кулак – 95%, сила кистей снижена до 3 из 5 баллов, местно температура не изменена. По органам других периферических отеков, лимфаденопатии, гепатоспленомегалии, изменения окраски кожи и видимых слизистых – не выявлено. Грудная клетка внешне не изменена, перкуторные характеристики ее органанов – без особенностей, в легких дыхание везикулярное, проводится равномерно во все отделы, хрипы не выслушиваются. Тоны сердца звучные, ритм сердечных сокращений правильный, без дефицита пульса, шумы также не определяются. Живот мягкий, безболезненный, симптомы поколачивания и перитонеальные – отрицательные. Стул и мочеиспускание без особенностей.
С учетом полученных данных пациентка обследована: на первом этапе проводилась диагностика СЗСТ – клинико-анамнестически наиболее вероятными представлялись ревматоидный артрит и группа серонегативных спондилоартритов.
Клинический анализ крови: скорость оседания эритроцитов (СОЭ) – 51 мм/ч на фоне анемии до 110 г/л с микроцитозом – 75,7 фл, гипохромией (среднее содержание 23 пг, концентрация гемоглобина в эритроците 304 г/л) и анизоцитозом – 15,1%, с относительным моноцитозом – 12% и абсолютной лимфопенией – 1,13×109/л без изменения общего числа лейкоцитов.
Биохимический анализ крови: С-реактивный белок высокочувствительный (СРБВЧ) 4,31 мг/л (референсные значения до 0,5 мг/л), при отсутствии повышения уровней ревматоидного фактора (РФ), антител к циклическому цитруллинированному пептиду (АЦЦП), HLA-B27 также не выявлен.
Рентгенография кистей и голеностопных суставов: без патологии.
Таким образом, СЗСТ были исключены, и требовалось рассмотреть другие диагностические концепции. Учитывая наличие контакта с человеком (муж) со сходными клиническими проявлениями, лабораторные признаки воспаления, наиболее вероятными представлялись инфекционные заболевания, сопровождающиеся часто суставным синдромом: бруцеллез и иерсиниоз.
Серологическое обследование в объеме реакции непрямой гемагглютинации (РНГА) дало отрицательный результат на бруцеллезу. Методом иммуноферментного анализа обнаружены антитела класса М (IgM) к иерсиниям (Y. pseudotyberculosis et enterocolitica) при отрицательных G. Методом полимеразной цепной реакции (ПЦР) ДНК Y. pseudotyberculosis также не выявлена.
На основании проведенного обследования был выставлен диагноз: Иерсиниоз (Ab Yersinia enterocolitica IgM), стертая (артралгическая) форма, легкая, острое течение, гладкое.
 Проведена коррекция лечения: добавлен ципро-флоксацин внутрь по 500 мг 2 раза в сутки, курс 10 дней, глюкокортикоидные гормоны (в связи с высокой воспалительной активностью и отсутствием эффекта от приема НПВП) – преднизолон в таблетках (2 таблетки) 10 мг/сут с постепенным снижением дозы вплоть до полной отмены препарата, на фоне чего отмечен стойкий полный регресс симптоматики (рис. 2).
Проведена коррекция лечения: добавлен ципро-флоксацин внутрь по 500 мг 2 раза в сутки, курс 10 дней, глюкокортикоидные гормоны (в связи с высокой воспалительной активностью и отсутствием эффекта от приема НПВП) – преднизолон в таблетках (2 таблетки) 10 мг/сут с постепенным снижением дозы вплоть до полной отмены препарата, на фоне чего отмечен стойкий полный регресс симптоматики (рис. 2).Обсуждение
Иерсиниоз в настоящее время вышел за рамки чисто инфекционной патологии, став терапевтической проблемой из-за «слабой» лабораторной базы, используемой в практическом здравоохранении, проблем в выборе тактики лечения и реабилитации больных [5].Особую тревогу клиницистов вызывают неблагоприятные последствия перенесенного иерсиниоза, в частности формирование системных аутоиммунных заболеваний в исходе болезни. Хотя в последние годы достаточно детально были описаны клинические проявления болезни и внесены значительные коррективы в понимание звеньев иммунопатогенеза, практикующие врачи знают, насколько трудно поставить диагноз, а главное, подобрать адекватное стадии болезни лечение больным. Больные с иерсиниозом из-за полиморфизма клинических проявлений разных периодов болезни часто направляются не к инфекционисту, а к врачам других специальностей (гастроэнтерологам, ревматологам, эндокринологам, гематологам и др.), каждый из которых ставит диагноз, по сути, являющийся синдромальным, и, как следствие, назначает лишь симптоматическое лечение [6].
Длительность иерсиниозного артрита составляет около 4 мес, у 70% больных наступает полное излечение, у 30% больных развивается хронический серонегативный неэрозивный артрит [7].
Таким образом, у нашей больной с преобладающим в клинической картине суставным синдромом, послужившим причиной обращения, было получено достаточно убедительное подтверждение связи имеющихся проявлений не с СЗСТ, как предполагалось в начале, а атипичным течением иерсиниоза.
Из СЗСТ, учитывая достаточно молодой возраст, женский пол, отсутствие связи с беременностью, родами, абортами, пролиферативными изменениями и периартикулярным хрустом, присущих артрозу, локализацию и выраженность изменений, заметных внесуставных проявлений, следовало исключать серонегативные спондилоартриты, менее вероятно – ревматоидный артрит, для других представителей данной группы картина не выглядела типичной, и проводить их исключение параклинически не требовалось. По данным анализов крови, были получены признаки воспаления (повышение СОЭ, СРБВЧ) при отсутствии специфичных маркеров: РФ, АЦЦП, HLA-B27.
Наличие воспалительной активности, не связанной с СЗСТ, диктовала необходимость рассмотреть версию инфекционного заболевания. Бруцеллез и иерсиниоз были включены в дифференциально-диагностический ряд в силу характерности для них суставного синдрома. Первый исключен лабораторно – по данным РНГА, ко второму получены положительные IgM при отрицательных G, что, вместе с данными анамнеза о длительности жалоб в течение месяца, дают основания считать процесс острым. Дифференциальный диагноз с псевдотуберкулезом – последний исключен по данным ПЦР. Концепция реактивного артрита, который тоже бывает ассоциирован с Y. enterocolitica, также исключается, в частности выявлением IgM, а не G, и, дополнительно, отсутствием HLA-B27.
Вышеизложенные соображения позволили диагностировать иерсиниоз и провести адекватную терапию с положительным эффектом в виде стойкого полного регресса симптоматики.
Вывод
Приведенный случай наглядно иллюстрирует необходимость при обследовании больных с суставным синдромом включать в дифференциально-диагностический ряд инфекционные заболевания наряду с СЗСТ. Клиницисты должны знать, что пациенты могут иметь атипичные течения хорошо известных заболеваний. Наш случай повышает осведомленность о редких вариантах иерсиниоза с преобладанием в клинической картине суставного синдрома и подчеркивает важность рассмотрения диагноза во взаимодействии врачей разных специальностей на амбулаторном приеме.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторе / Information about the author
Копелев Александр Александрович – канд. мед. наук, доц. каф. факультетской терапии лечебного факультета, ФГАОУ ВО
«РНИМУ им. Н.И. Пирогова». E-mail: akopelev@mail.ru
Alexander A. Kopelev – Cand. Sci. (Med.), Pirogov Russian National Research Medical University. E-mail: akopelev@mail.ru
Громова Маргарита Александровна – канд. мед. наук, ассистент каф. факультетской терапии лечебного факультета, ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: margarita-gromov@mail.ru
Margarita A. Gromova – Cand. Sci. (Med.), Pirogov Russian National Research Medical University. E-mail: margarita-gromov@mail.ru
Червякова Юлия Борисовна – канд. мед. наук, доц. каф. факультетской терапии лечебного факультета, ФГАОУ ВО «РНИМУ
им. Н.И. Пирогова». E-mail: chervyakova_j@mail.ru
Julia B. Chervyakova – Cand. Sci. (Med.), Pirogov Russian National Research Medical University. E-mail: chervyakova_j@mail.ru
Статья поступила в редакцию / The article received: 27.07.2021
Статья принята к печати / The article approved for publication: 29.07.2021
Список исп. литературыСкрыть список1. Здравоохранение в России. 2019: статистический сборник. http://rosstat.gov.ru/storage/mediabank/Zdravoohran-2019.pdf
[Zdravookhranenie v Rossii. 2019: statisticheskii sbornik. http://rosstat.gov.ru/storage/mediabank/Zdravoohran-2019.pdf (in Russian).]
2. Эпидемиологический надзор и профилактика псевдотуберкулеза и кишечного иерсиниоза. Методические указания. http://docs. cntd.ru/document/1200070491
[Epidemiologicheskii nadzor i profilaktika psevdotuberkuleza i kishechnogo iersinioza. Metodicheskie ukazaniia. http://docs.cntd. ru/document/1200070491 (in Russian).]
3. Каримова Т.В. Энтеропатогенные иерсинии: микробиологический мониторинг, молекулярно-биологические особенности, алгоритм лабораторной диагностики. Дис. ... канд. мед. наук. Иркутск, 2017. http://www.microbe.ru/files/KarimovaTV_diss.pdf
[Karimova T.V. Enteropatogennye iersinii: mikrobiologicheskii monitoring, molekuliarno-biologicheskie osobennosti, algoritm laboratornoi diagnostiki. Dis. ... kand. med. nauk. Irkutsk, 2017. http://www.microbe.ru/files/KarimovaTV_diss.pdf (in Russian).]
4. Галушко Е.А., Насонов Е.Л. Распространенность ревматических заболеваний в России. Альманах клинической медицины. 2018; 46 (1): 32–9.
[Galushko E.A., Nasonov E.L. Rasprostranennost' revmaticheskikh zabolevanii v Rossii. Al'manakh klinicheskoi meditsiny. 2018; 46 (1): 32–9 (in Russian).]
5. Домашенко О.Н., Черкасова Т.И., Колесникова Т.И., Небесная Л.В. Современные методы диагностики иерсиниоза. Архив клинической и экспериментальной медицины. 2020; 2: 103–6. http://journal.dnmu.ru/index.php/akem/article/view/565
[Domashenko O.N., Cherkasova T.I., Kolesnikova T.I., Nebesnaia L.V. Sovremennye metody diagnostiki iersinioza. Arkhiv klinicheskoi i eksperimental'noi meditsiny. 2020; 2: 103–6. http://journal.dnmu.ru/index.php/akem/article/view/565 (in Russian).]
6. Шестакова И.В., Ющук Н.Д. Хронический иерсиниоз как терапевтическая проблема. Терапевтический архив. 2010; 82 (3): 71–6.
[Shestakova I.V., Iushchuk N.D. Khronicheskii iersinioz kak terapevticheskaia problema. Terapevticheskii arkhiv. 2010; 82 (3): 71–6 (in Russian).]
7. Окороков А.Н. Диагностика болезней внутренних органов:
Т. 2. Диагностика ревматических и системных заболеваний соединительной ткани. Диагностика эндокринных заболеваний. М.: Медицинская литература, 2017.
[Okorokov A.N. Diagnostika boleznei vnutrennikh organov: T. 2. Diagnostika revmaticheskikh i sistemnykh zabolevanii soedinitel'noi tkani. Diagnostika endokrinnykh zabolevanii. Moscow: Meditsinskaia literatura, 2017 (in Russian).]


