Клинический разбор в общей медицине №06 2021
Yevdokimov Moscow State University of Medicine and Dentistry, Moscow, Russia
lena@obsudim.ru
Abstract
Diabetes mellitus is a chronic disorder associated with microvasular and macrovascular complications, the prevention of which is an important challenge of modern medicine. Contemporary methods for diabetes management rely on the active involvement of the patient. Self-monitoring of blood glucose (SMBG) provides the basis for efficient antihyperglycemic therapy and prevention of hypoglycemia, as well as for the improvement of patient adherence to treatment. The importance of SMBG has further increased during the COVID-19 pandemic, since the adequate glycemic control can reduce the risk of COVID-19 infection and the disease severity in patients with DM. The recommended frequency of SMBG in patients with DM is discussed. A variety of glucose meters are available for measurement of blood glucose. Compliance with accuracy standards, simplicity and convenience for patients are the important criteria for selecting the glucose meter.
Key words: diabetes mellitus, complications, COVID-19, self-monitoring of blood glucose, glycated hemoglobin, glucose meters.
For citation: Biryukova E.V. Importance of blood glucose self-monitoring in treatment of diabetes mellitus in the modern world. Clinical review for general practice. 2021; 6: 10–16. DOI: 10.47407/kr2021.2.6.00075
С сахарным диабетом (СД) в своей работе ежедневно сталкиваются широкий круг специалистов на фоне неумолимого роста числа больных СД. На 2019 г. в мире 9,5% населения в возрасте 20–79 лет живут с СД (463 млн, каждый 11-й человек на планете); на долю СД 2-го типа (СД 2) приходится до 90% всех выявляемых случаев заболевания [1]. Важность достижения целевого гликемического контроля с момента инициации сахароснижающей терапии имеет широкие научные доказательства, между тем, несмотря на возможности современных сахароснижающих препаратов, не решены насущные проблемы, связанные с достижением должного метаболического контроля и предотвращения хронических осложнений СД, предотвращение развития которых – важнейшая задача современной медицины. Весь мир столкнулся с пандемией коронавируса (COVID-19), уже в начале которой стало ясно, что больные СД, ожирением – одна из самых уязвимых групп для этой вирусной инфекции [2, 3].
Согласно данным национальных исследований, СД 2 независимо связан с повышенным риском госпитализации, поступления в отделение интенсивной терапии и смерти от COVID-19 [3, 4]. Все это подчеркивает крайнюю важность достижения целевых показателей метаболического контроля в современных условиях для пациентов с СД.
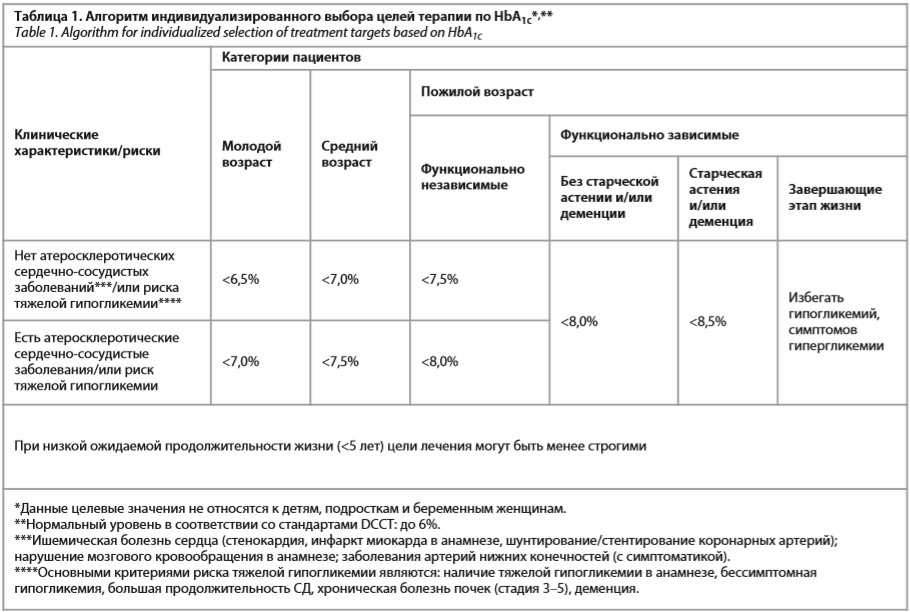
Достижение и поддержание хорошего гликемического контроля имеет фундаментальное значение для лечения СД и снижения риска всего спектра осложнений, связанных с заболеванием (включая вирусные заболевания). Целью лечения является достижение целевого уровня HbA1c без риска развития гипогликемических состояний [6, 7]. Выбор индивидуальных целей лечения заболевания зависит от возраста пациента, ожидаемой продолжительности жизни, наличия тяжелых осложнений и риска тяжелой гипогликемии [1] (табл. 1).
Лечение СД, как хронического заболевания, представляет пожизненный процесс, в котором, несомненно, должны участвовать и врач, и пациент. В современных действующих руководствах таких экспертных организаций, как Международная федерация диабета, Европейская ассоциация по изучению диабета самоконтроль гликемии (СКГ) признается необходимым условием успешного ведения и лечения пациентов с СД [6–9]. Под современным пониманием СКГ подразумевается определенная кратность регулярных измерений уровней глюкозы крови, причем СКГ является четким ориентиром, используемым как врачом, так и пациентом для оценки результата лечения СД и коррекции проводимой терапии по мере необходимости. Активное участие пациентов в лечении и систематический СКГ являются факторами, определяющими приверженность и эффективность терапии.
СКГ играет очень важную роль в ежедневном мониторинге уровня глюкозы в плазме и дополняет тестирование HbA1c при оценке гликемического контроля [10–12]. Хорошо известно, что HbA1c отражает гликемический статус в течение 2–3 мес, СКГ отражает ежедневные колебания уровня глюкозы в крови. Измерение
2-часового уровня глюкозы, которое можно получить с помощью СКГ, считается более сильным предиктором сердечно-сосудистых заболеваний по сравнению с HbA1c. Кроме того, при некоторых состояниях, таких как гемоглобинопатия, малярия, анемия и кровопотеря, оценка уровня HbA1c может быть ненадежна, и в таких клинических ситуациях первостепенное значение имеет СКГ [13, 14].
Осуществление регулярного СКГ невозможно без структурированного обучения больных СД, в ходе которого отрабатываются практические навыки, необходимые для самоконтроля [10]. Применение СКГ не только улучшает управление заболеванием, но и позволяет врачу объективно оценить эффективность назначенных сахароснижающих средств, а пациентам – быть активными участниками терапевтического процесса. Активное участие пациента в управлении своим заболеванием подразумевает реализацию пациентом возможности сопоставить свои показатели уровня глюкозы крови с индивидуальным целевым уровнем гликемии, проанализировать вероятные причины отсутствия контроля гликемии и связать показания глюкометра с рационом питания, физической активностью и действием сахароснижающих средств. СКГ позволяет сформировать у пациентов ответственность за результаты лечения, способствует более серьезному соблюдению рекомендаций, мотивируя к повышению уровня знаний о своем заболевании [6–9]. Особенно это важно для всех пациентов с СД 1-го типа (СД 1) и пациентов с СД 2, находящихся на инсулинотерапии.

В стремлении добиться лучшего гликемического контроля следует помнить о возможных последствиях гипогликемии, которая является значимым предиктором сердечно-сосудистых катастроф, неблагоприятных клинических исходов и смертности у пациентов с СД [15–17]. Гипогликемия может приводить к ишемии миокарда, нарушению электромеханических свойств миокарда и вызывать жизнеугрожающие аритмии [16].
Опасение гипогликемии, как со стороны врача, так и пациента, является дополнительным препятствием для достижения должного метаболического контроля, улучшения прогноза. Клинические признаки гипогликемии хорошо известны, но, к сожалению, симптомы гипогликемии не всегда присутствуют у пациентов с СД, а бессимптомные гипогликемии вызывают постепенное истощение контррегуляторных защитных механизмов и, соответственно, нарушение их распознавания. Регулярный СКГ является простым инструментом, позволяющим избежать резких колебаний уровня глюкозы в крови, своевременно выявить снижение уровня глюкозы крови (в том числе бессимптомное), и принять соответствующие меры для купирования эпизода гипогликемии.
На практике показатели СКГ выступают важным индикатором для коррекции дозы сахароснижающих средств. Регулярный ежедневный СКГ позволяет пациенту приобрести навыки гибкого управления дозами различных препаратов инсулина в зависимости от уровня гликемии, приема пищи, физической нагрузки для достижения и поддержания целей терапии. Эффективность лечения инсулином напрямую связана с частотой СКГ.
Следует отметить, что СКГ выступает в качестве фактора, влияющего непосредственно на результаты лечения СД, позволяет преодолеть клиническую инертность, поэтому важность регулярного измерения гликемии очевидна на любом этапе лечения СД. Благодаря многочисленным исследованиям четко показано, что программы терапевтического ведения пациентов, включающие структурированный регулярный СКГ, способствуют лучшему снижению уровня HbA1c у лиц с СД, увеличению доли пациентов, достигающих целевого контроля гликемии, по сравнению с программами без самоконтроля [18–22].
В недавнем исследовании с участием 4987 пациентов с впервые выявленным СД 2 продемонстрировано, что выполнение систематического СКГ (СКГ+) было связано с лучшим гликемическим контролем (не получавших инсулиновую терапию), независимо от того, использовались ли метформин, тиазолидиндионы, ингибиторы ДПП-4 или секретагоги (препараты сульфонилмочевины, глиниды) в условиях реальной практики [23]. Обе группы (СКГ+, СКГ-) показали снижение HbA1c в течение периода наблюдения. Пациенты из группы регулярного СКГ (СКГ+) имели более низкий уровень HbA1c, по сравнению с теми, кто не использовал СКГ (СКГ-), при этом максимальная разница показателя составляла 0,55% через 3 мес, а минимальная разница – 0,45% через 6 и 12 мес. Согласно данным систематических обзоров и метаанализов, дополнительное снижение HbA1c при использовании СКГ у пациентов с СД различной продолжительности составляет до 0,4% в зависимости от проводимой терапии [19, 20].
СКГ имеет много доказанных, важных для практики преимуществ; наряду с повышением эффективности сахароснижающей терапии, это и минимизация вариабельности глюкозы, и реальная помощь в прогнозировании тяжелой гипогликемии, улучшение качества жизни [17, 18, 24]. Регулярное измерение уровня глюкозы является необходимым и решающим элементом профилактики острых и хронических осложнений заболевания, способствует улучшению прогноза у пациентов с СД [24–26]. В частности, в исследовании ROSSO (Retrolective Study Self Monitoring of Blood Glucose and Outcome in people with Type 2 Diabetes) анализу были подвергнуты данные 3268 пациентов за период 6,5 года, среди которых 1479 пациентов проводили СКГ, в то время как 1789 – его не проводили [26]. У пациентов с СД, получающих сахароснижающую терапию и регулярно осуществляющих СКГ, отмечено улучшение прогноза: риск развития диабетических осложнений (острый инфаркт миокарда, инсульт, ампутация, слепота, необходимость гемодиализа) снижался на 32%, а риск смертности от СД – на 51%. Результаты данного исследования продемонстрировали, что СКГ повышает возможности сахароснижающей терапии, способствует увеличению продолжительность жизни пациентов, и что немаловажно, улучшать качество жизни пациентов с СД 2, независимо от характера использованной фармакотерапии.
Регулярный самоконтроль позволяет обученным пациентам с СД реализовать в повседневной жизни рекомендации по физической активности и избежать гипогликемий. Особенно это касается пациентов с СД 1, владеющих методами профилактики гипогликемий, которым можно заниматься любыми видами физической активности с учетом следующих противопоказаний и мер предосторожности.
В соответствии с Российскими рекомендациями, больным СД 1 необходимо ежедневно не менее 4 раз определять гликемию (до еды, через 2 ч после еды, на ночь, периодически ночью) [7]. Кроме того, дополнительно перед физическими нагрузками и после них, при подозрении на гипогликемию и после ее лечения, при сопутствующих заболеваниях, если предстоят какие-то действия, потенциально опасные для пациента и окружающих (например, вождение транспортного средства или управление сложными механизмами). Важно, что при наличии признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска вопрос о частоте обследований решается индивидуально.
СКГ при СД 2 без осложнений в дебюте заболевания и при недостижении целевых уровней гликемического контроля следует осуществлять ежедневно не менее 4 раз в сутки (до еды, через 2 ч после еды, на ночь, периодически ночью) [7]. В дальнейшем его частота определяется видом проводимой сахароснижающей терапии. На диетотерапии самоконтроль рекомендован не менее 1 раза в неделю. В случае применения пероральной сахароснижающей терапии, и/или арГПП-1, и/или базального инсулина СКГ осуществляется не менее одного раза в сутки в разное время и дополнительно – один гликемический профиль (не менее 4 раз в сутки) в неделю (возможно уменьшение частоты при использовании только препаратов с низким риском гипогликемии. На фоне терапии готовыми смесями инсулина – не менее двух раз в сутки в разное время и дополнительно – один гликемический профиль (не менее 4 раз в сутки) в неделю, на интенсифицированной инсулинотерапии – ежедневно не менее 4 раз (до еды, через 2 ч после еды, на ночь, периодически ночью).
При наличии признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска вопрос о частоте обследований решается индивидуально.
Следует отметить, что при ряде ситуаций необходимо увеличить частоту СКГ (например, при изменении сахароснижающей терапии, беспричинном ухудшении состояния пациента, похудении, обострении сопутствующих заболеваний, изменении привычного образа жизни, психоэмоциональных ситуациях).
 Среди факторов риска тяжелого течения заболевания и летальных исходов COVID-19 у больных СД наиболее значимыми являются неудовлетворительный гликемический контроль, возраст старше 65 лет, наличие ожирения и диабетических осложнений [4, 27, 28]. Поддержание хорошего гликемического контроля – эффективный подход к предотвращению передачи COVID-19 у пациентов с СД [30–32].
Среди факторов риска тяжелого течения заболевания и летальных исходов COVID-19 у больных СД наиболее значимыми являются неудовлетворительный гликемический контроль, возраст старше 65 лет, наличие ожирения и диабетических осложнений [4, 27, 28]. Поддержание хорошего гликемического контроля – эффективный подход к предотвращению передачи COVID-19 у пациентов с СД [30–32].
Течение COVID-19 у пациентов с СД часто осложняется повышением гликемии, хотя колебания гликемии могут наблюдаться и в сторону снижения уровня гликемии, что требует более частого мониторинга уровня глюкозы в крови на фоне вирусного поражения. Основными индикаторами контроля гликемии в условиях COVID-19 являются в большей степени показатели ежедневного СКГ или систем суточного мониторирования гликемии (CGM, Flash-мониторинг), нежели чем уровень HbA1c [3]. При легком и бессимптомном течении заболевания COVID-19 требования к контролю гликемии остаются прежними (как в доинфекционном периоде). Максимальные значения гликемии в течение суток не должны превышать 8 ммоль/л [3, 33]. При среднетяжелом и тяжелом течении ориентирами служат рекомендации для больных СД в период острых заболеваний: при СД 1 – контроль гликемии не реже 7–8 раз в сутки, при СД 2 – не менее 4–6 раз в сутки [33] с учетом риска ухудшения течения СД и развития кетоацидоза. С целью профилактики развития как кетоацидоза, так и гипогликемий важно поддерживать уровни гликемии перед едой 6–7 ммоль/л, в течение дня – до 10 ммоль/л.
В период реабилитации после COVID-19 также требуется более частый контроль гликемии, поскольку на фоне повышения гликемии у многих пациентов осуществляется интенсификация сахароснижающей терапии с приоритетным назначением инсулина, что может быть продолжено после выписки из стационара; в дальнейшем при необходимости рекомендован пересмотр плана назначенного лечения с отменой инсулина в зависимости от показателей метаболического контроля.
Повышение гликемии является распространенной нежелательной реакцией со стороны углеводного обмена при применении глюкокортикоидов. Мониторинг гликемии крайне необходим пациентам с впервые диагностированными нарушениями углеводного обмена во время терапии COVID-19, в том числе индуцированными глюкокортикоидами, для оценки временного характера дисгликемии.
Наличие современных глюкометров и умение ими правильно и регулярно пользоваться превращает пациента в активного и полноправного участника управления СД, разделяя ответственность с врачом за результат лечения, повышает мотивацию к терапевтическим вмешательствам [34]. Отсюда влияние и на другую важную составляющую лечения – приверженность к соблюдению врачебных рекомендаций, и в современных рекомендациях СКГ отводится существенная роль как способу улучшения взаимодействия врача и пациента [35]. Достижение и поддержание целевого уровня гликемии во многом зависит от точности показаний глюкометра, поскольку полученные результаты измерения уровня глюкозы крови служат основой для изменения сахароснижающей терапии при необходимости. Все перечисленное позволяет в итоге повысить эффективность и безопасность сахароснижающей терапии.
Глюкометр Контур Плюс Уан (Contour Plus One) отличает высокая точность в лабораторных и клинических условиях [37]. Система позволяет тестировать свежую цельную капиллярную кровь, полученную из подушечки пальца или ладони, венозную кровь.
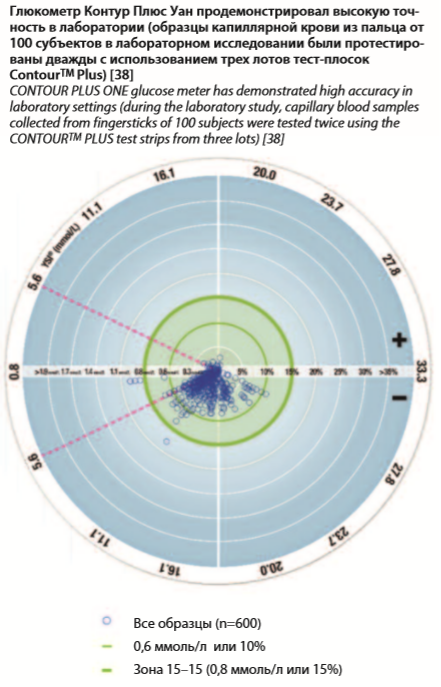
Глюкометр Контур Плюс Уан – современный прибор, отвечающий обновленным стандартам точности, не только соответствует, но даже превосходит требования ISO 15197:2013 [36]. Согласно стандарту ISO 15197:2013, ≥95% результатов измерения глюкозы крови должны находиться в пределах ±0,83 ммоль/л от результатов лабораторного анализатора при концентрации глюкозы <5,55 ммоль/л и в диапазоне ±15% при концентрации ≥5,55 ммоль/л; 99% результатов измерений глюкозы крови должно находиться в Зонах A и B согласительной решетки ошибок. Точность глюкометра Контур Плюс Уан продемонстрирована при более жестком диапазоне отклонений, чем требует ISO 15197:2013, с 95% результатов в пределах ±0,52 ммоль/л или ±9,4% (в сравнении с результатами YSI-анализатора [37]). 99.8% результатов глюкометра Контур Плюс Уан попадают в Зону A Согласительной Решетки Ошибок [37].
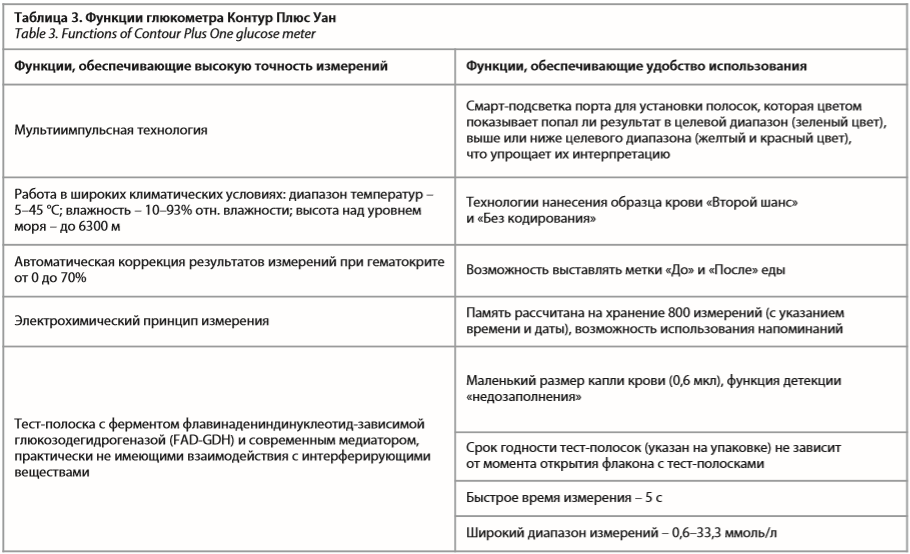
Высокой точности измерения глюкозы крови в системе мониторинга Контур Плюс Уан удалось добиться благодаря совершенствованию методики определения гликемии (табл. 3) с использованием мультиимпульсной технологии, позволяющей многократно оценить образец крови с помощью нескольких электрических импульсов [38]. Электрод в тест-полоске корректирует показания с учетом уровня гематокрита, что позволяет получать высокую точность при широком диапазоне гематокрита, который может быть понижен или повышен в результате различных заболеваний.
Технология «Без кодирования» устраняет риск неточных результатов, связанных с неправильным кодированием, так как для части пациентов введение кода может быть проблематично. Важным преимуществом глюкометра Контур Плюс Уан является технология «Второй шанс». Если с первого раза на тест-полоску было нанесено недостаточно крови, на протяжении 60 с можно повторить забор.
С учетом неуклонного роста числа пациентов с СД 2 и необходимости контроля эффективности сахароснижающей терапии представляется важным внедрение информационно-коммуникационных технологий в процесс взаимодействия пациента и лечащего врача с целью оптимизации оказания медицинской помощи. Глюкометр Контур Плюс Уан может автоматически синхронизироваться с мобильным приложением Contour Diabetes (Контур Диабитис), являющимся, по сути, многофункциональным электронным вариантом дневника самоконтроля. Приложение позволяет пациентам детализировать полученные данные глюкозы крови в повседневной жизни, в различных ситуациях. Используя функцию отчетов для врача, пациент может предоставлять в электронном виде достоверную информацию, которая синхронизируется непосредственно из приложения ContourTM Diabetes и дает врачу возможность оценить эффективность терапии и причины изменения уровня глюкозы крови дистанционно, что важно в условиях COVID-19.
В настоящее время СКГ остается ценной неотъемлемой составляющей лечения СД, которая значимо влияет на результат лечения заболевания. На настоящий момент самоконтроль с помощью портативного глюкометра является наиболее доступным методом в клинической практике. Совершенствование технологий, направленных на увеличение точности измерений глюкозы крови, упрощение процедуры СКГ, способствует повышению эффективности сахароснижающей терапии и приверженности к лечению.
Конфликт интересов. Автор заявляeт об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторе / Information about the author
Бирюкова Елена Валерьевна – д-р мед. наук, проф., ФГБОУ ВО «МГМСУ им. А.И. Евдокимова». E-mail: lena@obsudim.ru; ORCID: 0000-0001-9007-4123; eLibrary SPIN: 3700-9150
Elena V. Biryukova – D. Sci. (Med.), Prof., Yevdokimov Moscow State University of Medicine and Dentistry. E-mail: lena@obsudim.ru;
ORCID: 0000-0001-9007-4123; eLibrary SPIN: 3700-9150
Статья поступила в редакцию / The article received: 23.09.2021
Статья принята к печати / The article approved for publication: 23.09.2021
Клинический разбор в общей медицине №06 2021
Важность самоконтроля гликемии в лечении сахарного диабета в условиях современности
Номера страниц в выпуске:10-16
Аннотация
Сахарный диабет (СД) – хроническое заболевание, связанное с развитием микро- и макрососудистых осложнений, предотвращение которых – важная задача современной медицины. Современные средства управления диабетом предполагают активную роль пациента. Самоконтроль гликемии является основой эффективности проводимой сахароснижающей терапии и профилактики гипогликемии, повышения приверженности пациентов к лечению. Важность самоконтроля еще более возросла во время пандемии COVID-19, поскольку надлежащий гликемический контроль может снизить риск заражения COVID-19 и тяжесть заболевания у пациентов с СД. Обсуждается рекомендуемая частота самоконтроля гликемии при СД. Для измерения сахара крови доступны разнообразные глюкометры. Важными критериями при выборе глюкометра являются соответствие стандартам точности, простота и удобство использования для пациентов.
Ключевые слова: сахарный диабет, осложнения, COVID-19, самоконтроль гликемии, гликированный гемоглобин, глюкометры.
Для цитирования: Бирюкова Е.В. Важность самоконтроля гликемии в лечении сахарного диабета в условиях современности. Клинический разбор в общей медицине. 2021; 6: 10–16. DOI: 10.47407/kr2021.2.6.00075
Сахарный диабет (СД) – хроническое заболевание, связанное с развитием микро- и макрососудистых осложнений, предотвращение которых – важная задача современной медицины. Современные средства управления диабетом предполагают активную роль пациента. Самоконтроль гликемии является основой эффективности проводимой сахароснижающей терапии и профилактики гипогликемии, повышения приверженности пациентов к лечению. Важность самоконтроля еще более возросла во время пандемии COVID-19, поскольку надлежащий гликемический контроль может снизить риск заражения COVID-19 и тяжесть заболевания у пациентов с СД. Обсуждается рекомендуемая частота самоконтроля гликемии при СД. Для измерения сахара крови доступны разнообразные глюкометры. Важными критериями при выборе глюкометра являются соответствие стандартам точности, простота и удобство использования для пациентов.
Ключевые слова: сахарный диабет, осложнения, COVID-19, самоконтроль гликемии, гликированный гемоглобин, глюкометры.
Для цитирования: Бирюкова Е.В. Важность самоконтроля гликемии в лечении сахарного диабета в условиях современности. Клинический разбор в общей медицине. 2021; 6: 10–16. DOI: 10.47407/kr2021.2.6.00075
Importance of blood glucose self-monitoring in treatment of diabetes mellitus in the modern world
Elena V. BiryukovaYevdokimov Moscow State University of Medicine and Dentistry, Moscow, Russia
lena@obsudim.ru
Abstract
Diabetes mellitus is a chronic disorder associated with microvasular and macrovascular complications, the prevention of which is an important challenge of modern medicine. Contemporary methods for diabetes management rely on the active involvement of the patient. Self-monitoring of blood glucose (SMBG) provides the basis for efficient antihyperglycemic therapy and prevention of hypoglycemia, as well as for the improvement of patient adherence to treatment. The importance of SMBG has further increased during the COVID-19 pandemic, since the adequate glycemic control can reduce the risk of COVID-19 infection and the disease severity in patients with DM. The recommended frequency of SMBG in patients with DM is discussed. A variety of glucose meters are available for measurement of blood glucose. Compliance with accuracy standards, simplicity and convenience for patients are the important criteria for selecting the glucose meter.
Key words: diabetes mellitus, complications, COVID-19, self-monitoring of blood glucose, glycated hemoglobin, glucose meters.
For citation: Biryukova E.V. Importance of blood glucose self-monitoring in treatment of diabetes mellitus in the modern world. Clinical review for general practice. 2021; 6: 10–16. DOI: 10.47407/kr2021.2.6.00075
С сахарным диабетом (СД) в своей работе ежедневно сталкиваются широкий круг специалистов на фоне неумолимого роста числа больных СД. На 2019 г. в мире 9,5% населения в возрасте 20–79 лет живут с СД (463 млн, каждый 11-й человек на планете); на долю СД 2-го типа (СД 2) приходится до 90% всех выявляемых случаев заболевания [1]. Важность достижения целевого гликемического контроля с момента инициации сахароснижающей терапии имеет широкие научные доказательства, между тем, несмотря на возможности современных сахароснижающих препаратов, не решены насущные проблемы, связанные с достижением должного метаболического контроля и предотвращения хронических осложнений СД, предотвращение развития которых – важнейшая задача современной медицины. Весь мир столкнулся с пандемией коронавируса (COVID-19), уже в начале которой стало ясно, что больные СД, ожирением – одна из самых уязвимых групп для этой вирусной инфекции [2, 3].
Согласно данным национальных исследований, СД 2 независимо связан с повышенным риском госпитализации, поступления в отделение интенсивной терапии и смерти от COVID-19 [3, 4]. Все это подчеркивает крайнюю важность достижения целевых показателей метаболического контроля в современных условиях для пациентов с СД.
Достижение и поддержание хорошего гликемического контроля имеет фундаментальное значение для лечения СД и снижения риска всего спектра осложнений, связанных с заболеванием (включая вирусные заболевания). Целью лечения является достижение целевого уровня HbA1c без риска развития гипогликемических состояний [6, 7]. Выбор индивидуальных целей лечения заболевания зависит от возраста пациента, ожидаемой продолжительности жизни, наличия тяжелых осложнений и риска тяжелой гипогликемии [1] (табл. 1).

Лечение СД, как хронического заболевания, представляет пожизненный процесс, в котором, несомненно, должны участвовать и врач, и пациент. В современных действующих руководствах таких экспертных организаций, как Международная федерация диабета, Европейская ассоциация по изучению диабета самоконтроль гликемии (СКГ) признается необходимым условием успешного ведения и лечения пациентов с СД [6–9]. Под современным пониманием СКГ подразумевается определенная кратность регулярных измерений уровней глюкозы крови, причем СКГ является четким ориентиром, используемым как врачом, так и пациентом для оценки результата лечения СД и коррекции проводимой терапии по мере необходимости. Активное участие пациентов в лечении и систематический СКГ являются факторами, определяющими приверженность и эффективность терапии.
СКГ играет очень важную роль в ежедневном мониторинге уровня глюкозы в плазме и дополняет тестирование HbA1c при оценке гликемического контроля [10–12]. Хорошо известно, что HbA1c отражает гликемический статус в течение 2–3 мес, СКГ отражает ежедневные колебания уровня глюкозы в крови. Измерение
2-часового уровня глюкозы, которое можно получить с помощью СКГ, считается более сильным предиктором сердечно-сосудистых заболеваний по сравнению с HbA1c. Кроме того, при некоторых состояниях, таких как гемоглобинопатия, малярия, анемия и кровопотеря, оценка уровня HbA1c может быть ненадежна, и в таких клинических ситуациях первостепенное значение имеет СКГ [13, 14].
Осуществление регулярного СКГ невозможно без структурированного обучения больных СД, в ходе которого отрабатываются практические навыки, необходимые для самоконтроля [10]. Применение СКГ не только улучшает управление заболеванием, но и позволяет врачу объективно оценить эффективность назначенных сахароснижающих средств, а пациентам – быть активными участниками терапевтического процесса. Активное участие пациента в управлении своим заболеванием подразумевает реализацию пациентом возможности сопоставить свои показатели уровня глюкозы крови с индивидуальным целевым уровнем гликемии, проанализировать вероятные причины отсутствия контроля гликемии и связать показания глюкометра с рационом питания, физической активностью и действием сахароснижающих средств. СКГ позволяет сформировать у пациентов ответственность за результаты лечения, способствует более серьезному соблюдению рекомендаций, мотивируя к повышению уровня знаний о своем заболевании [6–9]. Особенно это важно для всех пациентов с СД 1-го типа (СД 1) и пациентов с СД 2, находящихся на инсулинотерапии.
Роль самоконтроля в достижении целей лечения сахарного диабета
Одной из самых серьезных проблем лечения СД является развитие гипогликемий. Осуществляя сахароснижающую терапию, следует учитывать риск гипогликемий, который могут увеличивать некоторые сахароснижающие средства (табл. 2).
В стремлении добиться лучшего гликемического контроля следует помнить о возможных последствиях гипогликемии, которая является значимым предиктором сердечно-сосудистых катастроф, неблагоприятных клинических исходов и смертности у пациентов с СД [15–17]. Гипогликемия может приводить к ишемии миокарда, нарушению электромеханических свойств миокарда и вызывать жизнеугрожающие аритмии [16].
Опасение гипогликемии, как со стороны врача, так и пациента, является дополнительным препятствием для достижения должного метаболического контроля, улучшения прогноза. Клинические признаки гипогликемии хорошо известны, но, к сожалению, симптомы гипогликемии не всегда присутствуют у пациентов с СД, а бессимптомные гипогликемии вызывают постепенное истощение контррегуляторных защитных механизмов и, соответственно, нарушение их распознавания. Регулярный СКГ является простым инструментом, позволяющим избежать резких колебаний уровня глюкозы в крови, своевременно выявить снижение уровня глюкозы крови (в том числе бессимптомное), и принять соответствующие меры для купирования эпизода гипогликемии.
На практике показатели СКГ выступают важным индикатором для коррекции дозы сахароснижающих средств. Регулярный ежедневный СКГ позволяет пациенту приобрести навыки гибкого управления дозами различных препаратов инсулина в зависимости от уровня гликемии, приема пищи, физической нагрузки для достижения и поддержания целей терапии. Эффективность лечения инсулином напрямую связана с частотой СКГ.
Следует отметить, что СКГ выступает в качестве фактора, влияющего непосредственно на результаты лечения СД, позволяет преодолеть клиническую инертность, поэтому важность регулярного измерения гликемии очевидна на любом этапе лечения СД. Благодаря многочисленным исследованиям четко показано, что программы терапевтического ведения пациентов, включающие структурированный регулярный СКГ, способствуют лучшему снижению уровня HbA1c у лиц с СД, увеличению доли пациентов, достигающих целевого контроля гликемии, по сравнению с программами без самоконтроля [18–22].
В недавнем исследовании с участием 4987 пациентов с впервые выявленным СД 2 продемонстрировано, что выполнение систематического СКГ (СКГ+) было связано с лучшим гликемическим контролем (не получавших инсулиновую терапию), независимо от того, использовались ли метформин, тиазолидиндионы, ингибиторы ДПП-4 или секретагоги (препараты сульфонилмочевины, глиниды) в условиях реальной практики [23]. Обе группы (СКГ+, СКГ-) показали снижение HbA1c в течение периода наблюдения. Пациенты из группы регулярного СКГ (СКГ+) имели более низкий уровень HbA1c, по сравнению с теми, кто не использовал СКГ (СКГ-), при этом максимальная разница показателя составляла 0,55% через 3 мес, а минимальная разница – 0,45% через 6 и 12 мес. Согласно данным систематических обзоров и метаанализов, дополнительное снижение HbA1c при использовании СКГ у пациентов с СД различной продолжительности составляет до 0,4% в зависимости от проводимой терапии [19, 20].
СКГ имеет много доказанных, важных для практики преимуществ; наряду с повышением эффективности сахароснижающей терапии, это и минимизация вариабельности глюкозы, и реальная помощь в прогнозировании тяжелой гипогликемии, улучшение качества жизни [17, 18, 24]. Регулярное измерение уровня глюкозы является необходимым и решающим элементом профилактики острых и хронических осложнений заболевания, способствует улучшению прогноза у пациентов с СД [24–26]. В частности, в исследовании ROSSO (Retrolective Study Self Monitoring of Blood Glucose and Outcome in people with Type 2 Diabetes) анализу были подвергнуты данные 3268 пациентов за период 6,5 года, среди которых 1479 пациентов проводили СКГ, в то время как 1789 – его не проводили [26]. У пациентов с СД, получающих сахароснижающую терапию и регулярно осуществляющих СКГ, отмечено улучшение прогноза: риск развития диабетических осложнений (острый инфаркт миокарда, инсульт, ампутация, слепота, необходимость гемодиализа) снижался на 32%, а риск смертности от СД – на 51%. Результаты данного исследования продемонстрировали, что СКГ повышает возможности сахароснижающей терапии, способствует увеличению продолжительность жизни пациентов, и что немаловажно, улучшать качество жизни пациентов с СД 2, независимо от характера использованной фармакотерапии.
Регулярный самоконтроль позволяет обученным пациентам с СД реализовать в повседневной жизни рекомендации по физической активности и избежать гипогликемий. Особенно это касается пациентов с СД 1, владеющих методами профилактики гипогликемий, которым можно заниматься любыми видами физической активности с учетом следующих противопоказаний и мер предосторожности.
В соответствии с Российскими рекомендациями, больным СД 1 необходимо ежедневно не менее 4 раз определять гликемию (до еды, через 2 ч после еды, на ночь, периодически ночью) [7]. Кроме того, дополнительно перед физическими нагрузками и после них, при подозрении на гипогликемию и после ее лечения, при сопутствующих заболеваниях, если предстоят какие-то действия, потенциально опасные для пациента и окружающих (например, вождение транспортного средства или управление сложными механизмами). Важно, что при наличии признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска вопрос о частоте обследований решается индивидуально.
СКГ при СД 2 без осложнений в дебюте заболевания и при недостижении целевых уровней гликемического контроля следует осуществлять ежедневно не менее 4 раз в сутки (до еды, через 2 ч после еды, на ночь, периодически ночью) [7]. В дальнейшем его частота определяется видом проводимой сахароснижающей терапии. На диетотерапии самоконтроль рекомендован не менее 1 раза в неделю. В случае применения пероральной сахароснижающей терапии, и/или арГПП-1, и/или базального инсулина СКГ осуществляется не менее одного раза в сутки в разное время и дополнительно – один гликемический профиль (не менее 4 раз в сутки) в неделю (возможно уменьшение частоты при использовании только препаратов с низким риском гипогликемии. На фоне терапии готовыми смесями инсулина – не менее двух раз в сутки в разное время и дополнительно – один гликемический профиль (не менее 4 раз в сутки) в неделю, на интенсифицированной инсулинотерапии – ежедневно не менее 4 раз (до еды, через 2 ч после еды, на ночь, периодически ночью).
При наличии признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска вопрос о частоте обследований решается индивидуально.
Следует отметить, что при ряде ситуаций необходимо увеличить частоту СКГ (например, при изменении сахароснижающей терапии, беспричинном ухудшении состояния пациента, похудении, обострении сопутствующих заболеваний, изменении привычного образа жизни, психоэмоциональных ситуациях).
СКГ и новая коронавирусная инфекция COVID-19
Важность самоконтроля еще более возросла во время пандемии COVID-19, поскольку надлежащий гликемический контроль может снизить риск заражения COVID-19 и тяжесть заболевания у пациентов с СД [4, 27]. Несмотря на то что у большинства людей, инфицированных COVID-19, заболевание протекает бессимптомно или в легкой форме, люди с сопутствующими заболеваниями (СД, артериальная гипертензия, ожирение) имеют более высокий риск неблагоприятных исходов COVID-19, у них чаще развиваются тяжелые формы заболевания [2, 3, 27]. Распространенность СД (всех типов) среди пациентов с COVID-19 составляет около 10% [27, 28]. У больных СД отмечаются значимо более высокие риски тяжелого течения COVID-19, более частое развитие острого респираторного дистресс-синдрома и более высокая летальность, чем у лиц без СД. Частота тяжелого течения COVID-19 была в 1,3–3,9 раза выше, а частота летальных исходов в 1,5–4,4 раза выше у людей с СД по сравнению с людьми без СД [27]. Ретроспективный анализ клинико-демографических показателей больных COVID-19 (n=1007), госпитализированных в стационары (в отделение реанимации и интенсивной терапии) Российской Федерации с острым респираторным дистресс-синдромом, обнаружил СД 2 у 25% больных, ожирение – у 26,1% [29]. Среди факторов риска тяжелого течения заболевания и летальных исходов COVID-19 у больных СД наиболее значимыми являются неудовлетворительный гликемический контроль, возраст старше 65 лет, наличие ожирения и диабетических осложнений [4, 27, 28]. Поддержание хорошего гликемического контроля – эффективный подход к предотвращению передачи COVID-19 у пациентов с СД [30–32].
Среди факторов риска тяжелого течения заболевания и летальных исходов COVID-19 у больных СД наиболее значимыми являются неудовлетворительный гликемический контроль, возраст старше 65 лет, наличие ожирения и диабетических осложнений [4, 27, 28]. Поддержание хорошего гликемического контроля – эффективный подход к предотвращению передачи COVID-19 у пациентов с СД [30–32]. Течение COVID-19 у пациентов с СД часто осложняется повышением гликемии, хотя колебания гликемии могут наблюдаться и в сторону снижения уровня гликемии, что требует более частого мониторинга уровня глюкозы в крови на фоне вирусного поражения. Основными индикаторами контроля гликемии в условиях COVID-19 являются в большей степени показатели ежедневного СКГ или систем суточного мониторирования гликемии (CGM, Flash-мониторинг), нежели чем уровень HbA1c [3]. При легком и бессимптомном течении заболевания COVID-19 требования к контролю гликемии остаются прежними (как в доинфекционном периоде). Максимальные значения гликемии в течение суток не должны превышать 8 ммоль/л [3, 33]. При среднетяжелом и тяжелом течении ориентирами служат рекомендации для больных СД в период острых заболеваний: при СД 1 – контроль гликемии не реже 7–8 раз в сутки, при СД 2 – не менее 4–6 раз в сутки [33] с учетом риска ухудшения течения СД и развития кетоацидоза. С целью профилактики развития как кетоацидоза, так и гипогликемий важно поддерживать уровни гликемии перед едой 6–7 ммоль/л, в течение дня – до 10 ммоль/л.
В период реабилитации после COVID-19 также требуется более частый контроль гликемии, поскольку на фоне повышения гликемии у многих пациентов осуществляется интенсификация сахароснижающей терапии с приоритетным назначением инсулина, что может быть продолжено после выписки из стационара; в дальнейшем при необходимости рекомендован пересмотр плана назначенного лечения с отменой инсулина в зависимости от показателей метаболического контроля.
Повышение гликемии является распространенной нежелательной реакцией со стороны углеводного обмена при применении глюкокортикоидов. Мониторинг гликемии крайне необходим пациентам с впервые диагностированными нарушениями углеводного обмена во время терапии COVID-19, в том числе индуцированными глюкокортикоидами, для оценки временного характера дисгликемии.
Наличие современных глюкометров и умение ими правильно и регулярно пользоваться превращает пациента в активного и полноправного участника управления СД, разделяя ответственность с врачом за результат лечения, повышает мотивацию к терапевтическим вмешательствам [34]. Отсюда влияние и на другую важную составляющую лечения – приверженность к соблюдению врачебных рекомендаций, и в современных рекомендациях СКГ отводится существенная роль как способу улучшения взаимодействия врача и пациента [35]. Достижение и поддержание целевого уровня гликемии во многом зависит от точности показаний глюкометра, поскольку полученные результаты измерения уровня глюкозы крови служат основой для изменения сахароснижающей терапии при необходимости. Все перечисленное позволяет в итоге повысить эффективность и безопасность сахароснижающей терапии.
Глюкометр Контур Плюс Уан (Contour Plus One) отличает высокая точность в лабораторных и клинических условиях [37]. Система позволяет тестировать свежую цельную капиллярную кровь, полученную из подушечки пальца или ладони, венозную кровь.
Глюкометр Контур Плюс Уан – современный прибор, отвечающий обновленным стандартам точности, не только соответствует, но даже превосходит требования ISO 15197:2013 [36]. Согласно стандарту ISO 15197:2013, ≥95% результатов измерения глюкозы крови должны находиться в пределах ±0,83 ммоль/л от результатов лабораторного анализатора при концентрации глюкозы <5,55 ммоль/л и в диапазоне ±15% при концентрации ≥5,55 ммоль/л; 99% результатов измерений глюкозы крови должно находиться в Зонах A и B согласительной решетки ошибок. Точность глюкометра Контур Плюс Уан продемонстрирована при более жестком диапазоне отклонений, чем требует ISO 15197:2013, с 95% результатов в пределах ±0,52 ммоль/л или ±9,4% (в сравнении с результатами YSI-анализатора [37]). 99.8% результатов глюкометра Контур Плюс Уан попадают в Зону A Согласительной Решетки Ошибок [37].
Высокой точности измерения глюкозы крови в системе мониторинга Контур Плюс Уан удалось добиться благодаря совершенствованию методики определения гликемии (табл. 3) с использованием мультиимпульсной технологии, позволяющей многократно оценить образец крови с помощью нескольких электрических импульсов [38]. Электрод в тест-полоске корректирует показания с учетом уровня гематокрита, что позволяет получать высокую точность при широком диапазоне гематокрита, который может быть понижен или повышен в результате различных заболеваний.

Технология «Без кодирования» устраняет риск неточных результатов, связанных с неправильным кодированием, так как для части пациентов введение кода может быть проблематично. Важным преимуществом глюкометра Контур Плюс Уан является технология «Второй шанс». Если с первого раза на тест-полоску было нанесено недостаточно крови, на протяжении 60 с можно повторить забор.
С учетом неуклонного роста числа пациентов с СД 2 и необходимости контроля эффективности сахароснижающей терапии представляется важным внедрение информационно-коммуникационных технологий в процесс взаимодействия пациента и лечащего врача с целью оптимизации оказания медицинской помощи. Глюкометр Контур Плюс Уан может автоматически синхронизироваться с мобильным приложением Contour Diabetes (Контур Диабитис), являющимся, по сути, многофункциональным электронным вариантом дневника самоконтроля. Приложение позволяет пациентам детализировать полученные данные глюкозы крови в повседневной жизни, в различных ситуациях. Используя функцию отчетов для врача, пациент может предоставлять в электронном виде достоверную информацию, которая синхронизируется непосредственно из приложения ContourTM Diabetes и дает врачу возможность оценить эффективность терапии и причины изменения уровня глюкозы крови дистанционно, что важно в условиях COVID-19.
В настоящее время СКГ остается ценной неотъемлемой составляющей лечения СД, которая значимо влияет на результат лечения заболевания. На настоящий момент самоконтроль с помощью портативного глюкометра является наиболее доступным методом в клинической практике. Совершенствование технологий, направленных на увеличение точности измерений глюкозы крови, упрощение процедуры СКГ, способствует повышению эффективности сахароснижающей терапии и приверженности к лечению.
Конфликт интересов. Автор заявляeт об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторе / Information about the author
Бирюкова Елена Валерьевна – д-р мед. наук, проф., ФГБОУ ВО «МГМСУ им. А.И. Евдокимова». E-mail: lena@obsudim.ru; ORCID: 0000-0001-9007-4123; eLibrary SPIN: 3700-9150
Elena V. Biryukova – D. Sci. (Med.), Prof., Yevdokimov Moscow State University of Medicine and Dentistry. E-mail: lena@obsudim.ru;
ORCID: 0000-0001-9007-4123; eLibrary SPIN: 3700-9150
Статья поступила в редакцию / The article received: 23.09.2021
Статья принята к печати / The article approved for publication: 23.09.2021
Список исп. литературыСкрыть список1. IDF Diabetes Atlas. 9th edition, 2019. URL: https://diabetesatlas. org/en/resources
2. Xu L, Mao Y, Chen G. Risk factors for 2019 novel coronavirus disease (COVID-19) patients progressing to critical illness: A systematic review and meta-analysis. Aging (Albany NY) 2020; 12: 12410–21. DOI: 10.18632/aging.103383
3. Шестакова М.В. Сахарный диабет в условиях вирусной пандемии COVID-19. Сахарный диабет. 2020; 23 (2): 132–9.
[Shestakova M.V. Sakharnyi diabet v usloviiakh virusnoi pandemii COVID-19. Sakharnyi diabet. 2020; 23 (2): 132–9 (in Russian).]
4. Rawshani A, Kjölhede EA, Rawshani A et al. Severe COVID-19 in people with type 1 and type 2 diabetes in Sweden. The Lancet Regional Health – EuropeA nationwide retrospective cohort study. 2001; 4. www.sciencedirect.com/science/article/pii/S266677622 100082X?via%3Dihub
5. Zaki N, Alashwal H, Ibrahim S. Association of hypertension, diabetes, stroke, cancer, kidney disease, and high-cholesterol with COVID-19 disease severity and fatality: A systematic review. Diabetes Metab Syndr Clin Res Rev 2020; 14: 1133–42.
6. Glycemic Targets: Standards of Medical Care in Diabetes—2021. American Diabetes Association Diabetes Care 2021; 44 (Suppl. 1): S73-S84. DOI: 10.2337/dc21-S006
7. Алгоритмы специализированной медицинской помощи больных сахарным диабетом. Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. 10-й выпуск. М., 2021.
[Standards of specialized diabetes care. Edited by I.I. Dedov,
M.V. Shestakova, A.Yu. Mayorov. 10th Edition. Moscow, 2021 (in Russian).]
8. Davies MJ, D’Alessio DA, Fradkin J et al. Management of hyperglycemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2018; 41 (12): 2669–2701. DOI: 10.2337/dci18-0033
9. International Diabetes Federation. Guideline on self-monitoring of blood glucose in non-insulin treated type 2 diabetes. Available from: https://www.idf.org/e-library/guidelines/85-self-monitoring-of-blood-glucose-in-non-insulin-treated-type-2-diabetes.html. Accessed 2020.
10. Майоров А.Ю., Мельникова О.Г., Филиппов Ю.И. Вопросы самоконтроля гликемии в практике лечения сахарного диабета. Справочник поликлинического врача. 2012; 12: 32–6.
[Maiorov A.Iu., Mel'nikova O.G., Filippov Iu.I. Voprosy samokontrolia glikemii v praktike lecheniia sakharnogo diabeta. Spravochnik poliklinicheskogo vracha. 2012; 12: 32–6 (in Russian).]
11. Machry RV, Rados DV, Gregório GR & Rodrigues TC. Self-monitoring blood glucose improves glycemic control in type 2 diabetes without intensive treatment: a systematic review and meta-analysis. Diabetes Res Clin Pract 2018; 142: 173–87.
12. Hon-Ke Sia, Chew-Teng Kor, Shih-Te Tu. Self-monitoring of blood glucose in association with glycemic control in newly diagnosed non-insulin-treated diabetes patients: a retrospective cohort study. Sci Rep 2021; 11: 1176. www.nature.com/articles/s41598-021-81024-x
13. Егшатян Л.В., Бирюкова Е.В. Влияния железодефицитной анемии на значения гликированного гемоглобина. Лечение и профилактика. 2015; 2 (14): 60–4.
[Egshatian L.V., Biriukova E.V. Vliianiia zhelezodefitsitnoi anemii na znacheniia glikirovannogo gemoglobina. Lechenie i profilaktika. 2015; 2 (14): 60–4 (in Russian).]
14. Bloomgarden Z, Handelsman Y. How does CKD affect HbA1c? J Diabetes 2018; 10 (4): 270. DOI: 10.1111/1753-0407.12624
15. Hanefeld M, Frier BM, Pistrosch F. Hypoglycemia and Cardiovascular Risk: Is There a Major Link? Diabetes Care 2016; 39 (Suppl. 2): S205–S209.
16. Chow E, Bernjak A, Williams S et al. Risk of cardiac arrhythmias during hypoglycemia in young people with type 1 diabetes. Diabetes Care 2017; 40 (5): 655–62. DOI: 10.2337/dc16-2177
17. Cox DJ, Gonder-Frederick L, Ritterband L et al. Prediction of severe hypoglycemia. Diabetes Care 2007; 30: 1370–3.
18. Lalić NM, Lalić K, Jotić A, Stanojević D et al. The Impact of Structured Self-Monitoring of Blood Glucose Combined With Intensive Education on HbA1c Levels, Hospitalizations, and Quality-of-Life Parameters in Insulin-Treated Patients With Diabetes at Primary Care in Serbia: The Multicenter SPA-EDU Study. J Diabetes Sci Technol 2017; 11 (4): 746–52. DOI: 10.1177/1932296816681323
19. Machry RV, Rados DV, Gregório GR, Rodrigues TC. Self-monitoring blood glucose improves glycemic control in type 2 diabetes without intensive treatment: a systematic review and meta-analysis. Diabetes Res Clin Pract 2018; 142, 173–87.
20. Mannucci E, Antenore A, Giorgino F, Scavini M. Effects of structured versus unstructured self-monitoring of blood glucose on glucose control in patients with non-insulin-treated type 2 diabetes: A meta-analysis of randomized controlled trials. J Diabetes Sci Technol 2018; 12, 183–9.
21. Blonde L, Merilainen M, Karwe V, Raskin P, TITRATE™ Study Group. Patient-directed titration for achieving glycaemic goals using a once-daily basal insulin analogue: an assessment of two different fasting plasma glucose targets – the TITRATE™ study. Diabetes Obes Metab 2009; 11: 623–31.
22. Schnell O, Hanefeld M, Monnier L. Self-Monitoring of Blood Glucose A Prerequisite for Diabetes Management in Outcome Trials. J Diabetes Sci Technol 2014; 8 (3): 609–614. DOI: 10.1177/1932296 814528134
23. Hon-Ke Sia, Chew-Teng Kor, Shih-Te Tu. Self-monitoring of blood glucose in association with glycemic control in newly diagnosed non-insulin-treated diabetes patients: a retrospective cohort study. Scientific Reports 2021; 11: 1176. https://www.nature.com/articles/s41598-021-81024-x
24. Schnell O, Hanefeld M, Monnier L. Self-Monitoring of Blood Glucose A Prerequisite for Diabetes Management in Outcome Trials. J Diabetes Sci Technol 2014; 8 (3): 609–14. DOI: 10.1177/19322968 14528134
25. McGeoch G, Derry S, Moore RA. Self-monitoringof blood glucose in type-2 diabetes: what is the evidence? Diabetes Metab Res Rev 2007; 23: 423–40.
26. Martin S, Schneider B, Heinemann L et al. Self-monitoring of blood glucose in type 2 diabetes and long-term outcome: an epidemiological cohort study. Diabetologia 2006; 49: 271–8.
27. Singh AK, Gupta R, Ghosh A, Misra A. Diabetes in COVID-19: Prevalence, pathophysiology, prognosis and practical considerations. Diabetes Metab Syndr Clin Res Rev 2020, 14, 303–10.
28. Fadini GP, Morieri ML, Longato E, Avogaro A. Prevalence and impact of diabetes among people infected with SARS-CoV-2. J Endocrinol Investig 2020; 43: 867–9.
29. Глыбочко П.В., Фомин В.В., Авдеев С.Н. и др. Клиническая характеристика 1007 больных тяжелой SARS-CoV-2 пневмонией, нуждавшихся в респираторной поддержке. Клиническая фармакология и терапия. 2020; 29 (2): 21–9.
[Glybochko P.V., Fomin V.V., Avdeev S.N. et al. Klinicheskaia kharakteristika 1007 bol'nykh tiazheloi SARS-CoV-2 pnevmoniei, nuzhdavshikhsia v respiratornoi podderzhke. Klinicheskaia farmakologiia i terapiia. 2020; 29 (2): 21–9 (in Russian).]
30. Banerjee M, Chakraborty S, Pal R. Diabetes self-management amid COVID-19 pandemic. Diabetes Metab Syndrome 2020. Clin Res Rev 2020; 14: 351–4.
31. Wang A, Zhao W, Xu Z, Gu J. Timely blood glucose management for the outbreak of 2019 novel coronavirus disease (COVID-19) is urgently needed. Diabetes Res Clin Pract 2020: 162.
32. Bornstein SR, Rubino F, Khunti K et al. Practical recommendations for the management of diabetes in patients with COVID-19. Lancet Diabetes Endocrinol 2020. PII: S2213-8587(20)30152-2. DOI: 10.1016/S2213-8587(20)30152-2
33. Egi M. Acute glycemic control in diabetics. How sweet is optimal? Con: Just as sweet as in nondiabetic is better. J Intensive Care 2018;6:70. DOI: 10.1186/s40560-018-0337-1
34 McGeoch G, Derry S, Moore RA. Self-monitoringof blood glucose in type-2 diabetes: what is the evidence? Diabetes Metab Res Rev 2007; 23: 423–40.
35. Schnell O, Alawi H, Battelino T et al. Addressing schemes of self-monitoring of blood glucose in type 2 diabetes: a European perspective and expert recommendation. Diabetes Technol Ther 2011; 13 (9): 959–65.
36. International Organization for Standardization. International Standard EN ISO 15197: 2013. In Vitro diagnostic test systems: Requirements for blood-glucose monitoring systems for self-testing in managing diabetes mellitus. Second Edition 2013-05-15. International Organization for Standardization, 2013.
37. Bailey T et al. Accuracy and User Performance Evaluation of a New, Wireless-enabled Blood Glucose Monitoring System That Links to a Smart Mobile Device. J Diabetes Sci Technol 2017; 11 (4): 736–43.
38. Контур Плюс. Руководство пользователя. Байер, 2013.
[Kontur Plius. Rukovodstvo pol'zovatelia. Baier, 2013 (in Russian).]
19 сентября 2021
Количество просмотров: 2609


