Клинический разбор в общей медицине №5 2022
Bariatric surgery: a clinical case report of laparoscopic longitudinal gastric resection in a patient with morbid obesity and gastrointestinal stromal tumor of the stomach
Evgeniy N. Degovtsov1, Pavel V. Kolyadko2, Vasily P. Kolyadko2, Vladimir S. Samoylov3, Artem V. Stepanenko3, Aleksey V. Satinov2
Abstract
Gastrointestinal stromal tumor (GIST) is the most common tumor of the submucosal layer of the gastrointestinal tract. With the development of diagnostic methods, the incidence of GIST cases has increased significantly. Similarly, the prevalence of morbid obesity has increased significantly in the last decade. It is known from the literature that the incidence of GIST in obese patients is higher than in the general population. Although marginal and sparing resection is the first treatment for GIST, depending on the size and location of the tumor, broader surgery should also be considered. Laparoscopic sleeve gastrectomy is one of the most popular bariatric procedures. It can also be an option for concomitant treatment of both morbid obesity and gastric GIST when the tumor is within the range of sleeve resection.
Key words: bariatric surgery, sleeve gastrectomy, gastrointestinal stromal tumor.
For citation: Degovtsov E.N., Kolyadko P.V., Kolyadko V.P., Samoilov V.S., Stepanenko A.V., Satinov A.V. Bariatric surgery: a clinical case report of laparoscopic longitudinal gastric resection in a patient with morbid obesity and gastrointestinal stromal tumor of the stomach. Clinical analysis in general medicine. 2022; 5: 68–72. DOI: 10.47407/kr2022.3.5.00165
 За последнее десятилетие отмечается интенсивный рост морбидного ожирения среди населения планеты. Бариатрическая хирургия является наиболее эффективным методом лечения ожирения и связанных с ним сопутствующих заболеваний. Хотя лапароскопическая продольная резекция желудка (ЛПРЖ) является относительно новой бариатрической процедурой, она обогнала частоту лапароскопического шунтирования желудка по Roux-en-Y во всем мире [1], предположительно из-за своей относительной простоты. Гастроинтестинальная стромальная опухоль (ГИСО) является очень важным заболеванием, поскольку это наиболее частая и потенциально злокачественная подслизистая опухоль. ГИСО часто происходят из желудка и благодаря достижениям в развитии диагностических методов в последнее время данные опухоли выявляются все чаще. Кроме того, в литературе имеются данные, что ГИСО чаще встречается у пациентов с ожирением, перенесших бариатрическую операцию (0,8%), по сравнению с общей популяцией (0,001%) [2]. Однако корреляция между ожирением и ГИСО до сих пор неизвестна. Основной метод лечения ГИСО – полное удаление опухоли. Краевая резекция является первым выбором, но она рассматривалась только как лечение относительно небольших или экстрамуральных ГИСО. При больших и интрамуральных опухолях в зависимости от размера и локализации опухоли следует рассмотреть обширную операцию, такую как проксимальная, дистальная и тотальная гастрэктомия. ЛПРЖ также может быть вариантом сопутствующего лечения как патологического ожирения, так и ГИСО желудка, когда опухоль находится в пределах области резекции при ЛПРЖ. В данном клиническом наблюдении мы выполнили ЛПРЖ для резекции большой ГИСО желудка у пациентки с морбидным ожирением.
За последнее десятилетие отмечается интенсивный рост морбидного ожирения среди населения планеты. Бариатрическая хирургия является наиболее эффективным методом лечения ожирения и связанных с ним сопутствующих заболеваний. Хотя лапароскопическая продольная резекция желудка (ЛПРЖ) является относительно новой бариатрической процедурой, она обогнала частоту лапароскопического шунтирования желудка по Roux-en-Y во всем мире [1], предположительно из-за своей относительной простоты. Гастроинтестинальная стромальная опухоль (ГИСО) является очень важным заболеванием, поскольку это наиболее частая и потенциально злокачественная подслизистая опухоль. ГИСО часто происходят из желудка и благодаря достижениям в развитии диагностических методов в последнее время данные опухоли выявляются все чаще. Кроме того, в литературе имеются данные, что ГИСО чаще встречается у пациентов с ожирением, перенесших бариатрическую операцию (0,8%), по сравнению с общей популяцией (0,001%) [2]. Однако корреляция между ожирением и ГИСО до сих пор неизвестна. Основной метод лечения ГИСО – полное удаление опухоли. Краевая резекция является первым выбором, но она рассматривалась только как лечение относительно небольших или экстрамуральных ГИСО. При больших и интрамуральных опухолях в зависимости от размера и локализации опухоли следует рассмотреть обширную операцию, такую как проксимальная, дистальная и тотальная гастрэктомия. ЛПРЖ также может быть вариантом сопутствующего лечения как патологического ожирения, так и ГИСО желудка, когда опухоль находится в пределах области резекции при ЛПРЖ. В данном клиническом наблюдении мы выполнили ЛПРЖ для резекции большой ГИСО желудка у пациентки с морбидным ожирением.
Клиническое наблюдение
Пациентка М., 59 лет. Поступила в клинику с жалобами на наличие образования в желудке. За 1 мес до госпитализации был эпизод желудочно-кишечного кровотечения, по поводу чего пациентку госпитализировали в отделение экстренной хирургической помощи. В процессе обследования и лечения выявлено новообразование желудка, расцененное как полип на широком основании до 3 см в диаметре, с участком изъязвления и состоявшимся желудочно-кишечным кровотечением. В процессе эндоскопического гемостаза взята биопсия. В результате патогистологического исследования биоптата наличие злокачественного процесса не выявлено и пациентка выписана в удовлетворительном состоянии с рекомендациями к дальнейшему амбулаторному дообследованию и наблюдению.
При поступлении помимо жалоб на наличие образования в желудке пациентка предъявляла жалобы на избыточную массу тела, одышку при ходьбе, повышенное артериальное давление, наличие сахарного диабета 2-го типа. Рост пациентки на момент госпитализации – 172 см, масса тела – 157 кг, индекс массы тела – 53,0 кг/м2.
Выполнена компьютерная томография (КТ) органов брюшной полости с внутривенным контрастным усилением. Выявлено интрамуральное узловое образование в области дна желудка до 8 см в наибольшем измерении. КТ органов грудной клетки без патологии.
Лабораторные тесты при поступлении выявили
анемию средней степени тяжести, гемоглобин 82 г/л. Других патологических изменений в лабораторных анализах не было. Пациентка осмотрена гинекологом: миома матки в сочетании с аденомиозом с симптомом меноррагий в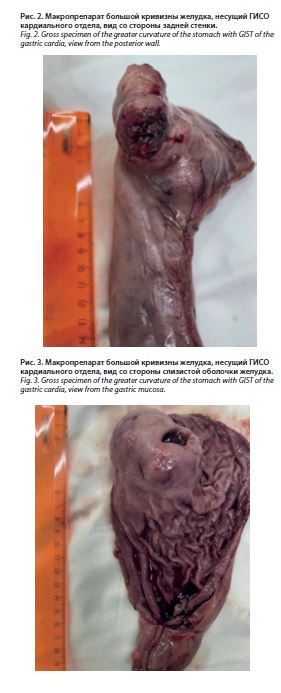 перименопаузе; кардиологом: гипертоническая болезнь III стадии, степень 3, риск 4. Ишемическая болезнь сердца: мерцательная аритмия, нормосистолический вариант, вне пароксизма. Гипертрофия левого желудочка. Хроническая сердечная недостаточность I стадии, I функциональный класс по NYHA; эндокринологом: сахарный диабет 2-го типа, целевой гликированный гемоглобин <7,5%. Хроническая болезнь почек С3А.
перименопаузе; кардиологом: гипертоническая болезнь III стадии, степень 3, риск 4. Ишемическая болезнь сердца: мерцательная аритмия, нормосистолический вариант, вне пароксизма. Гипертрофия левого желудочка. Хроническая сердечная недостаточность I стадии, I функциональный класс по NYHA; эндокринологом: сахарный диабет 2-го типа, целевой гликированный гемоглобин <7,5%. Хроническая болезнь почек С3А.
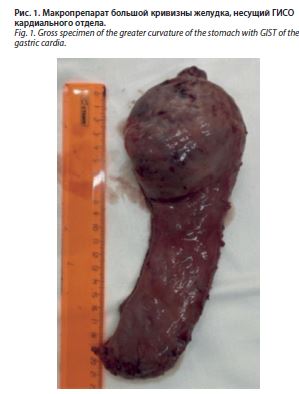
Риск по шкале ASA (Американское общество анестезиологов) – 3. Запланирована лапароскопическая продольная резекция желудка. Предоперационно коррекция анемии препаратом железа карбоксимальтозата. По достижении уровня гемоглобина 105 г/л пациентка взята в операционную. Под эндотрахеальным наркозом препаратом Севофлюран, оптическим троакаром доступ в брюшную полость, карбоксиперитонеум до 12 мм рт. ст. В кардиальном отделе желудка опухолевидное образование размерами 6×6×8 см с экзофитным ростом, плотноэластической консистенции, смещаемое вместе с желудком. Выполнена стандартная продольная резекция желудка с отступом от привратника 2 см и от пищеводно-желудочного перехода 1,5 см. Использованы: зонд 38 Fr, одна черная кассета, две зеленые кассеты, одна золотая и синяя. Линия механического шва ушита рассасывающейся нитью диаметром 3/0 непрерывно. Препарат отправлен на
патогистологическое исследование (рис. 1–3).
При ревизии органов брюшной полости другой патологии не выявлено. Послеоперационный период без осложнений. Патогистологическое исследование: гистоморфологические признаки злокачественной стромальной опухоли в проекции желудка с некрозами; митотический индекс выше 10, периваскулярная инвазия без периневральной инвазии. Края резекции без опухолевого роста. Пациентка выписана через 12 сут после операции в удовлетворительном состоянии, направлена к онкологу в поликлинику онкологического диспансера с дополнительными рекомендациями к наблюдению кардиологом, эндокринологом, бариатрическим хирургом.
Обсуждение
В клинических рекомендациях по ГИСО в Японии рекомендуется, чтобы показания к лапароскопической хирургии определялись с учетом локализации опухоли, в том числе с интрамуральным или экстрамуральным типом роста, степени злокачественности опухоли и опыта хирурга в лапароскопической хирургии. Считается, что опухоль больше 5 см имеет более высокие риски разрыва [3]. В нашем случае, поскольку опухоль была интрамуральной, плотноэластической, мы посчитали, что риск разрыва невысокий. Кроме того, опухоль располагалась в кардиальном отделе желудка, который является самой глубокой частью брюшной полости у пациента с выраженным висцеральным ожирением. Известно, что бариатрическая хирургия доступом через лапаротомию имеет высокий риск осложнений, а лапароскопическая хирургия безопаснее и рекомендуется для пациентов с морбидным ожирением [4]. У нас было пять хирургических вариантов для нашей пациентки: краевая резекция, проксимальная г
астрэктомия, тотальная гастрэктомия, желудочное шунтирование с одним анастомозом в комбинации с резекцией части остающегося желудка, несущего опухоль, и продольная резекция желудка. Учитывая наличие ожирения 3-й степени, расположение опухоли, наличие сопутствующих заболеваний, мы решили, что ЛПРЖ будет выполнена легче, менее травматична и проще перенесется пациенткой. Более того, мы посчитали, что ЛПРЖ была самой простой и безопасной процедурой среди всех хирургических вариантов, поскольку она не требовала анастомоза. Когда опухоль расположена на большой кривизне желудка и находится в пределах области иссечения, ЛПРЖ следует рассматривать как лучший вариант. Кроме того, ЛПРЖ является вариантом сопутствующего лечения как ГИСО желудка, так и морбидного ожирения. В нашем случае пациент считался кандидатом на хирургическое вмешательство с высоким риском из-за чрезмерного ожирения с преобладанием висцерального жира и связанных с ожирением сопутствующих заболеваний. Поскольку медицинский контроль пациентов с морбидным ожирением очень затруднен в течение длительного времени, вероятность восстановления массы тела была бы очень высокой [5], если бы мы не выполнили ЛПРЖ. Однако в случае расположения опухоли вблизи гастроэзофагеального перехода и невозможности выполнить резекцию с отрицательным краем роста, тотальная гастрэктомия была бы нашим вторым вариантом. Желудочное шунтирование с одним анастомозом и резекцией остающегося желудка с опухолью также была нами рассмотрена. Однако в данной ситуации мы ожидали, что после выписки пациентка, обратившись в онкологический диспансер и продолжая наблюдаться онкологами, неизбежно начнет получать химиотерапию. Как правило 1-й линией химиотерапии в данной ситуации назначается препарат иматиниб в капсулах. Как поведет себя данный препарат с точки зрения фармакокинетики и
фармакодинамики в условиях желудочного шунтирования – неизвестно, и мы не нашли каких-либо данных в научных базах.
При наблюдении за пациенткой через 3 мес после операции: снижение массы тела на 36 кг, процент потери избыточной массы тела – 37,8. Нарушений со стороны витаминно-минерального обмена не выявлено, гемоглобин пациентки – 120 г/л, уровень гликемии крови натощак – 5,5 ммоль/л, уровень гликированного гемоглобина – 6,2%.
Актуальность приведенного клинического описания в период пандемии новой коронавирусной инфекции обусловлена тесной связью ожирения с неблагоприятными исходами у пациентов с инфекцией SARS-CoV-2 [6, 7].
У пациентов с индексом массы тела >35 кг/м2 было отмечено увеличение частоты госпитализации и последующей госпитализации в отделение интенсивной терапии [8]. Предполагается, что бариатрическая хирургия, приводящая к устойчивой потере массы тела, снижает болезненные последствия, связанные с COVID-19 [9, 10]. В систематическом обзоре и метаанализе ученых из Пакистана и США [11], включавшем девять статей (1 130 341 человек), показано, что пациенты, перенесшие бариатрическую хирургию, значительно реже госпитализировались (отношение шансов – ОШ 0,52, 95% доверительный интервал – ДИ 0,45–0,61), с меньшей вероятностью попадали в отделение интенсивной терапии (ОШ 0,44, 95% ДИ 0,29–0,67) и реже отмечалась общая смертность (ОШ 0,42, 95% ДИ 0,25–0,70).
Заключение
В данной статье мы описали возможность безопасного выполнения ЛПРЖ у пациента с морбидным ожирением и большой ГИСО желудка. Данный метод лечения вполне адекватен как с онкологических, так и с бариатрических показаний, объединяя в себе сразу две опции: радикально и в полном объеме избавляет пациента от опухоли желудка и помогает справиться с ожирением и сопутствующими ему заболеваниями.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Финансирование. Исследование не имело спонсорской поддержки.
Funding. The study had no sponsor support.
Колядко Василий Павлович – врач-хирург, онколог, зав. хирургическим отд-нием №3 БУ НОКБ. E-mail: kolyadko65@mail.ru;
ORCID: 0000-0002-6684-5634
Vasily P. Kolyadko – general surgeon, oncologist, Nizhnevartovsk District Clinical Hospital. E-mail: kolyadko65@mail.ru;
ORCID: 0000-0002-6684-5634
Самойлов Владимир Сергеевич – канд. мед. наук, рук. Центра метаболической и бариатрической хирургии МЦ ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья»). E-mail: vssamoylov@yandex.ru; ORCID: 0000-0001-8987-6268
Vladimir S. Samoylov – Cand. Sci. (Med.), Center of metabolic and bariatric surgery of the Multidisciplinary Center Clinic "City of Health" LLC (Family Medicine Center "Olympus of Health"). E-mail: vssamoylov@yandex.ru; ORCID: 0000-0001-8987-6268
Степаненко Артем Владимирович – врач-хирург, бариатрический хирург Центра метаболической и бариатрической хирургии МЦ ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья»). E-mail: stepanenko.vsmu@gmail.com;
ORCID: 0000-0002-9759-8381
Artem V. Stepanenko – surgeon, bariatric surgeon, Center of metabolic and bariatric surgery of the Multidisciplinary Center Clinic "Health City" LLC (Family Medicine Center "Olympus of Health"). E-mail: stepanenko.vsmu@gmail.com; ORCID: 0000-0002-9759-8381
Сатинов Алексей Владимирович – врач-хирург, колопроктолог, глав. врач БУ НОКБ. E-mail: asatinov@gmail.com;
ORCID: 0000-0003-0562-3656
Aleksey V. Satinov – general surgeon, coloproctologist, Nizhnevartovsk District Clinical Hospital. E-mail: asatinov@gmail.com;
ORCID: 0000-0003-0562-3656
Статья поступила в редакцию / The article received: 19.11.2022
Статья принята к печати / The article approved for publication: 01.12.2022
Клинический разбор в общей медицине №5 2022
Бариатрическая хирургия: описание клинического случая лапароскопической продольной резекции желудка у пациента с морбидным ожирением и гастроинтестинальной стромальной опухолью желудка
Аннотация
Гастроинтестинальная стромальная опухоль (ГИСО) является наиболее частой опухолью подслизистого слоя желудочно-кишечного тракта. С развитием диагностических методов частота выявления случаев ГИСО значительно увеличилась. Аналогично распространенность морбидного ожирения в последнее десятилетие значительно увеличилась. Из данных литературы известно, что частота ГИСО у пациентов с ожирением выше, чем в общей популяции. Несмотря на то, что краевая и экономная резекция является первым методом лечения ГИСО, в зависимости от размера и локализации опухоли следует также рассмотреть возможность более широкого хирургического вмешательства. Лапароскопическая продольная резекция желудка – одна из самых популярных бариатрических процедур. Она же может быть вариантом сопутствующего лечения как патологического ожирения, так и ГИСО желудка, когда опухоль находится в пределах диапазона продольной резекции.
Ключевые слова: бариатрическая хирургия, продольная резекция желудка, гастроинтестинальная стромальная опухоль.
Для цитирования: Деговцов Е.Н., Колядко П.В., Колядко В.П., Самойлов В.С., Степаненко А.В., Сатинов А.В. Бариатрическая хирургия: описание клинического случая лапароскопической продольной резекции желудка у пациента с морбидным ожирением и гастроинтестинальной стромальной опухолью желудка. Клинический разбор в общей медицине. 2022; 5: 68–72. DOI: 10.47407/kr2022.3.5.00165
Гастроинтестинальная стромальная опухоль (ГИСО) является наиболее частой опухолью подслизистого слоя желудочно-кишечного тракта. С развитием диагностических методов частота выявления случаев ГИСО значительно увеличилась. Аналогично распространенность морбидного ожирения в последнее десятилетие значительно увеличилась. Из данных литературы известно, что частота ГИСО у пациентов с ожирением выше, чем в общей популяции. Несмотря на то, что краевая и экономная резекция является первым методом лечения ГИСО, в зависимости от размера и локализации опухоли следует также рассмотреть возможность более широкого хирургического вмешательства. Лапароскопическая продольная резекция желудка – одна из самых популярных бариатрических процедур. Она же может быть вариантом сопутствующего лечения как патологического ожирения, так и ГИСО желудка, когда опухоль находится в пределах диапазона продольной резекции.
Ключевые слова: бариатрическая хирургия, продольная резекция желудка, гастроинтестинальная стромальная опухоль.
Для цитирования: Деговцов Е.Н., Колядко П.В., Колядко В.П., Самойлов В.С., Степаненко А.В., Сатинов А.В. Бариатрическая хирургия: описание клинического случая лапароскопической продольной резекции желудка у пациента с морбидным ожирением и гастроинтестинальной стромальной опухолью желудка. Клинический разбор в общей медицине. 2022; 5: 68–72. DOI: 10.47407/kr2022.3.5.00165
Bariatric surgery: a clinical case report of laparoscopic longitudinal gastric resection in a patient with morbid obesity and gastrointestinal stromal tumor of the stomach
Evgeniy N. Degovtsov1, Pavel V. Kolyadko2, Vasily P. Kolyadko2, Vladimir S. Samoylov3, Artem V. Stepanenko3, Aleksey V. Satinov2
Abstract
Gastrointestinal stromal tumor (GIST) is the most common tumor of the submucosal layer of the gastrointestinal tract. With the development of diagnostic methods, the incidence of GIST cases has increased significantly. Similarly, the prevalence of morbid obesity has increased significantly in the last decade. It is known from the literature that the incidence of GIST in obese patients is higher than in the general population. Although marginal and sparing resection is the first treatment for GIST, depending on the size and location of the tumor, broader surgery should also be considered. Laparoscopic sleeve gastrectomy is one of the most popular bariatric procedures. It can also be an option for concomitant treatment of both morbid obesity and gastric GIST when the tumor is within the range of sleeve resection.
Key words: bariatric surgery, sleeve gastrectomy, gastrointestinal stromal tumor.
For citation: Degovtsov E.N., Kolyadko P.V., Kolyadko V.P., Samoilov V.S., Stepanenko A.V., Satinov A.V. Bariatric surgery: a clinical case report of laparoscopic longitudinal gastric resection in a patient with morbid obesity and gastrointestinal stromal tumor of the stomach. Clinical analysis in general medicine. 2022; 5: 68–72. DOI: 10.47407/kr2022.3.5.00165
Клиническое наблюдение
Пациентка М., 59 лет. Поступила в клинику с жалобами на наличие образования в желудке. За 1 мес до госпитализации был эпизод желудочно-кишечного кровотечения, по поводу чего пациентку госпитализировали в отделение экстренной хирургической помощи. В процессе обследования и лечения выявлено новообразование желудка, расцененное как полип на широком основании до 3 см в диаметре, с участком изъязвления и состоявшимся желудочно-кишечным кровотечением. В процессе эндоскопического гемостаза взята биопсия. В результате патогистологического исследования биоптата наличие злокачественного процесса не выявлено и пациентка выписана в удовлетворительном состоянии с рекомендациями к дальнейшему амбулаторному дообследованию и наблюдению.
При поступлении помимо жалоб на наличие образования в желудке пациентка предъявляла жалобы на избыточную массу тела, одышку при ходьбе, повышенное артериальное давление, наличие сахарного диабета 2-го типа. Рост пациентки на момент госпитализации – 172 см, масса тела – 157 кг, индекс массы тела – 53,0 кг/м2.
Выполнена компьютерная томография (КТ) органов брюшной полости с внутривенным контрастным усилением. Выявлено интрамуральное узловое образование в области дна желудка до 8 см в наибольшем измерении. КТ органов грудной клетки без патологии.
Лабораторные тесты при поступлении выявили
анемию средней степени тяжести, гемоглобин 82 г/л. Других патологических изменений в лабораторных анализах не было. Пациентка осмотрена гинекологом: миома матки в сочетании с аденомиозом с симптомом меноррагий в
Риск по шкале ASA (Американское общество анестезиологов) – 3. Запланирована лапароскопическая продольная резекция желудка. Предоперационно коррекция анемии препаратом железа карбоксимальтозата. По достижении уровня гемоглобина 105 г/л пациентка взята в операционную. Под эндотрахеальным наркозом препаратом Севофлюран, оптическим троакаром доступ в брюшную полость, карбоксиперитонеум до 12 мм рт. ст. В кардиальном отделе желудка опухолевидное образование размерами 6×6×8 см с экзофитным ростом, плотноэластической консистенции, смещаемое вместе с желудком. Выполнена стандартная продольная резекция желудка с отступом от привратника 2 см и от пищеводно-желудочного перехода 1,5 см. Использованы: зонд 38 Fr, одна черная кассета, две зеленые кассеты, одна золотая и синяя. Линия механического шва ушита рассасывающейся нитью диаметром 3/0 непрерывно. Препарат отправлен на
патогистологическое исследование (рис. 1–3).
При ревизии органов брюшной полости другой патологии не выявлено. Послеоперационный период без осложнений. Патогистологическое исследование: гистоморфологические признаки злокачественной стромальной опухоли в проекции желудка с некрозами; митотический индекс выше 10, периваскулярная инвазия без периневральной инвазии. Края резекции без опухолевого роста. Пациентка выписана через 12 сут после операции в удовлетворительном состоянии, направлена к онкологу в поликлинику онкологического диспансера с дополнительными рекомендациями к наблюдению кардиологом, эндокринологом, бариатрическим хирургом.
Обсуждение
В клинических рекомендациях по ГИСО в Японии рекомендуется, чтобы показания к лапароскопической хирургии определялись с учетом локализации опухоли, в том числе с интрамуральным или экстрамуральным типом роста, степени злокачественности опухоли и опыта хирурга в лапароскопической хирургии. Считается, что опухоль больше 5 см имеет более высокие риски разрыва [3]. В нашем случае, поскольку опухоль была интрамуральной, плотноэластической, мы посчитали, что риск разрыва невысокий. Кроме того, опухоль располагалась в кардиальном отделе желудка, который является самой глубокой частью брюшной полости у пациента с выраженным висцеральным ожирением. Известно, что бариатрическая хирургия доступом через лапаротомию имеет высокий риск осложнений, а лапароскопическая хирургия безопаснее и рекомендуется для пациентов с морбидным ожирением [4]. У нас было пять хирургических вариантов для нашей пациентки: краевая резекция, проксимальная г
астрэктомия, тотальная гастрэктомия, желудочное шунтирование с одним анастомозом в комбинации с резекцией части остающегося желудка, несущего опухоль, и продольная резекция желудка. Учитывая наличие ожирения 3-й степени, расположение опухоли, наличие сопутствующих заболеваний, мы решили, что ЛПРЖ будет выполнена легче, менее травматична и проще перенесется пациенткой. Более того, мы посчитали, что ЛПРЖ была самой простой и безопасной процедурой среди всех хирургических вариантов, поскольку она не требовала анастомоза. Когда опухоль расположена на большой кривизне желудка и находится в пределах области иссечения, ЛПРЖ следует рассматривать как лучший вариант. Кроме того, ЛПРЖ является вариантом сопутствующего лечения как ГИСО желудка, так и морбидного ожирения. В нашем случае пациент считался кандидатом на хирургическое вмешательство с высоким риском из-за чрезмерного ожирения с преобладанием висцерального жира и связанных с ожирением сопутствующих заболеваний. Поскольку медицинский контроль пациентов с морбидным ожирением очень затруднен в течение длительного времени, вероятность восстановления массы тела была бы очень высокой [5], если бы мы не выполнили ЛПРЖ. Однако в случае расположения опухоли вблизи гастроэзофагеального перехода и невозможности выполнить резекцию с отрицательным краем роста, тотальная гастрэктомия была бы нашим вторым вариантом. Желудочное шунтирование с одним анастомозом и резекцией остающегося желудка с опухолью также была нами рассмотрена. Однако в данной ситуации мы ожидали, что после выписки пациентка, обратившись в онкологический диспансер и продолжая наблюдаться онкологами, неизбежно начнет получать химиотерапию. Как правило 1-й линией химиотерапии в данной ситуации назначается препарат иматиниб в капсулах. Как поведет себя данный препарат с точки зрения фармакокинетики и
фармакодинамики в условиях желудочного шунтирования – неизвестно, и мы не нашли каких-либо данных в научных базах.
При наблюдении за пациенткой через 3 мес после операции: снижение массы тела на 36 кг, процент потери избыточной массы тела – 37,8. Нарушений со стороны витаминно-минерального обмена не выявлено, гемоглобин пациентки – 120 г/л, уровень гликемии крови натощак – 5,5 ммоль/л, уровень гликированного гемоглобина – 6,2%.
Актуальность приведенного клинического описания в период пандемии новой коронавирусной инфекции обусловлена тесной связью ожирения с неблагоприятными исходами у пациентов с инфекцией SARS-CoV-2 [6, 7].
У пациентов с индексом массы тела >35 кг/м2 было отмечено увеличение частоты госпитализации и последующей госпитализации в отделение интенсивной терапии [8]. Предполагается, что бариатрическая хирургия, приводящая к устойчивой потере массы тела, снижает болезненные последствия, связанные с COVID-19 [9, 10]. В систематическом обзоре и метаанализе ученых из Пакистана и США [11], включавшем девять статей (1 130 341 человек), показано, что пациенты, перенесшие бариатрическую хирургию, значительно реже госпитализировались (отношение шансов – ОШ 0,52, 95% доверительный интервал – ДИ 0,45–0,61), с меньшей вероятностью попадали в отделение интенсивной терапии (ОШ 0,44, 95% ДИ 0,29–0,67) и реже отмечалась общая смертность (ОШ 0,42, 95% ДИ 0,25–0,70).
Заключение
В данной статье мы описали возможность безопасного выполнения ЛПРЖ у пациента с морбидным ожирением и большой ГИСО желудка. Данный метод лечения вполне адекватен как с онкологических, так и с бариатрических показаний, объединяя в себе сразу две опции: радикально и в полном объеме избавляет пациента от опухоли желудка и помогает справиться с ожирением и сопутствующими ему заболеваниями.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Финансирование. Исследование не имело спонсорской поддержки.
Funding. The study had no sponsor support.
Колядко Василий Павлович – врач-хирург, онколог, зав. хирургическим отд-нием №3 БУ НОКБ. E-mail: kolyadko65@mail.ru;
ORCID: 0000-0002-6684-5634
Vasily P. Kolyadko – general surgeon, oncologist, Nizhnevartovsk District Clinical Hospital. E-mail: kolyadko65@mail.ru;
ORCID: 0000-0002-6684-5634
Самойлов Владимир Сергеевич – канд. мед. наук, рук. Центра метаболической и бариатрической хирургии МЦ ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья»). E-mail: vssamoylov@yandex.ru; ORCID: 0000-0001-8987-6268
Vladimir S. Samoylov – Cand. Sci. (Med.), Center of metabolic and bariatric surgery of the Multidisciplinary Center Clinic "City of Health" LLC (Family Medicine Center "Olympus of Health"). E-mail: vssamoylov@yandex.ru; ORCID: 0000-0001-8987-6268
Степаненко Артем Владимирович – врач-хирург, бариатрический хирург Центра метаболической и бариатрической хирургии МЦ ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья»). E-mail: stepanenko.vsmu@gmail.com;
ORCID: 0000-0002-9759-8381
Artem V. Stepanenko – surgeon, bariatric surgeon, Center of metabolic and bariatric surgery of the Multidisciplinary Center Clinic "Health City" LLC (Family Medicine Center "Olympus of Health"). E-mail: stepanenko.vsmu@gmail.com; ORCID: 0000-0002-9759-8381
Сатинов Алексей Владимирович – врач-хирург, колопроктолог, глав. врач БУ НОКБ. E-mail: asatinov@gmail.com;
ORCID: 0000-0003-0562-3656
Aleksey V. Satinov – general surgeon, coloproctologist, Nizhnevartovsk District Clinical Hospital. E-mail: asatinov@gmail.com;
ORCID: 0000-0003-0562-3656
Статья поступила в редакцию / The article received: 19.11.2022
Статья принята к печати / The article approved for publication: 01.12.2022


