Клинический разбор в общей медицине №2 2024
1 Pirogov Russian National Research Medical University, Moscow, Russia;
2 Chazov National Medical Research Center for Cardiology, Moscow, Russia
zakiev739@gmail.com
Abstract
Relevance. Pulmonary arterial hypertension (PAH) is a rare complication of systemic lupus erythematosus (SLE). Due to the nonspecificity of symptoms and difficulties in diagnosis, the exact incidence and prevalence of PAH associated with SLE is unknown.
Aim. A systematic review of studies assessing the incidence and prevalence of PAH associated with SLE.
Material and methods. A systematic search was performed for studies investigating the incidence and prevalence of PAH associated with SLE published from January 1, 2000 to December 31, 2023. The search was carried out in the PubMed/MEDLINE database for English-language publications and in the RSCI database for studies in Russian according to pre-defined inclusion and exclusion criteria.
Results. 53 potential publications were identified, all sources in English. 11 publications remained for further assessment after screening article titles and abstracts. After detailed analysis, 6 articles were excluded because they did not meet the inclusion and exclusion criteria. Totally, 5 studies were included in the systematic review. Three studies assessed prevalence only, one study assessed incidence only, and one study assessed both prevalence and incidence. The prevalence of PAH associated with SLE ranged from 0 to 4.2%, with 3-year and 5-year cumulative incidence rates of 0.53–1.2% and 0.77–1.8%, respectively.
Conclusion. A systematic review showed a low prevalence and incidence of PAH associated with SLE.
Keywords: pulmonary arterial hypertension, systemic lupus erythematosus, incidence, prevalence, systematic review.
For citation: Zakiev V.D., Martynyuk T.V., Kotovskaya Yu.V. Incidence and prevalence of pulmonary arterial hypertension associated with systemic lupus erythematosus. A systematic review. Clinical analysis in general medicine. 2024; 5 (2): 48–52 (In Russ.). DOI: 10.47407/ kr2023.5.2.00387
Гемодинамическая верификация ЛАГ с помощью катетеризации правых отделов сердца (КПОС) служит «золотым стандартом» диагностики ЛАГ [4–6]. ЛАГ – это прекапиллярная форма ЛГ, диагностическими критериями которой являются повышение среднего давления в легочной артерии >20 мм рт. ст. и легочного сосудистого сопротивления >2 ЕД Вуда при давлении заклинивания в легочной артерии ≤15 мм рт. ст. по данным КПОС [2]. Несмотря на то, что КПОС служит «золотым стандартом» диагностики ЛАГ, трансторакальная эхокардиография (ЭхоКГ) остается одним из важнейших диагностических методов ввиду его неинвазивного характера и доступности [7], при этом многие эхокардиографические параметры тесно связаны с легочной гемодинамикой [8]. Например, скорость потока трикуспидальной регургитации >2,8 м/с по данным трансторакальной ЭхоКГ является одним из признаков ЛГ и соответствует среднему давлению в легочной артерии ≥35 мм рт. ст. Зачастую у пациента впервые начинают подозревать наличие ЛГ, основываясь именно на данных трасторакальной ЭхоКГ [3]. Кроме этого, для диагностики ЛАГ используются и другие методы: анализы крови, электрокардиография, рентгенография и компьютерная томография органов грудной клетки, вентиляционно-перфузионная сцинтиграфия легких и др.
Чаще всего ЛАГ проявляется неспецифическими симптомами, такими как прогрессирующая одышка при нагрузке, повышенная утомляемость, слабость и, в конечном итоге, одышка в состоянии покоя [9]. Постепенно развиваются признаки и симптомы правожелудочковой недостаточности, а именно повышение яремного давления, гепатомегалия, асцит и отеки нижних конечностей, формируя полный клинический синдром [10]. При этом неспецифичность симптомов затрудняет выявление ЛАГ, в том числе и у пациентов с СКВ [11–13].
Точные механизмы развития ЛАГ у пациентов с СКВ остаются неизвестными. Ключевую роль в развитии ЛАГ у таких пациентов играют генетическая предрасположенность, факторы окружающей среды и нарушение регуляции иммунной системы. К основным механизмам развития ЛАГ-СКВ относят функциональную (гипоксическую) легочную вазоконстрикцию с последующим ремоделированием легочной сосудистой сети. Гистопатологические особенности ЛАГ-СКВ характеризуются пролиферацией эндотелиальных и гладкомышечных клеток, а также фибриноидным некрозом вследствие васкулита и отложения иммуноглобулинов и компонентов комплемента в интимальном и медиальном слоях легочных сосудов и скорее напоминают изменения при идиопатической ЛАГ, чем изменения при ЛАГ, ассоциированной с системной склеродермией, – наиболее часто встречаемой формой ЛАГ, ассоциированной с системными заболеваниями [14].
В настоящее время Европейское общество кардиологов рекомендует выполнение трансторакальной ЭхоКГ в состоянии покоя в сочетании с другими диагностическими тестами, включая определение биомаркеров, электрокардиографию, оценку дыхательной функции и тесты с физической нагрузкой (например, кардиопульмональный нагрузочный тест) в качестве ежегодных скрининговых тестов на ЛАГ у пациентов со склеродермией [2]. При распространении этих рекомендаций на пациентов с другими заболеваниями соединительной ткани, включая СКВ, ЭхоКГ остается надежным диагностическим инструментом первой линии при ЛГ. Ее следует выполнять при наличии симптомов, указывающих на ЛГ, или при наличии факторов риска ЛГ. При этом важна осведомленность врачей о ЛГ среди больных СКВ, так как она позволяет задуматься о диагностике ЛГ и способствует ее быстрому и правильному лечению [14].
Ввиду неспецифичности симптомов и трудностей в диагностике точная заболеваемость и распространенность ЛАГ-СКВ неизвестна. В статье представлен систематический обзор исследований, посвященных оценке заболеваемости и распространенности ЛАГ-СКВ.
Исследования включались в обзор, если соответствовали заранее определенным критериям включения:
1) исследования, изучавшие распространенность и заболеваемость ЛАГ-СКВ;
2) включение пациентов старше 18 лет;
3) исследования на русском или английском языках.
Исследования исключались, если:
1) изучали ЛГ другой этиологии (в том числе исследования без верификации ЛАГ, оценивающие только ЛГ или вероятную ЛАГ);
2) изучали взаимосвязь между различными биомаркерами и распространенностью ЛАГ-СКВ;
3) оценивали распространенность и заболеваемость ЛАГ-СКВ у пациентов младше 18 лет;
4) были опубликованы только в виде тезисов конференций.
Извлеченные данные каждого исследования заносились в специальную форму, которая включала в себя название исследования, авторов, год публикации, страну, период исследования, дизайн исследования, число пациентов, способы верификации ЛАГ, основные результаты.
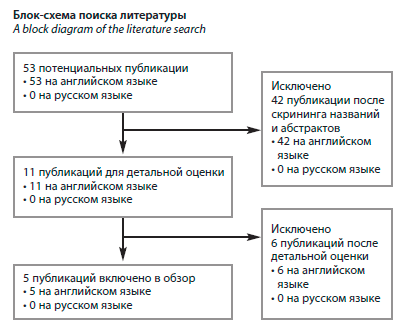 Идентификация исследований
Идентификация исследований
Исходно было выявлено 53 потенциальных публикации, все источники – на английском языке. После скрининга названий статей и абстрактов для дальнейшей оценки осталось 11 публикаций. После подробного анализа публикаций 6 статей были исключены, так как не соответствовали критериям включения и исключения. В конечном счете 5 исследований были включены в систематический обзор (см. рисунок).
Характеристика исследований
В систематический обзор были включены исследования, проведенные в различных странах: Великобритания, Испания, Тайвань, Япония (см. таблицу). Три исследования были кросс-секционными, два исследования представляли собой ретроспективный анализ административных баз данных. В трех исследованиях оценивалась только распространенность, в одном – только заболеваемость и в одном – распространенность и заболеваемость.
Заболеваемость и распространенность ЛАГ-СКВ
Распространенность ЛАГ-СКВ варьировала от 0 до 4,2%, при этом существенных различий между исследованиями различного дизайна в результатах не выявлено. Следует отметить, что в статье G. Pérez-Peñate и соавт. представлена объеденная распространенность ЛАГ-СКВ и хронической тромбоэмболической ЛГ (ХТЭЛГ) [17], также являющейся прекапиллярной формой ЛГ [2]. Трехлетняя и пятилетняя кумулятивная заболеваемость составила 0,53–1,2% и 0,77–1,8% соответственно. Характеристика исследований, включенных в анализ, представлена в таблице.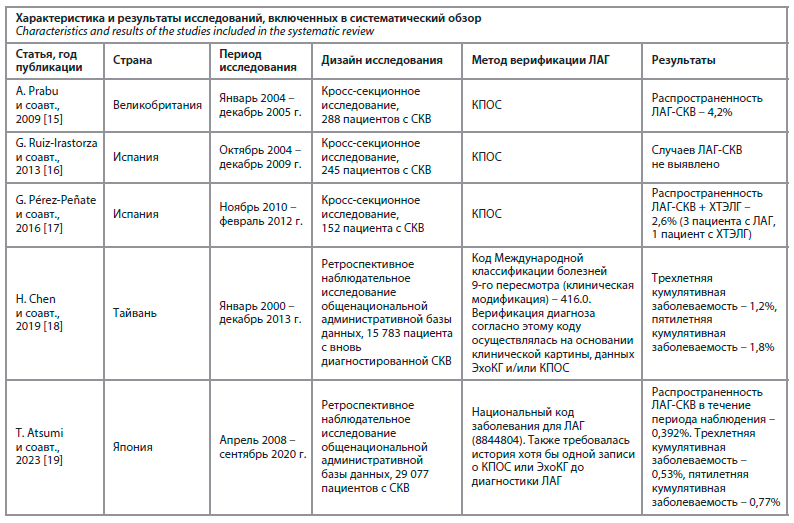
Отсутствие надлежащей гемодинамической верификации диагноза ЛАГ является одной из основных проблем исследований, оценивающих распространенность ЛАГ-СКВ. Например, в исследовании J. Kim и соавт. оценивалась только ЛГ без указания ее гемодинамического вида [21]. При таком подходе в анализ могли включаться пациенты с ЛГ другой этиологии, например, ассоциированной с заболеваниями легких, левых отделов сердца и др. Это имеет принципиальное значение, так как существенно влияет на тактику лечения: назначение ЛАГ-специфической терапии возможно только пациентам с верифицированной ЛАГ [2], в связи с чем такие работы не включались в систематический обзор. В других исследованиях [22–24] для оценки ЛАГ использовалась только трансторакальная ЭхоКГ, при этом не включались пациенты с другими возможными причинами ЛГ (например, портальная гипертензия, заболевания левых отделов сердца и легких). На наш взгляд, такой подход также приводит к переоценке распространенности ЛАГ среди пациентов с СКВ, поэтому подобные публикации также были исключены из систематического обзора. Однако несмотря на возможную переоценку ЛГ, ЭхоКГ остается скрининговым методом для выявления вероятной ЛАГ у пациентов с симптомами и признаками ЛГ и их направления в экспертный центр ЛГ [2].
Ретроспективные исследования административных баз данных также имеют ряд ограничений, в первую очередь связанных с отсутствием единой методологии и трудностями в детекции ЛАГ, что также затрудняет сравнение таких исследований между собой [25]. Несмотря на это, подход для выявления ЛАГ, используемый в исследовании Н. Chen и соавт. [18], был ранее валидирован со специфичностью 96,7% [26], что позволяет говорить о точности данных, полученных в этом исследовании.
В одной статье были представлены данные о развитии ХТЭЛГ у пациентов с СКВ [17], ввиду того факта, что антифосфолипидный синдром, который является одной из причин тромбозов и тромбоэмболии легочной артерии, ассоциирован с СКВ [27], клиницистам также следует уделять внимание и ХТЭЛГ.
Все авторы в равной степени участвовали в разработке концепции, анализе
и интерпретации данных, обосновании рукописи или проверке критически важного интеллектуального содержания, окончательном утверждении рукописи для публикации и согласны быть ответственными за все аспекты работы.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Финансирование: нет.
Информация об авторах
Information about the authors
Закиев Вадим Дмитриевич – мл. науч. сотр. лаб. клинической фармакологии и фармакотерапии ОСП «Российский геронтологический научно-клинический центр», ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: zakiev739@gmail.com;
ORCID: 0000-0003-4027-3727; SPIN-код: 3631-6708
Vadim D. Zakiev – Research Assistant, Russian Gerontological Clinical and Research Center of Pirogov Russian National Research Medical University.
E-mail: zakiev739@gmail.com;
ORCID: 0000-0003-4027-3727; SPIN code: 3631-6708
Мартынюк Тамила Витальевна – д-р мед. наук, рук. отд. легочной гипертензии и заболеваний сердца Института клинической кардиологии им. А.Л. Мясникова ФГБУ «НМИЦ кардиологии
им. акад. Е.И. Чазова», проф. каф. кардиологии фак-та дополнительного профессионального образования, ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». ORCID: 0000-0002-9022-8097
Tamila V. Martynyuk – Dr. Sci. (Med.), Department Head, Myasnikov Institute of Clinical Cardiology of Chasov National Medical Research Center for Cardiology, Professor, Pirogov Russian National Research Medical University.
ORCID: 0000-0002-9022-8097
Котовская Юлия Викторовна – д-р мед. наук, проф., зам. дир. по научной работе ОСП «Российский геронтологический научно-клинический центр», ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». ORCID: 0000-0002-1628-5093
Yulia V. Kotovskaya – Dr. Sci. (Med.), Professor, Russian Gerontological Clinical and Research Center of Pirogov Russian National Research Medical University.
ORCID: 0000-0002-1628-5093
Поступила в редакцию: 19.03.2024
Поступила после рецензирования: 26.03.2024
Принята к публикации: 28.03.2024
Received: 19.03.2024
Revised: 26.03.2024
Accepted: 28.03.2024
Клинический разбор в общей медицине №2 2024
Заболеваемость и распространенность легочной артериальной гипертензии, ассоциированной с системной красной волчанкой. Систематический обзор
Номера страниц в выпуске:48-52
Аннотация
Актуальность. Легочная артериальная гипертензия (ЛАГ) – редкое осложнение системной красной волчанки (СКВ). Ввиду неспецифичности симптомов и трудностей в диагностике точная заболеваемость и распространенность ЛАГ, ассоциированной с СКВ (ЛАГ-СКВ), неизвестна.
Цель. Систематический обзор исследований, посвященных оценке заболеваемости и распространенности ЛАГ-СКВ.
Материал и методы. Был произведен систематический поиск исследований, посвященных заболеваемости и распространенности ЛАГ-СКВ, опубликованных с 1 января 2000 г. до 31 декабря 2023 г. Поиск осуществлялся в базе данных PubMed/MEDLINE для англоязычных публикаций и в базе данных РИНЦ для исследований на русском языке по заранее определенным критериям включения и исключения.
Результаты. Было выявлено 53 потенциальных публикации, все источники – на английском языке. После скрининга названий статей и абстрактов для дальнейшей оценки осталось 11 публикаций. После подробного анализа 6 статей были исключены, так как не соответствовали критериям включения и исключения. Таким образом, 5 исследований были включены в систематический обзор. В трех исследованиях оценивалась только распространенность, в одном – только заболеваемость и в одном – распространенность и заболеваемость. Распространенность ЛАГ-СКВ варьировала от 0 до 4,2%, Трехлетняя и пятилетняя кумулятивная заболеваемость составила 0,53–1,2% и 0,77–1,8% соответственно.
Заключение. В результате проведенного систематического обзора показана низкая распространенность и заболеваемость ЛАГ-СКВ.
Ключевые слова: легочная артериальная гипертензия, системная красная волчанка, заболеваемость, распространенность, систематический обзор.
Для цитирования: Закиев В.Д., Мартынюк Т.В., Котовская Ю.В. Заболеваемость и распространенность легочной артериальной гипертензии, ассоциированной с системной красной волчанкой. Систематический обзор. Клинический разбор в общей медицине. 2024; 5 (2): 48–52. DOI: 10.47407/kr2023.5.2.00387
Актуальность. Легочная артериальная гипертензия (ЛАГ) – редкое осложнение системной красной волчанки (СКВ). Ввиду неспецифичности симптомов и трудностей в диагностике точная заболеваемость и распространенность ЛАГ, ассоциированной с СКВ (ЛАГ-СКВ), неизвестна.
Цель. Систематический обзор исследований, посвященных оценке заболеваемости и распространенности ЛАГ-СКВ.
Материал и методы. Был произведен систематический поиск исследований, посвященных заболеваемости и распространенности ЛАГ-СКВ, опубликованных с 1 января 2000 г. до 31 декабря 2023 г. Поиск осуществлялся в базе данных PubMed/MEDLINE для англоязычных публикаций и в базе данных РИНЦ для исследований на русском языке по заранее определенным критериям включения и исключения.
Результаты. Было выявлено 53 потенциальных публикации, все источники – на английском языке. После скрининга названий статей и абстрактов для дальнейшей оценки осталось 11 публикаций. После подробного анализа 6 статей были исключены, так как не соответствовали критериям включения и исключения. Таким образом, 5 исследований были включены в систематический обзор. В трех исследованиях оценивалась только распространенность, в одном – только заболеваемость и в одном – распространенность и заболеваемость. Распространенность ЛАГ-СКВ варьировала от 0 до 4,2%, Трехлетняя и пятилетняя кумулятивная заболеваемость составила 0,53–1,2% и 0,77–1,8% соответственно.
Заключение. В результате проведенного систематического обзора показана низкая распространенность и заболеваемость ЛАГ-СКВ.
Ключевые слова: легочная артериальная гипертензия, системная красная волчанка, заболеваемость, распространенность, систематический обзор.
Для цитирования: Закиев В.Д., Мартынюк Т.В., Котовская Ю.В. Заболеваемость и распространенность легочной артериальной гипертензии, ассоциированной с системной красной волчанкой. Систематический обзор. Клинический разбор в общей медицине. 2024; 5 (2): 48–52. DOI: 10.47407/kr2023.5.2.00387
Incidence and prevalence of pulmonary arterial hypertension associated with systemic lupus erythematosus. A systematic review
Vadim D. Zakiev1, Tamila V. Martynyuk1,2, Yulia V. Kotovskaya11 Pirogov Russian National Research Medical University, Moscow, Russia;
2 Chazov National Medical Research Center for Cardiology, Moscow, Russia
zakiev739@gmail.com
Abstract
Relevance. Pulmonary arterial hypertension (PAH) is a rare complication of systemic lupus erythematosus (SLE). Due to the nonspecificity of symptoms and difficulties in diagnosis, the exact incidence and prevalence of PAH associated with SLE is unknown.
Aim. A systematic review of studies assessing the incidence and prevalence of PAH associated with SLE.
Material and methods. A systematic search was performed for studies investigating the incidence and prevalence of PAH associated with SLE published from January 1, 2000 to December 31, 2023. The search was carried out in the PubMed/MEDLINE database for English-language publications and in the RSCI database for studies in Russian according to pre-defined inclusion and exclusion criteria.
Results. 53 potential publications were identified, all sources in English. 11 publications remained for further assessment after screening article titles and abstracts. After detailed analysis, 6 articles were excluded because they did not meet the inclusion and exclusion criteria. Totally, 5 studies were included in the systematic review. Three studies assessed prevalence only, one study assessed incidence only, and one study assessed both prevalence and incidence. The prevalence of PAH associated with SLE ranged from 0 to 4.2%, with 3-year and 5-year cumulative incidence rates of 0.53–1.2% and 0.77–1.8%, respectively.
Conclusion. A systematic review showed a low prevalence and incidence of PAH associated with SLE.
Keywords: pulmonary arterial hypertension, systemic lupus erythematosus, incidence, prevalence, systematic review.
For citation: Zakiev V.D., Martynyuk T.V., Kotovskaya Yu.V. Incidence and prevalence of pulmonary arterial hypertension associated with systemic lupus erythematosus. A systematic review. Clinical analysis in general medicine. 2024; 5 (2): 48–52 (In Russ.). DOI: 10.47407/ kr2023.5.2.00387
Актуальность
Легочная артериальная гипертензия (ЛАГ) – редкое осложнение системной красной волчанки (СКВ) [1]. Согласно клинической классификации ЛАГ, ассоциированная с СКВ (ЛАГ-СКВ), отнесена к 1-й группе легочной гипертензии (ЛГ), а именно к ЛАГ, ассоциированной с заболеваниями соединительной ткани [2, 3].Гемодинамическая верификация ЛАГ с помощью катетеризации правых отделов сердца (КПОС) служит «золотым стандартом» диагностики ЛАГ [4–6]. ЛАГ – это прекапиллярная форма ЛГ, диагностическими критериями которой являются повышение среднего давления в легочной артерии >20 мм рт. ст. и легочного сосудистого сопротивления >2 ЕД Вуда при давлении заклинивания в легочной артерии ≤15 мм рт. ст. по данным КПОС [2]. Несмотря на то, что КПОС служит «золотым стандартом» диагностики ЛАГ, трансторакальная эхокардиография (ЭхоКГ) остается одним из важнейших диагностических методов ввиду его неинвазивного характера и доступности [7], при этом многие эхокардиографические параметры тесно связаны с легочной гемодинамикой [8]. Например, скорость потока трикуспидальной регургитации >2,8 м/с по данным трансторакальной ЭхоКГ является одним из признаков ЛГ и соответствует среднему давлению в легочной артерии ≥35 мм рт. ст. Зачастую у пациента впервые начинают подозревать наличие ЛГ, основываясь именно на данных трасторакальной ЭхоКГ [3]. Кроме этого, для диагностики ЛАГ используются и другие методы: анализы крови, электрокардиография, рентгенография и компьютерная томография органов грудной клетки, вентиляционно-перфузионная сцинтиграфия легких и др.
Чаще всего ЛАГ проявляется неспецифическими симптомами, такими как прогрессирующая одышка при нагрузке, повышенная утомляемость, слабость и, в конечном итоге, одышка в состоянии покоя [9]. Постепенно развиваются признаки и симптомы правожелудочковой недостаточности, а именно повышение яремного давления, гепатомегалия, асцит и отеки нижних конечностей, формируя полный клинический синдром [10]. При этом неспецифичность симптомов затрудняет выявление ЛАГ, в том числе и у пациентов с СКВ [11–13].
Точные механизмы развития ЛАГ у пациентов с СКВ остаются неизвестными. Ключевую роль в развитии ЛАГ у таких пациентов играют генетическая предрасположенность, факторы окружающей среды и нарушение регуляции иммунной системы. К основным механизмам развития ЛАГ-СКВ относят функциональную (гипоксическую) легочную вазоконстрикцию с последующим ремоделированием легочной сосудистой сети. Гистопатологические особенности ЛАГ-СКВ характеризуются пролиферацией эндотелиальных и гладкомышечных клеток, а также фибриноидным некрозом вследствие васкулита и отложения иммуноглобулинов и компонентов комплемента в интимальном и медиальном слоях легочных сосудов и скорее напоминают изменения при идиопатической ЛАГ, чем изменения при ЛАГ, ассоциированной с системной склеродермией, – наиболее часто встречаемой формой ЛАГ, ассоциированной с системными заболеваниями [14].
В настоящее время Европейское общество кардиологов рекомендует выполнение трансторакальной ЭхоКГ в состоянии покоя в сочетании с другими диагностическими тестами, включая определение биомаркеров, электрокардиографию, оценку дыхательной функции и тесты с физической нагрузкой (например, кардиопульмональный нагрузочный тест) в качестве ежегодных скрининговых тестов на ЛАГ у пациентов со склеродермией [2]. При распространении этих рекомендаций на пациентов с другими заболеваниями соединительной ткани, включая СКВ, ЭхоКГ остается надежным диагностическим инструментом первой линии при ЛГ. Ее следует выполнять при наличии симптомов, указывающих на ЛГ, или при наличии факторов риска ЛГ. При этом важна осведомленность врачей о ЛГ среди больных СКВ, так как она позволяет задуматься о диагностике ЛГ и способствует ее быстрому и правильному лечению [14].
Ввиду неспецифичности симптомов и трудностей в диагностике точная заболеваемость и распространенность ЛАГ-СКВ неизвестна. В статье представлен систематический обзор исследований, посвященных оценке заболеваемости и распространенности ЛАГ-СКВ.
Материалы и методы
Был произведен систематический поиск исследований, посвященных заболеваемости и распространенности ЛАГ-СКВ, опубликованных с 1 января 2000 г. до 31 декабря 2023 г. Поиск осуществлялся в базе данных PubMed/MEDLINE для англоязычных публикаций и в базе данных РИНЦ для исследований на русском языке. Были использованы следующие поисковые запросы: «легочная артериальная гипертензия», «легочная гипертензия» и «системная красная волчанка», «красная волчанка» в сочетании с «заболеваемость», «распространенность». Запросы были адаптированы для поиска соответствующих исследований в каждой из приведенных выше баз данных. Дополнительно был применен фильтр: «возраст больше 18 лет». Результаты поиска были просмотрены и оценены исследователями независимо друг от друга.Исследования включались в обзор, если соответствовали заранее определенным критериям включения:
1) исследования, изучавшие распространенность и заболеваемость ЛАГ-СКВ;
2) включение пациентов старше 18 лет;
3) исследования на русском или английском языках.
Исследования исключались, если:
1) изучали ЛГ другой этиологии (в том числе исследования без верификации ЛАГ, оценивающие только ЛГ или вероятную ЛАГ);
2) изучали взаимосвязь между различными биомаркерами и распространенностью ЛАГ-СКВ;
3) оценивали распространенность и заболеваемость ЛАГ-СКВ у пациентов младше 18 лет;
4) были опубликованы только в виде тезисов конференций.
Извлеченные данные каждого исследования заносились в специальную форму, которая включала в себя название исследования, авторов, год публикации, страну, период исследования, дизайн исследования, число пациентов, способы верификации ЛАГ, основные результаты.
Результаты
 Идентификация исследований
Идентификация исследованийИсходно было выявлено 53 потенциальных публикации, все источники – на английском языке. После скрининга названий статей и абстрактов для дальнейшей оценки осталось 11 публикаций. После подробного анализа публикаций 6 статей были исключены, так как не соответствовали критериям включения и исключения. В конечном счете 5 исследований были включены в систематический обзор (см. рисунок).
Характеристика исследований
В систематический обзор были включены исследования, проведенные в различных странах: Великобритания, Испания, Тайвань, Япония (см. таблицу). Три исследования были кросс-секционными, два исследования представляли собой ретроспективный анализ административных баз данных. В трех исследованиях оценивалась только распространенность, в одном – только заболеваемость и в одном – распространенность и заболеваемость.
Заболеваемость и распространенность ЛАГ-СКВ
Распространенность ЛАГ-СКВ варьировала от 0 до 4,2%, при этом существенных различий между исследованиями различного дизайна в результатах не выявлено. Следует отметить, что в статье G. Pérez-Peñate и соавт. представлена объеденная распространенность ЛАГ-СКВ и хронической тромбоэмболической ЛГ (ХТЭЛГ) [17], также являющейся прекапиллярной формой ЛГ [2]. Трехлетняя и пятилетняя кумулятивная заболеваемость составила 0,53–1,2% и 0,77–1,8% соответственно. Характеристика исследований, включенных в анализ, представлена в таблице.

Обсуждение
В настоящее время имеется небольшое количество публикаций, оценивающих распространенность и заболеваемость ЛАГ-СКВ. В целом распространенность и заболеваемость этого осложнения СКВ небольшая, при этом существенно ниже, чем распространенность других ассоциированных форм ЛАГ, например ассоциированной с системной склеродермией [20].Отсутствие надлежащей гемодинамической верификации диагноза ЛАГ является одной из основных проблем исследований, оценивающих распространенность ЛАГ-СКВ. Например, в исследовании J. Kim и соавт. оценивалась только ЛГ без указания ее гемодинамического вида [21]. При таком подходе в анализ могли включаться пациенты с ЛГ другой этиологии, например, ассоциированной с заболеваниями легких, левых отделов сердца и др. Это имеет принципиальное значение, так как существенно влияет на тактику лечения: назначение ЛАГ-специфической терапии возможно только пациентам с верифицированной ЛАГ [2], в связи с чем такие работы не включались в систематический обзор. В других исследованиях [22–24] для оценки ЛАГ использовалась только трансторакальная ЭхоКГ, при этом не включались пациенты с другими возможными причинами ЛГ (например, портальная гипертензия, заболевания левых отделов сердца и легких). На наш взгляд, такой подход также приводит к переоценке распространенности ЛАГ среди пациентов с СКВ, поэтому подобные публикации также были исключены из систематического обзора. Однако несмотря на возможную переоценку ЛГ, ЭхоКГ остается скрининговым методом для выявления вероятной ЛАГ у пациентов с симптомами и признаками ЛГ и их направления в экспертный центр ЛГ [2].
Ретроспективные исследования административных баз данных также имеют ряд ограничений, в первую очередь связанных с отсутствием единой методологии и трудностями в детекции ЛАГ, что также затрудняет сравнение таких исследований между собой [25]. Несмотря на это, подход для выявления ЛАГ, используемый в исследовании Н. Chen и соавт. [18], был ранее валидирован со специфичностью 96,7% [26], что позволяет говорить о точности данных, полученных в этом исследовании.
В одной статье были представлены данные о развитии ХТЭЛГ у пациентов с СКВ [17], ввиду того факта, что антифосфолипидный синдром, который является одной из причин тромбозов и тромбоэмболии легочной артерии, ассоциирован с СКВ [27], клиницистам также следует уделять внимание и ХТЭЛГ.
Заключение
В результате проведенного систематического обзора показана низкая распространенность и заболеваемость ЛАГ-СКВ. Однако врачи должны помнить о таком осложнении СКВ и направлять пациентов на ЭхоКГ при наличии признаков и симптомом ЛГ (в первую очередь прогрессирующей одышки). При выявлении эхокардиографических признаков ЛГ пациента следует направить в экспертный центр ЛАГ для дальнейшей верификации диагноза ЛАГ. Клиницистам также следует уделять внимание возможности развития ХТЭЛГ у пациентов с СКВ ввиду склонности к тромбозам у данной категории пациентов.Все авторы в равной степени участвовали в разработке концепции, анализе
и интерпретации данных, обосновании рукописи или проверке критически важного интеллектуального содержания, окончательном утверждении рукописи для публикации и согласны быть ответственными за все аспекты работы.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Финансирование: нет.
Информация об авторах
Information about the authors
Закиев Вадим Дмитриевич – мл. науч. сотр. лаб. клинической фармакологии и фармакотерапии ОСП «Российский геронтологический научно-клинический центр», ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: zakiev739@gmail.com;
ORCID: 0000-0003-4027-3727; SPIN-код: 3631-6708
Vadim D. Zakiev – Research Assistant, Russian Gerontological Clinical and Research Center of Pirogov Russian National Research Medical University.
E-mail: zakiev739@gmail.com;
ORCID: 0000-0003-4027-3727; SPIN code: 3631-6708
Мартынюк Тамила Витальевна – д-р мед. наук, рук. отд. легочной гипертензии и заболеваний сердца Института клинической кардиологии им. А.Л. Мясникова ФГБУ «НМИЦ кардиологии
им. акад. Е.И. Чазова», проф. каф. кардиологии фак-та дополнительного профессионального образования, ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». ORCID: 0000-0002-9022-8097
Tamila V. Martynyuk – Dr. Sci. (Med.), Department Head, Myasnikov Institute of Clinical Cardiology of Chasov National Medical Research Center for Cardiology, Professor, Pirogov Russian National Research Medical University.
ORCID: 0000-0002-9022-8097
Котовская Юлия Викторовна – д-р мед. наук, проф., зам. дир. по научной работе ОСП «Российский геронтологический научно-клинический центр», ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». ORCID: 0000-0002-1628-5093
Yulia V. Kotovskaya – Dr. Sci. (Med.), Professor, Russian Gerontological Clinical and Research Center of Pirogov Russian National Research Medical University.
ORCID: 0000-0002-1628-5093
Поступила в редакцию: 19.03.2024
Поступила после рецензирования: 26.03.2024
Принята к публикации: 28.03.2024
Received: 19.03.2024
Revised: 26.03.2024
Accepted: 28.03.2024
Список исп. литературыСкрыть список1. Kamath SD, Ahmed T, Upadhyay A, Agarwal V. Pulmonary Arterial Hypertension (PAH) as the Initial Manifestation of Systematic Lupus Erythematosus (SLE): A Rare Presentation. Cureus 2023;15(5):e39359. DOI: 10.7759/cureus.39359
2. Humbert M, Kovacs G, Hoeper MM et al; ESC/ERS Scientific Document Group. 2022 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. Eur Heart J 2022;43(38):3618-731. DOI: 10.1093/eurheartj/ehac237. Erratum in: Eur Heart J 2023;44(15):1312.
3. Maron BA. Revised Definition of Pulmonary Hypertension and Approach to Management: A Clinical Primer. J Am Heart Assoc 2023;12(8):e029024. DOI: 10.1161/JAHA.122.029024
4. D'Alto M, Dimopoulos K, Coghlan JG et al. Right Heart Catheterization for the Diagnosis of Pulmonary Hypertension: Controversies and Practical Issues. Heart Fail Clin 2018;14(3):467-77. DOI: 10.1016/j.hfc.2018.03.011
5. Gonzalez-Hermosillo LM, Cueto-Robledo G, Roldan-Valadez E et al. Right Heart Catheterization (RHC): A Comprehensive Review of Provocation Tests and Hepatic Hemodynamics in Patients With Pulmonary Hypertension (PH). Curr Probl Cardiol 2022;47(12):101351. DOI: 10.1016/j.cpcardiol.2022.101351
6. Rosenkranz S, Preston IR. Right heart catheterisation: best practice and pitfalls in pulmonary hypertension. Eur Respir Rev 2015;24(138):642-52. DOI: 10.1183/16000617.0062-2015
7. Topyła-Putowska W, Tomaszewski M, Wysokiński A, Tomaszewski A. Echocardiography in Pulmonary Arterial Hypertension: Comprehensive Evaluation and Technical Considerations. J Clin Med 2021;10(15):3229. DOI: 10.3390/jcm10153229
8. Ferrara F, Zhou X, Gargani L et al. Echocardiography in Pulmonary Arterial Hypertension. Curr Cardiol Rep 2019;21(4):22. DOI: 10.1007/s11886-019-1109-9
9. Amarnani R, Yeoh SA, Denneny EK, Wincup C. Lupus and the Lungs: The Assessment and Management of Pulmonary Manifestations of Systemic Lupus Erythematosus. Front Med (Lausanne) 2021;7:610257. DOI: 10.3389/fmed.2020.610257
10. Tselios K, Urowitz MB. Cardiovascular and Pulmonary Manifestations of Systemic Lupus Erythematosus. Curr Rheumatol Rev 2017;13(3):206-18. DOI: 10.2174/1573397113666170704102444
11. Didden EM, Lee E, Wyckmans J et al. Time to diagnosis of pulmonary hypertension and diagnostic burden: A retrospective analysis of nationwide US healthcare data. Pulm Circ 2023;13(1):e12188. DOI: 10.1002/pul2.12188
12. Badesch DB, Raskob GE, Elliott CG et al. Pulmonary arterial hypertension: baseline characteristics from the REVEAL Registry. Chest 2010;137(2):376-87. DOI: 10.1378/chest.09-1140
13. Humbert M, Sitbon O, Chaouat A et al. Pulmonary arterial hypertension in France: results from a national registry. Am J Respir Crit Care Med 2006;173(9):1023-30. DOI: 10.1164/rccm.200510-1668OC
14. Parperis K, Velidakis N, Khattab E et al. Systemic Lupus Erythematosus and Pulmonary Hypertension. Int J Mol Sci 2023;24(6):5085. DOI: 10.3390/ijms24065085
15. Prabu A, Patel K, Yee CS et al. Prevalence and risk factors for pulmonary arterial hypertension in patients with lupus. Rheumatology (Oxford) 2009;48(12):1506–11. DOI: 10.1093/rheumatology/kep203
16. Ruiz-Irastorza G, Garmendia M, Villar I et al. Pulmonary hypertension in systemic lupus erythematosus: prevalence, predictors and diagnostic strategy. Autoimmun Rev 2013;12(3):410-5. DOI: 10.1016/j.autrev.2012. 07.010
17. Pérez-Peñate GM, Rúa-Figueroa I, Juliá-Serdá G et al. Pulmonary Arterial Hypertension in Systemic Lupus Erythematosus: Prevalence and Predictors. J Rheumatol 2016;43(2):323-9. DOI: 10.3899/jrheum.150451
18. Chen HA, Hsu TC, Yang SC et al. Incidence and survival impact of pulmonary arterial hypertension among patients with systemic lupus erythematosus: a nationwide cohort study. Arthritis Res Ther 2019;21(1):82. DOI: 10.1186/s13075-019-1868-0
19. Atsumi T, Tan JY, Chiang AP et al. Prevalence, patient characteristics and treatment patterns among SLE-PAH patients in real-world clinical practice: A retrospective analysis of Medical Data Vision Database in Japan. Mod Rheumatol 2023 Sep 25:road090. DOI: 10.1093/mr/ road090. Epub ahead of print.
20. Rubio-Rivas M, Homs NA, Cuartero D, Corbella X. The prevalence and incidence rate of pulmonary arterial hypertension in systemic sclerosis: Systematic review and meta-analysis. Autoimmun Rev 2021; 20(1):102713. DOI: 10.1016/j.autrev.2020.102713
21. Kim JS, Kim D, Joo YB et al. Factors associated with development and mortality of pulmonary hypertension in systemic lupus erythematosus patients. Lupus 2018;27(11):1769–77. DOI: 10.1177/09612033187 88163
22. Xu SZ, Yan Liang, Li XP et al. Features associated with pulmonary arterial hypertension in Chinese hospitalized systemic lupus erythematosus patients. Clin Rheumatol 2018;37(6):1547–53. DOI: 10.1007/s10067-018-4056-8
23. Li M, Wang Q, Zhao J et al; CSTAR co-authors. Chinese SLE Treatment and Research group (CSTAR) registry: II. Prevalence and risk factors of pulmonary arterial hypertension in Chinese patients with systemic lupus erythematosus. Lupus 2014;23(10):1085-91. DOI: 10.1177/0961203314527366
24. Johnson SR, Gladman DD, Urowitz MB et al. Pulmonary hypertension in systemic lupus. Lupus 2004;13(7):506-9. DOI: 10.1191/0961203303lu1051oa
25. Mathai SC, Hemnes AR, Manaker S et al. Identifying Patients with Pulmonary Arterial Hypertension Using Administrative Claims Algorithms. Ann Am Thorac Soc 2019;16(7):797-806. DOI: 10.1513/AnnalsATS.201810-672CME
26. Chang WT, Weng SF, Hsu CH et al. Prognostic Factors in Patients With Pulmonary Hypertension-A Nationwide Cohort Study. J Am Heart Assoc 2016;5(9):e003579. DOI: 10.1161/JAHA.116.003579
27. Чельдиева Ф.А., Решетняк Т.М., Раденска-Лоповок С.Г. и др. Антифосфолипидный синдром и системная красная волчанка: какое заболевание является причиной повреждения органов? Научно-практическая ревматология. 2020;58(2):225–31.
Cheldieva F.A., Reshetnyak T.M., Radenska-Lopovok S.G. et al. Antiphospholipid syndrome and systemic lupus erythematosus: which disease causes organ damage? Scientific and practical rheumatology. 2020;58(2):225–31 (in Russian).


