Клинический разбор в общей медицине №7 2024
Аннотация
Изучение причин возникновения рака языка и слизистой оболочки рта одна из актуальных проблем практической медицины. Рак слизистой оболочки полости рта составляет около 10% от всех случаев рака других органов. Сотрудники кафедры кожных болезней ФГБОУ ВО «Российский университет медицины» делятся опытом выявления на амбулаторном приеме по патологии слизистой полости рта и красной каймы губ предраковых заболеваний, которые имеют тенденцию к трансформации в плоскоклеточный рак. В работе описываются молодые пациенты венерологического отделения, у которых наблюдалось сочетание венерического заболевания (сифилиса) и онкологии (рака языка). Авторы обращают внимание специалистов на некоторые предраковые состояния, ранние признаки малигнизации, знание о которых должно поддерживать активную онконастороженность врачей других специальностей.
Ключевые слова: предрак, рак, сифилис, малигнизация, слизистая полости рта, красная кайма губ, признаки озлокачествления.
Для цитирования: Глебова Л.И., Задионченко Е.В. Опыт выявления онкологических заболеваний на дермато-стоматологическом приеме в условиях клинического центра стоматологии. Клинический разбор в общей медицине. 2024; 5 (7): 107–113. DOI: 10.47407/kr2024.5.7.00452
Experience of detecting cancer during the dermatological and dental examination at the dental clinical center
Larisa I. Glebova, Ekaterina V. Zadionchenko
Russian University of Medicine (ROSUNIMED), Moscow, Russia
z777кat@inbox.ru
Abstract
Study of the causes of tongue and oral mucosa cancer is one of the pressing issues in practical medicine. Oral mucosa cancer accounts for about 10% of all cancer cases in other organs. The staff of the Dermatology Department at "Russian University of Medicine" share their experience in identifying precancerous conditions of the oral mucosa and vermilion border of the lips during outpatient visits. These conditions have a tendency to transform into squamous cell carcinoma. The paper describes young patients from the venereology department who had a combination of venereal disease (syphilis) and oncology (tongue cancer). The authors draw the attention of specialists to certain precancerous conditions and early signs of malignancy, the knowledge of which should maintain active oncological vigilance among doctors of other specialties.
Keywords: precancer, cancer, syphilis, malignancy, oral mucosa, red border of the lips, signs of malignancy.
For citation: Glebova L.I., Zadionchenko E.V. Experience of detecting cancer during the dermatological and dental examination at the dental clinical center. Clinical review for general practice. 2024; 5 (7): 107–113. (In Russ.). DOI: 10.47407/kr2024.5.7.00452
Введение
В 1953 г. на кафедре кожных венерических болезней ММСИ им. Н.А. Семашко (в настоящее время ФГБОУ ВО «Российский университет медицины») была сформирована оригинальная школа дерматовенерологов, получившая признание у нас в стране и за рубежом. На протяжении многих лет совместные усилия сотрудников кафедры, которую с 1953 по 1973 г. возглавлял заслуженный деятель науки РСФСР, профессор Б.М. Пашков и после него до 1996 г. член-корреспондент РАЕН А.Л. Машкиллейсон, были направлены на изучение поражения слизистой оболочки полости рта (СОПР) и красной каймы губ (ККГ) при различных дерматозах. Изучались широко распространенные и редкие тяжело протекающие заболевания. Б.М. Пашковым совместно с Ю.Ф. Беляевой были исследованы различные виды лейкоплакии слизистой рта, лейкокератоз слизистой и их отношение к раку.
Изучение патологии СОПР и ККГ – одно из основных направлений исследований профессора А.Л. Машкиллейсона [1]. Тема диссертации по проблеме предраковых заболеваний слизистой оболочки рта и губ стала ключевой в научных исследованиях профессора, и он долгие годы являлся признанным главой целой школы специалистов в этой области. Им была разработана классификация предраковой патологии слизистой рта и губ, описаны новые формы предраковых заболеваний, таких как бородавчатый предрак ККГ и ограниченный предраковый гиперкератоз.
На кафедре были созданы методические указания на тему: «Клиника, диагностика, лечение и профилактика предраковых заболеваний красной каймы губ», написана монография «Предрак красной каймы губ и слизистой оболочки рта».
После ухода из жизни профессора А.Л. Машкиллейсона работа сотрудников кафедры по изучению и лечению патологии слизистой рта продолжилась. Консультативный прием больных дермато-стоматологического профиля проводился в стоматологической поликлинике №56 ВАО г. Москвы, на кафедре клинической стоматологии №2 ФГБОУ ВО «Российский университет медицины», научно-практическом центре дерматологии и косметологии, в клиническом центре стоматологии.
Поток пациентов на прием поступает как от врачей стоматологов, так и от дерматовенерологов. По нашим данным, среди них общее число пациентов с диагнозом предрак составляет около 18% (в основном это пациенты с плоской и веррукозной формами лейкоплакии и хейлитом Манганотти); в 4% диагностируется рак ККГ; озлокачествление эрозивно-язвенной формы красного плоского лишая – 0,5%; и в 1% – хроническая трещина губы и др.
Какова тактика врача-консультанта при появлении на приеме больного с подозрением на наличие бластомы на ККГ или при подозрении на малигнизацию давно имеющегося воспалительного процесса?
Так как врач-консультант (дерматолог), как правило, не имеет специализации по онкологии, после осмотра полости рта и губ пациент направляется в ГБУЗ «ГКОБ №1 ДЗМ» или ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, где проводят специализированные исследования, устанавливают точный диагноз и оказывают необходимое лечение.
Развитие злокачественных новообразований СОПР и ККГ это многоступенчатый, длительный процесс. Часто ему предшествуют так называемые предраковые изменения, причем в ряде случаев они имеет характер определенного заболевания. Считается, что «рак не возникает на здоровой коже» и «каждый рак имеет свой предрак» [2]. Термин «предрак» является идеальным, так как его можно трактовать по-разному, но в настоящее время он общепринят. Этот термин не используется для обозначения изменений, которые могут привести, но не обязательно приводят к раку. Таким образом, предрак – это процесс, который может переходить в рак, но таковым не является, вследствие отсутствия определенных симптомов. Предраковые изменения могут трансформироваться в рак при возможности новых качественных изменений. Предраковые изменения являются «несовершенным» раком в том смысле, что они обладают лишь некоторыми, но не всеми признаками, которые характерны для истинного рака. Появление этих недостаточных признаков происходит в результате прерывистой, а не плавной прогрессии. Именно в ходе прерывистой прогрессии и возникают новые качественные изменения, т.е. рак [3].
Предраковые изменения значительно варьируются в отношении клиники, характера, объема и прогноза. Доказано, что эти изменения существуют в виде самостоятельных нозологических единиц. Их распознавание имеет большое значение для профилактики рака.
Следует учесть, что предраки могут развиваться в четырех основных направлениях: прогрессия, рост без прогрессии, существования без изменений и регрессия. Прогрессия предрака может наступить при условии продолжающего воздействия канцерогенного фактора на любом этапе развития этого состояния. Его течение может внезапно измениться и произойдет малигнизация [4].
В связи с тем, что в одной группе заболеваний малигнизация происходит лишь в незначительном проценте случаев, а в другой – часто, эти состояния были разделены на факультативные и облигатные или условные и безусловные [1].
Наиболее показательно значение предрака проявляется при его локализации на слизистой рта и ККГ, что связано с доступностью наблюдения за пациентом и с тем, что большинство новообразований этой области формируется под действием как внешних канцерогенов, так и эндогенных [5].
В работе мы используем классификацию предраковых изменений СОПР и ККГ, предложенной профессором А.Л. Машкиллейсоном, где все предраки были поделены на 3 группы: 1) облигатные состояния; 2) факультативные с большей потенциальной злокачественностью (трансформация в рак происходит в 15–30% случаев); 3) нефакультативные предраки с наименьшей тенденцией к малигнизации (6% больных) [1].
 Возможно, правильнее было бы считать третью группу факультативов предрака фоновыми процессами, когда заболевания сами не озлокачествляются, а служат фоном для развития предрака (рубец и рубцовая атрофия).
Возможно, правильнее было бы считать третью группу факультативов предрака фоновыми процессами, когда заболевания сами не озлокачествляются, а служат фоном для развития предрака (рубец и рубцовая атрофия).
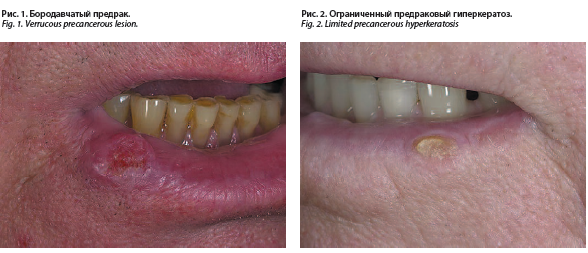
Из 1-й группы заболеваний в классификации, предложенной профессором А.Л. Машкиллейсоном, обращают на себя внимание две нозологии: это две новые формы предрака – бородавчатый или узелковый предрак (БП) ККГ и ограниченный предраковый гиперкератоз ККГ (рис. 1, 2).
Бородавчатый предрак за последние три года мы наблюдали у шестерых больных (4 мужчин и 2 женщин). Клинически поражение имело резко ограниченный характер. На видимо неизмененной красной кайме возникал узелок с ороговевшей поверхностью, напоминавший бородавку, плотный по консистенции, безболезненный. Цвет варировал от бурой застойной окраски до красной [1, 2].
Озлокачествление было выявлено в разные сроки у четверых больных и часто наступало вскоре после начала заболевания.
Прогноз у бородавчатого предрака неблагоприятный в том случае, если удаление патологического очага происходит несвоевременно, без гистологического исследования и не в пределах здоровых тканей.
В нашей клинике описана особая форма облигатного предрака ККГ – «ограниченый преканкрозный гиперкератоз ККГ», скорее всего ранее клиницисты рассматривали его как разновидность лейкоплакии, а патологи – как дискератоз или как акантокератоз. Эта форма предрака имеет значительно большую потенциальную злокачественность по сравнению с лейкоплакией [6]. На нашей кафедре за последние три года наблюдалось трое больных с подобным диагнозом, двое мужчин и одна женщина.
 В клинической картине на внешне здоровой губе возникает ограниченный величиной с чечевицу очаг, покрытый плотными чешуйками серо-белого цвета с несколько запавшими центром, но без явных признаков рубцевания и уплотнения в основании. Процесс не переходил на кожу или в зону Кляйна, при пальпации уплотнения в основании не определялось.
В клинической картине на внешне здоровой губе возникает ограниченный величиной с чечевицу очаг, покрытый плотными чешуйками серо-белого цвета с несколько запавшими центром, но без явных признаков рубцевания и уплотнения в основании. Процесс не переходил на кожу или в зону Кляйна, при пальпации уплотнения в основании не определялось.
Течение данного заболевания медленное, очаг обычно существует в течение нескольких лет, но иногда перерождение может наступить и в течение первого года болезни. После установления диагноза «ограниченный предраковый гиперкератоз» больные направлялись к онкологам для хирургического удаления пораженного участка в пределах здоровых тканей (рекомендуется клиновидное иссечение).
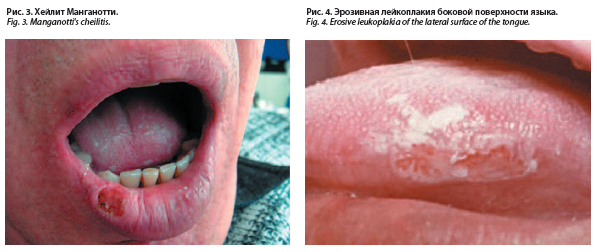
В 1933 г. Манганотти выделил из большой группы хейлитов одну, но очень редко встречающуюся форму заболевания, особенностью которой являлась частая трансформация в спиноцеллюлярный рак [7, 8].
Очаг поражения чаще всего локализуется на красной кайме нижней губы и имеет вид розовато-красной безболезненной, некровоточащей эрозии (рис. 3). В некоторых случаях она эпителизируется, но затем появляется вновь на том же самом месте. Дно элемента гладкое, как бы полированное, достаточно ярко-красного цвета, в некоторых случаях может быть покрыто прозрачным истонченным эпителием. В развитии данного заболевания особая роль отводится возрасту пациента (в группе риска пожилые мужчины) [8].
Течение хейлита Манганотти торпидное, хроническое и у почти 40% больных заканчивается трансформацией в рак [9].
Одним из клинических признаков малигнизации является уплотнение в основании вокруг эрозии, а также ее повышенная кровоточивость при минимальной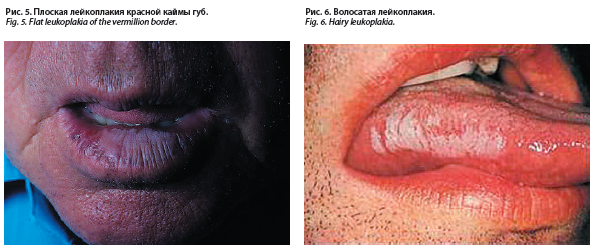 травматизации, появление сосочковидных разрастаний на поверхности тоже является неблагоприятным симптомом.
травматизации, появление сосочковидных разрастаний на поверхности тоже является неблагоприятным симптомом.
Вопрос о наличии злокачественного процесса может быть решен только после гистологического исследования или обнаружения атипичных клеток в мазках – отпечатках в онкологическом учреждении.
Ко второй группе (с большей злокачественностью) относятся веррукозная и эрозивные формы лейкоплакии [1, 2]. С 2019 г. под нашим наблюдением находились
6 больных с веррукозной формой.
По нашему мнению, эта форма лейкоплакии является как бы следующим этапом развития простой (плоской) формы. При этом значительно реже выражен процесс ороговения и гиперплазии. Очаг поражения выстоит над окружающими тканями, имеет интенсивный мутный серовато-белый цвет, и значительно большую плотность в отличие от здоровой слизистой. На рис. 4–5 представлена бородавчатая форма лейкоплакии. По данным литературы, озлокачествление данной формы происходит в 20% случаев [10]. Признаками трансформации в злокачественный процесс являются: появление хрящевидной плотности очага, усиление процессов ороговения в виде увеличения размеров очага и изменения рельефа (грубые шероховатости, с разрастаниями или выпячиваниями) [10].
Эрозивная форма лейкоплакии обладает максимальной злокачественностью среди всех форм [11]. Для клинической картины характерно образование эрозии на фоне очагов плоской или веррукозной лейкоплакии, без признаков воспаления (рис. 4). Иногда могут возникать и трещины. Субъективная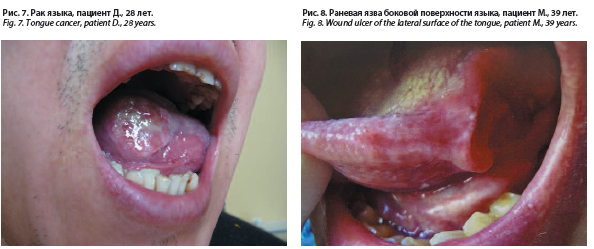 симптоматика характеризуется умеренной болезненностью очага. При появлении эрозий и признаков малигнизации требуется незамедлительное гистологическое исследование. Мы наблюдали двоих пациентов с подобными проявлениями, которых мы в экстренном порядке направили на обследование онкологами.
симптоматика характеризуется умеренной болезненностью очага. При появлении эрозий и признаков малигнизации требуется незамедлительное гистологическое исследование. Мы наблюдали двоих пациентов с подобными проявлениями, которых мы в экстренном порядке направили на обследование онкологами.
В литературе и в практике выделяют также плоскую и волосатую формы лейкоплакии. Однако плоскую форму относят к 3-й группе факультативных предраков с наименьшим риском злокачественности (по нашим данным доля всех случаев перехода в рак составляет 18%). Патологический очаг плоской лейкоплакии выглядит как налепленная на СОПР тонкая сероватая пленка, которая не снимается при поскабливании шпателем (рис. 5). Цвет очага лейкоплакии может варьировать от бледно серо-розового до белесоватого и, что характерно, очаг имеет некоторую полупрозрачность. Форма обычно округлая, либо неправильная. В некоторых случаях, процесс может напоминать просто дерматизацию красной каймы [12].
Волосатая лейкоплакия встречается у пациентов, страдающих ВИЧ-инфекцией, эта форма не входит в классификацию, предложенную А.Л. Машкиллейсоном. Она расценивается как СПИД-ассоциированное заболевание или ВИЧ-индикаторное состояние, способное к трансформации в рак при существенной вирусной нагрузке и выраженными нарушениями со стороны иммунной системы. Характерной чертой данной формы является расположение белых нитевидных участков ороговения по боковой поверхности языка и обнаружение вируса Эпштейна–Барр при иммунологическом исследовании [13].
К нам на прием за 5 лет обратилось двое пациентов с проявлениями кожного рога на ККГ (группа факультативных пердраков). Это заболевание представляет собой резко отграниченный элемент (узелок) продолговатой формы размером до 1 см, который достаточно высоко возвышается над ККГ. На поверхности данного узелка могут наблюдаться роговые скопления, которые могут свидетельствовать о тенденции озлокачествления. Дополнительными признаками малигнизации является появление воспалительной реакции и уплотнение в основании элемента, а диагностическое значение имеет внезапное и достаточно быстрое усиление процессов ороговения [15]. Тем не менее решить вопрос о наличии рака можно только прибегнув к гистологическому исследованию.
Существует еще несколько форм факультативных предраков (постлучевой стоматит, кератоакантома, папиллома с ороговением, актинический хейлит, хроническая трещина губы), которые мы не стали описывать в данной работе.
Считаем важным и интересным предоставить вниманию специалистов два клинических наблюдения пациентов с сифилитической инфекцией и поражением СОПР с малигнизацией.
Клинический случай 1
В дерматовенерологическом отделении филиала больницы им. В.Г. Короленко мы наблюдали пациента Д., 28 лет, который находился на стационарном лечении с диагнозом: сифилис вторичной кожи и слизистых оболочек. Он был направлен из КВД с положительными результатами проведенного там серологического исследования.
Известно, что пациент болеет сифилисом повторно (реинфекция). Кровь на ВИЧ положительная с 2005 г. (состоит на учете в центре по СПИДу). Пациент нетрадиционной сексуальной ориентации. В анамнезе гепатит С. Принимал внутривенно наркотические препараты с 1997 г. Закодирован от приема алкоголя. На серологическое обследование в КВД больной был направлен из городского онкологического диспансера, куда он обратился по поводу наличия язвы на боковой поверхности языка. В онкологическом диспансере клинически и гистологически был диагностирован плоскоклеточный рак языка.
Объективно: при осмотре вся поверхность слизистой языка от корня до кончика покрыта белесовато-серым плотным гиперкератотическим налетом, который не снимается шпателем. В середине боковой поверхности обнаруживается плотное бугристое образование, возвышающееся над поверхностью на 3 мм. По боковым поверхностям языка слева и справа спускаются белые нити, напоминающие тонкие волосы.
На боковой поверхности слизистой языка посередине локализуется патологическое образование в виде язвы, которая существует более 6 мес, размером 0,3×0,5×1,0 см, с кратерообразными краями и плотным валиком. Цвет застойно-красный, на дне – умеренные грануляции (рис. 7).
У пациента пальпируются слегка болезненные, не спаянные с окружающей тканью хрящевидной плотности увеличенные лимфоузлы (подчелюстной справа – с крупную горошину и переднешейный – с мелкую горошину).
В стационаре по лабораторным данным подтвержден диагноз сифилиса (в сыворотке крови антитела к Tr. Pallidum IgM – отрицательно, IgG – положительно, РИФ 4+; реакция иммобилизации бледных трепонем (РИБТ) – 65%. Анти-HCV – положительно. ВИЧ – положительно. Темнопольная микроскопия с язвы – Tr. Pallidum – не найдена.
Основные жалобы пациента: боли в области языка, болезненность шейных лимфатических узлов и потливость по ночам.
В отделении был выставлен диагноз: сифилис скрытый ранний. Сопутствующий диагноз: рак языка.
В течение 15 дней пациенту было проведено специфическое противосифилитическое лечение (цефтриаксон по 1,0 г внутримышечно ежедневно на курс 15,0 г). После проведенного лечения наблюдали динамическую негативацию показателей серологических реакций. Однако язвенный дефект на языке изменений не претерпел.
Пациент был выписан из стационара и направлен в онкологическую клинику для проведения радикальной терапии рака языка.
Чем же интересен данный случай?
Считается, что злокачественные поражения слизистой полости рта характерны для лиц пожилого возраста [15]. Слизистая языка больше всего подвержена травматизации, вследствие подвижности этого органа и особенно при нарушениях зубного ряда, что при отсутствии своевременной коррекции ведет к хронической травме и повышает риск возникновения раковой опухоли.
Пациент вскользь упомянул, что полгода назад у него сломался 6-й зуб, острым краем которого он неоднократно прикусывал язык. Наличие ВИЧ-инфекции, сифилиса и наркотической зависимости существенно ослабили защитные силы организма, а анатомические особенности языка (подвижность, богатая васкуляризация) быстро привели к малигнизации в столь молодом возрасте.
Также интересным представляется тот факт, что язвенный дефект на языке довольно часто может быть клиническим признаком первичного сифилиса (твердый шанкр), что может затруднить диагностический поиск. Это позволяет врачу предполагать у пациента два заболевания (злокачественное новообразование и первичный сифилитический аффект), тактика диагностики и лечения которых разнится.
Клинический случай 2
Больной М., 39 лет, поступил в венерологическое отделение филиала больницы им. В.Г. Короленко после обследования в онкологическом диспансере, где онкологами гистологически и клинически был подтвержден диагноз плоскоклеточного рака языка. Результаты проведенного там серологического обследования показали наличие сифилитической инфекции: РПГА-4+; иммуноферментный анализ (ИФА) положительный. РИФ-200abs 4+ положительно, и пациент был направлен на лечение, в ходе которого получал пенициллин 1 млн Ед в /м 4 раза в день – 20 дней, доксициклин 0,1×2 раза
10 дней. Новообразование на языке изменений не претерпело, и пациент был выписан на амбулаторное долечивание по поводу скрытого сифилиса. К онкологам на лечение он не пошел.
Через некоторое время он снова поступил в стационар.
Диагноз при поступлении в стационар: сифилис скрытый неуточненный. Сопутствующий: плоскоклеточный рак языка. Объективно: при осмотре слизистой полости рта на боковой поверхности языка справа имеется крупный опухолевидный элемент, напоминающий шляпку гриба размером 3×3 см с четкими границами, округлой формы, возвышающийся над слизистой оболочкой языка. Опухолевидное образование имеет эрозивно-язвенную поверхность с желтовато-белым серозным налетом, а ближе к спинке языка имеются папилломатозные разрастания розовато красного цвета. Слизистая по периферии не изменена. Подчелюстные и шейные лимфатические узлы не увеличены, безболезненны [16] (рис. 8).
Больной женат в течение 13 лет. Сыну 9 лет. Жена здорова, ребенок здоров. Результаты обследования: РМП отрицательно; РПГА 4+; ИФА положительный, 4+; РИБТ – 58%; РИФ200 abs – положительно, 4+; анти-HCV – положительно; HBsAg – отрицательно, антитела к HBS антигену не обнаружены, антитела к ВИЧ не обнаружены.
После проведенного второго курса лечения цефтриаксоном по 1,0 г внутримышечно один раз в день на курс 10,0 г направлен в онкологическую клинику для радикального лечения плоскоклеточного рака языка.
В данном конкретном случае пациент не мог точно сказать, что спровоцировало новообразование в области языка.
В литературе описаны случаи, когда у пациентов с проявлениями злокачественных образований в полости рта, особенно проявляющихся папилломатозными разрастаниями, осуществляют исследование на наличие ВПЧ-инфекции [17]. К сожалению, в данном случае этого сделано не было. В литературе есть информация, что ВПЧ-инфекция может играть роль в развитии опухолей слизистой полости рта и гортани, особенно те типы ВПЧ, которые обладают высокой степенью онкогенности (16, 18 типы) [18, 19]. Эти риски повышаются при наличии у лиц сопутствующих вирусных инфекций (ВИЧ, вирус гепатита С, В, D, Эпштейна–Барр) или заболеваний (туберкулез, сифилис, герпес и др.), а также при хронической интоксикации и низком уровне жизни [20].
Приведенные клинические случаи рака языка слизистой полости рта призывают обратить внимание врачей-практиков на факторы, вызывающие или способствующие появлению бластом в этой области. Не вызывает сомнения, что большинство из них является канцерогенами в широком смысле слова, т.е. при их длительном воздействий может произойти малигнизация. Какой же фактор является определяющим в процессе канцерогенеза – возраст, пол, травма, гальванизм, курение, вредные привычки (курение, употребление обжигающих средств), дефицит витаминов, нарушения в работе желудочно-кишечного тракта и т.д.?
Выделяя основные причины, способствующие возникновению на языке и слизистой полости рта предраковых изменений, мы понимаем, что такой процесс зависит не только от наличия какого-то инфекционного процесса, но и от состояния всего организма в целом, и в первую очередь от состояния иммунной системы, от работы ее гуморального и клеточного звеньев, а также от особенностей работы желудочно-кишечного тракта [21].
Было бы неправильно рассматривать возникновение бластом как результат действия какого-то одного внешнего или внутреннего фактора. В основном это комплекс воздействий и предрасполагающих состояний.
В работе мы часто сталкиваемся с тем, что пациенты с поражением СОПР первично обращаются либо к дерматологам, либо к стоматологам и в редких случаях напрямую к онкологу. Этот факт легко объясняется психологическими особенностями личности человека [22]. Канцерофобия и подобные психологические проблемы приводят к потере времени в диагностическом аспекте [23].
Поэтому на наш взгляд, поскольку мы не являемся врачами-онкологами, любому специалисту, работающему с СОПР и ККГ, очень важно проявлять активную онконастороженность.
При наличии подозрительных на предмет малигнизации очагов мы чаще всего пишем suspicio cr (подозрение на рак) и направляем к онкологу для верификации диагноза.
Симптомами-ориентирами для врачей, не являющихся специалистами в области онкологии, могут стать следующие особенности патологического очага, позволяющие уже при беглом осмотре предполагать наличие рака, – плюс ткань (экзофитный рост), уплотнение в основании эрозии или элемента, кратерообразные края, наличие плотного валика вокруг элемента, эрозирование или изъязвление, ранее не наблюдавшееся в клинической картине, повышенная кровоточивость при минимальной травматизации, длительное отсутствие эпителизации, нарушение рельефа и цвета слизистой оболочки (сосочковидные разрастания, соединительно-тканные перетяжки, участки матового белого цвета, усиленный сосудистый рисунок) [24].
Таким образом, имеются вполне простые надежные клинические признаки, основанные на оценке особенностей клинических изменений патологического очага, которые позволяют ориентироваться в определении наличия или отсутствия рака как онкологами при локализации в челюстно-лицевой области, так и другими специалистами.
Онкологическая осторожность в этих ситуациях присутствует всегда и подтверждает тем самым справедливость утверждения: диагноз ставит не только тот, кто должен, но и тот, кто может.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Глебова Лариса Ивановна – канд. мед. наук, доц., ФГБОУ ВО «Российский университет медицины».
ORCID:0000-0001-6497-7062
Larisa I. Glebova – Cand. Sci. (Med.), Russian University
of Medicine (ROSUNIMED). ORCID: 0000-0001-6497-7062
Задионченко Екатерина Владимировна – канд. мед. наук, ассистент каф. кожных и венерических болезней, ФГБОУ ВО «Российский университет медицины».
E-mail: z777кat@inbox.ru; ORCID: 0000-0001-9295-5178
Ekaterina V. Zadionchenko – Cand. Sci. (Med.), Russian University of Medicine (ROSUNIMED). E-mail: z777кat@inbox.ru; ORCID: 0000-0001-9295-5178
Поступила в редакцию: 12.07.2024
Поступила после рецензирования: 18.07.2024
Принята к публикации: 18.07.2024
Received: 12.07.2024
Revised: 18.07.2024
Accepted: 18.07.2024
Клинический разбор в общей медицине №7 2024
Опыт выявления онкологических заболеваний на дермато-стоматологическом приеме в условиях клинического центра стоматологии
Аннотация
Изучение причин возникновения рака языка и слизистой оболочки рта одна из актуальных проблем практической медицины. Рак слизистой оболочки полости рта составляет около 10% от всех случаев рака других органов. Сотрудники кафедры кожных болезней ФГБОУ ВО «Российский университет медицины» делятся опытом выявления на амбулаторном приеме по патологии слизистой полости рта и красной каймы губ предраковых заболеваний, которые имеют тенденцию к трансформации в плоскоклеточный рак. В работе описываются молодые пациенты венерологического отделения, у которых наблюдалось сочетание венерического заболевания (сифилиса) и онкологии (рака языка). Авторы обращают внимание специалистов на некоторые предраковые состояния, ранние признаки малигнизации, знание о которых должно поддерживать активную онконастороженность врачей других специальностей.
Ключевые слова: предрак, рак, сифилис, малигнизация, слизистая полости рта, красная кайма губ, признаки озлокачествления.
Для цитирования: Глебова Л.И., Задионченко Е.В. Опыт выявления онкологических заболеваний на дермато-стоматологическом приеме в условиях клинического центра стоматологии. Клинический разбор в общей медицине. 2024; 5 (7): 107–113. DOI: 10.47407/kr2024.5.7.00452
Experience of detecting cancer during the dermatological and dental examination at the dental clinical center
Larisa I. Glebova, Ekaterina V. Zadionchenko
Russian University of Medicine (ROSUNIMED), Moscow, Russia
z777кat@inbox.ru
Abstract
Study of the causes of tongue and oral mucosa cancer is one of the pressing issues in practical medicine. Oral mucosa cancer accounts for about 10% of all cancer cases in other organs. The staff of the Dermatology Department at "Russian University of Medicine" share their experience in identifying precancerous conditions of the oral mucosa and vermilion border of the lips during outpatient visits. These conditions have a tendency to transform into squamous cell carcinoma. The paper describes young patients from the venereology department who had a combination of venereal disease (syphilis) and oncology (tongue cancer). The authors draw the attention of specialists to certain precancerous conditions and early signs of malignancy, the knowledge of which should maintain active oncological vigilance among doctors of other specialties.
Keywords: precancer, cancer, syphilis, malignancy, oral mucosa, red border of the lips, signs of malignancy.
For citation: Glebova L.I., Zadionchenko E.V. Experience of detecting cancer during the dermatological and dental examination at the dental clinical center. Clinical review for general practice. 2024; 5 (7): 107–113. (In Russ.). DOI: 10.47407/kr2024.5.7.00452
Введение
В 1953 г. на кафедре кожных венерических болезней ММСИ им. Н.А. Семашко (в настоящее время ФГБОУ ВО «Российский университет медицины») была сформирована оригинальная школа дерматовенерологов, получившая признание у нас в стране и за рубежом. На протяжении многих лет совместные усилия сотрудников кафедры, которую с 1953 по 1973 г. возглавлял заслуженный деятель науки РСФСР, профессор Б.М. Пашков и после него до 1996 г. член-корреспондент РАЕН А.Л. Машкиллейсон, были направлены на изучение поражения слизистой оболочки полости рта (СОПР) и красной каймы губ (ККГ) при различных дерматозах. Изучались широко распространенные и редкие тяжело протекающие заболевания. Б.М. Пашковым совместно с Ю.Ф. Беляевой были исследованы различные виды лейкоплакии слизистой рта, лейкокератоз слизистой и их отношение к раку.
Изучение патологии СОПР и ККГ – одно из основных направлений исследований профессора А.Л. Машкиллейсона [1]. Тема диссертации по проблеме предраковых заболеваний слизистой оболочки рта и губ стала ключевой в научных исследованиях профессора, и он долгие годы являлся признанным главой целой школы специалистов в этой области. Им была разработана классификация предраковой патологии слизистой рта и губ, описаны новые формы предраковых заболеваний, таких как бородавчатый предрак ККГ и ограниченный предраковый гиперкератоз.
На кафедре были созданы методические указания на тему: «Клиника, диагностика, лечение и профилактика предраковых заболеваний красной каймы губ», написана монография «Предрак красной каймы губ и слизистой оболочки рта».
После ухода из жизни профессора А.Л. Машкиллейсона работа сотрудников кафедры по изучению и лечению патологии слизистой рта продолжилась. Консультативный прием больных дермато-стоматологического профиля проводился в стоматологической поликлинике №56 ВАО г. Москвы, на кафедре клинической стоматологии №2 ФГБОУ ВО «Российский университет медицины», научно-практическом центре дерматологии и косметологии, в клиническом центре стоматологии.
Поток пациентов на прием поступает как от врачей стоматологов, так и от дерматовенерологов. По нашим данным, среди них общее число пациентов с диагнозом предрак составляет около 18% (в основном это пациенты с плоской и веррукозной формами лейкоплакии и хейлитом Манганотти); в 4% диагностируется рак ККГ; озлокачествление эрозивно-язвенной формы красного плоского лишая – 0,5%; и в 1% – хроническая трещина губы и др.
Какова тактика врача-консультанта при появлении на приеме больного с подозрением на наличие бластомы на ККГ или при подозрении на малигнизацию давно имеющегося воспалительного процесса?
Так как врач-консультант (дерматолог), как правило, не имеет специализации по онкологии, после осмотра полости рта и губ пациент направляется в ГБУЗ «ГКОБ №1 ДЗМ» или ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, где проводят специализированные исследования, устанавливают точный диагноз и оказывают необходимое лечение.
Развитие злокачественных новообразований СОПР и ККГ это многоступенчатый, длительный процесс. Часто ему предшествуют так называемые предраковые изменения, причем в ряде случаев они имеет характер определенного заболевания. Считается, что «рак не возникает на здоровой коже» и «каждый рак имеет свой предрак» [2]. Термин «предрак» является идеальным, так как его можно трактовать по-разному, но в настоящее время он общепринят. Этот термин не используется для обозначения изменений, которые могут привести, но не обязательно приводят к раку. Таким образом, предрак – это процесс, который может переходить в рак, но таковым не является, вследствие отсутствия определенных симптомов. Предраковые изменения могут трансформироваться в рак при возможности новых качественных изменений. Предраковые изменения являются «несовершенным» раком в том смысле, что они обладают лишь некоторыми, но не всеми признаками, которые характерны для истинного рака. Появление этих недостаточных признаков происходит в результате прерывистой, а не плавной прогрессии. Именно в ходе прерывистой прогрессии и возникают новые качественные изменения, т.е. рак [3].
Предраковые изменения значительно варьируются в отношении клиники, характера, объема и прогноза. Доказано, что эти изменения существуют в виде самостоятельных нозологических единиц. Их распознавание имеет большое значение для профилактики рака.
Следует учесть, что предраки могут развиваться в четырех основных направлениях: прогрессия, рост без прогрессии, существования без изменений и регрессия. Прогрессия предрака может наступить при условии продолжающего воздействия канцерогенного фактора на любом этапе развития этого состояния. Его течение может внезапно измениться и произойдет малигнизация [4].
В связи с тем, что в одной группе заболеваний малигнизация происходит лишь в незначительном проценте случаев, а в другой – часто, эти состояния были разделены на факультативные и облигатные или условные и безусловные [1].
Наиболее показательно значение предрака проявляется при его локализации на слизистой рта и ККГ, что связано с доступностью наблюдения за пациентом и с тем, что большинство новообразований этой области формируется под действием как внешних канцерогенов, так и эндогенных [5].
В работе мы используем классификацию предраковых изменений СОПР и ККГ, предложенной профессором А.Л. Машкиллейсоном, где все предраки были поделены на 3 группы: 1) облигатные состояния; 2) факультативные с большей потенциальной злокачественностью (трансформация в рак происходит в 15–30% случаев); 3) нефакультативные предраки с наименьшей тенденцией к малигнизации (6% больных) [1].
 Возможно, правильнее было бы считать третью группу факультативов предрака фоновыми процессами, когда заболевания сами не озлокачествляются, а служат фоном для развития предрака (рубец и рубцовая атрофия).
Возможно, правильнее было бы считать третью группу факультативов предрака фоновыми процессами, когда заболевания сами не озлокачествляются, а служат фоном для развития предрака (рубец и рубцовая атрофия).Из 1-й группы заболеваний в классификации, предложенной профессором А.Л. Машкиллейсоном, обращают на себя внимание две нозологии: это две новые формы предрака – бородавчатый или узелковый предрак (БП) ККГ и ограниченный предраковый гиперкератоз ККГ (рис. 1, 2).
Бородавчатый предрак за последние три года мы наблюдали у шестерых больных (4 мужчин и 2 женщин). Клинически поражение имело резко ограниченный характер. На видимо неизмененной красной кайме возникал узелок с ороговевшей поверхностью, напоминавший бородавку, плотный по консистенции, безболезненный. Цвет варировал от бурой застойной окраски до красной [1, 2].
Озлокачествление было выявлено в разные сроки у четверых больных и часто наступало вскоре после начала заболевания.
Прогноз у бородавчатого предрака неблагоприятный в том случае, если удаление патологического очага происходит несвоевременно, без гистологического исследования и не в пределах здоровых тканей.
В нашей клинике описана особая форма облигатного предрака ККГ – «ограниченый преканкрозный гиперкератоз ККГ», скорее всего ранее клиницисты рассматривали его как разновидность лейкоплакии, а патологи – как дискератоз или как акантокератоз. Эта форма предрака имеет значительно большую потенциальную злокачественность по сравнению с лейкоплакией [6]. На нашей кафедре за последние три года наблюдалось трое больных с подобным диагнозом, двое мужчин и одна женщина.
 В клинической картине на внешне здоровой губе возникает ограниченный величиной с чечевицу очаг, покрытый плотными чешуйками серо-белого цвета с несколько запавшими центром, но без явных признаков рубцевания и уплотнения в основании. Процесс не переходил на кожу или в зону Кляйна, при пальпации уплотнения в основании не определялось.
В клинической картине на внешне здоровой губе возникает ограниченный величиной с чечевицу очаг, покрытый плотными чешуйками серо-белого цвета с несколько запавшими центром, но без явных признаков рубцевания и уплотнения в основании. Процесс не переходил на кожу или в зону Кляйна, при пальпации уплотнения в основании не определялось.Течение данного заболевания медленное, очаг обычно существует в течение нескольких лет, но иногда перерождение может наступить и в течение первого года болезни. После установления диагноза «ограниченный предраковый гиперкератоз» больные направлялись к онкологам для хирургического удаления пораженного участка в пределах здоровых тканей (рекомендуется клиновидное иссечение).
В 1933 г. Манганотти выделил из большой группы хейлитов одну, но очень редко встречающуюся форму заболевания, особенностью которой являлась частая трансформация в спиноцеллюлярный рак [7, 8].
Очаг поражения чаще всего локализуется на красной кайме нижней губы и имеет вид розовато-красной безболезненной, некровоточащей эрозии (рис. 3). В некоторых случаях она эпителизируется, но затем появляется вновь на том же самом месте. Дно элемента гладкое, как бы полированное, достаточно ярко-красного цвета, в некоторых случаях может быть покрыто прозрачным истонченным эпителием. В развитии данного заболевания особая роль отводится возрасту пациента (в группе риска пожилые мужчины) [8].
Течение хейлита Манганотти торпидное, хроническое и у почти 40% больных заканчивается трансформацией в рак [9].
Одним из клинических признаков малигнизации является уплотнение в основании вокруг эрозии, а также ее повышенная кровоточивость при минимальной
 травматизации, появление сосочковидных разрастаний на поверхности тоже является неблагоприятным симптомом.
травматизации, появление сосочковидных разрастаний на поверхности тоже является неблагоприятным симптомом.Вопрос о наличии злокачественного процесса может быть решен только после гистологического исследования или обнаружения атипичных клеток в мазках – отпечатках в онкологическом учреждении.
Ко второй группе (с большей злокачественностью) относятся веррукозная и эрозивные формы лейкоплакии [1, 2]. С 2019 г. под нашим наблюдением находились
6 больных с веррукозной формой.
По нашему мнению, эта форма лейкоплакии является как бы следующим этапом развития простой (плоской) формы. При этом значительно реже выражен процесс ороговения и гиперплазии. Очаг поражения выстоит над окружающими тканями, имеет интенсивный мутный серовато-белый цвет, и значительно большую плотность в отличие от здоровой слизистой. На рис. 4–5 представлена бородавчатая форма лейкоплакии. По данным литературы, озлокачествление данной формы происходит в 20% случаев [10]. Признаками трансформации в злокачественный процесс являются: появление хрящевидной плотности очага, усиление процессов ороговения в виде увеличения размеров очага и изменения рельефа (грубые шероховатости, с разрастаниями или выпячиваниями) [10].
Эрозивная форма лейкоплакии обладает максимальной злокачественностью среди всех форм [11]. Для клинической картины характерно образование эрозии на фоне очагов плоской или веррукозной лейкоплакии, без признаков воспаления (рис. 4). Иногда могут возникать и трещины. Субъективная
 симптоматика характеризуется умеренной болезненностью очага. При появлении эрозий и признаков малигнизации требуется незамедлительное гистологическое исследование. Мы наблюдали двоих пациентов с подобными проявлениями, которых мы в экстренном порядке направили на обследование онкологами.
симптоматика характеризуется умеренной болезненностью очага. При появлении эрозий и признаков малигнизации требуется незамедлительное гистологическое исследование. Мы наблюдали двоих пациентов с подобными проявлениями, которых мы в экстренном порядке направили на обследование онкологами.В литературе и в практике выделяют также плоскую и волосатую формы лейкоплакии. Однако плоскую форму относят к 3-й группе факультативных предраков с наименьшим риском злокачественности (по нашим данным доля всех случаев перехода в рак составляет 18%). Патологический очаг плоской лейкоплакии выглядит как налепленная на СОПР тонкая сероватая пленка, которая не снимается при поскабливании шпателем (рис. 5). Цвет очага лейкоплакии может варьировать от бледно серо-розового до белесоватого и, что характерно, очаг имеет некоторую полупрозрачность. Форма обычно округлая, либо неправильная. В некоторых случаях, процесс может напоминать просто дерматизацию красной каймы [12].
Волосатая лейкоплакия встречается у пациентов, страдающих ВИЧ-инфекцией, эта форма не входит в классификацию, предложенную А.Л. Машкиллейсоном. Она расценивается как СПИД-ассоциированное заболевание или ВИЧ-индикаторное состояние, способное к трансформации в рак при существенной вирусной нагрузке и выраженными нарушениями со стороны иммунной системы. Характерной чертой данной формы является расположение белых нитевидных участков ороговения по боковой поверхности языка и обнаружение вируса Эпштейна–Барр при иммунологическом исследовании [13].
К нам на прием за 5 лет обратилось двое пациентов с проявлениями кожного рога на ККГ (группа факультативных пердраков). Это заболевание представляет собой резко отграниченный элемент (узелок) продолговатой формы размером до 1 см, который достаточно высоко возвышается над ККГ. На поверхности данного узелка могут наблюдаться роговые скопления, которые могут свидетельствовать о тенденции озлокачествления. Дополнительными признаками малигнизации является появление воспалительной реакции и уплотнение в основании элемента, а диагностическое значение имеет внезапное и достаточно быстрое усиление процессов ороговения [15]. Тем не менее решить вопрос о наличии рака можно только прибегнув к гистологическому исследованию.
Существует еще несколько форм факультативных предраков (постлучевой стоматит, кератоакантома, папиллома с ороговением, актинический хейлит, хроническая трещина губы), которые мы не стали описывать в данной работе.
Считаем важным и интересным предоставить вниманию специалистов два клинических наблюдения пациентов с сифилитической инфекцией и поражением СОПР с малигнизацией.
Клинический случай 1
В дерматовенерологическом отделении филиала больницы им. В.Г. Короленко мы наблюдали пациента Д., 28 лет, который находился на стационарном лечении с диагнозом: сифилис вторичной кожи и слизистых оболочек. Он был направлен из КВД с положительными результатами проведенного там серологического исследования.
Известно, что пациент болеет сифилисом повторно (реинфекция). Кровь на ВИЧ положительная с 2005 г. (состоит на учете в центре по СПИДу). Пациент нетрадиционной сексуальной ориентации. В анамнезе гепатит С. Принимал внутривенно наркотические препараты с 1997 г. Закодирован от приема алкоголя. На серологическое обследование в КВД больной был направлен из городского онкологического диспансера, куда он обратился по поводу наличия язвы на боковой поверхности языка. В онкологическом диспансере клинически и гистологически был диагностирован плоскоклеточный рак языка.
Объективно: при осмотре вся поверхность слизистой языка от корня до кончика покрыта белесовато-серым плотным гиперкератотическим налетом, который не снимается шпателем. В середине боковой поверхности обнаруживается плотное бугристое образование, возвышающееся над поверхностью на 3 мм. По боковым поверхностям языка слева и справа спускаются белые нити, напоминающие тонкие волосы.
На боковой поверхности слизистой языка посередине локализуется патологическое образование в виде язвы, которая существует более 6 мес, размером 0,3×0,5×1,0 см, с кратерообразными краями и плотным валиком. Цвет застойно-красный, на дне – умеренные грануляции (рис. 7).
У пациента пальпируются слегка болезненные, не спаянные с окружающей тканью хрящевидной плотности увеличенные лимфоузлы (подчелюстной справа – с крупную горошину и переднешейный – с мелкую горошину).
В стационаре по лабораторным данным подтвержден диагноз сифилиса (в сыворотке крови антитела к Tr. Pallidum IgM – отрицательно, IgG – положительно, РИФ 4+; реакция иммобилизации бледных трепонем (РИБТ) – 65%. Анти-HCV – положительно. ВИЧ – положительно. Темнопольная микроскопия с язвы – Tr. Pallidum – не найдена.
Основные жалобы пациента: боли в области языка, болезненность шейных лимфатических узлов и потливость по ночам.
В отделении был выставлен диагноз: сифилис скрытый ранний. Сопутствующий диагноз: рак языка.
В течение 15 дней пациенту было проведено специфическое противосифилитическое лечение (цефтриаксон по 1,0 г внутримышечно ежедневно на курс 15,0 г). После проведенного лечения наблюдали динамическую негативацию показателей серологических реакций. Однако язвенный дефект на языке изменений не претерпел.
Пациент был выписан из стационара и направлен в онкологическую клинику для проведения радикальной терапии рака языка.
Чем же интересен данный случай?
Считается, что злокачественные поражения слизистой полости рта характерны для лиц пожилого возраста [15]. Слизистая языка больше всего подвержена травматизации, вследствие подвижности этого органа и особенно при нарушениях зубного ряда, что при отсутствии своевременной коррекции ведет к хронической травме и повышает риск возникновения раковой опухоли.
Пациент вскользь упомянул, что полгода назад у него сломался 6-й зуб, острым краем которого он неоднократно прикусывал язык. Наличие ВИЧ-инфекции, сифилиса и наркотической зависимости существенно ослабили защитные силы организма, а анатомические особенности языка (подвижность, богатая васкуляризация) быстро привели к малигнизации в столь молодом возрасте.
Также интересным представляется тот факт, что язвенный дефект на языке довольно часто может быть клиническим признаком первичного сифилиса (твердый шанкр), что может затруднить диагностический поиск. Это позволяет врачу предполагать у пациента два заболевания (злокачественное новообразование и первичный сифилитический аффект), тактика диагностики и лечения которых разнится.
Клинический случай 2
Больной М., 39 лет, поступил в венерологическое отделение филиала больницы им. В.Г. Короленко после обследования в онкологическом диспансере, где онкологами гистологически и клинически был подтвержден диагноз плоскоклеточного рака языка. Результаты проведенного там серологического обследования показали наличие сифилитической инфекции: РПГА-4+; иммуноферментный анализ (ИФА) положительный. РИФ-200abs 4+ положительно, и пациент был направлен на лечение, в ходе которого получал пенициллин 1 млн Ед в /м 4 раза в день – 20 дней, доксициклин 0,1×2 раза
10 дней. Новообразование на языке изменений не претерпело, и пациент был выписан на амбулаторное долечивание по поводу скрытого сифилиса. К онкологам на лечение он не пошел.
Через некоторое время он снова поступил в стационар.
Диагноз при поступлении в стационар: сифилис скрытый неуточненный. Сопутствующий: плоскоклеточный рак языка. Объективно: при осмотре слизистой полости рта на боковой поверхности языка справа имеется крупный опухолевидный элемент, напоминающий шляпку гриба размером 3×3 см с четкими границами, округлой формы, возвышающийся над слизистой оболочкой языка. Опухолевидное образование имеет эрозивно-язвенную поверхность с желтовато-белым серозным налетом, а ближе к спинке языка имеются папилломатозные разрастания розовато красного цвета. Слизистая по периферии не изменена. Подчелюстные и шейные лимфатические узлы не увеличены, безболезненны [16] (рис. 8).
Больной женат в течение 13 лет. Сыну 9 лет. Жена здорова, ребенок здоров. Результаты обследования: РМП отрицательно; РПГА 4+; ИФА положительный, 4+; РИБТ – 58%; РИФ200 abs – положительно, 4+; анти-HCV – положительно; HBsAg – отрицательно, антитела к HBS антигену не обнаружены, антитела к ВИЧ не обнаружены.
После проведенного второго курса лечения цефтриаксоном по 1,0 г внутримышечно один раз в день на курс 10,0 г направлен в онкологическую клинику для радикального лечения плоскоклеточного рака языка.
В данном конкретном случае пациент не мог точно сказать, что спровоцировало новообразование в области языка.
В литературе описаны случаи, когда у пациентов с проявлениями злокачественных образований в полости рта, особенно проявляющихся папилломатозными разрастаниями, осуществляют исследование на наличие ВПЧ-инфекции [17]. К сожалению, в данном случае этого сделано не было. В литературе есть информация, что ВПЧ-инфекция может играть роль в развитии опухолей слизистой полости рта и гортани, особенно те типы ВПЧ, которые обладают высокой степенью онкогенности (16, 18 типы) [18, 19]. Эти риски повышаются при наличии у лиц сопутствующих вирусных инфекций (ВИЧ, вирус гепатита С, В, D, Эпштейна–Барр) или заболеваний (туберкулез, сифилис, герпес и др.), а также при хронической интоксикации и низком уровне жизни [20].
Приведенные клинические случаи рака языка слизистой полости рта призывают обратить внимание врачей-практиков на факторы, вызывающие или способствующие появлению бластом в этой области. Не вызывает сомнения, что большинство из них является канцерогенами в широком смысле слова, т.е. при их длительном воздействий может произойти малигнизация. Какой же фактор является определяющим в процессе канцерогенеза – возраст, пол, травма, гальванизм, курение, вредные привычки (курение, употребление обжигающих средств), дефицит витаминов, нарушения в работе желудочно-кишечного тракта и т.д.?
Выделяя основные причины, способствующие возникновению на языке и слизистой полости рта предраковых изменений, мы понимаем, что такой процесс зависит не только от наличия какого-то инфекционного процесса, но и от состояния всего организма в целом, и в первую очередь от состояния иммунной системы, от работы ее гуморального и клеточного звеньев, а также от особенностей работы желудочно-кишечного тракта [21].
Было бы неправильно рассматривать возникновение бластом как результат действия какого-то одного внешнего или внутреннего фактора. В основном это комплекс воздействий и предрасполагающих состояний.
В работе мы часто сталкиваемся с тем, что пациенты с поражением СОПР первично обращаются либо к дерматологам, либо к стоматологам и в редких случаях напрямую к онкологу. Этот факт легко объясняется психологическими особенностями личности человека [22]. Канцерофобия и подобные психологические проблемы приводят к потере времени в диагностическом аспекте [23].
Поэтому на наш взгляд, поскольку мы не являемся врачами-онкологами, любому специалисту, работающему с СОПР и ККГ, очень важно проявлять активную онконастороженность.
При наличии подозрительных на предмет малигнизации очагов мы чаще всего пишем suspicio cr (подозрение на рак) и направляем к онкологу для верификации диагноза.
Симптомами-ориентирами для врачей, не являющихся специалистами в области онкологии, могут стать следующие особенности патологического очага, позволяющие уже при беглом осмотре предполагать наличие рака, – плюс ткань (экзофитный рост), уплотнение в основании эрозии или элемента, кратерообразные края, наличие плотного валика вокруг элемента, эрозирование или изъязвление, ранее не наблюдавшееся в клинической картине, повышенная кровоточивость при минимальной травматизации, длительное отсутствие эпителизации, нарушение рельефа и цвета слизистой оболочки (сосочковидные разрастания, соединительно-тканные перетяжки, участки матового белого цвета, усиленный сосудистый рисунок) [24].
Таким образом, имеются вполне простые надежные клинические признаки, основанные на оценке особенностей клинических изменений патологического очага, которые позволяют ориентироваться в определении наличия или отсутствия рака как онкологами при локализации в челюстно-лицевой области, так и другими специалистами.
Онкологическая осторожность в этих ситуациях присутствует всегда и подтверждает тем самым справедливость утверждения: диагноз ставит не только тот, кто должен, но и тот, кто может.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Глебова Лариса Ивановна – канд. мед. наук, доц., ФГБОУ ВО «Российский университет медицины».
ORCID:0000-0001-6497-7062
Larisa I. Glebova – Cand. Sci. (Med.), Russian University
of Medicine (ROSUNIMED). ORCID: 0000-0001-6497-7062
Задионченко Екатерина Владимировна – канд. мед. наук, ассистент каф. кожных и венерических болезней, ФГБОУ ВО «Российский университет медицины».
E-mail: z777кat@inbox.ru; ORCID: 0000-0001-9295-5178
Ekaterina V. Zadionchenko – Cand. Sci. (Med.), Russian University of Medicine (ROSUNIMED). E-mail: z777кat@inbox.ru; ORCID: 0000-0001-9295-5178
Поступила в редакцию: 12.07.2024
Поступила после рецензирования: 18.07.2024
Принята к публикации: 18.07.2024
Received: 12.07.2024
Revised: 18.07.2024
Accepted: 18.07.2024
20 августа 2024
Количество просмотров: 633


