Клинический разбор в общей медицине №8 2024
1 Patrice Lumumba Peoples’ Friendship University of Russia, Moscow, Russia;
2 Central State Medical Academy of the Office of the President of the Russian Federation, Moscow, Russia
rakar_26@mail.ru
Abstract
One of the most common neurological symptoms is cognitive impairment. Cognitive disorders occur especially often in old age. An analysis of cognitive functions in 58 elderly patients with alcohol dependence formed in middle and old age and complicated by secondary organic mental disorders is presented. The identified neurological signs indicate the absence of severe brain lesions. Data are presented showing that the level of alcohol anosognosia for its individual components, as well as the overall score of cognitive function indicators in elderly patients with alcohol dependence, formed in middle and old age and complicated by secondary organic mental disorders, differs.
Keywords: cognitive disorders, anosognosia, organic mental disorders, prevention, alcoholism.
For citation: Kardashian R.A., Efremov A.A. Cognitive status in elderly people with alcohol dependence formed in middle and old age and complicated by secondary organic mental disorders. Clinical review for general practice. 2024; 5 (8): 20–26 (In Russ.). DOI: 10.47407/kr2024.5.8.00455
Органические психические расстройства (ОПР) – это совокупность психических расстройств, ведущих к церебральной дисфункции. Тяжесть, течение, прогноз ОПР зависят от таких факторов, как возраст, этиология, патогенез, индивидуальные особенности организма, а также от ведущего симптомокомплекса [1, 2]. При благоприятных условиях – при наличии хороших индивидуальных возможностей организма (особенности ощущений, восприятия, памяти, мышления, воображения, эмоций, воли, общения, двигательных реакций и др.), достаточной сопротивляемости, выносливости, хороших социальных условий – в большинстве случаев наступает компенсация возникших первичных ОПР к моменту совершеннолетия [3–9].
Некоторая часть людей пожилого возраста в связи с уходом на пенсию, профессиональной невостребованностью, уменьшением физических и психических сил, возникновением различных психологических и социальных нарушений прибегают к приему алкоголя для нивелирования психических и физических расстройств [10–17]. Возникающие на фоне ранее перенесенных экзогенных вредностей головного мозга маскированные депрессии, диссомнии, соматические расстройства, разнообразные алгии нередко приводят к злоупотреблению алкоголем, что оказывает влияние на возникновение когнитивных и эмоционально-поведенческих расстройств. В свою очередь, злоупотребление алкоголем не только ускоряет возникновение новых или обостряет уже существующие соматические расстройства, частота которых с возрастом увеличивается [5, 13, 18–24], но и может привести к формированию психической и физической зависимости от алкоголя, снижению когнитивных функций, формированию ОПР [18].
В обычной клинической практике, тем более у людей пожилого возраста, полное нейропсихологическое исследование не всегда оправдано. К тому же применение сложных тестов, с одной стороны, увеличивает чувствительность метода, но с другой – приводит к уменьшению специфичности полученных результатов, что зависит от возраста и уровня образования. Например, часть пациентов предъявляют жалобы на снижение памяти, однако применение простых скрининговых шкал не подтверждает наличия когнитивных нарушений. В основе таких разночтений могут скрываться эмоциональные расстройства, тем более на фоне приема алкоголя (снижение фона настроения, тревожность). В связи с этим следует этим пациентам также исследовать эмоциональную сферу. Описанные факторы и определяют актуальность данного исследования.
Цель работы – исследовать когнитивный статус у лиц пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными ОПР (ВОПР).
В исследование были включены 58 пациентов (для чистоты исследования только мужского пола) в возрасте от 60 до 74 лет (средний возраст 67,5±7,2 года) с установленным диагнозом алкогольной зависимости
II стадии, осложненной ВОПР (F10 Психические и поведенческие расстройства, вызванные употреблением алкоголя, осложненные F06 Другие психические расстройства, обусловленные повреждением и дисфункцией головного мозга или соматической болезнью). Пациенты при включении в исследовательскую выборку заполняли форму информированного согласия.
В зависимости от возрастного диапазона возникновения алкогольного синдрома отмены, осложненного ВОПР, пациенты были разделены на 2 группы: 1-я – возникновение синдрома отмены в 50,6±1,2 года (n=21, 36,2%), 2-я – в 66,2±2,5 года (n=37, 63,8%). У лиц 1-й группы симптомы ВОПР после сформированного алкоголизма возникали в 61,8±2,1 года, а у больных 2-й группы – в 71,3±2,8 года. Группы были сопоставимы по возрасту и социально-демографическим показателям.
Критерии исключения:
• сопутствующие эндогенные психические заболевания;
• тяжелые органические поражения головного мозга;
• острое нарушение мозгового кровообращения;
• эпилепсия;
• тяжелые соматические заболевания в стадии обострения;
• сочетанное злоупотребление алкоголя с другими психоактивными веществами, кроме табака.
Все больные были осмотрены врачом-терапевтом и врачом-невропатологом.
Все обследования проводились после купирования алкогольного синдрома отмены, чтобы исключить искажение результатов (аффективные расстройства, снижение темпа и продуктивности психической деятельности, ухудшение концентрации внимания).
Для решения поставленных задач использовали следующие методы исследования:
1. Социологический (анкетирование) – интервью в нашей интерпретации [25].
2. Клинический – сбор анамнеза.
3. Экспериментально-психологический [26–30].
4. Статистический (параметрический и непараметрический методы) [31] – критерий Манна–Уитни (p<0,05), при отклонении признаков от нормального использовали медиану, 25 и 75-й квартили (Ме [Q25; Q75]), критерий Спирмена, коэффициент корреляции Спирмена.
Для проверки согласованности утверждений опросника между собой внутри каждой субшкалы применялся коэффициент альфа Кронбаха. Для определения нормальности распределения частот утверждений по каждой из субшкал использовался критерий Колмогорова–Смирнова. Проводилась процедура принудительной нормализации с использованием Q-приведения.
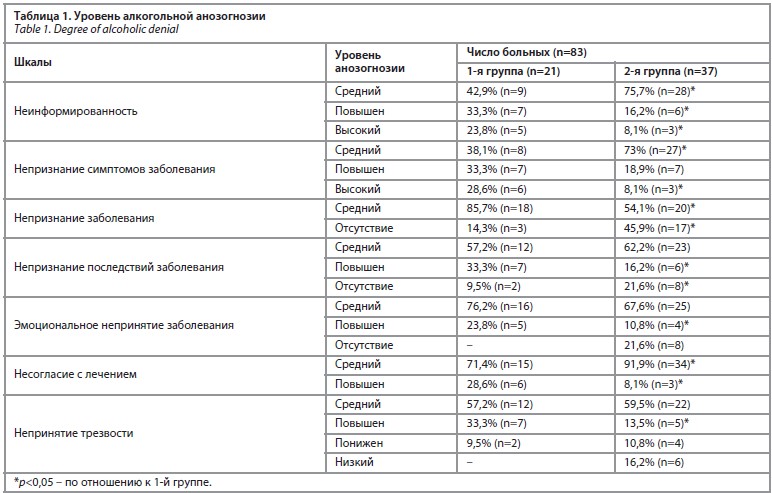
Выявляли уровень алкогольной анозогнозии [26]. По субшкале «Неинформированность» больные 1 и 2-й групп соответственно в 42,9% (n=9) и 75,7% (n=28) эпизодов набрали в среднем диапазоне 6–11 баллов, что соответствует среднему уровню алкогольной анозогнозии (шкальный балл 0), а в 33,3% (n=7) и 16,2% (n=6) наблюдений набрали в среднем диапазоне 12–14 баллов, что соответствует повышенному уровню алкогольной анозогнозии (шкальный балл 1). Лица 1 и 2-й групп соответственно в 23,8% (n=5) и 8,1% (n=3) набрали в среднем диапазоне 15–18 баллов, что отвечает высокому уровню алкогольной анозогнозии (шкальный балл 2). По данной шкале можно судить о том, что в большинстве случаев по мнению больных 1-й группы алкоголизм не является заболеванием и существует возможность дозированно и контролируемо употреблять спиртное, что свидетельствует о высокой степени анозогнозии.
По субшкале «Непризнание симптомов заболевания» пациенты 1 и 2-й групп соответственно в 38,1% (n=8) и 73% (n=27) наблюдений набрали в среднем диапазоне 4–6 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 33,3% (n=7) и 18,9% (n=7) – 7 баллов, что соответствует повышенному уровню алкогольной анозогнозии (шкальный балл 1), 28,6% (n=6) и 8,1% (n=3) – 10 баллов, высокий уровень алкогольной анозогнозии (шкальный балл 2). Средний уровень алкогольной анозогнозии у большинства больных всех групп по шкале «Непризнание симптомов заболевания» обеспечивался за счет выбора ответа «не уверен» по утверждениям №2 и №16, что говорит лишь о вербальном признании симптомов заболевания.
Оценка алкогольной анозогнозии по субшкале «Непризнание заболевания» позволила получить следующие данные. Пациенты 1 и 2-й групп соответственно в 85,7% (n=18) и 54,1% (n=20) наблюдений набрали в среднем диапазоне 5–12 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 14,3% (n=3) и 45,9% (n=17) – 4 балла, что свидетельствует об отсутствии алкогольной анозогнозии (шкальный балл -1). Мы видим, что по данной субшкале отсутствие алкогольной анозогнозии чаще (p<0,05) выявляется у пациентов 2-й группы.
По субшкале «Непризнание последствий заболевания» пациенты 1 и 2-й групп соответственно в 57,2% (n=12) и 62,2% (n=23) наблюдений набрали в среднем диапазоне 10–17 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 33,3% (n=7) и 16,2% (n=6) – 18–21 баллов, что свидетельствует о повышенном уровне алкогольной анозогнозии (шкальный балл 1), 9,5% (n=2) и 21,6% (n=8) –
9 баллов, что указывает на отсутствие алкогольной анозогнозии (шкальный балл -1). Таким образом, повышенный уровень алкогольной анозогнозии чаще (p<0,05) фиксировался у лиц 1-й группы, которые формально признавали физические, психические и семейные последствия алкоголизации при недостаточном понимании отклонений в поведении, морально-этической и профессиональной сфере. У пациентов
2-й группы в 1/5 случаев выявили отсутствие алкогольной анозогнозии.
Оценка алкогольной анозогнозии по субшкале «Эмоциональное непринятие заболевания» показало, что пациенты 1 и 2-й групп соответственно в 76,2% (n=16) и 67,6% (n=25) наблюдений набрали в среднем диапазоне 8–12 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 23,8% (n=5) и 10,8% (n=4) – 13–16 баллов, что свидетельствует о повышенном уровне алкогольной анозогнозии (шкальный балл 1). У больных 2-й группы в 21,6% (n=8) наблюдений мы выявили 7 баллов, что указывает на отсутствие алкогольной анозогнозии (шкальный балл -1). Мы видим, что, с одной стороны, больные легко соглашались с тем, что у них существует проблема с употреблением алкоголя, с другой – высказывали недовольство в связи с признанием близкими и родными у них алкогольной зависимости. Число случаев отсутствия алкогольной анозогнозии по данной субшкале выявляется реже (p<0,05) у лиц 2-й группы.
Согласно субшкале «Несогласие с лечением» пациенты 1 и 2-й групп соответственно в 71,4% (n=16) и 91,9% (n=34) наблюдений набрали в среднем диапазоне
5–8 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 28,6% (n=6) и 8,1% (n=3) – 9–11 баллов, что соответствует повышенному уровню алкогольной анозогнозии (шкальный балл 1). У лиц 2-й группы число случаев повышенного уровня алкогольной анозогнозии ниже (p<0,05), а среднего уровня – выше (p<0,05) по сравнению с больными 1-й группы.
Итак, мы видим, что на словах пациенты соглашаются с необходимостью наркологического лечения и правильно судят о причинах попадания в стационар. Но в то же время они высказывают сомнения в необходимости и пользе наркологического лечения. Нарастание балла главным образом происходило за счет выбора ответов «не уверен» по двум утверждениям №31 и №39.
По субшкале «Непринятие трезвости» пациенты 1 и 2-й групп соответственно в 57,2% (n=12) и 59,5% (n=22) наблюдений набрали в среднем диапазоне 14–22 балла, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 33,3% (n=7) и 13,5% (n=5) – 13–16 баллов, что свидетельствует о повышенном уровне алкогольной анозогнозии (шкальный балл 1). Больные 1 и 2-й групп соответственно в 9,5% (n=2) и 10,8% (n=4) наблюдений набрали 13 баллов (шкальный балл -1), что подтверждает пониженный уровень анозогнозии. Лица 2-й группы в 16,2% (n=6) случаев набрали 11–12 баллов (шкальный балл -2), что указывает на отсутствие алкогольной анозогнозии (низкий уровень).
Следует отметить, что у лиц 2-й группы отсутствие алкогольной анозогнозии по данной шкале встречается чаще (p<0,05) относительно сравниваемой группы, а повышенный уровень алкогольной анозогнозии чаще (p<0,05) выявляется у лиц 1-й группы.
Вербально больные высказывали согласие о необходимости лечения и указывали на необходимость трезвости. Однако более подробный анализ вопросов показал, что ответы пациентов, скорее всего, носят формальный характер и они недооценивают трудность соблюдения трезвости и не готовы к работе над самим собой (вопросы №8, 12, 21, 28). Примерно в 40–50% были получены «анозогностические» ответы на утверждения №5, 13, 25.
Проведенная комплексная оценка уровня алкогольной анозогнозии по отдельным ее компонентам позволила установить у большинства пациентов непризнание симптомов заболевания, непризнание заболевания в целом, непризнание последствий заболевания, эмоциональное непринятие заболевания, несогласие с лечением, непринятие трезвости. Следует отметить, что степень алкогольной анозогнозии была наименьшей у больных 2-й группы, что свидетельствует о большей сохранности на данном этапе болезни нейрокогнитивных функций мозга.
Таким образом, уровень алкогольной анозогнозии у больных 2-й группы по многим шкалам был ниже (p<0,05, p=0,052) относительно лиц 1-й группы. Более подробный анализ вопросов показал, что у большей части пациентов 1-й группы ответы, скорее всего, носят формальный характер и они недооценивают трудность соблюдения трезвости и не готовы к работе над самим собой (шкала «Непринятие трезвости», вопросы №8, 12, 21, 28), формально признают физические, психические и семейные последствия алкоголизации при недостаточном понимании отклонений в поведении, в морально-этической и профессиональной сфере, на словах высказывают необходимость наркологического лечения и правильно судят о причинах попадания в стационар, но в то же время высказывают сомнения в необходимости и пользе наркологического лечения (шкала «Несогласие с лечением», ответы «не уверен», №31 и 39), в половине случаев у них были получены «анозогностические» ответы (шкала «Непринятие трезвости», вопросы на утверждения №5, 13, 25); табл. 1.
Когнитивный статус пациентов также оценивали с помощью Мини-теста оценки когнитивных функций (Mini-Mental State Examination – MMSE) [28] и теста «Рисование часов» [30].
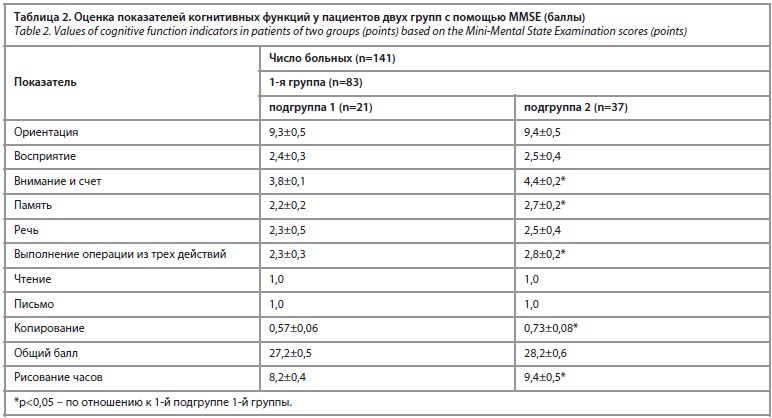
У пациентов 1 и 2-й групп соответственно в 9,5% (n=2) и 45,9% (n=17) наблюдений установили сохранность интеллектуально-мнестических функций, оценка составила 28,6±0,6 балла, 38,1% (n=8) и 40,5% (n=15) – субклинические, «субъективные» когнитивные нарушения (мягкие когнитивные расстройства), оценка равнялась 28,0±0,6 балла. У лиц 1 и 2-й групп соответственно в 52,4% (n=11) и 13,5% (n=5) случаев установили органическое легкое когнитивное расстройство, поскольку диагноз «органическое умеренное когнитивное расстройство» в Международной классификации болезней 10-го пересмотра отсутствует. Показатели когнитивных функций составили 26,4±0,6 балла. Мы видим, что сохранность интеллектуально-мнестических функций наблюдается у большего числа пациентов 2-й группы (p<0,05).
В каждой подгруппе двух групп нам удалось выявить когнитивные нарушения различной степени тяжести.
При сравнении показателей когнитивных функций между лицами 1 и 2-й групп было установлено следующее. Показатели функций «внимание и счет», «память», «выполнение операции из трех действий» и «копирование» у пациентов 2-й группы были выше (p<0,05; соответственно p=0,051, p=0,056, p=0,058, p=0,061) по сравнению с больными 1-й группы. Остальные исследуемые показатели между двумя группами статистически достоверно не отличались.
Общий балл показателей когнитивных функций у больных 2-й группы был выше (p<0,05, p=0,068) относительно лиц 1-й группы.
Пациентов просили нарисовать круглые часы с цифрами на циферблате, показывающие без пятнадцати два [30]. Полученные данные приведены в табл. 2.
У больных 2-й группы имели место незначительные неточности расположения стрелок, у пациентов 1-й группы – более заметные ошибки в расположении стрелок.
Очевидно важное значение при формировании когнитивных нарушений имеют не только перенесенные внутренние биофизиологические (неспецифические) факторы риска, но также внутренние биофизиологические (специфические), внутренние индивидуально-психологические (неспецифические), внешние факторы риска, а при формировании органических расстройств головного мозга играет немаловажную роль возраст присоединения алкоголизма.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Кардашян Руслан Антраникович – д-р мед. наук, проф. каф. психиатрии, психотерапии и психосоматической патологии ФНМО Медицинского института ФГАОУ ВО РУДН.
E-mail: rakar_26@mail.ru; ORCID: 0000-0002-5216-1813
Ruslan A. Kardashyan – Dr. Sci. (Med.), Professor, Patrice Lumumba Peoples’ Friendship University of Russia.
E-mail: rakar_26@mail.ru; ORCID: 0000-0002-5216-1813
Ефремов Александр Александрович – ассистент каф. психиатрии ФГБУ ДПО ЦГМА. E-mail: Efremovalexandr.med@gmail.com;
ORCID: 0009-0006-3403-1747
Alexander A. Efremov – Assistant, Central State Medical Academy of the Office of the President of the Russian Federation.
E-mail: Efremovalexandr.med@gmail.com;
ORCID: 0009-0006-3403-1747
Поступила в редакцию: 05.08.2024
Поступила после рецензирования: 14.08.2024
Принята к публикации: 22.08.2024
Received: 05.08.2024
Revised: 14.08.2024
Accepted: 22.08.2024
Клинический разбор в общей медицине №8 2024
Когнитивный статус у лиц пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами
Номера страниц в выпуске:20-26
Аннотация
Одним из наиболее частых неврологических симптомов является нарушение когнитивных функций. Особенно часто когнитивные расстройства возникают в пожилом возрасте. Представлен анализ когнитивных функций у 58 больных пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами. Выявленные неврологические знаки свидетельствуют об отсутствии грубых поражений головного мозга. Приведены данные, свидетельствующие, что уровень алкогольной анозогнозии по отдельным ее компонентам, а также общий балл показателей когнитивных функций у пациентов пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами, отличается.
Ключевые слова: когнитивные расстройства, анозогнозия, органические психические расстройства, профилактика, алкоголизм.
Для цитирования: Кардашян Р.А., Ефремов А.А. Когнитивный статус у лиц пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами. Клинический разбор в общей медицине. 2024; 5 (8): 20–26. DOI: 10.47407/kr2024.5.8.00455
Одним из наиболее частых неврологических симптомов является нарушение когнитивных функций. Особенно часто когнитивные расстройства возникают в пожилом возрасте. Представлен анализ когнитивных функций у 58 больных пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами. Выявленные неврологические знаки свидетельствуют об отсутствии грубых поражений головного мозга. Приведены данные, свидетельствующие, что уровень алкогольной анозогнозии по отдельным ее компонентам, а также общий балл показателей когнитивных функций у пациентов пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами, отличается.
Ключевые слова: когнитивные расстройства, анозогнозия, органические психические расстройства, профилактика, алкоголизм.
Для цитирования: Кардашян Р.А., Ефремов А.А. Когнитивный статус у лиц пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными органическими психическими расстройствами. Клинический разбор в общей медицине. 2024; 5 (8): 20–26. DOI: 10.47407/kr2024.5.8.00455
Cognitive status in elderly people with alcohol dependence formed in middle and old age and complicated by secondary organic mental disorders
Ruslan A. Kardashyan1, Alexander A. Efremov21 Patrice Lumumba Peoples’ Friendship University of Russia, Moscow, Russia;
2 Central State Medical Academy of the Office of the President of the Russian Federation, Moscow, Russia
rakar_26@mail.ru
Abstract
One of the most common neurological symptoms is cognitive impairment. Cognitive disorders occur especially often in old age. An analysis of cognitive functions in 58 elderly patients with alcohol dependence formed in middle and old age and complicated by secondary organic mental disorders is presented. The identified neurological signs indicate the absence of severe brain lesions. Data are presented showing that the level of alcohol anosognosia for its individual components, as well as the overall score of cognitive function indicators in elderly patients with alcohol dependence, formed in middle and old age and complicated by secondary organic mental disorders, differs.
Keywords: cognitive disorders, anosognosia, organic mental disorders, prevention, alcoholism.
For citation: Kardashian R.A., Efremov A.A. Cognitive status in elderly people with alcohol dependence formed in middle and old age and complicated by secondary organic mental disorders. Clinical review for general practice. 2024; 5 (8): 20–26 (In Russ.). DOI: 10.47407/kr2024.5.8.00455
Органические психические расстройства (ОПР) – это совокупность психических расстройств, ведущих к церебральной дисфункции. Тяжесть, течение, прогноз ОПР зависят от таких факторов, как возраст, этиология, патогенез, индивидуальные особенности организма, а также от ведущего симптомокомплекса [1, 2]. При благоприятных условиях – при наличии хороших индивидуальных возможностей организма (особенности ощущений, восприятия, памяти, мышления, воображения, эмоций, воли, общения, двигательных реакций и др.), достаточной сопротивляемости, выносливости, хороших социальных условий – в большинстве случаев наступает компенсация возникших первичных ОПР к моменту совершеннолетия [3–9].
Некоторая часть людей пожилого возраста в связи с уходом на пенсию, профессиональной невостребованностью, уменьшением физических и психических сил, возникновением различных психологических и социальных нарушений прибегают к приему алкоголя для нивелирования психических и физических расстройств [10–17]. Возникающие на фоне ранее перенесенных экзогенных вредностей головного мозга маскированные депрессии, диссомнии, соматические расстройства, разнообразные алгии нередко приводят к злоупотреблению алкоголем, что оказывает влияние на возникновение когнитивных и эмоционально-поведенческих расстройств. В свою очередь, злоупотребление алкоголем не только ускоряет возникновение новых или обостряет уже существующие соматические расстройства, частота которых с возрастом увеличивается [5, 13, 18–24], но и может привести к формированию психической и физической зависимости от алкоголя, снижению когнитивных функций, формированию ОПР [18].
В обычной клинической практике, тем более у людей пожилого возраста, полное нейропсихологическое исследование не всегда оправдано. К тому же применение сложных тестов, с одной стороны, увеличивает чувствительность метода, но с другой – приводит к уменьшению специфичности полученных результатов, что зависит от возраста и уровня образования. Например, часть пациентов предъявляют жалобы на снижение памяти, однако применение простых скрининговых шкал не подтверждает наличия когнитивных нарушений. В основе таких разночтений могут скрываться эмоциональные расстройства, тем более на фоне приема алкоголя (снижение фона настроения, тревожность). В связи с этим следует этим пациентам также исследовать эмоциональную сферу. Описанные факторы и определяют актуальность данного исследования.
Цель работы – исследовать когнитивный статус у лиц пожилого возраста с алкогольной зависимостью, сформированной в среднем и пожилом возрасте и осложненной вторичными ОПР (ВОПР).
Пациенты и методы исследования
Исследование проводилось в ГБУЗ «Подольский наркологический диспансер» Минздрава Московской области с 2019 по 2022 г.В исследование были включены 58 пациентов (для чистоты исследования только мужского пола) в возрасте от 60 до 74 лет (средний возраст 67,5±7,2 года) с установленным диагнозом алкогольной зависимости
II стадии, осложненной ВОПР (F10 Психические и поведенческие расстройства, вызванные употреблением алкоголя, осложненные F06 Другие психические расстройства, обусловленные повреждением и дисфункцией головного мозга или соматической болезнью). Пациенты при включении в исследовательскую выборку заполняли форму информированного согласия.
В зависимости от возрастного диапазона возникновения алкогольного синдрома отмены, осложненного ВОПР, пациенты были разделены на 2 группы: 1-я – возникновение синдрома отмены в 50,6±1,2 года (n=21, 36,2%), 2-я – в 66,2±2,5 года (n=37, 63,8%). У лиц 1-й группы симптомы ВОПР после сформированного алкоголизма возникали в 61,8±2,1 года, а у больных 2-й группы – в 71,3±2,8 года. Группы были сопоставимы по возрасту и социально-демографическим показателям.
Критерии исключения:
• сопутствующие эндогенные психические заболевания;
• тяжелые органические поражения головного мозга;
• острое нарушение мозгового кровообращения;
• эпилепсия;
• тяжелые соматические заболевания в стадии обострения;
• сочетанное злоупотребление алкоголя с другими психоактивными веществами, кроме табака.
Все больные были осмотрены врачом-терапевтом и врачом-невропатологом.
Все обследования проводились после купирования алкогольного синдрома отмены, чтобы исключить искажение результатов (аффективные расстройства, снижение темпа и продуктивности психической деятельности, ухудшение концентрации внимания).
Для решения поставленных задач использовали следующие методы исследования:
1. Социологический (анкетирование) – интервью в нашей интерпретации [25].
2. Клинический – сбор анамнеза.
3. Экспериментально-психологический [26–30].
4. Статистический (параметрический и непараметрический методы) [31] – критерий Манна–Уитни (p<0,05), при отклонении признаков от нормального использовали медиану, 25 и 75-й квартили (Ме [Q25; Q75]), критерий Спирмена, коэффициент корреляции Спирмена.
Для проверки согласованности утверждений опросника между собой внутри каждой субшкалы применялся коэффициент альфа Кронбаха. Для определения нормальности распределения частот утверждений по каждой из субшкал использовался критерий Колмогорова–Смирнова. Проводилась процедура принудительной нормализации с использованием Q-приведения.
Результаты
Исследование неврологического статуса было проведено всем больных 1 и 2-й групп. Нистагм выявлялся у больных 1 и 2-й групп соответственно в 66,7% (n=14) и 29,7% (n=11) эпизодов; ослабление конвергенции определялось в 47,6% (n=10) и 24,3% (n=9) наблюдений; асимметрия лица – 42,8% (n=9) и 24,3% (n=9); анизорефлексия – 76,2% (n=16) и 48,6% (n=18); полинейропатия – 14,3% (n=3) и 8,1% (n=3). Асимметрия глазных щелей выявлялась у больных 1-й группы соответственно в 19% (n=4) эпизодов. У больных всех групп имели место сочетания различных неврологических симптомов, которые усугубляли компенсацию психического состояния.Выявляли уровень алкогольной анозогнозии [26]. По субшкале «Неинформированность» больные 1 и 2-й групп соответственно в 42,9% (n=9) и 75,7% (n=28) эпизодов набрали в среднем диапазоне 6–11 баллов, что соответствует среднему уровню алкогольной анозогнозии (шкальный балл 0), а в 33,3% (n=7) и 16,2% (n=6) наблюдений набрали в среднем диапазоне 12–14 баллов, что соответствует повышенному уровню алкогольной анозогнозии (шкальный балл 1). Лица 1 и 2-й групп соответственно в 23,8% (n=5) и 8,1% (n=3) набрали в среднем диапазоне 15–18 баллов, что отвечает высокому уровню алкогольной анозогнозии (шкальный балл 2). По данной шкале можно судить о том, что в большинстве случаев по мнению больных 1-й группы алкоголизм не является заболеванием и существует возможность дозированно и контролируемо употреблять спиртное, что свидетельствует о высокой степени анозогнозии.
По субшкале «Непризнание симптомов заболевания» пациенты 1 и 2-й групп соответственно в 38,1% (n=8) и 73% (n=27) наблюдений набрали в среднем диапазоне 4–6 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 33,3% (n=7) и 18,9% (n=7) – 7 баллов, что соответствует повышенному уровню алкогольной анозогнозии (шкальный балл 1), 28,6% (n=6) и 8,1% (n=3) – 10 баллов, высокий уровень алкогольной анозогнозии (шкальный балл 2). Средний уровень алкогольной анозогнозии у большинства больных всех групп по шкале «Непризнание симптомов заболевания» обеспечивался за счет выбора ответа «не уверен» по утверждениям №2 и №16, что говорит лишь о вербальном признании симптомов заболевания.
Оценка алкогольной анозогнозии по субшкале «Непризнание заболевания» позволила получить следующие данные. Пациенты 1 и 2-й групп соответственно в 85,7% (n=18) и 54,1% (n=20) наблюдений набрали в среднем диапазоне 5–12 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 14,3% (n=3) и 45,9% (n=17) – 4 балла, что свидетельствует об отсутствии алкогольной анозогнозии (шкальный балл -1). Мы видим, что по данной субшкале отсутствие алкогольной анозогнозии чаще (p<0,05) выявляется у пациентов 2-й группы.
По субшкале «Непризнание последствий заболевания» пациенты 1 и 2-й групп соответственно в 57,2% (n=12) и 62,2% (n=23) наблюдений набрали в среднем диапазоне 10–17 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 33,3% (n=7) и 16,2% (n=6) – 18–21 баллов, что свидетельствует о повышенном уровне алкогольной анозогнозии (шкальный балл 1), 9,5% (n=2) и 21,6% (n=8) –
9 баллов, что указывает на отсутствие алкогольной анозогнозии (шкальный балл -1). Таким образом, повышенный уровень алкогольной анозогнозии чаще (p<0,05) фиксировался у лиц 1-й группы, которые формально признавали физические, психические и семейные последствия алкоголизации при недостаточном понимании отклонений в поведении, морально-этической и профессиональной сфере. У пациентов
2-й группы в 1/5 случаев выявили отсутствие алкогольной анозогнозии.
Оценка алкогольной анозогнозии по субшкале «Эмоциональное непринятие заболевания» показало, что пациенты 1 и 2-й групп соответственно в 76,2% (n=16) и 67,6% (n=25) наблюдений набрали в среднем диапазоне 8–12 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 23,8% (n=5) и 10,8% (n=4) – 13–16 баллов, что свидетельствует о повышенном уровне алкогольной анозогнозии (шкальный балл 1). У больных 2-й группы в 21,6% (n=8) наблюдений мы выявили 7 баллов, что указывает на отсутствие алкогольной анозогнозии (шкальный балл -1). Мы видим, что, с одной стороны, больные легко соглашались с тем, что у них существует проблема с употреблением алкоголя, с другой – высказывали недовольство в связи с признанием близкими и родными у них алкогольной зависимости. Число случаев отсутствия алкогольной анозогнозии по данной субшкале выявляется реже (p<0,05) у лиц 2-й группы.
Согласно субшкале «Несогласие с лечением» пациенты 1 и 2-й групп соответственно в 71,4% (n=16) и 91,9% (n=34) наблюдений набрали в среднем диапазоне
5–8 баллов, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 28,6% (n=6) и 8,1% (n=3) – 9–11 баллов, что соответствует повышенному уровню алкогольной анозогнозии (шкальный балл 1). У лиц 2-й группы число случаев повышенного уровня алкогольной анозогнозии ниже (p<0,05), а среднего уровня – выше (p<0,05) по сравнению с больными 1-й группы.
Итак, мы видим, что на словах пациенты соглашаются с необходимостью наркологического лечения и правильно судят о причинах попадания в стационар. Но в то же время они высказывают сомнения в необходимости и пользе наркологического лечения. Нарастание балла главным образом происходило за счет выбора ответов «не уверен» по двум утверждениям №31 и №39.
По субшкале «Непринятие трезвости» пациенты 1 и 2-й групп соответственно в 57,2% (n=12) и 59,5% (n=22) наблюдений набрали в среднем диапазоне 14–22 балла, что говорит в пользу среднего уровня алкогольной анозогнозии (шкальный балл 0), 33,3% (n=7) и 13,5% (n=5) – 13–16 баллов, что свидетельствует о повышенном уровне алкогольной анозогнозии (шкальный балл 1). Больные 1 и 2-й групп соответственно в 9,5% (n=2) и 10,8% (n=4) наблюдений набрали 13 баллов (шкальный балл -1), что подтверждает пониженный уровень анозогнозии. Лица 2-й группы в 16,2% (n=6) случаев набрали 11–12 баллов (шкальный балл -2), что указывает на отсутствие алкогольной анозогнозии (низкий уровень).
Следует отметить, что у лиц 2-й группы отсутствие алкогольной анозогнозии по данной шкале встречается чаще (p<0,05) относительно сравниваемой группы, а повышенный уровень алкогольной анозогнозии чаще (p<0,05) выявляется у лиц 1-й группы.
Вербально больные высказывали согласие о необходимости лечения и указывали на необходимость трезвости. Однако более подробный анализ вопросов показал, что ответы пациентов, скорее всего, носят формальный характер и они недооценивают трудность соблюдения трезвости и не готовы к работе над самим собой (вопросы №8, 12, 21, 28). Примерно в 40–50% были получены «анозогностические» ответы на утверждения №5, 13, 25.
Проведенная комплексная оценка уровня алкогольной анозогнозии по отдельным ее компонентам позволила установить у большинства пациентов непризнание симптомов заболевания, непризнание заболевания в целом, непризнание последствий заболевания, эмоциональное непринятие заболевания, несогласие с лечением, непринятие трезвости. Следует отметить, что степень алкогольной анозогнозии была наименьшей у больных 2-й группы, что свидетельствует о большей сохранности на данном этапе болезни нейрокогнитивных функций мозга.
Таким образом, уровень алкогольной анозогнозии у больных 2-й группы по многим шкалам был ниже (p<0,05, p=0,052) относительно лиц 1-й группы. Более подробный анализ вопросов показал, что у большей части пациентов 1-й группы ответы, скорее всего, носят формальный характер и они недооценивают трудность соблюдения трезвости и не готовы к работе над самим собой (шкала «Непринятие трезвости», вопросы №8, 12, 21, 28), формально признают физические, психические и семейные последствия алкоголизации при недостаточном понимании отклонений в поведении, в морально-этической и профессиональной сфере, на словах высказывают необходимость наркологического лечения и правильно судят о причинах попадания в стационар, но в то же время высказывают сомнения в необходимости и пользе наркологического лечения (шкала «Несогласие с лечением», ответы «не уверен», №31 и 39), в половине случаев у них были получены «анозогностические» ответы (шкала «Непринятие трезвости», вопросы на утверждения №5, 13, 25); табл. 1.

Когнитивный статус пациентов также оценивали с помощью Мини-теста оценки когнитивных функций (Mini-Mental State Examination – MMSE) [28] и теста «Рисование часов» [30].
У пациентов 1 и 2-й групп соответственно в 9,5% (n=2) и 45,9% (n=17) наблюдений установили сохранность интеллектуально-мнестических функций, оценка составила 28,6±0,6 балла, 38,1% (n=8) и 40,5% (n=15) – субклинические, «субъективные» когнитивные нарушения (мягкие когнитивные расстройства), оценка равнялась 28,0±0,6 балла. У лиц 1 и 2-й групп соответственно в 52,4% (n=11) и 13,5% (n=5) случаев установили органическое легкое когнитивное расстройство, поскольку диагноз «органическое умеренное когнитивное расстройство» в Международной классификации болезней 10-го пересмотра отсутствует. Показатели когнитивных функций составили 26,4±0,6 балла. Мы видим, что сохранность интеллектуально-мнестических функций наблюдается у большего числа пациентов 2-й группы (p<0,05).
В каждой подгруппе двух групп нам удалось выявить когнитивные нарушения различной степени тяжести.
При сравнении показателей когнитивных функций между лицами 1 и 2-й групп было установлено следующее. Показатели функций «внимание и счет», «память», «выполнение операции из трех действий» и «копирование» у пациентов 2-й группы были выше (p<0,05; соответственно p=0,051, p=0,056, p=0,058, p=0,061) по сравнению с больными 1-й группы. Остальные исследуемые показатели между двумя группами статистически достоверно не отличались.
Общий балл показателей когнитивных функций у больных 2-й группы был выше (p<0,05, p=0,068) относительно лиц 1-й группы.
Пациентов просили нарисовать круглые часы с цифрами на циферблате, показывающие без пятнадцати два [30]. Полученные данные приведены в табл. 2.
У больных 2-й группы имели место незначительные неточности расположения стрелок, у пациентов 1-й группы – более заметные ошибки в расположении стрелок.

Обсуждение
Количественную разницу (p<0,05, p=0,056) между показателями механической памяти и опосредованного запоминания между больными 1 и 2-й групп, возможно, следует объяснить следующими причинными факторами. У лиц 1-й группы чаще встречались (p<0,05, p=0,052) перенесенные закрытые черепно-мозговые травмы (ЧМТ) до 10 лет. С одной стороны, перенесенные в возрасте до 10 лет закрытые ЧМТ, вероятно, способствуют более быстрому восстановлению возникших нарушений функции головного мозга, учитывая высокие компенсаторные механизмы детского возраста. С другой – возможно, перенесенные закрытые ЧМТ в детском возрасте способствуют впоследствии при присоединении экзогенных вредностей более быстрому формированию ОПР и нарушению когнитивных способностей. Может быть, это также связано с качеством, объемом, длительностью и тяжестью внешнего по отношению к головному мозгу воздействия. Также у больных 1-й группы наблюдается большее число случаев наследственной отягощенности по алкоголизму (33,3% против 16,2%), что способствует более быстрому накоплению факторов риска формирования ОПР, которые содействуют формированию когнитивных расстройств.Очевидно важное значение при формировании когнитивных нарушений имеют не только перенесенные внутренние биофизиологические (неспецифические) факторы риска, но также внутренние биофизиологические (специфические), внутренние индивидуально-психологические (неспецифические), внешние факторы риска, а при формировании органических расстройств головного мозга играет немаловажную роль возраст присоединения алкоголизма.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Кардашян Руслан Антраникович – д-р мед. наук, проф. каф. психиатрии, психотерапии и психосоматической патологии ФНМО Медицинского института ФГАОУ ВО РУДН.
E-mail: rakar_26@mail.ru; ORCID: 0000-0002-5216-1813
Ruslan A. Kardashyan – Dr. Sci. (Med.), Professor, Patrice Lumumba Peoples’ Friendship University of Russia.
E-mail: rakar_26@mail.ru; ORCID: 0000-0002-5216-1813
Ефремов Александр Александрович – ассистент каф. психиатрии ФГБУ ДПО ЦГМА. E-mail: Efremovalexandr.med@gmail.com;
ORCID: 0009-0006-3403-1747
Alexander A. Efremov – Assistant, Central State Medical Academy of the Office of the President of the Russian Federation.
E-mail: Efremovalexandr.med@gmail.com;
ORCID: 0009-0006-3403-1747
Поступила в редакцию: 05.08.2024
Поступила после рецензирования: 14.08.2024
Принята к публикации: 22.08.2024
Received: 05.08.2024
Revised: 14.08.2024
Accepted: 22.08.2024
Список исп. литературыСкрыть список1. Юрасова Е.Ю., Кирюхина С.В., Подсеваткин В.Г. Особенности клинического течения и проблемы систематизации психопатологических синдромов при органических психических расстройствах. Международный научно-исследовательский журнал. 2019;10-1(88):114-9. DOI: 10.23670/IRJ.2019.88.10.022
Yurasova E.Yu., Kiryukhina S.V., Podsevatkin V.G. Features of the clinical course and problems of systematization of psychopathological syndromes in organic mental disorders. International Research Journal. 2019;10-1(88):114-9. DOI: 10.23670/IRJ.2019.88.10.022 (in Russian).
2. Кардашян Р.А., Пронин В.Ю., Медведев В.Е. Органические психические расстройства у лиц пожилого возраста, сопутствующие с алкоголизмом. Журнал неврологии и психиатрии им. С.С. Корсакова. 2023;123(12):27-33. DOI: 10.17116/jnevro202312312127. PMID: 38147379.
Organic mental disorders in the elderly, comorbid with alcoholism. Korsakov Journal of Neurology and Psychiatry. 2023;123(12):27-33. DOI: 10.17116/jnevro202312312127. PMID: 38147379 (in Russian).
3. Шмакова О.П., Мазаева Н.А. Органические психические расстройства детско-подросткового возраста: результаты длительного наблюдения. Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(1):4-12. DOI: 10.17116/jnevro2018118114-12
Shmakova O.P., Mazaeva N.A. Social adaptation of patients with organic mental disorders in childhood: the results of the long-term study. Korsakov Journal of Neurology and Psychiatry. 2018;118(1):4-12. DOI: 10.17116/jnevro2018118114-12 (in Russian).
4. Dervaux A, Laqueille X. Comorbidités psychiatriques de l’alcoolodépendance [Psychiatric comorbidities of Alcohol dependence]. Presse Med 2018;47(6):575-85. DOI: 10.1016/j.lpm.2018.01.005
5. Boyd J, Sexton O, Angus C et al. Addiction. Causal mechanisms proposed for the alcohol harm paradox-a systematic review. Addiction 2022;117(1):33-56. DOI: 10.1111/add.15567
6. Palijan TZ, Muzinić L, Radeljak S. Addictive and other mental disorders: a call for a standardized definition of dual disorders. Association on Dual Disorders (WADD). Psychiatry 2022;12(1):446. DOI: 10.1038/s41398-022-02212-5. PMID: 36229453; PMCID: PMC9562408.
7. Torales J, Castaldelli-Maia JM, da Silva AG et al. Dual diagnosis discourse in Victoria Australia: the responsiveness of mental health services. Curr Drug Res Rev 2019;11(1):40-3. DOI: 10.2174/ 2589977511666181128165358
8. Torrens M, Adan A. Recent Advances in Dual Disorders (Addiction and Other Mental Disorders). J Clin Med 2023;12(9):3315. DOI: 10.3390/jcm12093315
9. Bakken K, Landheim AS, Vaglum P et al. Primary and secondary substance misusers: do they differ in substance-induced and substance-independent mental disorders? Curr Drug Res Rev 2019;11(1):40-3. DOI: 10.2174/2589977511666181128165358
10. Maximiano-Barreto MA, Fabrício DM, de Moura AB et al. Relationship of burden with depressive symptoms, mentaldisorders and older adults' functional dependence: A study with paid and unpaid caregivers in Brazil. Health Soc Care Community 2022;30(5):e1785-e1793. DOI: 10.1111/hsc.13607
11. Рыбакова К.В. Алгоритм диагностики коморбидных психических расстройств при алкогольной зависимости. Вопросы наркологии. 2018;1(161):18-28.
Rybakova K.V. Algorithm of diagnosis of comorbid mental disorders in alcohol dependence. Questions of Narcology. 2018;1(161):18-28 (in Russian).
12. Гатин Ф.Ф., Волгина Ф.М. Влияние медико-социальных факторов на формирование органических психических расстройств. Современные проблемы науки и образования. 2014;(6).
Gatin F.F., Volgina F.M. The influence of medical and social factors on the formation of organic mental disorders. Modern problems of science and education. 2014;(6) (in Russian).
13. Горошко Н.В., Емельянова Е.К. Социально-демографические процессы современной России как индикатор рынка гериатрических услуг и социальной поддержки граждан пожилого возраста. Вестник Пермского университета. 2019;(2):241-58.
Goroshko N.V., Emelyanova E.K. Socio-demographic processes of modern Russia as an indicator of the market of geriatric services and social support for elderly citizens. Bulletin of Perm University. 2019;(2):241-58 (in Russian).
14. Ping Yang, Rui Tao, Chengsen He et al. [The Risk Factors of the Alcohol Use Disorders – Through Review of Its Comorbidities. Front Neurosci 2018. Available at: https://pubmed.ncbi.nlm.nih.gov/29867316/
15. Krishnamoorthy Y, Rajaa S, Rehman T. Diagnostic accuracy of various forms of geriatric depression scale for screening of depression among older adults: Systematic review and meta-analysis. Arch Gerontol Geriatr 2020;87(104002). DOI: 10.1016/J.ARCHGER.2019.104002
16. Wu Y, Tao Z, Qiao Y et al. Prevalence and characteristics of somatic symptom disorder in the elderly in a community-based population: a large-scale cross-sectional study in China. BMC Psychiatry. 2022;22(257). DOI: 10.1186/s12888-022-03907-1
17. Захаров В.В., Гринюк В.В., Межмиддинова С.К., Слепцова К.Б. Коморбидность депрессии и хронического болевого синдрома в пожилом возрасте. Эффективная фармакотерапия. 2021;17(6):14-20. DOI: 10.33978/2307-3586-2021-17-6-14-20
Zakharov V.V., Grinyuk V.V., Mezhmiddinova S.K., Sleptsova K.B. Comorbidity of depression and chronic pain syndrome in old age. Effective Pharmacotherapy. 2021;17(6):14-20. DOI: 10.33978/2307-3586-2021-17-6-14-20 (in Russian).
18. Katikireddi SV, Whitley E, Lewsey J et al. Socioeconomic status as an effect modifier of alcohol consumption and harm: analysis of linked cohort data. Lancet Public Health 2017;2(6):e267-276. DOI: 10.1016/S2468-2667(17)30078-6
19. García-Esquinas E, Ortolá R, Galán I et al. Moderate alcohol drinking is not associated with risk of depression in older adults. Sci Rep 2018;8(1):11512. DOI: 10.1038/s41598-018-29985-4
20. Keyes KM, Allel K, Staudinger UM et al. Alcohol consumption predicts incidence of depressive episodes across 10 years among older adults in 19 countries. Int Rev Neurobiol 2019;(148):1-38. DOI: 10.1016/ bs.irn.2019.09.001
21. Корнилова М.В. Пожилые люди в современном мире: новые вызовы и возможности адаптации (по материалам конференции молодых ученых в ИС ФНИСЦ РАН). Научная жизнь. 2022;5(4):195-206. DOI: 10.14258/SSI(2022)4-12
Kornilova M.V. Elderly People in the Modern World: New Challenges and Opportunities for Adaptation (Based on the Materials of the Conference of Young Scientists at the IS FCTAS RAS). Scientific Life. 2022;5(4):195-206. DOI: 10.14258/SSI(2022)4-12 (in Russian).
22. Старшее поколение современной России. Под общ. ред. З.Х. Саралиевой. Н. Новгород: Нижегородский госуниверситет им. Н.И. Лобачевского, 2021.
The older generation of modern Russia. Edited by Z.H. Saralieva. N. Novgorod: Lobachevsky Nizhny Novgorod State University, 2021 (in Russian).
23. Харитонова Н.Е. О проблемах пожилого человека. Социальное руководство. 2018. Режим доступа: https://www.svoboda.org/a/ 127014.html (дата обращения: 16.03.2018).
Kharitonova N.E. On the problems of the elderly. Social leadership. 2018. Available at: https://www.svoboda.org/a/127014.html (accessed: 16.03.2018) (in Russian).
24. Zhyvotovska LV. The analysis of the pathogenetic factors for the psychosocial maladaptation formation in patients with alcohol dependence. Wiad Lek 2018;71(6):1186-92. PMID: 30267498.
25. Понизовский П.А. Соматическая анозогнозия у больных алкогольной зависимостью. Социальная и клиническая психиатрия. 2006;(4). Режим доступа: https://cyberleninka.ru/article/n/somaticheskaya-anozognoziya-u-bolnyh-alkogolnoy-zavisimostyu (дата обращения: 25.05.2023)
Ponizovsky P.A. Somatic anosognosia in patients with alcohol dependence. Social and Clinical Psychiatry. 2006;(4). Available at: https://cyberleninka.ru/article/n/somaticheskaya-anozognoziya-u-bolnyh-alkogolnoy-zavisimostyu (accessed: 25.05.2023) (in Russian).
26. Рыбакова Ю.В. Методика оценки анозогнозии у больных алкогольной зависимостью. Профилактическая и клиническая медицина. 2011;1(39):262-3.
Rybakova Yu.V. Methodology for assessing anosognosia in patients with alcohol dependence. Preventive and Clinical Medicine. 2011;1(39):262-3 (in Russian).
27. Словенко Е.Д., Яремченко П.И., Хохлов Н.А. Нормативные характеристики выполнения методики «заучивание 10 слов» и способы выявления установочного поведения при исследовании памяти. Вестник по педагогике и психологии Южной Сибири. 2020;(3):
52-85.
Slovenko E.D., Yaremchenko P.I., Khokhlov N.A. Normative characteristics of the implementation of the technique "memorizing 10 words" and ways to identify the installation behavior in the study of memory. Bulletin of Pedagogy and Psychology of Southern Siberia. 2020;(3):52-85 (in Russian).
28. Folstein MF, Folstein SE, McHugh PR. "Mini-mental status". A practical method for grading the cognitive state of patients for the clinician.
J Psychiatric Res 1975;12(3):189-98. DOI: 10.1016/0022-3956(75) 90026-6. PMID 1202204.
29. Savage RD. Wechsler's Measurement and Appraisal of Adult Intelligence, 5th ed. Br J Industrial Med Rev 1974;31(2):169.
30. Vyhnálek M, Rubínová E, Markova H et al. Clock drawing test in screening for Alzheimer's dementia and mild cognitive impairment in clinical practice. Psychology. Int J Geriatr Psychiatry 2017;32(9):
933-9. DOI: 10.1002/gps.4549
31. Бондарева И.Б., Сергиенко В.И. Математическая статистика в клинических исследованиях: практическое руководство. М.: ГЭОТАР-Медиа, 2006.
Bondareva I.B., Sergienko V.I. Mathematical statistics in clinical research: a practical guide. Moscow: GEOTAR-Media, 2006 (in Russian).
3 октября 2024
Количество просмотров: 534


