Клинический разбор в общей медицине №10 2024
Клинический разбор в общей медицине №10 2024
Клинический случай пациента с общей вариабельной иммунной недостаточностью
Номера страниц в выпуске:129-132
Аннотация
Общий вариабельный иммунодефицит (общая вариабельная иммунная недостаточность – ОВИН) представляет собой первичный иммунодефицит, характеризуемый нарушением дифференцировки антител, сниженным ответом на вакцинацию и устойчивостью к инфекциям. Это заболевание наиболее клинически значимое из встречающихся иммунодефицитов, так как проявляется разнообразной клинической симптоматикой и может стартовать в любом возрасте, в равной степени болеют мужчины и женщины. Наиболее часто в основе развития лежат спорадические мутации или воздействие эпигенетических факторов, при генетическом тестировании чаще выявить причинно-значимый ген не удается. Семейный анамнез, как правило, не отягощен. Для ОВИН характерно многообразие клинических проявлений, которые у большинства пациентов представлены рецидивирующими инфекциями. Около половины пациентов также имеют признаки нарушения иммунной регуляции, приводящей к аутоиммунным, воспалительным или злокачественным заболеваниям: хроническим заболеваниям легких, желудочно-кишечным расстройствам, заболеваниям печени, гранулематозным инфильтратам нескольких органов, лимфоидной гиперплазии, спленомегалии или злокачественным новообразованиям. ОВИН может проявляться нарушениями одной из этих категорий или сочетать нарушение нескольких из них. Наиболее распространены пневмония, аутоиммунные заболевания, спленомегалия и бронхоэктатическая болезнь. Диагностика ОВИН часто задерживается, что приводит к несвоевременному лечению и развитию осложнений. На примере клинического случая, выявленного в Омске, продемонстрировано, насколько важна осведомленность врачей разного профиля об ОВИН и насколько гиподиагностика ухудшает продолжительность и качество жизни пациентов.
Ключевые слова: общий вариабельный иммунодефицит, первичный иммунодефицит, антитела, рецидивирующие инфекции.
Для цитирования: Лепехина Е.С., Надей Е.В., Усачева Е.В. Клинический случай пациента с общей вариабельной иммунной недостаточностью. Клинический разбор в общей медицине. 2024; 5 (10): 129–132. DOI: 10.47407/kr2024.5.10.00507
Общий вариабельный иммунодефицит (общая вариабельная иммунная недостаточность – ОВИН) представляет собой первичный иммунодефицит, характеризуемый нарушением дифференцировки антител, сниженным ответом на вакцинацию и устойчивостью к инфекциям. Это заболевание наиболее клинически значимое из встречающихся иммунодефицитов, так как проявляется разнообразной клинической симптоматикой и может стартовать в любом возрасте, в равной степени болеют мужчины и женщины. Наиболее часто в основе развития лежат спорадические мутации или воздействие эпигенетических факторов, при генетическом тестировании чаще выявить причинно-значимый ген не удается. Семейный анамнез, как правило, не отягощен. Для ОВИН характерно многообразие клинических проявлений, которые у большинства пациентов представлены рецидивирующими инфекциями. Около половины пациентов также имеют признаки нарушения иммунной регуляции, приводящей к аутоиммунным, воспалительным или злокачественным заболеваниям: хроническим заболеваниям легких, желудочно-кишечным расстройствам, заболеваниям печени, гранулематозным инфильтратам нескольких органов, лимфоидной гиперплазии, спленомегалии или злокачественным новообразованиям. ОВИН может проявляться нарушениями одной из этих категорий или сочетать нарушение нескольких из них. Наиболее распространены пневмония, аутоиммунные заболевания, спленомегалия и бронхоэктатическая болезнь. Диагностика ОВИН часто задерживается, что приводит к несвоевременному лечению и развитию осложнений. На примере клинического случая, выявленного в Омске, продемонстрировано, насколько важна осведомленность врачей разного профиля об ОВИН и насколько гиподиагностика ухудшает продолжительность и качество жизни пациентов.
Ключевые слова: общий вариабельный иммунодефицит, первичный иммунодефицит, антитела, рецидивирующие инфекции.
Для цитирования: Лепехина Е.С., Надей Е.В., Усачева Е.В. Клинический случай пациента с общей вариабельной иммунной недостаточностью. Клинический разбор в общей медицине. 2024; 5 (10): 129–132. DOI: 10.47407/kr2024.5.10.00507
Clinical Case
Omsk State Medical University, Omsk, Russia
ElenaV.Usacheva@yandex.ru
Abstract
General variable immunodeficiency (general variable immune deficiency) is a primary immunodeficiency characterized by impaired antibody differentiation, decreased response to vaccination and resistance to infections. The disease is the most clinically significant of the immunodeficiency disorders, as it manifests itself in a variety of clinical symptoms and can start at any age, men and women are equally ill. Most often, sporadic mutations or the effects of epigenetic factors are at the heart of development, and it is often not possible to identify a causally significant gene during genetic testing. Family history, as a rule, is not burdened. OVIN is characterized by a variety of clinical manifestations, which in most patients are represented by recurrent infections. About half of the patients also have signs of impaired immune regulation, leading to autoimmune, various inflammatory or malignant diseases: chronic lung diseases, gastrointestinal disorders, liver diseases, granulomatous infiltrates of several organs, lymphoid hyperplasia, splenomegaly or malignant neoplasms. OVIN may be manifested by violations of one of these categories, or a combination of violations of several of them. The most common are pneumonia, autoimmune diseases, splenomegaly and bronchiectasis. Diagnosis of OVIN is often delayed, which leads to untimely treatment and the development of complications. Using the example of a clinical case identified in Omsk, it is demonstrated how important the awareness of doctors of various profiles about OVIN is, and how underdiagnoses worsens the duration and quality of life of patients.
Keywords: general variable immunodeficiency, primary immunodeficiency, antibodies, recurrent infections.
For citation: Lepekhina E.S., Nadey E.V., Usacheva E.V. A clinical case of a patient with common variable immune deficiency. Clinical review for general practice. 2024; 5 (10): 129–132 (In Russ.). DOI: 10.47407/kr2024.5.10.00507
ОВИН имеет сложную генетическую основу. Большинство заболевших не следуют классическому менделеевскому типу наследования и представляют собой единичные спорадические случаи. Около 15–25% случаев являются моногенными формами, остальные развиваются в результате дигенного или полигенного наследования либо в результате накопления соматических мутаций и воздействия эпигенетических факторов [6]. Эпигенетические механизмы влияют на экспрессию генов без изменения последовательности генов зародышевой линии ДНК и изменяют нормальную программу развития иммунных клеток [7]. У 90% пациентов с ОВИН определяется нормальный уровень В-лимфоцитов, однако нарушены конечные стадии дифференцировки В-клеток и усилен их апоптоз, что приводит к нарушению выработки антител [8].
ОВИН может стартовать в детском (2–5 лет) и в юном возрасте (18–25 лет) [9]. Заболевание протекает с разнообразной клинической симптоматикой, в связи с чем пациенты часто наблюдаются у специалистов различного профиля, а время между первым появлением симптомов и установлением диагноза составляет в среднем 5–7 лет. В структуре клинической картины инфекции встречаются у 94% больных, спленомегалия – у 60%, лимфаденопатия – у 40%, аутоиммунные заболевания – у 29%, хронические заболевания легких – у 29%, бронхоэктатическая болезнь – у 11%, воспалительные заболевания ЖКТ – у 15%, мальабсорбция – у 6%, гранулематозная болезнь – у 10%, заболевания печени – у 9%, лимфома – у 8%, другие виды рака – у 7%.
Примерно в 30% случаев рецидивирующие инфекции – это единственное проявление ОВИН. Возбудителями инфекций верхних и нижних дыхательных путей являются S. pneumonia, H. influenza и различные виды микоплазм. Из вирусов наиболее распространен риновирус. В редких случаях могут развиваться оппортунистические инфекции. Характерно развитие пневмоний (около ¾ больных имели минимум один эпизод пневмонии до постановки диагноза), риносинуситов, отитов, приводящих к потере слуха. Тяжелые рецидивирующие инфекции – причины формирования бронхоэктазов и интерстициальной болезни легких. Данные осложнения представляют собой одну из основных причин смерти пациентов с ОВИН. К моменту выявления заболевания более трети пациентов имеют хроническое заболевание легких. Также у пациентов с ОВИН может развиваться гранулематозная болезнь с развитием легочных и внелегочных гранулем. Гранулемы могут обнаруживаться в лимфоузлах, селезенке, печени, кишечнике, головном мозге, глазах или коже.
Характерно поражение желудочно-кишечного тракта инфекционного генеза в виде острых и хронических диарей. Наиболее значимые возбудители G.lamblia, C.jejune, Salmonella. Подобные инфекции развиваются у пациентов с низким уровнем IgA [10]. У 10–20% больных развивается диарейный синдром неинфекционного генеза, приводящий к мальабсорбции и белково-энергетической недостаточности, дефициту электролитов, трудно поддающийся лечению и требующий длительного парентерального питания в тяжелых случаях [11]. Желудочно-кишечные заболевания могут быть основным проявлением ОВИН и включают в себя: воспалительные заболевания кишечника (язвенный колит, проктит, болезнь Крона), энтеропатию с потерей белка, желудочно-кишечную лимфому.
Около 10–30% пациентов страдают аутоиммунными заболеваниями, которые могут быть единственным проявлением. Наиболее распространенными и потенциально тяжелыми являются аутоиммунные цитопении (нейтропения, гемолитическая анемия, идиопатическая тромбоцитопеническая пурпура). Реже встречаются ревматоидный артрит, аутоиммунный тиреоидит, витилиго. Пациенты с ОВИН имеют повышенный риск злокачественных заболеваний. У 2–10% пациентов развиваются неходжкинские лимфомы. Имеются данные о десятикратном риске развития рака желудка, по сравнению с общей популяцией, что обусловлено влиянием вируса Эпштейна–Барр и H. pylori [12]. Около 12–42% больных ОВИН имеют бронхиальную астму и другие атопические заболевания. Однако по сравнению с общей популяцией, у пациентов с ОВИН аллергические заболевания встречаются реже и характеризуются низким уровнем общего IgE и отрицательным аллергологическим обследованием [13].
У 10% пациентов развиваются заболевания печени, включающие первичный билиарный холангит, гранулематозную болезнь печени и идиопатическую нецирротическую портальную гипертензию.
Диагноз ОВИН устанавливают на основании клинических симптомов (рецидивирующие инфекции, аутоиммунные проявления, образование гранулем, необъяснимая поликлональная лимфопролиферация), снижения показателей гуморального иммунитета, при отсутствии выраженных нарушений Т-клеточного звена и сниженного ответа на вакцинацию. Отягощенный семейный анамнез по ПИД с нарушением выработки антител также является диагностическим критерием [14], однако выявить наследственный фактор удается крайне редко. Лечение пациентов с ОВИН включает в себя заместительную терапию препаратами иммуно-глобулина человека нормального для внутривенного и подкожного введения, а также профилактику и лечение инфекций. Кратность и объем терапии определяются тяжестью заболевания. Пациент должен регулярно наблюдаться у аллерголога-иммунолога и быть обеспечен препаратами для базисной терапии.
 Пациент И., 27 лет, впервые консультирован врачом аллергологом-иммунологом с жалобами на выраженную слабость, одышку, кашель, периодические подъемы температуры тела до фебрильных цифр.
Пациент И., 27 лет, впервые консультирован врачом аллергологом-иммунологом с жалобами на выраженную слабость, одышку, кашель, периодические подъемы температуры тела до фебрильных цифр.
Из анамнеза заболевания известно, что пациент с детства страдает частыми ОРВИ с бактериальными осложнениями в виде рецидивирующих гнойных бронхитов, герпетическими высыпаниями на лице, длительной фебрильной лихорадкой. Наблюдался педиатром.
В 1998 г. (19 лет) обследовался в гематологическом стационаре по поводу изменений в ОАК, сыпи, диагностирован токсоплазмоз.
С 2001 г. (23 года) – рецидивирующие грибковые поражения кожи кистей и стоп, ногтей.
С 2005 г. (26 лет) к вышеперечисленным жалобам присоединилась одышка при физической нагрузке, кашель со слизисто-гнойной мокротой, субфебрильная температура вне ОРВИ. Пациент обследован терапевтом, на рентгенограмме органов грудной клетки выявлен диссеминированный процесс. В течение 1,5 года проходил лечение у фтизиатра, без эффекта. После консультации пульмонолога установлен диагноз идиопатического фиброзирующего альвеолита. В ходе обследования впервые выявлена спленомегалия. Пациент осмотрен гематологом, проведена трепанобиопсия, выявлены признаки сублейкемического миелоза, назначена терапия преднизолоном.
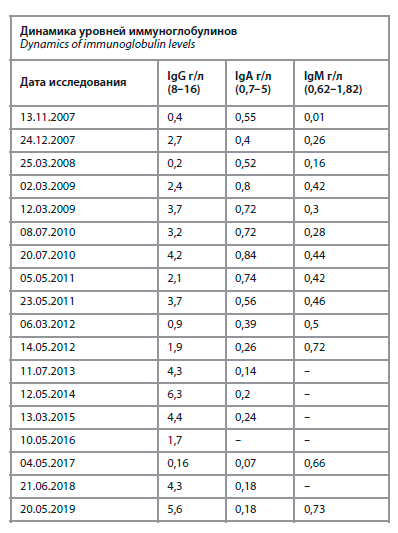
В 2006 г. (27 лет) на фоне сохраняющихся жалоб развивается левосторонняя верхнедолевая пневмония, по тяжести состояния пациент госпитализирован в пульмонологическое отделение, где вновь осмотрен фтизиатром (туберкулез исключен). При исследовании иммунного статуса выявлено снижение гуморального звена иммунитета: IgG 0,1 г/л, М 0,56 г/л, А 0,14 г/л, ЦИК 5. Пациент был переведен в отделение аллергологии и иммунологии, где после дообследования и консультации с научными сотрудниками ГНЦ – института иммунологии (Москва) подтвержден диагноз ПИД – общая вариабельная иммунная недостаточность. Подобных случаев в семье пациента ранее не выявлялось. В качестве заместительной терапии рекомендованы ежемесячное внутривенное введение иммуноглобулина и профилактическое антибактериальное и антимикотическое лечение. Таким образом, время от появления первых симптомов до установления диагноза составило более 20 лет. На фоне заместительной терапии самочувствие пациента значительно улучшалось, кашель и одышка купировались, ОРВИ становились реже и легче, уровень Ig повышался (см. таблицу).
Однако по личным обстоятельствам регулярно получать терапию пациент не мог, и на фоне перерывов в лечении самочувствие ухудшалось вновь: возвращались одышка, кашель с гнойной мокротой, лихорадка, выраженная слабость.
С 2012 г. (33 года) появились боли в суставах и костях (внешне неизмененных), отеки голеней. Постепенно формировалось депрессивное расстройство.
В 2013 г. (34 года) самочувствие стало ухудшаться, к существующим жалобам присоединились фебрильные судороги, в связи с чем была назначена противосудорожная терапия. В дальнейшем пациент перенес несколько эпизодов отита, верхнечелюстных синуситов, периодически беспокоили боли в пояснице.
Последняя госпитализация была в 2021 г., в возрасте 42 лет. К этому времени на фоне основного заболевания развилось множество осложнений: артериальная гипертензия, дистрофия миокарда, идиопатический легочный фиброз, хроническая обструктивная болезнь легких, бронхиальная астма, буллезная эмфизема, хроническая железодефицитная анемия, хронический верхнечелюстной синусит, хронический гастрит, хронический холецистит, хронический описторхоз, энцефалопатия, симптоматическая эпилепсия, что еще раз подчеркивает мультидисциплинарность данной патологии.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Лепехина Екатерина Сергеевна – врач-ординатор, ФГБОУ ВО ОмГМУ. E-mail: lepehina.ekaterina1995@gmail.com
Ekaterina S. Lepekhina – Medical Resident, Omsk State Medical University. E-mail: lepehina.ekaterina1995@gmail.com
Надей Елена Витальевна – канд. мед. наук, доцент, доцент. каф. внутренних болезней и семейной медицины ДПО, ФГБОУ ВО ОмГМУ. E-mail: nadeyelena@yandex.ru; ORCID: 0000-0003-0440-7118
Elena V. Nadey – Cand. Sci. (Med.), Assoc. Prof., Omsk State
Medical University. E-mail: nadeyelena@yandex.ru; ORCID: 0000-0003-0440-7118
Усачева Елена Владимировна – канд. мед. наук, доцент, доцент каф. внутренних болезней и семейной медицины ДПО, ФГБОУ ВО ОмГМУ. E-mail: elenav.usacheva@yandex.ru; ORCID: 0000-0002-6134-1533
Elena V. Usacheva – Cand. Sci. (Med.), Assoc. Prof., Omsk State Medical University. E-mail: elenav.usacheva@yandex.ru; ORCID: 0000-0002-6134-1533
Поступила в редакцию: 28.07.2024
Поступила после рецензирования: 12.08.2024
Принята к публикации: 22.08.2024
Received: 28.07.2024
Revised: 12.08.2024
Accepted: 22.08.2024
A clinical case of a patient with common variable immune deficiency
Ekaterina S. Lepekhina, Elena V. Nadey, Elena V. UsachevaOmsk State Medical University, Omsk, Russia
ElenaV.Usacheva@yandex.ru
Abstract
General variable immunodeficiency (general variable immune deficiency) is a primary immunodeficiency characterized by impaired antibody differentiation, decreased response to vaccination and resistance to infections. The disease is the most clinically significant of the immunodeficiency disorders, as it manifests itself in a variety of clinical symptoms and can start at any age, men and women are equally ill. Most often, sporadic mutations or the effects of epigenetic factors are at the heart of development, and it is often not possible to identify a causally significant gene during genetic testing. Family history, as a rule, is not burdened. OVIN is characterized by a variety of clinical manifestations, which in most patients are represented by recurrent infections. About half of the patients also have signs of impaired immune regulation, leading to autoimmune, various inflammatory or malignant diseases: chronic lung diseases, gastrointestinal disorders, liver diseases, granulomatous infiltrates of several organs, lymphoid hyperplasia, splenomegaly or malignant neoplasms. OVIN may be manifested by violations of one of these categories, or a combination of violations of several of them. The most common are pneumonia, autoimmune diseases, splenomegaly and bronchiectasis. Diagnosis of OVIN is often delayed, which leads to untimely treatment and the development of complications. Using the example of a clinical case identified in Omsk, it is demonstrated how important the awareness of doctors of various profiles about OVIN is, and how underdiagnoses worsens the duration and quality of life of patients.
Keywords: general variable immunodeficiency, primary immunodeficiency, antibodies, recurrent infections.
For citation: Lepekhina E.S., Nadey E.V., Usacheva E.V. A clinical case of a patient with common variable immune deficiency. Clinical review for general practice. 2024; 5 (10): 129–132 (In Russ.). DOI: 10.47407/kr2024.5.10.00507
Введение
Общий вариабельный иммунодефицит (ОВИН) – это сложный гетерогенный иммунодефицит, характеризующийся гипогаммаглобулинемией и нарушением дифференцировки В-клеток в клетки памяти или плазмоциты, секретирующих антитела, что клинически проявляется рецидивирующими инфекциями [1]. ОВИН относится к группе первичных иммунодефицитов (ПИД) с нарушением синтеза антител и является наиболее симптоматически значимым и распространенным из них. По разным данным, частота заболевания варьирует от 1:10000 до 1:100000 случаев [2]. Мужчины и женщины болеют одинаково часто [3]. При этом в детском возрасте ОВИН встречается преимущественно у мальчиков, среди взрослых пациентов преобладают женщины [4]. Наибольшая распространенность характерна для развитых стран, что связано, вероятно, с большей осведомленностью медицинских работников, а также доступностью методов диагностики [5].ОВИН имеет сложную генетическую основу. Большинство заболевших не следуют классическому менделеевскому типу наследования и представляют собой единичные спорадические случаи. Около 15–25% случаев являются моногенными формами, остальные развиваются в результате дигенного или полигенного наследования либо в результате накопления соматических мутаций и воздействия эпигенетических факторов [6]. Эпигенетические механизмы влияют на экспрессию генов без изменения последовательности генов зародышевой линии ДНК и изменяют нормальную программу развития иммунных клеток [7]. У 90% пациентов с ОВИН определяется нормальный уровень В-лимфоцитов, однако нарушены конечные стадии дифференцировки В-клеток и усилен их апоптоз, что приводит к нарушению выработки антител [8].
ОВИН может стартовать в детском (2–5 лет) и в юном возрасте (18–25 лет) [9]. Заболевание протекает с разнообразной клинической симптоматикой, в связи с чем пациенты часто наблюдаются у специалистов различного профиля, а время между первым появлением симптомов и установлением диагноза составляет в среднем 5–7 лет. В структуре клинической картины инфекции встречаются у 94% больных, спленомегалия – у 60%, лимфаденопатия – у 40%, аутоиммунные заболевания – у 29%, хронические заболевания легких – у 29%, бронхоэктатическая болезнь – у 11%, воспалительные заболевания ЖКТ – у 15%, мальабсорбция – у 6%, гранулематозная болезнь – у 10%, заболевания печени – у 9%, лимфома – у 8%, другие виды рака – у 7%.
Примерно в 30% случаев рецидивирующие инфекции – это единственное проявление ОВИН. Возбудителями инфекций верхних и нижних дыхательных путей являются S. pneumonia, H. influenza и различные виды микоплазм. Из вирусов наиболее распространен риновирус. В редких случаях могут развиваться оппортунистические инфекции. Характерно развитие пневмоний (около ¾ больных имели минимум один эпизод пневмонии до постановки диагноза), риносинуситов, отитов, приводящих к потере слуха. Тяжелые рецидивирующие инфекции – причины формирования бронхоэктазов и интерстициальной болезни легких. Данные осложнения представляют собой одну из основных причин смерти пациентов с ОВИН. К моменту выявления заболевания более трети пациентов имеют хроническое заболевание легких. Также у пациентов с ОВИН может развиваться гранулематозная болезнь с развитием легочных и внелегочных гранулем. Гранулемы могут обнаруживаться в лимфоузлах, селезенке, печени, кишечнике, головном мозге, глазах или коже.
Характерно поражение желудочно-кишечного тракта инфекционного генеза в виде острых и хронических диарей. Наиболее значимые возбудители G.lamblia, C.jejune, Salmonella. Подобные инфекции развиваются у пациентов с низким уровнем IgA [10]. У 10–20% больных развивается диарейный синдром неинфекционного генеза, приводящий к мальабсорбции и белково-энергетической недостаточности, дефициту электролитов, трудно поддающийся лечению и требующий длительного парентерального питания в тяжелых случаях [11]. Желудочно-кишечные заболевания могут быть основным проявлением ОВИН и включают в себя: воспалительные заболевания кишечника (язвенный колит, проктит, болезнь Крона), энтеропатию с потерей белка, желудочно-кишечную лимфому.
Около 10–30% пациентов страдают аутоиммунными заболеваниями, которые могут быть единственным проявлением. Наиболее распространенными и потенциально тяжелыми являются аутоиммунные цитопении (нейтропения, гемолитическая анемия, идиопатическая тромбоцитопеническая пурпура). Реже встречаются ревматоидный артрит, аутоиммунный тиреоидит, витилиго. Пациенты с ОВИН имеют повышенный риск злокачественных заболеваний. У 2–10% пациентов развиваются неходжкинские лимфомы. Имеются данные о десятикратном риске развития рака желудка, по сравнению с общей популяцией, что обусловлено влиянием вируса Эпштейна–Барр и H. pylori [12]. Около 12–42% больных ОВИН имеют бронхиальную астму и другие атопические заболевания. Однако по сравнению с общей популяцией, у пациентов с ОВИН аллергические заболевания встречаются реже и характеризуются низким уровнем общего IgE и отрицательным аллергологическим обследованием [13].
У 10% пациентов развиваются заболевания печени, включающие первичный билиарный холангит, гранулематозную болезнь печени и идиопатическую нецирротическую портальную гипертензию.
Диагноз ОВИН устанавливают на основании клинических симптомов (рецидивирующие инфекции, аутоиммунные проявления, образование гранулем, необъяснимая поликлональная лимфопролиферация), снижения показателей гуморального иммунитета, при отсутствии выраженных нарушений Т-клеточного звена и сниженного ответа на вакцинацию. Отягощенный семейный анамнез по ПИД с нарушением выработки антител также является диагностическим критерием [14], однако выявить наследственный фактор удается крайне редко. Лечение пациентов с ОВИН включает в себя заместительную терапию препаратами иммуно-глобулина человека нормального для внутривенного и подкожного введения, а также профилактику и лечение инфекций. Кратность и объем терапии определяются тяжестью заболевания. Пациент должен регулярно наблюдаться у аллерголога-иммунолога и быть обеспечен препаратами для базисной терапии.
Описание клинического случая
 Пациент И., 27 лет, впервые консультирован врачом аллергологом-иммунологом с жалобами на выраженную слабость, одышку, кашель, периодические подъемы температуры тела до фебрильных цифр.
Пациент И., 27 лет, впервые консультирован врачом аллергологом-иммунологом с жалобами на выраженную слабость, одышку, кашель, периодические подъемы температуры тела до фебрильных цифр.Из анамнеза заболевания известно, что пациент с детства страдает частыми ОРВИ с бактериальными осложнениями в виде рецидивирующих гнойных бронхитов, герпетическими высыпаниями на лице, длительной фебрильной лихорадкой. Наблюдался педиатром.
В 1998 г. (19 лет) обследовался в гематологическом стационаре по поводу изменений в ОАК, сыпи, диагностирован токсоплазмоз.
С 2001 г. (23 года) – рецидивирующие грибковые поражения кожи кистей и стоп, ногтей.
С 2005 г. (26 лет) к вышеперечисленным жалобам присоединилась одышка при физической нагрузке, кашель со слизисто-гнойной мокротой, субфебрильная температура вне ОРВИ. Пациент обследован терапевтом, на рентгенограмме органов грудной клетки выявлен диссеминированный процесс. В течение 1,5 года проходил лечение у фтизиатра, без эффекта. После консультации пульмонолога установлен диагноз идиопатического фиброзирующего альвеолита. В ходе обследования впервые выявлена спленомегалия. Пациент осмотрен гематологом, проведена трепанобиопсия, выявлены признаки сублейкемического миелоза, назначена терапия преднизолоном.
В 2006 г. (27 лет) на фоне сохраняющихся жалоб развивается левосторонняя верхнедолевая пневмония, по тяжести состояния пациент госпитализирован в пульмонологическое отделение, где вновь осмотрен фтизиатром (туберкулез исключен). При исследовании иммунного статуса выявлено снижение гуморального звена иммунитета: IgG 0,1 г/л, М 0,56 г/л, А 0,14 г/л, ЦИК 5. Пациент был переведен в отделение аллергологии и иммунологии, где после дообследования и консультации с научными сотрудниками ГНЦ – института иммунологии (Москва) подтвержден диагноз ПИД – общая вариабельная иммунная недостаточность. Подобных случаев в семье пациента ранее не выявлялось. В качестве заместительной терапии рекомендованы ежемесячное внутривенное введение иммуноглобулина и профилактическое антибактериальное и антимикотическое лечение. Таким образом, время от появления первых симптомов до установления диагноза составило более 20 лет. На фоне заместительной терапии самочувствие пациента значительно улучшалось, кашель и одышка купировались, ОРВИ становились реже и легче, уровень Ig повышался (см. таблицу).
Однако по личным обстоятельствам регулярно получать терапию пациент не мог, и на фоне перерывов в лечении самочувствие ухудшалось вновь: возвращались одышка, кашель с гнойной мокротой, лихорадка, выраженная слабость.
С 2012 г. (33 года) появились боли в суставах и костях (внешне неизмененных), отеки голеней. Постепенно формировалось депрессивное расстройство.
В 2013 г. (34 года) самочувствие стало ухудшаться, к существующим жалобам присоединились фебрильные судороги, в связи с чем была назначена противосудорожная терапия. В дальнейшем пациент перенес несколько эпизодов отита, верхнечелюстных синуситов, периодически беспокоили боли в пояснице.
Последняя госпитализация была в 2021 г., в возрасте 42 лет. К этому времени на фоне основного заболевания развилось множество осложнений: артериальная гипертензия, дистрофия миокарда, идиопатический легочный фиброз, хроническая обструктивная болезнь легких, бронхиальная астма, буллезная эмфизема, хроническая железодефицитная анемия, хронический верхнечелюстной синусит, хронический гастрит, хронический холецистит, хронический описторхоз, энцефалопатия, симптоматическая эпилепсия, что еще раз подчеркивает мультидисциплинарность данной патологии.
Заключение
Общий вариабельный иммунодефицит, как один из наиболее частых клинически значимых ПИД, представляет собой мультидисциплинарную проблему, требующую настороженности врача любой специальности. Ключевые особенности данного состояния – дебют в любом возрасте, выраженное многообразие симптомов, необходимость в пожизненной заместительной терапии. Несвоевременное выявление заболевания приводит к развитию многочисленных осложнений, снижает эффективность терапии и качество жизни пациентов, что продемонстрировано на представленном клиническом случае.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Лепехина Екатерина Сергеевна – врач-ординатор, ФГБОУ ВО ОмГМУ. E-mail: lepehina.ekaterina1995@gmail.com
Ekaterina S. Lepekhina – Medical Resident, Omsk State Medical University. E-mail: lepehina.ekaterina1995@gmail.com
Надей Елена Витальевна – канд. мед. наук, доцент, доцент. каф. внутренних болезней и семейной медицины ДПО, ФГБОУ ВО ОмГМУ. E-mail: nadeyelena@yandex.ru; ORCID: 0000-0003-0440-7118
Elena V. Nadey – Cand. Sci. (Med.), Assoc. Prof., Omsk State
Medical University. E-mail: nadeyelena@yandex.ru; ORCID: 0000-0003-0440-7118
Усачева Елена Владимировна – канд. мед. наук, доцент, доцент каф. внутренних болезней и семейной медицины ДПО, ФГБОУ ВО ОмГМУ. E-mail: elenav.usacheva@yandex.ru; ORCID: 0000-0002-6134-1533
Elena V. Usacheva – Cand. Sci. (Med.), Assoc. Prof., Omsk State Medical University. E-mail: elenav.usacheva@yandex.ru; ORCID: 0000-0002-6134-1533
Поступила в редакцию: 28.07.2024
Поступила после рецензирования: 12.08.2024
Принята к публикации: 22.08.2024
Received: 28.07.2024
Revised: 12.08.2024
Accepted: 22.08.2024
Список исп. литературыСкрыть список1. Le Saos-Patrinos C, Loizon S, Blanco P et al. Functions of Tfh Cells in Common Variable Immunodeficiency. Front Immunol 2020 Jan 30;11:6.
2. Modell V, Orange JS, Quinn J et al. Global report on primary immunodeficiencies: 2018 update from the Jeffrey Modell Centers Network on disease classification, regional trends, treatment modalities, and physician reported outcomes. Immunol Res 2018 Jun;66(3):367-380.
3. Abbott JK, Gelfand EW. Common Variable Immunodeficiency: Diagnosis, Management, and Treatment. Immunol Allergy Clin North Am 2015 Nov;35(4):637-58.
4. Janssen LMA, van der Flier M, de Vries E. Lessons Learned From the Clinical Presentation of Common Variable Immunodeficiency Disorders: A Systematic Review and Meta-Analysis. Front Immunol 2021 Mar 23;12:620709.
5. Shillitoe B, Bangs C, Guzman D et al. The United Kingdom Primary Immune Deficiency (UKPID) registry 2012 to 2017. Clin Exp Immunol 2018 Jun;192(3):284-291.
6. de Valles-Ibáñez G, Esteve-Solé A, Piquer M et al. Evaluating the Genetics of Common Variable Immunodeficiency: Monogenetic Model and Beyond. Front Immunol 2018 May 14;9:636.
7. Rae W. Indications to Epigenetic Dysfunction in the Pathogenesis of Common Variable Immunodeficiency. Arch Immunol Ther Exp (Warsz) 2017 Apr;65(2):101-110.
8. Ganjalikhani-Hakemi M, Yazdani R, Esmaeili M et al. Role of Apoptosis in the Pathogenesis of Common Variable Immunodeficiency (CVID). Endocr Metab Immune Disord Drug Targets 2017 Nov 16;17(4):332-340.
9. Sanchez LA, Maggadottir SM, Pantell MS et al. Two Sides of the Same Coin: Pediatric-Onset and Adult-Onset Common Variable Immune Deficiency. J Clin Immunol 2017 Aug;37(6):592-602.
10. Oksenhendler E, Gérard L, Fieschi C et al. Infections in 252 patients with common variable immunodeficiency. Clin Infect Dis 2008 May 15;46(10):1547-54.
11. Uzzan M, Ko HM, Mehandru S et al. Gastrointestinal Disorders Associated with Common Variable Immune Deficiency (CVID) and Chronic Granulomatous Disease (CGD). Curr Gastroenterol Rep 2016 Apr;18(4):17.
12. Dhalla F, da Silva SP, Lucas M et al. Review of gastric cancer risk factors in patients with common variable immunodeficiency disorders, resulting in a proposal for a surveillance programme. Clin Exp Immunol 2011 Jul;165(1):1-7.
13. Yazdani R, Heydari A, Azizi G et al. Asthma and Allergic Diseases in a Selected Group of Patients With Common Variable Immunodeficiency. J Investig Allergol Clin Immunol 2016;26(3):209-11.
14. ESID diagnostic criteria for PID. URL: https://esid.org/layout/ set/print/content/view/full/12919#Q3 (access date: 08.04.2024). Text : electronic.


