Клинический разбор в общей медицине №12 2024
Valeriy A. Korotkov1
1 Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre, Obninsk, Russia;
2 Obninsk Institute for Nuclear Power Engineering, Obninsk, Russia
veronikashitareva@gmail.com
Abstract
The most common cause of the development of late radiation damage to the soft tissues of the perianal region is the complex or combined treatment of cancer of the rectum and anal canal, the incidence of which in the Russian Federation is in 10th place among malignant neoplasms of other localizations, and chemoradiotherapy is one of the most important stages of this oncopathology. The formation of late radiation fibrosis and soft tissue ulcers in the area of radiation fields occurs in about 2% of patients, which significantly reduces their quality of life, and in some cases causes profound disability. In this regard, the search for effective surgical treatment methods is relevant to this day. This work demonstrates two clinical cases of successful surgical treatment of patients with extensive radiation damage to the soft tissues of the perianal region after complex treatment of anal and rectal cancer.
Keywords: radiation therapy, complications, radiation damage to soft tissues, surgical treatment, rehabilitation.
For citation: Shitareva V.N., Pasov V.V., Nevolskhih A.A., Kasymov M.R., Korotkov V.A. Surgical treatment for patients with extensive local radiation injuries of the perianal soft tissues (clinical observations). Clinical review for general practice. 2024; 5 (12): 38–44 (In Russ.). DOI: 10.47407/kr2024.5.12.00535
Клиническое наблюдение 1
Пациентка С., 78 лет. Госпитализирована в отделение консервативного и хирургического лечения лучевых повреждений Медицинского радиологического научного центра им. А.Ф. Цыба (МРНЦ им. А.Ф. Цыба) с жалобами на выраженные боли в перианальной области.
Из анамнеза: в 2007 г. по месту жительства был верифицирован рак анального канала cT1N0M0, I ст. Гистологическое заключение: плоскоклеточный рак (подтверждено данными пересмотра стеклопрепаратов в МРНЦ им. А.Ф. Цыба). В сентябре-ноябре 2007 г. в два этапа было проведено химиолучевое лечение: дистанционная лучевая терапия СОД 60 Гр + 4 курса гипертермии и химиотерапии 5-фторурацилом. Таким образом, доза лучевой терапии составила 72 изоГр, что является превышением толерантной дозы для кожи и мягких тканей. Лечение сопровождалось развитием острого лучевого ректита и сухого эпидермита промежности, клинические проявления которых, со слов пациентки, были самоустранены в течение двух месяцев. Через 2–3 года после проведенного лечения женщина начала отмечать нарастание болей в перианальной области, связанные с развитием позднего лучевого дерматита и язв перианальной области. На фоне консервативного лечения язвы периодически эпителизировались, но впоследствии вновь рецидивировали. В дальнейшем пациентка также столкнулась со стриктурой анального канала, в связи с чем испытывала затруднения дефекации, требующих постоянного применения клизм, в связи с чем в 2014 г. по месту жительства была выполнена сигмостомия. Однако данное хирургическое лечение не избавило пациентку от болевого синдрома, который продолжал нарастать, в связи с чем больная более 10 лет принимала трамадол по 300 мг/сут и фентанил 75 мкг/ч. Появление обширной язвы перианальной области пациентка начала отмечать спустя 16 лет после лечения основного заболевания, в 2023 г. Самостоятельно обратилась в МРНЦ им. А.Ф. Цыба спустя год, в январе 2024 г.
При проведении компьютерной томографии органов грудной и брюшной полости с внутривенным контрастированием, магнитно-резонансной томографии (МРТ) органов малого таза – данных, подтверждающих прогрессирование основного заболевания, не получено.
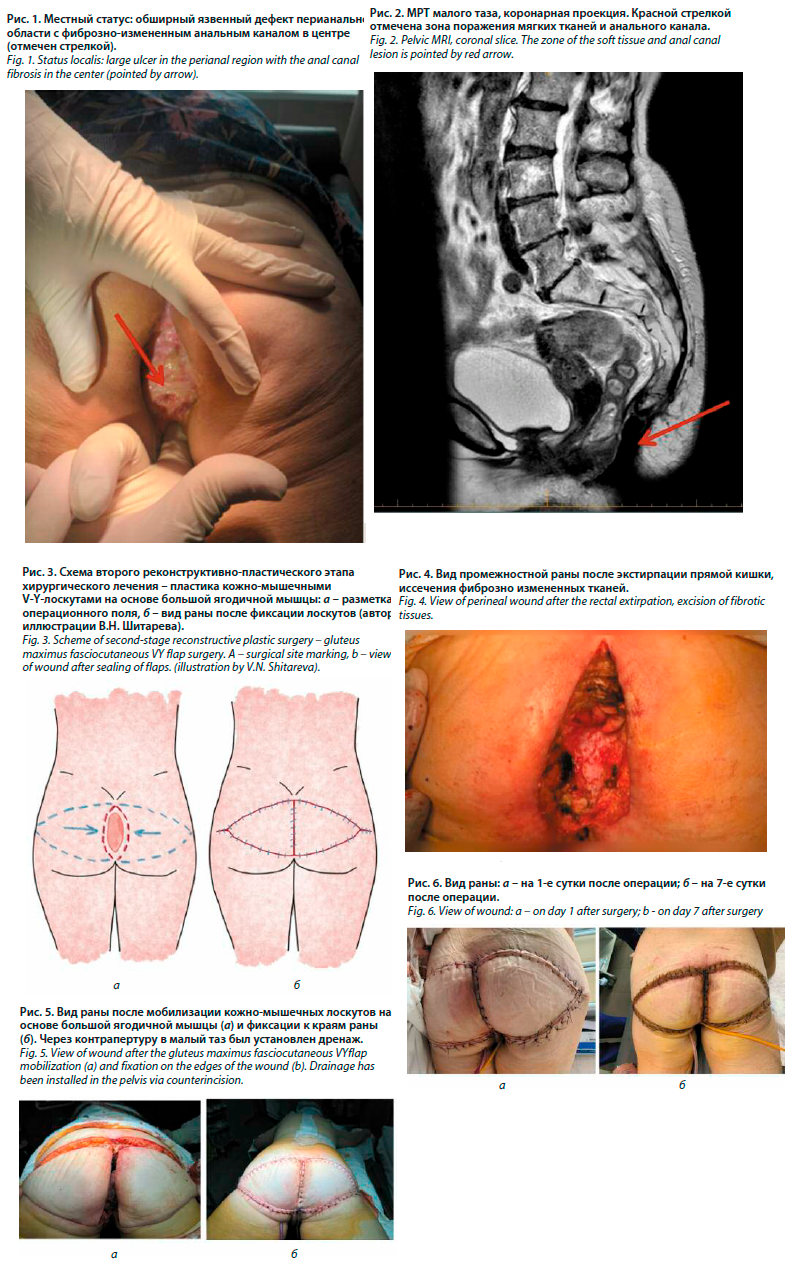
St. localis: в мягких тканях копчиковой и перианальной областей визуализируется язвенный дефект размерами 8×4 см, в центре которого – фиброзно-измененный анальный канал; вокруг – зона гиперпигментации (рис. 1).
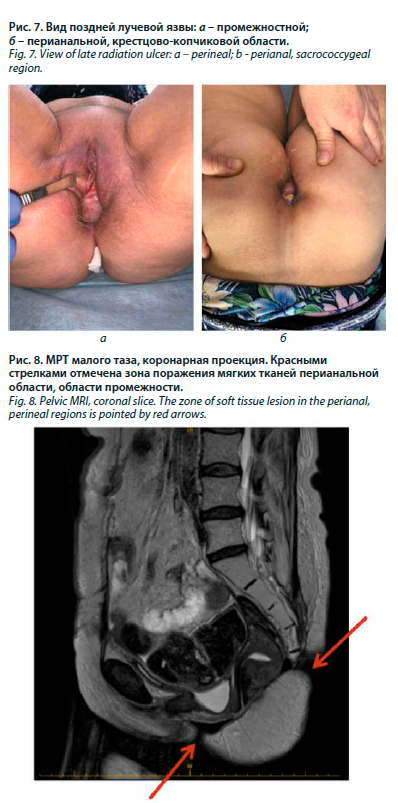
По данным МРТ органов малого таза: в задних отделах перианальной клетчатки определяется глубокий язвенный дефект мягких тканей, протяженностью до 5,7 см, распространяющийся от анального края до нижних копчиковых позвонков, глубиной до 1,6 см, распространяющийся до задней стенки анального канала, вовлекая пуборектальную петлю (рис. 2).
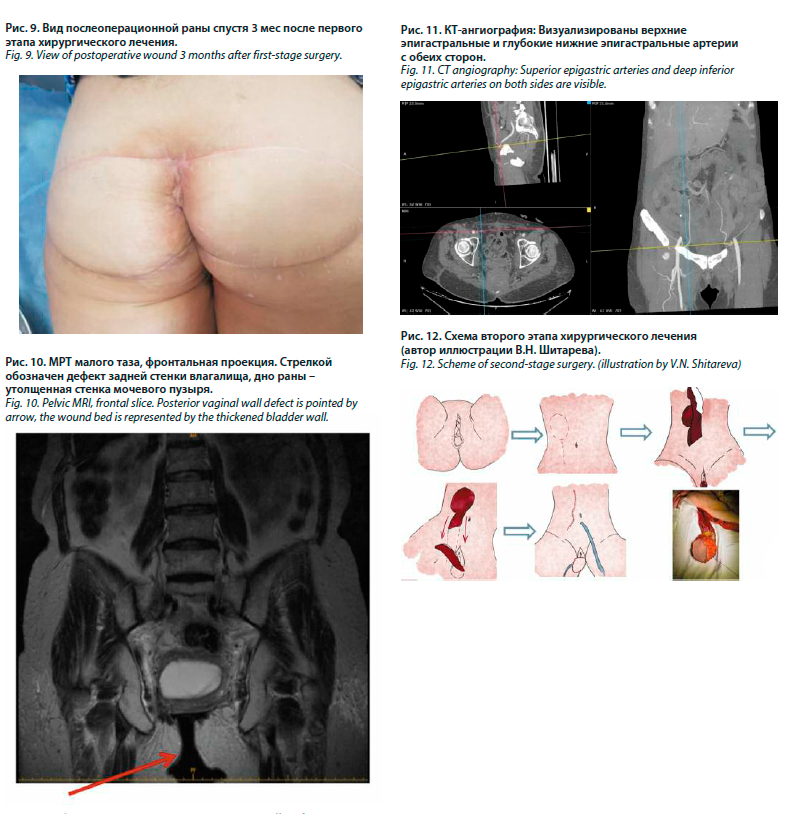
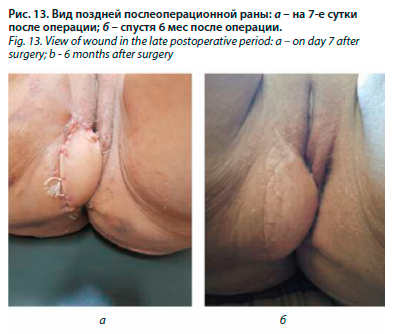
Проведен мультидисциплинарный консилиум, где, учитывая объем лучевого повреждения мягких тканей перианальной области и анального канала, было принято решение о выполнении одномоментного двухэтапного вмешательства. На первом этапе – лапароскопическая экстирпация прямой кишки, удаление ранее сформированной двуствольной сигмостомы и формирование новой одноствольной сигмостомы. На втором – иссечение позднего лучевого фиброза, язвы перианальной и крестцово-копчиковой области, резекция копчика, пластика кожно-мышечными V-Y-лоскутами на основе большой ягодичной мышцы с двух сторон (рис. 3–5).
Несмотря на наличие в анамнезе у пациентки лучевой терапии, проведение лапароскопического этапа не сопровождалось какими-либо техническими трудностями.
Послеоперационный период протекал гладко. Краевого некроза лоскутов отмечено не было (рис. 6).
Дренаж удален на 12-е сутки после операции. На 14-е сутки после операции пациентка в удовлетворительном состоянии выписана под наблюдение хирурга по месту жительства.
Гистологическое заключение №242.13.1227: Макроскопически описанная язва представлена некрозом эпидермиса, умеренной лимфоидной инфильтрацией дермы и фибриновыми массами – хроническая язва кожи. Края резекции перианальной области и кишки интактны. К толстой кишке прилежит один лимфатический узел. Опухоли не обнаружено.
Так как пациентка длительное время принимала наркотические обезболивающие, пациентка все еще находится в процессе отказа от них, постепенно снижая дозировку. Послеоперационные раны полностью зажили.
Клиническое наблюдение 2
 Пациентка А., 63 года. Госпитализирована с жалобами на наличие обширного язвенного дефекта перианальной области, переходящего на область промежности.
Пациентка А., 63 года. Госпитализирована с жалобами на наличие обширного язвенного дефекта перианальной области, переходящего на область промежности.
Из анамнеза: В 2017 г. был верифицирован рак нижнеампулярного отдела прямой кишки cT3N1M0, IIIB ст. Гистологическое заключение (пересмотр в МРНЦ им. А.Ф. Цыба): умеренно дифференцированная аденокарцинома. Проведен курс дистанционной лучевой терапии СОД 36 Гр, затем была выполнена лапароскопическая брюшно-промежностная экстирпация прямой кишки с расширенной лимфаденэктомией + 8 курсов полихимиотерапии по схеме FOLFOX. Местный рецидив в 2021 г. В сентябре 2021 г. выполнено удаление рецидивной опухоли промежности с двусторонней аднексэктомией, резекцией петли подвздошной кишки, копчика, резекцией задней и боковых стенок влагалища с пластикой тазового дна ротационным лоскутом из тела матки.
Гистологическое заключение №12958/21. 1. Правый яичник: белые тела яичника, склероз маточной трубы. 2. Левый яичник: белые тела яичника, склероз маточной трубы. 3. Копчиковая кость: фиброзная и костная ткань, опухоли не обнаружено. 4. Рецидивная опухоль промежности с задней стенкой влагалища, петлей тонкой кишки, копчиком: умеренно дифференцированная аденокарцинома с прорастанием в окружающую ткани промежности и влагалище жировую клетчатку; в крае резекции клетчатки рост аденокарциномы. Края резекции влагалища интактны. В брыжейке тонкой кишки морфологическая картина фиброза, умеренная лимфоплазмоцитарная инфильтрация – морфологическая картина хронического воспаления, опухоли не обнаружено, стенка кишки интактна, края резекции кишки интактны. В 1 лимфатическом узле брыжейки кишки опухоли не обнаружено. Край резекции кожи промежности интактен.
Пациентка направлена к химиотерапевту по месту жительства для решения вопроса о проведении лекарственной терапии.
В декабре 2021 г. проведено 2 курса полихимиотерапии по схеме XELOX. С 17.02.2022 по 11.03.2022 химиолучевое лечение в объеме дистанционной лучевой терапии РОД 3 Гр ежедневно до СОД 45 Гр на фоне радиомодификации цисплатином, а также в последующем выполнено 4 курса полихимиотерапии по FOLFIRI+бевацизумаб до июля 2022 г. Появление язвы перианальной области и области промежности отмечает с августа 2022 г. (спустя месяц после последнего курса химиотерапии). В МРНЦ им. А.Ф. Цыба с вышеуказанными жалобами обратилась лишь спустя полгода, в феврале 2023 г. Комплексно дообследована, по данным позитронно-эмиссионной томографии с ФДГ, признаков прогрессирования основного заболевания отмечено не было.
Местно: отмечается поздний лучевой фиброз, язва мягких тканей перианальной области размерами 5×2 см с гиперпигментированными краями; дно язвы – ротированный лоскут из тела матки, также визуализируется резецированная копчиковая кость. В области промежности визуализируется язва размерами 6×3 см
с гиперпигментированными фиброзно измененными краями; дно промежностной раны – мочевой пузырь (рис. 7).
По данным МРТ органов малого таза: в области промежности и пресакрально определяется воздушная полость, линейное ограничение диффузии по задней стенке. Отмечается отек мягких тканей области таза. Матка определяется у задней стенки таза. Мочевой пузырь наполнен достаточно, стенки с повышенным МР-сигналом (рис. 8).
Проведен мультидисциплинарный консилиум, где, учитывая обширный объем лучевого повреждения мягких тканей, было принято решение о выполнении двухэтапного хирургического лечения: иссечение поздней лучевой язвы, фиброза мягких тканей перианальной области с пластикой кожно-мышечным V-Y-лоскутом с двух сторон на первом этапе, и иссечение язвы, фиброза мягких тканей области промежности с пластикой VRAM-лоскутом – вторым этапом.
15.03.2023 был проведен первый этап – иссечение поздней лучевой язвы, фиброза мягких тканей пери-анальной области, пластика V-Y-лоскутом. Схема хирургического лечения представлена выше. Послеоперационный период протекал гладко, на 10-е сутки пациентка была выписана под наблюдение хирургом по месту жительства (рис. 9).
На второй этап хирургического лечения пациентка явилась спустя 6 мес. Обследована в прежнем объеме – данных, подтверждающих прогрессирование основного заболевания, не выявлено. По МРТ органов малого таза определяется дефект задней стенки влагалища (рис. 10).
В качестве подготовки ко второму этапу также была выполнена КТ-ангиография верхних эпигастральных артерий (рис. 11).
19.10.2023 пациентке был проведен второй этап хирургического лечения в объеме: иссечение позднего лучевого фиброза, язвы мягких тканей промежности с пластикой VRAM-лоскутом (рис. 12).
На первом этапе было выполнено иссечение позднего лучевого фиброза, язвы мягких тканей перианальной области. Затем – выполнена мобилизация кожно-мышечного лоскута на основе прямой мышцы живота на питающей ножке верхней эпигастральной артерии. Через подкожный тоннель лоскут перемещен на место раневого дефекта, фиксирован к коже. Донорская зона ушита. Установлены дренажи в подкожно-жировую клетчатку донорской зоны и под лоскут.
Послеоперационный период протекал гладко. Явлений краевого некроза лоскута отмечено не было. Гистологическое заключение №23.13.4419: кожный лоскут, в дерме разрастание соединительной рубцовой ткани, очаговая умеренно выраженная воспалительная инфильтрация с наличием единичных многоядерных клеток типа «инородных тел» и изъязвлением на поверхности. Достоверных признаков опухолевого роста не обнаружено.
На 10-е сутки пациентка в удовлетворительном состоянии выписана под наблюдение хирургом по месту жительства (рис. 13).
 Устранение обширных поздних лучевых язв перианальной области требует индивидуального мультидицисплинарного подхода с соблюдением этапности хирургического пособия. Радикальное иссечение пораженных тканей, а также применение кожно-мышечных лоскутов в качестве пластики раневых дефектов, такие как V-Y-пластика на основе большой ягодичной мышцы, а также пластика VRAM-лоскутом в случае распространения дефекта на область промежности, могут считаться одними из эффективных вариантов лечения поздних лучевых язв данной области, позволяющими добиться полной реабилитации пациентов и улучшения качества жизни.
Устранение обширных поздних лучевых язв перианальной области требует индивидуального мультидицисплинарного подхода с соблюдением этапности хирургического пособия. Радикальное иссечение пораженных тканей, а также применение кожно-мышечных лоскутов в качестве пластики раневых дефектов, такие как V-Y-пластика на основе большой ягодичной мышцы, а также пластика VRAM-лоскутом в случае распространения дефекта на область промежности, могут считаться одними из эффективных вариантов лечения поздних лучевых язв данной области, позволяющими добиться полной реабилитации пациентов и улучшения качества жизни.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация о финансировании. Исследование и публикация статьи осуществлены в рамках бюджетного финансирования по месту работы авторов.
Funding. State organization.
Вклад авторов. В.Н. Шитарева – концепция и дизайн статьи, написание текста, оформление иллюстраций, подготовка статьи, участие в операциях. В.В. Пасов – концепция и дизайн статьи, научное редактирование, обсуждение тактики лечения, выполнение операций. А.А. Невольских – концепция и дизайн статьи, обсуждение тактики лечения, участие в операциях. М.Р. Касымов – оформление библиографического списка, техническое редактирование, участие в операциях. В.А. Коротков – научное редактирование, обсуждение тактики лечения, участие
в операциях.
Contribution of the authors. V.N. Shitareva – the concept and design of the article, writing the text, making illustrations, preparing the article, participating in operations. V.V. Pasov – the concept and design of the article, scientific editing, discussion of treatment tactics, performing operations. A.A. Nevolskhih – the concept and design of the article, discussion of treatment tactics, participation in operations. M.R. Kasymov – the design of the bibliographic list, technical editing, participation in operations. V.A. Korotkov – scientific editing, discussion of treatment tactics, participation in operations.
Информация об авторах
Information about the authors
Шитарева Вероника Николаевна – врач-онколог, мл. науч. сотр., МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: veronikashitareva@gmail.com; ORCID: 0000-0002-0031-0354
Veronirka N. Shitareva – Oncologist, Res. Assist., Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: veronikashitareva@gmail.com; ORCID: 0000-0002-0031-0354
Пасов Виктор Владимирович – д-р мед. наук, вед. науч. сотр., проф. образовательного отдела, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: pasov@mrrc.obninsk.ru; ORCID: 0000-0003-0387-1648
Viktor V. Pasov – Dr. Sci. (Med.), Leading Res. Officer, Prof., Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: pasov@mrrc.obninsk.ru; ORCID: 0000-0003-0387-1648
Невольских Алексей Алексеевич – д-р мед. наук, зам. директора по лечебной работе, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии»; проф. каф. хирургических болезней, ИАТЭ НИЯУ МИФИ. E-mail: nevol@mrrc.obninsk.ru; ORCID: 0000-0001-5961-2958
Aleksey A. Nevolskhih – Dr. Sci. (Med.), Deputy chief physician for clinical care, Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre, Prof., Obninsk Institute for Nuclear Power Engineering. E-mail: nevol@mrrc.obninsk.ru;
ORCID: 0000-0001-5961-2958
Касымов Максим Ринадович – врач-онколог, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: makskas89@yandex.ru; ORCID: 0000-0001-8202-8055
Maxim R. Kasymov – Researcher, Oncologist, Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: makskas89@yandex.ru; ORCID: 0000-0001-8202-8055.
Коротков Валерий Александрович – канд. мед. наук, зав. отд-нием, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: korotkov910@mail.ru; ORCID: 0000-0001-7919-9750
Valeriy A. Korotkov – Cand. Sci. (Med.), Head of the Department, Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: korotkov910@mail.ru; ORCID: 0000-0001-7919-9750
Поступила в редакцию: 27.11.2024
Поступила после рецензирования: 05.12.2024
Принята к публикации: 12.12.2024
Received: 27.11.2024
Revised: 05.12.2024
Accepted: 12.12.2024
Клинический разбор в общей медицине №12 2024
Хирургическое лечение пациентов с обширными местными лучевыми повреждениями мягких тканей перианальной области (клинические наблюдения)
Номера страниц в выпуске:38-44
Аннотация
Наиболее частой причиной развития поздних лучевых повреждений мягких тканей перианальной области является комплексное или комбинированное лечение рака прямой кишки и анального канала, заболеваемость которыми в Российской Федерации находится на 10-м месте среди злокачественных новообразований других локализаций, а химиолучевое лечение является одним из важнейших этапов данной онкопатологии. Формирование позднего лучевого фиброза и язв мягких тканей в области полей облучения встречается примерно у 2% пациентов, которое в значительной степени снижает качество их жизни, а в некоторых случаях становится причиной глубокой инвалидности. В связи с этим поиск эффективных методик хирургического лечения является актуальным и по сей день. В данной работе продемонстрированы два клинических случая успешного хирургического лечения пациентов с обширными лучевыми повреждениями мягких тканей перианальной области после комплексного лечения рака анального канала и прямой кишки.
Ключевые слова: лучевая терапия, осложнения, поздние лучевые повреждения мягких тканей, хирургическое лечение, реабилитация.
Для цитирования: Шитарева В.Н., Пасов В.В., Невольских А.А., Касымов М.Р., Коротков В.А. Хирургическое лечение пациентов с обширными местными лучевыми повреждениями мягких тканей перианальной области (клинические наблюдения). Клинический разбор в общей медицине. 2024; 5 (12): 38–44. DOI: 10.47407/kr2024.5.12.00535
Наиболее частой причиной развития поздних лучевых повреждений мягких тканей перианальной области является комплексное или комбинированное лечение рака прямой кишки и анального канала, заболеваемость которыми в Российской Федерации находится на 10-м месте среди злокачественных новообразований других локализаций, а химиолучевое лечение является одним из важнейших этапов данной онкопатологии. Формирование позднего лучевого фиброза и язв мягких тканей в области полей облучения встречается примерно у 2% пациентов, которое в значительной степени снижает качество их жизни, а в некоторых случаях становится причиной глубокой инвалидности. В связи с этим поиск эффективных методик хирургического лечения является актуальным и по сей день. В данной работе продемонстрированы два клинических случая успешного хирургического лечения пациентов с обширными лучевыми повреждениями мягких тканей перианальной области после комплексного лечения рака анального канала и прямой кишки.
Ключевые слова: лучевая терапия, осложнения, поздние лучевые повреждения мягких тканей, хирургическое лечение, реабилитация.
Для цитирования: Шитарева В.Н., Пасов В.В., Невольских А.А., Касымов М.Р., Коротков В.А. Хирургическое лечение пациентов с обширными местными лучевыми повреждениями мягких тканей перианальной области (клинические наблюдения). Клинический разбор в общей медицине. 2024; 5 (12): 38–44. DOI: 10.47407/kr2024.5.12.00535
Surgical treatment for patients with extensive local radiation injuries of the perianal soft tissues (clinical observations)
Veronirka N. Shitareva1, Viktor V. Pasov1, Aleksey A. Nevolskhih1,2, Maxim R. Kasymov1,Valeriy A. Korotkov1
1 Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre, Obninsk, Russia;
2 Obninsk Institute for Nuclear Power Engineering, Obninsk, Russia
veronikashitareva@gmail.com
Abstract
The most common cause of the development of late radiation damage to the soft tissues of the perianal region is the complex or combined treatment of cancer of the rectum and anal canal, the incidence of which in the Russian Federation is in 10th place among malignant neoplasms of other localizations, and chemoradiotherapy is one of the most important stages of this oncopathology. The formation of late radiation fibrosis and soft tissue ulcers in the area of radiation fields occurs in about 2% of patients, which significantly reduces their quality of life, and in some cases causes profound disability. In this regard, the search for effective surgical treatment methods is relevant to this day. This work demonstrates two clinical cases of successful surgical treatment of patients with extensive radiation damage to the soft tissues of the perianal region after complex treatment of anal and rectal cancer.
Keywords: radiation therapy, complications, radiation damage to soft tissues, surgical treatment, rehabilitation.
For citation: Shitareva V.N., Pasov V.V., Nevolskhih A.A., Kasymov M.R., Korotkov V.A. Surgical treatment for patients with extensive local radiation injuries of the perianal soft tissues (clinical observations). Clinical review for general practice. 2024; 5 (12): 38–44 (In Russ.). DOI: 10.47407/kr2024.5.12.00535
Введение
Среди злокачественных новообразований рак анального канала, ректосигмоидного отдела и прямой кишки (С19–21) занимает десятое место в структуре общей заболеваемости злокачественными новообразованиями различных локализаций [1]. Химиолучевое лечение является основным методом лечения всех пациентов c данной онкопатологией [2–4]. Несмотря на технический прогресс и улучшение методик проведения лучевой терапии, в настоящее время около 5% пациентов продолжают сталкиваться с развитием местных лучевых повреждений (циститы, ректиты, вагиниты и т. д.), а по данным отдельных авторов, это число превышает 10–15% [5]. Одним из таких осложнений являются местные лучевые повреждения мягких тканей в области полей облучения, проявляющиеся фиброзом и/или язвами. В России развитие таких патологических изменений составляет около 2% [6]. В свою очередь, они являются причиной снижения качества жизни пациентов, приводят к малигнизации, инвалидизации и, в некоторых случаях, летальному исходу. Как правило, данный контингент лиц в течение длительного времени не получает квалифицированной помощи и обращаются в федеральные центры уже после того, как им было проведено консервативное лечение, которое демонстрирует эффект лишь на ранних стадиях лучевых повреждений, таких как лучевой дерматит. В случае формирования поздних лучевого фиброза и язв мягких тканей наиболее эффективным методом лечения является радикальное иссечение пораженных тканей [6, 7]. Поэтому поиск эффективных методов хирургического лечения данной патологии является достаточно актуальным и обсуждается во всем мире [6–10]. В случае возникновения поздних лучевых язв перианальной области наиболее часто применяются различные варианты пластики с использованием ягодичных кожно-мышечных и кожно-подкожных лоскутов с одной или двух сторон в зависимости от степени поражения [6, 7, 11]. В данной статье представлены два клинических случая пациенток с обширными лучевыми повреждениями мягких тканей перианальной области, которые потребовали расширение стандартной тактики хирургического лечения.Клиническое наблюдение 1
Пациентка С., 78 лет. Госпитализирована в отделение консервативного и хирургического лечения лучевых повреждений Медицинского радиологического научного центра им. А.Ф. Цыба (МРНЦ им. А.Ф. Цыба) с жалобами на выраженные боли в перианальной области.
Из анамнеза: в 2007 г. по месту жительства был верифицирован рак анального канала cT1N0M0, I ст. Гистологическое заключение: плоскоклеточный рак (подтверждено данными пересмотра стеклопрепаратов в МРНЦ им. А.Ф. Цыба). В сентябре-ноябре 2007 г. в два этапа было проведено химиолучевое лечение: дистанционная лучевая терапия СОД 60 Гр + 4 курса гипертермии и химиотерапии 5-фторурацилом. Таким образом, доза лучевой терапии составила 72 изоГр, что является превышением толерантной дозы для кожи и мягких тканей. Лечение сопровождалось развитием острого лучевого ректита и сухого эпидермита промежности, клинические проявления которых, со слов пациентки, были самоустранены в течение двух месяцев. Через 2–3 года после проведенного лечения женщина начала отмечать нарастание болей в перианальной области, связанные с развитием позднего лучевого дерматита и язв перианальной области. На фоне консервативного лечения язвы периодически эпителизировались, но впоследствии вновь рецидивировали. В дальнейшем пациентка также столкнулась со стриктурой анального канала, в связи с чем испытывала затруднения дефекации, требующих постоянного применения клизм, в связи с чем в 2014 г. по месту жительства была выполнена сигмостомия. Однако данное хирургическое лечение не избавило пациентку от болевого синдрома, который продолжал нарастать, в связи с чем больная более 10 лет принимала трамадол по 300 мг/сут и фентанил 75 мкг/ч. Появление обширной язвы перианальной области пациентка начала отмечать спустя 16 лет после лечения основного заболевания, в 2023 г. Самостоятельно обратилась в МРНЦ им. А.Ф. Цыба спустя год, в январе 2024 г.
При проведении компьютерной томографии органов грудной и брюшной полости с внутривенным контрастированием, магнитно-резонансной томографии (МРТ) органов малого таза – данных, подтверждающих прогрессирование основного заболевания, не получено.
St. localis: в мягких тканях копчиковой и перианальной областей визуализируется язвенный дефект размерами 8×4 см, в центре которого – фиброзно-измененный анальный канал; вокруг – зона гиперпигментации (рис. 1).
По данным МРТ органов малого таза: в задних отделах перианальной клетчатки определяется глубокий язвенный дефект мягких тканей, протяженностью до 5,7 см, распространяющийся от анального края до нижних копчиковых позвонков, глубиной до 1,6 см, распространяющийся до задней стенки анального канала, вовлекая пуборектальную петлю (рис. 2).
Проведен мультидисциплинарный консилиум, где, учитывая объем лучевого повреждения мягких тканей перианальной области и анального канала, было принято решение о выполнении одномоментного двухэтапного вмешательства. На первом этапе – лапароскопическая экстирпация прямой кишки, удаление ранее сформированной двуствольной сигмостомы и формирование новой одноствольной сигмостомы. На втором – иссечение позднего лучевого фиброза, язвы перианальной и крестцово-копчиковой области, резекция копчика, пластика кожно-мышечными V-Y-лоскутами на основе большой ягодичной мышцы с двух сторон (рис. 3–5).
Несмотря на наличие в анамнезе у пациентки лучевой терапии, проведение лапароскопического этапа не сопровождалось какими-либо техническими трудностями.
Послеоперационный период протекал гладко. Краевого некроза лоскутов отмечено не было (рис. 6).
Дренаж удален на 12-е сутки после операции. На 14-е сутки после операции пациентка в удовлетворительном состоянии выписана под наблюдение хирурга по месту жительства.
Гистологическое заключение №242.13.1227: Макроскопически описанная язва представлена некрозом эпидермиса, умеренной лимфоидной инфильтрацией дермы и фибриновыми массами – хроническая язва кожи. Края резекции перианальной области и кишки интактны. К толстой кишке прилежит один лимфатический узел. Опухоли не обнаружено.
Так как пациентка длительное время принимала наркотические обезболивающие, пациентка все еще находится в процессе отказа от них, постепенно снижая дозировку. Послеоперационные раны полностью зажили.

Клиническое наблюдение 2
 Пациентка А., 63 года. Госпитализирована с жалобами на наличие обширного язвенного дефекта перианальной области, переходящего на область промежности.
Пациентка А., 63 года. Госпитализирована с жалобами на наличие обширного язвенного дефекта перианальной области, переходящего на область промежности. Из анамнеза: В 2017 г. был верифицирован рак нижнеампулярного отдела прямой кишки cT3N1M0, IIIB ст. Гистологическое заключение (пересмотр в МРНЦ им. А.Ф. Цыба): умеренно дифференцированная аденокарцинома. Проведен курс дистанционной лучевой терапии СОД 36 Гр, затем была выполнена лапароскопическая брюшно-промежностная экстирпация прямой кишки с расширенной лимфаденэктомией + 8 курсов полихимиотерапии по схеме FOLFOX. Местный рецидив в 2021 г. В сентябре 2021 г. выполнено удаление рецидивной опухоли промежности с двусторонней аднексэктомией, резекцией петли подвздошной кишки, копчика, резекцией задней и боковых стенок влагалища с пластикой тазового дна ротационным лоскутом из тела матки.
Гистологическое заключение №12958/21. 1. Правый яичник: белые тела яичника, склероз маточной трубы. 2. Левый яичник: белые тела яичника, склероз маточной трубы. 3. Копчиковая кость: фиброзная и костная ткань, опухоли не обнаружено. 4. Рецидивная опухоль промежности с задней стенкой влагалища, петлей тонкой кишки, копчиком: умеренно дифференцированная аденокарцинома с прорастанием в окружающую ткани промежности и влагалище жировую клетчатку; в крае резекции клетчатки рост аденокарциномы. Края резекции влагалища интактны. В брыжейке тонкой кишки морфологическая картина фиброза, умеренная лимфоплазмоцитарная инфильтрация – морфологическая картина хронического воспаления, опухоли не обнаружено, стенка кишки интактна, края резекции кишки интактны. В 1 лимфатическом узле брыжейки кишки опухоли не обнаружено. Край резекции кожи промежности интактен.
Пациентка направлена к химиотерапевту по месту жительства для решения вопроса о проведении лекарственной терапии.
В декабре 2021 г. проведено 2 курса полихимиотерапии по схеме XELOX. С 17.02.2022 по 11.03.2022 химиолучевое лечение в объеме дистанционной лучевой терапии РОД 3 Гр ежедневно до СОД 45 Гр на фоне радиомодификации цисплатином, а также в последующем выполнено 4 курса полихимиотерапии по FOLFIRI+бевацизумаб до июля 2022 г. Появление язвы перианальной области и области промежности отмечает с августа 2022 г. (спустя месяц после последнего курса химиотерапии). В МРНЦ им. А.Ф. Цыба с вышеуказанными жалобами обратилась лишь спустя полгода, в феврале 2023 г. Комплексно дообследована, по данным позитронно-эмиссионной томографии с ФДГ, признаков прогрессирования основного заболевания отмечено не было.
Местно: отмечается поздний лучевой фиброз, язва мягких тканей перианальной области размерами 5×2 см с гиперпигментированными краями; дно язвы – ротированный лоскут из тела матки, также визуализируется резецированная копчиковая кость. В области промежности визуализируется язва размерами 6×3 см
с гиперпигментированными фиброзно измененными краями; дно промежностной раны – мочевой пузырь (рис. 7).
По данным МРТ органов малого таза: в области промежности и пресакрально определяется воздушная полость, линейное ограничение диффузии по задней стенке. Отмечается отек мягких тканей области таза. Матка определяется у задней стенки таза. Мочевой пузырь наполнен достаточно, стенки с повышенным МР-сигналом (рис. 8).
Проведен мультидисциплинарный консилиум, где, учитывая обширный объем лучевого повреждения мягких тканей, было принято решение о выполнении двухэтапного хирургического лечения: иссечение поздней лучевой язвы, фиброза мягких тканей перианальной области с пластикой кожно-мышечным V-Y-лоскутом с двух сторон на первом этапе, и иссечение язвы, фиброза мягких тканей области промежности с пластикой VRAM-лоскутом – вторым этапом.
15.03.2023 был проведен первый этап – иссечение поздней лучевой язвы, фиброза мягких тканей пери-анальной области, пластика V-Y-лоскутом. Схема хирургического лечения представлена выше. Послеоперационный период протекал гладко, на 10-е сутки пациентка была выписана под наблюдение хирургом по месту жительства (рис. 9).
На второй этап хирургического лечения пациентка явилась спустя 6 мес. Обследована в прежнем объеме – данных, подтверждающих прогрессирование основного заболевания, не выявлено. По МРТ органов малого таза определяется дефект задней стенки влагалища (рис. 10).
В качестве подготовки ко второму этапу также была выполнена КТ-ангиография верхних эпигастральных артерий (рис. 11).
19.10.2023 пациентке был проведен второй этап хирургического лечения в объеме: иссечение позднего лучевого фиброза, язвы мягких тканей промежности с пластикой VRAM-лоскутом (рис. 12).
На первом этапе было выполнено иссечение позднего лучевого фиброза, язвы мягких тканей перианальной области. Затем – выполнена мобилизация кожно-мышечного лоскута на основе прямой мышцы живота на питающей ножке верхней эпигастральной артерии. Через подкожный тоннель лоскут перемещен на место раневого дефекта, фиксирован к коже. Донорская зона ушита. Установлены дренажи в подкожно-жировую клетчатку донорской зоны и под лоскут.
Послеоперационный период протекал гладко. Явлений краевого некроза лоскута отмечено не было. Гистологическое заключение №23.13.4419: кожный лоскут, в дерме разрастание соединительной рубцовой ткани, очаговая умеренно выраженная воспалительная инфильтрация с наличием единичных многоядерных клеток типа «инородных тел» и изъязвлением на поверхности. Достоверных признаков опухолевого роста не обнаружено.
На 10-е сутки пациентка в удовлетворительном состоянии выписана под наблюдение хирургом по месту жительства (рис. 13).

Заключение
 Устранение обширных поздних лучевых язв перианальной области требует индивидуального мультидицисплинарного подхода с соблюдением этапности хирургического пособия. Радикальное иссечение пораженных тканей, а также применение кожно-мышечных лоскутов в качестве пластики раневых дефектов, такие как V-Y-пластика на основе большой ягодичной мышцы, а также пластика VRAM-лоскутом в случае распространения дефекта на область промежности, могут считаться одними из эффективных вариантов лечения поздних лучевых язв данной области, позволяющими добиться полной реабилитации пациентов и улучшения качества жизни.
Устранение обширных поздних лучевых язв перианальной области требует индивидуального мультидицисплинарного подхода с соблюдением этапности хирургического пособия. Радикальное иссечение пораженных тканей, а также применение кожно-мышечных лоскутов в качестве пластики раневых дефектов, такие как V-Y-пластика на основе большой ягодичной мышцы, а также пластика VRAM-лоскутом в случае распространения дефекта на область промежности, могут считаться одними из эффективных вариантов лечения поздних лучевых язв данной области, позволяющими добиться полной реабилитации пациентов и улучшения качества жизни.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация о финансировании. Исследование и публикация статьи осуществлены в рамках бюджетного финансирования по месту работы авторов.
Funding. State organization.
Вклад авторов. В.Н. Шитарева – концепция и дизайн статьи, написание текста, оформление иллюстраций, подготовка статьи, участие в операциях. В.В. Пасов – концепция и дизайн статьи, научное редактирование, обсуждение тактики лечения, выполнение операций. А.А. Невольских – концепция и дизайн статьи, обсуждение тактики лечения, участие в операциях. М.Р. Касымов – оформление библиографического списка, техническое редактирование, участие в операциях. В.А. Коротков – научное редактирование, обсуждение тактики лечения, участие
в операциях.
Contribution of the authors. V.N. Shitareva – the concept and design of the article, writing the text, making illustrations, preparing the article, participating in operations. V.V. Pasov – the concept and design of the article, scientific editing, discussion of treatment tactics, performing operations. A.A. Nevolskhih – the concept and design of the article, discussion of treatment tactics, participation in operations. M.R. Kasymov – the design of the bibliographic list, technical editing, participation in operations. V.A. Korotkov – scientific editing, discussion of treatment tactics, participation in operations.
Информация об авторах
Information about the authors
Шитарева Вероника Николаевна – врач-онколог, мл. науч. сотр., МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: veronikashitareva@gmail.com; ORCID: 0000-0002-0031-0354
Veronirka N. Shitareva – Oncologist, Res. Assist., Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: veronikashitareva@gmail.com; ORCID: 0000-0002-0031-0354
Пасов Виктор Владимирович – д-р мед. наук, вед. науч. сотр., проф. образовательного отдела, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: pasov@mrrc.obninsk.ru; ORCID: 0000-0003-0387-1648
Viktor V. Pasov – Dr. Sci. (Med.), Leading Res. Officer, Prof., Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: pasov@mrrc.obninsk.ru; ORCID: 0000-0003-0387-1648
Невольских Алексей Алексеевич – д-р мед. наук, зам. директора по лечебной работе, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии»; проф. каф. хирургических болезней, ИАТЭ НИЯУ МИФИ. E-mail: nevol@mrrc.obninsk.ru; ORCID: 0000-0001-5961-2958
Aleksey A. Nevolskhih – Dr. Sci. (Med.), Deputy chief physician for clinical care, Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre, Prof., Obninsk Institute for Nuclear Power Engineering. E-mail: nevol@mrrc.obninsk.ru;
ORCID: 0000-0001-5961-2958
Касымов Максим Ринадович – врач-онколог, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: makskas89@yandex.ru; ORCID: 0000-0001-8202-8055
Maxim R. Kasymov – Researcher, Oncologist, Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: makskas89@yandex.ru; ORCID: 0000-0001-8202-8055.
Коротков Валерий Александрович – канд. мед. наук, зав. отд-нием, МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии». E-mail: korotkov910@mail.ru; ORCID: 0000-0001-7919-9750
Valeriy A. Korotkov – Cand. Sci. (Med.), Head of the Department, Tsyb Medical Radiological Research Centre – branch of the National Medical Research Radiological Centre. E-mail: korotkov910@mail.ru; ORCID: 0000-0001-7919-9750
Поступила в редакцию: 27.11.2024
Поступила после рецензирования: 05.12.2024
Принята к публикации: 12.12.2024
Received: 27.11.2024
Revised: 05.12.2024
Accepted: 12.12.2024
Список исп. литературыСкрыть список1. Состояние онкологической помощи населению России в 2023 году. Под ред. А.Д. Каприна, В.В. Старинского, А.О. Шахзадовой. М.: МНИОИ им. П.А. Герцена − филиал ФГБУ «НМИЦ радиологии», 2024. ISBN: 978-5-85502-297-1
The state of cancer care for the Russian population in 2023. Ed. A.D. Kaprin, V.V. Starinsky, A.O. Shakhzadova. Moscow: Herzen Moscow State Medical Research Institute − branch of the National Medical Research Radiological Centre, 2024. ISBN 978-5-85502-297-1 (in Russian).
2. Рак прямой кишки. Клинические рекомендации Минздрава России. М., 2022. URL: https://cr.minzdrav.gov.ru/recomend/554_3
Rectal cancer. Clinical recommendations of the Ministry of Health of the Russian Federation. Moscow, 2022. URL: https://cr.minzdrav. gov.ru/recomend/554_3 (in Russian).
3. Плоскоклеточный рак анального канала, анального края, перианальной кожи. Клинические рекомендации Минздрава России. М., 2022. URL: https://cr.minzdrav.gov.ru/recomend/555_1
Squamous cell carcinoma of the anal canal, anal margin, and perianal skin. Clinical recommendations of the Ministry of Health of the Russian Federation. Moscow, 2022. URL: https://cr.minzdrav.gov.ru/recomend/555_1 (in Russian).
4. Злокачественное новообразование ободочной кишки. Клинические рекомендации Минздрава России. М., 2022. URL: https://cr. minzdrav.gov.ru/recomend/396_
Malignant neoplasm of the colon. Clinical recommendations of the Ministry of Health of the Russian Federation. Moscow, 2022. URL: https://cr.minzdrav.gov.ru/recomend/396_ (in Russian).
5. Пасов В.В. Местные лучевые повреждения в онкологии. В кн.: Терапевтическая радиология. Национальное руководство. Под ред. А.Д. Каприна, Ю.С. Мардынского. М.: ГОЭТАР-Медиа, 2018.
Pasov V.V. Local radiation damage in oncology. In: Therapeutic Radiology. National leadership. Ed. A.D. Caprin, Yu.S. Mardynsky. Moscow: GOETAR-Media, 2018 (in Russian).
6. Коротков В.А., Трошенков Е.А., Никитина Е.А. и др. Возможности реконструктивно-пластической хирургии поздних лучевых повреждений мягких тканей различной локализации (клинические наблюдения). Онкологический журнал им. П.А. Герцена. 2021;10(1):31-8. DOI: 10.17116/onkolog20211001131
Korotkov V.A., Troshenkov E.A., Nikitina E.A. et al. Opportunities reconstructive – plastic surgery of late radiation damage of soft tissues of various localization (clinical observations). Herzen Oncology Journal. 2021;10(1):31-8. DOI: 10.17116/onkolog20211001131 (in Russian).
7. Пасов В.В., Шитарева В.Н., Коротков В.А. и др. Кожно-пластические операции у больных с поздними лучевыми повреждениями мягких тканей. Клинический разбор в общей медицине. 2024;5(7):37-45. DOI: 10.47407/kr2024.5.7.00446
Pasov V.V., Shitareva V.N., Korotkov V.A. et al. Skin plastic surgery in patients with late radiation injuries of soft tissues. Clinical review for general practice. 2024;5(7):37-45. DOI: 10.47407/kr2024.5.7.00446 (in Russian).
8. Li X, Zhang F, Liu X et al. Staged Treatment of Chest Wall Radiation-Induced Ulcer With Negative Pressure Wound Therapy and Latissimus Dorsi Myocutaneous Flap Transplantation. J Craniofac Surg 2019;30(5):e450-e453. DOI: 10.1097/SCS.0000000000005514
9. Hoang TT, Vu VQ, Trinh DT. Management of radiation-induced ulcers by singlestage reconstructive surgery: a prospective study. Ann Burns Fire Disasters 2019;32(4):294-300. PMID: 32431580; PMCID: PMC7197913.
10. Zhou Y, Zhang Y. Single-versus 2-stage reconstruction for chronic post-radiation chest wall ulcer: A 10-year retrospective study of chronic radiation-induced ulcers. Medicine (Baltimore). 2019;98(8):e14567. DOI: 10.1097/MD.0000000000014567
11. Цыдик И.С., Жук И.Г., Шейбак В.М. и др. Пластика дефектов мягких тканей. Обзор литературы. Журнал Гродненского государственного медицинского университета 2006;3(15):16-20.
Tsydik I.S., Zhuk I.G., Sheybak V.M. et al. Plasty of soft tissue defects. literature review. Journal of the Grodno State Medical University 2006;3(15):16-20 (in Russian).


