Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№02 2012
К проблеме биполярных аффективных расстройств, заимствующих ритм соматического заболевания №02 2012
Номера страниц в выпуске:4-11
Статья посвящена проблеме изучения аффективных расстройств, манифестирующих вслед за соматической патологией и заимствующих ритм коморбидного онкологического заболевания. На материале 12 пациенток со злокачественными опухолями органов репродуктивной женской системы выделен особый вариант биполярного расстройства – соматореактивная циклотимия.
Резюме. Статья посвящена проблеме изучения аффективных расстройств, манифестирующих вслед за соматической патологией и заимствующих ритм коморбидного онкологического заболевания. На материале 12 пациенток со злокачественными опухолями органов репродуктивной женской системы выделен особый вариант биполярного расстройства – соматореактивная циклотимия. Динамика аффективного заболевания диктуется течением (обострением, ремиссией) онкологической патологии. В качестве связующего звена между аффективными фазами и соматическим заболеванием выступает психопатологический ряд тревожных расстройств, приобретающих в процессе онкологического заболевания форму стойкого психопатологического образования.
Ключевые слова: биполярное расстройство, рак органов женской репродуктивной системы, психосоматические корреляции, соматореактивная циклотимия.
To the problem of affective disorders accepting the rhythm of somatic illness
А.B.Smulevich1, S.V.Ivanov1,2, М.А.Samushia2,
1Mental Health Research Center RAMS, Moscow
2First Moscow State Medical University I.M.Sechenov
Summary. The article is devoted to the problem of affective disorders manifesting in association with and accepting the rhythm of somatic illness. On the basis of clinical data from 12 female patients with reproductive system cancer the specific type of bipolar disorder named somatoreactive cyclothymia is delineated. The course of affective illness (depressive and manic episodes) in patients presented is determined by the course of oncological illness (manifestation, exacerbation, remission). Authors hypothesize that anxiety phenomena are connectors between somatic illness and affective episodes.
Key words: somatoreactive cyclothymia, bipolar disorder, female reproductive system cancer, psychosomatic correlations.
Введение
История изучения аффективных расстройств, сопряженных с соматической патологией, насчитывает не одно десятилетие. Сведения о том, что соматические заболевания могут провоцировать манифестацию и экзацербацию, а также влиять на клиническую картину аффективных нарушений, встречаются уже в публикациях конца XIX – начала XX вв. В работе Мarcus (1890 г.) представлены случаи провоцированной тяжелым соматическим заболеванием неврастенической дистимии, дебютирующей острым анксиозным приступом и протекающей с преобладанием соматизированных и вегетативных расстройств.
Boissier (1894 г.) сообщает о развитии меланхолической депрессии на этапе, непосредственно предшествующем формированию развернутой клинической картины хронических интоксикаций, базедовой болезни, очаговых заболеваний, диатезов и др. P.Berthier описывает чередование мании, меланхолической депрессии и приступов подагры под именем neurose diathesique (1857 г.). A.Hoche в своей работе «О более легких формах периодического помешательства» («Ueber die leichteren Formen des periodishen Irreseins») (1897 г.), поднимая вопрос о природе периодических аффективных фаз, объединяет аутохтонно и соматогенно1 провоцированные циркулярные расстройства в рамках общей группы, обозначаемой как периодическое душевное расстройство.
В работе Д.Д.Плетнева «К вопросу о “соматической” циклотимии» (1923 г.) на примере двух клинических наблюдений описываются соматизированные биполярные фазы у пациенток с нейроэндокринными нарушениями при заболеваниях органов женской репродуктивной системы (в одном случае – хирургическое удаление кисты яичника, в другом – аменорея с последующей успешной терапией женскими половыми гормонами).
В последующих более поздних исследованиях получены дополнительные доказательства соучастия соматической патологии в манифестации/экзацербации и клинической картине аффективных/биполярных расстройств [37]. Г.Н.Миронычев, А.Ф.Логинов и А.В.Калинин (1996 г.), анализируя случаи одновременной манифестации биполярного аффективного расстройства (БАР) и язвы двенадцатиперстной кишки, указывают на прямую зависимость выраженности аффективных нарушений от динамики соматической патологии. По данным B.Baune (2006 г.), ишемическая болезнь сердца (ИБС) и цереброваскулярная патология сопряжены с повышением частоты как униполярной депрессии и дистимии, так и БАР. При этом автор указывает на увеличение частоты униполярных депрессий и БАР I типа у пациентов, страдающих цереброваскулярной патологией.
В контексте анализа психосоматических соотношений связь аффективной и соматической патологии рассматривается в психопатологическом пространстве ритмологической модели депрессий [11]. Исследуя закономерности формирования и течения депрессивных состояний у пациентов с атопическим дерматитом – АД (n=92), гипертонической болезнью – ГБ (n=115) и ИБС (n=56), авторы приходят к выводу, что рецидивирование депрессивных фаз обеспечивается стереотипом течения соматического заболевания: соматическая патология, таким образом, выступает в качестве самостоятельного фактора, задающего ритм аффективных расстройств. Сходные данные о подчиненности динамики депрессивных расстройств закономерностям течения сердечно-сосудистой патологии получены в исследовании Е.А.Степановой (2011 г.). Обследование 106 пациентов с ИБС и коморбидными депрессивными состояниями показало, что в большинстве случаев (86,8%) аффективные расстройства развиваются под влиянием соматогенных и нозогенных преципитирующих факторов. Манифестация депрессивных фаз в этих случаях определяется заимствованным ритмом, осциллятором которого является сердечно-сосудистое заболевание. Эндогенные депрессии с аутохтонным циркадианным ритмом наблюдались в материале автора в 13,2% наблюдений. Манифестация и обратное развитие аффективных нарушений в этих случаях совпадают с обострением и периодом стабилизации соматического заболевания. Изменения психического состояния в течение суток также положительно коррелируют с динамикой соматического статуса. В случаях ИБС нарастание во второй половине дня проявлений гипотимии, а также инсомнии индуцируется вечерними и ночными приступами стенокардии.
Настоящая публикация содержит результаты исследования биполярных расстройств при раке органов женской репродуктивной системы.
Исследование выполнено при совместном участии сотрудников отделения соматогенной психической патологии (руководитель – доктор медицинских наук, профессор С.В.Иванов) отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель – академик РАМН, профессор А.Б.Смулевич) ФГБУ НЦПЗ РАМН и сотрудников отделения химиотерапии (заведующая отделением – доктор медицинских наук, профессор В.А.Горбунова), гинекологического отделения (заведующий отделением – доктор медицинских наук, профессор В.В.Кузнецов), ГУ Российского онкологического научного центра им. Н.Н.Блохина РАМН.
В исследование включались пациенты, повторно обратившиеся в РОНЦ РАМН в связи с неблагоприятной динамикой онкологического заболевания (рецидив первичной опухоли, метастазирование).
Исключались пациенты, состояние которых не позволяло выполнить психопатологическое обследование в необходимом объеме: умственная отсталость (F71-F79), грубое органическое поражение центральной нервной системы (F00-F09), прогредиентная шизофрения с выраженными изменениями личности (F20-F29), злоупотребление психоактивными веществами (F10-F19).
Исследование проводилось психопатологическим методом.
Выборку исследования составили 12 пациенток в возрасте от 43 до 64 лет (в среднем 52,27±6,2 года), находящихся на амбулаторном или стационарном лечении в отделении хирургии и химиотерапии Российского онкологического научного центра им. Н.Н.Блохина РАМН с диагнозами «рак органов женской репродуктивной системы» с сопутствующими БАР. Длительность катамнеза злокачественного новообразования (от даты выявления онкологической патологии) на момент обследований составила 9,6±5,2 года. Все пациентки изученной выборки с онкологическими заболеваниями молочной железы, гинекологических органов на момент обследования получали лечение по поводу рецидива или прогрессирования онкологического заболевания, т.е. проходили очередной курс химио-/лучевой терапии или находились в пред- или послеоперационном периоде хирургического лечения рецидивов злокачественных новообразований.
Большинство (63,6%) пациенток имеют высшее образование; 72,7% сохраняют стабильный брачный статус (см. таблицу).
В соответствии с критериями Международной классификации болезней 10-го пересмотра (МКБ-10) аффективные нарушения у изученных больных квалифицируются в рамках БАР (F31.8) (соответствует биполярному расстройству II типа по DSM-IV). В пользу этого диагноза свидетельствуют и данные о семейном отягощении аффективной патологией, составляющей среди родственников 1-й степени родства изученных 12 пробандов 33,3%.
Во всех 12 случаях психопатологические расстройства манифестировали после диагностики онкологического заболевания в рамках депрессивного эпизода. Длительность первого депрессивного эпизода варьировала от 3 до 14 мес (в среднем 8,64±2,39 мес). Во всех случаях вслед за манифестным депрессивным эпизодом следовала гипомания, в 3 наблюдениях – без ремиссии (сдвоенная фаза), в 9 случаях – после ремиссии средней длительностью 3,25±2,06 мес. Средняя длительность гипоманиакальной фазы составила 5,27±3,6 мес. За период обследования во всех изученных случаях течение БАР реализовалось как минимум одной ремиссией.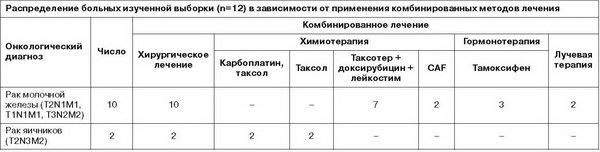
обострением (рецидивы, прогрессирование опухолевого процесса) или формированием стойких ремиссий онкологического заболевания аффективные эпизоды – как депрессивные, так и гипоманиакальные. Всего в изученной выборке за период катамнестического наблюдения зафиксировано 36 повторных аффективных эпизодов, по 1–3 эпизода у каждого пациента. Среди последних преобладали депрессивные – 21 эпизод, из них провоцированные обострением соматической патологии – 15 против 6 аутохтонных. Из 16 повторных гипоманиакальных эпизодов 9 развивались аутохтонно,
7 были связаны с формированием стойкой ремиссии онкологического заболевания и значительным улучшением соматического состояния пациенток. Инверсия аффекта с развитием гипомании сопряжена с существенными позитивными изменениями обстоятельств, связанных с онкологической патологией, – объявление врачами факта достижения стойкой ремиссии онкологического заболевания, информация о благоприятном прогнозе (высокие шансы на выживание), нивелирование признаков болезни (редукция соматических симптомов, в первую очередь болей, явлений астении) с улучшением общего самочувствия.
Клиническая картина эпизодов биполярного расстройства представлена комбинацией типичных психопатологических проявлений аффективной патологии эндогенного круга и отчетливого психогенного (нозогенного) комплекса.
В ряду признаков циркулярной меланхолии в структуре депрессивного эпизода на первый план выступают витальная тоска, тревога с апатией и ангедонией, отчетливый суточный ритм (усиление тоски в утренние часы), нарушение витальных функций (нарушение сна, снижение аппетита). В рамках гипоманиакального эпизода выявляется относительно равномерное, стабильное ускорение ассоциативных и психомоторных процессов с общим повышением витального тонуса, гиперактивностью, не ограничивающейся деятельностью, необходимой в ситуации онкологического заболевания, но реализующейся в пределах конвенциональных норм. Наблюдается витализация аффекта с ощущением прилива «молодых сил», «сверхздоровья», энергии, сокращение потребности в сне (до 5–6 ч в сутки). Во всех представленных наблюдениях в периоде гипомании в когнитивной сфере преобладают явления «анастрофического» мышления: «переоценка» жизненных ценностей с фиксацией на положительных событиях, игнорированием мелких бытовых неурядиц и проблем.
Стойкий психогенный комплекс, связанный с ситуацией онкологического заболевания, в пределах эпизодов БАР реализуется следующим образом. В рамках депрессивных состояний в сознании пациентов стойко доминирует ситуация онкологической болезни, наблюдается персистирование тревожно-фобической симптоматики – стойкие опасения неблагоприятного исхода заболевания с соматизированными расстройствами (вегетативная лабильность с преимущественно ваготоническими проявлениями), танатофобия. Обострения тревоги провоцируются обстоятельствами онкологического заболевания – ожидание операции, результатов очередных обследований, сосредоточенность стремлений и действий на организации максимально эффективного лечения и пр.
В клинической картине гипоманиакальных состояний связь с ситуацией онкологического заболевания определяет направленность активности пациентов на борьбу с болезнью (организация профилактических мероприятий, оздоровительные процедуры, снижающие риск прогрессирования опухоли) и указанные выше явления анастрофического мышления (выявление злокачественного новообразования воспринимается одновременно как фактор, определивший «прозрение» и обращение к «истинным ценностям» и как некий рубеж фатально разграничивающий жизнь пациента на два периода – до и после возникновения раковой опухоли). На протяжении ремиссий БАР, несмотря на редукцию аффективных нарушений и восстановление свойственной пациенту активности (в отсутствие ограничений, накладываемых соматическим состоянием), полного выздоровления не отмечается. Во всех наблюдениях в периоде между аффективными эпизодами сохраняются явления латентной тревоги, обостряющейся перед очередными обследованиями и редуцирующейся при благоприятных результатах диагностических тестов.
На протяжении ремиссий БАР, несмотря на редукцию аффективных нарушений и восстановление свойственной пациенту активности (в отсутствие ограничений, накладываемых соматическим состоянием), полного выздоровления не отмечается. Во всех наблюдениях в периоде между аффективными эпизодами сохраняются явления латентной тревоги, обостряющейся перед очередными обследованиями и редуцирующейся при благоприятных результатах диагностических тестов.
В плане коморбидности с соматической патологией могут быть рассмотрены и признаки атипии течения аффективного заболевания. Несмотря на тот ограничивающий возможности окончательного суждения факт, что средняя длительность аффективного расстройства (она совпадает с длительностью онкологического заболевания) относительно невелика – 9,6 года, можно утверждать следующее. У пациенток в рассматриваемом временном континууме не наблюдается свойственных биполярному расстройству закономерностей динамики. Не выявляется учащения рецидивирования с течением времени, т.е. тенденции к континуальному или быстроцикличному течению (rapid cycling) [20]. Наряду с этим не отмечается также ни сокращения длительности ремиссий, ни признаков утяжеления психопатологической симптоматики в структуре последующих депрессивных и гипоманиакальных эпизодов.
Выявленные в представленных случаях аффективные расстройства соотносятся с накоплением характерологических аномалий (акцентуации по аффективному – гипертимическому типу) – 10 из 12 (83,3%) наблюдений. Явления гипертимии выявляются в структуре гистрионного (n=5), тревожного (n=3), гипопаранойяльного (n=1) и шизотипического (n=1) расстройств личности – РЛ. При последнем типе гипертимные черты отличают стеничных чудаков с монотонно приподнятым аффектом [30]. В 2 остальных случаях речь идет о РЛ шизоидного спектра (сенситивные шизоиды) [33].
В качестве иллюстрации биполярного расстройства, заимствующего ритм соматического заболевания, приводим клиническое наблюдение больной раком молочной железы с манифестацией аффективной патологии вслед за диагностикой злокачественного новообразования.
Клиническое наблюдение
Больная Б. 47 лет. Наследственность: мать – умерла в возрасте 71 года. По характеру энергичная, общительная. В период менопаузы (в возрасте 52–53 лет) отмечалась затяжная депрессия. В клинической картине преобладали подавленность, плаксивость с раздражительностью, снижение активности. Состояние редуцировалось самостоятельно через несколько лет. Отец – умер в возрасте 68 лет от острого нарушения мозгового кровообращения. По характеру требовательный, неуравновешенный, конфликтный, злоупотреблял алкоголем.
Анамнез пробанда. Единственный ребенок в семье, родилась в срок. С детства была открытой, общительной, любознательной, легко сходилась со сверстниками. Уже в юношеском возрасте благодаря такому качеству, как оптимистичность, способность вселять в окружающих уверенность в успехе и благополучии, приобрела множество друзей. В школьные и студенческие годы (экономист по образованию) отличалась усидчивостью и исполнительностью. Уже в этот период обнаруживалась повышенная тревожность: испытывала внутреннее напряжение перед экзаменами, ответственными мероприятиями, опасалась, что не справится с возложенными на нее обязанностями, стремилась все выполнить идеально и в срок.
Впервые стойкое снижение настроения возникло в послеродовом периоде (36 лет). На первый план в клинической картине депрессии наряду с подавленностью, чувством тоски и безнадежности выступала тревога. Нарушился сон, снизился аппетит (похудела за 3 мес на
8 кг). Свое состояние связывала с установленным новорожденным близнецам диагнозом «детский церебральный паралич». Часто плакала, испытывала чувство обиды на судьбу, «в картинах» представляла, что дети станут тяжелыми инвалидами, неспособными самостоятельно себя обслужить. Тревожилась, паниковала, постоянно обсуждала с мужем будущее детей, старалась убедить его в необходимости уже сейчас обеспечить их безбедное существование, искала даже «достойных» опекунов на случай своей и мужа непредвиденной смерти. Спустя 5–6 мес настроение выровнялось, однако тревога за здоровье и будущее детей сохранялась. Так, при малейших изменениях в их самочувствии усиливалось беспокойство, обращалась к лучшим специалистам, при поступлении детей в школу контролировала учебный процесс – знала всех учителей, при незначительных проблемах с успеваемостью нанимала частных педагогов. До 43 лет серьезной соматической патологии не обнаруживалось. Редко болела, простуды, как правило, переносила на ногах, собственное здоровье никогда не было предметом повышенного внимания.
Объемное образование в молочной железе обнаружила самостоятельно в возрасте 43 лет и незамедлительно обратилась к врачу. Восприняла диагноз злокачественной опухоли как «смертный приговор», сразу же возникла паника с безотчетным страхом; осознавала себя беспомощной, неспособной справиться с катастрофической ситуацией. Доминировала тревога, беспокойство за будущее детей, которых не успела «поставить на ноги». Часами плакала, ухудшился сон и аппетит. Любое напоминание о болезни вызывало «непереносимую душевную боль», в связи с чем старалась избегать медицинской информации, возложила на мужа решение проблем по поиску специалистов, оформлению документов для госпитализации.
После госпитализации в РОНЦ им. Н.Н.Блохина состояние растерянности редуцировалось, «включилась» в лечебный процесс. Узнав, что имеет реальный шанс выздороветь, без колебаний согласилась на рекомендованное лечение – химио-, лучевую, гормонотерапию. Перенесла радикальную мастэктомию с удалением матки и придатков. При этом о косметических последствиях операции не задумывалась. Сохранялась стойкая подавленность с чувством отчаяния, тоски, сдавления грудной клетки – «как будто на грудь плиту положили».
В течение первых сеансов химиотерапии по мере ухудшения соматического состояния вследствие побочных эффектов – изменение вкуса пищи, слабость, тошнота, диарея – утяжелялись и явления гипотимии. При этом отмечалась подчиненность депрессивной симптоматики суточному ритму – к вечеру состояние усугублялось, нарастала тревога, доминировали мысли о безысходности, неизбежности скорой смерти, нарастала апатия. Не могла уснуть в течение 1,5–2 ч, даже запах пищи вызывал отвращение; за период комбинированной терапии (7 мес) похудела на 7 кг.
14 мес. После окончания лечения и сообщения врачей об успешности проведенного курса терапии произошла резкая смена аффекта: буквально в течение одного дня гипотимия сменилась отчетливым подъемом настроения.
Получив от врачей заверения в том, что болезнь «отступила», почувствовала, будто «все вокруг выкрасили в яркие краски», появилась надежда на благополучный исход болезни. Испытывала прилив энергии, восстановилась активность. При этом значительно редуцировалась свойственная ранее тревожность, легко преодолевала рутинные бытовые и семейные проблемы. Изменила обстановку в доме: перекрасила стены квартиры в пастельные тона – розовый, голубой. Старалась, чтобы в доме каждый день были свежие цветы. Через месяц после завершения терапии возникло стойкое ощущение, что окончательно исцелилась, чувствовала себя полностью здоровой. Испытывала не свойственный в доболезненный период прилив сил, значительно расширила сферу деятельности: начала заниматься спортом – ежедневно делала утреннюю зарядку, после которой занималась бегом, преодолевая за одну пробежку не менее 5 км, 3 раза в неделю посещала фитнес-клуб, где давала себе значительную нагрузку. Чувствовала себя помолодевшей, вернувшей себе «былую юношескую форму», появился интерес к разнообразным косметическим процедурам, которым посвятила значительную часть свободного времени.
Состояние подъема длилось в течение 5–6 мес. Однако при относительной стабильности гипертимии эпизодически, перед каждым плановым обследованием
(с интервалом 3 мес), отмечались рецидивы тревоги – возникало беспокойство, обострялось ощущение возможной угрозы прогрессирования болезни, нарушался сон. По завершении обследования и известия о положительных результатах указанные явления тревоги полностью редуцировались.
Повторное депрессивное состояние развилось в возрасте 46 лет вне видимой связи с онкологическим заболеванием или какими-либо другими обстоятельствами. Явления гипертимии с ощущением полного соматического благополучия внезапно (в течение 1–2 дней) сменились гипотимией. Появилась апатия, плаксивость, эпизодически испытывала подавленность, чувство тоски по утрам, жаловалась на слабость, вялость, повышенную утомляемость. Спустя 3 мес после ухудшения психического состояния на очередном обследовании были выявлены признаки прогрессирования онкологического заболевания. После известия о метастазах в печени явления гипотимии обострились – сформировалось сохраняющееся в течение всего дня чувство тоски, безысходности, нарушился сон, снизился аппетит, возникла выраженная тревога. После завершения эффективного курса химиотерапии и улучшения соматического состояния проявления депрессии редуцировались (длительность эпизода составила 5 мес). Однако полностью здоровой себя не чувствовала, сохранялись нерезко выраженная, но стойкая подавленность, чувство тревоги, опасения за судьбу детей после ее смерти.
Психическое состояние. Выглядит моложе своего возраста, умеренно пользуется косметикой, одета модно, со вкусом. Во время беседы держится напряженно. Стремится обойти вопросы о подробностях лечения онкологического заболевания, объясняя свой отказ от детального изложения всех этапов терапии и реакций на болезнь опасением, что усилится тревога. Считает, что обязана оставаться собранной, не перекладывать свои проблемы на близких, которые, по ее мнению, и так переживают больше, чем она. Не скрывает того факта, что занимается приготовлениями к возможно близкой смерти: всех пристроила – дети гарантированно поступят в институт, мужу подыскала помощницу для воспитания детей. Отмечает, что после уменьшения в размерах метастаза печени на фоне терапии почувствовала надежду на выздоровление, старается вернуться к прежним обязанностям: ведению домашнего хозяйства, занятиям с детьми. Сон с трудностями засыпания, перед сном отмечается «наплыв» тревожных мыслей, аппетит не снижен.
Диагноз: Рак левой молочной железы (от 23.08.2004) Т2N2M0. Вторично отечно-инфильтративная форма. 06.11.2007. Стадия IV, метастазы в печень, над- и подключичные лимфоузлы слева. 15.04.2008. Состояние после полихимиотерапии. Шифр по МКБ-10 – С50.8.
Результаты клинико-диагностического обследования. Общий анализ крови: эритроциты 4,88×1012/л, гемоглобин 13,5 г/л, лейкоциты 5,76×109/л, тромбоциты 363×109/л.
Сцинтиграфия костей скелета: признаков очагового поражения скелета не выявлено, имеются признаки дегенеративно-дистрофических изменений в позвоночнике и суставах ног.
Разбор и обсуждение
Переходя к обсуждению изученного материала, следует подчеркнуть, что однозначная характеристика аффективной патологии, которую демонстрирует приведенное наблюдение, представляет сложности, являющиеся предметом дискуссии.
Важно отметить тот факт, что в этом наблюдении (как и во всех остальных) можно выделить две перекрывающиеся психопатологические оси.
1. Первая ось соответствует проявлениям нозогений, что подтверждается несколькими фактами:
1.1 Дебют аффективного заболевания, принимающий форму реакции деморализации, клиническая картина которой складывается из гипотимии, ассоциированной с анксиозными расстройствами.
1.2. Связь большей части аффективных эпизодов с экзацербацией онкологической патологии (ключевые факторы манифестации: семантика диагноза, субъективно тяжелые проявления онкологического заболевания, неблагоприятный прогноз, преобладание нерадикальных методов терапии – частые повторные курсы химио- и лучевой терапии и т.д.).
1.3. Соответствие денотата депрессивных и гипоманиакальных фаз с содержательной характеристикой реактивных образований: наличие «психогенного комплекса» (доминирование ситуации онкологической болезни, провокация тревожно-фобической симптоматики обстоятельствами онкологического заболевания – ожидание операции, неблагоприятных результатов обследований, сосредоточенность стремлений и действий на организации максимально эффективного лечения и пр.) [2].
1.4. Явления реактивной лабильности в анамнезе (в представленном наблюдении – депрессия, возникшая после родов в связи с болезнью новорожденных).
2. Вторая психопатологическая ось соответствует проявлениям аффективного заболевания:
2.1. Сопоставимость психопатологических проявлений депрессий с картиной циркулярной меланхолии: витализация аффекта (тоска с типичной предсердной локализацией), тревога, апатия, гиперестетический соматовегетативный симптомокомплекс с парциальными расстройствами сна (нарушение ритма, сокращение длительности), редукцией аппетита, патологическим циркадианным ритмом [4].
2.3. Наличие не только нозогенно и соматогенно провоцированных, но и аутохтонных фаз/эпизодов.
2.4. Биполярное течение аффективной патологии (характерное для биполярного расстройства у женщин преобладание II типа БАР – манифестация депрессивной фазой/эпизодом, гипоманиакальные состояния, а также сдвоенные фазы без ремиссий в
3 наблюдениях) [5].
2.5. Преморбид – аффективное (гипертимическое) РЛ с тревожным радикалом.
При решении нозологической парадигмы в рассматриваемом наблюдении (как и в остальной нашей казуистике) при учете клинических характеристик (см.
ниже), данных о структуре конституционального предрасположения и семейного отягощения целесообразно остановиться на диагностике БАР. Преморбид в представленном наблюдении (хроническая гипертимия с депрессивными эпизодами) относится к спектру аффективных РЛ, наследственность отягощена аффективными расстройствами по линии матери.
В клиническом плане квалификации аффективных симптомокомплексов в представленном наблюдении (как и в остальных 11 случаях) наиболее адекватна модель соматореактивной циклотимии, рассматриваемой в рамках особого варианта биполярного расстройства.
Определение «соматореактивная циклотимия» – производное от термина «эндореактивная дистимия», подчеркивающего участие психогенного воздействия в манифестации эндогенного аффективного заболевания [47].
В наших наблюдениях в качестве механизма, способствующего развитию биполярного расстройства, также выступают явления реактивной лабильности. При этом необходимо подчеркнуть и существенные отличия рассматриваемых расстройств от аффективных нарушений, определяемых в рамках эндореактивной дистимии.
Соматореактивная циклотимия манифестирует при воздействии более сложного патогенного комплекса, включающего не только психогенные/нозогенные, но и соматогенные воздействия, и подчиняется в своем развитии не аутохтонным механизмам, но ритму соматического (онкологического) заболевания. Если в наблюдениях H.Weitbrecht функции провоцирующих (психогенных) воздействий ограничены рамками запускающего фактора с последующим развитием, соответствующим ритму эндогенного заболевания, то влияние соматической патологии (нозогенное/соматогенное) при соматореактивной циклотимии реализуется не только в дебюте, но и в динамике, определяя траекторию БАР на всем его протяжении. При этом в отличие от описанных H.Weitbrecht состояний аффективная патология ограничивается не только развитием депрессивной симптоматики при обострении течения соматического заболевания, но и формированием гипоманиакальных фаз на фоне стойких ремиссий онкологической болезни.
Как видно из приведенной выше истории болезни, проявления онкологической патологии выступают в качестве триггеров аффективных фаз/эпизодов как на этапе начальных проявлений, так и при экзацербации рака молочной железы.
При этом клинические эффекты онкологического заболевания не только участвуют в манифестации фаз, но и провоцируют на разных этапах динамики соматического заболевания (обследование, установление диа-гноза, метастазирование – депрессии; благоприятный исход оперативного вмешательства, становление ремиссии – гипомании) развитие полярных по знаку аффекта психопатологических проявлений.
Заключение
Выделив соматореактивную циклотимию как особый вариант биполярного расстройства, мы тем самым констатируем факт зависимости динамики – смены аффективных фаз, выступающих в рамках аффективного заболевания, – от коморбидной соматической (онкологической) патологии. Однако при этом остается открытым вопрос о путях реализации психосоматических соотношений, в рамках которых аффективное заболевание выступает в роли акцептора ритма соматического заболевания.
Сразу же подчеркнем, что наиболее известная в рассматриваемом аспекте концепция соматически измененной почвы, предполагающая патопластическое воздействие соматической вредности (ревматизм, туберкулез, сепсис, заболевания печени, почек и пр.), сказывающееся видоизменением психопатологических характеристик аффективных фаз, но не течения заболевания в целом, применительно к нашей казуистике представляется недостаточно релевантной [3]. В отличие от аффективных расстройств, атипия которых обусловлена соматически измененной почвой, проявления аффективных фаз в случаях, квалифицируемых в рамках соматореактивной циклотимии, лишены клинических атрибутов, связанных с соматической патологией2. В наших случаях не наблюдалось ни выраженной астенической симптоматики с явлениями физического недомогания, ни отчетливых когнитивных нарушений, свойственных соматогенным расстройствам. Не обнаруживалось также прямой связи с тяжестью соматической патологии (как первичной – онкологической, так и связанных с ней осложнений) – дебют биполярного расстройства соотносится по времени с выявлением (диа-гностикой) злокачественного новообразования, когда у большинства пациентов не выявляется ни отдельных соматических симптомов, ни каких-либо изменений общего самочувствия, ни аномальных изменений объективных показателей (включая неврологические, электроэнцефалограмму, компьютерную томографию, ядерно-магнитный резонанс).
Представленные в настоящем сообщении фазные расстройства, определяющиеся симптоматикой циркулярного круга, дифференцируются и от клинических проявлений циклосомии [7]. Циклосомия – особый вариант циклотимии, характеризующийся доминированием соматизированных расстройств над собственно аффективной симптоматикой. Циклосомия также концептуализируется автором в рамках патопластической модели, отражающей прямые зависимости клинической картины (но не течения, сохраняющего аутохтонный характер) от соматической (эндокринной) патологии3.
Приведенные данные свидетельствуют о сложной структуре психосоматических соотношений, формирующихся в рамках соматореактивной циклотимии, не позволяющих рассматривать феномен акцепции (заимствования) ритма соматического заболевания в прямой связи с воздействием соматически измененной почвы.
Попытаемся представить возможные клинические механизмы коморбидных связей рассматриваемого варианта биполярного расстройства (соматореактивная циклотимия) и соматического заболевания. Учитывая приведенные выше данные (об отсутствии в нашей казуистике прямых зависимостей между аффективной и соматической патологией), можно в порядке рабочей гипотезы предположить существование коннектора (соединителя) – третьей составляющей, опосредующей взаимодействие между осью психопатологических симптомокомплексов и патологией внутренних органов. Предположения о возможности выделения промежуточного звена – «соматического диатеза», опосредующего перекрывание соматических и аффективных расстройств, выдвигались еще в начале ХХ в. в цитированной выше работе Pierre-Kahn (1909 г.). Проявления соматического диатеза в соответствии с представлениями автора опосредуют воздействие соматической вредности на психическую сферу, способствуя активизации (манифестация, экзацербация) аффективных расстройств. При этом Pierre-Kahn подчеркивает сопоставимость клинической картины формирующихся на базе соматического диатеза аффективных фаз с проявлениями циклотимии, реализующимися в рамках патологии эндогенного круга.
В качестве коннектора в наблюдениях, рассматриваемых в рамках соматореактивной циклотимии, выступает психопатологический ряд тревожных расстройств. Как это отчетливо представлено в приведенной выше клинической иллюстрации, тревога, первоначально реализующаяся в качестве дименсии/акцентуации РЛ (конституциональная тревожность, склонность к ситуационным тревожным реакциям), приобретает в процессе онкологического заболевания форму стойкого психопатологического образования (health anxiety). При этом клинические эффекты тревожных расстройств, будучи тесно взаимосвязаны с проявлениями как соматической4, так и аффективной (тревога относится к психопатологическим расстройствам, чаще всего перекрывающимся с БАР, – от 16 до 53%) патологии, несут двойную функциональную нагрузку [13].
С одной стороны, тревожные расстройства, их выраженность и динамика отражают в психической сфере показатели активности соматического заболевания (прогрессирование, метастазирование либо ремиссия, затухание онкологического процесса), с другой – преобразуют эту информацию в пространстве конституциональных аномалий аффективного спектра, выступая в качестве запускающего механизма депрессивных и гипоманиакальных фаз.
Подобный механизм «раскачивания» биполярного расстройства соответствует положениям концепции «киндлинга» (kindling – разжигание) [26, 38, 41]. Один из основных постулатов этой концепции – ведущая роль триггеров (стрессорные воздействия, в том числе резкие физиологические и патологические сдвиги в соматической сфере, в рамках соматореактивной циклотимии представлены нарушениями функций внутренних органов, опосредованными тревожными расстройствами), которые при наличии определенного предрасположения выступают в качестве фактора, инициирующего формирование аффективной патологии [5].
Сведения об авторах
Смулевич Анатолий Болеславович – д-р мед. наук, проф., акад. РАМН, руководитель отд. по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН, зав. каф. психиатрии и психосоматики ФППОВ Первого МГМУ им. И.М.Сеченова. E-mail: voronova_e@mail.ru
Иванов Станислав Викторович – д-р мед. наук, проф., руководитель отд-ния соматогенной психической патологии отд. по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН, проф. каф. психиатрии и психосоматики ФППОВ Первого МГМУ им. И.М.Сеченова
Самушия Марина Антиповна – доц. каф. психиатрии и психосоматики ФППОВ Первого МГМУ им. И.М.Сеченова
Ключевые слова: биполярное расстройство, рак органов женской репродуктивной системы, психосоматические корреляции, соматореактивная циклотимия.
To the problem of affective disorders accepting the rhythm of somatic illness
А.B.Smulevich1, S.V.Ivanov1,2, М.А.Samushia2,
1Mental Health Research Center RAMS, Moscow
2First Moscow State Medical University I.M.Sechenov
Summary. The article is devoted to the problem of affective disorders manifesting in association with and accepting the rhythm of somatic illness. On the basis of clinical data from 12 female patients with reproductive system cancer the specific type of bipolar disorder named somatoreactive cyclothymia is delineated. The course of affective illness (depressive and manic episodes) in patients presented is determined by the course of oncological illness (manifestation, exacerbation, remission). Authors hypothesize that anxiety phenomena are connectors between somatic illness and affective episodes.
Key words: somatoreactive cyclothymia, bipolar disorder, female reproductive system cancer, psychosomatic correlations.
Введение
История изучения аффективных расстройств, сопряженных с соматической патологией, насчитывает не одно десятилетие. Сведения о том, что соматические заболевания могут провоцировать манифестацию и экзацербацию, а также влиять на клиническую картину аффективных нарушений, встречаются уже в публикациях конца XIX – начала XX вв. В работе Мarcus (1890 г.) представлены случаи провоцированной тяжелым соматическим заболеванием неврастенической дистимии, дебютирующей острым анксиозным приступом и протекающей с преобладанием соматизированных и вегетативных расстройств.
Boissier (1894 г.) сообщает о развитии меланхолической депрессии на этапе, непосредственно предшествующем формированию развернутой клинической картины хронических интоксикаций, базедовой болезни, очаговых заболеваний, диатезов и др. P.Berthier описывает чередование мании, меланхолической депрессии и приступов подагры под именем neurose diathesique (1857 г.). A.Hoche в своей работе «О более легких формах периодического помешательства» («Ueber die leichteren Formen des periodishen Irreseins») (1897 г.), поднимая вопрос о природе периодических аффективных фаз, объединяет аутохтонно и соматогенно1 провоцированные циркулярные расстройства в рамках общей группы, обозначаемой как периодическое душевное расстройство.
В работе Д.Д.Плетнева «К вопросу о “соматической” циклотимии» (1923 г.) на примере двух клинических наблюдений описываются соматизированные биполярные фазы у пациенток с нейроэндокринными нарушениями при заболеваниях органов женской репродуктивной системы (в одном случае – хирургическое удаление кисты яичника, в другом – аменорея с последующей успешной терапией женскими половыми гормонами).
В последующих более поздних исследованиях получены дополнительные доказательства соучастия соматической патологии в манифестации/экзацербации и клинической картине аффективных/биполярных расстройств [37]. Г.Н.Миронычев, А.Ф.Логинов и А.В.Калинин (1996 г.), анализируя случаи одновременной манифестации биполярного аффективного расстройства (БАР) и язвы двенадцатиперстной кишки, указывают на прямую зависимость выраженности аффективных нарушений от динамики соматической патологии. По данным B.Baune (2006 г.), ишемическая болезнь сердца (ИБС) и цереброваскулярная патология сопряжены с повышением частоты как униполярной депрессии и дистимии, так и БАР. При этом автор указывает на увеличение частоты униполярных депрессий и БАР I типа у пациентов, страдающих цереброваскулярной патологией.
В контексте анализа психосоматических соотношений связь аффективной и соматической патологии рассматривается в психопатологическом пространстве ритмологической модели депрессий [11]. Исследуя закономерности формирования и течения депрессивных состояний у пациентов с атопическим дерматитом – АД (n=92), гипертонической болезнью – ГБ (n=115) и ИБС (n=56), авторы приходят к выводу, что рецидивирование депрессивных фаз обеспечивается стереотипом течения соматического заболевания: соматическая патология, таким образом, выступает в качестве самостоятельного фактора, задающего ритм аффективных расстройств. Сходные данные о подчиненности динамики депрессивных расстройств закономерностям течения сердечно-сосудистой патологии получены в исследовании Е.А.Степановой (2011 г.). Обследование 106 пациентов с ИБС и коморбидными депрессивными состояниями показало, что в большинстве случаев (86,8%) аффективные расстройства развиваются под влиянием соматогенных и нозогенных преципитирующих факторов. Манифестация депрессивных фаз в этих случаях определяется заимствованным ритмом, осциллятором которого является сердечно-сосудистое заболевание. Эндогенные депрессии с аутохтонным циркадианным ритмом наблюдались в материале автора в 13,2% наблюдений. Манифестация и обратное развитие аффективных нарушений в этих случаях совпадают с обострением и периодом стабилизации соматического заболевания. Изменения психического состояния в течение суток также положительно коррелируют с динамикой соматического статуса. В случаях ИБС нарастание во второй половине дня проявлений гипотимии, а также инсомнии индуцируется вечерними и ночными приступами стенокардии.
Настоящая публикация содержит результаты исследования биполярных расстройств при раке органов женской репродуктивной системы.
Исследование выполнено при совместном участии сотрудников отделения соматогенной психической патологии (руководитель – доктор медицинских наук, профессор С.В.Иванов) отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель – академик РАМН, профессор А.Б.Смулевич) ФГБУ НЦПЗ РАМН и сотрудников отделения химиотерапии (заведующая отделением – доктор медицинских наук, профессор В.А.Горбунова), гинекологического отделения (заведующий отделением – доктор медицинских наук, профессор В.В.Кузнецов), ГУ Российского онкологического научного центра им. Н.Н.Блохина РАМН.
В исследование включались пациенты, повторно обратившиеся в РОНЦ РАМН в связи с неблагоприятной динамикой онкологического заболевания (рецидив первичной опухоли, метастазирование).
Исключались пациенты, состояние которых не позволяло выполнить психопатологическое обследование в необходимом объеме: умственная отсталость (F71-F79), грубое органическое поражение центральной нервной системы (F00-F09), прогредиентная шизофрения с выраженными изменениями личности (F20-F29), злоупотребление психоактивными веществами (F10-F19).
Исследование проводилось психопатологическим методом.
Выборку исследования составили 12 пациенток в возрасте от 43 до 64 лет (в среднем 52,27±6,2 года), находящихся на амбулаторном или стационарном лечении в отделении хирургии и химиотерапии Российского онкологического научного центра им. Н.Н.Блохина РАМН с диагнозами «рак органов женской репродуктивной системы» с сопутствующими БАР. Длительность катамнеза злокачественного новообразования (от даты выявления онкологической патологии) на момент обследований составила 9,6±5,2 года. Все пациентки изученной выборки с онкологическими заболеваниями молочной железы, гинекологических органов на момент обследования получали лечение по поводу рецидива или прогрессирования онкологического заболевания, т.е. проходили очередной курс химио-/лучевой терапии или находились в пред- или послеоперационном периоде хирургического лечения рецидивов злокачественных новообразований.
Большинство (63,6%) пациенток имеют высшее образование; 72,7% сохраняют стабильный брачный статус (см. таблицу).
В соответствии с критериями Международной классификации болезней 10-го пересмотра (МКБ-10) аффективные нарушения у изученных больных квалифицируются в рамках БАР (F31.8) (соответствует биполярному расстройству II типа по DSM-IV). В пользу этого диагноза свидетельствуют и данные о семейном отягощении аффективной патологией, составляющей среди родственников 1-й степени родства изученных 12 пробандов 33,3%.
Во всех 12 случаях психопатологические расстройства манифестировали после диагностики онкологического заболевания в рамках депрессивного эпизода. Длительность первого депрессивного эпизода варьировала от 3 до 14 мес (в среднем 8,64±2,39 мес). Во всех случаях вслед за манифестным депрессивным эпизодом следовала гипомания, в 3 наблюдениях – без ремиссии (сдвоенная фаза), в 9 случаях – после ремиссии средней длительностью 3,25±2,06 мес. Средняя длительность гипоманиакальной фазы составила 5,27±3,6 мес. За период обследования во всех изученных случаях течение БАР реализовалось как минимум одной ремиссией.

обострением (рецидивы, прогрессирование опухолевого процесса) или формированием стойких ремиссий онкологического заболевания аффективные эпизоды – как депрессивные, так и гипоманиакальные. Всего в изученной выборке за период катамнестического наблюдения зафиксировано 36 повторных аффективных эпизодов, по 1–3 эпизода у каждого пациента. Среди последних преобладали депрессивные – 21 эпизод, из них провоцированные обострением соматической патологии – 15 против 6 аутохтонных. Из 16 повторных гипоманиакальных эпизодов 9 развивались аутохтонно,
7 были связаны с формированием стойкой ремиссии онкологического заболевания и значительным улучшением соматического состояния пациенток. Инверсия аффекта с развитием гипомании сопряжена с существенными позитивными изменениями обстоятельств, связанных с онкологической патологией, – объявление врачами факта достижения стойкой ремиссии онкологического заболевания, информация о благоприятном прогнозе (высокие шансы на выживание), нивелирование признаков болезни (редукция соматических симптомов, в первую очередь болей, явлений астении) с улучшением общего самочувствия.
Клиническая картина эпизодов биполярного расстройства представлена комбинацией типичных психопатологических проявлений аффективной патологии эндогенного круга и отчетливого психогенного (нозогенного) комплекса.
В ряду признаков циркулярной меланхолии в структуре депрессивного эпизода на первый план выступают витальная тоска, тревога с апатией и ангедонией, отчетливый суточный ритм (усиление тоски в утренние часы), нарушение витальных функций (нарушение сна, снижение аппетита). В рамках гипоманиакального эпизода выявляется относительно равномерное, стабильное ускорение ассоциативных и психомоторных процессов с общим повышением витального тонуса, гиперактивностью, не ограничивающейся деятельностью, необходимой в ситуации онкологического заболевания, но реализующейся в пределах конвенциональных норм. Наблюдается витализация аффекта с ощущением прилива «молодых сил», «сверхздоровья», энергии, сокращение потребности в сне (до 5–6 ч в сутки). Во всех представленных наблюдениях в периоде гипомании в когнитивной сфере преобладают явления «анастрофического» мышления: «переоценка» жизненных ценностей с фиксацией на положительных событиях, игнорированием мелких бытовых неурядиц и проблем.
Стойкий психогенный комплекс, связанный с ситуацией онкологического заболевания, в пределах эпизодов БАР реализуется следующим образом. В рамках депрессивных состояний в сознании пациентов стойко доминирует ситуация онкологической болезни, наблюдается персистирование тревожно-фобической симптоматики – стойкие опасения неблагоприятного исхода заболевания с соматизированными расстройствами (вегетативная лабильность с преимущественно ваготоническими проявлениями), танатофобия. Обострения тревоги провоцируются обстоятельствами онкологического заболевания – ожидание операции, результатов очередных обследований, сосредоточенность стремлений и действий на организации максимально эффективного лечения и пр.
В клинической картине гипоманиакальных состояний связь с ситуацией онкологического заболевания определяет направленность активности пациентов на борьбу с болезнью (организация профилактических мероприятий, оздоровительные процедуры, снижающие риск прогрессирования опухоли) и указанные выше явления анастрофического мышления (выявление злокачественного новообразования воспринимается одновременно как фактор, определивший «прозрение» и обращение к «истинным ценностям» и как некий рубеж фатально разграничивающий жизнь пациента на два периода – до и после возникновения раковой опухоли).
 На протяжении ремиссий БАР, несмотря на редукцию аффективных нарушений и восстановление свойственной пациенту активности (в отсутствие ограничений, накладываемых соматическим состоянием), полного выздоровления не отмечается. Во всех наблюдениях в периоде между аффективными эпизодами сохраняются явления латентной тревоги, обостряющейся перед очередными обследованиями и редуцирующейся при благоприятных результатах диагностических тестов.
На протяжении ремиссий БАР, несмотря на редукцию аффективных нарушений и восстановление свойственной пациенту активности (в отсутствие ограничений, накладываемых соматическим состоянием), полного выздоровления не отмечается. Во всех наблюдениях в периоде между аффективными эпизодами сохраняются явления латентной тревоги, обостряющейся перед очередными обследованиями и редуцирующейся при благоприятных результатах диагностических тестов.
В плане коморбидности с соматической патологией могут быть рассмотрены и признаки атипии течения аффективного заболевания. Несмотря на тот ограничивающий возможности окончательного суждения факт, что средняя длительность аффективного расстройства (она совпадает с длительностью онкологического заболевания) относительно невелика – 9,6 года, можно утверждать следующее. У пациенток в рассматриваемом временном континууме не наблюдается свойственных биполярному расстройству закономерностей динамики. Не выявляется учащения рецидивирования с течением времени, т.е. тенденции к континуальному или быстроцикличному течению (rapid cycling) [20]. Наряду с этим не отмечается также ни сокращения длительности ремиссий, ни признаков утяжеления психопатологической симптоматики в структуре последующих депрессивных и гипоманиакальных эпизодов.
Выявленные в представленных случаях аффективные расстройства соотносятся с накоплением характерологических аномалий (акцентуации по аффективному – гипертимическому типу) – 10 из 12 (83,3%) наблюдений. Явления гипертимии выявляются в структуре гистрионного (n=5), тревожного (n=3), гипопаранойяльного (n=1) и шизотипического (n=1) расстройств личности – РЛ. При последнем типе гипертимные черты отличают стеничных чудаков с монотонно приподнятым аффектом [30]. В 2 остальных случаях речь идет о РЛ шизоидного спектра (сенситивные шизоиды) [33].
В качестве иллюстрации биполярного расстройства, заимствующего ритм соматического заболевания, приводим клиническое наблюдение больной раком молочной железы с манифестацией аффективной патологии вслед за диагностикой злокачественного новообразования.
Клиническое наблюдение
Больная Б. 47 лет. Наследственность: мать – умерла в возрасте 71 года. По характеру энергичная, общительная. В период менопаузы (в возрасте 52–53 лет) отмечалась затяжная депрессия. В клинической картине преобладали подавленность, плаксивость с раздражительностью, снижение активности. Состояние редуцировалось самостоятельно через несколько лет. Отец – умер в возрасте 68 лет от острого нарушения мозгового кровообращения. По характеру требовательный, неуравновешенный, конфликтный, злоупотреблял алкоголем.
Анамнез пробанда. Единственный ребенок в семье, родилась в срок. С детства была открытой, общительной, любознательной, легко сходилась со сверстниками. Уже в юношеском возрасте благодаря такому качеству, как оптимистичность, способность вселять в окружающих уверенность в успехе и благополучии, приобрела множество друзей. В школьные и студенческие годы (экономист по образованию) отличалась усидчивостью и исполнительностью. Уже в этот период обнаруживалась повышенная тревожность: испытывала внутреннее напряжение перед экзаменами, ответственными мероприятиями, опасалась, что не справится с возложенными на нее обязанностями, стремилась все выполнить идеально и в срок.
Впервые стойкое снижение настроения возникло в послеродовом периоде (36 лет). На первый план в клинической картине депрессии наряду с подавленностью, чувством тоски и безнадежности выступала тревога. Нарушился сон, снизился аппетит (похудела за 3 мес на
8 кг). Свое состояние связывала с установленным новорожденным близнецам диагнозом «детский церебральный паралич». Часто плакала, испытывала чувство обиды на судьбу, «в картинах» представляла, что дети станут тяжелыми инвалидами, неспособными самостоятельно себя обслужить. Тревожилась, паниковала, постоянно обсуждала с мужем будущее детей, старалась убедить его в необходимости уже сейчас обеспечить их безбедное существование, искала даже «достойных» опекунов на случай своей и мужа непредвиденной смерти. Спустя 5–6 мес настроение выровнялось, однако тревога за здоровье и будущее детей сохранялась. Так, при малейших изменениях в их самочувствии усиливалось беспокойство, обращалась к лучшим специалистам, при поступлении детей в школу контролировала учебный процесс – знала всех учителей, при незначительных проблемах с успеваемостью нанимала частных педагогов. До 43 лет серьезной соматической патологии не обнаруживалось. Редко болела, простуды, как правило, переносила на ногах, собственное здоровье никогда не было предметом повышенного внимания.
Объемное образование в молочной железе обнаружила самостоятельно в возрасте 43 лет и незамедлительно обратилась к врачу. Восприняла диагноз злокачественной опухоли как «смертный приговор», сразу же возникла паника с безотчетным страхом; осознавала себя беспомощной, неспособной справиться с катастрофической ситуацией. Доминировала тревога, беспокойство за будущее детей, которых не успела «поставить на ноги». Часами плакала, ухудшился сон и аппетит. Любое напоминание о болезни вызывало «непереносимую душевную боль», в связи с чем старалась избегать медицинской информации, возложила на мужа решение проблем по поиску специалистов, оформлению документов для госпитализации.
После госпитализации в РОНЦ им. Н.Н.Блохина состояние растерянности редуцировалось, «включилась» в лечебный процесс. Узнав, что имеет реальный шанс выздороветь, без колебаний согласилась на рекомендованное лечение – химио-, лучевую, гормонотерапию. Перенесла радикальную мастэктомию с удалением матки и придатков. При этом о косметических последствиях операции не задумывалась. Сохранялась стойкая подавленность с чувством отчаяния, тоски, сдавления грудной клетки – «как будто на грудь плиту положили».
В течение первых сеансов химиотерапии по мере ухудшения соматического состояния вследствие побочных эффектов – изменение вкуса пищи, слабость, тошнота, диарея – утяжелялись и явления гипотимии. При этом отмечалась подчиненность депрессивной симптоматики суточному ритму – к вечеру состояние усугублялось, нарастала тревога, доминировали мысли о безысходности, неизбежности скорой смерти, нарастала апатия. Не могла уснуть в течение 1,5–2 ч, даже запах пищи вызывал отвращение; за период комбинированной терапии (7 мес) похудела на 7 кг.
14 мес. После окончания лечения и сообщения врачей об успешности проведенного курса терапии произошла резкая смена аффекта: буквально в течение одного дня гипотимия сменилась отчетливым подъемом настроения.
Получив от врачей заверения в том, что болезнь «отступила», почувствовала, будто «все вокруг выкрасили в яркие краски», появилась надежда на благополучный исход болезни. Испытывала прилив энергии, восстановилась активность. При этом значительно редуцировалась свойственная ранее тревожность, легко преодолевала рутинные бытовые и семейные проблемы. Изменила обстановку в доме: перекрасила стены квартиры в пастельные тона – розовый, голубой. Старалась, чтобы в доме каждый день были свежие цветы. Через месяц после завершения терапии возникло стойкое ощущение, что окончательно исцелилась, чувствовала себя полностью здоровой. Испытывала не свойственный в доболезненный период прилив сил, значительно расширила сферу деятельности: начала заниматься спортом – ежедневно делала утреннюю зарядку, после которой занималась бегом, преодолевая за одну пробежку не менее 5 км, 3 раза в неделю посещала фитнес-клуб, где давала себе значительную нагрузку. Чувствовала себя помолодевшей, вернувшей себе «былую юношескую форму», появился интерес к разнообразным косметическим процедурам, которым посвятила значительную часть свободного времени.
Состояние подъема длилось в течение 5–6 мес. Однако при относительной стабильности гипертимии эпизодически, перед каждым плановым обследованием
(с интервалом 3 мес), отмечались рецидивы тревоги – возникало беспокойство, обострялось ощущение возможной угрозы прогрессирования болезни, нарушался сон. По завершении обследования и известия о положительных результатах указанные явления тревоги полностью редуцировались.
Повторное депрессивное состояние развилось в возрасте 46 лет вне видимой связи с онкологическим заболеванием или какими-либо другими обстоятельствами. Явления гипертимии с ощущением полного соматического благополучия внезапно (в течение 1–2 дней) сменились гипотимией. Появилась апатия, плаксивость, эпизодически испытывала подавленность, чувство тоски по утрам, жаловалась на слабость, вялость, повышенную утомляемость. Спустя 3 мес после ухудшения психического состояния на очередном обследовании были выявлены признаки прогрессирования онкологического заболевания. После известия о метастазах в печени явления гипотимии обострились – сформировалось сохраняющееся в течение всего дня чувство тоски, безысходности, нарушился сон, снизился аппетит, возникла выраженная тревога. После завершения эффективного курса химиотерапии и улучшения соматического состояния проявления депрессии редуцировались (длительность эпизода составила 5 мес). Однако полностью здоровой себя не чувствовала, сохранялись нерезко выраженная, но стойкая подавленность, чувство тревоги, опасения за судьбу детей после ее смерти.
Психическое состояние. Выглядит моложе своего возраста, умеренно пользуется косметикой, одета модно, со вкусом. Во время беседы держится напряженно. Стремится обойти вопросы о подробностях лечения онкологического заболевания, объясняя свой отказ от детального изложения всех этапов терапии и реакций на болезнь опасением, что усилится тревога. Считает, что обязана оставаться собранной, не перекладывать свои проблемы на близких, которые, по ее мнению, и так переживают больше, чем она. Не скрывает того факта, что занимается приготовлениями к возможно близкой смерти: всех пристроила – дети гарантированно поступят в институт, мужу подыскала помощницу для воспитания детей. Отмечает, что после уменьшения в размерах метастаза печени на фоне терапии почувствовала надежду на выздоровление, старается вернуться к прежним обязанностям: ведению домашнего хозяйства, занятиям с детьми. Сон с трудностями засыпания, перед сном отмечается «наплыв» тревожных мыслей, аппетит не снижен.
Диагноз: Рак левой молочной железы (от 23.08.2004) Т2N2M0. Вторично отечно-инфильтративная форма. 06.11.2007. Стадия IV, метастазы в печень, над- и подключичные лимфоузлы слева. 15.04.2008. Состояние после полихимиотерапии. Шифр по МКБ-10 – С50.8.
Результаты клинико-диагностического обследования. Общий анализ крови: эритроциты 4,88×1012/л, гемоглобин 13,5 г/л, лейкоциты 5,76×109/л, тромбоциты 363×109/л.
Сцинтиграфия костей скелета: признаков очагового поражения скелета не выявлено, имеются признаки дегенеративно-дистрофических изменений в позвоночнике и суставах ног.
Разбор и обсуждение
Переходя к обсуждению изученного материала, следует подчеркнуть, что однозначная характеристика аффективной патологии, которую демонстрирует приведенное наблюдение, представляет сложности, являющиеся предметом дискуссии.
Важно отметить тот факт, что в этом наблюдении (как и во всех остальных) можно выделить две перекрывающиеся психопатологические оси.
1. Первая ось соответствует проявлениям нозогений, что подтверждается несколькими фактами:
1.1 Дебют аффективного заболевания, принимающий форму реакции деморализации, клиническая картина которой складывается из гипотимии, ассоциированной с анксиозными расстройствами.
1.2. Связь большей части аффективных эпизодов с экзацербацией онкологической патологии (ключевые факторы манифестации: семантика диагноза, субъективно тяжелые проявления онкологического заболевания, неблагоприятный прогноз, преобладание нерадикальных методов терапии – частые повторные курсы химио- и лучевой терапии и т.д.).
1.3. Соответствие денотата депрессивных и гипоманиакальных фаз с содержательной характеристикой реактивных образований: наличие «психогенного комплекса» (доминирование ситуации онкологической болезни, провокация тревожно-фобической симптоматики обстоятельствами онкологического заболевания – ожидание операции, неблагоприятных результатов обследований, сосредоточенность стремлений и действий на организации максимально эффективного лечения и пр.) [2].
1.4. Явления реактивной лабильности в анамнезе (в представленном наблюдении – депрессия, возникшая после родов в связи с болезнью новорожденных).
2. Вторая психопатологическая ось соответствует проявлениям аффективного заболевания:
2.1. Сопоставимость психопатологических проявлений депрессий с картиной циркулярной меланхолии: витализация аффекта (тоска с типичной предсердной локализацией), тревога, апатия, гиперестетический соматовегетативный симптомокомплекс с парциальными расстройствами сна (нарушение ритма, сокращение длительности), редукцией аппетита, патологическим циркадианным ритмом [4].
2.3. Наличие не только нозогенно и соматогенно провоцированных, но и аутохтонных фаз/эпизодов.
2.4. Биполярное течение аффективной патологии (характерное для биполярного расстройства у женщин преобладание II типа БАР – манифестация депрессивной фазой/эпизодом, гипоманиакальные состояния, а также сдвоенные фазы без ремиссий в
3 наблюдениях) [5].
2.5. Преморбид – аффективное (гипертимическое) РЛ с тревожным радикалом.
При решении нозологической парадигмы в рассматриваемом наблюдении (как и в остальной нашей казуистике) при учете клинических характеристик (см.
ниже), данных о структуре конституционального предрасположения и семейного отягощения целесообразно остановиться на диагностике БАР. Преморбид в представленном наблюдении (хроническая гипертимия с депрессивными эпизодами) относится к спектру аффективных РЛ, наследственность отягощена аффективными расстройствами по линии матери.
В клиническом плане квалификации аффективных симптомокомплексов в представленном наблюдении (как и в остальных 11 случаях) наиболее адекватна модель соматореактивной циклотимии, рассматриваемой в рамках особого варианта биполярного расстройства.
Определение «соматореактивная циклотимия» – производное от термина «эндореактивная дистимия», подчеркивающего участие психогенного воздействия в манифестации эндогенного аффективного заболевания [47].
В наших наблюдениях в качестве механизма, способствующего развитию биполярного расстройства, также выступают явления реактивной лабильности. При этом необходимо подчеркнуть и существенные отличия рассматриваемых расстройств от аффективных нарушений, определяемых в рамках эндореактивной дистимии.
Соматореактивная циклотимия манифестирует при воздействии более сложного патогенного комплекса, включающего не только психогенные/нозогенные, но и соматогенные воздействия, и подчиняется в своем развитии не аутохтонным механизмам, но ритму соматического (онкологического) заболевания. Если в наблюдениях H.Weitbrecht функции провоцирующих (психогенных) воздействий ограничены рамками запускающего фактора с последующим развитием, соответствующим ритму эндогенного заболевания, то влияние соматической патологии (нозогенное/соматогенное) при соматореактивной циклотимии реализуется не только в дебюте, но и в динамике, определяя траекторию БАР на всем его протяжении. При этом в отличие от описанных H.Weitbrecht состояний аффективная патология ограничивается не только развитием депрессивной симптоматики при обострении течения соматического заболевания, но и формированием гипоманиакальных фаз на фоне стойких ремиссий онкологической болезни.
Как видно из приведенной выше истории болезни, проявления онкологической патологии выступают в качестве триггеров аффективных фаз/эпизодов как на этапе начальных проявлений, так и при экзацербации рака молочной железы.
При этом клинические эффекты онкологического заболевания не только участвуют в манифестации фаз, но и провоцируют на разных этапах динамики соматического заболевания (обследование, установление диа-гноза, метастазирование – депрессии; благоприятный исход оперативного вмешательства, становление ремиссии – гипомании) развитие полярных по знаку аффекта психопатологических проявлений.
Заключение
Выделив соматореактивную циклотимию как особый вариант биполярного расстройства, мы тем самым констатируем факт зависимости динамики – смены аффективных фаз, выступающих в рамках аффективного заболевания, – от коморбидной соматической (онкологической) патологии. Однако при этом остается открытым вопрос о путях реализации психосоматических соотношений, в рамках которых аффективное заболевание выступает в роли акцептора ритма соматического заболевания.
Сразу же подчеркнем, что наиболее известная в рассматриваемом аспекте концепция соматически измененной почвы, предполагающая патопластическое воздействие соматической вредности (ревматизм, туберкулез, сепсис, заболевания печени, почек и пр.), сказывающееся видоизменением психопатологических характеристик аффективных фаз, но не течения заболевания в целом, применительно к нашей казуистике представляется недостаточно релевантной [3]. В отличие от аффективных расстройств, атипия которых обусловлена соматически измененной почвой, проявления аффективных фаз в случаях, квалифицируемых в рамках соматореактивной циклотимии, лишены клинических атрибутов, связанных с соматической патологией2. В наших случаях не наблюдалось ни выраженной астенической симптоматики с явлениями физического недомогания, ни отчетливых когнитивных нарушений, свойственных соматогенным расстройствам. Не обнаруживалось также прямой связи с тяжестью соматической патологии (как первичной – онкологической, так и связанных с ней осложнений) – дебют биполярного расстройства соотносится по времени с выявлением (диа-гностикой) злокачественного новообразования, когда у большинства пациентов не выявляется ни отдельных соматических симптомов, ни каких-либо изменений общего самочувствия, ни аномальных изменений объективных показателей (включая неврологические, электроэнцефалограмму, компьютерную томографию, ядерно-магнитный резонанс).
Представленные в настоящем сообщении фазные расстройства, определяющиеся симптоматикой циркулярного круга, дифференцируются и от клинических проявлений циклосомии [7]. Циклосомия – особый вариант циклотимии, характеризующийся доминированием соматизированных расстройств над собственно аффективной симптоматикой. Циклосомия также концептуализируется автором в рамках патопластической модели, отражающей прямые зависимости клинической картины (но не течения, сохраняющего аутохтонный характер) от соматической (эндокринной) патологии3.
Приведенные данные свидетельствуют о сложной структуре психосоматических соотношений, формирующихся в рамках соматореактивной циклотимии, не позволяющих рассматривать феномен акцепции (заимствования) ритма соматического заболевания в прямой связи с воздействием соматически измененной почвы.
Попытаемся представить возможные клинические механизмы коморбидных связей рассматриваемого варианта биполярного расстройства (соматореактивная циклотимия) и соматического заболевания. Учитывая приведенные выше данные (об отсутствии в нашей казуистике прямых зависимостей между аффективной и соматической патологией), можно в порядке рабочей гипотезы предположить существование коннектора (соединителя) – третьей составляющей, опосредующей взаимодействие между осью психопатологических симптомокомплексов и патологией внутренних органов. Предположения о возможности выделения промежуточного звена – «соматического диатеза», опосредующего перекрывание соматических и аффективных расстройств, выдвигались еще в начале ХХ в. в цитированной выше работе Pierre-Kahn (1909 г.). Проявления соматического диатеза в соответствии с представлениями автора опосредуют воздействие соматической вредности на психическую сферу, способствуя активизации (манифестация, экзацербация) аффективных расстройств. При этом Pierre-Kahn подчеркивает сопоставимость клинической картины формирующихся на базе соматического диатеза аффективных фаз с проявлениями циклотимии, реализующимися в рамках патологии эндогенного круга.
В качестве коннектора в наблюдениях, рассматриваемых в рамках соматореактивной циклотимии, выступает психопатологический ряд тревожных расстройств. Как это отчетливо представлено в приведенной выше клинической иллюстрации, тревога, первоначально реализующаяся в качестве дименсии/акцентуации РЛ (конституциональная тревожность, склонность к ситуационным тревожным реакциям), приобретает в процессе онкологического заболевания форму стойкого психопатологического образования (health anxiety). При этом клинические эффекты тревожных расстройств, будучи тесно взаимосвязаны с проявлениями как соматической4, так и аффективной (тревога относится к психопатологическим расстройствам, чаще всего перекрывающимся с БАР, – от 16 до 53%) патологии, несут двойную функциональную нагрузку [13].
С одной стороны, тревожные расстройства, их выраженность и динамика отражают в психической сфере показатели активности соматического заболевания (прогрессирование, метастазирование либо ремиссия, затухание онкологического процесса), с другой – преобразуют эту информацию в пространстве конституциональных аномалий аффективного спектра, выступая в качестве запускающего механизма депрессивных и гипоманиакальных фаз.
Подобный механизм «раскачивания» биполярного расстройства соответствует положениям концепции «киндлинга» (kindling – разжигание) [26, 38, 41]. Один из основных постулатов этой концепции – ведущая роль триггеров (стрессорные воздействия, в том числе резкие физиологические и патологические сдвиги в соматической сфере, в рамках соматореактивной циклотимии представлены нарушениями функций внутренних органов, опосредованными тревожными расстройствами), которые при наличии определенного предрасположения выступают в качестве фактора, инициирующего формирование аффективной патологии [5].
Сведения об авторах
Смулевич Анатолий Болеславович – д-р мед. наук, проф., акад. РАМН, руководитель отд. по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН, зав. каф. психиатрии и психосоматики ФППОВ Первого МГМУ им. И.М.Сеченова. E-mail: voronova_e@mail.ru
Иванов Станислав Викторович – д-р мед. наук, проф., руководитель отд-ния соматогенной психической патологии отд. по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН, проф. каф. психиатрии и психосоматики ФППОВ Первого МГМУ им. И.М.Сеченова
Самушия Марина Антиповна – доц. каф. психиатрии и психосоматики ФППОВ Первого МГМУ им. И.М.Сеченова
Список исп. литературыСкрыть список1. Ганнушкин П.Б. Клиника психопатий, их статика, динамика, систематика. М., 1933.
2. Гиляровский В.А. Психиатрия. М.: Медгиз, 1954; с. 519.
3. Жислин С.Г. Роль возрастного и соматогенного фактора в возникновении и течении некоторых форм психозов. М., 1956.
4. Зеленина Е.В. Соматовегетативный симптомокомплекс в структуре депрессий (типология, клиника, терапия). Автореф. дис. … канд. мед. наук. М., 1997.
5. Краснов В.Н. Расстройства аффективного спектра. М., 2011; с. 49.
6. Миронычев Г.Н., Логинов А.Ф., Калинин А.В. Психосоматические аспекты язвенной болезни. Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. 1996; 3: 35–40.
7. Плетнев Д.Д. К вопросу о соматической циклотимии. Рус. клиника. 1927; 7 (36): 496–500.
8. Поляченко А.Б. О клинических особенностях соматогенных аффективных психозов. Врачеб. дело. 1981; 7: 83–5.
9. Самушия М.А., Зубова И.В. Нозогении (психогенные реакции) при раке молочной железы. Психические расстройства в общей медицине. 2009; 1: 24–9.
10. Скрябин Д.С. Нозогенные реакции при раке поджелудочной железы. Психические расстройства в общей медицине. 2009; 4: 9–16.
11. Смулевич А.Б., Медведев В.Э., Фролова В.И. Ритмы депрессии при соматических (дермато- и кардиологических) заболеваниях. Психические расстройства в общей медицине. 2008; 1: 22–5.
12. Cтепанова Е.А. Депрессии при ишемической болезни сердца. Автореф. дис. … канд. мед. наук. М., 2011.
13. Bauer MS, Altshuler L, Evans DR et al. VA Cooperative Study No. 430 Team. Prevalence and distinct correlates of anxiety, substance, and combined comorbidity in a multi-site public sector sample with bipolar disorder. J Affect Dis 2005; 85: 301–15.
14. Baune B, Adrian I, Arolt V et al. Association between major depression, bipolar disorders, dysthymia and cardiovascular disearses in the general adult population. Psychother Psychosom 2006; 75 (5): 319–26.
15. Berthier P. De la nature de l\'alienation mentale, d\'apres ses causes et son traitement. Montpellier 1857.
16. Boland R. Depression in medical illness/secondary depression. In: Textbook of mood disorders. Ed. D.Stein, D.Kupfer, A.Schatzberg. American Psychiatric Publishing, Inc. Washington DC 2006; p. 639–52.
17. Boissier. Essai sur la neurasthenie et la melancholie depressives considerees dans leur rapports reciproques. Paris 1894.
18. Brown ES, Bauet MS, Suppes T et al. Comparison of the internal state scale to clinical-administered scales in asthma patients receiving corticosteroid therapy. Gen Hosp Psychiat 2000; 22 (3): 180–3.
19. Cassidy F, Ahearn E, Carroll BJ. Elevated frequency of diabetes mellitus in hospitalized manic-depressive patients. Am J Psychiat 1999; 156 (9): 1417–20.
20. Dunner DL, Fieve RR. Clinical factors in lithium carbonate prophylaxis failure. Arch Gen Psychiat 1974; 30: 229–33.
21. Evans D, Charney D, Lewis L. The psysicians guide to depression and bipolar disorders. NY: McGrow-Hlill 2006.
22. Evans-Lasko SE, Zeber JE, Gonzalez JM et al. Medical comorbidity among youth diagnosed with bipolar disorder in the United States. J Clin Psychiat 2009; 70 (10): 1461–6.
23. Goodwin FK, Jamison KR. Manic-Depressive illness. NY, Oxford. Oxford university press 1990; p. 938.
24. Goodwin RD, Jacobi F, Thefeld W. Mental disorders and asthma in the community. Arch Gen Psychiat 2003; 60 (11): 1125–30.
25. Harrow M, Goldberg JF, Grossman LS et al. Outcome in manic disorders: a naturalistic follow-up study. Archives of Gen Psychiat 1990; 47: 665–71.
26. Hlastala SA, Frank E, Kowalski J et al. Stressful life events, bipolar disorder, and the «kindling model». J Abnorm Psychol 2000; 109 (4): 777–86.
27. Hoche A. Ueber die leichteren Formen des periodischen Irreseins 1897; p. 9.
28. Jeff JG, Paul EK, Hong Li, Nick C. Patel treatment costs related to bipolar disorder and comorbid conditions among medicaid patients with bipolar disorder. Psychiat Serv 2007; 58: 1073–8.
29. Ranga Rama Krishnan K. Psychiatric and medical comorbidities of bipolar disorder. Psychosomatic Med 2005; 67: 1–8.
30. Kahn E. Die Psychopathischen Persönlichkeiten. In: Handbuch der Geisteskrankheiten. O.Bumke. Berlin 1928; 5 (1): 427–78.
31. Kessler RC, Rubinow DR, Holmes C et al. The epidemiology of DSM-III-R bipolar I disorder in a general population survey. Psychological Med 1997; 27: 1079–89.
32. Kellner R. Somatization: the most costly comorbidity? In: Comorbidity of mood and anxiety disorders. Ed. J.Maser, C.Cloninger. American Psychiatric Press, Inc. Washington DC. London 1990; с. 239–52.
33. Kretschmer E. Строение тела и характер. Пер. с нем. М.-Л., 1930.
34. Leonhard К. Систематика эндогенных психозов и их дифференцированная этиология. Пер. с нем. Практ. медицина. М., 2010; с. 45.
35. Marcus. Ueber einige Besonderheiten in Erscheinungen und Verlauf der melancholie bei Neurasthenischen. Allg Zeitschr f Psychiatrie 1890. Bd. XLVI.
36. McElroy SL, Frye MA, Suppes T et al. Correlates of overweight and obesity in 644 patients with bipolar disorder. J Clin Psychiat 2002; 63: 207–13.
37. McIntyre RS, Soczynska JK, Beyer JL et al. Medical comorbidity in bipolar disorder: re-prioritizing unmet needs. Curr Opin Psychiat 2007; 20 (4): 406–16.
38. McPherson H, Herbison P, Romans S. Life events and relapse in established bipolar affective disorder. Br J Psychiat 1993; 163: 381–5.
39. Murru A, Castro P, Sanchez R et al. Late-onset manic episode in a 91-year-old man without previous psychiatric history as a unique clinical manifestation of a pancreatic neoplasm. J Clin Psychiat 2009; 70 (2): 296–7.
40. Pierre-Kahn. La Cyclothymie. De la Constitution Cyclothymique et de ses Manifestations. Paris, Steinheil 1909.
41. Post RM, Weiss SR. Sensitization, kindling and anticonvulsant in mania. J Clin Psychiat 1989; 50: 23–30.
42. Smoller JW. Genetics of mood and anxiety disorders. In: Psychiatric Genetics. Applications in clinical practice. Eds. J.Smoller, B.Shedley, M.Tsyang. Washington, London: American Psychiatric Publishing 2008.
43. Strassnig M, Brar JS, Ganguli R. Self-reported body weight perception and dieting practices in community-dwelling patients with schizophrenia. Schizophrenia Research 2005; 75: 425–32.
44. Sсhneider K. Klinische Psychopathologie Stuttgart, 1967.
45. Thompson WK, Kupfer DJ, Fagiolini A et al. Prevalence and clinical correlates of medical comorbidities in patients with bipolar I disorder: analysis of acute-phase data from a randomized controlled trial. J Clin Psychiat 2006; 67 (5): 783–8.
46. Tsuchiya KJ, Byrne M, Mortensen PB. Risk factors in relation to an emergence of bipolar disorder: a systematic review. Bipolar Disorder 2003; 5: 231–42.
47. Weitbrecht H. Zur Typologie depressiver psychosen. Fortchritte der Neurologie Psychiatrie und ihren Grenzgebiete 1952; 6: 247–69.
1 февраля 2012
Количество просмотров: 2567


