Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№02 2012
Психосоматические аспекты расстройств аффективного спектра: клинические и организационные проблемы №02 2012
Номера страниц в выпуске:12-15
Расстройства аффективного спектра рассматриваются в широком диапазоне, включающем как биполярные и рекуррентные формы, так и субаффективные нарушения. Все они имеют вегетативные или более сложные соматические компоненты. Психовегетативный синдром является общим звеном в развитии как аффективных расстройств, так и психосоматической патологии.
Резюме. Расстройства аффективного спектра рассматриваются в широком диапазоне, включающем как биполярные и рекуррентные формы, так и субаффективные нарушения. Все они имеют вегетативные или более сложные соматические компоненты. Психовегетативный синдром является общим звеном в развитии как аффективных расстройств, так и психосоматической патологии.
Ключевые слова: психосоматика, соматопсихиатрия, расстройства аффективного спектра, депрессия, тревожные расстройства, закономерности развития психосоматических расстройств, бронхиальная астма, сердечно-сосудистая патология, организационные аспекты медицинской помощи.
Psychosomatic aspects of affective spectrum disorders:
clinical and management problems
V.N.Krasnov
Moscow Research Institute of Psychiatry
Summary. Affective spectrum disorders are considered as a wide range of clinical entities including as bipolar and recurrent, as subaffective disturbances. All of the above mentioned disorders may have vegetal or more complex somatic presentations. Psycho-vegetal syndrome is a common link as in affective, as in psychosomatic disorders.
Key words: psychosomatics, somatopsychiatry, affective spectrum disorders, depression, anxiety disorders, principles of psychosomatic disorders development, asthma, cardiovascular diseases, organizational aspects of medical service.
Понятие расстройств аффективного спектра сформировалось в современной психиатрии как объединение на клинико-патогенетических основаниях обширной группы расстройств, неизменными компонентами которых являются аффективные или субаффективные нарушения [1–3].
Названная группа объединяет как биполярные и рекуррентные аффективные заболевания, так и разного рода краевые формы, включая тревожные, стресс-опосредованные (психогенные и невротические в традиционном понимании), расстройства адаптации и соматоформные расстройства. Всем заболеваниям этой группы присуща определенная феноменологическая структура, в которой психические и соматические компоненты обычно неразделимы [4]. Картина данных расстройств далеко не всегда определяется тем или иным сдвигом настроения: эмоциональная составляющая актуального синдрома может быть скрыта за другими феноменами, в частности соматическими. Наряду с этим течение данных расстройств характеризуется динамическими закономерностями трансформации и редукции, зависимыми от наследственно-генетических и «нажитых» предпосылок, средовых влияний, физиологических и личностных возможностей компенсации болезненных явлений. Относительно независимо от положительного или отрицательного эмоционального тона расстройств и степени психопатологической выраженности в их структуре практически всегда можно выявить взаимосвязанную комбинацию следующих нарушений (табл. 1).
Даже так называемые соматоформные расстройства отнюдь не ограничиваются жалобами «соматического характера», но имеют практически всегда явные или скрытые (доступные тем не менее специальным исследованиям) компоненты обозначенной выше структуры. В их числе особо следует выделить по крайней мере функциональные вегетативно-соматические изменения или соматическую уязвимость.
При развитии как расстройств аффективного спектра, так и психосоматической патологии «психовегетативный синдром» [5] является посредником и/или промежуточным звеном патогенеза и клинического оформления симптоматики, ее трансформации от (суб)аффективной к психосоматической либо к развернутой аффективной. Сначала выявляются дисфункции тех или иных физиологических систем: выбор определяется уязвимостью, предуготованностью или дополнительными экзогенными вредностями.
За ними следуют функционально-органические или собственно органические изменения отдельных систем, либо выявляются эндогенные механизмы психического заболевания.
Соматическая или психопатологическая направленность этих изменений чаще всего непредсказуема. Важно на ранних этапах определить возможности их терапевтической коррекции. В этом отношении поучительная и в то же время озадачивающая ситуация, связанная со сменой акцентов в интерпретации таких вариантов «психовегетативного синдрома», которые относительно недавно трактовались как вегетативные или тревожно-вегетативные кризы [6], а в настоящее время получают психопатологическую квалификацию в качестве панического расстройства [7]. При этом игнорируются некоторые данные, указывающие на определенные к этим расстройствам предрасполагающие факторы, в частности, наличие в преморбиде многих больных пролапса митрального клапана [1, 2, 8–14]. Такого рода смена понятий отражает общую тенденцию психологизации клинических явлений и их упрощенной патогенетической трактовки вопреки принципам доказательной медицины.
Общепринятая в настоящее время биопсихосоциальная модель болезни, обозначенная еще В.Н.Бехтеревым и в последние десятилетия связываемая с работами G.Engel [13], предполагает тесное взаимодействие разных специалистов в раскрытии природы многих психических и соматических заболеваний, имеющих неразделимые «психосоматические» компоненты, особенно на ранних стадиях их развития. Сами взаимоотношения отдельных составляющих биопсихосоциального единства разнообразны и далеко не всегда доступны точному определению иерархии их значимости в процессе заболевания.
Современная психосоматическая медицина, являясь реальной сферой медицинской практики, до настоящего времени сталкивается с теоретико-методологическими трудностями, не позволяющими достаточно однозначно определить предмет деятельности и найти для него адекватные организационные формы [2, 11, 15].
В России организационные трудности связаны и с традиционно сложившимися разночтениями и даже искажениями в понимании различий психосоматических и соматогенных расстройств. При достаточно ясном академическом признании соматогений как отражения тяжелых форм или осложнений соматических заболеваний, близких к экзогенного типа реакциям, на практике такого рода патология концентрируется в так называемых психосоматических отделениях соматических стационаров. В то же время собственно психосоматические расстройства крайне редко находят соответствующую их клиническим проявлениям организационную форму помощи, оставаясь преимущественно в сфере деятельности интернистов, далеко не всегда проявляющих заинтересованность во взаимодействии с психиатрами, психотерапевтами, клиническими психологами.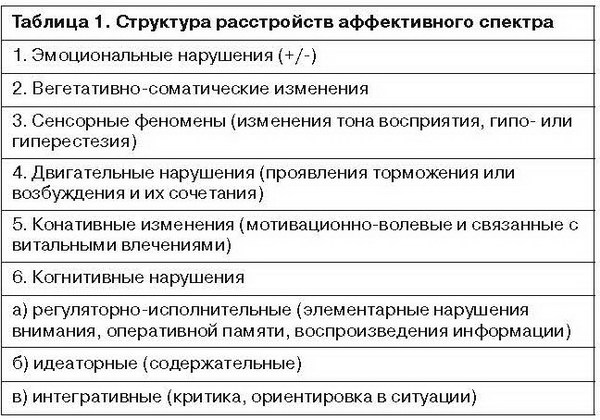
Другим неиспользуемым ресурсом решения психосоматических проблем является первичная медицинская сеть, специалисты которой при наличии соответствующей подготовки могли бы принимать деятельное участие в выявлении и лечении «амбулаторных», относительно легких расстройств аффективного спектра. Опыт многих стран и отдельные инициативы в российской медицине убедительно свидетельствует о перспективности данного направления полипрофессиональной деятельности, непосредственно связанного с соматической медициной [9, 16–18].
Неформально в рамках творческого сотрудничества область психосоматической патологии уже давно является общей сферой клинической и исследовательской деятельности психиатров и интернистов, хотя роль каждого из них до сих пор не вполне определена. Так называемым психосоматическим заболеваниям, к которым относятся прежде всего артериальная гипертензия, ишемическая болезнь сердца, язвенная болезнь желудка и двенадцатиперстной кишки, неспецифический язвенный колит, бронхиальная астма, уже не приписывают исключительно психогенную природу. Хотя психологические механизмы в их развитии предполагаются, однако «органические» компоненты в каждом из этих заболеваний не менее значимы. Так, в последние десятилетия подтверждено многочисленными исследованиями, что в развитии, возникновении и прогрессировании обострений язвенной болезни важную роль играет бактериальное воздействие (Helicobacter pilori), гипертонической болезни – комплекс обменно-эндокринных нарушений, бронхиальной астмы – токсико-аллергические процессы. При психосоматических расстройствах предполагаются также наследственные механизмы, при этом нередко у ближайших родственников выявляются как те или иные психосоматические формы патологии, так и аффективные или субаффективные расстройства. Учитывая неоднозначность современного понимания психосоматических расстройств, целесообразно попытаться дать рабочие определения психосоматики и психосоматической патологии и обозначить их границы.
Психосоматика как системная концепция в медицине представлена широким направлением исследований (клинических, биологических, психологических), развивающихся на стыке наук, изучающих нормальные и патологические взаимоотношения психических и соматических процессов. В силу сложности психосоматических отношений психосоматика способствовала формированию многопрофильной области медицины, а именно психосоматической медицины, которая объединяет разных специалистов.
В конкретном прикладном значении психосоматическая патология включает 3 основные клинические группы.
1) Психовегетативные нарушения, представленные как изменениями вегетативной регуляции, доступными объективной верификации, так и субъективно переживаемыми «соматоформными» феноменами и проявлениями соматизации аффективных или иных психопатологических расстройств. Соматизация в данных случаях понимается не как некая особая клиническая форма, а как процесс вовлечения различных физиологических функций в патогенез и клиническое оформление патологических состояний.
3) (Психо)соматические заболевания, с позиций современных знаний преимущественно тяжелые формы собственно соматической патологии с определенными обменно-трофическими нарушениями, доступные лишь симптоматической терапевтической коррекции. При этом первичные провоцирующие факторы обычно утрачивают свое значение для рецидивов заболевания и его прогредиентного течения.
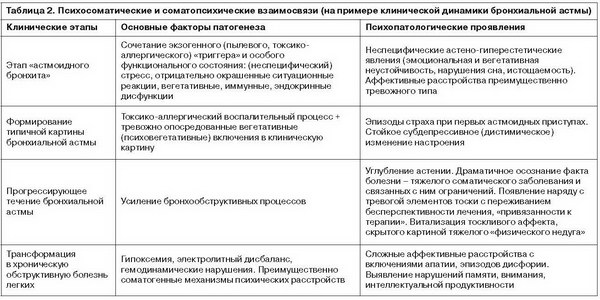
Динамические закономерности развития психосоматической патологии дают возможность понимания не только тесных связей аффективных расстройств с соматическими нарушениями, но и определенную направленность изменений от функционального к органическому регистру. Соответственно, изменяется и структура аффективного звена сложного клинического состояния. Примером могут служить динамические взаимосвязи аффективных и соматических изменений на разных этапах развития бронхиальной астмы [19], схематично представленные в табл. 2.
В общей медицинской практике психосоматические проблемы наиболее часто сопряжены с аффективными расстройствами, что давно отмечено интернистами, в частности Д.Д.Плетневым [20]. Неслучайно особое внимание интернистов привлечено к депрессивным расстройствам – не только в силу чрезвычайно широкой распространенности депрессий, но и в связи со спецификой их клинических проявлений, неизменно затрагивающих различные соматические функции, сон, общую активность и физический тонус, в то время как собственно психическая деятельность может длительное время оставаться относительно интактной.
Поэтому оправданным представляется участие различных специалистов в диагностике, терапии депрессии и предупреждении ее тяжелых, хронических, инвалидизирующих форм. Взаимодействие интернистов и психиатров в сфере сердечно-сосудистой патологии представляется сегодня наиболее продуктивным [10, 21, 22].
Депрессии и тревожно-депрессивные расстройства, как признано в настоящее время, наиболее часто выявляются в общесоматической сети. По данным многоцентрового исследования, проведенного в 12 странах, около 10% обращений к врачам общей практики связано с депрессиями [18]. При этом только в 10–30% случаев депрессивные расстройства распознаются врачами общей практики. Исследования, проведенные в России, в целом соответствуют этим данным [9, 11, 16, 17].
Развитие психосоматической медицины – это реальная возможность оказания своевременной и адекватной медицинской помощи значительной части населения. Предпосылками успеха в этой деятельности являются как взаимные усилия разных специалистов в условиях творческого партнерства, так и определенные планомерные изменения в системе организации помощи.
Сведения об авторе
Краснов Валерий Николаевич – дир. ФГБУ МНИИП Минздравсоцразвития РФ, зав. каф. психиатрии ФУВ ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздравсоцразвития РФ. Е-mail: krasnov@mtu-net.ru
Ключевые слова: психосоматика, соматопсихиатрия, расстройства аффективного спектра, депрессия, тревожные расстройства, закономерности развития психосоматических расстройств, бронхиальная астма, сердечно-сосудистая патология, организационные аспекты медицинской помощи.
Psychosomatic aspects of affective spectrum disorders:
clinical and management problems
V.N.Krasnov
Moscow Research Institute of Psychiatry
Summary. Affective spectrum disorders are considered as a wide range of clinical entities including as bipolar and recurrent, as subaffective disturbances. All of the above mentioned disorders may have vegetal or more complex somatic presentations. Psycho-vegetal syndrome is a common link as in affective, as in psychosomatic disorders.
Key words: psychosomatics, somatopsychiatry, affective spectrum disorders, depression, anxiety disorders, principles of psychosomatic disorders development, asthma, cardiovascular diseases, organizational aspects of medical service.
Понятие расстройств аффективного спектра сформировалось в современной психиатрии как объединение на клинико-патогенетических основаниях обширной группы расстройств, неизменными компонентами которых являются аффективные или субаффективные нарушения [1–3].
Названная группа объединяет как биполярные и рекуррентные аффективные заболевания, так и разного рода краевые формы, включая тревожные, стресс-опосредованные (психогенные и невротические в традиционном понимании), расстройства адаптации и соматоформные расстройства. Всем заболеваниям этой группы присуща определенная феноменологическая структура, в которой психические и соматические компоненты обычно неразделимы [4]. Картина данных расстройств далеко не всегда определяется тем или иным сдвигом настроения: эмоциональная составляющая актуального синдрома может быть скрыта за другими феноменами, в частности соматическими. Наряду с этим течение данных расстройств характеризуется динамическими закономерностями трансформации и редукции, зависимыми от наследственно-генетических и «нажитых» предпосылок, средовых влияний, физиологических и личностных возможностей компенсации болезненных явлений. Относительно независимо от положительного или отрицательного эмоционального тона расстройств и степени психопатологической выраженности в их структуре практически всегда можно выявить взаимосвязанную комбинацию следующих нарушений (табл. 1).
Даже так называемые соматоформные расстройства отнюдь не ограничиваются жалобами «соматического характера», но имеют практически всегда явные или скрытые (доступные тем не менее специальным исследованиям) компоненты обозначенной выше структуры. В их числе особо следует выделить по крайней мере функциональные вегетативно-соматические изменения или соматическую уязвимость.
При развитии как расстройств аффективного спектра, так и психосоматической патологии «психовегетативный синдром» [5] является посредником и/или промежуточным звеном патогенеза и клинического оформления симптоматики, ее трансформации от (суб)аффективной к психосоматической либо к развернутой аффективной. Сначала выявляются дисфункции тех или иных физиологических систем: выбор определяется уязвимостью, предуготованностью или дополнительными экзогенными вредностями.
За ними следуют функционально-органические или собственно органические изменения отдельных систем, либо выявляются эндогенные механизмы психического заболевания.
Соматическая или психопатологическая направленность этих изменений чаще всего непредсказуема. Важно на ранних этапах определить возможности их терапевтической коррекции. В этом отношении поучительная и в то же время озадачивающая ситуация, связанная со сменой акцентов в интерпретации таких вариантов «психовегетативного синдрома», которые относительно недавно трактовались как вегетативные или тревожно-вегетативные кризы [6], а в настоящее время получают психопатологическую квалификацию в качестве панического расстройства [7]. При этом игнорируются некоторые данные, указывающие на определенные к этим расстройствам предрасполагающие факторы, в частности, наличие в преморбиде многих больных пролапса митрального клапана [1, 2, 8–14]. Такого рода смена понятий отражает общую тенденцию психологизации клинических явлений и их упрощенной патогенетической трактовки вопреки принципам доказательной медицины.
Общепринятая в настоящее время биопсихосоциальная модель болезни, обозначенная еще В.Н.Бехтеревым и в последние десятилетия связываемая с работами G.Engel [13], предполагает тесное взаимодействие разных специалистов в раскрытии природы многих психических и соматических заболеваний, имеющих неразделимые «психосоматические» компоненты, особенно на ранних стадиях их развития. Сами взаимоотношения отдельных составляющих биопсихосоциального единства разнообразны и далеко не всегда доступны точному определению иерархии их значимости в процессе заболевания.
Современная психосоматическая медицина, являясь реальной сферой медицинской практики, до настоящего времени сталкивается с теоретико-методологическими трудностями, не позволяющими достаточно однозначно определить предмет деятельности и найти для него адекватные организационные формы [2, 11, 15].
В России организационные трудности связаны и с традиционно сложившимися разночтениями и даже искажениями в понимании различий психосоматических и соматогенных расстройств. При достаточно ясном академическом признании соматогений как отражения тяжелых форм или осложнений соматических заболеваний, близких к экзогенного типа реакциям, на практике такого рода патология концентрируется в так называемых психосоматических отделениях соматических стационаров. В то же время собственно психосоматические расстройства крайне редко находят соответствующую их клиническим проявлениям организационную форму помощи, оставаясь преимущественно в сфере деятельности интернистов, далеко не всегда проявляющих заинтересованность во взаимодействии с психиатрами, психотерапевтами, клиническими психологами.


Другим неиспользуемым ресурсом решения психосоматических проблем является первичная медицинская сеть, специалисты которой при наличии соответствующей подготовки могли бы принимать деятельное участие в выявлении и лечении «амбулаторных», относительно легких расстройств аффективного спектра. Опыт многих стран и отдельные инициативы в российской медицине убедительно свидетельствует о перспективности данного направления полипрофессиональной деятельности, непосредственно связанного с соматической медициной [9, 16–18].
Неформально в рамках творческого сотрудничества область психосоматической патологии уже давно является общей сферой клинической и исследовательской деятельности психиатров и интернистов, хотя роль каждого из них до сих пор не вполне определена. Так называемым психосоматическим заболеваниям, к которым относятся прежде всего артериальная гипертензия, ишемическая болезнь сердца, язвенная болезнь желудка и двенадцатиперстной кишки, неспецифический язвенный колит, бронхиальная астма, уже не приписывают исключительно психогенную природу. Хотя психологические механизмы в их развитии предполагаются, однако «органические» компоненты в каждом из этих заболеваний не менее значимы. Так, в последние десятилетия подтверждено многочисленными исследованиями, что в развитии, возникновении и прогрессировании обострений язвенной болезни важную роль играет бактериальное воздействие (Helicobacter pilori), гипертонической болезни – комплекс обменно-эндокринных нарушений, бронхиальной астмы – токсико-аллергические процессы. При психосоматических расстройствах предполагаются также наследственные механизмы, при этом нередко у ближайших родственников выявляются как те или иные психосоматические формы патологии, так и аффективные или субаффективные расстройства. Учитывая неоднозначность современного понимания психосоматических расстройств, целесообразно попытаться дать рабочие определения психосоматики и психосоматической патологии и обозначить их границы.
Психосоматика как системная концепция в медицине представлена широким направлением исследований (клинических, биологических, психологических), развивающихся на стыке наук, изучающих нормальные и патологические взаимоотношения психических и соматических процессов. В силу сложности психосоматических отношений психосоматика способствовала формированию многопрофильной области медицины, а именно психосоматической медицины, которая объединяет разных специалистов.
В конкретном прикладном значении психосоматическая патология включает 3 основные клинические группы.
1) Психовегетативные нарушения, представленные как изменениями вегетативной регуляции, доступными объективной верификации, так и субъективно переживаемыми «соматоформными» феноменами и проявлениями соматизации аффективных или иных психопатологических расстройств. Соматизация в данных случаях понимается не как некая особая клиническая форма, а как процесс вовлечения различных физиологических функций в патогенез и клиническое оформление патологических состояний.
3) (Психо)соматические заболевания, с позиций современных знаний преимущественно тяжелые формы собственно соматической патологии с определенными обменно-трофическими нарушениями, доступные лишь симптоматической терапевтической коррекции. При этом первичные провоцирующие факторы обычно утрачивают свое значение для рецидивов заболевания и его прогредиентного течения.
Динамические закономерности развития психосоматической патологии дают возможность понимания не только тесных связей аффективных расстройств с соматическими нарушениями, но и определенную направленность изменений от функционального к органическому регистру. Соответственно, изменяется и структура аффективного звена сложного клинического состояния. Примером могут служить динамические взаимосвязи аффективных и соматических изменений на разных этапах развития бронхиальной астмы [19], схематично представленные в табл. 2.
В общей медицинской практике психосоматические проблемы наиболее часто сопряжены с аффективными расстройствами, что давно отмечено интернистами, в частности Д.Д.Плетневым [20]. Неслучайно особое внимание интернистов привлечено к депрессивным расстройствам – не только в силу чрезвычайно широкой распространенности депрессий, но и в связи со спецификой их клинических проявлений, неизменно затрагивающих различные соматические функции, сон, общую активность и физический тонус, в то время как собственно психическая деятельность может длительное время оставаться относительно интактной.
Поэтому оправданным представляется участие различных специалистов в диагностике, терапии депрессии и предупреждении ее тяжелых, хронических, инвалидизирующих форм. Взаимодействие интернистов и психиатров в сфере сердечно-сосудистой патологии представляется сегодня наиболее продуктивным [10, 21, 22].
Депрессии и тревожно-депрессивные расстройства, как признано в настоящее время, наиболее часто выявляются в общесоматической сети. По данным многоцентрового исследования, проведенного в 12 странах, около 10% обращений к врачам общей практики связано с депрессиями [18]. При этом только в 10–30% случаев депрессивные расстройства распознаются врачами общей практики. Исследования, проведенные в России, в целом соответствуют этим данным [9, 11, 16, 17].
Развитие психосоматической медицины – это реальная возможность оказания своевременной и адекватной медицинской помощи значительной части населения. Предпосылками успеха в этой деятельности являются как взаимные усилия разных специалистов в условиях творческого партнерства, так и определенные планомерные изменения в системе организации помощи.
Сведения об авторе
Краснов Валерий Николаевич – дир. ФГБУ МНИИП Минздравсоцразвития РФ, зав. каф. психиатрии ФУВ ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздравсоцразвития РФ. Е-mail: krasnov@mtu-net.ru
Список исп. литературыСкрыть список1. Akiskal HS. Classification, diagnosis and boundaries of bipolar disorders. Bipolar Disorder. Eds. M.May, H.Akiskal, J.Lopez-Ibor et al. Chichester: John Wiley & Sons 2002; p. 1–52.
2. Blumenfield M, Strain J. (Eds.) Psychosomatic medicine. Philadelphia: Lippincott Williams and Wilkins 2006.
3. Winokur G. The types of affective disorders. J Nerv Ment Dis 1973; 156 (2): 82–96.
4. Краснов В.Н., Расстройства аффективного спектра. М.: Практ. медицина, 2011.
5. Thiele W. Das psychovegetative Syndrom. Münch. Med Wschr 1958; 100 (49): 1918–23.
6. Вейн А.М., Соловьева А.Д., Колосова О.А. Вегетососудистая дистония. М.: Медицина, 1981.
7. Вейн А.М., Дюкова Г.М., Воробьева О.В., Данилов А.Б. Панические атаки. М.: Эйдос Медиа, 2004.
8. Сторожакова Я.А. Психовегетативные кризы и их связь с пролапсом митрального клапана (обзор литературы). Экспресс-информация. Серия «Терапия». М.: Союзмединформ, 1990; 2: 15.
9. Смулевич А.Б., Козырев В.Н., Сыркин А.Л. Депрессии у соматических больных. М., 1997.
10. Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю., Иванов С.В. Психокардиология. М.: Мед. информационное агентство, 2005.
11. Смулевич А.Б. (Ред.) Психические расстройства в клинической практике. М.: МЕДпресс-информ, 2011.
12. Angst J. The bipolar spectrum. Br J Psychiat 2007; 190 (3): 189–91.
13. Engel GL. Biopsychosocial model and medical education: who are to be the teacher? N Engl J Med 1982; 306: 802–5.
14. Сoryell W, Noyes R, House JD. Mortality among outpatients with anxiety disorders. Am J Psychiat 1986; 143 (4): 508–10.
15. Палеев Н.Р., Краснов В.Н. Взаимосвязь психосоматики и соматопсихиатрии в современной медицине. Клин. мед. журн. 2009; 12: 4–7.
16. Кочорова Л.В., Незнанов Н.Г. Проблемы раннего выявления психических расстройств у пациентов общепрактикующих врачей. Ученые записки CПб ГМУ им. И.П.Павлова. 2000; 7 (3): 169–71.
17. Краснов В.Н., Довженко Т.В., Бобров А.Е. и др. Совершенствование методов ранней диагностики психических расстройств (на основе взаимодействия со специалистами первичного звена здравоохранения). Под ред. В.Н.Краснова. М.: Медпрактика, 2008.
18. Ustun B, Sartorius N. Mental Illness in General Health Care. International Study. Chichester: John Wiley & Sons 1995.
19. Краснов В.Н., Палеев Н.Р., Мартынова Н.В. и др. Расстройства аффективного спектра при бронхиальной астме и некоторые подходы к их терапевтической коррекции. Доктор.Ру. 2010; 55 (4): 34–8.
20. Плетнев Д.Д. К вопросу о соматической циклотимии. Рус. клиника. 1927; 36: 496–7.
21. Довженко Т.В., Семиглазова М.В., Краснов В.Н., Васюк Ю.А. Тревожно-депрессивные расстройства при сердечно-сосудистых заболеваниях. Доктор.Ру. 2010; 55 (4): 39–47.
22. Glassman A, Maj M, Sartorius N. (Eds) Depression and Heart Disease. Chichester: Wiley-Blackwell 2011.


