Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№02 2009
Психопатологические расстройства у лиц с доклинической стадией недостаточности мозгового кровообращения №02 2009
Номера страниц в выпуске:10-13
У лиц с доклинической стадией начальных проявлений недостаточности мозгового кровообращения (n=108) с помощью пакета психологических тестов (Шульте, Крепелина, Лурия, Бурдона–Леонгарда, мини-теста психического состояния, шкалы Зигмунда–Снайта, опросника Шмишека–Леонгарда) обнаружена сопутствующая психическая патология: тревожные расстройства (чаще по типу смешанного тревожного и депрессивного расстройства – 24%, n=24), расстройства адаптации (главным образом в виде кратковременной депрессивной реакции – 21%, n=23) и соматоформная вегетативная дисфункция (35%, n=38) при отсутствии диагностически значимых когнитивных нарушений. Выявленные особенности целесообразно учитывать при проведении комплексных программ медико-психологической реабилитации декретированных контингентов.
Резюме. У лиц с доклинической стадией начальных проявлений недостаточности мозгового кровообращения (n=108) с помощью пакета психологических тестов (Шульте, Крепелина, Лурия, Бурдона–Леонгарда, мини-теста психического состояния, шкалы Зигмунда–Снайта, опросника Шмишека–Леонгарда) обнаружена сопутствующая психическая патология: тревожные расстройства (чаще по типу смешанного тревожного и депрессивного расстройства – 24%, n=24), расстройства адаптации (главным образом в виде кратковременной депрессивной реакции – 21%, n=23) и соматоформная вегетативная дисфункция (35%, n=38) при отсутствии диагностически значимых когнитивных нарушений. Выявленные особенности целесообразно учитывать при проведении комплексных программ медико-психологической реабилитации декретированных контингентов.
Ключевые слова: доклиническая стадия начальных проявлений недостаточности мозгового кровообращения, когнитивная дисфункция, тревога, депрессия, акцентуации характера.
Psychiatric disorders in patients with preclinical stage of cerebrovascular
insufficiency
E.G.Antonen, M.M.Burkin, I.V.Hyanikyinen, M.M.Kruchek
Petrozavodsk State University
In patients with preclinical stage of initial presentations of cerebrovascular insufficiency (n=108) a battery of psychological tests (Schulte, Kraepelin, Luria, Burdon–Leonhard, mini-test of mental state, Zigmund–Snite scale, Shmishek–Leonhard questionary) was applied. The following comorbid psychiatric disorders were diagnosed: anxiety disorder (more frequently as mixed anxiety and depressive disorder – 24%, n=24), adjustment disorder (more frequently as brief depressive reaction – 21%, n=23) and somatoform autonomic dysfunction (35%, n=38) with no clinically significant cognitive disturbances. Characteristics of the patients found out in the study ought to be taken into account in complex programs of medical and psychological rehabilitation.
Key words: preclinical stage of initial presentations of cerebrovascular insufficiency, cognitive dysfunction, anxiety, depression, personality traits.
Введение
Профилактика и ранняя диагностика сосудистых заболеваний головного мозга (СЗГМ), своевременное адекватное лечение и как следствие сохранение трудоспособности, снижение инвалидизации и смертности от острых или хронических нарушений мозгового кровообращения диктуют задачи поиска обоснованных методов диагностики доинсультных заболеваний и их оптимальных комбинаций.
У 86% больных с СЗГМ выявляется сопутствующая психическая патология [37]. Тревожные расстройства, расстройства адаптации и соматоформная вегетативная дисфункция расцениваются как факторы риска сердечно-сосудистых заболеваний [7, 8, 28]. Наиболее уязвимыми при развитии СЗГМ на фоне указанных заболеваний являются пенетрирующие артерии головного мозга, в том числе лентикулостриарные ветви средней мозговой артерии, участвующие в кровоснабжении базальных ганглиев, которые в свою очередь обеспечивают взаимосвязи с различными отделами мозга и продуцируют серотонин и норадреналин [52]. Возникающее на фоне расстройства регуляции симпатоадреналовой системы подавление активности серотонина повышает агрегацию тромбоцитов, снижает фибринолиз и вызывает ангиоспазм [50].
У 24% лиц с СЗГМ отмечается снижение памяти, у 28% – нарушение концентрации внимания [37], причем подобные нарушения при доинсультных заболеваниях нередко предшествуют поражению анимальной нервной системы [36].
В доступной нам литературе психопатологические расстройства при доклинической стадии начальных проявлений нарушения мозгового кровообращения (НПНМК) в организованных воинских коллективах не описаны. Как правило, приводятся общие сведения о развитии психических расстройств у военнослужащих в результате сложного взаимодействия психогенных, соматогенных, личностных и социальных факторов [20].
Настоящее исследование имеет целью оценку психопатологических расстройств у лиц организованных воинских коллективов с доклинической стадией НПНМК в зависимости от ведущих этиологических факторов.
Материал и методы
В основную группу включены 108 военнослужащих (гендерный индекс 1:1), страдающих доклинической стадией НПНМК, выявленной при проведении плановых амбулаторных диспансерных осмотров. Обследование проведено в 2006–2008 гг., период катамнестического наблюдения варьировал в диапазоне от 6 до 36 мес (в среднем 1 год). Диагноз НПНМК установлен по общепринятым диагностическим критериям [22, 32, 40, 41, 43, 46]. Субъективные «церебральные» симптомы (головные боли, головокружение, шум в голове) у больных этой группы в покое отсутствовали и появлялись лишь при эмоциональном или физическом перенапряжении (ненормированный рабочий день с инверсией циркадных ритмов, командировки в «горячие» точки, социально-бытовая и семейная необустроенность, кроссы, марш-броски и пр.). Преобладали лица зрелого (30–44 года; n=58) и среднего (45–59 лет; n=40) возраста, молодой возраст (18–29 лет) представлен в меньшинстве (n=10)1.
Группу сравнения составили 35 человек (19 мужчин – 54% и 16 женщин – 46%), признанных здоровыми. По половозрастному составу эта группа была сопоставима с основной (p>0,05). Средний возраст (М±s) пациентов основной группы составил 41±7 лет, группы сравнения – 34± лет.
В основной выборке среди мужчин преобладали лица молодого (80%, n=8) и зрелого (55%, n = 32) возраста, а большинство женщин (65%, n=26) относились к средней возрастной группе. В группе сравнения мужчины преобладали в молодой возрастной группе (80%, n=8), женщины – в зрелой (69%, n=11); в средней возрастной группе гендерный индекс составил 1:1.
У лиц основной группы проявлениям доклинической стадии НПНМК сопутствовали соматоформная вегетативная дисфункция – СВД (35%, n=38), остеохондроз шейного отдела позвоночника – ОШОП (35%, n=37), причем чаще данной патологией страдали мужчины (60%). Такие коморбидные нарушения, как артериальная гипертензия I степени, церебральный атеросклероз и ожирение, в связи с их редкостью объединены рубрикой «прочие» (30%, n=33), в которой преобладали женщины (67%, n=22).
При диагностике доклинической стадии НПНМК использовали: клинический осмотр (антропометрия, измерение артериального давления и частоты сердечных сокращений, оценка неврологического статуса, включая вегетативные тесты); исследование глазного дна, полей зрения; лабораторные исследования (биохимический анализ крови: глюкоза, холестерин, a-холестерин, коэффициент атерогенности, триглицериды, b-липопротеины); инструментальные методы (ультразвуковая допплерография брахиоцефальных артерий и транскраниальная допплерография, электроэнцефалография, реоэнцефалография, электрокардиография, тетраполярная реография по Кубичеку); лучевые методы диагностики (рентгенография черепа и шейного отдела позвоночника, компьютерная томография головного мозга); нейропсихологические методы [5, 6]. Алгоритм психолого-психиатрического обследования включал оценку психического статуса [14], сбор анамнестических данных, анализ состояния когнитивных функций с использованием краткой шкалы оценки психического статуса – Mini-Mental State Examination (MMSE) [48], буквенный вариант корректурной пробы Бурдона в модификации В.Я. Анфимова [3, 29], таблиц Шульте [31], тестов Лурия [21] и Крепелина [49]. Для диагностики типа акцентуации личности использовался опросник Г.Шмишека [19, 31]. Применяли госпитальную шкалу тревоги и депрессии – Hospital Anxiety and Depression Scale (HADS) [53]. При обработке полученных данных использовали методы медицинской статистики [12, 13], программного пакета Statistica 6,0 для Windows, а также компьютерную экспертную систему [45]. Для сравнительного анализа использовали непараметрический тест Манна–Уитни [12].
При анализе клинической картины в соответствии с критериями МКБ-10 [15, 35] и данными публикаций, посвященных моделям диагностики психических расстройств, в основной группе выявлены: тревожные расстройства (чаще по типу смешанного тревожного и депрессивного расстройства) – 24% (n=24), расстройства адаптации (главным образом в виде кратковременной депрессивной реакции) – 21% (n= 23) и СВД – 35% (n=38).
При функциональных нагрузках в большинстве случаев (84%, n=91) выявлены признаки церебрастенического синдрома: головные боли (73%, n=79); головокружения (58%, n=63); шум в голове (29%, n=31); плохой сон (44%, n=47); снижение работоспособности и повышенная утомляемость во второй половине дня (39%, n=42); раздражительная слабость (43%, n=46); неустойчивость настроения (21%, n=23), а также отдельные ипохондрические (4%, n=4) и когнитивные нарушения в виде легкой забывчивости, затруднения усвоения нового материала, неполного воспроизведения событий, вязкости и трудной переключаемости внимания (37%, n=40). Сходные наблюдения приводят и другие исследователи [2, 22, 32, 44].
Существенную провоцирующую роль в формировании реакций адаптации играли социальные проблемы пациентов: отсутствие своего жилья (14%, n=15), невозможность служебного и профессионального роста (12%, n=13), развод (11%, n=12), болезни родных (9%, n=10), непогашенные кредиты (2%, n=2). Функциональные нагрузки у лиц основной группы были в основном представлены: ночными дежурствами (63%, n=68), «скользящим» графиком труда с ненормированным рабочим днем (55%, n=59), служебными командировками в «горячие» точки (34%, n=37). При этом в изученных случаях отмечена выраженная лабильность клинических проявлений: регресс жалоб у 83% лиц основной группы наступал в течение суток после окончания психогенного воздействия, что позволяет предположить, что для доклинической стадии НПНМК характерны ситуационно обусловленные транзиторные срывы адаптации.
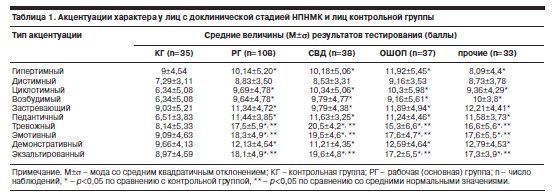
Среди факторов, предрасполагающих к таким «срывам», ведущее место занимали акцентуации личности (тест Шмишека–Леонгарда), выявленные в основной группе у всех обследованных (табл. 1). Почти у 44% (n=47) выявлено семейное отягощение сердечно-сосудистой патологией.
Тревожные расстройства (44%, n=47) проявлялись жалобами на постоянное напряжение, раздражительность, нарушения концентрации внимания, неспособность расслабиться, неотвязные мысли о соматическом недомогании. У всех пациентов выявлены также симптомы соматической тревоги (потливость, головные боли напряжения, тахикардия, неприятные ощущения в животе, учащенное мочеиспускание, сухость во рту). Опасаясь обострения болезни или возможных осложнений, они стремились к установлению щадящего режима и, несмотря на объективно удовлетворительное соматическое состояние, резко ограничивали контакты, снимали с себя прежние заботы, отказывались от ряда служебных и домашних обязанностей. Все медицинские назначения и рекомендации выполняли неукоснительно, без малейших отклонений. При этом прослеживалась зависимость между выраженностью тревожной и вегетативной симптоматики и психогенными влияниями: усиление тревоги наблюдали на фоне психоэмоциональных перегрузок (командировки в «горячие точки», служебные и семейные проблемы).
У 2 пациентов с реакциями по типу невротического отрицания, выделяемыми в рамках нозогений [38, 39], отмечены симптомы соматизированной тревоги и вегетативной лабильности. Установки больных относительно имевшейся у них соматической патологии отличались подчеркнутым безразличием (они пренебрежительно говорили о болезни либо избегали обсуждения этой проблемы).
Синдром «ипохондрии здоровья» (4%, n=4) наряду с преувеличением возможной угрозы, сопряженной с выявленной телесной патологией, проявлялся склонностью к построению собственной системы профилактики обострений, что сопровождалось многократными обращениями к врачу за разъяснениями своей клинической ситуации, поиском «новых» способов лечения, совершенствования уже назначенной терапии. Это приводило к отклонениям от плана наблюдения и терапии и другим признакам некомплаентности.
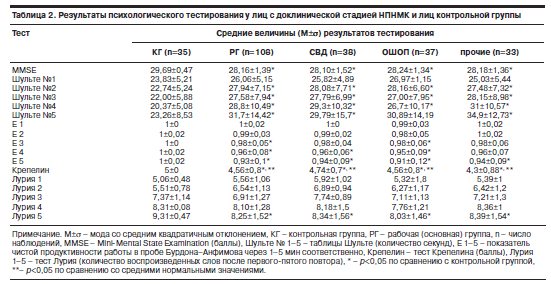
В обсуждаемой группе (табл. 2) средние значения суммы баллов по MMSE у пациентов с соматоформной вегетативной дисфункцией хотя и носили «пограничный» с нормой характер, но были достоверно ниже, чем в группе сравнения (p<0,05).
В ряде исследований [1, 17, 25, 35], проведенных на разнородном материале (гражданские декретированные и недекретированные коллективы, организованные и неорганизованные группы населения), выявлены признаки субклинической когнитивной дисфункции, сопровождающие вертеброгенный синдром или начальные проявления недостаточности мозгового кровоснабжения. Однако эти данные подтверждают далеко не все авторы [26, 34, 44].
Средние величины показателей внимания у военнослужащих основной группы с ОШОП по сравнению со здоровыми лицами также носили характер «пограничных» (p<0,05). Высокая истощаемость внимания при начальных проявлениях СЗГМ уже отмечена в литературе [17, 18, 25, 27, 35], хотя в части публикаций [10, 43] этот вывод не подтверждается.
Полученные в настоящем исследовании результаты не только подтверждают высокую истощаемость активного внимания у лиц с доклинической стадией НПНМК (основная группа), зарегистрированного при тестировании по Крепелину (достоверно более низкие значения сравнительно с контрольной группой и средними нормативными показателями – p<0,05), но и могут свидетельствовать о субклинических признаках (парциальная акалькулия) интеллектуального дефицита. Сходные зависимости отмечены и в других работах [34, 43].
При исследовании мнестических функций у военнослужащих с доклинической стадией НПНМК в сравнении с контрольной группой выявлен «пограничный» уровень кратковременной слуховой вербальной памяти: ее ослабление после пятого повторения в пробе Лурия в силу более выраженной утомляемости этих лиц (p<0,05), что согласуется с данными отдельных публикаций [4, 28], выполненных на гражданских контингентах.
Проведенное сравнительное исследование позволило выявить у обследованных военнослужащих проявления тревоги, реализующиеся на клиническом уровне, и субклинические признаки депрессии (табл. 3). Аналогичные данные приводятся в литературе, посвященной доклинической стадии НПНМК [9, 12, 24, 31, 35] у гражданских лиц.

Совокупность полученных в настоящем исследовании данных о психопатологических расстройствах у военнослужащих с доклинической стадией НПНМК может быть использована при построении комплексных программ медико-психологической реабилитации, направленных на профилактику жизнеопасных сосудистых поражений головного мозга не только среди декретированных, но и среди недекретированных контингентов.
Ключевые слова: доклиническая стадия начальных проявлений недостаточности мозгового кровообращения, когнитивная дисфункция, тревога, депрессия, акцентуации характера.
Psychiatric disorders in patients with preclinical stage of cerebrovascular
insufficiency
E.G.Antonen, M.M.Burkin, I.V.Hyanikyinen, M.M.Kruchek
Petrozavodsk State University
In patients with preclinical stage of initial presentations of cerebrovascular insufficiency (n=108) a battery of psychological tests (Schulte, Kraepelin, Luria, Burdon–Leonhard, mini-test of mental state, Zigmund–Snite scale, Shmishek–Leonhard questionary) was applied. The following comorbid psychiatric disorders were diagnosed: anxiety disorder (more frequently as mixed anxiety and depressive disorder – 24%, n=24), adjustment disorder (more frequently as brief depressive reaction – 21%, n=23) and somatoform autonomic dysfunction (35%, n=38) with no clinically significant cognitive disturbances. Characteristics of the patients found out in the study ought to be taken into account in complex programs of medical and psychological rehabilitation.
Key words: preclinical stage of initial presentations of cerebrovascular insufficiency, cognitive dysfunction, anxiety, depression, personality traits.
Введение
Профилактика и ранняя диагностика сосудистых заболеваний головного мозга (СЗГМ), своевременное адекватное лечение и как следствие сохранение трудоспособности, снижение инвалидизации и смертности от острых или хронических нарушений мозгового кровообращения диктуют задачи поиска обоснованных методов диагностики доинсультных заболеваний и их оптимальных комбинаций.
У 86% больных с СЗГМ выявляется сопутствующая психическая патология [37]. Тревожные расстройства, расстройства адаптации и соматоформная вегетативная дисфункция расцениваются как факторы риска сердечно-сосудистых заболеваний [7, 8, 28]. Наиболее уязвимыми при развитии СЗГМ на фоне указанных заболеваний являются пенетрирующие артерии головного мозга, в том числе лентикулостриарные ветви средней мозговой артерии, участвующие в кровоснабжении базальных ганглиев, которые в свою очередь обеспечивают взаимосвязи с различными отделами мозга и продуцируют серотонин и норадреналин [52]. Возникающее на фоне расстройства регуляции симпатоадреналовой системы подавление активности серотонина повышает агрегацию тромбоцитов, снижает фибринолиз и вызывает ангиоспазм [50].
У 24% лиц с СЗГМ отмечается снижение памяти, у 28% – нарушение концентрации внимания [37], причем подобные нарушения при доинсультных заболеваниях нередко предшествуют поражению анимальной нервной системы [36].
В доступной нам литературе психопатологические расстройства при доклинической стадии начальных проявлений нарушения мозгового кровообращения (НПНМК) в организованных воинских коллективах не описаны. Как правило, приводятся общие сведения о развитии психических расстройств у военнослужащих в результате сложного взаимодействия психогенных, соматогенных, личностных и социальных факторов [20].
Настоящее исследование имеет целью оценку психопатологических расстройств у лиц организованных воинских коллективов с доклинической стадией НПНМК в зависимости от ведущих этиологических факторов.
Материал и методы
В основную группу включены 108 военнослужащих (гендерный индекс 1:1), страдающих доклинической стадией НПНМК, выявленной при проведении плановых амбулаторных диспансерных осмотров. Обследование проведено в 2006–2008 гг., период катамнестического наблюдения варьировал в диапазоне от 6 до 36 мес (в среднем 1 год). Диагноз НПНМК установлен по общепринятым диагностическим критериям [22, 32, 40, 41, 43, 46]. Субъективные «церебральные» симптомы (головные боли, головокружение, шум в голове) у больных этой группы в покое отсутствовали и появлялись лишь при эмоциональном или физическом перенапряжении (ненормированный рабочий день с инверсией циркадных ритмов, командировки в «горячие» точки, социально-бытовая и семейная необустроенность, кроссы, марш-броски и пр.). Преобладали лица зрелого (30–44 года; n=58) и среднего (45–59 лет; n=40) возраста, молодой возраст (18–29 лет) представлен в меньшинстве (n=10)1.
Группу сравнения составили 35 человек (19 мужчин – 54% и 16 женщин – 46%), признанных здоровыми. По половозрастному составу эта группа была сопоставима с основной (p>0,05). Средний возраст (М±s) пациентов основной группы составил 41±7 лет, группы сравнения – 34± лет.
В основной выборке среди мужчин преобладали лица молодого (80%, n=8) и зрелого (55%, n = 32) возраста, а большинство женщин (65%, n=26) относились к средней возрастной группе. В группе сравнения мужчины преобладали в молодой возрастной группе (80%, n=8), женщины – в зрелой (69%, n=11); в средней возрастной группе гендерный индекс составил 1:1.
У лиц основной группы проявлениям доклинической стадии НПНМК сопутствовали соматоформная вегетативная дисфункция – СВД (35%, n=38), остеохондроз шейного отдела позвоночника – ОШОП (35%, n=37), причем чаще данной патологией страдали мужчины (60%). Такие коморбидные нарушения, как артериальная гипертензия I степени, церебральный атеросклероз и ожирение, в связи с их редкостью объединены рубрикой «прочие» (30%, n=33), в которой преобладали женщины (67%, n=22).
При диагностике доклинической стадии НПНМК использовали: клинический осмотр (антропометрия, измерение артериального давления и частоты сердечных сокращений, оценка неврологического статуса, включая вегетативные тесты); исследование глазного дна, полей зрения; лабораторные исследования (биохимический анализ крови: глюкоза, холестерин, a-холестерин, коэффициент атерогенности, триглицериды, b-липопротеины); инструментальные методы (ультразвуковая допплерография брахиоцефальных артерий и транскраниальная допплерография, электроэнцефалография, реоэнцефалография, электрокардиография, тетраполярная реография по Кубичеку); лучевые методы диагностики (рентгенография черепа и шейного отдела позвоночника, компьютерная томография головного мозга); нейропсихологические методы [5, 6]. Алгоритм психолого-психиатрического обследования включал оценку психического статуса [14], сбор анамнестических данных, анализ состояния когнитивных функций с использованием краткой шкалы оценки психического статуса – Mini-Mental State Examination (MMSE) [48], буквенный вариант корректурной пробы Бурдона в модификации В.Я. Анфимова [3, 29], таблиц Шульте [31], тестов Лурия [21] и Крепелина [49]. Для диагностики типа акцентуации личности использовался опросник Г.Шмишека [19, 31]. Применяли госпитальную шкалу тревоги и депрессии – Hospital Anxiety and Depression Scale (HADS) [53]. При обработке полученных данных использовали методы медицинской статистики [12, 13], программного пакета Statistica 6,0 для Windows, а также компьютерную экспертную систему [45]. Для сравнительного анализа использовали непараметрический тест Манна–Уитни [12].
При анализе клинической картины в соответствии с критериями МКБ-10 [15, 35] и данными публикаций, посвященных моделям диагностики психических расстройств, в основной группе выявлены: тревожные расстройства (чаще по типу смешанного тревожного и депрессивного расстройства) – 24% (n=24), расстройства адаптации (главным образом в виде кратковременной депрессивной реакции) – 21% (n= 23) и СВД – 35% (n=38).
При функциональных нагрузках в большинстве случаев (84%, n=91) выявлены признаки церебрастенического синдрома: головные боли (73%, n=79); головокружения (58%, n=63); шум в голове (29%, n=31); плохой сон (44%, n=47); снижение работоспособности и повышенная утомляемость во второй половине дня (39%, n=42); раздражительная слабость (43%, n=46); неустойчивость настроения (21%, n=23), а также отдельные ипохондрические (4%, n=4) и когнитивные нарушения в виде легкой забывчивости, затруднения усвоения нового материала, неполного воспроизведения событий, вязкости и трудной переключаемости внимания (37%, n=40). Сходные наблюдения приводят и другие исследователи [2, 22, 32, 44].
Существенную провоцирующую роль в формировании реакций адаптации играли социальные проблемы пациентов: отсутствие своего жилья (14%, n=15), невозможность служебного и профессионального роста (12%, n=13), развод (11%, n=12), болезни родных (9%, n=10), непогашенные кредиты (2%, n=2). Функциональные нагрузки у лиц основной группы были в основном представлены: ночными дежурствами (63%, n=68), «скользящим» графиком труда с ненормированным рабочим днем (55%, n=59), служебными командировками в «горячие» точки (34%, n=37). При этом в изученных случаях отмечена выраженная лабильность клинических проявлений: регресс жалоб у 83% лиц основной группы наступал в течение суток после окончания психогенного воздействия, что позволяет предположить, что для доклинической стадии НПНМК характерны ситуационно обусловленные транзиторные срывы адаптации.
Среди факторов, предрасполагающих к таким «срывам», ведущее место занимали акцентуации личности (тест Шмишека–Леонгарда), выявленные в основной группе у всех обследованных (табл. 1). Почти у 44% (n=47) выявлено семейное отягощение сердечно-сосудистой патологией.

Тревожные расстройства (44%, n=47) проявлялись жалобами на постоянное напряжение, раздражительность, нарушения концентрации внимания, неспособность расслабиться, неотвязные мысли о соматическом недомогании. У всех пациентов выявлены также симптомы соматической тревоги (потливость, головные боли напряжения, тахикардия, неприятные ощущения в животе, учащенное мочеиспускание, сухость во рту). Опасаясь обострения болезни или возможных осложнений, они стремились к установлению щадящего режима и, несмотря на объективно удовлетворительное соматическое состояние, резко ограничивали контакты, снимали с себя прежние заботы, отказывались от ряда служебных и домашних обязанностей. Все медицинские назначения и рекомендации выполняли неукоснительно, без малейших отклонений. При этом прослеживалась зависимость между выраженностью тревожной и вегетативной симптоматики и психогенными влияниями: усиление тревоги наблюдали на фоне психоэмоциональных перегрузок (командировки в «горячие точки», служебные и семейные проблемы).
У 2 пациентов с реакциями по типу невротического отрицания, выделяемыми в рамках нозогений [38, 39], отмечены симптомы соматизированной тревоги и вегетативной лабильности. Установки больных относительно имевшейся у них соматической патологии отличались подчеркнутым безразличием (они пренебрежительно говорили о болезни либо избегали обсуждения этой проблемы).
Синдром «ипохондрии здоровья» (4%, n=4) наряду с преувеличением возможной угрозы, сопряженной с выявленной телесной патологией, проявлялся склонностью к построению собственной системы профилактики обострений, что сопровождалось многократными обращениями к врачу за разъяснениями своей клинической ситуации, поиском «новых» способов лечения, совершенствования уже назначенной терапии. Это приводило к отклонениям от плана наблюдения и терапии и другим признакам некомплаентности.
В обсуждаемой группе (табл. 2) средние значения суммы баллов по MMSE у пациентов с соматоформной вегетативной дисфункцией хотя и носили «пограничный» с нормой характер, но были достоверно ниже, чем в группе сравнения (p<0,05).

В ряде исследований [1, 17, 25, 35], проведенных на разнородном материале (гражданские декретированные и недекретированные коллективы, организованные и неорганизованные группы населения), выявлены признаки субклинической когнитивной дисфункции, сопровождающие вертеброгенный синдром или начальные проявления недостаточности мозгового кровоснабжения. Однако эти данные подтверждают далеко не все авторы [26, 34, 44].
Средние величины показателей внимания у военнослужащих основной группы с ОШОП по сравнению со здоровыми лицами также носили характер «пограничных» (p<0,05). Высокая истощаемость внимания при начальных проявлениях СЗГМ уже отмечена в литературе [17, 18, 25, 27, 35], хотя в части публикаций [10, 43] этот вывод не подтверждается.
Полученные в настоящем исследовании результаты не только подтверждают высокую истощаемость активного внимания у лиц с доклинической стадией НПНМК (основная группа), зарегистрированного при тестировании по Крепелину (достоверно более низкие значения сравнительно с контрольной группой и средними нормативными показателями – p<0,05), но и могут свидетельствовать о субклинических признаках (парциальная акалькулия) интеллектуального дефицита. Сходные зависимости отмечены и в других работах [34, 43].
При исследовании мнестических функций у военнослужащих с доклинической стадией НПНМК в сравнении с контрольной группой выявлен «пограничный» уровень кратковременной слуховой вербальной памяти: ее ослабление после пятого повторения в пробе Лурия в силу более выраженной утомляемости этих лиц (p<0,05), что согласуется с данными отдельных публикаций [4, 28], выполненных на гражданских контингентах.
Проведенное сравнительное исследование позволило выявить у обследованных военнослужащих проявления тревоги, реализующиеся на клиническом уровне, и субклинические признаки депрессии (табл. 3). Аналогичные данные приводятся в литературе, посвященной доклинической стадии НПНМК [9, 12, 24, 31, 35] у гражданских лиц.

Совокупность полученных в настоящем исследовании данных о психопатологических расстройствах у военнослужащих с доклинической стадией НПНМК может быть использована при построении комплексных программ медико-психологической реабилитации, направленных на профилактику жизнеопасных сосудистых поражений головного мозга не только среди декретированных, но и среди недекретированных контингентов.
Список исп. литературыСкрыть список1. Айвазов А.Н., Череващенко Л.А., Саакова Л.М. Состояние вегетативного статуса у больных с вертеброгенным синдромом позвоночной артерии и его коррекция на санаторном этапе. Вопр. курортол., физиотер. и леч. физ. культуры. 2007; 6: 16–8.
2. Акимов Г.А. Начальные проявления сосудистых заболеваний головного мозга. М.: Медицина, 1983.
3. Анфимов В.Я. Сосредоточение внимания и психическая работоспособность при эпилепсии. Обозр. психиат., неврол. и эксперимент. психол. 1908; 12: 705–27.
4. Бурцев Е.М., Молоков Д.Д. Диагностика и санаторное лечение начальных проявлений недостаточности кровоснабжения головного мозга. Журн. неврол. и психиат. им. С.С.Корсакова. 1986; LXXXVI (9): 1305–10.
5. Вассерман Л.И., Щелкова О.Ю. Медицинская психодиагностика: теория, практика и обучение. М.: Академия, 2004.
6. Вассерман Л.И., Дорофеева, Меерсон Я.А. Методы нейропсихологической диагностикин. СПб.: Стройлеспечать, 1997.
7. Васюк Ю.А., Довженко Т.В. Диагностика и лечение депрессий при заболеваниях сердечно-сосудистой системы. М.: ООО «ПринтАртСтудио», 2006; 58.
8. Вознесенская Т.Г. Депрессия в неврологической практике и ее лечение. Невролог. журн. 2006; 11 (6): 4–11.
9. Гордон И.Б., Гордон А.И. Церебральные и периферические вегетативные расстройства в клинической кардиологии. М.: Медицина, 1974.
10. Дуданов И.П., Коробков М.Н., Хяникяйнен И.В. Распространенность ранних нарушений мозгового кровообращения в организованных и неорганизованных группах населения. Мед. акад. журн. 2004; 4 (2): 96–104.
11. Дробижев М.Ю., Макух Е.А. Депрессии у больных, наблюдающихся врачами разных специальностей в общей медицине. Психиат. и психофармакотер. 2007; 9 (4): 33–9.
12. Емелин А.Ю. Аффективные расстройства у пациентов с сосудистыми когнитивными нарушениями. Материалы Всероссийской юбилейной научно-практической конференции с международным участием «Актуальные проблемы психиатрии и неврологии». СПб., 2007.
13. Зайцев В.М., Лифляндский В.Г., Маринкин В.И. Прикладная медицинская статистика. СПб.: ФОЛИАНТ, 2003.
14. Ивантер Э.В., Коросов А.В. Основы биометрии. Петрозаводск: Изд-во ПетрГУ, 1992.
15. Клиническая истории болезни по психиатрии: учебно-методическое пособие. Сост. М.М.Буркин и др. Петрозаводск: Изд-во ПетрГУ, 2006.
16. Клиническое руководство: модели диагностики и лечения психических и поведенческих расстройств. Ред. В.Н.Краснов, И.Я.Гурович. М.: Медпрактика, 2000.
17. Ковалев А.С., Хомазюк И.Н. Физическая работоспособность и ее изменения при воздействии ионизирующего излучения. Украин. мед. журн. 1999; 2: 83–5.
18. Кореняк Н.А., Макаренко В.В., Павловская Л.И. Влияние интермиттирующей гипокситерапии на некоторые маркеры ангиогенеза. Материалы научно-практической конференции: «Молодежь – Барнаулу». Барнаул, 2002; 171–2.
19. Крутько В.Н., Мамай А.В., Славин М.В. Классификация, анализ и применение индикаторов биологического возраста для прогнозирования ожидаемой продолжительности жизни. Физиол. чел. 1995; 6: 42.
20. Леонгард К. Акцентуированные личности. Киев, 1981.
21. Литвинцев С.В., Снедков Е.В., Резник А.М. Боевая психическая травма: Руководство для врачей. М.: Медицина, 2005.
22. Лурия А.Р. Основы нейропсихологии: Учебное пособие. М.: Медицина, 1973; 322.
23. Маджидов Н.М., Трошин В.Д. Доинсультные цереброваскулярные заболевания: диагностика, лечение и профилактика. М.: Медицина, 1985.
24. Маколкин В.И., Абакумов С.А. Диагностические критерии нейроциркуляторной дистонии. Клин. мед. 1996; 3: 22–4.
25. Манвелов Л.С. Начальные проявления недостаточности кровоснабжения мозга (этиология, патогенез, клиника и диагностика). Леч. врач. 1999; 5: 37–41.
26. Манвелов Л.С. Сосудистые заболевания головного мозга и память. Нервы. 2006; 4: 15–7.
27. Мельникова Т.В., Семенов А.В. Нейропсихологические исследования при начальных проявлениях недостаточности кровоснабжения мозга. Труды Горьковского государственного медицинского института. Вып. 82: Начальные формы сосудистых заболеваний нервной системы. Под ред. Е.В.Верещагина и Е.П.Семеновой. Горький: Изд-во Горьков. гос. мед. ин-та. 1977; 114–7.
28. Морозова О.А., Шаров Д.А. Изменения психической деятельности и когнитивные расстройства у больных начальными проявлениями цереброваскулярной недостаточности и хронической гипертонической энцефалопатией. Материалы Всероссийской юбилейной научно-практической конференции с международным участием «Актуальные проблемы психиатрии и неврологии». СПб., 2007; 141–2.
29. Муссельман Д.Л., Эванс Д.Л., Немеров С.Б. Связь депрессии с сердечно-сосудистыми заболеваниями. Эпидемиология, биология и лечение. Java Россия. 2000; 3 (1): 6–7.
30. Начальные формы сосудистых заболеваний мозга: учебное пособие для студентов и врачей-интернов. Под ред. Е.П.Семеновой, В.Д.Трошина. Горький: Изд-во Горьков. гос. мед. ин-та, 1979.
31. Никитина Л.В., Мелентьева И.Г., Анцурова Г.В. Психологические характеристики детей, страдающих вегетативно-сосудистой дистонией. Материалы IX съезда педиатров России. М., 2001; 418–9.
32. Основы клинической психологии и медицинской психодиагностики. Б.В.Овчинников и др. СПб.: Элби-СПб, 2005.
33. Панков Д.Д. К вопросу о совершенствовании классификации сосудистых поражений головного мозга. Журн. неврол. и психиат. им. С.С.Корсакова. 1998; 98 (8): 66.
34. Парфенов В.А., Рыжак А.А., Старчина Ю.А. Когнитивные и эмоциональные нарушения у больных с артериальной гипертензией. Невролог. журн. 2006; 11 (Прил. 1): 47–52.
5 мая 2009
Количество просмотров: 2119


