Психиатрия Психические расстройства в общей медицине
№01 2008
Психологические особенности и спектр психопатологических расстройств у больных, страдающих псориазом №01 2008
Введение
Среди соматических заболеваний, сопровождающихся психическими нарушениями, поражения кожного покрова занимают особое место не только вследствие тесной связи кожи и нервной системы в процессе эмбриогенеза, но и большой субъективной и объективной значимости состояния кожи для человека.
Особое место среди заболеваний кожи занимает псориаз – один из наиболее распространенных и недостаточно изученных дерматозов. Повышенный интерес к исследованию псориаза объясняется не только высокой распространенностью этого дерматоза (заболеваемость псориазом в развитых странах достигает 2–3% [1]), но и значительным удельным весом в общей патологии кожи: на долю псориаза приходятся 5–10% от их общего числа дерматологических заболеваний [2]. Дерматологи отмечают также постоянный рост заболеваемости псориазом, особенно в детском и молодом возрасте, учащение развития его тяжелых, осложненных и инвалидизирующих форм. Несмотря на многочисленные исследования, этиология и патогенез псориаза еще недостаточно изучены [2–4].
На протяжении многих лет велась дискуссия о роли психологических факторов в развитии псориаза. В многочисленных публикациях отмечается значение психологического напряжения как триггерного механизма в возникновении и течении данного заболевания [5, 6]. Авторы отмечают, что частота психогенной провокации дебюта и рецидивов псориаза значительно выше, чем при других дерматозах.
Многие авторы считают, что особенности личности могут влиять на возникновение и течение псориаза [7]. Вместе с тем начало псориатического процесса может вызывать соматизацию психической реакции и приводить к изменениям личности [8], особенно при раннем начале, когда развитие личности протекает в специфических условиях, сопряженных с болезнью [9].
Хотя влияние психологических факторов на возникновение и течение псориаза не вызывает сомнений, их роль в этиопатогенезе этого заболевания оценивается неоднозначно, а многие вопросы, касающиеся взаимосвязи патологических кожных процессов и психического состояния, изучены недостаточно. Такое положение затрудняет разработку и применение новых эффективных методов лечения.
Целью нашей работы было изучение психологических особенностей и психопатологических расстройств у больных псориазом.
Материалы и методы
В основу работы положены материалы обследования 401 больного распространенным псориазом. Пациенты находились на стационарном лечении в клинике Нижегородского научно-исследовательского кожно-венерологического института. Среди них было 239 (59,6%) мужчин и 162 (40,4%) женщины в возрасте от 13 до 74 лет (средний возраст 38±16,7 года).
В группу сравнения вошли 80 больных нейродермитом (42 мужчины и 38 женщин, средний возраст 32±17 лет). Контрольную группу составили 30 практически здоровых лиц (15 мужчин и 15 женщин, средний возраст 31±8,7 года).
Психическое состояние пациентов исследовалось методом структурированного интервью с помощью регистрационной карты, включающей социодемографические сведения, данные анамнеза и клиническую часть с характеристикой синдромов по критериям диагностики адаптированного варианта DSM-IV-R и психодиагностическим тестированием (шкала тревоги Спилбергера, опросник депрессии Бека, адаптированный восьмицветный тест М.Люшера, шкала жизненных событий Холмса и Рея и "Сокращенный многофакторный опросник для исследования личности" (СМОЛ).
Вычисление значимости различных долей проводили по методу углового преобразования Фишера. Для изучения степени выраженности связи между признаками использовали непараметрический коэффициент ранговой корреляции Спирмена.
Полученные результаты сопоставляли с распространенностью психических расстройств в населении по данным литературы [10].
Результаты исследования
У всех обследованных больных псориазом и нейродермитом в анамнезе выявлены проблемы, связанные с психическим здоровьем.
Психические расстройства в семьях выявлены у 19% больных псориазом, что соответствовало расчетам, приводимым для больных нейродермитом – 16,3% и популяционным данным – 15,5%. Шизофренией страдали 1% родственников I степени родства, аффективными психозами – 1%, другими – 2%, алкогольной зависимостью – 12%, умственной отсталостью – 0,2%, непсихотическими заболеваниями – 1%.
В детском возрасте практически с одинаковой частотой (соответствует популяционной – 21%) у больных псориазом и нейродермитом выявлялись дезадаптационные эпизоды (20,4 и 22,5% соответственно). Невротические двигательные расстройства (тики, мутизм, заикание) выявлены у 4%, психодезадаптационные эпизоды органического типа (ночной энурез, головные боли, ночные страхи, крики, снохождения, судорожные реакции, пароксизмы) – у 7,2%, гиперактивность – у 2,2%, дефицит активности – у 0,5% больных псориазом.
Частота аффективных расстройств в детстве в группе больных псориазом была значимо ниже, чем при нейродермите – 3,7% против 12,5% (p<0,05).
Среди больных псориазом и нейродермитом значимо преобладали лица с экспрессивным типом реагирования в стрессовых ситуациях, сопровождающиеся гетероагрессией (в 49,1 и 40,6% соответственно, p<0,05). По сравнению с популяционной частотой у больных псориазом этот тип реагирования встречался достоверно чаще (49,1 и 32% соответственно, p<0,001).
На стресс как фактор, способствующий развитию дерматоза или возникновению его рецидивов, указало практически одинаковое число больных псориазом и нейродермитом (55,4 и 51,3% пациентов соответственно).
Больные псориазом и нейродермитом с одинаковой частотой отмечали, что высыпания на коже неблагоприятно отражаются на их душевном самочувствии – появляется раздражительность, потребность в ограничении общения, снижается настроение (60,6 и 62,5% соответственно). Однако боязнь негативной оценки со стороны окружающих при псориазе достоверно чаще сопровождалась социальной изоляцией, чем при нейродермите (38,2 и 23,8% наблюдений соответственно, p<0,05).
По сравнению с больными нейродермитом и популяционными данными у больных псориазом достоверно реже выявлялась патология в соматической сфере1. Сопутствующие соматические заболевания выявлены у 43,9% обследованных против 30% в группе больных нейродермитом (p<0,05) и 27,5% среди населения (p<0,001). При псориазе достоверно чаще, чем у больных нейродермитом, диагностировалась гипертоническая болезнь (в 15,2 и 7,5% случаев соответственно, p<0,05), реже – бронхиальная астма (в 1,2 и 11,3% случаев соответственно, p<0,001) и аллергические реакции (в 7,5 и 37,5% случаев; p<0,001).
В ходе исследования были проанализированы частота и выраженность проявлений социальной дезадаптации. Доля лиц с умеренно сниженной социальной адаптацией среди больных псориазом (40,6%) была сравнительно выше, чем среди населения в целом (12,2%, p<0,001) и не отличалась от таковой у больных нейродермитом.
На утрату прежних интересов, безучастность и безынициативность, а также конфликтность больные псориазом и нейродермитом указывали с одинаковой частотой (в 15 и 17,2, 7,5 и 7,8% случаев соответственно).
Антисоциальное поведение достоверно чаще встречалось в группе больных псориазом, чем нейродермитом (10 и 1,6% соответственно; p<0,01). Уход в мир мистических представлений выявлялся у 10% больных псориазом и не был выявлен у больных нейродермитом (p<0,001). Пациенты с псориазом чаще, чем больные нейродермитом, указывали на разрыв семейных отношений (в 17,5 и 7,8% случаев соответственно; p<0,05). Формальные взаимоотношения в семье были зарегистрированы у 3,5% больных псориазом и не встречались у больных нейродермитом (p<0,05).
При псориазе по сравнению с больными нейродермитом и населением в целом достоверно чаще встречались лица, употребляющие алкоголь (85,5 и 72,5%, p<0,01; 75 и 85,5%, p<0,001 соответственно). На наличие запоев больные псориазом указывали чаще, чем больные нейродермитом и обследуемые в популяции (7,2 и 5%, p>0,05; 7,2 и 1%, p<0,001 соответственно).
Всего 34,4% больных псориазом отметили, что имеют психологические проблемы и хотели бы пройти курс лечения у психотерапевта, причем эта доля, т.е. часть пациентов, осознающих необходимость психологической коррекции, соответствовала таковой при нейродермите (37,5%).
По данным психодиагностического исследования, средние показатели реактивной и личностной тревоги по тесту Спилбергера, депрессии по опроснику Бека, стрессодоступности по шкале жизненных событий Холмса и Рея у больных псориазом существенно не отличались от средних показателей у больных нейродермитом и достоверно превышали средние показатели, полученные у здоровых лиц контрольной группы (см. таблицу).

Средний показатель реактивной тревоги у больных псориазом составил 30,30±0,82 балла, соответствовал значению данного показателя у больных нейродермитом (29,80±1,69 балла) и был достоверно выше, чем в контрольной группе (20,60±1,43 балла; p<0,001). Выявлены положительные корреляции между величиной показателя реактивной тревоги и возрастом начала псориаза (r=+0,26, p=0,003), длительностью дерматоза (r=+0,25, p=0,004), тяжестью заболевания, определяемой клинической формой (r=+0,24, p=0,006) и неблагоприятным течением (r=+0,31, p=0,0004).
Средний показатель личностной тревоги по тесту Спилбергера у больных псориазом составил 44,60±0,81 балла, существенно не отличался от значения этого показателя у больных нейродермитом (44,10±1,45 балла) и был достоверно выше, чем в контрольной группе (36,00±1,88 балла; p<0,001). Выявлена положительная корреляция между значением показателя личностной тревоги и длительностью течения псориаза (r=+0,26, p=0,003).
Средний показатель по шкале депрессии Бека у больных псориазом составил 9,60±0,77 балла, соответствовал среднему показателю у больных нейродермитом (9,83±1,30 балла) и достоверно превышал средний показатель в контрольной группе (2,60±0,37 балла; p<0,001). Величина показателя по шкале Бека положительно коррелировала с возрастом начала псориаза (r=+0,25, p=0,004), длительностью дерматоза (r=+0,26, p=0,002), тяжестью заболевания, определяемой клинической формой (r=+0,33, p=0,0002) и неблагоприятным течением заболевания (r=+0,24, p=0,005).
Средний показатель по шкале жизненных событий Холмса и Рея у больных псориазом составил 201,0±26,3 балла, был несколько выше, чем у больных нейродермитом (183,0±19,5 балла; p>0,05), достоверно превышал данный показатель в контрольной группе (110,0±17,6 балла; p<0,01), что свидетельствует о повышенной стрессодоступности и снижении устойчивости к стрессу. Пациенты чаще указывали на семейно-бытовые, профессиональные и финансовые проблемы. Показатель по шкале жизненных событий положительно коррелировал с клинической тяжестью псориаза, определяемой неблагоприятным течением (r=+0,32, p=0,022).
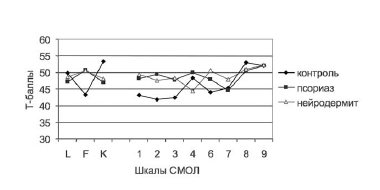
Усредненный личностный профиль теста СМОЛ больных псориазом был расположен в пределах нормативного "коридора" и имел линейный характер (рис. 1). Среднее значение по 7-й шкале оказалась достоверно ниже, чем по 2, 4, 8 и 9-й шкалам (p<0,05), что указывает на тенденцию к некоторой неконформности установок больных псориазом.
Обнаружены достоверные различия значений по 1, 2 и 3-й шкалам СМОЛ у пациентов, страдающих псориазом, нейродермитом и здоровых лиц контрольной группы (p<0,05). Шкалы "невротической триады" (1, 2 и 3-я шкалы) в усредненном профиле больных псориазом и нейродермитом, по сравнению с профилем здоровых лиц, располагались выше, что свидетельствует о более выраженных тенденциях к соответствию нормативным критериям как в социальном окружении, так и в сфере физиологических функций организма, пессимистической оценке своих перспектив, эмоциональной лабильности у больных псориазом и нейродермитом. Следует отметить, что относительное повышение значений по 1, 2 и 3-й шкалам профиля СМОЛ или MMPI ряд авторов рассматривают как свидетельство предрасположенности к психосоматической патологии в целом [11].
Величина показателя 2-й шкалы теста СМОЛ положительно коррелировала с клинической тяжестью псориаза, определяемой неблагоприятным течением (r=+0,37; p=0,01).
Соотношение шкал достоверности у пациентов, страдающих псориазом, нейродермитом и у лиц контрольной группы, различалось и отражало трудности адаптации у больных дерматозами и стремление избежать излишней откровенности у здоровых лиц.
Средняя выраженность психофизиологической дезадаптации, определяемая по методу М.Люшера как сумма оценок "тревог" и "компенсаций", у больных псориазом (4,00±0,28 балла), достоверно (p<0,05) превышала соответствующий показатель у больных нейродермитом (3,17±0,41 балла) и в контрольной группе (2,60±0,37 балла; p<0,01).
При анализе результатов восьмицветного теста М.Люшера у больных псориазом выявлены тенденции к уходу от социальных контактов, пессимистическому прогнозу на будущее, длительное состояние фрустрации. "Усредненный" ряд цветовых предпочтений можно было представить как "зеленый–серый–фиолетовый–красный–синий–желтый–коричневый–черный". Данный цветовой выбор свойствен "застревающим" (по К.Леонгарду, 1976) или ригидным (по А.Е.Личко, 1977) акцентуированным интровертированным личностям [11].
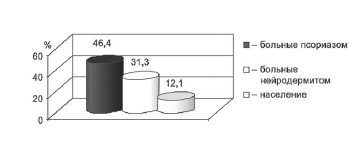
У 46,4% пациентов, страдающих псориазом, выявлялся один или несколько синдромов расстройств личности (РЛ), которые диагностировались достоверно чаще, чем в группе больных нейродермитом (31,3%, p<0,05) и у населения в целом (12,1%, p<0,001; рис. 2).
Наиболее частыми были ананкастное РЛ (11%), зависимое (8,2%), эксплозивное (8,2%), истерическое (8%). В 0,8% случаев выявлены признаки шизотипического РЛ, требующие дифференциации от вялотекущей шизофрении.
Достоверных различий в частоте отдельных РЛ в группах больных псориазом и нейродермитом не выявлено. При сравнении с популяционной частотой у больных псориазом достоверно чаще встречались следующие РЛ: эксплозивное (8,2 и 1,2%; p<0,001), параноидное (7,5 и 1,2%; p<0,001), диссоциальное (3,5 и 1,3%; p<0,01), пограничное (5 и 1,4%; p<0,001), истерическое (8 и 1,1%; p<0,001), ананкастное (11 и 3%; p<0,001), зависимое (8,2 и 3,5%; p<0,001), пассивно-агрессивное (4 и 1,2%; p<0,001), тревожное (4 и 1,8%; p<0,05).
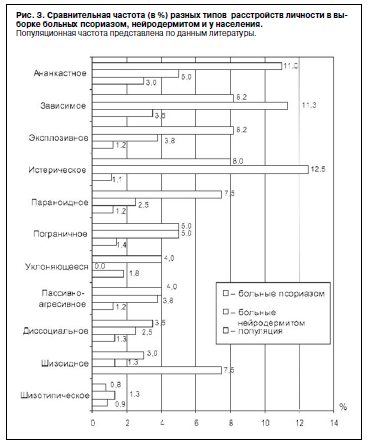
При этом шизоидное РЛ среди больных псориазом встречалось достоверно реже, чем у населения в целом (3 и 7,5%; p<0,001), тогда как различий по этому признаку для шизотипического РЛ не выявлено (рис. 3).
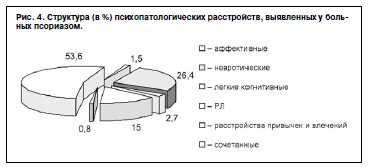
В структуре психопатологических расстройств, выявленных у больных псориазом, 53,6% занимали сочетания аффективных, невротических, когнитивных нарушений, РЛ и влечений. Изолированно РЛ диагностированы у 15% обследованных: 1 синдром изолированно выявлен в 10,8% случаев, несколько – в 4,2% (рис. 4).
Заключение
Результаты работы свидетельствуют о том, что у большей части пациентов, страдающих псориазом, в течение жизни и на момент обследования возникали проблемы, связанные с психическим здоровьем, выражавшиеся в снижении социальной адаптации, частом употреблении алкоголя и развитии алкогольной зависимости. Влияние дерматоза на эмоциональное состояние отметили 61% больных псориазом, психологических факторов на течение кожного заболевания – 55% обследованных. Аналогичные тенденции прослеживались и в группе больных нейродермитом.
В значительном числе наблюдений у больных псориазом, как и у больных нейродермитом, при наличии психологических проблем и даже клинических проявлений психических расстройств, отсутствовало их адекватное осознание и отмечались трудности вербализации эмоциональных переживаний, что характерно для лиц с алекситимической психосоматической структурой личности [12–14].
Результаты психодиагностического обследования указывают на более высокий уровень психической дезадаптации у больных псориазом по сравнению со здоровыми лицами контрольной группы, соответствующий таковому при нейродермите. Кроме того, данные теста СМОЛ и теста М.Люшера у больных псориазом, как и у больных нейродермитом, свидетельствуют о существовании трудностей адаптации и личностных особенностей, признанных предрасполагающими к развитию психосоматической патологии в целом. Полученные результаты соответствуют данным литературы, указывающим на повышение уровня психической дезадаптации и наличие психосоматических влияний у больных с хроническими дерматозами [15].
Выраженность психологического дистресса коррелирует с поздним началом псориаза, длительностью дерматоза, тяжестью заболевания, определяемой клинической формой и неблагоприятным течением.
Полученные в настоящем исследовании данные подтверждают влияние психологических факторов на течение псориаза. Сходные соотношения выявляются и при нейродермите. Вместе с тем выявлены особенности психопатологических расстройств, отличающие больных псориазом от страдающих нейродермитом. Среди больных псориазом отмечена достоверно более высокая, чем в населении, частота расстройств личности, что согласуется с данными литературы [15– 17]. Разными оказались и проявления социальной и психологической дезадаптации в группах больных псориазом и нейродермитом: при псориазе достоверно чаще выявляются антисоциальные и аутистические психопатоподобные расстройства.
С учетом полученных данных может быть обоснована необходимость более широкого использования в лечении и реабилитации больных псориазом психофармакотерапии и психотерапии. Эффективное лечение требует применения комплексного подхода, включающего психодиагностические методы с учетом сложных психосоматических соотношений в структуре заболевания.
Список исп. литературыСкрыть список1. Скрипкин Ю.К. Кожные и венерические болезни. М.: Триада-фарм, 2001; 361–73.
2. Блайхер Ц., Глик Г. Новый комплексный метод лечения и профилактики псориаза с применением элементов альтернативной терапии. Международн. мед. журн. 2000; 4: 344–9.
3. Мордовцев В.Н., Мушет Г.В., Альбанова В.И. Псориаз (патогенез, клиника, лечение). Кишинев: Штиница, 1991; 185.
4. Espinoza LR, van Solingen R, Cuellar ML, Angulo J. Insights into the pathogenesis of psoriasis and psoriatic arthritis. Am J Med Sci 1998; 316: 271–6.
5. Szumanski J, Kokoszka A. [Psychological factors in psoriasis: review of literature]. Psychiatr Pol 2001; 35 (5): 831–8.
6. Griffiths CE, Richards HL. Psychological influences in psoriasis. Clin Exp Dermatol 2001; 26 (4): 338–42.
7. Fukunishi I, Berger D. Comment on "Personality disorders and psychiatric symptoms in psoriasis": a critical analysis. Psychol Rep 1996; 78 (3), Pt 2: 1265–6.
8. Rubino IA, Sonnino A, Pezzarossa B et al. Personality disorders and psychiatric symptoms in psoriasis. Psychol Rep 1995; 77 (2): 547–53.
9. Раева Т.В. Психические расстройства в дерматологической клинике (клинико-патогенетические, социально-психологические и реабилитационные аспекты). Автореф. дис. … д-ра мед. наук. Томск, 2006.
10. Касимова Л.Н. Психическое здоровье населения крупного промышленного центра (клинико-эпидемиологические и социокультуральные аспекты). Дис. … д-ра мед. наук. М., 2000.
11. Собчик Л.Н. Стандартизированный многофакторный метод исследования личности. Методическое руководство. М., 1990.
12. Бройтигам В., Кристиан П., Рад М. Психосоматическая медицина: Краткий учебник. Пер. с нем. Г.А.Обухова, А.В.Бруенка; Предисл. В.Г.Остроглазова. М.: ГЭОТАР, 1999.
13. Allegranti I, Gon T, Magaton-Rizzi G, Aguglia E. Prevalence of alexithymic characteristics in psoriatic patients. Acta Derm Venereol Suppl (Stockh) 1994; 186: 146–7.
14. Vidoni D, Campiutti E, D\'Aronco R et al. Psoriasis and alexithymia. Acta Derm Venereol Suppl (Stockh) 1989; 146: 91–2.
15. Зайцева О.Г. Психические расстройства у больных хроническими дерматозами. Автореф. дис. … канд. мед. наук. СПб., 2000.
16. Елецкий В.Ю., Музыченко Г.Ф. Личностные изменения у больных псориазом и нейродермитом. Психологическое обеспечение психического и физического здоровья человека. Тез. докл. к VII съезду общества психологов СССР, 1989.
17. Schneider G, Gieler U. Psychosomatic dermatology – state of the art. Z Psychosom Med Psychother 2001; 47 (4): 307–31.


