Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№01 2008
Ритмы депрессии при соматических (дермато- и кардиологических) заболеваниях №01 2008
Номера страниц в выпуске:22-25
Нарушения регуляции аффекта, выражающиеся депрессиями, относятся к числу наиболее распространенных психопатологических феноменов. По данным популяционных исследований, 2,7–4,5% респондентов сообщают о наличии симптомов депрессии в течение последнего месяца, 4,1–7,1% – в течение последнего года, 15,4–24% – на протяжении жизни. Установлено, что доля депрессивных расстройств у пациентов психиатрического стационара достигает 22–75%. Депрессивные состояния являются также наиболее частой формой психической патологии у пациентов общемедицинских учреждений как амбулаторной, так и госпитальной сети.
Нарушения регуляции аффекта, выражающиеся депрессиями, относятся к числу наиболее распространенных психопатологических феноменов. По данным популяционных исследований, 2,7–4,5% респондентов сообщают о наличии симптомов депрессии в течение последнего месяца, 4,1–7,1% – в течение последнего года, 15,4–24% – на протяжении жизни [1, 2]. Установлено, что доля депрессивных расстройств у пациентов психиатрического стационара достигает 22–75% [3, 4].
Депрессивные состояния являются также наиболее частой формой психической патологии у пациентов общемедицинских учреждений как амбулаторной, так и госпитальной сети [5–8]. В оценках зарубежных авторов, частота депрессий у этих больных варьирует от 5,9 до 24,9% [1, 9–11]; сопоставимые данные приводят и отечественные авторы. При клинико-эпидемиологическом обследовании пациентов, обратившихся к участковому терапевту, депрессивные расстройства выявлены в 21,5% случаев [12, 13]. Частота депрессивных состояний у больных соматического стационара, обратившихся за консультативной психиатрической помощью, соотносится с приведенным показателем – 20–29% [14–17]; для крупной многопрофильной больницы (по данным клинико-эпидемиологического исследования [12]) этот показатель достигает 20,5%.
Результаты эпидемиологических исследований можно рассматривать как свидетельство широкой распространенности депрессивных расстройств не только в специализированной, но и в общемедицинской сети. Хотя при этом гипотимические состояния у пациентов соматических стационаров и поликлиник встречаются реже, чем в психиатрической практике, они регистрируются у 1/5–1/3 больных.
Нарушения биологических ритмов рассматриваются в качестве признаков, определяющих не только структуру соматического (витального) синдрома депрессии, и как факторы, непосредственно взаимосвязанные с фундаментальными механизмами подверженности аффективным расстройствам [18–23]. При этом ритмические изменения проявляются не только суточными (циркадианными) колебаниями выраженности депрессивной симптоматики и физиологических функций (цикл "сон–бодрствование"), но и периодичностью возникновения аффективных фаз.
Свойственный эндогенным заболеваниям аффективного круга (циклотимия, биполярное аффективное расстройство, шизоаффективный психоз) ритм реализуется рекуррентными монополярными или биполярными аффективными фазами.
В то же время данные литературы [24–26] и наши наблюдения позволяют предположить существование не только собственных, свойственных аффективному заболеванию ритмов (циркадианный, рекуррентный), но и связанных с разными биологическими факторами (репродуктивный цикл женщин), а также “заимствованных” у коморбидных соматических заболеваний.
С целью исследования ритмов аффективных расстройств, обусловленных динамикой соматической патологии, были изучены выборки пациентов с атопическим дерматитом (АД), гипертонической болезнью (ГБ) и ишемической болезнью сердца (ИБС). Указанные нозологии выбраны, исходя из критерия динамики соматического заболевания, характеризующегося хроническим течением с многократными (не менее 2 раз) обострениями симптоматики. Из исследования исключали пациентов с верифицированным органическим поражением головного мозга любой этиологии.
Выборка пациентов с АД состояла из 92 пациентов (средний возраст 24,5±6,5 года; средняя длительность болезни 11±4,8 года). У 25 (27,2%) больных обострения хронического дерматоза сочетались с депрессивными состояниями. Характерологические девиации в этой выборке представлены аномалиями шизоидного (экспансивный полюс) круга – у 13 (52%) пациентов, истерического – у 6 (24%), обсессивно-компульсивного (ананкастного, тревожного) – у 3 (12%), паранойяльного – у 1 (4%), аффективного (гипертимного, циклоидного) – у 2 (8%).
На долю пациентов, отнесенных к этой выборке, приходятся 264 обострения АД, которые были зарегистрированы по данным анамнеза и медицинской документации; из них 76 (28,8%) сопровождались депрессивными расстройствами.
Переходя к обсуждению выявленных в этой выборке зависимостей, необходимо привести следующие данные.
В большинстве наблюдений (64%) число депрессий, манифестирующих при экзацербации дерматологического заболевания, превосходит их число, принятое за "точку отсчета" – две фазы (по 2 депрессии зарегистрировано только у 9 пациентов т.е. в 36% наблюдений), по 3 депрессии выявлено у 8 (32%), по 4 – у 6 (24%), по 5 – у 2 (8%) больных, страдающих АД.
В 15 (60% от общего числа пациентов с аффективными расстройствами) наблюдениях выявлена сезонность, присущая как аффективной, так и дерматологической патологии: депрессивные фазы манифестируют одновременно с обострениями дерматоза в осенний и/или весенний периоды.
В другой части случаев (10 больных пациентов – 40%), у больных, у которых депрессивные эпизоды не были связаны с сезонным фактором, они впервые развивались на фоне ранее не отмечавшегося тяжелого обострения АД (интенсивный зуд, нередко нарушающий сон, боль, жжение, возникновение эритематозно-лихеноидных высыпаний на открытых участках тела), а в дальнейшем сопровождали экзацербации дерматита уже вне зависимости от степени выраженности дерматологической симптоматики.
Важно отметить, что выявленная для больных АД связь между развития первого депрессивного эпизода и декомпенсацией соматической болезни распространяется и на пациентов двух других выборок, в которых депрессия "заимствует" ритм соматической болезни. В этих двух других выборках (т.е. у пациентов с сердечно-сосудистой патологией – ИБС и ГБ) выявляются также и другие соотношения.
Выборку пациентов с ИБС составили 56 больных (средний возраст 67±9,4 года, средняя длительность ИБС 10,8±8,2 года). У 18 (32,1%) пациентов зарегистрированы 44 депрессии, коморбидные обострению заболевания (усиление и/или учащение приступов стенокардии, снижение толерантности к физической нагрузке, инфаркт миокарда). Личностная предиспозиция в этом случае характеризовалась следующими вариантами аномалий: обсессивно-компульсивный – 7 (38,8%), шизоидный – 5 (27,8%), истерический – 4 (22,2%), паранойяльный и аффективный – по 1 (5,6%) наблюдению.
Повторные депрессивные эпизоды в этой выборке (в отличие от больных с АД) в большинстве (12 больных – 66,7%) представлены 2 депрессиями, а их число у остальных пациентов закономерно снижалось (по 3 фазы выявлены у 4 больных – 22,2%; по 4 – у 2, т.е. 11,1%).
Несмотря на ограниченный объем изученных выборок, не позволяющий провести статистически корректные сопоставления, можно утверждать, что выявленные различия определяются в первую очередь значительно большей, сопряженной с высоким риском смерти патогенностью кардиальной патологии1. Данное утверждение распространяется и на соотношения, выявленные в выборке больных ГБ.
Выборку больных ГБ составили 115 пациентов (средний возраст 56,3±11,7 года; средняя длительность ГБ 7,9±4,5 года). У 26 (22,6%) пациентов диагностированы 64 депрессии, подчиненные ритму (динамике) соматического заболевания. Преморбидные особенности таких больных с депрессиями представлены аномалиями истерического (8 наблюдений – 30,8%), шизоидного (7 наблюдений – 26,9%), обсессивно-компульсивного (6 наблюдений – 23,1%), гипертимического (3 наблюдения – 11,5%) и паранойяльного (2 наблюдения – 7,7%) круга.
Повторные депрессии по типу обусловленных динамикой соматической патологии депрессивных фаз наблюдаются при следующих друг за другом обострениях ГБ (длительно не корригирующаяся декомпенсация рабочего артериального давления, учащение и утяжеление гипертонических кризов): по 2 депрессии – у 18 (69,6%), по 3 – у 5 (19,2%), по 4 – у 2 (15,4%), по 5 – у 1 (4,2%) пациентов.
На вероятную связь ритмов депрессивных расстройств с динамикой актуальной соматической патологии у пациентов изученных выборок, на наш взгляд, указывает ряд фактов.
Рассмотренные коморбидные соотношения, выражающиеся становлением депрессивного статуса в зависимости от ухудшения соматического состояния у пациентов с депрессиями, подчиненными ритму соматического заболевания, отмечаются в подавляющем большинстве наблюдений (у 63 из 69, 91,3% больных) вне связи с аффективной личностной предиспозицией.
В связи с тем что течение АД характеризуется преобладанием сезонных обострений, депрессии, обусловленные ритмом кожного заболевания, необходимо дифференцировать с сезонным аффективным расстройством. В отличие от обусловленных АД сезонных рекуррентных депрессий в формировании аффективной фазы сезонного аффективного расстройства ключевая роль принадлежит хронобиологическим триггерным механизмам: изменениям продолжительности светового дня, инсоляционного режима, температурных условий. Теми же факторами определяется длительность сезонной депрессии и выраженность аффективной симптоматики [27]. Кроме того, для сезонных депрессий (вне зависимости от их клинической структуры) характерно преобладание соматовегетативных расстройств, не свойственное нашим наблюдениям.
Наконец, в пользу правомерности предположения о том, что ритм аффективных расстройств заимствуется у коморбидных соматических заболеваний, могут свидетельствовать представленные далее особенности содержательного комплекса депрессий, отражающие влияние соматического заболевания.
Психопатологическая структура депрессий, определяющихся ритмом соматического заболевания, гетерогенна (см. рисунок). В изученных случаях у пациентов с АД преобладают дисфорические депрессии (39%), а доля апатических (23,4%), тревожно-ипохондрических (18,2%), эндоформных (15,6%) и соматизированных (3,8%) последовательно уменьшается.
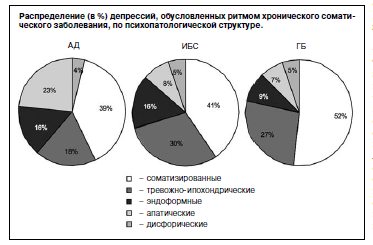
В выборке больных с ИБС доминируют депрессии соматизированного типа (40,5%), а доли других типов снижаются (на тревожно-ипохондрический тип приходятся 29,8%, на эндоформный – 16,2%, апатический – 8,1% и на дисфорический – 5,4%).
Клиническая картина гипотимических состояний, заимствующих ритм у ГБ, как и при ИБС, характеризуется преобладанием соматизированных депрессий, доля которых достигает 51,8%. При этом все остальные типы (тревожно-ипохондрический, дисфорический, эндоформный и апатический) представлены в той же пропорции – 26,8, 5,4, 8,9 и 7,1% соответственно.
Клиническая картина дисфорической депрессии [28, 29] характеризуется сниженным настроением с выраженной раздражительностью, гневливостью. Содержанием депрессии становятся не только ранее индифферентные обстоятельства, служившие источником дисфории, но и обусловленные экзацербацией соматического заболевания симптомы (зуд или эритема кожи при АД, приступы стенокардии, головных болей или головокружения при ИБС и ГБ) и связанные с ними ограничения социального и семейного функционирования, возможно также появление недовольства отношением врачей и качеством медицинского облуживания.
Апатическая депрессия проявляется снижением побуждений с падением жизненного тонуса [30]. Характерно чувство отрешенности от прежних желаний, безучастности к проводимому лечению и состоянию собственного здоровья, отсутствие инициативы и заинтересованности в результатах терапии. Витальные расстройства, сопряженные с явлениями отчуждения, лишены гиперестетических проявлений. Доминирует субъективное ощущение внутреннего дискомфорта, обычно сочетающегося с вялостью, повышенной физической утомляемостью.
В картине тревожно-ипохондрической депрессии гипотимия сочетается с тревожными опасениями за свое здоровье [31]. Содержательный комплекс депрессии в этих случаях характеризуется неадекватно пессимистическим восприятием соматической болезни, гипертрофированной оценкой ее социальных (потеря работы, угроза инвалидности) и медицинских последствий, мыслями о бесперспективности лечения. На первом плане – тревожные опасения (больные боятся обострения телесного недуга, страшатся умереть, оказавшись в ситуации, исключающей возможность экстренной медицинской помощи) с обостренным самонаблюдением с тщательной регистрацией малейших признаков недомогания, воспринимаемых как надвигающаяся катастрофа.
При соматизированных депрессиях, в картине которых собственно аффективная составляющая отступает на второй план, предметом ипохондрической озабоченности, определяющей содержательный комплекс расстройства, является соматовегетативная симптоматика, полиморфные телесные сенсации (кожный зуд, стеснение и тяжесть в груди, озноб, пульсация в разных частях тела, головокружения, головные боли), амплифицирующая симптоматику соматического заболевания [13].
Развернутая эндоформная депрессия включает подавленность, безразличие, пессимизм с чувством бесперспективности, сочетающиеся с нарушениями сна и снижением аппетита [32]. Могут выявляться заниженная самооценка с представлениями о собственной никчемности, непригодности к профессиональной деятельности или семейной жизни. Изменения самочувствия (тоскливый аффект, признаки идеомоторного торможения) имеют характерный для депрессии суточный ритм с большей выраженностью угнетенности, тягостного самоощущения в утренние часы (сразу после ночного сна).
На наш взгляд, выявление данного типа депрессии у пациентов изученных выборок не противоречит гипотезе о заимствовании ритма аффективных расстройств у соматического заболевания, поскольку эндоформная депрессия имеет ряд существенных отличий от эндогенных психогенно и соматогенно провоцированных аффективных заболеваний (биполярное аффективное расстройство, циклотимия).
Так, если эндогенные тоскливые депрессии формируются на гомономной для аффективных расстройств почве (циклоидный, гипертимный преморбид) [33], то в наших наблюдениях патологически сниженный аффект реализуется при гетерономной личностной акцентуации (аномалии шизоидного, истерического, тревожного кластеров). В качестве дифференцирующего признака может рассматриваться и тот факт, что в отличие от эндогенных депрессивных фаз, эндоформные развиваются исключительно в непосредственной связи с формированием и динамикой соматического заболевания, т.е. стереотип их течения (экзацербации, длительность, обратное развитие) связан с периодами обострения и ремиссии телесного недуга.
Таким образом, представленные данные свидетельствуют о возможности существования не только циркадианного и эндогенного, но и заимствованного у соматического заболевания ритма депрессивных расстройств. Рецидивирование депрессивных фаз в этом случае обеспечивается стереотипом течения соматического заболевания – соматическая патология выступает здесь в качестве самостоятельного фактора, задающего ритм аффективных расстройств.
Клиническая картина определяемых динамикой соматического заболевания гипотимических состояний гетерогенна. Выделение среди них сходных с эндогенными, но возникающих на гетерономной личностной почве и подчиненных ритму телесного недуга тоскливых (эндоформных) депрессий заставляет усомниться в корректности выдвинутого в рамках концепции E.Kraepelin [16] положения об обусловленности ритма всех "меланхолических" (витальных) депрессий исключительно эндогенным заболеванием (МДП).
Депрессивные состояния являются также наиболее частой формой психической патологии у пациентов общемедицинских учреждений как амбулаторной, так и госпитальной сети [5–8]. В оценках зарубежных авторов, частота депрессий у этих больных варьирует от 5,9 до 24,9% [1, 9–11]; сопоставимые данные приводят и отечественные авторы. При клинико-эпидемиологическом обследовании пациентов, обратившихся к участковому терапевту, депрессивные расстройства выявлены в 21,5% случаев [12, 13]. Частота депрессивных состояний у больных соматического стационара, обратившихся за консультативной психиатрической помощью, соотносится с приведенным показателем – 20–29% [14–17]; для крупной многопрофильной больницы (по данным клинико-эпидемиологического исследования [12]) этот показатель достигает 20,5%.
Результаты эпидемиологических исследований можно рассматривать как свидетельство широкой распространенности депрессивных расстройств не только в специализированной, но и в общемедицинской сети. Хотя при этом гипотимические состояния у пациентов соматических стационаров и поликлиник встречаются реже, чем в психиатрической практике, они регистрируются у 1/5–1/3 больных.
Нарушения биологических ритмов рассматриваются в качестве признаков, определяющих не только структуру соматического (витального) синдрома депрессии, и как факторы, непосредственно взаимосвязанные с фундаментальными механизмами подверженности аффективным расстройствам [18–23]. При этом ритмические изменения проявляются не только суточными (циркадианными) колебаниями выраженности депрессивной симптоматики и физиологических функций (цикл "сон–бодрствование"), но и периодичностью возникновения аффективных фаз.
Свойственный эндогенным заболеваниям аффективного круга (циклотимия, биполярное аффективное расстройство, шизоаффективный психоз) ритм реализуется рекуррентными монополярными или биполярными аффективными фазами.
В то же время данные литературы [24–26] и наши наблюдения позволяют предположить существование не только собственных, свойственных аффективному заболеванию ритмов (циркадианный, рекуррентный), но и связанных с разными биологическими факторами (репродуктивный цикл женщин), а также “заимствованных” у коморбидных соматических заболеваний.
С целью исследования ритмов аффективных расстройств, обусловленных динамикой соматической патологии, были изучены выборки пациентов с атопическим дерматитом (АД), гипертонической болезнью (ГБ) и ишемической болезнью сердца (ИБС). Указанные нозологии выбраны, исходя из критерия динамики соматического заболевания, характеризующегося хроническим течением с многократными (не менее 2 раз) обострениями симптоматики. Из исследования исключали пациентов с верифицированным органическим поражением головного мозга любой этиологии.
Выборка пациентов с АД состояла из 92 пациентов (средний возраст 24,5±6,5 года; средняя длительность болезни 11±4,8 года). У 25 (27,2%) больных обострения хронического дерматоза сочетались с депрессивными состояниями. Характерологические девиации в этой выборке представлены аномалиями шизоидного (экспансивный полюс) круга – у 13 (52%) пациентов, истерического – у 6 (24%), обсессивно-компульсивного (ананкастного, тревожного) – у 3 (12%), паранойяльного – у 1 (4%), аффективного (гипертимного, циклоидного) – у 2 (8%).
На долю пациентов, отнесенных к этой выборке, приходятся 264 обострения АД, которые были зарегистрированы по данным анамнеза и медицинской документации; из них 76 (28,8%) сопровождались депрессивными расстройствами.
Переходя к обсуждению выявленных в этой выборке зависимостей, необходимо привести следующие данные.
В большинстве наблюдений (64%) число депрессий, манифестирующих при экзацербации дерматологического заболевания, превосходит их число, принятое за "точку отсчета" – две фазы (по 2 депрессии зарегистрировано только у 9 пациентов т.е. в 36% наблюдений), по 3 депрессии выявлено у 8 (32%), по 4 – у 6 (24%), по 5 – у 2 (8%) больных, страдающих АД.
В 15 (60% от общего числа пациентов с аффективными расстройствами) наблюдениях выявлена сезонность, присущая как аффективной, так и дерматологической патологии: депрессивные фазы манифестируют одновременно с обострениями дерматоза в осенний и/или весенний периоды.
В другой части случаев (10 больных пациентов – 40%), у больных, у которых депрессивные эпизоды не были связаны с сезонным фактором, они впервые развивались на фоне ранее не отмечавшегося тяжелого обострения АД (интенсивный зуд, нередко нарушающий сон, боль, жжение, возникновение эритематозно-лихеноидных высыпаний на открытых участках тела), а в дальнейшем сопровождали экзацербации дерматита уже вне зависимости от степени выраженности дерматологической симптоматики.
Важно отметить, что выявленная для больных АД связь между развития первого депрессивного эпизода и декомпенсацией соматической болезни распространяется и на пациентов двух других выборок, в которых депрессия "заимствует" ритм соматической болезни. В этих двух других выборках (т.е. у пациентов с сердечно-сосудистой патологией – ИБС и ГБ) выявляются также и другие соотношения.
Выборку пациентов с ИБС составили 56 больных (средний возраст 67±9,4 года, средняя длительность ИБС 10,8±8,2 года). У 18 (32,1%) пациентов зарегистрированы 44 депрессии, коморбидные обострению заболевания (усиление и/или учащение приступов стенокардии, снижение толерантности к физической нагрузке, инфаркт миокарда). Личностная предиспозиция в этом случае характеризовалась следующими вариантами аномалий: обсессивно-компульсивный – 7 (38,8%), шизоидный – 5 (27,8%), истерический – 4 (22,2%), паранойяльный и аффективный – по 1 (5,6%) наблюдению.
Повторные депрессивные эпизоды в этой выборке (в отличие от больных с АД) в большинстве (12 больных – 66,7%) представлены 2 депрессиями, а их число у остальных пациентов закономерно снижалось (по 3 фазы выявлены у 4 больных – 22,2%; по 4 – у 2, т.е. 11,1%).
Несмотря на ограниченный объем изученных выборок, не позволяющий провести статистически корректные сопоставления, можно утверждать, что выявленные различия определяются в первую очередь значительно большей, сопряженной с высоким риском смерти патогенностью кардиальной патологии1. Данное утверждение распространяется и на соотношения, выявленные в выборке больных ГБ.
Выборку больных ГБ составили 115 пациентов (средний возраст 56,3±11,7 года; средняя длительность ГБ 7,9±4,5 года). У 26 (22,6%) пациентов диагностированы 64 депрессии, подчиненные ритму (динамике) соматического заболевания. Преморбидные особенности таких больных с депрессиями представлены аномалиями истерического (8 наблюдений – 30,8%), шизоидного (7 наблюдений – 26,9%), обсессивно-компульсивного (6 наблюдений – 23,1%), гипертимического (3 наблюдения – 11,5%) и паранойяльного (2 наблюдения – 7,7%) круга.
Повторные депрессии по типу обусловленных динамикой соматической патологии депрессивных фаз наблюдаются при следующих друг за другом обострениях ГБ (длительно не корригирующаяся декомпенсация рабочего артериального давления, учащение и утяжеление гипертонических кризов): по 2 депрессии – у 18 (69,6%), по 3 – у 5 (19,2%), по 4 – у 2 (15,4%), по 5 – у 1 (4,2%) пациентов.
На вероятную связь ритмов депрессивных расстройств с динамикой актуальной соматической патологии у пациентов изученных выборок, на наш взгляд, указывает ряд фактов.
Рассмотренные коморбидные соотношения, выражающиеся становлением депрессивного статуса в зависимости от ухудшения соматического состояния у пациентов с депрессиями, подчиненными ритму соматического заболевания, отмечаются в подавляющем большинстве наблюдений (у 63 из 69, 91,3% больных) вне связи с аффективной личностной предиспозицией.
В связи с тем что течение АД характеризуется преобладанием сезонных обострений, депрессии, обусловленные ритмом кожного заболевания, необходимо дифференцировать с сезонным аффективным расстройством. В отличие от обусловленных АД сезонных рекуррентных депрессий в формировании аффективной фазы сезонного аффективного расстройства ключевая роль принадлежит хронобиологическим триггерным механизмам: изменениям продолжительности светового дня, инсоляционного режима, температурных условий. Теми же факторами определяется длительность сезонной депрессии и выраженность аффективной симптоматики [27]. Кроме того, для сезонных депрессий (вне зависимости от их клинической структуры) характерно преобладание соматовегетативных расстройств, не свойственное нашим наблюдениям.
Наконец, в пользу правомерности предположения о том, что ритм аффективных расстройств заимствуется у коморбидных соматических заболеваний, могут свидетельствовать представленные далее особенности содержательного комплекса депрессий, отражающие влияние соматического заболевания.
Психопатологическая структура депрессий, определяющихся ритмом соматического заболевания, гетерогенна (см. рисунок). В изученных случаях у пациентов с АД преобладают дисфорические депрессии (39%), а доля апатических (23,4%), тревожно-ипохондрических (18,2%), эндоформных (15,6%) и соматизированных (3,8%) последовательно уменьшается.

В выборке больных с ИБС доминируют депрессии соматизированного типа (40,5%), а доли других типов снижаются (на тревожно-ипохондрический тип приходятся 29,8%, на эндоформный – 16,2%, апатический – 8,1% и на дисфорический – 5,4%).
Клиническая картина гипотимических состояний, заимствующих ритм у ГБ, как и при ИБС, характеризуется преобладанием соматизированных депрессий, доля которых достигает 51,8%. При этом все остальные типы (тревожно-ипохондрический, дисфорический, эндоформный и апатический) представлены в той же пропорции – 26,8, 5,4, 8,9 и 7,1% соответственно.
Клиническая картина дисфорической депрессии [28, 29] характеризуется сниженным настроением с выраженной раздражительностью, гневливостью. Содержанием депрессии становятся не только ранее индифферентные обстоятельства, служившие источником дисфории, но и обусловленные экзацербацией соматического заболевания симптомы (зуд или эритема кожи при АД, приступы стенокардии, головных болей или головокружения при ИБС и ГБ) и связанные с ними ограничения социального и семейного функционирования, возможно также появление недовольства отношением врачей и качеством медицинского облуживания.
Апатическая депрессия проявляется снижением побуждений с падением жизненного тонуса [30]. Характерно чувство отрешенности от прежних желаний, безучастности к проводимому лечению и состоянию собственного здоровья, отсутствие инициативы и заинтересованности в результатах терапии. Витальные расстройства, сопряженные с явлениями отчуждения, лишены гиперестетических проявлений. Доминирует субъективное ощущение внутреннего дискомфорта, обычно сочетающегося с вялостью, повышенной физической утомляемостью.
В картине тревожно-ипохондрической депрессии гипотимия сочетается с тревожными опасениями за свое здоровье [31]. Содержательный комплекс депрессии в этих случаях характеризуется неадекватно пессимистическим восприятием соматической болезни, гипертрофированной оценкой ее социальных (потеря работы, угроза инвалидности) и медицинских последствий, мыслями о бесперспективности лечения. На первом плане – тревожные опасения (больные боятся обострения телесного недуга, страшатся умереть, оказавшись в ситуации, исключающей возможность экстренной медицинской помощи) с обостренным самонаблюдением с тщательной регистрацией малейших признаков недомогания, воспринимаемых как надвигающаяся катастрофа.
При соматизированных депрессиях, в картине которых собственно аффективная составляющая отступает на второй план, предметом ипохондрической озабоченности, определяющей содержательный комплекс расстройства, является соматовегетативная симптоматика, полиморфные телесные сенсации (кожный зуд, стеснение и тяжесть в груди, озноб, пульсация в разных частях тела, головокружения, головные боли), амплифицирующая симптоматику соматического заболевания [13].
Развернутая эндоформная депрессия включает подавленность, безразличие, пессимизм с чувством бесперспективности, сочетающиеся с нарушениями сна и снижением аппетита [32]. Могут выявляться заниженная самооценка с представлениями о собственной никчемности, непригодности к профессиональной деятельности или семейной жизни. Изменения самочувствия (тоскливый аффект, признаки идеомоторного торможения) имеют характерный для депрессии суточный ритм с большей выраженностью угнетенности, тягостного самоощущения в утренние часы (сразу после ночного сна).
На наш взгляд, выявление данного типа депрессии у пациентов изученных выборок не противоречит гипотезе о заимствовании ритма аффективных расстройств у соматического заболевания, поскольку эндоформная депрессия имеет ряд существенных отличий от эндогенных психогенно и соматогенно провоцированных аффективных заболеваний (биполярное аффективное расстройство, циклотимия).
Так, если эндогенные тоскливые депрессии формируются на гомономной для аффективных расстройств почве (циклоидный, гипертимный преморбид) [33], то в наших наблюдениях патологически сниженный аффект реализуется при гетерономной личностной акцентуации (аномалии шизоидного, истерического, тревожного кластеров). В качестве дифференцирующего признака может рассматриваться и тот факт, что в отличие от эндогенных депрессивных фаз, эндоформные развиваются исключительно в непосредственной связи с формированием и динамикой соматического заболевания, т.е. стереотип их течения (экзацербации, длительность, обратное развитие) связан с периодами обострения и ремиссии телесного недуга.
Таким образом, представленные данные свидетельствуют о возможности существования не только циркадианного и эндогенного, но и заимствованного у соматического заболевания ритма депрессивных расстройств. Рецидивирование депрессивных фаз в этом случае обеспечивается стереотипом течения соматического заболевания – соматическая патология выступает здесь в качестве самостоятельного фактора, задающего ритм аффективных расстройств.
Клиническая картина определяемых динамикой соматического заболевания гипотимических состояний гетерогенна. Выделение среди них сходных с эндогенными, но возникающих на гетерономной личностной почве и подчиненных ритму телесного недуга тоскливых (эндоформных) депрессий заставляет усомниться в корректности выдвинутого в рамках концепции E.Kraepelin [16] положения об обусловленности ритма всех "меланхолических" (витальных) депрессий исключительно эндогенным заболеванием (МДП).
Список исп. литературыСкрыть список1. Geulayov G, Lipsitz J, Sabar R et al. Depression in primary care in Israel. Isr Med Assoc J 2007; 9 (8): 571–8.
2. Wittchen HU, Hofler M, Meister W. Prevalence and recognition of depressive syndromes in German primary care settings: poorly recognized and treated? J Gen Intern Med 2007; 10 (1): 7–12.
3. Koreen AR, Siris SG et al. Depression in first-episode schizophrenia. Am J Psychiatry 1995; 152 (3): 467–76.
4. Zisook S, Montross L et al. Am J Geriatr Psychiatry 2007; 15 (12): 1005–14.
5. Kessler RC, Berglund P, Demler O et al. National Comorbidity Survey Replication. The epidemiology of major depressive disorder: results from the National Comorbidity Survey Replication (NCS-R). JAMA 2003; 289 (23): 3095–105.
6. Lyketsos CG, Taragano F, Treisman GJ et al. Major depression and its response to sertraline in primary care vs. psychiatric office practice patients. Results of an open-label trial in Argentina. Psychosomatics 1999; 40 (1): 70–5.
7. Sherbourne CD, Wells KB, Hays RD et al. Subthreshold depression and depressive disorder: clinical characteristics of general medical and mental health specialty outpatients. Am J Psychiatry 1994; 151 (12): 1777–84.
8. Williams JWJr, Kerber CA, Mulrow CD et al. Depressive disorders in primary care: prevalence, functional disability, and identification. J Gen Intern Med 1995; 10 (1): 7–12.
9. Das AK, Olfson M, Gameroff MJ et al. Screening for bipolar disorder in a primary care practice. Am J Manag Care 2007; 13 (7 Suppl.): 164–9.
10. Olfson M, Das AK, Gameroff MJ et al. Bipolar depression in a low-income primary care clinic. Am J Psychiatry 2005; 162 (11): 2146–51.
11. Williams DR, Gonz_lez HM, Neighbors H et al. Prevalence and distribution of major depressive disorder in African Americans, Caribbean blacks, and non-Hispanic whites: results from the National Survey of American Life. Arch Gen Psychiatry 2007; 64 (3): 305–15.
12. Смулевич А.Б., Дубницкая Э.Б. Аффективные заболевания непсихотического уровня – циклотимия, дистимия. Руководство по психиатрии. Под ред. А.С.Тиганова. Т. 1. М., 1999; 608–36.
13. Смулевич А. Б. Депрессии при соматических и психических заболеваниях. М.: МИА, 2003.
14. al-Ansari EA, Khadadah ME, Hassan KI, Mirza IA. Psychiatric disorders in two general hospitals: a survey of prevalence and treatment by nonpsychiatrist physicians. Gen Hosp Psychiatry 1991; 13 (5): 319–24.
15. Hattori T, Taketani K, Esaki T. Psychogeriatric patients in a general hospital: role of geropsychiatric consultation. Jpn J Psychiatry Neurol 1990; 44 (4): 661–6.
16. Pauser H, Bergstrom B, Walinder J. Evaluation of 294 psychiatric consultations involving in-patients less than 70 years of age in somatic departments in a university hospital. Acta Psychiatr Scand 1987; 76 (2): 152–7.
17. Ruskin PE. Geropsychiatric consultation in a university hospital: a report on 67 referrals. Am J Psychiatry 1985; 142 (3): 333–6.
18. Boivin DB. Influence of sleep-wake and circadian rhythm disturbances in psychiatric disorders. Rev Psychiatr Neuroscience 2000; 5 (25): 446–58.
19. McClung CA. Circadian genes, rhythms and the biology of mood disorders. Pharmacol Ther 2007; 114 (2): 222–32.
20. Turek FW. Circadian rhythms: from the bench to the bedside and falling asleep. Sleep 2004; 27 (8): 1600–2.
21. Turek FW. From circadian rhythms to clock genes in depression. Int Clin Psychopharmacol 2007; 22 (Suppl.): 1–8.
22. von Zerssen D, Barthelmes H, Dirlich G et al. Circadian rhythms in endogenous depression. Psychiatry Res 1985; 16 (1): 51–63.
23. von Zerssen D, Dirlich G, Doerr P et al. Are biological rhythms disturbed in depression? Acta Psychiatr Belg 1985; 85 (5): 624–35.
24. Baker FC, Driver HS. Circadian rhythms, sleep, and the menstrual cycle. Sleep Med 2007; 8 (6): 613–22.
25. Liu HY, Bao AM, Zhou JN et al. Changes in circadian sleep-wake and rest-activity rhythms during different phases of menstrual cycle. Sheng Li Xue Bao 2005; 57 (3): 389–94.
26. Racagni G, Riva MA, Popoli M. The interaction between the internal clock and antidepressant efficacy. Int Clin Psychopharmacol 2007; 22 (Suppl. 2): 9–14.
27. Медведев В.Э. Типология сезонных депрессий с учетом особенностей соматовегетативных проявлений. Журн. неврол. и психиатр. им. С.С.Корсакова. 2005; 5: 17–22.
28. Akiskal H. The Distinctive Mixed States of Bipolar I, II, III. Clin Neuropharm 1992; 15: 632–3.
29. Kraepelin E. Manic-Depressive Illness and Paranoia. Barclay RM (trans) in Robertson GM. Edinburgh. E&S Livingstone, 1921.
30. Вертоградова О.П. Возможные подходы к типологии депрессий. Депрессия (психопатология, патогенез). М., 1980; 9–16.
31. Bleuler E. Руководство по психиатрии. Берлин, 1920.
32. Cмулевич А.Б., Сыркин А.Л., Дробижев М.Ю., Иванов С.В. Психокардиология. М., 2005.
33. Schneider K. Die Psychopathischen Personlichkeiten. Leipzig, Wien: Franz Deuticke, 1928.


