Психиатрия Психические расстройства в общей медицине
№04 2008
Терапия депрессий при гипертонической болезни(на модели препарата Плизил) №04 2008
Депрессивные состояния являются наиболее частой формой психической патологии у пациентов общемедицинских (и особенно кардиологических) учреждений как амбулаторной, так и госпитальной сети. Частота депрессий у этих больных колеблется от 20 до 45% [1–5].
Спектр аффективных расстройств у кардиологических больных весьма разнообразен: наряду с нозогенными депрессиями и не связанными со стрессогенным воздействием соматической болезни психогениями выявляются гипотимические состояния, обусловленные различными биологическими факторами (репродуктивный цикл женщин, динамика соматической патологии), а также фазы сезонного аффективного расстройства с доминированием соматовегетативной симптоматики, аутохтонно возникающие эндогенные депрессии [1, 2, 6–8].
Установлено, что препаратами выбора при терапии аффективных расстройств у больных кардиологического профиля являются антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС), сопоставимые с трициклическими антидепрессантами (ТЦА) по эффективности, но практически лишенные их негативных побочных эффектов [9–16]. Соответственно, разработка и внедрение большого количества антидепрессантов группы СИОЗС и их генерических модификаций расширяют возможность подбора препарата, наиболее соответствующего не только психопатологическим особенностям депрессии, но и сопутствующей соматической патологии. При этом на первый план выдвигаются такие характеристики тимоаналептика, как переносимость и безопасность.
В большинстве психофармакологических исследований оценка этих параметров основывается на обобщении данных о побочных эффектах антидепрессантов, полученных в ходе изучения препаратов у соматически благополучных пациентов. На накопление данных об использовании тимоаналептиков-генериков у пациентов с соматическими заболеваниями направлена программа изучения таких психотропных препаратов, осуществляемая сотрудниками отдела по изучению пограничной психической патологии (зав. – акад. РАМН А.Б.Смулевич) НЦПЗ РАМН (дир. – акад. РАМН А.С.Тиганов) и Клиники кардиологии (руководитель – проф. А.Л.Сыркин) ММА им. И.М.Сеченова (ректор – акад. РАН И РАМН М.А.Пальцев). В ходе реализации этой программы проведено исследование переносимости, безопасности и эффективности Плизила (пароксетин) – одного из СИОЗС, обладающего соматотропными эффектами. Так, по данным ряда исследований, пароксетин способствует снижению агрегации тромбоцитов, что препятствует тромбообразованию и оказывает протективное воздействие на эндотелий сосудов [2, 10, 12], кроме того, в отличие от антидепрессантов, ингибирующих захват норадреналина, пароксетин намного слабее подавляет антигипертензивные эффекты гуанетидина и способствует улучшению регуляции сердечно-сосудистой системы [12].
Пароксетин хорошо всасывается и подвергается метаболизму после первого прохождения через печень. Основные метаболиты пароксетина представляют собой полярные и конъюгированные продукты окисления и метилирования, которые быстро выводятся из организма, обладают слабой фармакологической активностью и не влияют на его терапевтическое действие. При метаболизме пароксетина не нарушается обусловленный его действием селективный захват серотонина нейронами.
Равновесная концентрация достигается к 7–14-му дню после начала лечения. Выделение неизмененного пароксетина с мочой обычно составляет менее 2% от дозы, причем метаболиты составляют около 64%; кишечник экскретирует около 36% от дозы. Период полувыведения варьирует, но обычно составляет около 16–21 ч.
Данные относительно применения генериков пароксетина у пациентов кардиологического профиля немногочисленны [17–19] и не включают информацию о влиянии препарата на основные гемодинамические показатели, но можно предположить, что Плизил окажется эффективным средством при лечении депрессий у больных с сердечно-сосудистой патологией, в частности с артериальной гипертензией (АГ).
Дизайн исследования
В проспективное исследование включали мужчин и женщин в возрасте от 18 до 60 лет, находившихся на стационарном или амбулаторном лечении в Клинике кардиологии ММА им. И.М.Сеченова с документированной АГ I–II степени в рамках гипертонической болезни. Все пациенты отвечали следующим критериям: наличие депрессии, удовлетворяющей диагностическим критериям МКБ-10 для аффективных расстройств (F3.0–F3.9); необходимость тимоаналептической терапии; информированное согласие на участие в исследовании. В выборку включали пациентов со стабильными соматическими показателями и подобранными дозами соматотропной терапии [диуретики (гипотиазид, 21 наблюдение), ингибиторы АПФ (эналаприл, 11 наблюдений), антагонисты кальция (амлодипин, 8 наблюдений), b-блокаторы (метопролол, 6 наблюдений), ацетилсалициловая кислота (12 наблюдений), пролонгированные нитраты (изосорбида динитрат, 3 наблюдения)], установленными как минимум за 2 нед до включения пациента в исследование.
Исключали больных с манифестной шизофренией, хроническими бредовыми расстройствами; пациентов с признаками зависимости от психоактивных веществ; органическими поражениями ЦНС; склонностью к аллергическим реакциям (включая верифицированные признаки гиперчувствительности к пароксетину в анамнезе); судорожными приступами в анамнезе; беременных и кормящих женщин, а также пациентов, принимавшие участие в каких-либо исследованиях в течение 8 нед, предшествовавших настоящему исследованию.
Плизил назначали в течение 4 нед 1–3 раза в сутки перед приемом пищи. Суточная доза в течение первых 5 дней терапии составляла: 10 мг (1–2-й день), 20 мг (3–5-й день). Начиная с 6-го дня терапии дозу титровали индивидуально до эффективной, в пределах от 20 до 60 мг/сут, со средней дозой 40 мг/сут.
Динамику состояния пациентов регистрировали в ходе 4 еженедельных визитов. Методами оценки статуса больных являлись стандартные оценочные шкалы (шкала оценки депрессии Гамильтона – HDRS и шкала общего клинического впечатления – CGI). Критерием эффективности являлись снижение на 50% и более от исходных значений среднего балла по шкале HDRS, показатели «существенное улучшение» или «выраженное улучшение» по шкале CGI-I, а также баллы CGI-S≤2 («нет симптомов» или «пограничное расстройство»).
До назначения антидепрессанта и после окончания терапии проводили 24-часовое мониторирование артериального давления (АД), а также суточное мониторирование ЭКГ по Holter.
Безопасность Плизила в отношении сердечно-сосудистой системы оценивали как по регистрируемым побочным эффектам, так и по динамике средних значений АД в дневное и ночное время, показателям суточного мониторирования ЭКГ при первом и повторном мониторировании соответственно. Для верификации побочных эффектов использовали шкалу побочных эффектов UKU.
Для оценки риска лекарственных взаимодействий между Плизилом и препаратами соматотропного действия регистрировали случаи усиления/манифестации нежелательных эффектов Плизила и кардиотропных средств, потенциально связанных с изменениями метаболизма одного лекарственного вещества под влиянием другого, назначаемых в рамках комбинированной фармакотерапии.
В ходе исследования исключали использование других психотропных препаратов. В случае выраженной инсомнии дополнительно допускали назначение гипнотиков короткого действия (золпидем, зопиклон).
Для статистической обработки данных использовали программу Statistica (StatSoft, США). Достоверность различий оценивали с применением теста Колмогорова–Смирнова.
Характеристика выборки
Плизил получали 30 пациентов (11 мужчин, 19 женщин, средний возраст 49,4±1,7 года). Средняя длительность АГ на момент осмотра 6,2±2,4 года.
Анализ социодемографических характеристик пациентов позволил установить, что большинство из них (25 наблюдений) в полном объеме сохраняли трудоспособность (работали или учились); 23 имели стабильный семейный статус. Не работали 5 больных (из них 1 в связи с инвалидностью, связанной с соматическим заболеванием, 4 в связи с возрастом). Отсутствие существенных изменений в социальном статусе косвенно свидетельствовало о благоприятном течении соматического заболевания, что подтверждалось данными физикального обследования.
Психопатологические расстройства были представлены нозогенными депрессиями (гипотимические реакции на совокупность психотравмирующих факторов, связанных с соматическим заболеванием) – 19 наблюдений, дистимическим расстройством – 6 наблюдений, эндогенными депрессиями – 5 наблюдений.
Независимо от диагностической классификации депрессий у изученных больных преобладали явления негативной аффективности – апатия, ангедония. Пациенты отмечали необычную для их повседневного состояния вялость, подавленность со стеснением в груди, ощущение внутреннего дискомфорта. Лишь в 5 наблюдениях обнаруживался свойственный большинству витальных депрессий суточный ритм (наиболее тягостное самочувствие в утренние часы). Содержательный комплекс депрессии выражался ипохондрическими представлениями (мысли о бесперспективности лечения, неблагоприятном исходе сердечно-сосудистой патологии, ее непоправимых социальных последствиях). Значительное место в структуре аффективного синдрома занимали соматовегетативные проявления, реализовавшиеся, как правило, в виде гомономных (напоминающих симптомы сердечно-сосудистой патологии) соматизированных и конверсионных симптомов.
Преморбидные особенности больных гипертонической болезнью и депрессивными расстройствами были представлены аномалиями истерического (12 наблюдений), обсессивно-компульсивного (10 наблюдений, в их числе тревожного – 7 и ананкастного – 3), аффективного (гипертимное – 3 наблюдения), пограничного (BPD) и паранойяльного (по 2 наблюдения), зависимого (1 наблюдение) круга.
Соматическая патология в изученной выборке была представлена гипертоническая болезнь I и II стадии (Рекомендации ВНОК, 2004) – соответственно 17 и 13 наблюдений. Максимальные подъемы АД составляли 170,4±12,3 мм рт. ст. для систолического и 112,1±16,7 мм рт. ст. для диастолического при относительно невысоком «рабочем» АД (131,4 и 72,1 мм рт. ст. соответственно). В 28 наблюдениях осложнений гипертонической болезни не отмечено.
Об умеренном характере течения соматической патологии свидетельствовали и данные эхокардиографического исследования. В 16 наблюдениях не определено признаков гипертрофии миокарда левого желудочка (ЛЖ), нарушений его локальной и/или общей сократимости. Стенокардию I–II ФК верифицировали в 11 наблюдениях, она характеризовалась типичными приступами при умеренном напряжении.
Эффективность терапии
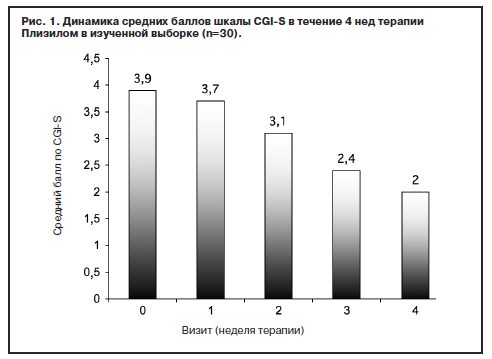
Из 30 включенных в исследование пациентов 29 завершили его полностью. Число респондеров (по принятым в исследовании критериям) составило 18 из 30. Согласно шкале CGI-I у 10 больных отмечено «существенное улучшение», у 8 – «выраженное улучшение». Еще у 4 пациентов зарегистрировано «умеренное улучшение» по CGI-I.
Сходные результаты получены при анализе динамики тяжести психопатологических расстройств по шкале CGI-S. На момент завершающей оценки исходный средний балл CGI-S (3,9) снизился до уровня 1,9 и ниже в 19 наблюдениях (рис. 1).
Отчетливую редукцию психопатологической симптоматики регистрировали преимущественно у пациентов с нозогенными депрессиями (15 наблюдений). Уменьшение выраженности симптоматики эндогенных депрессий и дистимии носило умеренный характер (2 и 1 наблюдение соответственно).
Выраженное клиническое действие Плизила, установленное по критерию эффективности (шкалы CGI-I и CGI-S), подтверждалось достоверной редукцией исходных баллов депрессии по шкале HDRS (рис. 2).
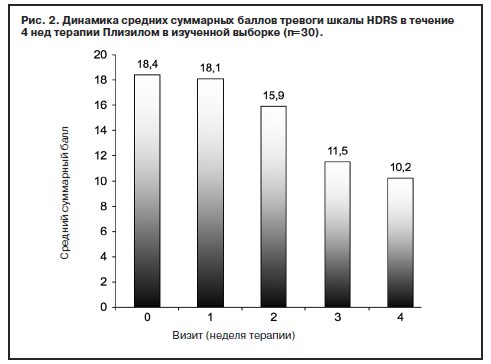
Обратное развитие депрессивных симптомов начинается на 2-й неделе лечения и становится более выраженным на фоне дальнейшей терапии с непрерывным улучшением показателей вплоть до последней (4-й) недели терапии (p<0,005). Клинически это проявляется уменьшением выраженности гипотимии, редукцией депрессивного содержательного комплекса. Больные отмечают улучшение настроения с одновременным уменьшением вялости, подавленности, эмоциональной напряженности. Дезактуализировались ипохондрические идеи. Отмечая восстановление прежнего душевного равновесия, пациенты констатируют, что еще недавно слишком пессимистично оценивали ситуацию, «неосознанно» преувеличивали опасность болезни.
При соматическом обследовании в ходе исследования установлено, что на фоне лечения Плизилом в сочетании с гипотензивной терапией достоверно снижалось среднее систолическое АД в дневное время (с 8 до 23 ч.) с 144±3,2 до 133±1,9 мм рт. ст. (p<0,05), а в ночное (с 23 до 8 ч.) – с 126±1,2 до 120±1,1 мм рт. ст. (p<0,05) соответственно. Аналогичные результаты получены и для диастолического АД: его уровень снижался в дневное время с 79±2,5 до 73±2,1 мм рт. ст. (p<0,05), а в ночное – с 76±1,3 до 71±2,1 мм рт. ст. (p<0,05).
Относительно результатов холтеровского мониторирования можно отметить отсутствие достоверных различий по показателям суправентрикулярной и вентрикулярной эктопической активности, а также динамики сегмента ST. Также следует обратить внимание на отсутствие динамики интервала QT и QTc на фоне приема препарата, что важно в связи с нежелательным свойством ряда антидепрессантов, в частности ТЦА, – способностью удлинять интервал QT и вызывать угрожающие жизни больного желудочковые тахикардии типа torsades de роintes.
Переносимость терапии
Тот факт, что полный курс лечения завершили 29 пациентов, подтверждает данные литературы о безопасности препарата. Прекратил прием Плизила в 1-ю неделю лечения 1 больной из-за выраженных тошноты и дневной сонливости. Еще у 9 пациентов эти побочные явления были умеренно выражены и не потребовали отмены препарата. Полученные результаты полностью согласуются с данными о том, что среди побочных эффектов пароксетина чаще всего упоминаются тошнота и умеренный седативный эффект [11–15].
Другие нежелательные явления на фоне терапии Плизилом зафиксированы у 6 пациентов: по 2 наблюдения – ранняя инсомния на 1–2-й неделе, снижение аппетита на протяжении первых 2 нед приема препарата и изменение вкуса на 2-й неделе лечения. Побочные эффекты манифестировали преимущественно в течение первых 2 нед терапии и обычно купировались по мере обратного развития депрессивной симптоматики либо коррекции дозы препарата.
Установлен кардиологически благоприятный профиль безопасности препарата. Ни в одном из наблюдений не зарегистрированы клинически значимые взаимодействия исследуемого антидепрессанта и средств, направленных на коррекцию сердечно-сосудистой патологии. На момент окончания терапии у больных изученной выборки не зафиксировано появления жизнеопасных аритмий и/или внутрисердечных блокад. В ходе исследования не обнаружено и влияния Плизила на показатели крови.
Заключение
В результате проведенного исследования получены достоверные доказательства эффективности и безопасности Плизила при терапии депрессивных расстройств у больных гипертонической болезнью.
Терапевтический эффект препарата реализуется быстро. Клинически значимая редукция психопатологических нарушений с улучшением самочувствия пациентов начинается уже на 2-й неделе терапии. Более эффективен 4-недельный курс лечения Плизилом у больных с нозогенными депрессиями. Обратное развитие симптоматики эндогенных депрессий и дистимии носит умеренный характер, что, возможно, отчасти связано с недостаточной длительностью курса терапии.
Полученные данные свидетельствуют о том, что Плизил не оказывает неблагоприятного влияния на показатели АД. Более того, отсутствие клинически значимых взаимодействий Плизила с препаратами, применяющимися для лечения сердечно-сосудистой патологии, также соответствует имеющимся в литературе сведениям о безопасности комбинированной терапии с использованием пароксетина.
Полученные данные о терапевтической эффективности Плизила при лечении нозогенных депрессий, его переносимости и безопасности позволяют сделать вывод о целесообразности использования препарата в дозе до 60 мг/сут при лечении депрессивных состояний у пациентов с АГ.
Список исп. литературыСкрыть список1. Смулевич А.Б. Депрессии при соматических и психических заболеваниях. М., 2003.
2. Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю. и др. Психокардиология. М., 2005.
3. Rudisch B, Nemeroff CB. Epidemiology of comorbid coronary artery disease and depression. Biol Psychiat 2003; 54 (3): 227–40.
4. Ruo B, Rumsfeld JS, Hlatky MA et al. Depressive symptoms and health-related quality of life: the Heart and Soul Study. JAMA 2003; 290 (2): 215–21.
5. Williams JWJr, Kerber CA, Mulrow CD et al. Depressive disorders in primary care: prevalence, functional disability, and identification. J Gen Intern Med 1995; 10 (1): 7–12.
6. Медведев В.Э., Копылов Ф.Ю., Троснова А.П. и др. Психосоматические соотношения при кризовом течении гипертонической болезни. Психич. расстройства в общей мед. 2007; 1: 10–3.
7. Смулевич А.Б., Медведев В.Э., Фролова В.И. Ритмы депрессии при эндогенных и соматических (дермато- и кардиологических) заболеваниях. Психич. расстройства в общей мед. 2008; 1: 22–5.
8. Stahl SM. Essential psychopharmacology of depression and bipolar disorder. Cambridge: Cambridge university press, 2000.
9. Верткин А.Л., Тополянский А.В., Любшина О.В. Применение антидепрессантов в кардиологии. Лечащий врач. 2001; 7: 34–9.
10. Смулевич А.Б. Клинико-фармакологические эффекты антидепрессантов. Психиат. и психофармакотер. 2003; Прил. 1: 3–6.
11. Dunner DL, Lipschitz A, Pitts CD et al. Efficacy and tolerability of controlled-release paroxetine in the treatment of severe depression: post hoc analysis of pooled data from a subset of subjects in four double-blind clinical trials. Clin Ther 2005; 27 (12): 1901–11.
12. Golden RN, Nemeroff CB, McSorley P et al. Efficacy and tolerability of controlled-release and immediate-release paroxetine in the treatment of depression. J Clin Psychiat 2002; 63 (7): 577–84.
13. Kasper S, Olivieri L, Di Loreto G et al. A comparative, randomised, double-blind study of trazodone prolonged-release and paroxetine in the treatment of patients with major depressive disorder. Curr Med Res Opin 2005; 21 (8): 1139–46.
14. Miner CM, Brown EB, Gonzales JS et al. Switching patients from daily citalopram, paroxetine, or sertraline to once-weekly fluoxetine in the maintenance of response for depression. J Clin Psychiat 2002; 63 (3): 232–40.
15. Rapaport MH, Schneider LS, Dunner DL et al. Efficacy of controlled-release paroxetine in the treatment of late-life depression. J Clin Psychiat 2003; 64 (9): 1065–74.
16. Trivedi MH, Pigotti TA, Perera P et al. Effectiveness of low doses of paroxetine controlled release in the treatment of major depressive disorder. J Clin Psychiat 2004; 65 (10): 1356–64.
17. Бобров А.С., Петрунько О.В., Ковалева А.В. с др. Рексетин в терапии депрессивных состояний. Журн. неврол. и психиат. им. С.С.Корсакова. 2005; 105 (11): 30–4.
18. Ретюнский К.Ю., Хмельнова И.В., Малькова Е.Б. Терапевтическая эффективность рексетина при сосудистой депрессии. Психиат. и психофармакотер. 2005; 7 (6).
19. Сыркин А.Л., Медведев В.Э., Троснова А.П., Добровольский А.В. Терапия депрессивных расстройств в кардиологической практике (опыт применения препарата Опра). Психиат. и психофармакотер. 2006; 6: 20–4.


