Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№01 2014
Депрессия и нарушения сна при болезни Паркинсона: роль Вальдоксана в их коррекции №01 2014
Номера страниц в выпуске:51-55
Депрессивная симптоматика и нарушения сна встречаются у 35 и 50% пациентов с болезнью Паркинсона (БП) и могут серьезно снижать качество жизни пациентов. Эти расстройства имеют ряд общих патогенетических механизмов и часто возникают вместе. В данной работе приведены результаты терапии пациентов с БП препаратом Вальдоксан. Показан положительный эффект в виде уменьшения уровня депрессивных расстройств по шкале Гамильтона, улучшения показателей сна по Лидскому опроснику оценки сна, уменьшения индекса выраженности «бессонницы», повышения энергичности и настроения.
Резюме. Депрессивная симптоматика и нарушения сна встречаются у 35 и 50% пациентов с болезнью Паркинсона (БП) и могут серьезно снижать качество жизни пациентов. Эти расстройства имеют ряд общих патогенетических механизмов и часто возникают вместе. В данной работе приведены результаты терапии пациентов с БП препаратом Вальдоксан. Показан положительный эффект в виде уменьшения уровня депрессивных расстройств по шкале Гамильтона, улучшения показателей сна по Лидскому опроснику оценки сна, уменьшения индекса выраженности «бессонницы», повышения энергичности и настроения.
Ключевые слова: болезнь Паркинсона, депрессия, нарушения сна, Вальдоксан, агомелатин.
Depression and sleep disturbances in patients with Parkinson’s disease: role of Valdoxan in their correction
V.L.Golubev, A.A.Pilipovich, P.U.Goytemirova
I.M.Sechenov First Moscow State Medical University
Summary. Depressive symptoms and sleep disturbances occur in 35 and 50% of patients with Parkinson’s disease (PD) and can seriously reduce quality of their life. These disorders have a number of common pathogenetic mechanisms and often occur simultaneously. Our results of Valdoxan therapy applied to patients with PD are described in this paper. The therapy showed its positive effect in reduced level of depressive disorders estimated by Hamilton scale, sleep improvement according to the Leeds Sleep Evaluation Questionnaire (LSEQ), decreased index of «insomnia» severity, increased vitality and elated mood.
Key words: Parkinson’s disease, depression, sleep disorders, Valdoxan, agomelatinum.
Депрессия и нарушения сна – одни из наиболее часто встречающихся немоторных расстройств при болезни Паркинсона (БП). Они значительно инвалидизируют пациентов: среди предикторов ухудшения качества жизни этих пациентов депрессия, нарушения сна и утрата независимости занимают 1-е место [1]. Частота возникновения депрессивной симптоматики, по данным разных источников, составляет от 25 до 90% [2, 3]. При анализе 104 исследований были определены средние цифры распространенности депрессии при БП: 17% – для большой депрессии, 22% – для малой депрессии, 13% – для дистимии, в целом клинически значимые симптомы депрессии выявлены у 35% пациентов [4].
Считается, что депрессия при БП имеет различную природу. В части случаев речь идет о психогенной реакции на развитие тяжелой неврологической болезни, определенную роль играет возрастной фактор (приближающаяся старость, сопутствующие заболевания, смерть близких, непонимание в семье), и наконец, выделяется эндогенный первичный компонент, позволяющий расценивать депрессию как характерный симптом БП [5]. Возникновение эмоциональных нарушений, в частности депрессии, при БП связывают с нейрохимическими нарушениями, главным образом дефицитом норадреналина и серотонина, возникающим при дегенерации голубого пятна и ядер шва, а также с недостатком дофаминергического возбуждения орбитофронтальной коры [6].
Известно, что депрессия является одной из наиболее частых причин нарушения сна. Взаимосвязь между этими явлениями при БП изучена недостаточно и трактуется неоднозначно, но достоверно известно: пациенты с БП и депрессией имеют более выраженные проблемы со сном. Этот факт необходимо учитывать при подборе терапии антидепрессантами.
Нарушения сна при БП выявляются более чем у 1/2 пациентов [7], достигая 88% у малоподвижных больных [8]. Расстройства сна обусловливают дневную сонливость, снижение двигательной активности и побуждений к повседневной деятельности. Наиболее часто встречающимся при БП расстройством сна является инсомния. Термин подразумевает недостаток сна или отсутствие чувства восстановления и отдыха после сна. Сюда относят пресомнические расстройства (трудности засыпания), интрасомнические (частые пробуждения среди ночи) и постсомнические расстройства (плохое самочувствие после утреннего пробуждения). При БП встречаются все три вида нарушений, хотя наиболее характерны интрасомнические расстройства (17–88% пациентов) [8–10]. Расстройства сна при БП связаны с двигательными нарушениями (акинезия, тремор, дистонические феномены), а также с болями, никтурией, яркими сновидениями и могут быть спровоцированы медикаментозной терапией или несоблюдением гигиены сна [8].
Таким образом, нарушения сна при БП имеют комплексный патогенез, но как и в развитии депрессии, в развитии нарушений сна имеют значение нейродегенеративные изменения. Поражаются нейротрансмиттерные системы, обеспечивающие функцию сна (адренергические, серотонинергические, дофамин- и ГАМКергические, холинергические, пептидергические). Обнаруживается снижение количества мелатониновых MT1- и MT2-рецепторов в черной субстанции и миндалине и предполагается, что мелатонин способен улучшать сон и нормализовать циркадианные ритмы при БП [10, 11].
Двигательные симптомы паркинсонизма, препятствующие сну, можно скорректировать при помощи назначения дофаминсодержащих препаратов. Однако эти препараты могут отрицательно повлиять на архитектонику сна, а на некоторых пациентов оказывают возбуждающее действие [1].
Несмотря на очевидность проблемы, крупных исследований по лечению инсомнии у пациентов с БП не проводилось; соответственно, не существует и стандартизированных терапевтических рекомендаций (терапия инсомнии при БП проводится согласно рекомендациям для людей пожилого возраста). Около 23% пожилых пациентов принимают снотворные, среди больных с БП этот показатель приближается к 40% [8].
Спектр принимаемых при инсомнии препаратов включает бензодиазепины, небензодиазепиновые гипнотики, седативные антидепрессанты и даже антигистаминные препараты. К сожалению, все эти средства имеют ряд ограничений, особенно значимых в пожилом возрасте: бензодиазепины повышают риск падений и переломов (более 50%), небензодиазепиновые гипнотики могут оказывать седативный эффект в течение дня, провоцировать аномальное поведение во сне и падения, седативные антидепрессанты и антигистаминные препараты обладают антихолинергической эффективностью, которая неблагоприятно влияет на когнитивные способности и на деятельность желудочно-кишечного тракта, усиливая запоры, которыми страдают большинство пациентов с БП [8].
Среди антидепрессантов нового поколения Вальдоксан (агомелатин), являясь агонистом мелатонинергических MT1- и MT2-рецепторов и антагонистом серотонинергических рецепторов, отличается уникальным механизмом действия. Взаимодействие этих механизмов обеспечивает не только антидепрессивный эффект, но и положительное влияние на циркадианные ритмы
[12, 13]. Дополнительным механизмом действия Вальдоксана является опосредованное высвобождение дофамина и норадреналина во фронтальной коре, что может положительно влиять на когнитивные способности пациента [14].
Прием Вальдоксана не вызывает повышения плазменных уровней аминов, следовательно, не возникает и таких серотонинергических и норадренергических побочных эффектов, как тошнота, возбуждение, сердцебиение, сухость во рту и т.п. [15]. Перечисленные свойства особенно полезны для пожилых пациентов с депрессией, у которых множество сопутствующих заболеваний ограничивают выбор антидепрессивных и снотворных средств и требуют от препарата максимального сочетания высокой эффективности и хорошей переносимости.
За последние годы проведено множество исследований, показывающих эффективность и безопасность применения Вальдоксана [16]. Среди них обращают на себя внимание сравнительные исследования эффективности Вальдоксана с широко применяемыми антидепрессантами из группы селективных ингибиторов обратного захвата серотонина (СИОЗС) и обратного захвата серотонина и норадреналина (СИОЗСН). Результаты 6 исследований были взяты для метаанализа, с помощью которого доказаны клинические преимущества Вальдоксана перед наиболее часто применяемыми СИОЗС и СИОЗСН (эсциталопрам, флуоксетин, сертралин, пароксетин, венлафаксин). Обнаружена большая эффективность при лучшей переносимости, меньшей частоте нежелательных явлений и случаев преждевременной отмены препарата у пациентов с тяжелой и умеренно выраженной депрессией [17]. Исследования, в которых Вальдоксан применялся у пациентов с депрессией, ассоциированной с неврологической патологией (цереброваскулярные заболевания, нейроциркуляторная дистония, эпилепсия), также свидетельствуют об эффективности и благоприятном профиле переносимости и безопасности препарата [14, 18–20]. Имеется также ряд работ, подтверждающих наличие у препарата анксиолитических свойств [21, 22].
Исследований эффективности Вальдоксана при БП не проводилось, в связи с чем нами предпринята попытка изучить эффективность Вальдоксана при депрессивной симптоматике и расстройствах сна у пациентов с БП.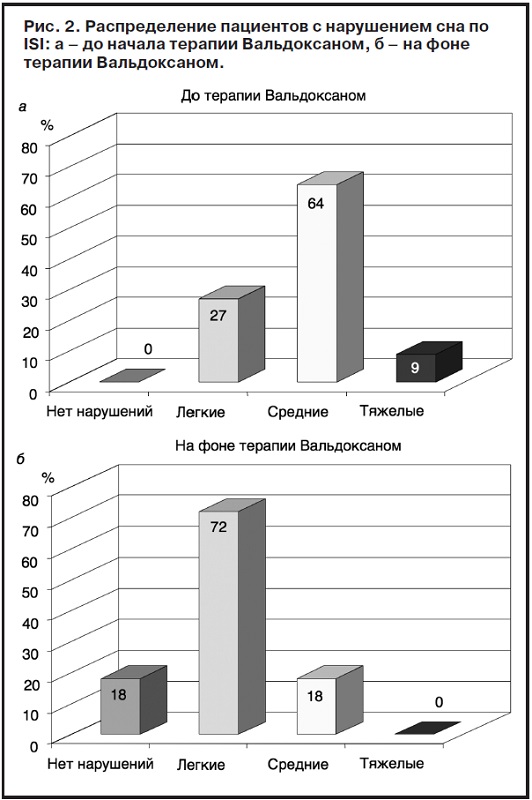
Вальдоксан назначался в суточной дозе 25 мг; состояние пациентов оценивалось до начала и через 4 нед терапии.
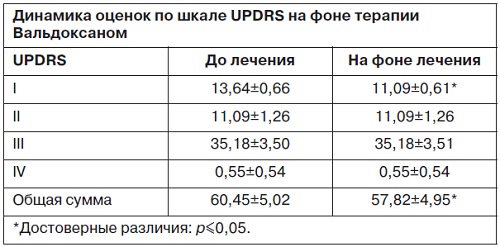
Проводился неврологический осмотр с применением Унифицированной шкалы оценки БП (UPDRS). Диагноз депрессии ставился в соответствии с критериями DSM-IV, для количественной оценки использовалась Шкала Гамильтона (HDRS). Настроение и энергичность пациентов оценивались по Визуальной аналоговой шкале (ВАШ). Для определения тяжести инсомнии использовался Индекс выраженности бессонницы (ISI, перевод К.В.Даниленко, 2011), а также Лидский опросник оценки сна (LSEQ, перевод К.В.Даниленко, 2010). Пациенты заполняли также опросник немоторных симптомов БП (NMSQuest).
Для статистической обработки полученных данных использовался пакет SPSS 17.
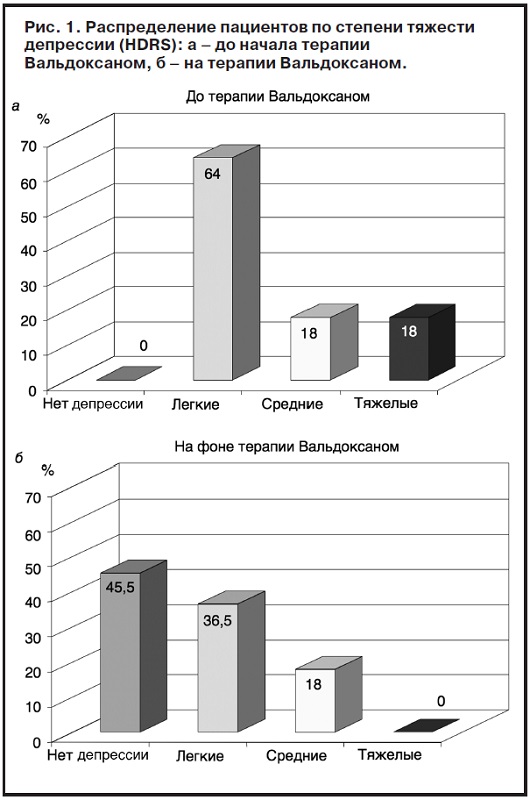
 сь у всех пациентов. При оценке по шкале Гамильтона средний балл выраженности депрессивных расстройств составил 12,27±1,36 (от 8 до 20). Депрессия легкой степени тяжести зарегистрирована у 64% пациентов, средней – 18%, тяжелой – 18% (рис. 1, а).
сь у всех пациентов. При оценке по шкале Гамильтона средний балл выраженности депрессивных расстройств составил 12,27±1,36 (от 8 до 20). Депрессия легкой степени тяжести зарегистрирована у 64% пациентов, средней – 18%, тяжелой – 18% (рис. 1, а).
На момент окончания 4-недельного курса терапии Вальдоксаном отмечена положительная динамика в виде снижения выраженности депрессивной симптоматики (рис. 2, б). В оценке по HDRS средний балл снизился с 12,27 до 8, 91 (различия достоверны). У 45,5% пациентов отмечена полная редукция симптоматики.
Нарушения сна, как и депрессивная симптоматика, до начала терапии Вальдоксаном выявлены у всех пациентов. Средний балл по ISI составил 16,57±0,93. Среди пациентов 27% страдали инсомнией легкой степени, 64% – средней степени, 9% – тяжелой степени (рис. 2, а).
В процессе терапии зарегистрирована положительная динамика проявлений инсомнии (см. рис. 2, б): у 18% больных они полностью купировались, а их выраженность снизилась до 72% vs исходных 27% для легких, до 18% vs 64% – для средних и до 0% vs 9% для тяжелых расстройств сна соответственно. Значение индекса выраженности бессонницы на терапии Вальдоксаном также достоверно снизился с 16,27 до 11,82 балла (рис. 4).
У 9% пациентов показатели полностью нормализовались, у большинства пациентов с выраженной и умеренной тяжестью симптоматики нарушения сна они приобрели легкий характер.
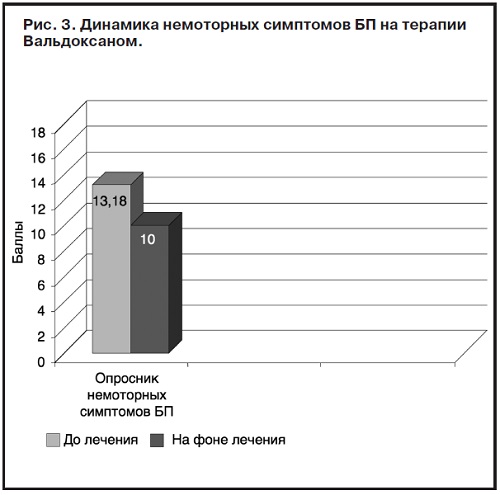
При оценке суммарного показателя по Опроснику немоторных симптомов БП (рис. 3) зарегистрирована статистически значимая положительная динамика по пунктам «ощущение грусти, подавленности, тоски» и «проблемы со сном, трудности при засыпании, частые пробуждения».
Динамика показателей Лидского опросника оценки сна на терапии Вальдокс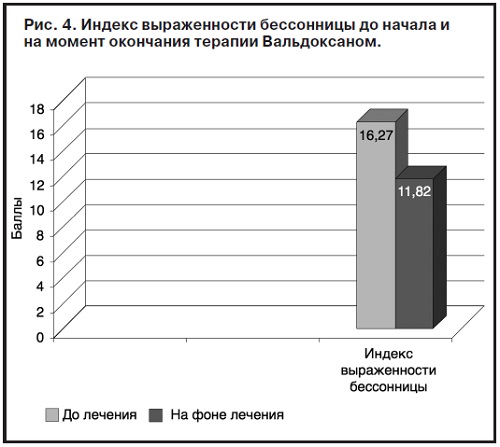 аном (рис. 5) была достоверно положительной по всем пунктам, кроме п. 3 (ощущение сонливости). При этом достоверно улучшилось засыпание: пациенты засыпали легче (п. 1) и быстрее (п. 2), чем обычно. Улучшилось качество сна, сон стал спокойнее (п. 4) и с меньшим числом пробуждений (п. 5). Просыпаться после сна стало легче (п. 6) и требовалось меньше времени, чем до лечения (п. 7). Пациенты чувствовали себя более бодрыми как непосредственно после пробуждения (п. 8), так и во время беседы с врачом (п. 9). Координация и равновесие по утрам субъективно улучшились (п. 10).
аном (рис. 5) была достоверно положительной по всем пунктам, кроме п. 3 (ощущение сонливости). При этом достоверно улучшилось засыпание: пациенты засыпали легче (п. 1) и быстрее (п. 2), чем обычно. Улучшилось качество сна, сон стал спокойнее (п. 4) и с меньшим числом пробуждений (п. 5). Просыпаться после сна стало легче (п. 6) и требовалось меньше времени, чем до лечения (п. 7). Пациенты чувствовали себя более бодрыми как непосредственно после пробуждения (п. 8), так и во время беседы с врачом (п. 9). Координация и равновесие по утрам субъективно улучшились (п. 10).
В целом пациенты отмечали повышение настроения и энергичности через 4 нед терапии (рис. 6).
Вальдоксан хорошо переносился пациентами, нежелательных явлений, приведших к отмене препарата, не зарегистрировано. Не отмечено также усиления желудочно-кишечных, сердечно-сосудистых и мочеполовых расстройств, двигательных нарушений, падений, усугубления когнитивного де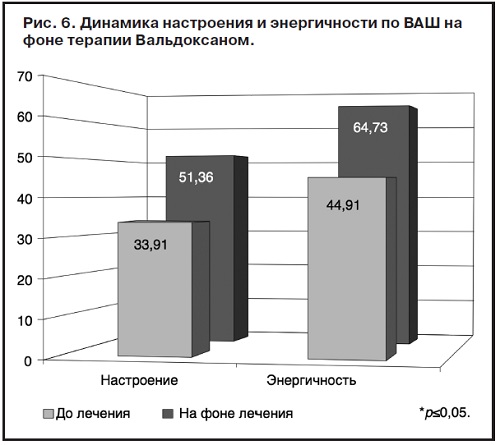 фицита. Полученные результаты с
фицита. Полученные результаты с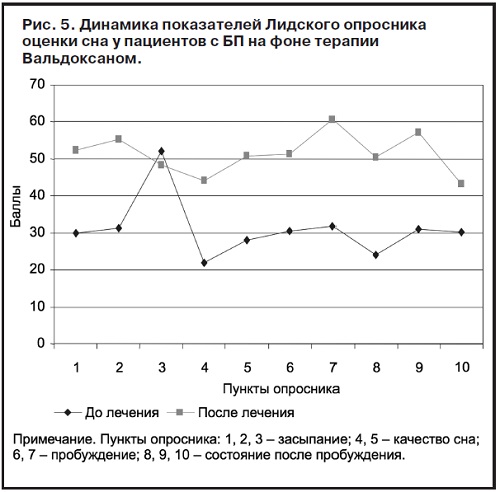 видетельствуют о высокой антидепрессивной активности Вальдоксана у пациентов с БП и депрессивными расстройствами легкой и средней степени тяжести. Препарат оказывает положительное влияние на расстройства сна, уменьшая выраженность пресомнических, интра- и постсомнических нарушений. Вальдоксан хорошо переносится пациентами. Проведенное исследование позволяет сделать вывод о целесообразности назначения Вальдоксана пациентам с БП, страдающим депрессивными расстройствами непсихотического уровня и нарушениями сна.
видетельствуют о высокой антидепрессивной активности Вальдоксана у пациентов с БП и депрессивными расстройствами легкой и средней степени тяжести. Препарат оказывает положительное влияние на расстройства сна, уменьшая выраженность пресомнических, интра- и постсомнических нарушений. Вальдоксан хорошо переносится пациентами. Проведенное исследование позволяет сделать вывод о целесообразности назначения Вальдоксана пациентам с БП, страдающим депрессивными расстройствами непсихотического уровня и нарушениями сна.
Сведения об авторах
Голубев Валерий Леонидович – д-р мед. наук, проф., зав. каф. нервных болезней ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова Минздрава России
Пилипович Анна Александровна – канд. мед. наук, доц. каф. нервных болезней ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова Минздрава России
Гойтемирова Птимат Уайсовна – аспирант каф. нервных болезней ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России
Ключевые слова: болезнь Паркинсона, депрессия, нарушения сна, Вальдоксан, агомелатин.
Depression and sleep disturbances in patients with Parkinson’s disease: role of Valdoxan in their correction
V.L.Golubev, A.A.Pilipovich, P.U.Goytemirova
I.M.Sechenov First Moscow State Medical University
Summary. Depressive symptoms and sleep disturbances occur in 35 and 50% of patients with Parkinson’s disease (PD) and can seriously reduce quality of their life. These disorders have a number of common pathogenetic mechanisms and often occur simultaneously. Our results of Valdoxan therapy applied to patients with PD are described in this paper. The therapy showed its positive effect in reduced level of depressive disorders estimated by Hamilton scale, sleep improvement according to the Leeds Sleep Evaluation Questionnaire (LSEQ), decreased index of «insomnia» severity, increased vitality and elated mood.
Key words: Parkinson’s disease, depression, sleep disorders, Valdoxan, agomelatinum.
Депрессия и нарушения сна – одни из наиболее часто встречающихся немоторных расстройств при болезни Паркинсона (БП). Они значительно инвалидизируют пациентов: среди предикторов ухудшения качества жизни этих пациентов депрессия, нарушения сна и утрата независимости занимают 1-е место [1]. Частота возникновения депрессивной симптоматики, по данным разных источников, составляет от 25 до 90% [2, 3]. При анализе 104 исследований были определены средние цифры распространенности депрессии при БП: 17% – для большой депрессии, 22% – для малой депрессии, 13% – для дистимии, в целом клинически значимые симптомы депрессии выявлены у 35% пациентов [4].
Считается, что депрессия при БП имеет различную природу. В части случаев речь идет о психогенной реакции на развитие тяжелой неврологической болезни, определенную роль играет возрастной фактор (приближающаяся старость, сопутствующие заболевания, смерть близких, непонимание в семье), и наконец, выделяется эндогенный первичный компонент, позволяющий расценивать депрессию как характерный симптом БП [5]. Возникновение эмоциональных нарушений, в частности депрессии, при БП связывают с нейрохимическими нарушениями, главным образом дефицитом норадреналина и серотонина, возникающим при дегенерации голубого пятна и ядер шва, а также с недостатком дофаминергического возбуждения орбитофронтальной коры [6].
Известно, что депрессия является одной из наиболее частых причин нарушения сна. Взаимосвязь между этими явлениями при БП изучена недостаточно и трактуется неоднозначно, но достоверно известно: пациенты с БП и депрессией имеют более выраженные проблемы со сном. Этот факт необходимо учитывать при подборе терапии антидепрессантами.
Нарушения сна при БП выявляются более чем у 1/2 пациентов [7], достигая 88% у малоподвижных больных [8]. Расстройства сна обусловливают дневную сонливость, снижение двигательной активности и побуждений к повседневной деятельности. Наиболее часто встречающимся при БП расстройством сна является инсомния. Термин подразумевает недостаток сна или отсутствие чувства восстановления и отдыха после сна. Сюда относят пресомнические расстройства (трудности засыпания), интрасомнические (частые пробуждения среди ночи) и постсомнические расстройства (плохое самочувствие после утреннего пробуждения). При БП встречаются все три вида нарушений, хотя наиболее характерны интрасомнические расстройства (17–88% пациентов) [8–10]. Расстройства сна при БП связаны с двигательными нарушениями (акинезия, тремор, дистонические феномены), а также с болями, никтурией, яркими сновидениями и могут быть спровоцированы медикаментозной терапией или несоблюдением гигиены сна [8].
Таким образом, нарушения сна при БП имеют комплексный патогенез, но как и в развитии депрессии, в развитии нарушений сна имеют значение нейродегенеративные изменения. Поражаются нейротрансмиттерные системы, обеспечивающие функцию сна (адренергические, серотонинергические, дофамин- и ГАМКергические, холинергические, пептидергические). Обнаруживается снижение количества мелатониновых MT1- и MT2-рецепторов в черной субстанции и миндалине и предполагается, что мелатонин способен улучшать сон и нормализовать циркадианные ритмы при БП [10, 11].
Двигательные симптомы паркинсонизма, препятствующие сну, можно скорректировать при помощи назначения дофаминсодержащих препаратов. Однако эти препараты могут отрицательно повлиять на архитектонику сна, а на некоторых пациентов оказывают возбуждающее действие [1].
Несмотря на очевидность проблемы, крупных исследований по лечению инсомнии у пациентов с БП не проводилось; соответственно, не существует и стандартизированных терапевтических рекомендаций (терапия инсомнии при БП проводится согласно рекомендациям для людей пожилого возраста). Около 23% пожилых пациентов принимают снотворные, среди больных с БП этот показатель приближается к 40% [8].
Спектр принимаемых при инсомнии препаратов включает бензодиазепины, небензодиазепиновые гипнотики, седативные антидепрессанты и даже антигистаминные препараты. К сожалению, все эти средства имеют ряд ограничений, особенно значимых в пожилом возрасте: бензодиазепины повышают риск падений и переломов (более 50%), небензодиазепиновые гипнотики могут оказывать седативный эффект в течение дня, провоцировать аномальное поведение во сне и падения, седативные антидепрессанты и антигистаминные препараты обладают антихолинергической эффективностью, которая неблагоприятно влияет на когнитивные способности и на деятельность желудочно-кишечного тракта, усиливая запоры, которыми страдают большинство пациентов с БП [8].
Среди антидепрессантов нового поколения Вальдоксан (агомелатин), являясь агонистом мелатонинергических MT1- и MT2-рецепторов и антагонистом серотонинергических рецепторов, отличается уникальным механизмом действия. Взаимодействие этих механизмов обеспечивает не только антидепрессивный эффект, но и положительное влияние на циркадианные ритмы
[12, 13]. Дополнительным механизмом действия Вальдоксана является опосредованное высвобождение дофамина и норадреналина во фронтальной коре, что может положительно влиять на когнитивные способности пациента [14].
Прием Вальдоксана не вызывает повышения плазменных уровней аминов, следовательно, не возникает и таких серотонинергических и норадренергических побочных эффектов, как тошнота, возбуждение, сердцебиение, сухость во рту и т.п. [15]. Перечисленные свойства особенно полезны для пожилых пациентов с депрессией, у которых множество сопутствующих заболеваний ограничивают выбор антидепрессивных и снотворных средств и требуют от препарата максимального сочетания высокой эффективности и хорошей переносимости.
Исследований эффективности Вальдоксана при БП не проводилось, в связи с чем нами предпринята попытка изучить эффективность Вальдоксана при депрессивной симптоматике и расстройствах сна у пациентов с БП.

Материалы и методы
В исследовании принимали участие 40 больных с БП (10 мужчин и 30 женщин в возрасте от 43 до 80 лет; средний возраст 63±1,9 года), с I–III стадиями заболевания по шкале Hoehn и Yahr. Включались пациенты с жалобами на сниженное настроение и нарушения сна. Критерии исключения: вторичный паркинсонизм, прием психотропных препаратов (нейролептиков, снотворных, антидепрессантов), тяжелая соматическая патология, выраженные когнитивные нарушения.Вальдоксан назначался в суточной дозе 25 мг; состояние пациентов оценивалось до начала и через 4 нед терапии.
Проводился неврологический осмотр с применением Унифицированной шкалы оценки БП (UPDRS). Диагноз депрессии ставился в соответствии с критериями DSM-IV, для количественной оценки использовалась Шкала Гамильтона (HDRS). Настроение и энергичность пациентов оценивались по Визуальной аналоговой шкале (ВАШ). Для определения тяжести инсомнии использовался Индекс выраженности бессонницы (ISI, перевод К.В.Даниленко, 2011), а также Лидский опросник оценки сна (LSEQ, перевод К.В.Даниленко, 2010). Пациенты заполняли также опросник немоторных симптомов БП (NMSQuest).
Для статистической обработки полученных данных использовался пакет SPSS 17.
Результаты
Депрессивная симптоматика разной степени выраженности исходно выявляла сь у всех пациентов. При оценке по шкале Гамильтона средний балл выраженности депрессивных расстройств составил 12,27±1,36 (от 8 до 20). Депрессия легкой степени тяжести зарегистрирована у 64% пациентов, средней – 18%, тяжелой – 18% (рис. 1, а).
сь у всех пациентов. При оценке по шкале Гамильтона средний балл выраженности депрессивных расстройств составил 12,27±1,36 (от 8 до 20). Депрессия легкой степени тяжести зарегистрирована у 64% пациентов, средней – 18%, тяжелой – 18% (рис. 1, а).
На момент окончания 4-недельного курса терапии Вальдоксаном отмечена положительная динамика в виде снижения выраженности депрессивной симптоматики (рис. 2, б). В оценке по HDRS средний балл снизился с 12,27 до 8, 91 (различия достоверны). У 45,5% пациентов отмечена полная редукция симптоматики.
Нарушения сна, как и депрессивная симптоматика, до начала терапии Вальдоксаном выявлены у всех пациентов. Средний балл по ISI составил 16,57±0,93. Среди пациентов 27% страдали инсомнией легкой степени, 64% – средней степени, 9% – тяжелой степени (рис. 2, а).
В процессе терапии зарегистрирована положительная динамика проявлений инсомнии (см. рис. 2, б): у 18% больных они полностью купировались, а их выраженность снизилась до 72% vs исходных 27% для легких, до 18% vs 64% – для средних и до 0% vs 9% для тяжелых расстройств сна соответственно. Значение индекса выраженности бессонницы на терапии Вальдоксаном также достоверно снизился с 16,27 до 11,82 балла (рис. 4).
У 9% пациентов показатели полностью нормализовались, у большинства пациентов с выраженной и умеренной тяжестью симптоматики нарушения сна они приобрели легкий характер.
При оценке суммарного показателя по Опроснику немоторных симптомов БП (рис. 3) зарегистрирована статистически значимая положительная динамика по пунктам «ощущение грусти, подавленности, тоски» и «проблемы со сном, трудности при засыпании, частые пробуждения».

Динамика показателей Лидского опросника оценки сна на терапии Вальдокс
 аном (рис. 5) была достоверно положительной по всем пунктам, кроме п. 3 (ощущение сонливости). При этом достоверно улучшилось засыпание: пациенты засыпали легче (п. 1) и быстрее (п. 2), чем обычно. Улучшилось качество сна, сон стал спокойнее (п. 4) и с меньшим числом пробуждений (п. 5). Просыпаться после сна стало легче (п. 6) и требовалось меньше времени, чем до лечения (п. 7). Пациенты чувствовали себя более бодрыми как непосредственно после пробуждения (п. 8), так и во время беседы с врачом (п. 9). Координация и равновесие по утрам субъективно улучшились (п. 10).
аном (рис. 5) была достоверно положительной по всем пунктам, кроме п. 3 (ощущение сонливости). При этом достоверно улучшилось засыпание: пациенты засыпали легче (п. 1) и быстрее (п. 2), чем обычно. Улучшилось качество сна, сон стал спокойнее (п. 4) и с меньшим числом пробуждений (п. 5). Просыпаться после сна стало легче (п. 6) и требовалось меньше времени, чем до лечения (п. 7). Пациенты чувствовали себя более бодрыми как непосредственно после пробуждения (п. 8), так и во время беседы с врачом (п. 9). Координация и равновесие по утрам субъективно улучшились (п. 10).
В целом пациенты отмечали повышение настроения и энергичности через 4 нед терапии (рис. 6).
Вальдоксан хорошо переносился пациентами, нежелательных явлений, приведших к отмене препарата, не зарегистрировано. Не отмечено также усиления желудочно-кишечных, сердечно-сосудистых и мочеполовых расстройств, двигательных нарушений, падений, усугубления когнитивного де
 фицита. Полученные результаты с
фицита. Полученные результаты с видетельствуют о высокой антидепрессивной активности Вальдоксана у пациентов с БП и депрессивными расстройствами легкой и средней степени тяжести. Препарат оказывает положительное влияние на расстройства сна, уменьшая выраженность пресомнических, интра- и постсомнических нарушений. Вальдоксан хорошо переносится пациентами. Проведенное исследование позволяет сделать вывод о целесообразности назначения Вальдоксана пациентам с БП, страдающим депрессивными расстройствами непсихотического уровня и нарушениями сна.
видетельствуют о высокой антидепрессивной активности Вальдоксана у пациентов с БП и депрессивными расстройствами легкой и средней степени тяжести. Препарат оказывает положительное влияние на расстройства сна, уменьшая выраженность пресомнических, интра- и постсомнических нарушений. Вальдоксан хорошо переносится пациентами. Проведенное исследование позволяет сделать вывод о целесообразности назначения Вальдоксана пациентам с БП, страдающим депрессивными расстройствами непсихотического уровня и нарушениями сна.
Сведения об авторах
Голубев Валерий Леонидович – д-р мед. наук, проф., зав. каф. нервных болезней ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова Минздрава России
Пилипович Анна Александровна – канд. мед. наук, доц. каф. нервных болезней ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова Минздрава России
Гойтемирова Птимат Уайсовна – аспирант каф. нервных болезней ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России
Список исп. литературыСкрыть список1. Голубев В.Л., Левин Я.И., Вейн А.М. Болезнь Паркинсона и синдром паркинсонизма. М.: МЕДпресс, 1999.
2. Пилипович А.А. Депрессия при болезни Паркинсона. Врач. 2012; 9: 60–4.
3. Riedel O, Klotsche J, Spottke A et al. Frequency of dementia, depression, and other neuropsychiatric symptoms in 1,449 outpatients with Parkinson’s disease. J Neurol 2010; 257: 1073–82.
4. Reijnders S, Ehrt U, Weber E et al. A systematic rewiew of prevalence studies of depression in Parkinson’s disease. Mov Dis 2008; 23: 183–9.
5. Chaudhuri R, Tolosa E, Schapira A et al. Non-motor symptoms of Parkinson’s disease. Oxford University Press 2009.
6. Ring HA, Serra-Mestres J. Neuropsychiatry of the basal ganglia.
J Neurol Neurosurg Psychiat 2002; 72: 12–21.
7. Shu-yang Yu, Li Sun, Zhuo Liu et al. Sleep disorders in Parkinson’s disease: clinical features, iron metabolism and related mechanism. PLoS One 2013; 8: e82924.
8. Menza M, Dobkin R, Marin H et al. Sleep disturbances in Parkinson’s disease. Mov Dis 2010; 25: s117–22.
9. Литвиненко И.В., Красаков И.В., Тихомирова О.В., Перстнев С.В. Нарушения сна при болезни Паркинсона и способы их коррекции. Доктор.Ру. 2012; 5: 29–33.
10. Левин О.С.Психические расстройства при болезни Паркинсона и их коррекция. В кн.: Экстрапирамидные расстройства. Руководство по диагностике и лечению. Под ред. В.Н.Штока, И.А.Ивановой-Смоленской, О.С.Левина. М.: МЕДпресс-информ, 2002; с. 126–51.
11. Adi N. Melatonin MT1- and MT2-receptor expression in Parkinson’s disease. Med Sci Monit 2010; 2: 61–7.
12. Kasper S, Hamon M. Agomelatine, a new antidepressant with an innovative mechanism of action: An overview on its preclinical and clinical development program. World J Biol Psychiat 2010; 11: 7–126.
13. Полуэктов М.Г., Левин Я.И. Результаты российского многоцентрового открытого обсервационного несравнительного исследования эффективности и безопасности Вальдоксана (агомелатина) при лечении пациентов с большим депрессивным расстройством и нарушениями сна (исследование ВИВАЛЬДИ). Журн. неврол. и психиатр. им. С.С.Корсакова. 2013; 12: 39–44.
14. Воробьева О.В. Вальдоксан в терапии депрессии в неврологической практике: результаты российского многоцентрового натуралистического исследования РЕЗОНАНС. Журн. неврол. и психиатр. им. С.С.Корсакова. 2012; 9: 47–51.
15. Racagni G, Riva M, Molteni R et al. Mode of action of agomelatine: synergy between melatonergic and 5-HT2C receptors. World J Biol Psychiat 2011; 12: 574–87.
16. Koesters M, Guaiana G, Cipriani A et al. Agomelatine efficacy and acceptability revisited: systematic review and meta-analysis of published and unpublished randomised trials. BJP Sept 2013; 203: 179–87.
17. Kasper S, Corruble E, Hale A et al. Antidepressant efficacy of agomelatine vs. SSRI/SNRI: results from a pooled analysis of head-to-head studies without a placebo control. Int Clin Psychopharmacol 2013; 28: 12–9.
18. Vimala V, Bhutada S, Patel R. Therapeutic potential of agomelatine in epilepsy and epileptic complications. Med Hypotheses 2014; 1: 105–10.
19. Medina O, Rico G, Oliveros L et al. Agomelatine adjunctive therapy for fibromyalgia. Reumatol Clin 2013; 9: 328–9.
20. Боголепова А.Н., Чуканова Е.И., Смирнова М.Ю. и др. Опыт применения Вальдоксана в терапии постинсультной депрессии. Журн. неврол. и психиатр. им. С.С.Корсакова. 2011; 4: 33–7.
21. Stein J, Ahokas A, de Bodinat C. Efficacy of agomelatine in generalized anxiety disorder: a randomized, double-blind, placebo-controlled study. J Clin Psychopharmacol 2008; 28: 561–6.
22. Millan MJ, Brocco M, Gobert A et al. Anxiolytic properties of agomelatine, and antidepressant with melatonergic and serotonergic properties: role of 5-HT2C-receptor blockade. Psychopharmacol 2005; 177: 448–58.
17 июля 2014
Количество просмотров: 5399