Психиатрия Психические расстройства в общей медицине
Психические расстройства, реализующиеся в пределах системы органов дыхания (ипохондрия sine materia)
Психиатрия Психические расстройства в общей медицине
№02-03 2015
Психические расстройства у больных с легочной патологией №02-03 2015
Номера страниц в выпуске:4-20
В статье с использованием междисциплинарного подхода обобщен многолетний опыт исследования психических расстройств в пульмонологической клинике. Рассмотрены эпидемиологические, динамические и прогностические факторы, а также психопатологические характеристики психических расстройств, коморбидной пульмонологической патологии.
Ключевые слова: психические расстройства, пульмонология, психопатология, типология.
В статье с использованием междисциплинарного подхода обобщен многолетний опыт исследования психических расстройств в пульмонологической клинике. Рассмотрены эпидемиологические, динамические и прогностические факторы, а также психопатологические характеристики психических расстройств, коморбидной пульмонологической патологии.
Ключевые слова: психические расстройства, пульмонология, психопатология, типология.
beatrice.volel@gmail.com
Для цитирования: Смулевич А.Б., Овчаренко С.И., Волель Б.А., Воронова Е.И. Психические расстройства у больных с легочной патологией. Психические расстройства в общей медицине. 2015; 2–3: 4–20.
Mental disorders in patients with pulmonary pathology
A.B.Smulevich1,2, S.I.Ovcharenko1, B.A.Volel1,2, E.I.Voronova1,2
1I.M.Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation. 119991, Russian Federation, Moscow, ul. Trubetskaia, d. 8, str. 2;
2Mental Health Research Center. 115522, Russian Federation, Moscow, Kashirskoe sh., d. 34
In article with use of interdisciplinary approach long-term experience of research of mental disorders in pulmonary clinic is generalized. Epidemiological, dynamic and predictive factors, and also psychopathological characteristics of mental disorders, comorbid to of pulmonary pathology are considered.
Key words: mental disorders, pulmonology, psychopathology, classification.
beatrice.volel@gmail.com
For citation: Smulevich A.B., Ovcharenko S.I., Volel B.A., Voronova E.I. Mental disorders in patients with pulmonary pathology. Mental Disorders in General Medicine. 2015; 2–3: 4–20.
На современном этапе развития медицинской науки актуальными представляются новые тенденции в изучении психических расстройств (ПР) в общей медицине и, в частности, в пульмонологии, реализующиеся с учетом особенностей их клинической структуры и механизмов возникновения.
В первую очередь речь идет о категории психических нарушений, реализующихся в пределах системы органов дыхания: соматизированные расстройства конституционального (соматоперцептивная конституция) и невротического (функциональные респираторные синдромы – гипервентиляционный синдром – ГВС, дисфункция голосовых связок – ДГС, психогенный кашель) уровня.
Другая категория расстройств представлена широким спектром психосоматических нарушений, возникающих в синергизме с легочной патологией, – ПР, провоцированные (обусловленные) легочной патологией: нозогенные реакции/развития; соматогении; ятрогении, манифестирующие на фоне фармакотерапии ряда легочных заболеваний (туберкулез и пр.). К этой группе примыкают и психические нарушения, связанные с соматогенно-провоцированной экзацербацией эндогенного заболевания.
В отдельную рубрику выделяется легочная патология, провоцированная (обусловленная) психической патологией или психогенными воздействиями [артифициальные/искусственные соматические расстройства, психосоматические (в традиционном их понимании) заболевания – бронхиальная астма – БА].
Использование междисциплинарного, интегративного подхода к изучению ПР в общей медицине как зарубежными, так и отечественными исследователями, позволяет модернизировать алгоритм диагностики психосоматических нарушений, встречающихся в рамках патологии респираторной системы (M.Kunik и соавт., 2007; А.Б.Смулевич, 2011; А.Г.Чучалин и соавт., 2014; С.И.Овчаренко, 2014).
Спектр психических нарушений при хронической легочной патологии достаточно широк и включает, по данным ряда авторов1, преимущественно депрессивные – в пределах от 13,2 до 42% (A.Jain, S.Lolak, 2009; B.Sharma и соавт., 2013), тревожные – 20,6–55% (F. Di Marco и соавт., 2006; C.Vӧgel, A.von Leupoldt, 2008; A.Jain, S.Lolak, 2009) и соматоформные/ипохондрические – до 7% (K.Lavoie и соавт., 2013) и личностные2 расстройства.
Необходимо отметить «избирательность» накопления ПР, так или иначе связанных с патологией респираторной системы. Так, при ряде легочных заболеваний
(в первую очередь саркоидоз и др.) преобладают астенические нарушения, при других (БА, хроническая обструктивная болезнь легких – ХОБЛ, идиопатический легочный фиброз) накапливаются нозогенные (тревожно-фобические, депрессивные, гипонозогнозические) и соматогенные/ятрогенные («туберкулезная эйфория») расстройства. И, наконец, при некоторых нозологиях (в частности, туберкулез) отмечена высокая коморбидность с психическими заболеваниями.
Анализ частоты встречаемости ПР в соответствии с их клинической структурой и принадлежности к рубрикам МКБ-10, квалифицирующим болезни органов дыхания (j00-j99), будет представлен в соответствующих разделах настоящей статьи.
Психические расстройства, реализующиеся в пределах системы органов дыхания (ипохондрия sine materia)
Соматизированные расстройства конституционального уровня (соматоперцептивная конституция/акцентуация3)
Одной из наиболее часто встречающихся аномалий соматопсихической сферы является невропатическая конституция (B.Morel, 1875; Ch.Féré, 1894) с акцентуацией на функционировании органов респираторной системы.
Таких пациентов характеризует фиксация на деятельности дыхательного аппарата и акте дыхания. Душевные волнения, как положительные (радость), так и отрицательные (скорбь, страх, гнев), вызывают у них «дыхательное беспокойство», оказывающее влияние на респираторную кривую (спазмы при вдохе, склонность к шумному дыханию с затруднениями выдоха, приступы углубленного и учащенного дыхания). Разные проявления диспноэ («тоскливые» вздохи, приступообразная зевота, аэрофагия) чаще проявляются в субъективно значимых ситуациях (например, конфликты в семье или на работе, просмотр волнительной передачи, речевая нагрузка) и обычно не расцениваются как болезненные, а интерпретируются пациентами как «врожденная чувствительность к духоте и неприятным запахам» и/или следствие воздействия неблагоприятных средовых факторов (K.Binkley, S.Kutcher, 1997). Так, признаки диспноэ усугубляются в закрытых, «душных» помещениях, в присутствии субъективно неприятных запахов (парфюмерия, алкоголь и пр.), а также могут провоцироваться условно-патогенными факторами (ношение украшений на шее, «тяжелой» одежды, тесных воротников и пр.).
С юного возраста пациенты с диспноэ предпочитают хорошо проветриваемые помещения, спят (даже зимой) под открытой форточкой. Для поддержания «идеального» микроклимата и контроля потока воздуха пациенты устанавливают регуляторы на батареях, очистительные системы, «увлажнители» и «мойки» воздуха.
Наряду с такого рода проявлениями пациенты с невропатической конституцией сообщают об особой избирательной чувствительности к факторам окружающей среды, почти «аллергической» непереносимости самых разнообразных химических и летучих (духи, табак, пыль, домашние животные) веществ, даже если последние совершенно не ощущаются окружающими (Н.А.Токарева, 2004). При этом нередко пациенты ставят близких перед необходимостью отказа от курения, использования «неприятно пахнущих» веществ.
Невропаты, акцентуированные на функциях респираторной системы, нередко обнаруживают сенсибилизацию к инфекционным агентам: на фоне интеркуррентных заболеваний у них возникают приступы спастического кашля с астматическим компонентом и др. (О.Н.Красноруцкая, 2009).
Для этого контингента характерна и так называемая фобия холода (И.Дежерин, E.Гоклер, 1912). Из-за страха простуды, заболевания ринитом пациенты избегают выходить на улицу в ветреную, дождливую погоду. При малейших проявлениях насморка жалуются на выраженное недомогание, встревожены возможным ухудшением здоровья. При возникновении респираторной вирусной инфекции неизменно берут больничные листы, выполняют все назначения врачей, охотно прибегают к ингаляциям.
Будучи фиксированы на сохранении собственного здоровья, пациенты «берегут» свой дыхательный аппарат, «легочную систему», избегают резких перемен в климатических условиях, а также повышенной инсоляции.
Наряду с функциональными нарушениями со стороны легочной сферы лиц с невропатической конституцией характеризуют общая лабильность вегетативной нервной системы (сосудистые кризы, головные боли, головокружения, немотивированный субфебрилитет, метеопатия), склонность к разного рода «псевдоаллергическим» (крапивница, дерматит), соматическим (длительные периоды реконвалесценции, астенические проявления – повышенная утомляемость, нарушения сна) и ипохондрическим (нозофобии и пр.) реакциям, обостряющимся, в том числе, и в условиях соматической патологии (Е.В.Серебрякова, 2007). Соматизированные расстройства невротического уровня (функциональные респираторные синдромы – ГВС, ДГС, психогенный кашель)
При расстройствах личности (РЛ) истерического круга нередко наблюдается «актерское дыхание» (по L.Braun, 1925) – нарушение ритма дыхания с явлениями тахипноэ, демонстрирующее душевное волнение. Несмотря на нарушения дыхания, вспомогательная дыхательная мускулатура в этих случаях не напрягается, объективные признаки кислородного голодания отсутствуют.
Гипервентиляционный синдром
ГВС (соматоформная дисфункция вегетативной нервной системы органов дыхания – МКБ-10) – состояние, характеризующееся избыточной вентиляцией, приводящей к гипокапнии и респираторному алкалозу, сопровождающееся разнообразными клиническими проявлениями (C.Bass, M.Gardner, 1986; N.William, M.Gardner, 1996; О.В.Вишневская, 2002; К.А.Батурин, 2003). Термин ГВС был введен W.Kerr и соавт. в 1938 г. для описания пациентов с соматизированными симптомами, обусловленными гипокапнией и тревожностью4. Распространенность ГВС в популяции варьирует в пределах 5–9% (R.Brashear, 1983; Н.А.Токарева, 2004; H.Risteniemi и соавт., 2014), в общесоматической сети достигает 11% (J.Han и соавт., 2008; G.Garcia, 2011). Причем чаще всего пациенты с проявлениями ГВС встречаются в практике терапевта (до 38%), специалистов семейной медицины (до 21%), невропатологов (до 20%) и пульмонологов (до 18%). В соответствии с традиционными представлениями проявления ГВС примерно в 3 раза чаще встречаются у лиц женского пола, однако, по данным ряда исследований (В.Н.Абросимов, 2001), соотношение мужчин и женщин в аспекте распространенности ГВС примерно равное.
Преобладанием в клинической картине ГВС жалоб со стороны дыхательной системы объясняется особая актуальность диагностики данного соматизированного расстройства в практике врачей-пульмонологов.
Коморбидность проявлений ГВС и БА (С.И.Овчаренко и соавт., 2002; О.В.Вишневская, 2002; М.Г.Полтавская и соавт., 2004; М.Н.Акулова, 2008), достигающая, по данным ряда авторов, 28–36% (E.Martínez-Moragón и соавт., 2005; Tan LiL и соавт., 2015), является значимой диагностической проблемой: сочетание ГВС и БА затрудняет адекватную оценку степени тяжести и контроля симптомов легочной болезни. С учетом пароксизмального характера клинических проявлений и преобладания одышки в клинической картине ГВС и БА, на практике не всегда бывает просто отличить истинную БА от астмаподобных симптомов при невротических состояниях.
Предваряя данные о клинической картине ГВС, следует сразу отметить, что проявления гипервентиляционных нарушений формируются как в условиях интактной соматической почвы – до 76% наблюдений, так и у больных БА – до 30%, саркоидозом – до 40% (S.De Boer и соавт., 2014; Б.А.Волель и соавт., 2015) и другой соматической патологией (М.Г.Полтавская и соавт., 2004; A.Meuret, T.Ritz, 2010).
На современном уровне знаний диагностика ГВС базируется на характеристиках клинической картины и анамнестических данных пациента, а также результатах лабораторно-инструментального исследования (С.И.Овчаренко и соавт., 2001): одышка, проявляющаяся неудовлетворенностью вдохом; чувство нехватки воздуха и прочее; сухой кашель; псевдоаллергия – усиление симптомов при эмоциональной, речевой нагрузках, в присутствии объективно неприятных запахов; взаимосвязи перечисленных проявлений с результатами физикального, лабораторного и инструментального обследования. При этом следует обращать внимание на несоответствии скудной аускультативной картины в легких и многочисленных жалоб пациента с нерезко выраженными нарушениями функции внешнего дыхания5. Клиническая картина ГВС в структуре соматизированного расстройства (в отсутствие значимой легочной патологии)6 формируется, как правило, у лиц с невропатической конституцией. На первый план выступают проявления так называемой поведенческой, или привычной, одышки (R.Lewis, J.Howell, 1986)7 – разные нарушения ритма и регулярности дыхательных циклов. Например, после короткого вдоха (грудная клетка при этом поднимается, а надчревная область выпячивается) наступает кратковременная остановка дыхания. Затем грудная клетка быстро возвращается в экспираторное положение. Иногда остановке дыхания предшествуют глубокие, напряженные дыхательные движения. Отмечаются также протяжные вздохи, навязчивый кашель, усиливающийся от эмоциональной и речевой нагрузки, отрыжка воздухом (К.А.Батурин, 2003). При этом в ряде случаев изменения паттерна дыхания не всегда заметны самим пациентам, поскольку проявления ГВС в первую очередь связаны с увеличением глубины (а не частоты) дыхания и появлением так называемых гипервентиляционных эквивалентов – частых вздохов, зевоты, сопения, покашливания и пр. (А.М.Вейн, И.В.Молдован, 1988).
Следует отметить, что проявления ГВС, манифестирующего в рамках функциональных органоневротических состояний, отличаются (по сравнению с ГВС при БА) выраженным ощущением поверхностного дыхания (A.King и соавт., 2008): воздух на первоначальном этапе акта дыхания, «натолкнувшись» на «преграду» в груди или горле, не проникает глубоко в легкие, что провоцирует необходимость осуществлять более глубокие вдохи за счет участия дополнительной дыхательной мускулатуры, что, однако, не вызывает должного положительного эффекта. Пациенты утверждают, что «дышат, но не могут надышаться», при этом сам дыхательный процесс совершается беспрепятственно (паттерн «пустого дыхания» по А.В.Вейну, И.В.Молдовану, 1988).
Нарушения дыхания по типу ГВС могут формироваться в структуре панического (F41.0) и других тревожных расстройств. Так, по данным С.В.Иванова (2002 г.), ГВС чаще всего реализуется в рамках панических атак – ПА (89,7%)8, в то время как коморбидность с другими тревожными расстройствами регистрируются в минимальной пропорции: агорафобия (избегающее поведение) выявляется у 9,3%, ипохондрические фобии – 16,5%, явления генерализованной тревоги – 2,1%.
Согласно современным представлениям для «респираторной» ПА9 [ПА гипервентиляционного типа (M.Hegel, R.Ferguson, 1997)] предпочтительны функциональные нарушения дыхания (затрудненное дыхание, удушье, потеря автоматизма дыхания), преобладающие над другими соматовегетативными расстройствами, сопутствующими типичным проявлениям пароксизмальной тревоги. Кроме того, фобические, реализующиеся на идеаторном уровне симптомокомплексы обнаруживают непосредственную связь с проявлениями диспноэ: ощущение ужаса, страх смерти от удушья, опасение невозможности глубоко дышать. Наряду с респираторными и фобическими проявлениями в рамках ГВС коморбидного ПА формируются и соматоформные симптомы, прежде всего телесные сенсации (алгии, истералгии) в области грудной клетки, выраженность которых тесным образом связана с дыханием (болезненность, возникающая при вдохе или выдохе, кашле). Проявления ГВС ассоциируются также с соматоформными расстройствами иной локализации: это прежде всего кардиалгии, нарушения сердечного ритма (тахикардия, экстрасистолия), парестезии и пр. Так, чувство нехватки воздуха, приобретающее оттенок приступообразного удушья, «воздушного голода» либо частого поверхностного дыхания («дыхание загнанной собаки»), может сопровождаться в структуре ПА кратковременным (до 10–15 мин) сердцебиением, чувством дурноты, онемением пальцев рук по типу «перчаток». Причем сами пациенты в меньшей степени озабочены нарушениями деятельности сердца и других органов, тогда как содержание страха и ипохондрических фобий ограничивается изменениями дыхания.
Пациенты с ПА нередко относятся к контингенту страдающих ургентной респираторной патологией, нуждающихся в неотложной скорой медицинской помощи. При этом психопатологическая природа страдания врачами первичной медицинской сети не всегда своевременно распознается, что ведет к ошибкам в проводимых лечебных мероприятиях (A.Bone, O.Bienvenu, 2013).
Типичные ПА нередко манифестируют в связи с психогенной/ситуационной и соматогенной провокацией, начинаются внезапно, достигая пика тревожных расстройств на протяжении 5–10 мин. Длительность ПА обычно не превышает 30 мин. Среди коморбидных ПА ПР чаще всего выcтупают депрессии.
В части случаев симптомокомплексы ГВС выступают в структуре генерализованного тревожного расстройства. При этом отмечается более выраженный полиморфизм функциональных расстройств при меньшей представленности нарушений дыхания. Проявления ГВС в этих случаях не связаны с какой-либо конкретной стрессовой ситуацией: у пациента отмечаются в течение продолжительного времени (более 6 мес) разные как психические (ощущение постоянного внутреннего напряжения, неспособность расслабиться, беспокойство по мелочам), так и соматизированные проявления, среди которых дыхательные расстройства (чаще «пустое дыхание» или гипервентиляционные эквиваленты – кашель, зевота) составляют ядро клинической картины.
В целом экзацербации ГВС отличаются кратковременностью. Средняя длительность обострений, по данным С.В.Иванова (2002 г.), не превышает 4 нед (от нескольких дней до 1,5 мес). После разрешения патогенных или условно-патогенных ситуаций или редукции респираторного заболевания симптомы явления функциональной гипервентиляции подвергаются обратному развитию. Несмотря на многолетнее персистирование чувства неудовлетворенности функцией дыхания, нарастания клинических проявлений ГВС (как тяжести и количества симптомов, так и длительности обострений) в большинстве случаев не наблюдается. В периоды между обострениями сформировавшаяся (как правило, в подростковом возрасте) повышенная чувствительность к условно-патогенным факторам также не претерпевает видимых изменений (снижения порога чувствительности не регистрируется). Проявления органоневротического расстройства, реализующегося в пределах органов дыхания, вне отчетливых экзацербаций, ограничиваются повышенным вниманием к «качеству» воздуха в помещении или на улице, преходящими телесными сенсациями в области груди, недостаточной полнотой вдоха, которые, как правило, без особых усилий преодолеваются пациентами и не приводят к значимым изменениям в образе жизни и работоспособности.
Формирование ГВС на фоне клинически завершенной легочной патологии обнаруживает иные закономерности динамики (С.В.Иванов, 2002). Так, если симптомы ГВС, реализующихся в рамках ПА вне соматической патологии, чаще всего носят субсиндромальный характер и ограничиваются в ряде случаев «алексетимической» атакой (M.Kushner, B.Beitman, 1990), то в структуре ПА, амплифицирующей приступ БА, может возникать витальный с нарушениями дыхания страх смерти. Приступы «паники» в этих случаях сопровождаются ощущением растерянности, надвигающейся телесной катастрофы.
Дальнейшая динамика ГВС, манифестирующего на фоне легочной патологии, обнаруживает сопряженность с явлениями ригидной ипохондрии (А.Б.Смулевич, 1987). Доминирующей идеей становится устранение любых факторов, с которыми пациент связывает формирование приступов затрудненного дыхания. Выявляется тенденция к формированию «щадящего» образа жизни, «страховке» организма. Опасаясь ухудшения состояния, развития возможных осложнений, пациенты тщательно регистрируют малейшие изменения в ритме и глубине дыхания, даже в стационаре добиваются особого распорядка проветривания палаты, диеты, основанной на исключении широкого круга продуктов, расцениваемых в качестве аллергенов, регулярно выполняют специальные упражнения, призванные «улучшить функционирование легких». По мере дальнейшей динамики независимо от сравнительно благоприятного течения обструктивного заболевания отмечается постепенное расширение круга так называемых «неблагоприятных или вредных» факторов, более отчетливыми становятся изменения в поведении. Любые проявления нарушений функции дыхания пациенты возводят в ранг обстоятельств, требующих незамедлительной коррекции образа жизни близких или условий на работе.
Дисфункция голосовых связок
Дисфункция голосовых связок (ДГС) – расстройство, характеризующееся парадоксальным движением голосовых связок (R.Patterson и соавт., 1974; K.Christopher и соавт., 1983). Впервые клиническая картина ДГС под названием «истерического крупа» была описана в 1842 г. (цит. по А.С.Лопатину и соавт., 2001). Впоследствии Osler представил характеристику ДГС в рамках своеобразно протекавших истерических кризов у больных с разными психическими отклонениями. Однако только в 1968 г. Rabin представил подробное описание «спазма» голосовых складок, приводящего к внезапному приступу удушья.
Отсутствие общепринятого определения ДГС10 затрудняет проведение эпидемиологических исследований. Распространенность ДГС среди пациентов, обращающихся за неотложной помощью с жалобами на одышку, варьирует в пределах 2,5–22% (О.Н.Бродская, 2011). При этом отмечается преобладание данного расстройства у лиц женского пола (соотношение полов женщины vs мужчины оценивается как 3:1).
В качестве клинических проявлений ДГС выступают эпизоды острого нарушения дыхания – по типу приступа удушья, стеснения или сжатия в горле; характерны внезапное начало, небольшая продолжительность (1–2 мин) и самопроизвольное завершение. В ряде случаев манифестирует страх задохнуться (А.Г.Чучалин, 1985). Наряду с одышкой пациенты жалуются на трудности вдоха, проецирующиеся на область горла или верхнюю часть трахеи, а также дистанционные хрипы на вдохе и выдохе.
Следует отметить, что диагностика ДГС затруднена в связи со сходством клинической симптоматики с проявлениями БА11 (W.Ibrahim и соавт., 2007). Кроме того, у большинства больных ДГС ранее устанавливался ошибочный диагноз БА и назначались глюкокортикостероиды (без эффекта или с минимальным терапевтическим результатом). Характерны общие симптомы: затруднения дыхания, кашель и хрипы, возникающие в том числе при контакте с ирритантами и физической нагрузке.
Уточнению диагноза ДГС способствуют (наряду с визуализацией верхних дыхательных путей) сведения о коморбидной психической патологии, а также данные анамнеза12. Так, в ряду наиболее часто регистрируемых (до 11%) психических нарушений у пациентов с ДГС выступают тревожные и аффективные, обсессивно-компульсивные (K.Newman и соавт., 1995; J.Reitz и соавт., 2014). В части случаев возможна связь с психогениями (Н.А.Cмирнов, 2011), конверсионными и личностными нарушениями.
Прогноз ДГС в целом благоприятный; лечение синдрома основано в первую очередь на релаксационных методах респираторной реабилитации и терапии коморбидного ПР.
Психогенный (поведенческий) кашель
Психогенный (привычный) кашель, впервые описанный в 1969 г. H.Kravitz и соавт., относится к проявлениям функционального респираторного синдрома.
Распространенность психогенного кашля неизвестна, данное расстройство чаще наблюдается у детей, чем у взрослых.
Жалобы при психогенном кашле разнообразны: сухость, жжение, щекотание, першение во рту и глотке, онемение, ощущение прилипших к слизистой оболочке рта крошек, стеснение в горле. Психогенный кашель в большинстве случаев сухой, хриплый, монотонный, иногда громкий, лающий, трубный. Во время сна не возникает (C.Powell и соавт., 2004; Q.Haydour и соавт., 2014). Показатель свободного от кашля ночного сна имеет особое значение в дифференциальной диагностике психогенного кашля с приступами кашлевой формы астмы (пациенты с БА страдают ночными пароксизмами кашля). Кроме того, симптомы психогенного кашля и БА отличаются по месту локализации: так, астматики традиционно указывают на область груди, где аккумулируются патологические ощущения, в то время как пациенты с невротическими проявлениями жалуются преимущественно на неприятные сенсации, сопровождающие кашель, в области горла.
Психогенный кашель иногда сочетается с периодическим ларингоспазмом: спорадически наступающими и подчас также внезапно прекращающимися спастической дисфонией, афонией.
Психогенный кашель обычно не поддается лечению препаратами, подавляющими кашлевой рефлекс. Несмотря на отсутствие признаков органической патологии дыхательной системы, больным назначают ингаляции, кортикостероиды, что нередко способствует фиксации на невротических проявлениях со стороны респираторной системы.
В ряде исследований указывается на эффективность психотерапевтических (суггестивная, гипнотерапия) методик, целенаправленных на лечение психогенного кашля (R.Velasco-Zúñiga и соавт., 2012).
Психические расстройства, провоцированные/обусловленные легочной патологией
Нозогенные реакции (F43.8) – реакции, возникшие в связи с тяжелым соматическим (легочным) заболеванием (А.Б.Смулевич, С.В.Иванов, 2014). В ряду основных предрасполагающих факторов для формирования нозогений – «семантика» диагноза, субъективно тяжелые клинические проявления телесного страдания (например, приступы удушья при БА), а также конституциональная предрасположенность и наличие в анамнезе пациента ПР.
Психосоматические соотношения, установленные в ходе эпидемиологических исследований, находят подтверждение в результатах клинического изучения ПР у больных с легочной патологией. В первую очередь это относится к реакциям у больных БА и туберкулезом (нозогении, возникающие в связи с психотравмирующим воздействием семантики диагноза, тяжело переносимых симптомов соматического страдания; соматогении/ятрогении), протекающим с преобладанием ипохондрических расстройств: тревожно-фобических (в том числе социофобическим), ипохондрической депрессии и гипомании (эйфорическая ипохондрия), сверхценной и аберрантной (гипонозогнозии) ипохондрии. Среди нозогенных реакций также выделяют сутяжные и шизотипические.
Нозогении подразделяют на реакции и развития (последние фиксируются при продолжительности психопатологических и патохарактерологических проявлений более 2 лет).
Ипохондрические тревожно-фобические реакции13 формируются чаще всего у больных БА, ХОБЛ и туберкулезом. Так, встречаемость тревожно-фобических расстройств при БА достигает 56% (Э.М.Ищенко, 1999), при туберкулезе – 46% (V.Lasebikan, 2015), а у больных ХОБЛ равна 19,7% (Y.Lu и соавт., 2013). Ипохондрические нозогении с преобладанием ТФР определяются в первую очередь ипохондрическими фобиями (танато14, ангинофобия15 и др.), а также тревожными опасениями инвалидизации, прогрессирования легочного заболевания и пр. К такого рода нозогениям также относятся реакции по типу невроза ожидания (накануне лечебных или диагностических процедур).
Для пациентов с тревожно-фобическими реакциями, коморбидными патологии дыхательной системы, характерны страхи, связанные прежде всего с приступами БА или одышкой (при ХОБЛ). Содержание тревоги о здоровье отражает возможность летального исхода из-за нарастания дыхательной недостаточности, представления о собственной беспомощности перед проявлениями хронического телесного недуга. На первом плане – страх потерять контроль над ритмом дыхания, утратить способность «правильно» дышать, перенапрячь и без того пораженные болезнью внутренние органы (легкие, сердце и т.д.), что может повлечь за собой развитие таких тяжелых осложнений, как астматический статус.
В ряде случаев, более чем в 1/3 наблюдений (К.А.Батурин, 2003), при наличии конституциональной предиспозиции16 в форме РЛ драматического (истерическая патохарактерологическая аномалия) кластера в клинической картине тревожно-фобических реакций, возникших в связи с установлением диагноза БА или туберкулеза, доминируют проявления демонстративного поведения, сопровождающегося, наряду с конверсионными («ком в горле», «онемение» конечностей, внутренняя дрожь), патологическими телесными ощущениями, связанными с представлениями о функционировании легких («телесные фантазии» по Н.А.Бурениной, 1997). Больные жалуются на ощущение «раздувания легких» или, напротив, их «сморщивания», «склеивания», «перекатывания» мокроты по «трубчатым образованиям», которые напоминают пациентам бронхи, а также чувство инородного тела («кола» и т.д.) в верхней трети грудной клетки, которое, «сдавливая трахею», препятствует дыханию и т.д.
Ипохондрические страхи у пациентов с тревожно-фобическими нозогениями сопряжены с тщательной регистрацией малейших признаков телесного неблагополучия, установлением щадящего, «предохраняющего» (от возможных осложнений или обострений легочной патологии) режима. При этом пациенты не довольствуются соблюдением полученных от специалистов рекомендаций относительно медикаментозного лечения, диеты и т.д. Характерно стремление самостоятельно дозировать медикаменты, включая глюкокортикостероиды, ориентируясь не на результаты пикфлоуметрии, а на аномальные телесные ощущения, зачастую не связанные с проявлениями БА. Некоторые больные обнаруживают черты избирательной ипохондрической фиксации на определенных противоастматических препаратах, настаивая на «эффективности» лишь этих лекарственных средств в максимальных или минимальных количествах.
Социофобические (сенситивные) реакции
Сенситивные реакции у пациентов с легочной патологией (туберкулез, БА) формируются по механизму «ключевого переживания», связанного с ущербом для облика пациента и тягостной социальной стигматизацией в случае носителя инфекции – при туберкулезе (A.Pachi и соавт., 2013).
При этом следует отметить, что формирование такого рода нозогенных реакций неблагоприятным образом не только сказывается на приверженности пациентов соматотропной терапии, но и приводит к формированию резистентных форм болезни – при туберкулезе (отказ от посещения медицинских учреждений – и, соответственно, от необходимых лечебных процедур), соотносится (при сочетании сенситивных идей с депрессивным аффектом) с высоким суицидальным риском у этой категории больных (L.Kant, D.Nagpaul, 2001; A.Jain, Р.Dixit, 2008; A.Crawford и соавт., 2015).
В структуре сенситивных реакций (развитий) на первый план выступают идеи отношения, тесно переплетенные с ощущением собственной увечности, физической неполноценности, непоправимости вреда, который нанесла болезнь в целом, и «отталкивающие» проявления БА, туберкулеза (выделение большого количества мокроты, кровохарканье). Больные, столкнувшись с необходимостью посещать места скопления значительного числа людей (магазины, развлекательные комплексы и т.д.), замечают «осуждающие», «брезгливые» взгляды окружающих, их «шиканье» и т.д. Столь же неблагоприятная ситуация, по мнению больных, складывается и на работе. Пациенты отмечают изменения со стороны сотрудников: их «избегают», от них «отворачиваются». В большинстве наблюдений сенситивные идеи отношения и связанные с ними явления социофобии сопровождаются избегающим поведением. Больные отказываются от общения с незнакомыми людьми из-за страха, что их будут рассматривать в качестве источника инфекции, ограничивают круг общения ближайшими родственниками, которые знают о происхождении их болезненных симптомов и «привыкли» к ним.
Аффективные реакции
Нозогенные (ипохондрические) депрессии встречаются при основных легочных заболеваниях: БА, туберкулез, ХОБЛ, саркоидоз, идиопатический легочный фиброз.
Распространенность нозогенных депрессий среди пациентов пульмонологической сети варьирует (в зависимости от методов оценки – клинический, психометрический, телефонное интервьюирование) в пределах 26–66% (A.Jain, S.Lolak, 2009; K.Coffman, J.Levenson, 2011; Д.Ф.Пушкарев, 2012; A.Yohannes, G.Alexopoulos, 2014; D.Jastrzebski и соавт., 2014).
Однако в соответствии с собственными наблюдениями, совпадающими с данными ряда публикаций, наибольший аффинитет к аффективным расстройствам обнаруживают такие легочные заболевания, как БА и туберкулез (Э.Н.Ищенко, 1999; М.Н.Акулова, 2008; В.Н.Краснов и соавт., 2010; F.Ambew и соавт., 2015).
В клинической картине нозогенных ипохондрических депрессий (дистимий)17 на первый план выступает гипотимия (снижение настроения) с чувством безнадежности, пессимистическим восприятием ситуации, связанной с болезнью легких, тревожными опасениями и фобиями, ассоциирующимися с актуальным соматическим страданием. Доминируют представления об опасности (в части случаев преувеличенной) нарушений деятельности легких, которые «не дышат», необратимо изменены болезненным процессом, вообще не поддающимся лечению. Пациенты сообщают о назойливо однообразных мыслях об «утраченном здоровье», «бесперспективности» будущего, опасениях неконтролируемости и прогрессирования заболевания. Пессимистическое восприятие ситуации, связанной с болезнью респираторной системы, распространяется в том числе и на ее социальные последствия. Пациенты высказывают опасения относительно необратимости утраты трудоспособности, невозможности создать полноценную семью, помогать родственникам, перспективы быть изгоем в обществе (E.Surmatojo, 1993; C.de la Rey и соавт., 2006).
Аффективные расстройства в структуре ипохондрической депрессии неизменно сочетаются с выраженными соматовегетативными (гипергидроз, тремор пальцев рук и т.д., снижение массы тела, инсомния) и астеническими (жалобы на бессилие, утомляемость, отсутствие энергии, плохой сон) симптомокомплексами.
Следует также отметить, что при активной форме туберкулеза в структуре депрессивных нозогенных реакций нередко формируется зависимость от алкоголя и других психоактивных веществ (E.Slater, M.Roth, 1974; K.Peltzer, J.Louw, 2013).
Эйфорическая/гипертимическая ипохондрия (K.Leonhard, 1957; В.М.Чудаков, 1994) – реакции противоположного депрессии, аффективного полюса, чаще всего наблюдаются у больных туберкулезом, преимущественно на последних стадиях заболевания (B.Ashmore, F.Bell, 1943–1944). Гипоманиакальные состояния наблюдаются также как следствие лечения системными глюкокортикостероидами (L.Goldman, J.Tiller, 1987); см. «Соматогении/ятрогении». «Туберкулезная эйфория» (по E.Kraepelin и W.Griesinger; цит. по Т.П.Симпсон, 1927) проявляется прежде всего расторможенностью влечений, подъемом настроения и кажущейся беспечностью, сосуществующей в рамках смешанного состояния с явлениями гипотимии с осознанием трагичности ситуации и собственного положения.
В качестве конституционального предрасположения к формированию эйфорических состояний чаще всего выступают РЛ аффективного, истерического и некоторых других типов с гипертимной акцентуацией. При неблагоприятной динамике легочного заболевания возможны либо полярная смена аффекта (переход от гипомании к депрессии), либо формирование смешанных состояний с эпизодами дисфории (раздражительности) или подавленности, присоединением тревожных опасений, нозо- и танатофобии (А.Б.Смулевич, 2013).
В клинической картине эйфорической ипохондрии преобладают явления идеаторного возбуждения (идеоипохондрия). О своем самочувствии больные говорят без умолку, монологом, перебивают собеседника, не могут усидеть на месте, пытаются наглядно изобразить свои ощущения. При этом на первый план в клинической картине выдвигаются явления диссоциации. При формальном осознании легочного заболевания отрицается сам факт тяжелого поражения респираторной системы, проявления которого (приступы удушья при БА, кровохарканье при туберкулезе и др.) интерпретируются как временные, преходящие расстройства, связанные с аллергией, ситуационно обусловленным стрессом, переутомлением (сompartment-диссоциация по E.Holmes, 2005). Доминирующий в ряду аффективных расстройств подъем настроения способствует формированию «псевдожизнерадостной позиции» (по J.Ladee, 1966), сопровождающейся шумной бравадой, форсированной веселостью, нарочитым отрицанием какого-либо беспокойства по поводу исхода легочной патологии.
Однако за фасадом наигранного оптимизма нередко выступает страх, связанный с нарушением дыхательных функций. Такие пациенты охотно прислушиваются к разговорам больных, обсуждающих проблемы заболевания, нередко втайне от врачей просят родственников принести им специальную литературу, наводят справки о возможности сменить профессию, перейти на инвалидность.
Сверхценная ипохондрия («ипохондрия здоровья»), реализующаяся тенденцией к преодолению недуга и идеями полного восстановления функций легких, прежнего социального статуса, ликвидации причин заболевания и его последствий, встречается, судя по клиническим наблюдениям и данным литературы, преимущественно при БА (J.Frey, 2000; M.Yaroslavskaya, N.Sirota, 2011).
В плане личностной предиспозиции к такого рода нозогениям прежде всего следует отнести конституциональные аномалии паранойяльного и ананкастного18 круга с соматоперцептивной акцентуацией по типу соматотонии. С юных лет, задолго до манифестации телесного недуга, пациенты обнаруживают потребность в регулярных занятиях спортом (разные виды атлетических упражнений – бег, плавание, лыжи и пр.), позволяющих вновь и вновь испытать ощущение подъема, «чувство мышечной радости». Высокая физическая активность, атлетизм, как правило, сохраняются у соматотоников на протяжении всей жизни.
Уже будучи больными, пациенты ощущают в себе потенциальные возможности усилием воли «переломить» ход событий, положительно повлиять на течение и исход патологического процесса в легких. Соответственно, возникают попытки «модернизировать» лечебный процесс физическими упражнениями, дыхательной гимнастикой. В ряде случаев такого рода «оздоровительная» активность приобретает формы аутодеструктивного поведения, когда используются методы прямо противопоказанные, в частности при БА: искусственная задержка дыхания, приводящая к усилению гипоксии, ионизаторы воздуха, увеличивающие содержание в нем озона, обладающего раздражающим воздействием на дыхательные пути и пр. (С.И.Овчаренко и соавт., 2009).
Психологическим коррелятом сверхценной ипохондрии является «преодолевающий стиль поведения», при котором наиболее значимы меры по восстановлению здоровья, максимально быстрому возвращению к привычному, выработанному до начала болезни жизненному стереотипу, предполагающему прежний объем профессиональной деятельности, высокую физическую активность, занятия спортом.
Аберрантная ипохондрия (антиипохондрия/гипонозогнозия)19 – дезадаптивная реакция, протекающая с редукцией осознания наличия соматического заболевания (G.Deny, P.Сamus, 1905; Б.А.Волель, 2009). В большинстве случаев аберрантная ипохондрия наблюдается при ХОБЛ у пациентов с признаками сегментарной деперсонализации – до 46,48% (Д.Ф.Пушкарев и соавт., 2012). При этом в качестве конституциональной предиспозиции чаще всего выступает диссоциальное РЛ с патологией влечений по аддиктивному типу – до 24,6% (J-F.Etter, 2010; T.Hyphantis и соавт., 2010; С.И.Овчаренко и соавт., 2013; Б.А.Волель, 2013; Я.К.Галецкайте, 2014)20.
Клинические характеристики личностной предиспозиции пациентов с аберрантной ипохондрией соотносятся и с данными психологического обследования пациентов с ХОБЛ. Так, больных аберрантной ипохондрией в большинстве случаев отличает эгодистонное21 отношение к телу (тело как чужое, «далекое», отстраненное), пациенты слабо ориентируются в телесных ощущениях, пренебрегают заботой о здоровье (курение22, злоупотребление алкоголем), а также ради достижения поставленных целей не берегут себя на работе, пренебрегают техникой безопасности и пр.
У больных ХОБЛ и БА с явлениями аберрантной ипохондрии регистрируется снижение эмоциональной реакции на возникшую легочную патологию, а также ассоциированные с респираторной болезнью расстройства23. Несмотря на объективную тяжесть соматических проявлений (одышки вплоть до удушья, кашля, снижения толерантности к физическим нагрузкам), пациенты не заинтересованы в получении информации о своем заболевании. Отчетливых представлений о недуге, а соответственно, коррекции поведения не формируется. Больные не осознают серьезность заболевания, списывая возникшие симптомы на «возрастные изменения», не допускают мысли о возможном прогрессировании недуга, развитии дыхательной недостаточности – продолжают курить, остаются на вредном производстве.
В части случаев даже после экстренной госпитализации по поводу приступа удушья пациенты стремятся нивелировать факт наличия заболевания легких (С.И.Овчаренко и соавт., 2014). Проявления аберрантной ипохондрии соотносятся и с крайне низкой (по сравнению с комплаенсом при других нозогенных реакциях) приверженностью терапии у данной группы больных (С.И.Овчаренко и соавт., 2013; Б.А.Волель, 2013; Я.К.Галецкайте, 2014). При обращении к медицинской помощи на первом плане заинтересованность лишь в немедленном облегчении состояния и улучшении функциональных возможностей, а не забота о дальнейших перспективах лечения.
Пациенты с явлениями аберрантной ипохондрии пропускают назначенные визиты к врачу, пренебрегают врачебными рекомендациями, нерегулярно и не в полном объеме принимают лекарства, категорически отказываются от участия в реабилитационных мероприятиях.
Сутяжные и бредовые реакции, наблюдающиеся в клинике респираторных расстройств, в значительно меньшей степени, чем другие нозогении, отражают специфику легочной патологии; соответственно, не обнаруживают существенных отличий от сутяжных и бредовых состояний, манифестирующих в рамках заболеваний других органов и систем (А.Б.Смулевич, 2011; Д.Э.Выборных, 2014; М.А.Самушия, 2015). Относительная «универсальность» сутяжных и бредовых реакций связана в первую очередь с конституциональной24 (шизотипическое, паранойяльное РЛ) либо эндогенно-процессуальной обусловленностью такого рода реакций (А.Б.Cмулевич, 2015). Влияние соматического стресса в рассматриваемых случаях ограничено и относится к категории провоцирующих факторов.
Сутяжные реакции25 – чаще наблюдаются у пациентов с БА и туберкулезом (В.А.Кошечкин, З.А.Иванова, 2007), ассоциируются с двумя видами мотивационных установок – рентными (установка на материальную компенсацию ущерба, причиненного соматическим заболеванием) и эквитными (установка на выявление ущерба, причиненного действиями медицинского персонала).
Реакции с рентными установками чаще всего определяются притязаниями материального характера: требованиями оформить инвалидность, позволяющую облегчить условия труда или, чаще, вовсе прекратить трудовую деятельность, домогательствами на выплату компенсаций, пособий, пенсии и т.д. По своим клиническим проявлениям указанные психопатологические расстройства принимают форму сверхценных образований, доминирующих в сознании больного. Так, получение денежной компенсации или инвалидности «нужной» группы становится основной идеей, определяющей борьбу за возмещение утраченного благополучия.
Реализуя сутяжные тенденции, больные не соглашаются с мнением обследовавших их врачей первичных МСЭК, настойчиво обращаются в разные лечебные и экспертные учреждения. При этом в клинической картине могут выступать явления аггравации легочного заболевания, сопровождающиеся конверсионными и соматизированными (телесными фантазиями) симптомами. Так, больные БА указывают на несвойственные такой патологии затрудненный вдох, ощущение «комка», пережимающего горло и т.д. Дезактуализация материальных притязаний, а соответственно, снижение сутяжной активности происходит в разные сроки и чаще всего связано с улучшением материального положения больного (например, когда пациент поступает на попечение родственников).
Фабула сверхценных идей при эквитном варианте сутяжных реакций ассоциируется с представлениями о неправильных действиях медицинских работников, нанесших вред (ущерб) здоровью пациентов (их состояние неверно квалифицировано, назначено «не то» лечение и т.д). Пациенты убеждены в необходимости коррекции установленного диагноза или его отмены, настаивают на дополнительном обследовании, коренном изменении терапии. Обосновывая оппозицию к действиям медицинских работников, пациенты утверждают, что природа их болезненного состояния интерпретируется неправильно и «бездумно подгоняется» под наиболее типичные проявления легочной патологии; данные анализов ошибочны и объясняются использованием недостаточно проверенной аппаратуры, неапробированными методиками; лечение не соответствует состоянию и подменяется неквалифицированными «учебными экспериментами» и т.д.
Манифестация сутяжных реакций сопряжена с несоблюдением медицинских рекомендаций. В отдельных случаях имеет место отказ от лечения в тех медицинских учреждениях, в которых, по мнению пациента, им не была оказана квалифицированная помощь.
Шизотипические нозогенные реакции26, описанные у пациентов с БА (Н.А.Ильина, 2006; А.Б.Смулевич, 2015) отражают патологию телесного самосознания (деформация телесного «Я»), свойственную пациентам с шизотипическим и паранойяльным РЛ и наблюдающуюся также при расстройствах шизофренического спектра и шизофрении. Патологическое поведение в болезни проявляется чрезмерной выраженностью тревожных опасений, связанных с заболеваниями легких, сопровождающихся странными (oddity), подчас вычурными телесными сенсациями. В других случаях на первый план выступают явления аберрантной ипохондрии, отражающие патологическую рефрактерность («упругость»/resilience по A.Troy, I.Mauss, 2011) к воздействию соматической вредности.
Как свидетельствуют собственные клинические наблюдения, шизотипические реакции далеко не всегда обходятся без последствий. Возможны патохарактерологические сдвиги или даже нарастание негативных/ дефицитарных изменений. Шизотипические нозогении с преобладанием аномальных телесных (коэнестезиопатий) сенсаций, соответствующих телесным фантазиям, определяются психосенсорными расстройствами с вычурной интерпретацией патологических ощущений (жалобы на «газы, переполняющие грудную клетку», «подвешенность» легких и пр.). Патологические сенсации имеют предпочтительную топическую проекцию и чаще всего связаны с областью больного органа. К особенностям шизотипических нозогенных реакций относится сочетание телесных ощущений с вычурными манипуляциями: растягивание или давление на грудную клетку, необычные позы, способствующие, по мнению пациентов, купированию приступов БА.
Соматогении/ятрогении
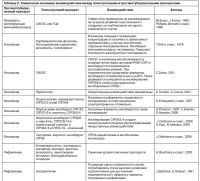
Соматогении (реакции экзогенного типа/симптоматические психозы) возникают вследствие воздействия на психическую сферу массивной соматической вредности (инфекции, интоксикации, хроническая гипо-ксия) или являются осложнением некоторых методов лечения (ятрогении): системные глюкокортикостероиды27, противотуберкулезные препараты (табл. 1).
Соматогенная астения
Соматогенная астения рассматривается в рубрике F06.6 МКБ-10 «Органическое астеническое расстройство» (в разделе F06 «Другие психические расстройства, обусловленные повреждением и дисфункцией головного мозга или соматической вредностью») и наблюдается при тяжелых формах легочной патологии (туберкулезный менингит, саркоидоз, ХОБЛ с развитием хронической дыхательной недостаточности). При этом астения может манифестировать как в продроме, так и на других этапах болезни органов дыхательной системы.
Распространенность астенических жалоб среди контингента страдающих пульмонологической патологией достаточно высока28 и колеблется, по данным разных авторов, в пределах 22,5–62,5% (V.Sokolova и соавт., 2002; M.Drent и соавт., 2012; Д.Ф.Пушкарев, 2013; Б.А.Волель и соавт., 2015). Астенический синдром выступает в ряду других проявлений заболеваний респираторной системы как ключевой фактор, определяющий качество жизни пациентов (А.А.Визель, 2004; J.De Vries и соавт., 2010; R.Marcellis и соавт., 2014; Ch.Raherison и соавт., 2014; D.Jastrezebski и соавт., 2014).
Необходимо сразу отметить, что выраженность астенических нарушений в большинстве случаев соотносится (по клиническим и лабораторным параметрам воспаления – повышение в сыворотке крови уровня C-реактивного белка, гипергаммаглобулемия) с активностью воспалительного процесса. Так, например при саркоидозе наличие астенических расстройств соответствует этапу активного воспаления в 57–66% наблюдений (M.Drent и соавт., 1998; Е.Н.Попова, М.В.Лебедева и соавт., 2011, 2013).
Астенические расстройства у пациентов с хроническими легочными заболеваниями (ХОБЛ, саркоидоз) квалифицируются в большинстве случаев (по имеющимся в нашем распоряжении клиническим данным)29 в рамках гипостенического синдрома. Состояние больных определяется нарастающей слабостью, вялостью, длительным (от нескольких недель до нескольких лет) общим недомоганием и истощением, необходимостью в отдыхе (как кратковременном – 15–30 мин, так и долгосрочном – до суток) после незначительных физических и умственных нагрузок. Уже к середине дня пациенты чувствуют себя неспособными к продолжению работы, простейшие элементы производственных операций требуют гораздо большего времени, чем раньше, а новые задания кажутся непреодолимо трудными.
В связи с прогрессированием слабости, утомления, повышенной физической истощаемостью пациенты вынуждены менять характер профессиональной деятельности, идти на облегчение графика (сокращение трудового дня, надомная работа).
В большинстве случаев соматогенной, связанной с легочными заболеваниями, астении отмечаются расстройства сна и парциальные когнитивные нарушения – мягкая/умеренная когнитивная дисфункция (F06.7): постепенное замедление темпа работы и нарастание количества ошибок, ухудшение кратковременной памяти и концентрации внимания. Пациенты жалуются на плохую сообразительность, рассеянность, неспособность сосредоточиться.
Среди проявлений гипостенического синдрома, помимо общего чувства усталости, широко представлены телесные ощущения – соматоформные расстройства (D.James, 1993): мигрирующая мышечная боль по типу фибромиалгии, боль в горле, болезненность лимфатических узлов в области шеи и подмышечных впадин.
Соматогенные депрессии/мании

Соматогенные депрессии встречаются в незначительном числе случаев (1,6%) преимущественно у пациентов с ХОБЛ (формируются на фоне дыхательной недостаточности, хронической гипоксии) в результате нарастания гипоксемии, электролитного дисбаланса, возможных гемодинамических нарушений (В.Н.Краснов и соавт., 2009; Д.Ф.Пушкарев и соавт., 2013).
Типичные проявления соматогенной депрессии – тревожно-дисфорический аффект, апатия, плаксивость, выраженная астения и когнитивные нарушения (снижение внимания, памяти на события прошлого и др.). При этом интенсивность аффективных расстройств коррелирует с тяжестью соматического состояния (психосоматический параллелизм).
Гипоманиакальные состояния, сочетающие признаки повышенного настроения с ускоренным темпом речи, расторможенностью влечений с аффективной лабильностью, быстрой истощаемостью, вспыльчивостью, дисфорическими проявлениями, чаще всего формируются при тяжелых формах/терминальных стадиях туберкулеза (милиарный, подострый диссеминированный и далеко зашедший фиброзно-кавернозный туберкулез, туберкулезный менингит) и ХОБЛ. Гипомании наблюдаются при применении ряда противотуберкулезных препаратов (см. табл. 1).
Соматогенные (симптоматические) психозы
Соматогенные психозы чаще наблюдаются у больных туберкулезом – 0,89% (M.Mohammedi и соавт., 2005). Возникают либо при большой тяжести процесса, либо при непосредственном поражении инфекцией центральной нервной системы (P.Jebaraj и соавт., 2005; V.Lasebikan и соавт., 2015). В качестве факторов, способствующих манифестации соматогенных психозов, – хирургические вмешательства, центральные токсические эффекты терапии легочного заболевания.
Среди контингента лиц с психической патологией (с установленным диагнозом шизофрении, умственной отсталости и алкоголизма) и вместе с тем больных туберкулезом частота встречаемости соматогенных психотических расстройств значительно выше – до 5,4% (A.Zeenreich и соавт., 1998; К.Р.Амлаев, О.Д.Баронова, 2010).
Соматогенные психозы, протекающие с нарушениями сознания и явлениями психомоторного возбуждения, включают признаки, позволяющие подразделить их на 3 типа.
Делирий30 соответствует традиционным критериям экзогенных психозов: нарушения сознания (полная или частичная дезориентировка в окружающем), страх с наплывами парейдолий (иллюзорные образы, в качестве основы которых выступают детали реального объекта), зрительными и вербальными галлюцинациями, чувственный бред, двигательное возбуждение, бессонница. Делирий редуцируется по мере улучшения соматического состояния с формированием ретроградной амнезии на период психоза, реже – дополнительно на 1–2 дня после разрешения психоза. На протяжении 5–7 дней после завершения делирия сохраняются неустойчивость настроения, подавленность, астения. Факторы риска – злоупотребление алкоголем и другими психоактивными веществами, пожилой возраст, цереброваскулярная патология.
Эндоформный транзиторный психоз (продолжительностью в среднем 1–2 нед), формирующийся у больных шизофренией или при расстройствах шизофренического спектра, манифестирует картиной делирия с последующим присоединением признаков иллюзорно-фантастического онейроида (с эпизодами кататонического ступора), галлюцинаторно-параноидных симптомокомплексов. После нормализации соматического состояния резидуальная галлюцинаторно-бредовая и кататоническая симптоматика может персистировать еще на протяжении 3–4 нед.
Соматогенно провоцированный приступ (обострение) эндогенного заболевания (шизофрения, биполярное аффективное расстройства) включает сочетанную – процессуально и соматогенно обусловленную (делириозную) симптоматику. По мере стабилизации соматического состояния клинические проявления приобретают синдромально завершенный характер, нередко дублируя перенесенные ранее эпизоды психической болезни.
Ятрогении (см. табл. 1) в большинстве случаев встречаются при туберкулезе. В рамках современных подходов к лечению БА психических расстройств, вызванных применением оральных глюкокортикостероидов, не возникает.
В табл. 2 представлены данные о совместном применении психотропных и противотуберкулезных препаратов.
Психофармакотерапия психических расстройств, коморбидных легочной патологии

При проведении лечения психотропными средствами в пульмонологической практике в первую очередь учитываются клиническая характеристика ПР и соматическое состояние пациентов. Принимаются во внимание возможности отрицательного влияния побочных эффектов психотропных средств, а также характеристики взаимодействия психотропных средств с другими (и прежде всего – соматотропными) препаратами (см. табл. 2). Кроме того, важно учитывать сниженную в связи с нарушениями функций органов дыхания и/или поздним возрастом толерантность больных к психофармакологическим препаратам.
Наряду с психофармакотерапией, являющейся основным методом лечения ПР в пульмонологии, при некоторых конституционально обусловленных либо невротических нарушениях дыхания – психогенный кашель, «актерское дыхание», спазм голосовых связок – эффективны (как в рамках моно-, так и комбинированной с психотропными средствами терапии) психокоррекционные мероприятия (рациональная, суггестивная психотерапия, психосоциальная интервенция).
При лечении ассоциированных с легочной патологией ПР используются психотропные средства основных психофармакологических классов. Наибольшее применение находят анксиолитики и антидепрессанты, реже антипсихотики и ноотропы.
При использовании психофармакологических препаратов целесообразно по возможности ограничиться проведением монотерапии, назначением лекарств больным с тяжелой легочной патологией в малых (по сравнению с применяемыми в специализированных психиатрических учреждениях) суточных дозах, составляющих не более половины стандартной. В качестве стартовых количеств психотропных средств целесообразно выбирать минимальные из рекомендуемых производителями, а для некоторых препаратов (в частности, трициклических антидепрессантов – ТЦА, фенотиазиновых антипсихотиков) – субтерапевтические дозы.
Терапия соматизированных ПР конституционального/невротического уровня, как правило, перекрывающихся с проявлениями соматизированной тревоги, реализующейся в пространстве бронхолегочного аппарата – конверсионных, органоневротических с явлениями гипервентиляции и ПА, ипохондрических фобий – проводится преимущественно транквилизаторами. (Транквилизаторы в сочетании с соматотропными средствами также используются при явлениях симптоматической лабильности – при амплифицированных тревожными и вегетативными расстройствами/ПА ипохондрических фобиях/приступах БА.) В ряде случаев (при сочетании невротических с аффективными, обсессивными и ипохондрическими расстройствами) выявляются показания к применению препаратов других психофармакологических классов (антидепрессанты, антипсихотики, ноотропы).
В ряду транквилизаторов при значительной выраженности и стойкости тревожных расстройств (синдром гипервентиляции, ПА) используются производные бензодиазепина (диазепам, хлордиазепоксид, феназепам, альпразолам и др.). При применении производных этого ряда, особенно бензодиазепинов длительного действия, у больных с пульмонологической патологией необходимо иметь в виду возможность побочных эффектов, связанных с угнетением дыхательного центра.
Соответственно, при транзиторных, психогенно/ситуационно провоцированных нарушающих дыхательный ритм тревожных пароксизмах – по типу одышки, «дыхательного беспокойства», психогенного кашля и других, учитывая возможность связанной с бензодиазепинами провокации легочной недостаточности, а также свойственные препаратам этого ряда проявления поведенческой токсичности31 предпочтение отдается небензодиазепиновым анксиолитикам (этифоксин, афобазол, гидроксизин, буспирон).
Этифоксин успешно применяется для купирования анксиозных нарушений при психосоматических расстройствах (N.Nguyen и соавт., 2006; А.В.Андрющенко, Д.А.Бескова, Д.В.Романов, 2010; Д.Ю.Вельтищев, 2010).
Выбор психотропных средств при терапии нозогенных реакций и развитий определяется их психопатологической структурой.
Ипохондрические тревожно-фобические реакции, определяющиеся нестойкими, эпизодически манифестирующими ипохондрическими опасениями, как правило, купируются препаратами из группы транквилизаторов. Однако при генерализации тревожных расстройств, сопровождающихся чрезмерно пессимистической оценкой перспектив исхода заболевания, бессонницей и двигательным беспокойством, показаны транквилизаторы (при необходимости – парентеральное/внутривенное капельное введение – диазепам, хлордиазепоксид, феназепам) в сочетании с ТЦА или антипсихотиками (сульпирид, хлорпротиксен, алимемазин, пропазин и др.).
Приоритет в лечении социофобических (сенситивных) реакций, протекающих с выраженной тревогой при отсутствии тенденции к формированию систематизированного бреда, принадлежит препаратам анксиолитического действия – высокопотенциальным транквилизаторам бензодиазепинового ряда и антипсихотикам. Из числа последних могут использоваться так называемые низкопотенциальные стандартные нейролептики (сульпирид, алимемазин, хлорпротиксен, тиоридазин, перициазин и пр.), а также атипичные антипсихотики (оланзапин, рисперидон, кветиапин, амисульприд) в минимальных терапевтических дозах32.
Средствами выбора при терапии нозогенных ипохондрических депрессий являются современные антидепрессанты, сочетающие мягкий тимоаналептический эффект с хорошей переносимостью. При неглубоких депрессиях циклотимического уровня, протекающих с невротическими симптомокомплексами и расстройствами сна, показаны препараты, обладающие как тимоаналептическими, так и гипнотическими свойствами: агомелатин, миансерин, флувоксамин.
При депрессивных состояниях, протекающих с фобическими расстройствами (ПА, ипохондрические фобии, явления генерализованной тревоги) показаны антидепрессанты с выраженным анксиолитическим и седативным действием (селективные ингибиторы обратного захвата серотонина – СИОЗС – пароксетин и др., ингибиторы обратного захвата серотонина и норадреналина – венлафаксин, мапротилин). Назначение ТЦА (имипрамин, амитриптилин, кломипрамин) оправдано лишь при нозогениях с картиной эндоформных депрессий (витальная тоска, идеи самообвинения, суицидальные мысли).
Если монотерапия антидепрессантом не обеспечивает желаемого эффекта, возможно присоединение транквилизаторов или малых доз антипсихотиков (хлорпротиксен, сульпирид, кветиапин, алимемазин).
Лечение эйфорической ипохондрии, сопоставимой по своим клиническим проявлениям с конституциональной гипертимией, не обязательно требует медицинского вмешательства. В тех случаях, когда нозогенные реакции достигают уровня гипомании, лечение проводится с применением антипсихотиков с верифицированной антиманиакальной активностью – рисперидон, оланзапин, кветиапин в малых терапевтических дозах.
При нозогениях, протекающих с выраженным патологическим отрицанием болезни (аберрантная ипохондрия), основной акцент на первом этапе лечения ставится на психотерапии – когнитивно-поведенческая терапия бихевиорального направления (Д.А.Бескова, О.А.Сиранчиева, 2009). Целью такого воздействия является реорганизация мышления и поведения больного с формированием адаптивных способов реагирования на болезнь, определяющей показания для последующего лечения психофармакологическими препаратами (транквилизаторы, антидепрессанты). Лечение нозогенных сутяжных реакций, протекающих с сверхценными и бредовыми расстройствами, включая шизофренические нозогении, предусматривает фармакотерапию с применением антипсихотиков (главным образом, атипичных – респиридон, кветиапин, но при необходимости и традиционных – галоперидол, хлорпромазин).
Терапия соматогений – одно из ведущих направлений купирования ПР в пульмонологии.
При лечении соматогенной астении предпочтительно применение ноотропов. Наиболее широко используются ноотропил (пирацетам), церебролизин (чему способствует возможность внутривенного введения этих препаратов), а также энцефабол и тиролиберин. Купирование соматогенных астенических состояний, коморбидных саркоидозу, препаратами с активирующей модальностью (ноотропы) проводится с осторожностью в связи с опасностью стимуляции системного патологического процесса.
Наряду с синтетическими ноотропами применяются и медикаментозные средства растительного и животного происхождения (корень женьшеня, экстракт левзеи жидкий, экстракт радиолы и др.).
Астенические расстройства рассматриваются в числе ведущих клинических проявлений соматогенных, а в некоторых случаях – и нозогенных депрессий. Лечение астенических депрессий проводится антидепрессантами с преимущественно активирующими (флуоксетин – СИОЗС, пирлиндол – обратимые ингибиторы моноаминоксидазы) и минимальными седативными (циталопрам, эсциталопрам, сертралин) свойствами, которые могут применяться в рамках монотерапии или, для более успешного купирования астенической симптоматики, – в сочетании с препаратами класса ноотропов. При астенических депрессиях, протекающих с тревогой и нарушениями сна, эффективны тимоаналептики с гипнотическими свойствами (агомелатин, миртазапин, феварин).
Терапия соматогенных (симптоматических) психозов имеет целью купирование психомоторного возбуждения, галлюцинаторно-параноидных расстройств, предупреждение агрессии и аутоагрессии. Лечение делирия в большинстве случаев ограничивается кратковременным (1–2 сут) курсом купирующей терапии (в отдельных случаях – до 3 сут) без последующей поддерживающей терапии. Купирование эндоформных и соматогенно провоцированных эндогенных психозов предполагает более интенсивное и длительное психофармакологическое воздействие.
Применяются инъекционные формы антипсихотиков, предпочтительно атипичных (оланзапин, зипрасидон) или производных бутирофенона (галоперидол). При необходимости дополнительной седации парентерально вводятся бензодиазепиновые транквилизаторы (диазепам, феназепам).
Сведения об авторах
Смулевич Анатолий Болеславович – акад. РАН, проф., зав. кафедрой психиатрии и психосоматики ИПО ГБОУ ВПО Первый МГМУ им. И.М.Сеченова, рук. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ
Овчаренко Светлана Ивановна – д-р мед. наук, проф., проф. каф. факультетской терапии №1 лечебного фак-та ГБОУ ВПО Первый МГМУ им. И.М.Сеченова
Волель Беатриса Альбертовна – д-р мед. наук, проф. каф. психиатрии и психосоматики ИПО ГБОУ ВПО Первый МГМУ им. И.М.Сеченова, ст. науч. сотр. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ. E-mail: beatrice.volel@gmail.com
Воронова Евгения Ивановна – ассистент каф. психиатрии и психосоматики ИПО ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова; мл. науч сотр. ФГБУ НЦПЗ. E-mail: voronova_e@mail.ru
1 Анализ эпидемиологических показателей частоты встречаемости психической патологии у пациентов с легочными заболеваниями затруднен в связи с тем, что оценка распространенности ПР при патологии дыхательной системы в ряде случаев ограничивается малыми выборками, отдельными вариантами течения болезни (например, хрупкая или угрожающая жизни БА, БА легкого течения и т.д.), узкой профилизацией изучаемой патологии (туберкулез, ХОБЛ и пр.), а также применением разных инструментальных, оценочных методов и дескрипторов, затрудняющих достоверную валидизацию полученных данных.
2 На сегодняшний день очевидно, что в патогенезе ряда состояний, квалифицируемых в рамках патологии органов дыхания (БА, ХОБЛ, гипервентиляционной синдром), существенный вклад вносит фактор личностного предрасположения. В многочисленных исследованиях сообщается о личностной предиспозиции и сопряженности конституционального паттерна и легочной патологии. При этом большинство фундаментальных работ о значимости преморбидных свойств личности для формирования ПР у больных легочными заболеваниями (F.Dunbar, 1943; 1947; В.П.Филиппов, 1976) выполнено в рамках психологически ориентированных исследований (А.Ю.Лотоцкий, 1994; Ф.Б.Березин, 1997; F.Braido и соавт., 2015). Патогномоничный для пациентов с легочными заболеваниями (в частности, БА) «профиль» личности ассоциируется с проявлениями алексетимии – затруднением в выражении и дифференциации собственных эмоций и телесных ощущений (В.M.Провоторов и соавт., 2000; K.Chugg и соавт., 2009; M.Amore и соавт., 2013; А.В.Смык и соавт., 2015), повышенным уровнем нейротизма – неспособностью эффективно регулировать негативные эмоции – по van Egeren, 2009 (М.Г.Ключева, 2004; A.Loerbrocks и соавт., 2009; 2015; Y.Lu и соавт., 2014) и тревожности (M.Amelink и соавт., 2014).
3 Соматоперцептивная конституция/акцентуация (R.Lemke, 1951) соотносится с РЛ в МКБ-10 (F60–F69). Основная аномалия соматопсихической сферы (особое свойство РЛ), приобретающая ключевое значение в генезе и проявлениях психосоматических расстройств, представлена невропатическим диатезом (невропатией). Невропатия определяется следующими основными характеристиками: гиперчувствительность к проявлениям телесной сферы (алгии, сердцебиение, одышка) и воздействиям окружающей среды (изменение температурного режима, загрязнение воздуха поллютантами), врожденная неполноценность вегетативных функций – экссудативный диатез, склонность к анафилактическим и идиосинкразическим реакциям, сосудистые кризы, головокружения, ортостатические обмороки, гипергидроз, явления термоневроза, гипостения (повышенная утомляемость). Наряду с невропатией среди проявлений соматоперцептивных акцентуаций встречаются соматотония (гипертрофированное сознание телесной активности с потребностью в физических нагрузках и толерантностью к ним) и сегментарная деперсонализация (дефицитарность сознания телесного «Я» с игнорированием проблем физического здоровья и рациональным – лишенным эмоций – восприятием угрожающего жизни соматического заболевания).
4 В клинической практике необходимо разграничивать понятия ГВС и «гипервентиляция» (Н.В.Дараган, С.Ю.Чикина, 2011). Если под гипервентиляцией в большинстве случаев понимают увеличение минутного объема дыхания как компенсаторную реакцию при некоторых физиологических (физическая нагрузка, пребывание на высокогорье) и патологических (хроническая сердечная недостаточность, анемия, лихорадка и др.) состояниях, то ГВС рассматривается прежде всего как показатель неадекватной регуляции дыхания, приводящей к избыточному увеличению объемов легочной вентиляции.
5 Для больных с ГВС, формирующимся в рамках соматизированного расстройства, характерны высокие значения минутного объема дыхания при спирометрии, снижение уровня РАСО2 в альвеолярном воздухе ниже 5 об.% при капнографическом исследовании, увеличение продолжительности восстановительного периода (более 5 мин) после минут форсированного дыхания – у больных с нормальным уровнем РАСО2 (5–6 об.%) при проведении пробы с произвольной гипервентиляцией, а также изменение газов крови, характерное для дыхательного алкалоза (РАСО2<40 мм рт. ст.; рН>7,45; рО2 в норме или незначительно повышен) при анализе крови на кислотно-основное состояние.
6 У пациентов по данным функции внешнего дыхания отмечаются высокие значения показателей бронхиальной проводимости на уровне мелких и средних бронхов. Одним из объяснений таких высоких значений проводимости бронхиального дерева может служить слабость соединительной ткани бронхиального дерева, приводящая к неэффективному процессу внутрилегочного газообмена в условиях динамического увеличения показателей бронхиальной проводимости (Н.А.Токарева, 2004).
7 В англоязычной литературе наряду с привычным термином «одышка» для характеристики клинических проявлений дыхательного дискомфорта используются и другие понятия (breathlessness – потеря дыхания, shortness of breathing – короткое дыхание, sighing dyspnea – одышка с глубокими вдохами).
8 Причем среди последних выявляется значительное преобладание субсиндромальных ПА, симптоматика которых ограничивается 1–3 соматовегетативными симптомами со стороны дыхательной системы и нерезко выраженным чувством страха – клинические особенности, свойственные проявлениям так называемой алекситимической паники (по M.Kushner, B.D.Beitman, 1990).
9 В ряде исследований содержатся указания на соучастие в патогенезе ПА респираторных патофизиологических механизмов (J.Smoller и соавт., 1996).
10 Синонимы ДГС – эпизодическая ларингеальная дискинезия, ложная или эмоциональная астма, психосоматический стридор, интерметтирующая экстраторакальная обструкция.
11 По данным K.Newman и соавт. (1995 г.), у 46% пациентов ДГС формируется на фоне БА.
12 По данным литературы, в анамнезе пациентов с ДГС выявляется большое количество стрессовых событий (насилие, жесткое обращение и др.).
13 Ипохондрические развития с преобладанием тревожно-фобической симптоматики (с явлениями невротической ипохондрии), по данным клинической практики, в большей степени характерны для пациентов с БА и ХОБЛ, чем для больных другой легочной патологией (саркоидоз).
14 Страх смерти.
15 Страх задохнуться.
16 Среди пациентов, страдающих БА, отмечается накопление лиц с невропатической акцентуацией в структуре истерического, избегающего и ананкастического РЛ (К.А.Батурин, 2003; A.Yılmaz и соавт., 2014).
17 Ипохондрическая дистимия определяется в случае персистирования симптомов депрессии невротического уровня, коморбидной легочной патологии на протяжении более 2 лет.
18 Ананкастное РЛ характеризуется чрезмерной склонностью к сомнениям, поглощенностью деталями, излишним перфекционизмом, упрямством.
19 Признаки патохарактерологического развития с явлениями аберрантной ипохондрии встречаются в большинстве случаев у пациентов с ХОБЛ (Я.К.Галецкайте, 2014) и «приступным» (выраженная обратимость бронхиальной обструкции; очерченные, но, как правило, кратковременные приступы удушья, возникающие вне связи с наиболее распространенными триггерами; высокая эффективность ингаляционных b2-агонистов; межприступный период – клиническая ремиссия) вариантом течения БА (Э.М.Ищенко, 1999).
20 Формирование аддиктивного поведения реализуется как в форме химических (в первую очередь – табачной и алкогольной), так и поведенческих зависимостей: трудоголизм, гемблинг, «жажда острых ощущений» (sensation seeking).
21 Психологическое определение.
22 Среди пациентов с ХОБЛ выявляется большое число «злостных» курильщиков (Л.И.Дворецкий, 2005; О.Ю.Кононенко, 2008; S.Jindal и соавт., 2006). Так, по данным клинико-эпидемиологического исследования пациентов с ХОБЛ, проведенного в Москве, продолжают курить на момент обследования 77,5% пациентов, у 12,5% ремиссия менее 2 лет, стаж курения в среднем 48,8 пачко-лет (Д.Ф.Пушкарев и соавт., 2012).
23 Проявления аберрантной ипохондрии, как правило, носят не узколокальный характер (аномалии осознания расстройств респираторной системы), но отражают нарушения соматической сферы в целом и, соответственно, распространяются не только на симптоматику ХОБЛ, но и на другую серьезную патологию (инфаркт миокарда, прободение язвы желудка и пр.). В перечисленных случаях пациенты поздно обращаются за медицинской помощью, до последнего отказываются от предложенной госпитализации и оперативного лечения.
24 В ряду такой конституциональной предиспозиции происходит накопление пациентов со странностями поведения в болезни и межличностных отношениях, выявляемыми в контингенте общесоматической сети, – «хорошо компенсированных шизотипических личностей» (P.Meehl, 1990), лиц с изменениями типа фершробен, сохраняющих относительно удовлетворительную адаптацию. При обследовании наряду со свойственными лицам шизоидного круга паттернами (ограниченный диапазон эмоциональных привязанностей, ригидность, формальные межличностные контакты) обращает на себя внимание создающая колорит странности (oddity), диссоциированность психики, утрата «чувства реальности» – неадекватность в оценке ситуации, манере общения, деталях гардероба и прически (А.Б.Смулевич, 2015).
25 В ряде случаев по уровню систематизации идей отношения и причиненного ущерба сутяжные реакции соответствуют расстройствам шизофренического спектра – шизофренические реакции (Н.А.Ильина, 2006).
26 Шизотипические нозогенные реакции возникают у пациентов с расстройствами шизофренического спектра (шизотипическое расстройство, шизофрения, резидуальные состояния при эндогенно-процессуальном заболевании, псевдопсихопатия).
27 При использовании современных ингаляционных глюкокортикоидов риск возникновения психических расстройств, связанных с гормональной терапией, минимален.
28 В меньшей степени соматогенная астения распространена у больных БА, частота встречаемости у лиц среднего возраста, страдающих бронхиальной обструкцией, не превышает 20% (eHealthMe.com, 2015).
29 В меньшей части наблюдений астенические расстройства относятся к проявлениям гиперестетической астении (Л.В.Cоколовская, 1991): на первый план в клинической картине астении наряду с сенсибилизацией к внешним (звуковым – непереносимость шума; зрительным – гиперестезия к яркому свету; эмоциональным – утомление при общении с коллегами и родными) раздражителям выступают ирритативные симптомы – явления повышенной возбудимости, гневливости, несдержанности, нетерпеливости.
30 При туберкулезном менингите наблюдается весь спектр нарушений сознания – от оглушения до аменции и онейроида (В.А.Кошечкин, З.А.Иванова, 2007).
31 Сомнолентность, атаксия, манифестирующая преимущественно у лиц пожилого и преклонного возраста.
32 Исключение в ряду атипичных антипсихотиков составляет клозапин, применение которого при пульмонологических заболеваниях может сопровождаться подавлением дыхательного центра, а также манифестацией проявлений аллергической астмы (С.В.Иванов, 2011).
Список исп. литературыСкрыть список1. Абросимов В.Н., Абросимов В.Н. Гипервентиляционный синдром в клинике практического врача. Рязань, 2001. / Abrosimov V.N. Abrosimov V.N. Giperventiliatsionnyi sindrom v klinike prakticheskogo vracha. Riazan', 2001. [in Russian]
2. Акулова М.Н. Контроль над течением бронхиальной астмы – соматопсихические соотношения и расстройства личности. Автореф. дис. ... канд. мед. наук. М., 2008. / Akulova M.N. Kontrol' nad techeniem bronkhial'noi astmy – somatopsikhicheskie sootnosheniia i rasstroistva lichnosti. Avtoref. dis. ... kand. med. nauk. M, 2008. [in Russian]
3. Амлаев К.Р., Баронова О.Д. Туберкулез легких у психически больных: эпидемиологические и клинические аспекты. Профилактическая медицина. 2011; 2: 45–8. / Amlaev K.R., Baronova O.D. Tuberkulez legkikh u psikhicheski bol'nykh: epidemiologicheskie i klinicheskie aspekty. Profilakticheskaia meditsina. 2011; 2: 45–8. [in Russian]
4. Андрющенко А.В., Романов Д.В. Пограничные психические и психосоматические расстройства в общей медицине (эпидемиологические аспекты). В кн.: Психические расстройства в клинической практике. Под ред. А.Б.Смулевича. М., 2011. / Andriushchenko A.V., Romanov D.V. Pogranichnye psikhicheskie i psikhosomaticheskie rasstroistva v obshchei meditsine (epidemiologicheskie aspekty). V kn.: Psikhicheskie rasstroistva v klinicheskoi praktike. Pod red. A.B.Smulevicha. M., 2011. [in Russian]
5. Батурин К.А. Невротические расстройства у больных с бронхиальной астмой. Автореф. дис. ... канд. мед. наук. М., 2003. / Baturin K.A. Nevroticheskie rasstroistva u bol'nykh s bronkhial'noi astmoi. Avtoref. dis. ... kand. med. nauk. M., 2003. [in Russian]
6. Березин Ф.Б., Куликова Е.М., Шаталов Н.Н. Психосоматические нарушения при бронхиальной астме. Журн. невропатологии и психиатрии им. С.С.Корсакова. 1997; 4: 20–5. / Berezin F.B., S.S.Kulikova E.M., Shatalov N.N. Psikhosomaticheskie narusheniia pri bronkhial'noi astme. Zhurn. nevropatologii i psikhiatrii im. S.S.Korsakova. 1997; 4: 20–5. [in Russian]
7. Бродская О.Н. Дисфункция голосовых связок. Практическая пульмонология. 2011; 3: 41–2. / Brodskaia O.N. Disfunktsiia golosovykh sviazok. Prakticheskaia pul'monologiia. 2011; 3: 41–2. [in Russian]
8. Буренина Н.И. Патологические телесные сенсации в форме телесных фантазий (типология, клиника, терапия). Автореф. дис. ... канд. мед. наук. М., 1997. / Burenina N.I. Patologicheskie telesnye sensatsii v forme telesnykh fantazii (tipologiia, klinika, terapiia). Avtoref. dis. ... kand. med. nauk. M., 1997. [in Russian]
9. Вейн А.М., Молдован И.В. Нейрогенная гипервентиляция. Кишинев: Штииница, 1988. / Vein A.M., Moldovan I.V. Neirogennaia giperventiliatsiia. Kishinev: Shtiinitsa, 1988. [in Russian]
10. Визель А.А. Саркоидоз: от гипотезы к практике. Казань: ФЭН, Академия Наук РТ, 2004. / Vizel' A.A. Sarkoidoz: ot gipotezy k praktike. Kazan': FEN, Akademiia Nauk RT, 2004. [in Russian]
11. Вишневская О.В. Бронхиальная астма с гипервентиляционным синдромом (клинические, психологические и психопатологические особенности). Автореф. дис. ... канд. мед. наук. М., 2002. / Vishnevskaia O.V. Bronkhial'naia astma s giperventiliatsionnym sindromom (klinicheskie, psikhologicheskie i psikhopatologicheskie osobennosti). Avtoref. dis. ... kand. med. nauk. M., 2002. [in Russian]
12. Волель Б.А. Небредовая ипохондрия при соматических, психических заболеваниях и расстройствах личности (психосоматические соотношения, психопатология, терапия). Автореф. дис. ... д-ра мед. наук. М., 2009. / Volel' B.A. Nebredovaia ipokhondriia pri somaticheskikh, psikhicheskikh zabolevaniiakh i rasstroistvakh lichnosti (psikhosomaticheskie sootnosheniia, psikhopatologiia, terapiia). Avtoref. dis. ... d-ra med. nauk. M., 2009. [in Russian]
13. Волель Б.А. Расстройство личности и хроническая обструктивная болезнь легких. Психич. расстройства в общей медицине. 2013; 3: 34–8. / Volel' B.A. Rasstroistvo lichnosti i khronicheskaia obstruktivnaia bolezn' legkikh. Mental Disorders in General Medicine. 2013; 3: 34–8. [in Russian]
14. Волель Б.А., Макух Е.А., Попова Е.Н., Лебедева М.В. Психические расстройства при саркоидозе (обзор литературы). Психич. расстройства в общей медицине. 2015; 1: 27–33. / Volel' B.A., Makukh E.A., Popova E.N., Lebedeva M.V. Psikhicheskie rasstroistva pri sarkoidoze (obzor literatury). 2015; 1: 27–33. [in Russian]
15. Выборных Д.Э. Психогематология. М., 2014. / Vybornykh D.E. Psikhogematologiia. M., 2014. [in Russian]
16. Галецкайте Я.К. Хроническая обструктивная болезнь легких: клинико-психосоматические соотношения и реабилитационные подходы. Автореф. дис. ... канд. мед. наук. М., 2014. / Galetskaite Ia.K. Khronicheskaia obstruktivnaia bolezn' legkikh: kliniko-psikhosomaticheskie sootnosheniia i reabilitatsionnye podkhody. Avtoref. dis. ... kand. med. nauk. M., 2014. [in Russian]
17. Дараган Н.В., Чикина С.Ю. Гипервентиляционный синдром в практике врача-пульмонолога: патогенез, клиника, диагностика. Пульмонология. 2011; 5: 87–96. / Daragan N.V., Chikina S.Iu. Giperventiliatsionnyi sindrom v praktike vracha-pul'monologa: patogenez, klinika, diagnostika. Pul'monologiia. 2011; 5: 87–96. [in Russian]
18. Дворецкий Л.И. Ведение пожилого больного ХОБЛ. М.: Литтерра, 2005. / Dvoretskii L.I. Vedenie pozhilogo bol'nogo KhOBL. M.: Litterra, 2005. [in Russian]
19. Дежерин И., Гоклер E. Психоневрозы и их лечение психотерапией. Пер. В.Сербского. М., 1912. / Dezherin I., Gokler E. Psikhonevrozy i ikh lechenie psikhoterapiei. Per. V.Serbskogo. M., 1912. [in Russian]
20. Иванов С.В. Соматоморфные расстройства (органные неврозы): эпидемиология, коморбидные психосоматические соотношения, терапия. Автореф. дис. ... д-ра мед. наук. М., 2000. / Ivanov S.V. Somatomorfnye rasstroistva (organnye nevrozy): epidemiologiia, komorbidnye psikhosomaticheskie sootnosheniia, terapiia. Avtoref. dis. ... d-ra med. nauk. M., 2000. [in Russian]
21. Иванов С.В. Лечение депрессий в общей медицине. В кн.: Психические расстройства в клинической практике. Под ред. А.Б.Смулевича. М., 2011; с. 486–537. / Ivanov S.V. Lechenie depressii v obshchei meditsine. V kn.: Psikhicheskie rasstroistva v klinicheskoi praktike. Pod red. A.B.Smulevicha. M., 2011; s. 486–537. [in Russian]
22. Ильина Н.А. Шизофренические реакции (аспекты типологии, предикции, клиники, терапии). Автореф. ... д-ра мед. наук. М., 2006. / Il'ina N.A. Shizofrenicheskie reaktsii (aspekty tipologii, prediktsii, kliniki, terapii). Avtoref. ... d-ra med. nauk. M., 2006. [in Russian]
23. Ищенко Э.Н. Клинические особенности течения, внутренняя картина болезни и нозогенные реакции при бронхиальной астме. Автореф. ... канд. мед. наук. М., 1999. / Ishchenko E.N. Klinicheskie osobennosti techeniia, vnutrenniaia kartina bolezni i nozogennye reaktsii pri bronkhial'noi astme. Avtoref. ... kand. med. nauk. M., 1999. [in Russian]
24. Ключева М.Г. Бронхиальная астма у подростков: нейровегетативные и психосоматические особенности, реабилитационные программы, прогноз. Автореф. дис. ... канд. мед. наук. Иваново, 2004. / Kliucheva M.G. Bronkhial'naia astma u podrostkov: neirovegetativnye i psikhosomaticheskie osobennosti, reabilitatsionnye programmy, prognoz. Avtoref. dis. ... kand. med. nauk. Ivanovo, 2004. [in Russian]
25. Кононенко О.Ю. Клинико-психопатологические особенности расстройства личности по неустойчивому типу (возрастной аспект). Автореф. дис. ... канд. мед. наук. Пенза, 2008. / Kononenko O.Iu. Kliniko-psikhopatologicheskie osobennosti rasstroistva lichnosti po neustoichivomu tipu (vozrastnoi aspekt). Avtoref. dis. ... kand. med. nauk. Penza, 2008. [in Russian]
26. Кошечкин В.А., Иванова З.А. Туберкулез. М.: ГЭОТАР-Медиа, 2007. / Koshechkin V.A., Ivanova Z.A. Tuberkulez. M.: GEOTAR-Media, 2007. [in Russian]
27. Краснов В.Н., Палеев Н.Р., Мартынова Н.В. и др. Расстройства аффективного спектра при бронхиальной астме и их терапевтическая коррекция. Доктор.Ру. 2010; 4: 34–8. / Krasnov V.N., Paleev N.R., Martynova N.V. i dr. Rasstroistva affektivnogo spektra pri bronkhial'noi astme i ikh terapevticheskaia korrektsiia. Doktor.Ru. 2010; 4: 34–8. [in Russian]
28. Краснов В.Н. Органические и соматогенные депрессии в общей медицинской практике. Доктор.ру. 2009; 4: 52–4. / Krasnov V.N. Organicheskie i somatogennye depressii v obshchei meditsinskoi praktike. Doktor.ru. 2009; 4: 52–4. [in Russian]
29. Красноруцкая О.Н. Психосоматическое состояние детей и подростков, больных бронхиальной астмой. Автореф. дис. ... канд. мед. наук. Воронеж, 2009. / Krasnorutskaia O.N. Psikhosomaticheskoe sostoianie detei i podrostkov, bol'nykh bronkhial'noi astmoi. Avtoref. dis. ... kand. med. nauk. Voronezh, 2009. [in Russian]
30. Лебедева М.В., Попова Е.Н., Пономарев А.Б. и др. Трудности диагностики легочного саркоидоза у больной с вариантной формой аутоиммунного гепатита. Врач. 2013; 11: 41–2. / Lebedeva M.V, Popova E.N, Ponomarev A.B. i dr. Trudnosti diagnostiki legochnogo sarkoidoza u bol'noi s variantnoi formoi autoimmunnogo gepatita. Vrach. 2013; 11: 41–2. [in Russian]
31. Лебедева М.В., Попова Е.Н., Фомин В.В. и др. Внелегочные проявления саркоидоза. Врач. 2011; 3: 43–5. / Lebedeva M.V., Popova E.N., Fomin V.V. i dr. Vnelegochnye proiavleniia sarkoidoza. Vrach. 2011; 3: 43–5. [in Russian]
32. Лопатин А.С., Смоленов И.В., Смирнов Н.А. Синдром парадоксального движения голосовых связок: диагностика и лечение. Аллергология. 2001; 4: 25–8. / Lopatin A.S., Smolenov I.V., Smirnov N.A. Sindrom paradoksal'nogo dvizheniia golosovykh sviazok: diagnostika i lechenie. Allergologiia. 2001; 4: 25–8. [in Russian]
33. Лотоцкий А.Ю. Значение микросоциальных и личностных факторов в патогенезе бронхиальной астмы и роль психотерапии у этих больных. Автореф. дис. ... канд. мед. наук. СПб., 1994. / Lototskii A.Iu. Znachenie mikrosotsial'nykh i lichnostnykh faktorov v patogeneze bronkhial'noi astmy i rol' psikhoterapii u etikh bol'nykh. Avtoref. dis. ... kand. med. nauk. SPb, 1994. [in Russian]
34. МКБ-10. Международная классификация болезней 10-го пересмотра. М., 1999. / MKB-10. Mezhdunarodnaia klassifikatsiia boleznei 10-go peresmotra. M., 1999. [in Russian]
35. Овчаренко С.И. К вопросу диагностики хронической обструктивной болезни легких. Consilum Medicum. 2014; 16 (12): 17–26. / Ovcharenko S.I. K voprosu diagnostiki khronicheskoi obstruktivnoi bolezni legkikh. Consilum Medicum. 2014; 16 (12): 17–26. [in Russian]
36. Овчаренко С.И., Галецкайте Я.К., Волель Б.А. Предикторы дезадаптивного поведения в болезни пациентов с хронической обструктивной болезнью легких. Consilium Medicum. Болезни органов дыхания (Прил.). 2014; с. 60–8. / Ovcharenko S.I., Galetskaite Ia.K., Volel' B.A. Prediktory dezadaptivnogo povedeniia v bolezni patsientov s khronicheskoi obstruktivnoi
bolezn'iu legkikh. Consilium Medicum. Respiratory Organs Diseases (Suppl.). 2014; s: 60–8. [in Russian]
37. Овчаренко С.И., Дробижев М.Ю., Ищенко Э.Н. и др. Бронхиальная астма с явлениями гипервентиляции. Пульмонология. 2002; 2: 44–9. / Ovcharenko S.I., Drobizhev M.Iu., Ishchenko E.N. i dr. Bronkhial'naia astma s iavleniiami giperventiliatsii. Pul'monologiia. 2002; 2: 44–9. [in Russian]
38. Овчаренко С.И., Смулевич А.Б., Акулова М.Н. Контроль течения БА: психосоматические соотношения и расстройства личности. Практ. пульмонология. 2009; 1: 22–5. / Ovcharenko S.I., Smulevich A.B., Akulova M.N. Kontrol' techeniia BA: psikhosomaticheskie sootnosheniia i rasstroistva lichnosti. Prakt. pul'monologiia. 2009; 1: 22–5. [in Russian]
39. Провоторов В.М., Крутько В.Н., Будневский А.В. и др. Особенности психологического статуса больных бронхиальной астмой с алексетимией. Пульмонология. 2000; 3: 30–5. / Provotorov V.M., Krut'ko V.N., Budnevskii A.V. i dr. Osobennosti psikhologicheskogo statusa bol'nykh bronkhial'noi astmoi s aleksetimiei. Pul'monologiia. 2000; 3: 30–5. [in Russian]
40. Пушкарев Д.Ф. Расстройство личности и хроническая соматическая патология (на модели ревматоидного артрита и ХОБЛ). Автореф. дис. ... канд. мед. наук. М., 2013. / Pushkarev D.F. Rasstroistvo lichnosti i khronicheskaia somaticheskaia patologiia (na modeli revmatoidnogo artrita i KhOBL). Avtoref. dis. ... kand. med. nauk. M., 2013. [in Russian]
41. Пушкарев Д.Ф., Галецкайте Я.К., Захарова Н.В. и др. Психическая патология при хронической обструктивной болезни легких: клинико-эпидемиологические аспекты. Психич. расстройства в общей медицине. 2012; 4: 24–33. / Pushkarev D.F., Galetskaite Ia.K., Zakharova N.V. i dr. Psikhicheskaia patologiia pri khronicheskoi obstruktivnoi bolezni legkikh: kliniko-epidemiologicheskie aspekty. Mental Disorders in General Medicine. 2012; 4: 24–33. [in Russian]
42. Самушия М.А. Психические расстройства у больных злокачественными новообразованиями органов женской репродуктивной системы. Автореф. дис. ... д-ра мед. наук. М., 2014. / Samushiia M.A. Psikhicheskie rasstroistva u bol'nykh zlokachestvennymi novoobrazovaniiami organov zhenskoi reproduktivnoi sistemy. Avtoref. dis. ... d-ra med. nauk. M., 2014. [in Russian]
43. Серебрякова Е.В. Небредовая ипохондрия (коэнестезиопатия) при шизотипическом расстройстве личности и шизофрении. Автореф. дис. ... канд. мед. наук. М., 2007. / Serebriakova E.V. Nebredovaia ipokhondriia (koenesteziopatiia) pri shizotipicheskom rasstroistve lichnosti i shizofrenii. Avtoref. dis. ... kand. med. nauk. M., 2007. [in Russian]
44. Симпсон Т.П. Психические изменения у туберкулезных детей. В кн.: Труды психиатрической клиники. Под ред. П.Б.Ганнушкина. М., 1927; с. 71–100. / Simpson T.P. Psikhicheskie izmeneniia u tuberkuleznykh detei. V kn.: Trudy psikhiatricheskoi kliniki. Pod red. P.B.Gannushkina. M., 1927; s. 71–100. [in Russian]
45. Cмирнов Н.А. Синдром дисфункции голосовых связок: диагностика и лечение. Вестн. «Медси». 2009; 5: 36–8. / Cmirnov N.A. Sindrom disfunktsii golosovykh sviazok: diagnostika i lechenie. Vestn. «Medsi». 2009; 5: 36–8. [in Russian]
46. Смулевич А.Б. Лекции по психосоматике. Под ред. А.Б.Смулевича. М., 2014. / Smulevich A.B. Lektsii po psikhosomatike. Pod red. A.B.Smulevicha. M., 2014. [in Russian]
47. Смулевич А.Б. Психические расстройства в клинической практике. М., 2011. / Smulevich A.B. Psikhicheskie rasstroistva v klinicheskoi praktike. M., 2011. [in Russian]
48. Смулевич А.Б. Малопрогредиентная шизофрения и пограничные состояния. М., 1987. / Smulevich A.B. Maloprogredientnaia shizofreniia i pogranichnye sostoianiia. M., 1987. [in Russian]
49. Смулевич А.Б. Расстройства шизофренического спектра в общей медицинской практике. Журн. невропатологии и психиатрии им. С.С.Корсакова. 2015. В печати. / Smulevich A.B. Rasstroistva shizofrenicheskogo spektra v obshchei meditsinskoi praktike. Zhurn. nevropatologii i psikhiatrii im. S.S.Korsakova. 2015. V pechati. [in Russian]
50. Смулевич А.Б., Иванов С.В. Психосоматическая медицина.
В кн.: Рациональная психофармакотерапия в психиатрической практике. 2014; с. 424–58. / Smulevich A.B., Ivanov S.V. Psikhosomaticheskaia meditsina. V kn.: Ratsional'naia psikhofarmakoterapiia v psikhiatricheskoi praktike. 2014; s. 424–58. [in Russian]
51. Смык А.В., Маркова Е.В., Вотчин И.С. Новый перспективный подход к психологической коррекции алексетимии при бронхиальной астме. Мир науки, культуры и образования. 2015; 1 (50): 198–200. / Smyk A.V., Markova E.V., Votchin I.S. Novyi perspektivnyi podkhod k psikhologicheskoi korrektsii aleksetimii pri bronkhial'noi astme. Mir nauki, kul'tury i obrazovaniia. 2015; 1 (50): 198–200. [in Russian]
52. Соколовская Л.В. Астения – типология, динамика (пограничные состояния и эндогенные заболевания). Автореф. дис. ... канд. мед. наук. М., 1991. / Sokolovskaia L.V. Asteniia – tipologiia, dinamika (pogranichnye sostoianiia i endogennye zabolevaniia). Avtoref. dis. ... kand. med. nauk. M., 1991. [in Russian]
53. Токарева Н.А. Гипервентиляционный синдром при соматической патологии (на примере бронхиальной астмы, гипертонической болезни) и органном неврозе – особенности течения и лечения. Автореф. дис. ... канд. мед. наук. М., 2004.
54. Филипов В.П. Психосоматические соотношения при бронхиальной астме. Автореф. дис. ... канд. мед. наук. Л., 1976. / Filipov V.P. Psikhosomaticheskie sootnosheniia pri bronkhial'noi astme. Avtoref. dis. ... kand. med. nauk. L., 1976. [in Russian]
55. Чудаков В.М. Гипертимические ипохондрии (типологическая дифференциация, предпосылки развития, терапия). Автореф. дис. ... канд. мед. наук. М., 1994. / Chudakov V.M. Gipertimicheskie ipokhondrii (tipologicheskaia differentsiatsiia, predposylki razvitiia, terapiia). Avtoref. dis. ... kand. med. nauk. M., 1994. [in Russian]
56. Чучалин А.Г. Бронхиальная астма. М.: Медицина, 1985. / Chuchalin A.G. Bronkhial'naia astma. M.: Meditsina, 1985. [in Russian]
57. Чучалин А.Г., Айсанов З.Р., Белевский А.С. и др. Федеральные клинические рекомендации по диагностике и лечению бронхиальной астмы. Пульмонология. 2014; 2: 11–32. / Chuchalin A.G., Aisanov Z.R., Belevskii A.S. i dr. Federal'nye klinicheskie rekomendatsii po diagnostike i lecheniiu bronkhial'noi astmy. Pul'monologiia. 2014; 2: 11–32. [in Russian]
58. Abhishek J, Sermsak L. Psychiatric aspects of chronic lung disease. Curr Psychiatry Reports 2009; 11: 219–25.
59. Ambaw F, Mayston R, Hanlon Ch, Alem A. Depression among patients with tuberculosis: determinants, course and impact on pathways to care and treatment outcomes in a primary care setting in southern Ethiopia–a study protocol. BMJ Open 2015.-5:e007653 doi:10.1136/bmjopen-2015-007653.
60. Amelink M, Hashimoto S, Spinhoven P et al. Anxiety, depression and personality traits in severe, prednisone-dependent asthma. Respir Med 2014; 108 (3): 438–4.
61. Amore M, Antonucci C, Bettini E et al. Disease control in patients with asthma is associated with alexithymia but not with depression or anxiety. Behav Med 2013; 39 (4): 138–45.
62. Ashmore BL, Bell FG. Neuropsychiatric concomitants of tuberculosis. Medical Bulletin. United States: Veterans Administration 1943–1944; 20.
63. Bass C, Gardner WN, Jackson G. Abnormal breathing patterns associated with angina like chest pain. Brit J Clin Pract 1986; 40 (1): 25–7.
64. Bebchuk JM, Stewart DE. Drug interaction between rifampin and nortriptyline: a case report. Int J of Psychiatry in Medicine 1991; 21 (2): 183–7.
65. Binkley KE, Kutcher S. Panic response to sodium lactate infusion in patients with multiple chemical sensitivity syndrome. J Allergy Clin Immunol 1997; 99 (4): 570–4.
66. Blumberg HM, Burman WJ, Chaisson RE. Amer Thoracic Society/Centers for Disease Control and Prevention Infectious Diseases Society of America: treatment of tuberculosis. Am J Resp Crit Care Med 2003; 167 (4): 603–6623.
67. Bone AD, Bienvenu OJ. The anxious patient. Emergency Psychiatry. Ed. A.Chanmugam, P.Triplett, G.Kelen. Cambr Univer press, 2013; p. 112–29.
68. Bonilla C, Portocarrero PG, Suґarez PG. Reacciones adversas a fґarmacos antituberculosos (RAFA) en tratamientos directamente observados (DOTS). Peru 1991–1999. In Tuberculosis en el Perґu: Informe. 2000; p. 99–106.
69. Braido F, Baiardini I, Scichilone N et al. Disability in moderate chronic obstructive pulmonary disease: prevalence, burden and assessment – results from a real-life study. Respiration 2015; 89 (2): 100–6.
70. Brashear RE. Hyperventilation syndrome. Lung 1983; 161 (5): 257–73.
71. Brain L. Über asthma bronchiale und psychogene Atumungstӧrungen. Yn: Psychogenese und psychotherapie kӧrperlicher symptom. Herausg von O.Shwarz. 1925; s. 217–28.
72. Christopher KL, Wood RP II, Eckert RC. Vocal-cord dysfunction presenting as asthma. N Engl J Med 1983; 308 (26): 1566–70.
73. Сhugg K, Barton C, Antic R, Crockett A. The impact of alexithymia on asthma patient management and communication with health care providers: a pilot study. J Asthma 2009; 46: 126–9.
74. Coffman KL, Levenson JL. Lung Disease. In: Levenson JL, editor. Textbook of psychosomatic medicine, Chapter 20. Washington, DC: American Psychiatric Publishing Inc., 2005.
75. Crawford AA, Galobardes B, Jeffreys M et al. Risk of suicide for individuals reporting asthma and atopy in young adulthood: findings from the Glasgow Alumni study. Psychiatry Res 2015; 225 (3): 364–47.
76. De Boer S, Kolbe J, Wilsher ML. The relationships among dyspnoea, health-related quality of life and psychological factors in sarcoidosis. Respirology 2014; 19 (7): 1019–24.
77. De la Rey С, Duncan N, Swartz L. Psychology Introduction, Oxford University. Cape Town, South Africa, 2006.
78. De Vries J, Lower EE, Drent M. Quality of life in sarcoidosis: assessment and management. Semin Respir Crit Care Med 2010; 31 (4): 485–93.
79. Di Marco F, Verga M, Reggente M. Anxiety and depression in COPD pateints: the role of gender and disease severity. Respir Med 2006; 100: 1767–74.
80. Deny G, Сamus P. Sur une forme d'hypocondrie abberante due a la perte de la conscience de corps. Rev Neurologique 1905; 9: 461–7.
81. Desta Z, Soukhova NV, Flockhart DA. Inhibition of cytochrome P450 (CYP450) isoforms by isoniazid: potent inhibition of CYP2C19 and CYP3A. Antimicr Agents and Chemotherapy 2001; 45 (2): 382–92.
82. Drent M, Lower EE, De Vries J. Sarcoidosis-associated fatigue. Eur Respir J 2012; 40: 255–63.
83. Drent M, Wirnsberger RM, Breteler MH et al. Quality of life and depressive symptoms in patients suffering from sarcoidosis. Sarcoidosis Vasc Diffuse Lung Dis 1998; 15: 59–66.
84. Dunbar HF. Mind and Body. Psychosomatic Medicine. NY: Random House, 1947.
85. Dunbar HF. Psychosomatic Diagnosis. New York: P.B.Hoeber, Inc, 1943.
86. Etter J-F. Smoking and Cloninger's Temperament and Character Inventory. Nicotine Tob Res 2010; 12 (9): 919–26.
87. Evans ME, Kortas KJ. Potential interaction betweenisoniazid and selective serotonin-reuptake inhibitors. Am J Health-System Pharm 1995; 52 (19): 2135–6.
88. Féré Ch. La famille nevropathique. Paris, 1894.
89. Frey JA. Gender differences in coping styles and coping effectiveness in chronic obstructive pulmonary disease groups. Heart Lung 2000; 29 (5): 367–77.
90. Garcia G. Hyperventilation syndrome. Rev Prat 2011; 61 (4): 456–9.
91. Goldman LS, Tiller JA. Hypomania related to phenelzine and isoetharine interaction in one patient. J Clin Psychiatry 1987; 48 (4): 170.
92. Han J, Zhu Y, Luo D. Fearful imagery induces hyperventilation and dyspnea in medically unexplained dyspnea. Chin Med J 2008; 121 (1): 56–62.
93. Haydour Q, Alahdab F, Farah M et al. Management and diagnosis of psychogenic cough, habit cough, and tic cough: a systematic review. Chest 2014; 146 (2): 355–72.
94. Hegel MT, Ferguson RJ. Psychophysiological assessment of respiratory function in panic disorder: evidence for a hyperventilation subtype. Psychosom Med 1997; 59 (3): 224–30.
95. Hiemke C, Heartter S. Pharmacokinetics of selective serotonin reuptake inhibitors. Pharm and Therapeutics 2000; 85 (1): 11–28.
96. Holdiness MR. Neurological manifestations and toxicities of the antituberculosis drugs. A review. Medical Toxicology and Adverse Drug Experience 1987; 2 (1): 33–51.
97. Holmes EA, Brown RJ, Mansell W et al. Are there two qualitatively distinct forms of dissociation? A review and some clinical implications. Clin Psychol Rev 2005; 25 (1): 1–23.
98. Hollweg M, Kapfhammer HP, Krupinski M, Meoller HJ. Psychopathologic syndromes during treatment with gyrase inhibitors. Nervenarzt 1997; 68 (1): 38–47.
99. Hyphantis T, Antoniou K, Tomenson B et al. Is the personality characteristic "impulsive sensation seeking" correlated to differences in current smoking between ulcerative colitis and Crohn's disease patients? Gen Hosp Psychiatry 2010; 32 (1): 57–65.
100. Ibrahim WH, Gheriani HA, Almohamed AA. Paradoxical vocal cord motion disorder: past, present and future. Postgrad Med J 2007; 83: 164–72.
101. Ibrahim ZY, Menke JJ. Comment: isoniazid-induced psychosis. The Annals of Pharmacotherapy 1994; 28 (11): 1311.
102. Jain A, Dixit P. Multidrug-resistant to extensively drug resistant tuberculosis: what is next? J Biosci 2008; 33 (4): 605–16.
103. Jain A, Lolak S. Psychiatric aspects of chronic lung disease. Curr Psychiatry Rep 2009; 11 (3): 219–25.
104. Jastrzebski D, Ziora D, Lubecki M et al. Fatigue in Sarcoidosis and Exercise Tolerance, Dyspnea, and Quality of Life – Advs Exp. Medicine, Biology. Neuroscience and Respiration 2015; 2: 31–6.
105. Jebaraj P, Oommen M, Thopuram P. Tuberculous meningitis masked by delirium in an alcohol-dependent patient: a case report. Acta Psychiatr Scand 2005; 112 (6): 478–9.
106. Jindal SK, Aggarwal AN, Chaudhry K et al. A multicentric study on epidemiology of chronic obstructive pulmonary disease and its relationship with tobacco smoking and environmental tobacco smoke exposure. Ind J of Chest Diseases and Allied Sciences 2006; 48 (1): 23–9.
107. Kant L, Nagpaul DR. Psychiatric disorders and illness perception in tuberculosis. Ind J TB 2001; 48 (2): 55–6.
108. Kato S, Ishikawa N. What is needed to prevent defaulting from tuberculosis treatment. Kekkaku 2008; 83 (9): 621–8.
109. King AL, Valença AM, Nardi AE. Hyperventilation. The cognitive-behavior-therapy and the technique of the exercises in the induction of panic disorder symptoms. Rev Port Pneumol 2008; 14 (2): 303–8.
110. Kobayashi K, Chiba K, Yagi T. Identification of cytochrome P450 isoforms involved in citalopram Ndesmethylation by human liver microsomes. J of Pharm and Experim Therapeutics 1997; 280: 927–33.
111. Kravitz H, Gomberg RM, Burnstine RC et al. Psychogenic cough tic in children and adolescents. Nine case histories illustrate the need for re-evaluation of this common but frequently unrecognized problem. Clin Pediatr (Phila) 1969; 8 (10): 580–3.
112. Kunik ME, Roundy K, Veazey C et al. Surprisingly high prevalence of anxiety and depression in chronic breathing disorders. Chest 2005; 127 (4): 1205–11.
113. Kushner M, Beitman B. The relation between alcohol problems and the anxiety disorders. Behev Res Ther 1990; 6: 469–79.
114. Ladee G. Hypochondrical syndromes. Amsterdam, 1966.
115. La Salvia EA, Domek GJ, Gitlin DF. Fluoroquinoloneinduced suicidal ideation. General Hospital Psychiatry 2010; 32 (1): 108–10.
116. Lasebikan VO. Prevalence of psychosis in tuberculosis patients and their nontuberculosis family contacts in a multidrug treatment-resistant treatment center in Nigeria. General Hospital Psychiatry. Available online 30 May 2015
117. Lemke R. Uber die Bedeutung der Leibgefuhle in der psychiatrischen Diagnostik. Psychiatry Neurology Medical Psychology 1951; 3: 325–40.
118. Lavoie KL, Joseph M, Favreau H et al. Prevalence of psychiatric disorders among patients investigated for occupational asthma: an overlooked differential diagnosis? Am J Respir Crit Care Med 2013; 1; 187 (9): 926–32.
119. Leonhard K. On the treatment of ideohypochondrical and sensohypochondrical neuroses. Int J Soc Psychiatry 1961; 7: 123–33.
120. Leston JM, Rey JC, Gonzalez Montaner LJ et al. Psychosomatic reactions tocycloserine in the treatment of tuberculosis. Scan J Res Dis 1970; 71: 231–4.
121. Lewis RA, Howell JB. Definition of the hyperventilation syndrome. Bull Eur Physiol Respir 1986; 22: 201–5.
122. Loerbroks A, Apfelbacher CJ, Thayer JF et al. Neuroticism, extraversion, stressful life events and asthma: a cohort study of middle-aged adults. Allergy 2009; 64: 1444–50.
123. Loerbroks A, Li J, Bosch JA et al. Personality and risk of adult asthma in a prospective cohort study. J Psychosomatic Res 2015; 79: 13–7.
124. Lu Y, Feng L, Lim L, Ng T. Asthma, life events and psychiatric disorders: a population-based study. Soc Psychiatry Psychiatr Epidemiol 2013; 48: 1273–82.
125. Lu Y, Ho R, Lim TK et al. Psychiatric comorbidities in Asian adolescent asthma patients and the contributions of neuroticism and perceived stress. J Adolesc Health 2014; 55 (2): 267–75.
126. Malek-Ahmadi P, Chavez M, Contreras SA. Coadministration of isoniazid and antidepressant drugs. J Clin Psychiatry 1996; 57 (11): 550.
127. Marcellis RGJ, Lenssen AF, Drent M, De Vries J. Association between physical functions and quality of life in sarcoidosis. Sarcoidosis Vasc Diffuse Lung Dis 2014; 31: 117–28.
128. Martínez-Moragón E, Perpiñá M, Belloch A, de Diego A. Prevalence of hyperventilation syndrome in patients treated for asthma in a pulmonology clinic. Arch Bronconeumol 2005: 41 (5): 267–71.
129. Meehl PE. Toward an integrated theory of schizotaxia, schizotypy and schizophrenia. J Personal Disord 1990; 4: 1–99.
130. Meuret A, Ritz T. Hyperventilation in panic disorder and asthma: empirical evidence and clinical strategies. Int J Psychophysiol 2010; 78 (1): 68–79.
131. Mohammadi MR, Davidian H, Noorbala AA et al. An epidemiological survey of psychiatric disorders in Iran. Clin Pract Epidemiol Ment Health 2005; 1: 16–9.
132. Morel BD. Traite des maladies mentales. Livre IV. Pathologie speciale et theraputique generale. Paris, 1860; p. 668–772.
133. Mulhall P, Bergmann LS. Ciprofloxacin-induced acute psychosis. Urology 1995; 46 (1): 102–3.
134. Newman KB, Mason UG, Schmaling KB. Clinical features of vocal cord dysfunction. Am J Respir Crit Care Med 1995; 152 (4 Pt 1): 1382–6.
135. Reitz JR, Gorman S, Kegyes J. Behavioral Management of Paradoxical Vocal Fold Motion. SIG 3. Perspectives on Voice and Voice Disorders 2014; 24: 64–70.
136. Oeltmann JE, Kammerer JS, Pevzner ES, Moonan PK. Tuberculosis and substance abuse in the United States, 1997–2006. Arch Int Med 2009; 169 (2): 189–97.
137. Pachi A, Bratis D, Moussas G, Tselebis A. Psychiatric Morbidity and Other Factors Affecting Treatment Adherence in Pulmonary Tuberculosis Patients. Tuberculos Res Treatment 2013: 1–38.
138. Pasargiklian M, Biondi L. Neurologic and behavioral reactions of tuberculosis patients treated with cycloserine. Scan J Respiratory Dis 1970; 71: 201–8.
139. Patterson R, Schatz M, Horton M. Munchausen's stridor: Non-organic laryngeal obstruction. Clinical Allergy 1974; 4 (3): 307–10.
140. Peltzer K, Naidoo P, Matseke G et al. Prevalence of psychological distress and associated factors in tuberculosis patients in public primary care clinics in South Africa. BMC Psychiatry 2012; 12: 89.
141. Powell C, Brazier A. Psychological approaches to the management of respiratory symptoms in children and adolescents. Paediatr Respir Rev 2004; 5 (3): 214–24.
142. Prasad CE, Krishnamurthy K, Murthy KJ. Psychiatric disorders in patients receiving anti-tuberculosis drugs. Ind J Psychiatry 1985; 27 (4): 311–4.
143. Prasad R, Garg R, Verma SK. Isoniazid- and ethambutol-induced psychosis. Ann Thorac Med 2008; 3 (4): 149–51.
144. Preskorn H. Clinically relevant pharmacology of selective serotonin reuptake inhibitors: an overview with emphasis on pharmacokinetics and effects on oxidative drug metabolism. Clin Pharm 1997; 32 (1): 1–21.
145. Raherison Ch, Tillie-Leblond I, Prudhomme A et al. Clinical characteristics and quality of life in women with COPD: an observational study. BMC Womens Health 2014; 14: 31.
146. Ristiniemi H, Perski A, Lyskov E, Emtner M. Hyperventilation and exhaustion syndrome. Scand J Caring Sci 2014; 28 (4): 657–64.
147. Self TH, Chrisman CR, Baciewicz AM, Bronze MS. Isoniazid drug and food interactions. Am J Med Sci 1996; 317 (5): 304–11.
148 Shanmugam G, Bhutani S, Khan DA, Brown Sh. Psychiatric Considerations in Pulmonary Disease. Psychiatr Clin N Am 2007; 30: 761–80.
149. Sharma BB, Singh S, Sharma VK. Psychiatric morbidity in chronic respiratory disorders in an Indian service using GMHAT/PC. Gen Hosp Psychiatry 2013; 35 (1): 39–44.
150. Silva JB. Tuberculose: guia de vigilancia epidemiolґogica. J Bras Pneum 2004; 30 (1): 57–86.
151. Slater E, Roth M. Clinical Psychiatry. 3rd edition. UK, London: Bailliere Tindall & Cassell, 1974.
152. Smoller JW, Pollack MH, Otto MW et al. Panic anxiety, dyspnea, and respiratory disease. Theoretical and clinical considerations. Am J Respir Crit Care Med 1996; 154 (1): 6–17.
153. Sokolova VS, Strel'tsov VP, Novikova LN et al. Correction of asthenovegetative disorders in the postoperative period in pulmonary tuberculosis patients. Khirurgiia (Mosk) 2002; 5: 13–5.
154. Surmatojo E. When Tuberculosis treatment fails: A social behavioral account of patient adherence. Am Rev Respir Dis 1993; 147: 1311–20.
155. Tan Li L, Tay Ch, Yii A et al. Anxiety, depression and hyperventilation symptoms in treatment-resistant severe asthma. Clin Transl Allergy 2015; 5 (Suppl. 2): 7.
156. Trenton AJ, Currier GW. Treatment of comorbid tuberculosis and depression. Prim Care Companion J Clin Psychiatry 2001; 3 (6): 236–43.
157. Troy AS, Mauss I. Resilience in the face of stress: emotion regulation as a protective factor. Res Mental Health 2011; 30–44.
158. Van Egeren L.F. A cybernetic model of global personality traits. Personality Social Psychology Rev 2009; 13: 92–108.
159. Velasco-Zúñiga R, Benito-Pastor H, Del Villar-Guerra P et al. Psychogenic cough: a diagnosis of exclusion. Pediatr Emerg Care 2012; 28 (11): 1218–89.
160. Vӧgel C, von Leupoldt A. Mental disorders in chronic obstructive pulmonary disease (COPD). Respir Med 2008; 102: 764–73.
161. William N, Gardner MB. BS The pathophysiology of hyperventilation disorders. Chest 1996; 109: 516–34.
162. Yaroslavskaya M, Sirota NA. The research of proactive coping behavior of patients with chronic non-specific lung disease. Psychology in Russia: State Art 2011; 1 (4): 289–306.
163. Yılmaz A, Cumurcu BE, İlker E et al. The Effect of Personality Disorders on Asthma Severity and Quality of Life. Iran J Allergy Asthma Immunol 2014; 13 (1): 47–54.
164. Yohannes A, Alexopoulos G. Depression and anxiety in patients with COPD. Eur Respir Rev 2014; 23 (133): 345–9.
165. Zeenreich A, Gochstein B, Grinshpoon A et al. Recurrent tuberculosis in a psychiatric hospital, recurrent outbreaks during 1987–1996. Harefuah 1998; 134: 168–72.
24 ноября 2015
Количество просмотров: 6131


