Психиатрия Психические расстройства в общей медицине






Психиатрия Психические расстройства в общей медицине
№02-03 2015
Психологическая структура невротической ипохондрии при ишемической болезни сердца №02-03 2015
Номера страниц в выпуске:21-30
В настоящем исследовании в основу рабочей гипотезы положено представление о неоднородности психологической структуры невротической ипохондрии (НИ) при ишемической болезни сердца (ИБС). В составе НИ можно выделить аффективный, когнитивный, перцептивный и поведенческий компоненты.
Цель исследования – изучение психологических компонентов, участвующих в формировании НИ при ИБС.
Материалы и методы. В исследование вошли три группы – пациенты с ИБС, больные шизотипическим расстройством личности (ШРЛ) и группа здоровых лиц. Все пациенты проходили психопатологическое обследование, что позволяло регистрировать наличие НИ. Испытуемые заполняли психометрические методики для оценки каждого из компонентов НИ.
Результаты. Выявлена специфика психологических компонентов НИ в группе ИБС и ШРЛ. Центральным звеном при формировании НИ в группе ИБС стал аффективный компонент, содержание которого определялось тревогой о здоровье и страхом смерти. В группе ШРЛ ипохондрия формировалась на базе перцептивного компонента, связанного с малой дифференцированностью «внутреннего тела».
Выводы. Невротическая ипохондрия обладает неоднородной психологической структурой и отличается в группах ИБС и ШРЛ.
Ключевые слова: невротическая ипохондрия, психологическая структура ипохондрии, ишемическая болезнь сердца, шизотипическое расстройство личности.
В настоящем исследовании в основу рабочей гипотезы положено представление о неоднородности психологической структуры невротической ипохондрии (НИ) при ишемической болезни сердца (ИБС). В составе НИ можно выделить аффективный, когнитивный, перцептивный и поведенческий компоненты.
Цель исследования – изучение психологических компонентов, участвующих в формировании НИ при ИБС.
Материалы и методы. В исследование вошли три группы – пациенты с ИБС, больные шизотипическим расстройством личности (ШРЛ) и группа здоровых лиц. Все пациенты проходили психопатологическое обследование, что позволяло регистрировать наличие НИ. Испытуемые заполняли психометрические методики для оценки каждого из компонентов НИ.
Результаты. Выявлена специфика психологических компонентов НИ в группе ИБС и ШРЛ. Центральным звеном при формировании НИ в группе ИБС стал аффективный компонент, содержание которого определялось тревогой о здоровье и страхом смерти. В группе ШРЛ ипохондрия формировалась на базе перцептивного компонента, связанного с малой дифференцированностью «внутреннего тела».
Выводы. Невротическая ипохондрия обладает неоднородной психологической структурой и отличается в группах ИБС и ШРЛ.
Ключевые слова: невротическая ипохондрия, психологическая структура ипохондрии, ишемическая болезнь сердца, шизотипическое расстройство личности.
t.zhelonkina@gmail.com
Для цитирования: Лысова Т.А., Ениколопов С.Н., Волель Б.А., Сыркина Е.А. Психологическая структура невротической ипохондрии при ишемической болезни сердца. Психические расстройства в общей медицине. 2015; 2–3: 21–30.
Psychological structure of neurotic hypochondria in coronary heart disease
T.A.Lysova1, S.N.Enikolopov1, B.A.Volel1,2, E.A.Syrkina2
1Mental Health Research Center. 115522, Russian Federation, Moscow, Kashirskoe sh., d. 34
2I.M.Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation. 119992, Russian Federation, Moscow, ul. Trubetskaia, d. 8, str. 2
The present study is based on the assumption that neurotic hypochondria (NH) among people with coronary heart disease (CHD) has heterogeneous psychological structure. NH consists of affective, perceptual, cognitive and behavioral components.
Objective – to study components of psychological structure of NH among patients with CHD.
Methods. Two groups of patients (CHD and Schizotypal personality disorder – SPD) and control group were engaged in present study. Participants were asked to fill in questionnaires (to assess each component of NH). In addition, all patients were interviewed by psychiatrist.
Results. Special features of components of NH were described for all three groups. Affective component was the main in the psychological structure of NH among patients with CHD. It included health anxiety and fear of death. Patients with SPD had an undefined body representation that caused significant role of perceptual component in psychological structure of NH.
Conclusion. Neurotic hypochondria has heterogeneous psychological structure and differs depending on disease.
Key words: neurotic hypochondria, psychological structure of hypochondria, coronary heart disease, schizotypal personality disorder.
t.zhelonkina@gmail.com
For citation: Lysova T.A., Enikolopov S.N., Volel B.A., Syrkina E.A. Psychological structure of neurotic hypochondria in coronary heart disease. Mental Disorders in General Medicine. 2015; 2–3: 21–30.
Ишемическая болезнь сердца (ИБС) – одно из распространенных заболеваний, приводящих к снижению работоспособности и инвалидизации (Н.Л.Кардаков, 2007; С.А.Шальнова, А.Д.Деев, 2011). В условиях этой патологии следствием болезни становится не только снижение социального функционирования, но и целый ряд деструктивных и неадаптивных психологических феноменов вплоть до психопатологических расстройств (Т.В.Довженко и соавт., 2011). Согласно эпидемиологическим данным, ипохондрические проявления при ИБС могут обусловливать ухудшение картины кардиальной патологии (M.Hlatky и соавт., 1986; Ф.Ю.Копылов, 2009), стать причиной трудностей последующей реабилитации (N.Robertson и соавт., 2008; M.Back и соавт., 2013; I.Platt и соавт., 2014), а также выступать предиктором ранней летальности (A.Weiss и соавт., 2013; T.Tolmunen и соавт., 2014).
В настоящее время невротическая ипохондрия (НИ) рассматривается как вариант патохарактерологического развития личности при соматической патологии (А.Б.Смулевич, Б.А.Волель, 2011). При ассоциации с ИБС симптоматика НИ проявляется в соматизации тревоги – соматоформных расстройствах, реализующихся в форме кардиалгий, неприятных ощущениях в области грудной клетки, учащении сердечного ритма (Ф.Ю.Копылов, 2009; Ю.М.Никитина, 2009). Пациенты, несмотря на объективные показатели благоприятного течения ИБС, проявляют исключительную заботу о своем здоровье: чрезмерно часто посещают врача, проходят множественные дорогостоящие обследования, избегают психических и физических нагрузок, что впоследствии может обусловливать осложнения в течении заболевания (A.Wynn, 1967; J.Maeland и соавт., 1989; B.Riegel, 1992; G.Furze и соавт., 2005). По данным ряда исследований, личностный фактор является предрасполагающим и центральным в формировании НИ (А.В.Андрющенко, 2011; Д.Ф.Пушкарев, 2013). Наряду с изучением клинической картины НИ с психиатрической и кардиологической позиций недостаточно исследованной остается роль психологических факторов в формировании НИ при ИБС.
В рамках психологической науки ипохондрия при ИБС рассматривается с точки зрения отдельных феноменов. Фокус исследований сводится к выявлению особенностей личности (H.Eysenck, 1990; R.Shekelle и соавт., 1991; G.Espnes, 1996), когнитивной сферы (K.Petrie и соавт., 2002; G.Furze и соавт., 2009; L.Goulding и соавт., 2010), телесной перцепции (E.Guiry и соавт., 1987; S.Arnold и соавт., 2009) и поведенческих паттернов (R.Lazarus, 1966; J.Blascovich, 1990; D.Dunkley и соавт., 2012). В противовес подобному феноменологическому толкованию отдельных проявлений НИ при ИБС современные исследования ипохондрии (L.Sirri и соавт., 2007; L.Longley и соавт., 2010; Е.И.Рассказова, 2013) объединяют все приведенные факторы в единую динамическую структуру. Психологическая структура ипохондрии определяется следующими компонентами: аффективный (беспокойство о здоровье и болезни, страх наличия серьезного заболевания), когнитивный (иррациональные убеждения о здоровье и болезни), перцептивный (высокая бдительность к телесным сенсациям), поведенческий (паттерны, связанные с поиском подтверждения удовлетворительного состояния здоровья и нарушением социального функционирования). Наряду с изучением психологической модели ипохондрии в рамках психопатологических расстройств (J.Neng, 2013; L.Longley и соавт., 2014) обнаруживается дефицит информации, освещающей проблему исследований НИ у пациентов, страдающих соматической патологией. Закономерно предположить наличие специфики отдельных компонентов НИ и механизмов их взаимодействия для пациентов с соматическим заболеванием.
В основу рабочей гипотезы настоящего исследования положено представление об участии аффективного, когнитивного, перцептивного и поведенческого компонентов в их динамическом взаимодействии при формировании НИ при ИБС. Выдвинуто предположение о существовании различий в содержании психологических компонент НИ между пациентами, страдающими психическим заболеванием, и больными с ИБС. При этом предполагается неравнозначность вклада психологических компонент в структуру НИ, что может быть связано с генезом ипохондрии, ассоциированной с соматической патологией или без таковой.
Цель настоящего исследования составило изучение психологических компонентов, участвующих в формировании НИ при ИБС, направленное на выявление особенностей аффективного, когнитивного, перцептивного и поведенческого компонентов НИ при ИБС и в рамках психопатологических расстройств; определение особенностей психологической структуры НИ при ИБС и в рамках психопатологических расстройств.
Материал и методы исследования

Выборки пациентов с соматической патологией сформированы из числа больных с диагнозом гемодинамически значимого стеноза коронарных артерий и длительностью течения ИБС не менее 2 лет (А.Л.Сыркин, Е.А.Сыркина, 2011), находящихся на лечении в клинике кардиологии (директор – профессор А.Л.Сыркин) ГБОУ ВПО Первый МГМУ им. И.М.Сеченова (ректор – член-корреспондент РАН, профессор П.В.Глыбочко). Больные с ИБС, давшие информированное согласие на участие в исследовании, проходили психопатологическое обследование, а затем представлялись на расширенную консультацию в психосоматическом отделении УКБ №1 Первого МГМУ им. И.М.Сеченова с участием академика РАН А.Б.Смулевича. Из тех пациентов, у которых по результатам психопатологического обследования регистрировалось патохарактерологическое развитие личности по типу НИ (25 наблюдений – 13 мужчин, 12 женщин; средний возраст – 65±7 лет), образована экспериментальная группа ИБС.
В экспериментальную группу больных с шизотипическим расстройством личности (ШРЛ) включены 30 пациентов (16 мужчин, 14 женщин; от 19 до 62 лет), предъявляющих симптоматику НИ в рамках ШРЛ (ШРЛ – F21.8 по МКБ-10). Эта часть пациентов получала стационарное лечение в клинике отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель – академик РАН, профессор А.Б.Смулевич) ФГБНУ НЦПЗ (директор – профессор Т.П.Клюшник). Группу сравнения составили 30 человек, на момент обследования не обращавшихся за помощью к психиатру и не имевших соматических жалоб.
В исследование не включались больные с умственной отсталостью, признаками органического поражения центральной нервной системы, психотических форм шизофрении и бредовых психозов, зависимости от психоактивных веществ.
Наряду с клинико-психопатологическим проводилось экспериментально-психологическое обследование пациентов, в ходе которого испытуемым предлагалось выполнить ряд методик, каждая из которых была направлена на оценку отдельного психологического компонента НИ.
Батарея психометрических методик

I. Методики, направленные на оценку аффективного компонента НИ и личностного фактора (тревога о здоровье, бдительность к телесным сенсациям, страх серьезного заболевания):
1. SHAI (Short Health Anxiety Inventory – Краткий опросник тревоги о здоровье; P.Salkovskis и соавт., 2002)1.
2. HAQ (Health Anxiety Questionnaire – Опросник тревоги о здоровье; M.Lucock и соавт., 1996) в адаптации Т.А.Лысовой.
3. Методика оценки личностной и ситуативной тревожности (C.Spielberger, 1970) в адаптации Ю.Л.Ханина (1976 г.).
4. Пятифакторный опросник «NEO-FFI» (R.McCrae, P.Costa, 1987) в адаптации С.Д.Бирюкова, М.В.Бодунова2.
5. Методика «Индекс жизненного стиля» (R.Plutchik, H.Kellerman, 1979) в адаптации Е.С.Романовой и Л.Р.Гребенникова (1996 г.)3.
II. Методики изучения перцептивного компонента НИ:
1. SOMS-2* (Screening for Somatoform Symptoms – Скрининг соматоформных расстройств; W.Hiller и соавт., 2003) для выявления телесных симптомов соматизированных расстройств.
2. Исследование внутренней телесности:
а) методика «Сегменты» (Д.К.Саламова, Н.В.Дворянчиков, С.Н.Ениколопов, 2003)4.
б) «Цветовой тест отношений» (ЦТО, А.М.Эткинд, 1987) для невербального исследования неосознаваемых представлений о теле.
III. Методики, направленные на исследование когнитивного компонента НИ (отношения к здоровью и болезни):
1. CABAh* (Cognition about Body and Health Questionnaire – Опросник когнитивных установок о теле и здоровье; W.Rief и соавт., 1998) для выявления особенностей отношения к болезни, здоровью и телу.
2. «Цветовой тест отношений» для оценки неосознаваемых представлений о здоровье и болезни5.
IV. Методика изучения поведенческого компонента при НИ:
1. SAIB* (Scale for the Assessment of Illness Behavior – Шкала оценки поведения в болезни; W.Rief, 2003).
Статистическая обработка данных проводилась с использованием программы SPSS19. Для выявления значимых различий использовался непараметрический критерий Манна–Уитни, достоверным признавался уровень p<0,05.
Результаты исследования
1. Изучение личностного фактора и аффективного компонента НИ

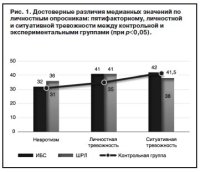
Исследование личностного фактора и ассоциированного с ним аффективного компонента НИ при ИБС позволило выявить ряд особенностей для пациентов изучаемых групп (рис. 1). В сравнении с группой контроля для пациентов с ИБС оказалось характерно стабильное повышение уровня невротизма, личностной и ситуативной тревожности. Больные с ШРЛ предъявили неоднозначную картину: при повышении личностной тревожности и невротизма уровень ситуативной тревожности оказался достоверно ниже, чем в контрольной группе. Этот факт может быть связан с медикаментозным лечением.
Пациенты с ИБС и ШРЛ предъявляли высокие значения по шкале тревоги о здоровье (SHAI) и страха смерти

(HAQ), что соотносится с клинической картиной НИ (табл. 1).
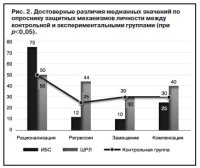
Защитный репертуар личности (рис. 2) пациентов с ИБС отличался достоверно более частым использованием механизмов рационализации на фоне выраженного снижения значений по шкалам «Регрессия» и «Замещение». Для пациентов с ШРЛ характерным оказалось обращение к защитным механизмам «Регрессия» и «Компенсация».
Корреляционный анализ в группе больных с ИБС показал наличие связи между тревогой о здоровье и следующими особенностями личности: «Невротизм» (r=0,43; p=0,024), «Открытость опыту» (r=-0,6; p=0,001), личностная (r=0,44; p=0,016) и ситуативная (r=0,44; p=0,018) тревожность. В группе больных с ШРЛ тревога о здоровье положительно коррелировала с фактором «Невротизм» (r=0,764; p=0,04), личностная (r=0,42; p=0,02) и ситуативная (r=0,4; p=0,013) тревожность, защитными механизмами «Компенсация» (r=0,66; p=0,000), «Рационализация»(r=0,57; p=0,000), «Регрессия» (r=0,56; p=0,003).
2. Исследование перцептивного компонента НИ
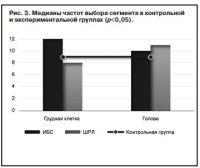
Изучение представлений пациентов с ИБС о субъективной значимости отдельных телесных зон проводилось с использованием методики «Сегменты». При сравнении экспериментальных групп с контрольной были отмечены статистически достоверные отличия в выборе как наиболее значимых телесных зон головы и грудной клетки (рис. 3).
Пациенты с ИБС достоверно чаще останавливают свой выбор на грудной клетке как наиболее важной телесной зоне. Комментарии носили тревожный характер: «Мое сердце уже забраковано», «Организм уже изношенный, а сердце – особенно!», «Сердце – самый важный орган, от сердца все идет». Кроме того, отмечалась корреляция между выбором грудной клетки как наиболее важной телесной зоны и тревогой о здоровье (r=0,64; p=0,004), а также страхом смерти (r=0,61; p=0,005).
У пациентов с ШРЛ выполнение методики «Сегменты» вызвало трудности: больные долгое время размышляли о важности отдельных телесных зон, не могли определиться с конкретными стратегиями выбора. Выбирая голову как наиболее важную телесную зону, пациенты комментировали: «В голове давит, распирает», «Голова тяжелая, стянутая».

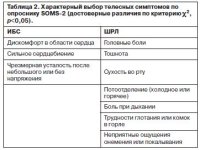
Результаты выбора телесных зон были сопоставлены с проекцией и содержанием телесных симптомов (табл. 2). Пациенты с ИБС в соответствии с выбором грудной клетки как наиболее важной зоны тела отмечали симптомы в области сердца. Больные с ШРЛ значимо чаще выбирали симптомы, характерные для состояния соматоформной вегетативной дисфункции.
Целью более детального изучения перцептивного компонента НИ стало исследование репрезентации внутренней телесности. В связи с этим по результатам методики «Сегменты» проводилась процедура многомерного шкалирования, позволяющая определить основные ориентиры для организации пространства «внутреннего тела».
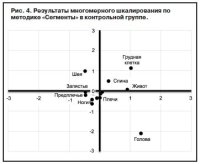
Результаты многомерного шкалирования для контрольной группы представлены на рис. 4. Необходимо отметить, что для контрольной группы не характерна четкая организация телесных зон, что, вероятно, связано со спецификой внутренней телесности – невыраженной представленностью этой сферы в психике соматически и психически здорового человека (Г.Е.Рупчев, 2000). Наряду с этим на графике горизонтальная ось – восприятие телесной зоны как содержащей жизненно важные органы. Положительный полюс включает в себя те зоны, которые, по мнению испытуемых, содержат жизненно важные органы: грудная клетка, живот, голова. Противоположный полюс включает в себя зоны, не содержащие жизненно важные органы: шея, руки, ноги. Не останавливаясь на выборе этих зон, испытуемые комментировали: «Без этого я проживу», «Это не так важно, и без рук люди живут». Вертикальная ось на графике связана с возможностью произвольного контроля телесной зоны. Один полюс включает телес-ные зоны, доступные контролю: руки, плечевой пояс, ноги, голова. Противоположный полюс подразумевает невозможность контролировать: грудная клетка, области живота и спины.
Таким образом, испытуемые контрольной группы, организуя свой внутренний телесный опыт, ориентируются на когнитивные представления о своем теле. В целом перцептивный компонент не имеет аффективной окраски.

Результаты многомерного шкалирования в группе пациентов с ИБС оказались более дифференцированы (рис. 5).
Горизонтальная ось группирует, с одной стороны, зоны головы, живота, рук и ног; с другой – зоны грудной клетки и шеи. Большая часть жалоб пациентов этой группы относится к ощущениям в области сердца. В беседе пациенты часто отмечают дискомфорт в шее, рассказывают, как прислушиваются к ощущениям в сосудах, расположенных в шейном отделе. Таким образом, вертикальная ось организует телесный опыт в понятиях «здоровье–болезнь». Если шея и сердце воспринимаются как «больные», то области головы, живота, рук и ног – как относительно «здоровые». Положительный полюс вертикальной оси группирует зоны грудной клетки, шеи и головы; отрицательный – ног. Комментируя свой выбор, пациенты зачастую отмечали значимость сердца для жизни, придавали ему центральную роль в теле человека. Такая фиксация на больном органе, а также высокие значения по шкале страха смерти и корреляции двух этих переменных дают возможность предположить, что положительный полюс вертикальной оси связан с ощущением угрозы жизни от определенной телесной зоны, противоположный – с отсутствием угрозы. Таким образом, внутренний телесный опыт пациентов с ИБС формируется не только на когнитивном (представление о здоровых-больных частях тела), но и на эмоциональном уровне (ощущение угрозы жизни, страх смерти).
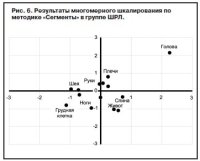
Для пациентов с ШРЛ многомерное шкалирование не выявило четкой структуры организации телесного опыта (рис. 6). Все телесные зоны, кроме области головы, образовали одну группу. Таким образом, полученная структура оказалась малодифференцированной, что соотносится с характером жалоб этих пациентов.
По результатам ЦТО (табл. 3) при подборе цветов для категорий «Тело» испытуемые контрольной группы и пациенты с ИБС выбирали основные цвета (преимущественно красный и желтый). В группе ШРЛ дополнительный цвет (серый) встречался наряду с основными цветами (красный). Категория «Сердце» для всех групп представлена основными цветами (красный, зеленый). В цветовом выборе пациентов с ИБС чаще встречался синий цвет.
3. Исследование когнитивного компонента НИ

Изучение когнитивных установок в отношении здоровья и болезни проводилось с помощью опросника CABAh. Значимыми оказались различия между контрольной и группами ИБС и ШРЛ по шкалам «Катастрофизация телесных сенсаций» и «Соблюдение здорового образа жизни». На уровне выраженной тенденции отмечаются различия по фактору «Телесная слабость» (p=0,06). По приведенным шкалам значения оказались достоверно выше среди пациентов с ШРЛ (табл. 4). Кроме того, в этой группе тревога о здоровье положительно коррелировала с показателями шкалы «Непереносимость телесных сенсаций» (r=0,69; p=0,01).
Как показано в табл. 5, категория «Здоровье» представлена основными цветами (желтый, красный и зеленый) в контрольной группе и среди пациентов с ИБС, а в группе ШРЛ преобладают дополнительные цвета (серый, коричневый и фиолетовый). Категория «Болезнь» в группе здоровых лиц представлена черным цветом, цветовой выбор пациентов с ИБС дополнен синим, а больные с ШРЛ наряду с черным выбирали серый и коричневый цвета, которые встречались в цветовом выборе категории «Здоровье».
4. Исследование поведенческого компонента НИ

Статистический анализ показал наличие различий в обращении к следующим стратегиям поведения в болезни (SAIB): «Перепроверка поставленного диагноза», «Выражение жалоб», «Лечение», «Сканирование тела на предмет нарушений» (табл. 6). По результатам опросника более высокие значения подразумевают редкое обращение к определенной стратегии поведения. Иными словами, чем ниже значения по шкале поведения в болезни, тем чаще пациент использует эту стратегию в совладании с заболеванием.
Испытуемые контрольной группы реже пациентов экспериментальных групп прибегают к стратегиям поведения в болезни, что вполне объяснимо отсутствием ситуации заболевания на момент обследования. Наиболее часто такие стратегии, как «Перепроверка поставленного диагноза», «Лечение», «Сканирование тела на предмет нарушения», используют пациенты с ИБС. Для пациентов группы ШРЛ характерной оказалась стратегия «Выражение жалоб».
5. Психологическая структура НИ при ИБС и ШРЛ
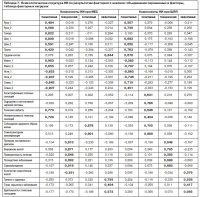
Особенности психологических компонентов при НИ в зависимости от нозологической принадлежности заболевания позволяют установить особенности психологической структуры НИ, подтвержденные данными, полученными с помощью процедуры факторного анализа (вращение варимакс). В качестве переменных выступали данные всех (кроме личностных6) опросников.
Факторная структура НИ для пациентов с ИБС описывала 83,7% дисперсии и включала 4 фактора (табл. 7). В состав первого фактора вошли переменные опросника «Сегменты» (кроме области грудной клетки) и шкалы опросника CABAh «Телесная слабость» и «Непереносимость телесных сенсаций». При этом зоны ног и спины имели отрицательную факторную нагрузку, что соотносится с исследованием телесного компонента пациентов c ИБС – выраженном снижением внимания к зонам ног и спины в силу приписывания субъективной значимости телесным зонам шеи, головы и грудной клетки. Таким образом, первый фактор можно обозначить как «Перцептивный компонент НИ».

Второй фактор включал переменные опросника SAIB и общее количество соматических жалоб по опроснику SOMS-2. Факторная нагрузка последней переменной имеет отрицательное значение, это говорит об обратной связи с фактором, что соотносится с низкими значениями шкал опросника поведения в болезни. Соответственно, большее количество жалоб соотносится с активным использованием стратегий поведения в болезни. Фактор можно обозначить как «поведенческий компонент НИ».
Третий фактор включал когнитивные установки о здоровье и болезни опросника CABAh («Катастрофизация телесных сенсаций», «Ощущения от вегетативной нервной системы», «Соблюдение здорового образа жизни», «Соматосенсорная амплификация»), что позволяет обозначить фактор как «Когнитивный компонент НИ».
В состав четвертого фактора вошли шкалы опросника тревоги о здоровье SHAI и зона грудной клетки. Подобное распределение переменных связано с фиксацией тревоги на области сердца, что определяет слияние аффективного и отчасти перцептивного компонентов. Таким образом, фактор можно обозначить как «Аффективный компонент НИ».

Факторная структура НИ для пациентов с ШРЛ описывала 51,8% дисперсии. Первый фактор включал переменные методики «Сегменты» (кроме области головы), а также высокий коэффициент факторной нагрузки по шкале тревоги о здоровье. В целом фактор можно обозначить как «Перцептивный компонент НИ». В состав второго фактора вошли шкалы опросника когнитивных установок CABAh, включая соматосенсорную амплификацию, а также выбор зоны головы как наиболее важной телесной зоны. Вероятно, фактор можно определить как «Когнитивный компонент НИ». Шкалы поведенческих стратегий опросника SAIB составляли третий фактор, что позволяет определить его как «Поведенческий компонент НИ». Четвертый фактор включал шкалы опросника тревоги о здоровье SHAI, а также общее количество соматических симптомов по опроснику SOMS-2, в связи с чем фактор обозначен как «Аффективный компонент НИ».
Обсуждение
Особенности личности пациентов с ИБС и ШРЛ, предъявляющих симптомы НИ, характеризуются выраженным невротизмом и личностной тревожностью, что, вероятно, является субстратом для формирования аффективного компонента НИ – повышения тревоги о здоровье и страха смерти.
Совладание с подобным эмоциональным напряжением происходит с помощью ресурсов личности (в частности, защитных механизмов) и поведенческих паттернов. В ряду защитных механизмов пациенты с ИБС обращаются к «рационализации», что позволяет снизить тревогу путем сбора подробной информации о заболевании и следования врачебным рекомендациям. Этот факт соотносится с данными исследования поведенческих паттернов – для пациентов с ИБС с НИ характерными оказались: перепроверка поставленного диагноза (поиск информации о заболевании), приверженность лечению, сканирование тела на предмет возможных изменений. Такие меры позволяют пациентам снизить тревогу о здоровье за счет ощущения контроля над ситуацией. На этом фоне выраженное снижение в использовании механизмов «замещения» и «регрессии», а также обратная связь тревоги о здоровье со шкалой открытости опыту могут свидетельствовать о трудностях реализации тревоги в других формах поведения (кроме чрезмерной заботы о здоровье). Полученные результаты согласуются с результатами исследования Б.А.Волель, Д.А.Бесковой (2009 г.).

Для пациентов с ШРЛ характерна связь между тревогой о здоровье и целым рядом защитных механизмов: рационализация, компенсация, регрессия, т.е. в сравнении с больными с ИБС общий репертуар защитных механизмов для пациентов с ШРЛ оказался шире. Использование рационализации пациентами с ШРЛ, как и в группе ИБС, позволяло активно собирать сведения о заболевании, что снижало тревогу о здоровье и увеличивало ощущение контроля. Достоверно чаще пациенты прибегали к использованию механизмов регрессии и компенсации. Регрессия как примитивный защитный механизм может, с одной стороны, реализоваться в выражении соматических жалоб, что наиболее характерно для пациентов с ШРЛ, с другой – позволяет пациентам перейти на «энергосберегающий уровень функционирования» (Б.А.Волель, Д.А.Бескова, 2009), значительно снизив психические и физические нагрузки. С помощью механизма «Компенсация» пациенты справлялись с тревожным аффектом, прибегая к разным паттернам поведения в болезни (перепроверка поставленного диагноза, приверженность лечению и т.д.).
Таким образом, основной характеристикой аффективного компонента НИ в группе ИБС и ШРЛ стала охваченность тревогой о здоровье и сопряженный с ней страх смерти. Данные согласуются с результатами D.Houser (1973 г.) и D.Whitehead и соавт. (2005 г.), выявивших центральную роль страха смерти при формировании ипохондрии в рамках ИБС. В этой связи поведенческий компонент напрямую связан с аффективной составляющей НИ и особенностями личности, определяющими выбор поведенческих паттернов. В свою очередь, по данным ряда авторов (V.Stracevic, 2005; J.Goldenberg и соавт., 2006), специфической для НИ является связь между страхом смерти и страхом своего тела, что детерминирует взаимовлияние аффективного и перцептивного компонентов.

Если репрезентация телесного пространства в контрольной группе характеризуется выраженной ориентацией на когнитивные стратегии, то для пациентов с ИБС центральным в организации телесного опыта является аффективный компонент НИ. Результаты ЦТО позволяют предположить, что при общем эмоциональном принятии тела и сердца, близости к полюсу «Я есть тело» (по Г.Е.Рупчеву, 2000) для больных телесные сенсации сопряжены с высокой тревогой. При анализе важности телесных зон пациенты ориентируются на представление о больных-здоровых телесных зонах, а также на ощущение угрозы жизни, связанной с определенной телесной областью. Наибольшую тревогу и страх смерти у пациентов вызывает грудная клетка, больные фиксированы на ощущениях в сердце, локализуют в груди многочисленные симптомы неблагополучия. Таким образом, тревога и эмоциональное отношение становятся центральными ориентирами структурирования телесного опыта для пациентов с ИБС и НИ.
По результатам ЦТО высокая тревога в отношении тела также характерна для группы пациентов с ШРЛ. Однако тревога имеет иной характер. Общая схема репрезентации тела оказалась недифференцированной. Голова представляет область, отдельную от всех остальных телесных зон. Вероятно, малая структурированность связана с недостаточным представлением о теле, в связи с чем телесные сенсации трудно делимы на обыденные ощущения и сенсации, выходящие за рамки нормального «телесного шума». Таким образом, особое значение приобретает когнитивный компонент НИ в аспекте переработки информации о телесных сенсациях. Так, для больных с ШРЛ тревога о здоровье положительно коррелирует с непереносимостью телесных сенсаций, что соотносится с исследованиями W.Rief и W.Hiller (1998 г.). По данным литературы, для больных ипохондрией характерен специфический когнитивный стиль – нетерпимость к телесным ощущениям, что определяет постоянный поиск медицинской помощи («doctor-shopping»).

В целом когнитивный компонент НИ обнаруживает различия для пациентов с ИБС и ШРЛ. По данным ЦТО для контрольной группы и пациентов с ИБС здоровье и болезнь представлены полярными категориями. Для больных с ШРЛ эти категории четко не разделены, что может быть связано с недостаточной дифференцированностью «внутреннего тела» и скудностью опыта означения «здорового-больного» тела. Для пациентов с ИБС когнитивный компонент во многом определяется содержанием аффективного компонента: неосознаваемые представления о болезни характеризуются выраженной тревожной окраской.
Таким образом, гипотезу о существовании различий в содержании компонентов НИ при ИБС и ШРЛ можно считать подтвержденной. Основываясь на полученных результатах, закономерно предположить наличие специфики в психологической структуре НИ в зависимости от типа заболевания.
Для пациентов с ШРЛ психологическая структура НИ оказалась четко дифференцированной и включала четыре компонента, соответствующие теоретическим представлениям о структуре ипохондрии. Перцептивный компонент НИ включал телесные зоны (кроме головы), а также высокий коэффициент факторной нагрузки для шкалы тревоги о здоровье. Учитывая результаты исследования восприятия тела пациентами с ШРЛ, можно сделать вывод о том, что в силу недостаточной структурированности образ внутреннего тела является источником тревоги, что впоследствии формирует содержание аффективного компонента НИ. Этот вывод подтверждает результаты тестирования по шкалам опросника тревоги о здоровье, а также общее количество соматических симптомов. Таким образом, телес-ные проявления для больных с ШРЛ ассоциированы с состоянием тревоги, что подтверждает предположение о ключевой роли телесной перцепции в формировании аффективной составляющей НИ. Другой аспект влияния перцептивного компонента связан с содержанием когнитивного звена НИ. Этот компонент в оценке по шкалам, описывающим особенности процесса переработки информации о теле, отражает тот факт, что область головы на фоне общей недифференцированной структуры «внутреннего тела» является единственной телесной зоной, четко выделяемой больными с ШРЛ. Отсюда вывод, согласно которому основной функцией когнитивного компонента НИ является структурирование недифференцированного телесного опыта. Поведенческий компонент НИ (в оценке по шкалам опросника поведения в болезни) определяется повышением факторной нагрузки по шкале тревоги о здоровье. Этот результат позволяет говорить о связи поведенческого и аффективного компонентов – использовании поведенческих стратегий для снижения тревоги о здоровье. Резюмируя результаты исследования психологической структуры НИ в рамках ШРЛ, можно заключить, что перцептивный компонент является ключевым звеном в формировании содержания аффективного, когнитивного, а впоследствии – поведенческого звеньев.
Психологическая структура НИ для пациентов с ИБС имеет другие особенности. В первую очередь необходимо отметить менее дифференцированную структуру, что выражается тенденцией к слиянию компонентов, характерной для особенностей восприятия тела, что говорит о тесном взаимодействии перцептивного компонента с остальными составляющими НИ. Так, перцептивная составляющая НИ наряду с телесными зонами включает (при тестировании по шкалам опросника CABAh) слияние переменных, оценивающих особенности когнитивной переработки информации о теле. В клинической картине это может выражаться в искажениях при толковании телесных сенсаций. В подтверждение такого вывода может быть приведен статистический аргумент – высокий коэффициент факторной нагрузки для шкалы соматосенсорной амплификации, которая согласно работам A.Barsky (1990, 1992 гг.) связана с искажением когнитивного процесса переработки информации о теле. Кроме того, переменные, связанные с телесной перцепцией, вошли в состав поведенческого (количество соматических жалоб по SOMS-2) и аффективного (выбор грудной клетки как наиболее важной телесной зоны по методике «Сегменты») компонентов. Вероятно, будучи включенной в состав всех компонентов НИ, телесная перцепция одновременно оказывается под их влиянием – организация телесного опыта связана как с эмоциональным отношением к телу, так и с когнитивными представлениями о нем. В этом аспекте отдельного рассмотрения заслуживает аффективный компонент НИ. Как показало проведенное исследование, фиксация на ощущениях в грудной клетке связана с выраженным страхом смерти, который, на наш взгляд, является основой для формирования тревоги о здоровье. Именно тревожный аффект определяет содержание телесного опыта в рамках ощущения угрозы жизни от собственного тела, впоследствии формируя когнитивные представления об уязвимости и слабости тела. В этом аспекте поведенческий компонент является результирующим во взаимодействии остальных составляющих НИ, позволяя снижать тревожный аффект и реализовывать когнитивные установки. Таким образом, в сравнении с ШРЛ патопсихологическая структура НИ пациентов с ИБС представляется менее дифференцированной, но более целостной, поскольку предполагает активное взаимодействие компонентов. Наряду с этим аффективный компонент занимает центральное место, формируя телесный опыт и содержание когнитивного и поведенческого компонентов.
Описанные особенности психологической структуры НИ среди разных нозологических групп указывают на неоднородность генеза НИ и необходимость дальнейших исследований для выявления мишеней психотерапевтической работы в каждой из групп.
Заключение
НИ представляет собой гетерогенную структуру, в составе которой можно выделить аффективный, перцептивный, когнитивный и поведенческий компоненты. Несмотря на сходство клинических проявлений НИ, в зависимости от нозологической принадлежности заболевания могут быть определены особенности психологической структуры компонентов НИ в целом. Ведущим компонентом в структуре НИ среди пациентов, страдающих ШРЛ, предположительно, является телесная перцепция, которая в силу малой дифференцированности запускает специфические когнитивные установки для структурирования телесного опыта и определяет формирование тревоги о здоровье в рамках аффективного компонента НИ. Это, в свою очередь, диктует необходимость использования поведенческих паттернов для снижения тревожного аффекта. Пациенты с ИБС отличаются большей диффузностью составляющих НИ. Центральным звеном можно считать аффективный компонент, суть которого сводится к ощущению страха смерти и тревоги о здоровье. Последние формируют телесный опыт в ориентирах эмоционального отношения и определяют содержание когнитивного компонента в форме искажения телесных сенсаций. Поведенческие паттерны, как и в случае ШРЛ, сводятся к снижению тревожного аффекта.
Неоднородность психологической структуры НИ дает возможность определения мишеней психотерапевтической помощи больным с ИБС и ШРЛ. Актуальным представляется изучение прочих типов ипохондрических развитий при ИБС и других соматических заболеваниях.
Сведения об авторах
Лысова Татьяна Андреевна – мл. науч. сотр. отд. медицинской психологии ФГБНУ НЦПЗ. E-mail: t.zhelonkina@gmail.com
Ениколопов Сергей Николаевич – канд. психол. наук, рук. отд. медицинской психологии ФГБНУ НЦПЗ
Волель Беатриса Альбертовна – д-р мед. наук, проф. каф. психиатрии и психосоматики ИПО ГБОУ ВПО Первый МГМУ им. И.М.Сеченова, ст. науч. сотр. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ
Сыркина Елена Абрамовна – доц. каф. профилактической и неотложной кардиологии ИПО ГБОУ ВПО Первый МГМУ им. И.М.Сеченова, ст. науч. сотр. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ
1 Методика переведена на русский язык и адаптирована с участием одного из авторов настоящего исследования, психометрический анализ русскоязычной версии опросника показал пригодность методики для оценки конструкта тревоги о здоровье (Т.А.Желонкина, С.Н.Ениколопов, А.А.Ермушева, 2014).
2 Методики 4 и 5 позволяют оценивать базовые личностные факторы и защитные механизмы личности.
3 См. текст сноски 2.
4 Испытуемому предлагался рисунок человека, разделенного на 13 областей. С помощью процедуры попарного сравнивания пациенты последовательно выбирали из двух возможных ту зону тела, которую считали наиболее важной и значимой в теле человека.
5 С помощью «Цветового теста отношений» проводилась оценка представлений о здоровье и болезни на неосознаваемом уровне. Испытуемым предлагалось подобрать цвета к категориям «Здоровье» и «Болезнь».
6 Согласно теоретическому фону работы, личностный фактор представляет собой не отдельный компонент в структуре НИ, а целостный субстрат для формирования ипохондрического расстройства.
*В настоящее время проводится адаптация русскоязычной версии методики совместно с канд. психол. наук, ст. науч. сотр. ФГБНУ НЦПЗ Е.И.Рассказовой.
Список исп. литературыСкрыть список1. Андрющенко А.В. Психические и психосоматические расстройства в учреждениях общесоматической сети (клинико-эпидемиологические аспекты, психосоматические соотношения, терапия). Автореф. дис. … д-ра мед. наук. М., 2011. / Andriushchenko A.V. Psikhicheskie i psikhosomaticheskie rasstroistva v uchrezhdeniiakh obshchesomaticheskoi seti (kliniko-epidemiologicheskie aspekty, psikhosomaticheskie sootnosheniia, terapiia). Avtoref. dis. … d-ra med. nauk. M., 2011. [in Russian]
2. Волель Б.А. Небредовая ипохондрия при соматических, психических заболеваниях и расстройствах личности (психосоматические соотношения, психопатология, терапия). Автореф. дис. … д-ра мед. наук. М., 2009. / Volel' B.A. Nebredovaia ipokhondriia pri somaticheskikh, psikhicheskikh zabolevaniiakh i rasstroistvakh lichnosti (psikhosomaticheskie sootnosheniia, psikhopatologiia, terapiia). Avtoref. dis. … d-ra med. nauk. M., 2009. [in Russian]
3. Довженко Т.В., Семиглазова М.В., Краснов В.Н. Расстройства тревожно-депрессивного спектра и синдром кардиальной боли при сердечно-сосудистых заболеваниях (клинико-психопатологические аспекты). Социальная и клиническая психиатрия. 2011; 4: 5–13. / Dovzhenko T.V., Semiglazova M.V., Krasnov V.N. Rasstroistva trevozhno-depressivnogo spektra i sindrom kardial'noi boli pri serdechno-sosudistykh zabolevaniiakh (kliniko-psikhopatologicheskie aspekty). Sotsial'naia i klinicheskaia psikhiatriia. 2011; 4: 5–13. [in Russian]
4. Желонкина Т.А., Ениколопов С.Н., Ермушева А.А. Адаптация русскоязычной версии методики P. Salkovskis «Краткий опросник тревоги о здоровье» (Short Health Anxiety Inventory). Теоретическая и экспериментальная психология. 2014; 7 (1). / Zhelonkina T.A., Enikolopov S.N., Ermusheva A.A. Adaptatsiia russkoiazychnoi versii metodiki P. Salkovskis «Kratkii oprosnik trevogi o zdorov'e» (Short Health Anxiety Inventory). Teoreticheskaia i eksperimental'naia psikhologiia. 2014; 7 (1). [in Russian]
5. Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю., Иванов С.В. Исследование психологических защитных механизмов в динамике расстройств личности в послеоперационном периоде АКШ (совместно с Д.А.Бесковой). Психокардиология. М.: Медицинское информационное агентство, 2005. / Smulevich A.B., Syrkin A.L., Drobizhev M.Iu., Ivanov S.V. Issledovanie psikhologicheskikh zashchitnykh mekhanizmov v dinamike rasstroistv lichnosti v posleoperatsionnom periode AKSh (sovmestno s D.A.Beskovoi). Psikhokardiologiia. M.: Meditsinskoe informatsionnoe agentstvo, 2005. [in Russian]
6. Кардаков Н.Л. Структура первичной инвалидности вследствие болезней системы кровообращения в Российской Федерации. Рос. кардиол. журн. 2007; 2: 87–90. / Kardakov N.L. Struktura pervichnoi invalidnosti vsledstvie boleznei sistemy krovoobrashcheniia v Rossiiskoi Federatsii. Ros. kardiol. zhurn. 2007; 2: 87–90. [in Russian]
7. Копылов Ф.Ю. Психосоматические аспекты сердечно-сосудистых заболеваний (гипертонической болезни, ишемической болезни сердца, фибрилляции предсердий): Автореф. дис. … д-ра мед. наук. М., 2009. / Kopylov F.Iu. Psikhosomaticheskie aspekty serdechno-sosudistykh zabolevanii (gipertonicheskoi bolezni, ishemicheskoi bolezni serdtsa, fibrilliatsii predserdii): Avtoref. dis. … d-ra med. nauk. M., 2009. [in Russian]
8. Никитина Ю.М. Психосоматические соотношения и особенности катамнеза больных ишемической болезнью сердца. Автореф. дис. … канд. мед. наук. М., 2009. / Nikitina Iu.M. Psikhosomaticheskie sootnosheniia i osobennosti katamneza bol'nykh ishemicheskoi bolezn'iu serdtsa. Avtoref. dis. … kand. med. nauk. M., 2009. [in Russian]
9. Пушкарев Д.Ф. Расстройства личности и хроническая соматическая патология (на модели ревматоидного артрита и хронической обструктивной болезни легких): Автореф. дис. … канд. мед. наук. М., 2013. / Pushkarev D.F. Rasstroistva lichnosti i khronicheskaia somaticheskaia patologiia (na modeli revmatoidnogo artrita i khronicheskoi obstruktivnoi bolezni legkikh): Avtoref. dis. … kand. med. nauk. M., 2013. [in Russian]
10. Рассказова Е.И. Психологические и поведенческие факторы ипохондрических расстройств. Вестн. Московского университета. Психология. 2013; 3: 83–101. / Rasskazova E.I. Psikhologicheskie i povedencheskie faktory ipokhondricheskikh rasstroistv. Vestn. Moskovskogo universiteta. Psikhologiia. 2013; 3: 83–101. [in Russian]
11. Романова Е.С., Гребенников Л.Р. Механизмы психологической защиты: Генезис. Функционирование. Диагностика. Мытищи, 1996. / Romanova E.S., Grebennikov L.R. Mekhanizmy psikhologicheskoi zashchity: Genezis. Funktsionirovanie. Diagnostika. Mytishchi, 1996. [in Russian]
12. Рупчев Г.Е. Психологическая структура внутреннего телесного опыта при соматизации (на модели соматоформных расстройств). Автореф. дис. … канд. психол. наук. М., 2000. / Rupchev G.E. Psikhologicheskaia struktura vnutrennego telesnogo opyta pri somatizatsii (na modeli somatoformnykh rasstroistv). Avtoref. dis. … kand. psikhol. nauk. M., 2000. [in Russian]
13. Саламова Д.К., Дворянчиков Н.В., Ениколопов С.Н. «Сегменты» – метод исследования телесного образа «Я». Сексология и сексопатология. 2003; 5: 11–8. / Salamova D.K., Dvorianchikov N.V., Enikolopov S.N. «Segmenty» – metod issledovaniia telesnogo obraza «Ia». Seksologiia i seksopatologiia. 2003; 5: 11–8. [in Russian]
14. Смулевич А.Б. Психопатология личности и коморбидных расстройств. М.: МЕДпресс-информ, 2009. / Smulevich A.B. Psikhopatologiia lichnosti i komorbidnykh rasstroistv. M.: MEDpress-inform, 2009. [in Russian]
15. Смулевич А.Б., Волель Б.А. Психопатологические аспекты небредовой ипохондрии. Психические расстройства в клинической практике. Под ред. акад. РАМН А.Б.Смулевича. М.: МЕДпресс-информ, 2011: 310–33. / Smulevich A.B., Volel' B.A. Psikhopatologicheskie aspekty nebredovoi ipokhondrii. Psikhicheskie rasstroistva v klinicheskoi praktike. Pod red. akad. RAMN A.B.Smulevicha. M.: MEDpress-inform, 2011: 310–33. [in Russian]
16. Ханин Ю.Л. Краткое руководство по применению шкалы реактивной и личностной тревожности Ч.Д.Спилбергера. Л.: ЛНИИТЕК, 1976. / Khanin Iu.L. Kratkoe rukovodstvo po primeneniiu shkaly reaktivnoi i lichnostnoi trevozhnosti Ch.D.Spilbergera. L.: LNIITEK, 1976. [in Russian]
17. Шальнова С.А., Деев А.Д. Тенденции смертности в России в начале XXI века (по данным официальной статистики). Кардиоваскулярная терапия и профилактика. 2011; 6: 5–10. / Shal'nova S.A., Deev A.D. Tendentsii smertnosti v Rossii v nachale XXI veka (po dannym ofitsial'noi statistiki). Kardiovaskuliarnaia terapiia i profilaktika. 2011; 6: 5–10. [in Russian]
18. Эткинд А.М. Цветовой тест отношений. Общая психодиагностика. М., 1987; с. 221–7. / Etkind A.M. Tsvetovoi test otnoshenii. Obshchaia psikhodiagnostika. M., 1987; s. 221–7. [in Russian]
19. Abramowitz JS, Deacon BJ, Valentiner DP. The Short Health Anxiety Inventory: psychometric properties and construct validity in a non-clinical sample. Cognitive Therapy Research 2007; 31: 871–83.
20. Arnold SV, Spertus JA, Ciechanowski PS et al. Psychosocial modulators of angina response to myocardial ischemia. Circulation 2009; 120: 126–33.
21. Back M, Cider A, Herlitz J et al. The impact on kinesiophobia (fear of movement) by clinical variables for patients with coronary artery disease. Int J Cardiol 2013; 167 (2): 391–7.
22. Barsky AJ, Wyshak G, Herman OL. The Somatosensory Amplification Scale and its relationship to hypochondriasis. J Psych Res 1990; 4: 323–34.
23. Barsky AJ. Amplification, Somatization, and the Somatoform Disorders. Psychosomatics 1992; 33 (1): 28–34.
24. Blascovich J. Individual Differences in Physiological Arousal and Perception of Arousal. Personality and Social Psychology Bulletin 1990; 16 (4): 665–75.
25. Dunkley DM, Schwartzman D, Looper KJ et al. Perfectionism dimensions and dependency in relation to personality vulnerability and psychosocial adjustment in patients with coronary artery disease. J Clin Psychology in Medical Settings 2012; 19: 211–23.
26. Espnes GA. The Type 2 construct and personality traits: Aggression, hostility, anxiety and depression. Personality and Individual Differences 1996; 20 (5): 641–8.
27. Eysenck HJ. Type A behaviour and coronary heart disease: The third stage. J Social Behavior Personality 1990; 5 (1): 25–44.
28. Furze G, Lewin B, Weinman J. Relationships between misconceptions about coronary heart disease (CHD) and physical activity: A prospective study. Psychol Health 2009; 24 (1): 178.
29. Furze G, Lewin RJP, Murberg T et al. Does it matter what patients think? The relationship between changes in patients'beliefs about angina and their psychological and functional status. J Psychosomatic Res 2005; 59: 323–9.
30. Goldenberg JL, Hart J, Pyszczynski T et al. Ambivalence toward the body: Death, neuroticism, and the flight from physical sensation. Personal and Soc Psychol Bulletin 2006; 32: 1264–77.
31. Goulding L, Furze G, Birks Y. Randomized controlled trials of interventions to change maladaptive illness beliefs in people with coronary heart disease: systematic review. J Adv Nurs 2010; 66 (5): 946–61.
32. Guiry E, Conroy RM, Hickey N, Mulcahy R. Psychological response to an acute coronary event and its effect on subsequent rehabilitation and lifestyle change. Clin Cardiol 1987; 10: 256–60.
33. Hlatky MA, Haney T, Barefoot J et al. Medical, psychological and social correlates of work disability among men with coronary artery disease. Am J Cardiol 1986; 58 (10): 911–15.
34. Houser D. Outside the coronary. Nursing Forum 1973; 12 (1): 96–106.
35. Lazarus RS. Psychological stress and the coping process. NY, US: McGraw-Hill, 1966.
36. Longely SJ, Broman-Fulks JJ, Calamari JE et al. M.A taxometric study of hypochondriasis symptoms. Behavr Ther 2010; 41: 505–14.
37. Longley S, Calamari JE, Noyes R et al. Health anxiety (hypochondriasis): an emotional disorder in an alternative taxonomy Curr Psychiatry Rev 2014; 10 (1): 3–13 (11).
38. Lucock MP, Morley S. The Health Anxiety Questionnaire. Br J Health Psychology 1996; 1: 137–50.
39. Maeland JG, Havik OE. After the myocardial infarction. Scandinavian Journal of Rehabilitation Medicine (Suppl.) 1989; 22: 82–7.
40. McCrae RR, Costa PT. Validation of the five-factor model of personality across instruments and observers. J Personal Soc Psychol 1987; 52 (1): 81–90.
41. Neng J, Weck F. Attributions of somatic symptoms in hypochondriasis. Clin Psychol Psychother 2013.
42. Petrie KJ, Jago AL, Devcich DA. The role of illness perceptions in patients with medical conditions. Curr Opin Psychiatr 2007; 20 (2): 163–7.
43. Platt I, Green HJ, Jatasinghe R, Morrissey SA. Understanding Adherence in Patients with Coronary Heart Disease: Illness Representations and Readiness to Engage in Healthy Behaviors Australian Psychologist 2014; 49: 127–37.
44. Plutchik R, Kellerman H, Conte HR. A structural theory of ego defenses and emotion. In C.E. Izard (Ed.), Emotions in personality and psychopathology. N.Y., 1979: р. 229–57.
45. Rief W, Hiller W, Margraf J. Cognitive Aspects of Hypochondriasis and the Somatization Syndrome. J Abnormal Psychology 1998; 4: 587–95.
46. Riegel BJ, Dracup KA. Does overprotection cause cardiac invalidism after acute myocardial infarction? Heart Lung 1992; 21: 529–35.
47. Robertson N, Javed N, Samani NJ, Khunti K. Psychological morbidity and illness appraisals of patients with cardiac and non-cardiac chest pain attending a rapid access chest pain clinic: a longitudinal cohort study. Heart 2008; 94 (3).
48. Salkovskis PM, Rimes KA, Warwick HM, Clark DM. The health anxiety inventory: Development and validation of scales for the measurement of health anxiety and hypochondriasis. Psychological Medicine. 2002; 32: 843–53.
49. Shekelle RB, Vernon SW, Ostfeld AM. Personality and coronary heart disease. Psychosomatic Medicine 1991; 53 (2): 176–84.
50. Sirri L, Grandi S, Fava GA. The illness attitude scales. A clinimetric index for assessing hypochondriacal fears and beliefs. Psychother Psychosom 2007; 77: 337–50.
51. Spielberger CD, Gorsuch RL, Lushene RE. Manual for the state-trait anxiety inventory. Palo Alto CA: Consulting Psychologists Press 1970: 1–23.
52. Stracevic V. Fear of Death in Hypochondriasis: Bodily Threat and Its Treatment Implications. J Contemp Psychother 2005; 35 (3): 227–37.
53. Tolmunen T, Lehto SM, Julkunen J et al. Trait anxiety and somatic concerns associate with increased mortality risk: a 23-year follow-up in aging men. Annals of Epidemiology 2014; 24 (6): 463–8.
54. Weiss A, Gale CR, Batty GD, Deary IJ. A questionnaire-wide association study of personality and mortality: The Vietnam Experience Study. J Psychosomatic Res 2013; 74: 523–9.
55. Whitehead DL, Strike P, Perkins-Porras L, Steptoe A. Frequency of distress and fear of dying during acute coronary syndromes and consequences for adaptation. Am J Cardiology 2005; 96: 1512–6.
56. Wynn A. Unwarranted emotional distress in men with ischemic heart disease (IHD). Med J Austr 1967; 2 (19): 847–51.
24 ноября 2015
Количество просмотров: 3182


