Психиатрия Психические расстройства в общей медицине




Психиатрия Психические расстройства в общей медицине
№04 2015
Психические расстройства и комплаенс пациентов с хронической почечной недостаточностью, получающих заместительную терапию методом хронического гемодиализа №04 2015
Номера страниц в выпуске:22-26
Представлены данные о влиянии психических расстройств на приверженность лечению лиц с хронической болезнью почек, получающих заместительную терапию методом гемодиализа. Проводится оценка тревожно-депрессивных расстройств с помощью разных психометрических методик. Проанализированы показатели качества жизни в зависимости от особенностей психических расстройств у данных пациентов. Установлено, что низкий уровень комплаентности выявляется более чем в 33% случаев, у большинства (42,1%) больных регистрируется средний уровень комплаентности, и лишь 24,3% соответствуют полной комплаентности. При наличии умеренной тревоги показатели комплаенса достоверно повышаются в отличие от депрессии, которая негативно сказывается на уровне приверженности терапии больных. На показатели комплаенса диализных пациентов существенно влияет наличие сопутствующей соматической патологии, при индексе коморбидности выше 7 показатели комплаенса существенно ниже. Психические расстройства ухудшают качество жизни в основном за счет эмоциональной составляющей.
Ключевые слова: психические расстройства, комплаенс, качество жизни, гемодиализ.
Представлены данные о влиянии психических расстройств на приверженность лечению лиц с хронической болезнью почек, получающих заместительную терапию методом гемодиализа. Проводится оценка тревожно-депрессивных расстройств с помощью разных психометрических методик. Проанализированы показатели качества жизни в зависимости от особенностей психических расстройств у данных пациентов. Установлено, что низкий уровень комплаентности выявляется более чем в 33% случаев, у большинства (42,1%) больных регистрируется средний уровень комплаентности, и лишь 24,3% соответствуют полной комплаентности. При наличии умеренной тревоги показатели комплаенса достоверно повышаются в отличие от депрессии, которая негативно сказывается на уровне приверженности терапии больных. На показатели комплаенса диализных пациентов существенно влияет наличие сопутствующей соматической патологии, при индексе коморбидности выше 7 показатели комплаенса существенно ниже. Психические расстройства ухудшают качество жизни в основном за счет эмоциональной составляющей.
Ключевые слова: психические расстройства, комплаенс, качество жизни, гемодиализ.
petrova_nn@mail.ru
Для цитирования: Петрова Н.Н., Корсева Е.Е., Шишкин А.Н. Психические расстройства и комплаенс пациентов с хронической почечной недостаточностью, получающих заместительную терапию методом хронического гемодиализа. Психические расстройства в общей медицине. 2015; 4: 22–26.
Mental disorders and compliance of patients with chronic renal failure receiving substitution therapy by chronic hemodialysis
N.N.Petrova, E.E.Korseva, A.N.Shishkin
I.M.Pavlov First Saint Petersburg State Medical University of the Ministry of Health of the Russian Federation. 197022, Russian Federation, Saint Petersburg, ul. L'va Tolstogo, d. 6/8
The article presents data about the influence of mental disorders on the adherence of patients with chronically kidney disease, receiving replacement therapy by hemodialysis. Assessment of anxiety and depressive disorders with different psychometric methods was carried out. Index of quality of life depending on the characteristics of mental disorders in above-named group of patients was analyzed. It was shown that the low level of compliance is detected in more than 33% of cases, the majority (42.1%) patients demonstrated an average level of compliance, and only 24.3% meet full compliance. Moderate level of anxiety indicators significantly increases compliance, unlike depression, which negatively affects the level of compliance of patients. Indicators of dialysis patients compliance were significantly affected by the presence of concomitant somatic pathology, if comorbidity index at above 7 – compliance indicators were substantially lower. Mental disorders impair the quality of life mainly due to the emotional component.
Key words: psychic disorders, compliance, quality of life, hemodialysis.
petrova_nn@mail.ru
For citation: Petrova N.N., Korseva, E.E., Shishkin A.N. Mental disorders and compliance of patients with chronic renal failure receiving substitution therapy by chronic hemodialysis. Mental Disorders in General Medicine. 2015; 4: 22–26..
Введение
Большая распространенность хронической почечной недостаточности, требующей заместительной терапии (и особенно – в трудоспособном возрасте), выдвигает проблему психических расстройств у данной категории пациентов в число социально значимых [1]. В настоящее время достигнут прогресс в изучении психического здоровья лиц с хронической болезнью почек (ХБП), оценки качества их жизни (КЖ) [2], резистентности к лечению [3, 4], коморбидности психической и соматической патологии в условиях перманентного гемодиализа, психосоматических взаимосвязей [5–9].
Ассоциация ХБП с психическими расстройствами утяжеляет проявления почечной патологии, значительно снижает КЖ больных и ухудшает прогноз. Так, установлена связь выраженности депрессии и тревоги с неблагоприятными исходами почечной недостаточности [10]. Указывается, что наличие симптомов депрессии является одним из факторов, снижающих приверженность больных лечению методом хронического гемодиализа [11], нарушающих коммуникацию между врачом и пациентом; кроме того, депрессия способствует повышению уровня алекситимии и препятствует четкому изложению жалоб [12].
В настоящее время принято выделять три составляющие комплаенса: тип поведения, степень комплаентности и степень целеустремленности пациента [11–14]1. Некомплаентность предполагает, что пациент принимает неправильную дозу препарата (слишком маленькую или слишком большую), не соблюдает кратность и продолжительность приема лекарственных средств или применяет другие (не рекомендованные врачом) препараты [15–18]2.
К причинам некомплаентности относят побочные эффекты фармакотерапии, длительность лечения и сложность схемы приема препаратов, отсутствие критики к своему состоянию, недостаточность информации о заболевании и назначаемом лечении. При этом значимыми представляются не только объективный факт наличия побочных эффектов при приеме лекарственных препаратов, но и субъективная переносимость этих нежелательных явлений.
Изучение комплаенса у больных, получающих диализную терапию, выявило его невысокий уровень. Только 16,5% пациентов являются высококомплаентными, 67% имеют среднюю комплаентность, 16,5% – некомплаентны; 73% диализных пациентов выполняют рекомендации по контролю прибавки массы тела в промежутках между процедурами гемодиализа, у 16% выявляется несоблюдение водно-солевого режима [20]3. Приверженность больного лечению влияет на тактику терапии и дальнейший прогноз заболевания, например, некомплаентные пациенты имеют высокий риск осложнений после трансплантации и характеризуются недоверием к врачу, стремлением вносить коррективы в терапевтическую стратегию, нарушением ограничительного режима, несоблюдением диеты, склонностью к произвольной отмене лечения [21–23].
Считается, что частота отказов от лечения и несоблюдения рекомендаций среди пациентов, имеющих сочетание соматической и психической патологии, выше [24–26].
Целью исследования явилось изучение особенностей комплаенса пациентов, леченных методом хронического гемодиализа с психическими расстройствами.
Материал и методы

В исследование включены 99 пациентов (39 мужчин и 60 женщин) в возрасте от 25 до 82 лет (средний возраст 48,75±3,6 года) с ХБП V стадии, получающих заместительную терапию методом хронического гемодиализа продолжительностью не более 1 года. Из исследования были исключены больные с острыми воспалительными реакциями или обострениями хронических воспалительных заболеваний в течение месяца до момента обследования, а также лица в состоянии гипергидратации на момент обследования. Включенные в исследование амбулаторные пациенты находились в стабильном состоянии и получали стандартную терапию по поводу основного и сопутствующих заболеваний.
У всех больных была диагностирована хроническая почечная недостаточность терминальной стадии (ХБП V стадии), причиной которой стали: гипертоническая болезнь (26,8%), тубулоинтерстициальный нефрит (14,6%), сахарный диабет (12,2%), гломерулонефрит (14,6%), поликистоз (12,2%), врожденные аномалии развития (9,8%), подагра (4,9%), амилоидоз (4,9%).
Адекватность дозы диализа рассчитывалась по уравнению кинетики мочевины, предложенному J.Daugirdas [27].
Исследование носило комплексный характер и включало клинический, психометрический методы в сочетании с результатами лабораторной диагностики. Скрининг психических расстройств осуществлялся с помощью Госпитальной шкалы тревоги и депрессии (Hospital Anxiety Depression Scale – HADS). Для оценки выраженности нарушений применялись объективные клинические шкалы депрессии и тревоги Гамильтона (Hamilton Depression Rating Scale – HDRS, Hamilton Anxiety Rating Scale – HARS) [28, 29]. Комплаенс оценивался с помощью опросника отношения к лекарствам Drug Attitude Inventory (DAI-10). Этот опросник оперирует данными самоотчета больных и отражает три фактора: общие установки, субъективное самочувствие и ожидания, осознание заболевания (чем меньше балл, тем ниже степень комплаенса). Объективная (экспертная) оценка комплаенса проводилась на основании оригинальной 5-балльной шкалы, включающей следующие параметры: соблюдение приема препаратов (пропуск приема менее 25% – полная комплаентность; 25–65% – частичная комплаентность; более 65% – нонкомплаентность); регулярность посещения врача; выполнение рекомендаций по диете; соблюдение режима; выполнение рекомендаций по образу жизни и дозированной физической нагрузке. Общая оценка комплаенса по этим показателям составляла: 5 баллов – высокий комплаенс, 3–4 балла – средний; менее 3 баллов – низкий комплаенс. Для оцени КЖ применялась визуальная аналоговая шкала (ВАШ), при использовании которой пациент оценивал свою удовлетворенность жизнью в баллах от 1 до 100 [29]. Для исследования тяжести и выраженности сопутствующей патологии применялся индекс коморбидности M.Charlson, который представляет собой балльную систему оценки возраста и наличия определенных сопутствующих заболеваний. При расчете значения индекса суммировались баллы, соответствующие сопутствующим заболеваниям, а также добавлялся 1 балл на каждую декаду жизни при превышении больным 40-летнего возраста (50 лет – 1 балл; 60 лет – 2 балла и т.д.) [30].
Статистический анализ полученных данных проводился с использованием параметрической и непараметрической статистики. Характеристики выборок были представлены в виде «среднее арифметическое ± стандартное отклонение». Распределение признаков проверялось графически по гистограмме и квантильной диаграмме, а также с помощью описательной статистики и теста Колмогорова–Смирнова. Параметрические методы (критерии Стьюдента) использовали при соблюдении следующих условий их применения (нормальное распределение в каждой из групп, равенство дисперсий, интервальная шкала и независимость наблюдений). Однофакторный дисперсионный анализ для повторных наблюдений применяли для сравнения средних для одной зависимой количественной переменной, измеренной 3 раза при соблюдении условий (нормальное распределение, интервальная шкала, сферичность). Проверка сферичности осуществлялась по критерию Mauchly. При несоблюдении условия сферичности применялась поправка Бонферрони. В случае скошенного распределения данные представлялись с помощью медианы и перцентилей. Качественные данные (дихотомические, номинальные и порядковые) анализировались с помощью критерия c2. Критический уровень значимости принимали равным 0,05. Статистическая обработка выполнялась с применением программы SPSS 10.0.
Результаты и обсуждение

У пациентов, получающих заместительную терапию (гемодиализ), в соответствии с критериями Международной классификации болезней 10-го пересмотра речь идет о следующих психических расстройствах: F41.2 «Смешанное тревожное и депрессивное расстройство» (54,6%); F41.1 «Генерализованное тревожное расстройство» (18,8%); F43.23 «Расстройство адаптации с преобладанием нарушения других эмоций» (11,7%); F45.2 «Ипохондрическое расстройство» (9,4%); F42.2 «Смешанные навязчивые мысли и действия» (5,5%).
В синдромальной оценке наряду с тревожно-депрессивными у 29% пациентов изученной выборки выявлены ипохондрические состояния, а у 18% – астенический синдром. При этом необходимо подчеркнуть, что обнаруженные психические нарушения носят смешанный характер. Этот факт интерпретируется в настоящем исследовании в согласии с представлениями А.Б.Смулевича [31] как результат воздействия тяжелой соматической патологии, представляющей перманентную соматогенную витальную угрозу.
По данным самооценки, клинически очерченная депрессия была выявлена у 24,9% пациентов с ХБП, получающих заместительную терапию методом гемодиализа. Выраженность депрессии составила в среднем 7,4±0,57 балла по HADS, при этом тревога встречалась чаще – в 42,7 % случаев, а ее выраженность была больше по сравнению с депрессией и достигала 8,4±0,59 балла.
Несмотря на то что доминировали жалобы соматического характера, при непосредственном психопатологическом обследовании больные предъявляли также жалобы на внутреннее напряжение, неспособность расслабиться, сниженное настроение, безрадостность, разные нарушения сна, плохой аппетит, утрату интересов, снижение уверенности в себе, повышенную утомляемость, раздражительность.
По данным шкалы Гамильтона, депрессия выраженностью до 14,32±1,01 балла отмечалась у 77 (75,8%) больных. Из них у 59 (58,8%) пациентов наблюдался «малый» депрессивный эпизод, у 19 (18,58%) – «большая» депрессия.
Повышенный уровень тревоги имел место у 52 (52,7%) пациентов (15,48±2,12 балла по шкале тревоги Гамильтона), среди них у 28 (27,4%) пациентов наблюдались отдельные симптомы тревоги, а у 25 (25,3%) – клинически очерченное тревожное состояние с танатофобией.

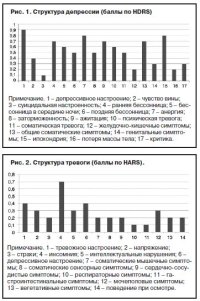
В структуре депрессии преобладали симптомы подавленного настроения, ипохондрия, анергия и общесоматические симптомы (рис. 1).
В структуре тревожных расстройств наибольшей выраженности достигала инсомния и в меньшей степени – тревога и гипотимия (рис. 2).
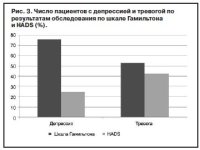
Можно констатировать определенное расхождение объективных и субъективных данных обследования, что обусловлено, по-видимому, субъективной фиксацией на тревожных проявлениях (рис. 3).
Согласно экспертной оценке комплаенса среди диализных пациентов преобладали лица со средним уровнем комплаенса при достаточно высокой частоте нонкомплаентности (табл. 1).
Согласно самооценке больных уровень комплаенса составил 4,93 балла по шкале DAI-10, т.е. в целом по группе был удовлетворительным (по c2-критерию Пирсона средний уровень составил 5 баллов). При депрессивных расстройствах общий уровень комплаенса был ниже, чем в случаях тревожных расстройств или отсутствия психопатологии (4,8±1,9 балла; 5,5±2,1 балла и 6,4±1,1 балла по шкале DAI-10 соответственно); p<0,05.

Результаты самооценки больных соответствуют объективным данным о влиянии характера психических расстройств на приверженность терапии. Несоблюдение водно-солевого режима преобладало у пациентов с депрессией по сравнению с лицами с тревожными расстройствами (28,1 и 18,2% случаев соответственно; r=0,384); р=0,043. Нарушение диетических рекомендаций также чаще встречалось при депрессии, чем при тревожных расстройствах (33,2 и 22,5% соответственно; r=0,149); р=0,021.
Из представленных в табл. 2 данных следует, что больные депрессией не имели установки на длительную поддерживающую терапию. Проблемой для них являлось самочувствие после приема необходимых для коррекции состояния препаратов. Уровень комплаенса диализных пациентов с тревогой по большинству отдельных показателей был близок комплаентности больных без психической патологии, а по некоторым из них (свобода выбора приема препаратов, ощущение непосредственного позитивного эффекта после приема лекарственного средства) даже превысил его.
Психическое состояние пациентов с ХБП, получающих заместительную терапию, отражалось на отдельных компонентах комплаенса (табл. 3).
У пациентов с депрессивными расстройствами обнаружены недостаточное осознание заболевания и отсутствие установки на терапию. Пациенты с тревожными расстройствами также имели низкие параметры осознания заболевания и общих установок, но относительно более высокие, чем у больных с депрессией. Показатели ожидания от терапии и установки на лечение у пациентов с ипохондрическими расстройствами были высокими, что обусловлено их фиксацией на проблеме здоровья. При смешанных тревожных и депрессивных расстройствах показатель осознания заболевания был достаточно высоким, однако другие параметры комплаенса были ниже, чем при других расстройствах, что согласуется с данными литературы о том, что коморбидность тревоги и депрессии снижает уровень комплаенса при соматических заболеваниях [10].

Помимо психического состояния, на показатели комплаенса диализных пациентов существенно влияло наличие сопутствующей соматической патологии. Так, при индексе коморбидности выше 7 показатели комплаенса были существенно ниже (р=0,029). Показано, что у пациентов более старшего возраста комплаентность существенно выше, чем у больных до 50 лет: уровень комплаенса по шкале DAI-10 составил 3,61±0,31 и 3,11±0,28 балла (р=0,013).
Отмечено, что в целом уровень приверженности лечению согласно самооценке пациентов не соответствует результатам экспертной оценки (c2=0,07).
Из данных, представленных в табл. 4, видно, что пациенты как с тревогой (р=0,017), так и депрессией (р=0,044) имели достоверно более низкий уровень КЖ по сравнению с лицами без психических нарушений. Установлена тенденция к более высокому уровню КЖ у лиц с комплаенсом высокой и средней степени (табл. 5).
Выводы

У пациентов, получающих заместительную терапию методом гемодиализа, наблюдается значительная частота коморбидных психических расстройств пограничного уровня, преимущественно тревожного и депрессивного спектра. Наличия и характер психических расстройств достоверно опосредуют уровень комплаенса и КЖ больных. Имеет место расхождение субъективной и объективной оценки психического состояния и комплаенса пациентов хронического гемодиализа.
Сведения об авторах
Петрова Наталия Николаевна – проф., д-р мед. наук, зав. каф. психиатрии и наркологии медицинского фак-та ФГБОУ ВПО СПбГУ. E-mail: petrova_nn@mail.ru
Корсева Екатерина Евгеньевна – аспирантка ФГБОУ ВПО СПбГУ. E-mail: katrin-cors@inbox.ru
Шишкин Александр Николаевич – д-р мед. наук, проф., зав. каф. факультетской терапии медицинского фак-та ФГБОУ ВПО СПбГУ. E-mail: alexshishkin@bk.ru
Список исп. литературыСкрыть список1. Коркина М.В., Лопаткин Н.А., Цивилько М.А. Роль психиатра в работе отделений гемодиализа и пересадки почки. Сб.: Проблемы общей и судебной психиатрии. М., 1981; с. 31–4. / Korkina M.V., Lopatkin N.A., Tsivil'ko M.A. Rol' psikhiatra v rabote otdelenii gemodializa i peresadki pochki. Sb.: Problemy obshchei i sudebnoi psikhiatrii. M., 1981; s. 31–4. [in Russian]
2. Шило В.Ю., Горин А. А., Денисов А.Ю. и др. Проблема неподатливости лечению у пациентов на программном гемодиализе. Нефрология и диализ. 2002; 1: 45–64. / Shilo V.Iu., Gorin A. A., Denisov A.Iu. i dr. Problema nepodatlivosti lecheniiu u patsientov na programmnom gemodialize. Nefrologiia i dializ. 2002; 1: 45–64. [in Russian]
3. Горин A.A., Денисов А.Ю., Шило В.Ю. Комплексный подход к оценке качества жизни больных, находящихся на программном гемодиализе. Нефрология и диализ. 2001; 1–2: 28–31. / Gorin A.A., Denisov A.Iu., Shilo V.Iu. Kompleksnyi podkhod k otsenke kachestva zhizni bol'nykh, nakhodiashchikhsia na programmnom gemodialize. Nefrologiia i dializ. 2001; 1–2: 28–31. [in Russian]
4. Петрова Н.Н Внутренняя картина болезни у больных с хроническими заболеваниями почек на додиализном этапе лечения. Обозрение психиатрии и медицинской психологии им. В.М.Бехтерева. 2000; 1: 80–1. / Petrova N.N Vnutrenniaia kartina bolezni u bol'nykh s khronicheskimi zabolevaniiami pochek na dodializnom etape lecheniia. Obozrenie psikhiatrii i meditsinskoi psikhologii im. V.M.Bekhtereva. 2000; 1: 80–1. [in Russian]
5. Петрова Н.Н., Чухловина М.Л., Чухловин А.А. Аффективные расстройства и качество жизни у больных миастенией. Обозрение психиатрии и медицинской психологии им. В.М.Бехтерева. 2005; 4: 34–8. / Petrova N.N., Chukhlovina M.L., Chukhlovin A.A. Affektivnye rasstroistva i kachestvo zhizni u bol'nykh miasteniei. Obozrenie psikhiatrii i meditsinskoi psikhologii im. V.M.Bekhtereva. 2005; 4: 34–8. [in Russian]
6. Петрова Н.Н., Баранецкая В.Н., Кабаков А.Б. и др. Коморбидность психической и соматической патологии в условиях лечения гемодиализом. Нефрология. 2003; 7 (2–3): 218–27. / Petrova N.N., Baranetskaia V.N., Kabakov A.B. i dr. Komorbidnost' psikhicheskoi i somaticheskoi patologii v usloviiakh lecheniia gemodializom. Nefrologiia. 2003; 7 (2–3): 218–27. [in Russian]
7. Петрова Н.Н., Ванчакова Н.П. К вопросу о возникновении тревожных расстройств у больных в условиях лечения гемодиализом. Обозрение психиатрии и медицинской психологии им. В.М.Бехтерева. 1998; 1: 42–3. / Petrova N.N., Vanchakova N.P. K voprosu o vozniknovenii trevozhnykh rasstroistv u bol'nykh v usloviiakh lecheniia gemodializom. Obozrenie psikhiatrii i meditsinskoi psikhologii im. V.M.Bekhtereva. 1998; 1: 42–3. [in Russian]
8. Петрова Н.Н., Ванчакова Н.П. Личность и витальная угроза. Нефрология. 2003; 7 (1–2): 21–7. / Petrova N.N., Vanchakova N.P. Lichnost' i vital'naia ugroza. Nefrologiia. 2003; 7 (1–2): 21–7. [in Russian]
9. Земскова С.В. Возрастные аспекты сочетания депрессии и тревоги у больных эссенциальной артериальной гипертензией, их влияние на комплайнс к антигипертензивной терапии: диссертация. Н.-Новгород, 2009. / Zemskova S.V. Vozrastnye aspekty sochetaniia depressii i trevogi u bol'nykh essentsial'noi arterial'noi gipertenziei, ikh vliianie na komplains k antigipertenzivnoi terapii: dissertation. N.-Novgorod, 2009. [in Russian]
10. Oyekçin DG, Gülpek D, Sahin EM, Mete L. Depression, anxiety, body image, sexual functioning, and dyadic adjustment associated with dialysis type in chronic renal failure. Int J Psychiatry Med 2012; 43 (3): 227–41.
11. Allen D, Wainwright M, Hutchinson T. 'Non-compliance' as illness management: Hemodialysis patients' descriptions of adversarial patient-clinician interactions. Soc Sci Med 2011; 73 (1): 129–34.
12. Краснов В.Н., Довженко Т.В., Бобров А.Е. Тревожно-депрессивные расстройства у пациентов первичной медицинской сети. Мед. вестн. 2010; 11: 516. / Krasnov V.N., Dovzhenko T.V., Bobrov A.E. Trevozhno-depressivnye rasstroistva u patsientov pervichnoi meditsinskoi seti. Med. vestn. 2010; 11: 516. [in Russian]
13. Jin J, Sklar G, Li SC. Factors affecting therapeutic compliance: a review from the patient’s perspective. Ther Clin Risk Manag 2008; 4: 269–86.
14. Salgado TM, Moles R, Benrimoj SI, Fernandez-Llimos F. Exploring the role of renal pharmacists in outpatient dialysis centers: a qualitative study. Int J Clin Pharm 2012; 34 (4): 569–78.
15. Feroze U, Martin D, Kalantar-Zadeh K et al. Anxiety and depression in maintenance dialysis patients: preliminary data of a cross-sectional study and brief literature review. J Ren Nutr 2012; 22 (1): 207–10.
16. Bautovich A, Katz I, Smith M et al. Depression and chronic kidney disease: A review for clinicians. Aust N Z J Psychiatry 2014; 48 (6): 530–41.
17. García-Llana H, Remor E, Selgas R. Adherence to treatment, emotional state and quality of life in patients with end-stage renal disease undergoing dialysis. Psicothema 2013; 25 (1): 79–86.
18. Пилевина Ю.В., Шишкин А.Н. Психосоматические особенности и комплаентность больных с хронической сердечной недостаточностью. Вестн. СПбГУ. 2010; 3: 68–76. / Pilevina Iu.V. Shishkin A.N. Psikhosomaticheskie osobennosti i komplaentnost' bol'nykh s khronicheskoi serdechnoi nedostatochnost'iu. Vestn. SPbGU. 2010; 3: 68–76. [in Russian]
19. Бородин В.И. Факторы, обусловливающие отказы от психофармакотерапии больных с депрессивными расстройствами. Психиатрия и психофармакотерапия. 2004; 5 (5). / Borodin V.I. Faktory, obuslovlivaiushchie otkazy ot psikhofarmakoterapii bol'nykh s depressivnymi rasstroistvami. Psychiatry and psychopharmacotherapy. 2004; 5 (5). [in Russian]
20. Бородин В.И. Типология и распространенность отказов от психофармакотерапии у больных с депрессивными расстройствами. Рос. психиатр. журн. 2005; 5: 45–9. / Borodin V.I. Tipologiia i rasprostranennost' otkazov ot psikhofarmakoterapii u bol'nykh s depressivnymi rasstroistvami. Ros. psikhiatr. zhurn. 2005; 5: 45–9. [in Russian]
21. Бородин В.И. Отказы от психофармакотерапии у больных с депрессивными расстройствами. Рос. психиатр. журн. 2005; 6: 44–9. / Borodin V.I. Otkazy ot psikhofarmakoterapii u bol'nykh s depressivnymi rasstroistvami. Ros. psikhiatr. zhurn. 2005; 6: 44–9. [in Russian]
22. Кучер Е.О. Комплаенс больных с депрессивными расстройствами. Обозрение психиатрии и медицинской психологии им. В.М.Бехтерева. 2009; 4: 21–5. / Kucher E.O. Komplaens bol'nykh s depressivnymi rasstroistvami. Obozrenie psikhiatrii i meditsinskoi psikhologii im. V.M.Bekhtereva. 2009; 4: 21–5. [in Russian]
23. Iborra-Moltó C, López-Roig S, Pastor-Mira Mde L. Prevalence of adherence to fluid restriction in kidney patients in haemodialysis: objective indicator and perceived compliance. Int Urol Nephrol. Nefrologia 2012; 32 (4): 477–85.
24. Mawar S, Gupta S, Mahajan S. Non-compliance to the continuous ambulatory peritoneal dialysis procedure increases the risk of peritonitis. Int Urol Nephrol 2012; 44 (4): 1243–9.
25. Anderson K, Devitt J, Cunningham J et al. If you can't comply with dialysis, how do you expect me to trust you with transplantation? Australian nephrologists' views on indigenous Australians' 'non-compliance' and their suitability for kidney transplantation. Int J Equity Health 2012; 11: 21.
26. Петрова Н.Н., Васильева И.А. Современные подходы к психологической реабилитации больных с хронической почечной недостаточностью. СПб: Изд-во СПбГМУ им. акад. И.П.Павлова, 2003. / Petrova N.N., Vasil'eva I.A. Sovremennye podkhody k psikhologicheskoi reabilitatsii bol'nykh s khronicheskoi pochechnoi nedostatochnost'iu. SPb: Izd-vo SPbGMU im. akad. I.P.Pavlova, 2003. [in Russian]
27. Daugirdas JT, Blake PG, Ing TS. Handbook of Dialysis ). Philadelphia: Lippincott Williams & Wilkins, 2003; p. 459–65.
28. Guerra-Guerrerro V, Plazas Mdel P et al. Understanding the life experience of people on hemodialysis: adherence to treatment and quality of life. Nephrol Nurs J 2014; 41 (3): 289–97, 316; quiz 298.
29. Васильева И.А., Петрова Н.Н., Тимоховская Г.Ю. Качество жизни в оценке эффективности лечения гемодиализом. Нефрология. 2001; 3: 42–5. / Vasil'eva I.A., Petrova N.N., Timokhovskaia G.Iu. Kachestvo zhizni v otsenke effektivnosti lecheniia gemodializom. Nefrologiia. 2001; 3: 42–5. [in Russian]
30. Charlson ME, Pompei P, Ales KL et al. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chron Dis 1987; 40: 373–83.
31. Смулевич А.Б. Психические расстройства в клинической практике. М.: Медпресс, 2011. / Smulevich A.B. Psikhicheskie rasstroistva v klinicheskoi praktike. M.: Medpress, 2011. [in Russian]
