Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№01-02 2016
Патогенез психосоматических расстройств у пациентов с постинсультными двигательными нарушениями №01-02 2016
Номера страниц в выпуске:15-21
При обследовании 191 пациента (123 мужчины, 68 женщин, средний возраст – 55 лет), перенесшего инсульт, установлено преимущественное формирование на раннем резидуальном этапе астено-депрессивной и психопатоподобной симптоматики, которые в свою очередь ассоциируются с дезадаптивными типами внутренней картины болезни (ВКБ). С точки зрения современной парадигмы психиатрической патологии – биопсихосоциальной – четко определяется роль биологического (тяжелое сосудистое заболевание), психологического (диссоциация личностных черт в результате психосоматического патологического развития на почве органического поражения и сформированные в большинстве случаев дезадаптивные ВКБ с выраженным психогенным потенциалом), социального (нарастающая фрустрация в силу значительного ограничения социального функционирования из-за двигательных расстройств) компонентов.
При обследовании 191 пациента (123 мужчины, 68 женщин, средний возраст – 55 лет), перенесшего инсульт, установлено преимущественное формирование на раннем резидуальном этапе астено-депрессивной и психопатоподобной симптоматики, которые в свою очередь ассоциируются с дезадаптивными типами внутренней картины болезни (ВКБ). С точки зрения современной парадигмы психиатрической патологии – биопсихосоциальной – четко определяется роль биологического (тяжелое сосудистое заболевание), психологического (диссоциация личностных черт в результате психосоматического патологического развития на почве органического поражения и сформированные в большинстве случаев дезадаптивные ВКБ с выраженным психогенным потенциалом), социального (нарастающая фрустрация в силу значительного ограничения социального функционирования из-за двигательных расстройств) компонентов.
Ключевые слова: психосоматические расстройства, постинсультный период, внутренняя картина болезни.
budda_@orgma.ru
Для цитирования: Будза В.Г., Чалая Е.Б., Антохин Е.Ю. Патогенез психосоматических расстройств у пациентов с постинсультными двигательными нарушениями. Психические расстройства в общей медицине. 2016; 1: 15–21.
До настоящего времени нет определенного взгляда на механизмы возникновения пограничных расстройств при сосудистом поражении головного мозга. Большинство авторов указывают на развитие «неврозоподобных расстройств», в частности, «цереброгенной астении» [1] с малым звучанием (или отсутствием такового) психогенных механизмов. Рассматривается вариант соотнесенности расстройства когнитивных функций (при органических процессах, в том числе и сосудистого – замечание авторов) и некогнитивных психических расстройств – возникновение аффективных некогнитивных нервно-психических расстройств как психологическая реакция на когнитивное снижение и/или другой неврологический дефект [2]. По мнению же Е.С.Авербуха и соавт. [3], неврозоподобные и четко выраженные невротические реакции на соматическую неполноценность при сосудистом заболевании тесно переплетаются между собой.
Эти данные послужили целью для настоящего исследования, посвященного изучению динамики и взаимозависимости внутренней картины болезни (ВКБ) у постинсультных пациентов с двигательными нарушениями.
Пациенты и методы обследования
Обследован 191 больной (123 мужчины, 68 женщин, средний возраст – 55 лет) в позднем восстановительном периоде инсульта (от 2–3 мес до 1 года). Основная группа включала 148 пациентов с постинсультными двигательными нарушениями; 45 больных, перенесших инсульт, не имели двигательных нарушений и составили контрольную группу. Всем пациентам была проведена рентгеновская компьютерная или магнитно-резонансная томография головного мозга для подтверждения диагноза инсульта и исключения других заболеваний. Диагноз ишемического инсульта основывался на клинических данных (быстрое развитие нейроваскулярного синдрома, наличие факторов риска инсульта). Всем пациентам проводили комплексное клинико-инструментальное обследование, включавшее изучение анамнеза и жалоб, мониторинг соматического состояния. Оценка неврологического статуса проводилась по шкале тяжести инсульта Национального института здоровья США (National Institutes of Health Stroke Scale), функционального состояния и восстановления – по шкалам Рэнкина и индексу Бартел.
Все больные были консультированы психиатром, диагноз психического расстройства устанавливался на основе клинического обследования.
Статистическую обработку данных проводили с помощью метода парного сравнения групп пациентов. При нормальном распределении для сравнительного анализа между группами использовали критерии Стьюдента. Различия считали достоверными при p<0,05. Рассчитывали среднее значение и стандартное отклонение, а также ошибку средних величин.
Результаты и их обсуждение
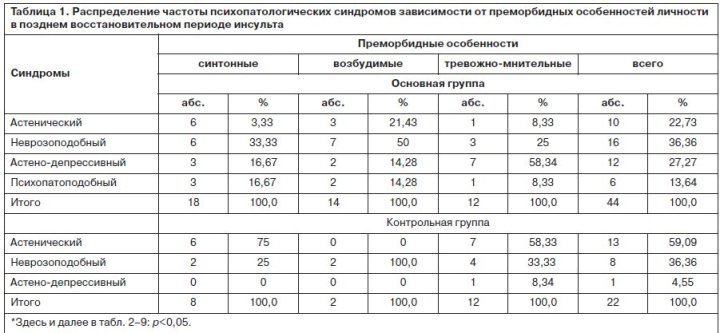
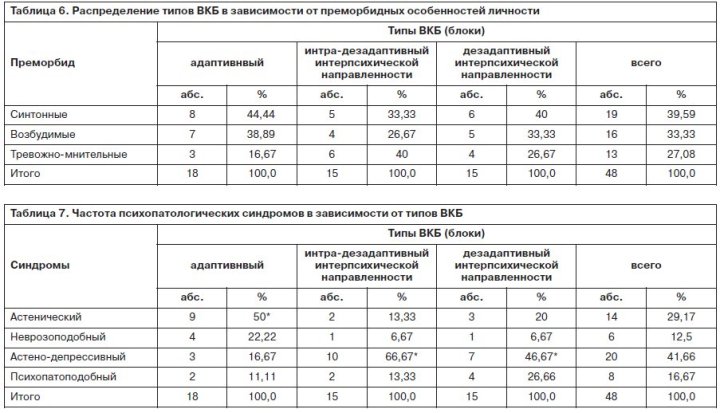
У больных обнаружены неврозоподобные расстройства (34,4%) с комбинацией церебрастенических (органических) симптомов и «функциональных» невротических с раздражительностью, тревожностью, возбудимостью, гипотимией, колеблющихся в своей интенсивности под влиянием соматического состояния и психогении, обусловленной двигательной депривацией. Неврозоподобные синдромы были ассоциированы преимущественно с возбудимым преморбидом. Второе по частоте место у данных пациентов занимал астено-депрессивный синдром (27,3%), ассоциированный с тревожно-мнительным преморбидом (58,3%; р<0,005) и обусловленный психотравмирующим воздействием двигательного дефицита. Органический симптомокомплекс без выраженных психогенных («функциональных») составляющих диагностирован значительно реже неврозоподобного синдрома, соответствовал преимущественно органической патологии левополушарного поражения (60,9%, р<0,05) с выраженным стремлением к компенсации. Он выявлялся у менее 1/4 больных с преобладанием синтонного преморбида (60,0%, р<0,05). У 13,6% наблюдалось заострение преморбидных черт личности, обусловленных преимущественно прогрессирующим сосудистым процессом на этом этапе (психопатоподобный синдром), однако здесь не исключалась и психогенная причина психопатизации, связанная с более тяжелым поражением двигательной сферы (гемипарез, гемиплегия); табл. 1.
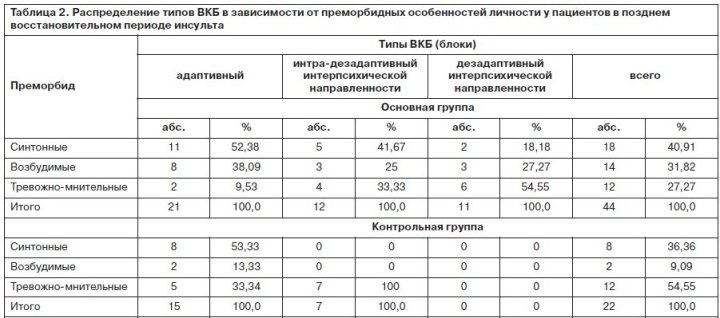
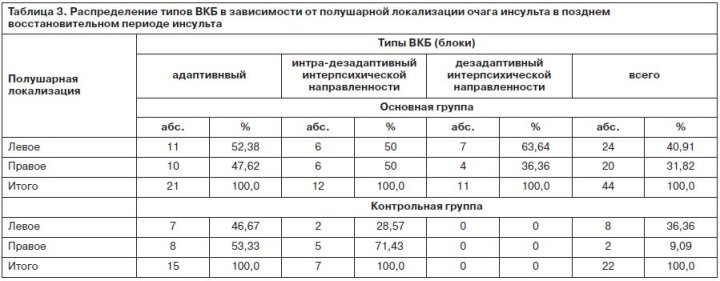
ВКБ на данном этапе отличалась преимущественным формированием адаптивных (хотя и недостоверным) типов реагирования на заболевание (54,5% адаптивных против 45,5% дезадаптивных), кроме того превалировали «чистые» типы ВКБ, что в совокупности с адаптивным реагированием свидетельствовало о сохранности критической оценки больными своих переживаний. Тем не менее значимость психотравмирующего компонента в формировании ВКБ у пациентов с нарушениями двигательных функций была очевидной, поскольку в контрольной группе адаптивные формы реагирования в 2,5 раза преобладали над дезадаптивными. Влияние психогении сказывалось и в том, что в основной группе у большинства больных с дезадаптивными типами ВКБ личностный преморбид не соответствовал им: типы ВКБ с выраженным аффективным напряжением ассоциировались с синтонным преморбидом (41,7%), а предрасполагающий к такой ВКБ тревожно-мнительный – наблюдался только у 1/3 пациентов. Степень же влияния локализации органического поражения в противоположность психотравмирующему фактору сказывалась в меньшей степени, так как при дезадаптивных типах ВКБ с интрапсихической направленностью не выявлено очевидных закономерностей очаговой полушарной психопатологии (в равных соотношениях поражение локализовалось в правом и левом полушариях). В контрольной группе больных найдена адекватность типов ВКБ эмоциональным проявлениям, свойственным соответствующим сторонам поражения: левосторонней гемисферы – тревожным; правосторонней – апатическим. Выраженность психогенного воздействия двигательного дефекта (основная группа пациентов) довольно определенно соответствовала его тяжести – у больных с тяжелым дефектом (гемипарез, гемиплегия) формировались только дезадаптивные типы ВКБ.
На данном этапе психосоматическая патология не представлена еще в виде системного явления – психосоматического развития личности. Можно констатировать лишь предвестники такого развития в виде психогенной депрессии и отдельных случаев психопатизации в основной группе больных (табл. 2–4).


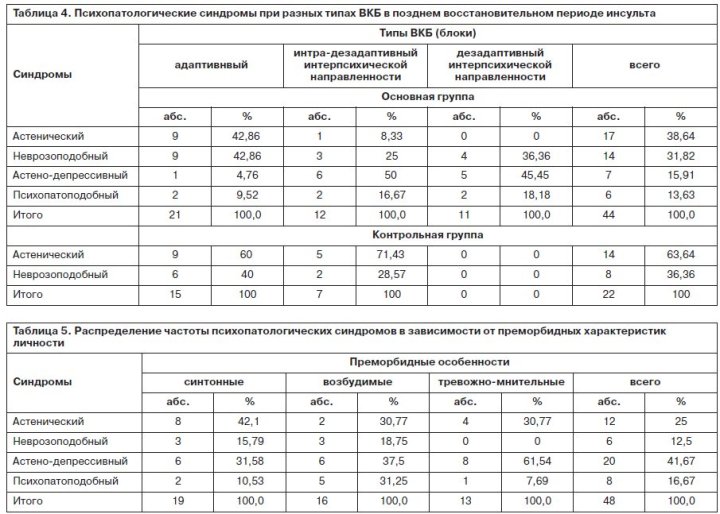
Психопатологические проявления раннего резидуального этапа хронической фазы инсульта в выраженной степени (в значительно большей, чем в предыдущем) обусловлены психотравмирующей ролью двигательной депривации. На данном этапе преобладали психогенные аффективные расстройства с большим удельным весом развития синдрома тоскливой депрессии, более характерного именно для психогенного реагирования личности, чем проявления органической патологии. Астенический и неврозоподобный синдромы (29,2 и 12,5% больных соответственно) были в немалой степени обусловлены органическим поражением мозга – диагностировались выраженные церебрастенические симптомы со слабодушием, гипомнезией, расстройством активного внимания; им соответствовал в большинстве случаев синтонный преморбид личности (66,7%); р<0,05. Невротического уровня симптоматика выражалась раздражительной слабостью, повышенной тревожностью с переживанием собственной неполноценности и выявлялась только у пациентов основной группы, что свидетельствовало о ведущей роли в этом синдромообразовании психотравмирующего влияния двигательной несостоятельности. Неврозоподобные расстройства гиперстенического типа соответствовали левополушарной локализации инсульта, гипостенического типа – правополушарной.
Психопатоподобный синдром (16,7%) диагностировался у пациентов с возбудимым личностным преморбидом и левополушарным очагом инсульта (р<0,05), при котором, согласно работам Е.Д.Хомской [4] и М.Шуаре [5], нарушается произвольная регуляция эмоций. Однако в силу констатации этого синдрома только у основного контингента больных (при наличии длительно существующей психотравмирующей ситуации – двигательной депривации) в его структуре обнаруживались признаки патохарактерологического/психосоматического развития. Динамика выделенных нами 4 синдромов (табл. 5) отличалась только при паретических двигательных расстройствах; в случаях с более грубым дефицитом моторики (гемиплегиях) психопатологические расстройства ограничивались в полной мере астено-депрессивным синдромом.

Данное обстоятельство свидетельствовало о более выраженной психогении при тяжелом нарушении двигательной функции, немаловажной на раннем резидуальном этапе психотравмирующим фактором являлась и фрустрация в отношении более полного восстановления движений в конечностях, особенно в случаях с гемиплегией. Уже на данном этапе указанные психогении тесно переплетаются с соматогенией (констатировалось усиление депрессивных переживаний, раздражительной слабости и психопатизации при ухудшении соматического состояния), выступая то в форме причины, то следствия, что соответствует имеющимся представлениям о развитии психосоматозов (этап психосоматических циклов).
ВКБ у постинсультных больных отражала возникшие психосоматические отношения, превалирование смешанных, диффузных и дезадаптивных над адаптивными (60,7% против 39,3%) типов. Отсутствие «чистых» типов ВКБ в определенной мере обусловливалось прогрессированием сосудистого процесса с более диффузным поражением структур головного мозга и снижением критической самооценки, а кроме того, у пациентов основной группы дезадаптивные ВКБ являлись следствием психотравмирующих факторов – двигательной депривации и утраты надежды на восстановление моторики. На этом этапе адаптивным типам ВКБ (гармоничному, эргопатическому, анозогнозическому) соответствовал предрасполагающий к адекватной реакции на заболевание синтонный (44,4% пациентов) и выраженности волевых побуждений – возбудимый (38,9%) преморбиды. Дезадаптивные блоки демонстрировали тенденцию к «нивелированию» специфического влияния преморбидных черт (примерно у 1/3 больных основного контингента – синтонный преморбид). Это подчеркивало обусловленность становления типов реагирования на заболевание не столько особенностями инсульта, сколько эмоционально-стрессовым воздействием двигательного дефекта, так как у контрольного контингента выявлялось соответствие предрасполагающего к дезадаптивным картинам заболевания – тревожно-мнительного преморбида. Отчетливая тенденция к возрастанию частоты неврастенического и сенситивного типов реагирования на заболевание свидетельствовала о большей эмоциональной лабильности, эмоциональном дискомфорте как результате субъективного восприятия и понимания пациентами ситуации заболевания, необратимости утраченной двигательной функции.
Отсутствие предпочтительной полушарной локализации у пациентов с дезадаптивными с интрапсихической (субъективной) направленностью типами ВКБ подтверждает утрату ведущей роли сосудистого процесса в их становлении. Данное обстоятельство подтверждается и тем, что у 1/2 больных с дезадаптивными картинами заболевания преобладали в преморбиде синтонные черты личности. Следовательно, решающую роль в формировании типов ВКБ играли аффективные расстройства и личностные патологические изменения, формирующиеся по психосоматическим механизмам. Наши наблюдения свидетельствуют о преимущественном формировании на раннем резидуальном этапе у постинсультных больных астено-депрессивной и психопатоподобной симптоматики, которые в свою очередь ассоциируются с дезадаптивными типами ВКБ. Рассматривая этиопатогенез психопатологических/ психосоматических синдромов с точки зрения современной парадигмы психиатрической патологии – биопсихосоциальной, – четко определяется роль биологического (тяжелое сосудистое заболевание), психологического (диссоциация личностных черт в результате психосоматического патологического развития на почве органического поражения и сформированные в большинстве случаев дезадаптивные ВКБ с выраженным психогенным потенциалом), социального (нарастающая фрустрация в силу значительного ограничения социального функционирования из-за двигательных расстройств) компонентов. К психологическому фактору патогенеза можно отнести и пресенильный возраст большинства пациентов, у которых формировались как адаптивные, так и интра/интерпсихической (внешние отношения/поведение) направленности (53,3 и 66,7% соответственно) дезадаптивные типы ВКБ. Это обстоятельство обусловлено двоякообразным влиянием возрастного фактора: с одной стороны, обладая определенной тренинговой толерантностью к «недугам» (привыкание к функциональной недостаточности/нестабильности органов и систем), больные пресенильного возраста более гармонично относились к сложившейся ситуации с формированием адаптивной ВКБ; с другой – заострение присущих этому возрасту психологических черт (тревожности, ипохондричности, сенситивности) потенцировало формирование дезадаптивных, с выраженным эмоциональным напряжением ВКБ и их участием в становлении психосоматических циклов (табл. 6, 7).

Таким образом, полученные данные о нарастании на раннем резидуальном этапе депрессивных расстройств, психопатизации (по алгоритму психосоматического развития), приближение по симптоматике неврозоподобного синдрома к невротическому свидетельствуют о значительном и, вероятно, ведущем (по сравнению с органическим процессом) участии психогении, обусловленной осознанием необратимости (или малой обратимости) двигательного дефекта с выраженной социальной дезадаптацией в становлении и развитии пограничных психопатологических синдромов.
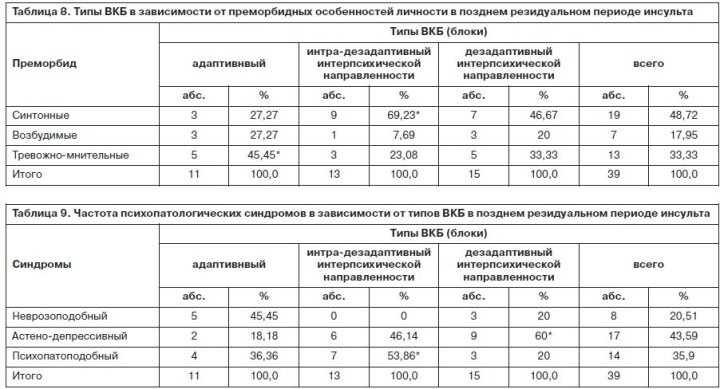
В позднем резидуальном периоде частота астено-депрессивного синдрома с превалированием депрессивной симптоматики над астенической возрастает до 43,6% у основной группы больных (астенический синдром на этом этапе не диагностирован ни у одного пациента). Обращает на себя внимание факт развития депрессивных переживаний (хотя и невротического уровня) у пациентов основной группы более чем в 1/2 случаев с синтонным преморбидом (52,9%). Данное обстоятельство предполагает большой удельный вес психогенного влияния, отражающего «утрату надежд» при стабилизации двигательной дисфункции. Кроме того, умножение частоты формирования психопатоподобного расстройства личности (эксплозивность, гневливость, конфликтность с агрессией) в 2 раза по сравнению с ранним резидуальным этапом постинсультного состояния нельзя отнести за счет значительного нарастания органического поражения мозга, поскольку клинически диагностировалась относительная стабилизация органического процесса на данном этапе. Указанный рост изменений личности у основной группы больных объясняется патохарактерологическим/психосоматическим развитием. У пациентов контрольной выборки на данном этапе формировались менее тяжелые (в ряду пограничных расстройств) психопатологические синдромы – астенический и неврозоподобный. Ни в одном случае не диагностированы психопатоподобные изменения личности; астено-депрессивная симптоматика проявлялась лишь у 3 больных контрольной группы из 45, что подчеркивает психотравмирующее влияние двигательного дефицита с утратой основных социальных функций, в частности, трудоспособности, особенно вне пенсионного возраста в результате тяжелого расстройства движений (в 90% случаев диагностировался гемипарез).
В позднем резидуальном этапе последствия инсульта, несмотря на относительную стабилизацию сосудистого процесса, органическая симптоматика, особенно снижение критического отношения к заболеванию, нарастала скорее всего в результате истощения резервных способностей поврежденного мозга. Это отражалось и в формировании только диффузных типов ВКБ. Постоянная (пролонгированная) фрустрация по поводу попыток значимого снижения дефицита двигательной функции в результате лечебных мероприятий с развитием главным образом дезадаптивных форм ВКБ (71,8%), углубляющих психотравмирующую ситуацию, значительно затрудняла реабилитационные мероприятия, что в свою очередь усиливало фрустрацию. Приоритетное (по отношению к органическому процессу) значение психогении проявляется нивелировкой преморбидных черт и инверсией реагирования: немногочисленные адаптивные типы ВКБ формировались у тревожно-мнительных (45,5%) и возбудимых (27,3%) личностей, а дезадаптивные с интра/интерпсихической направленностью – у синтонных (69,2 и 54,6% соответственно); кроме того, пациенты с синтонным преморбидом реагирования на заболевание тревожным, неврастеническим, меланхолическим типами ВКБ, а у лиц с тревожно-мнительным – такие разновидности ВКБ формировались в 2 раза реже. Примечательно, что благоприятное влияние адаптивных типов ВКБ в позднем резидуальном периоде на реабилитационный процесс было довольно относительное, поскольку в поведении больных и отношении их к окружающим в большей мере проявлялись обусловленные патохарактерологическим/психосоматическим развитием психопатоподобные черты личности. На этом этапе преобладали в основной группе пациенты с ВКБ интерпсихической направленности, относящиеся к дезадаптивному блоку (сензитивный, эгоцентрический, паранойяльный, дисфорический), которые, как уже отмечалось, в малой степени или вовсе не ассоциировались с преморбидной личностью, а были обусловлены патологическим/психосоматическим развитием личности.
Влияние психотравмирующего фактора на этапе поздних резидуальных изменений у постинсультных пациентов приобретает более интенсивный характер, чем на предшествующих двух (поздний восстановительный и ранний резидуальный). Это обстоятельство подтверждается неконгруэнтностью эмоционально-личностных изменений, отражающихся в разновидностях формирующихся ВКБ у больных этого периода поражениях структур мозга: при правополушарной локализации инсульта – возникают тревожный и неврастенический типы (дезадаптивные) ВКБ, свойственные личностно-эмоциональным характеристикам при левополушарном поражении мозга, что указывает на дезинтеграцию межполушарной асимметрии в результате интенсивного стресс-фактора (табл. 8, 9).

Следовательно, у больных с постинсультными двигательными нарушениями психические расстройства пограничного уровня обусловливаются не только и скорее всего не столько органическими (сосудистым процессом), сколько психосоматическими расстройствами с нарастанием их интенсивности по мере углубления двигательного дефекта и длительности его стрессорного воздействия. Психосоматические расстройства представлены характерными этапами развития – психогенная депрессия, психосоматические циклы (когда психогенное и соматогенное выступают то в форме причины, то следствия) и патохарактерологическое/психосоматическое развитие. Психогенные депрессивные расстройства невротического уровня занимают все больший удельный вес в симптоматике пограничных постинсультных нарушений в зависимости от степени расстройства двигательной функции и по мере нарастания фрустрации в силу длительного, с малоуспешным регрессом, двигательного дефицита.
Психосоматические циклы представлены в большинстве своем в раннем резидуальном периоде постинсультного состояния. Патохарактерологическое/психосоматическое развитие личности у исследуемых пациентов обусловлено психотравмирующим воздействием двигательного дефекта, особенно тяжелой степени (гемипарезы, гемиплегии).
Психосоматические расстройства через формирование дезадаптивных типов ВКБ с нарастающим их числом по мере длительности заболевания в значительной степени должны ухудшать качество жизни больных. Лучшую адаптацию к изменившимся условиям существования пациентов и качество жизни более высокого уровня должен обеспечивать преградный смысл заболевания с уходом в ту или иную продуктивную деятельность и низким уровнем тревоги. Позитивный смысл заболевания определяет более удобную для пациента среду существования с возложением значительной части бремени болезни на окружающих. Конфликтный смысл, особенно у больных с более тяжелыми двигательными расстройствами, наиболее тягостный для ближайшего окружения пациентов, поскольку последние во всех своих проблемах, трудностях, связанных с заболеванием и не только с нею, обвиняют близких, предъявляют иногда невыполнимые или трудновыполнимые требования, возможно, даже с агрессией или аутоагрессией.
Указанные обстоятельства обусловливают особенности терапевтического подхода, а именно, кроме лечения основного заболевания (сосудистого процесса) необходима медикаментозная и психотерапевтическая коррекция психосоматических расстройств у больных с двигательными нарушениями в постинсультном периоде сосудистого заболевания.
Исследование не имело спонсорской поддержки. Авторы несут полную ответственность за предоставление окончательной версии рукописи в печать. Все авторы принимали участие в разработке концепции статьи и написании рукописи. Окончательная версия рукописи была одобрена всеми авторами.
Список исп. литературыСкрыть список1. Ласков Б.И., Лобзин В.С., Липгарт Н.К., Солодовников Н.Д. Физиогенные и психогенные астении. Курск, 1981. / Laskov B.I., Lobzin V.S., Lipgart N.K., Solodovnikov N.D. Fiziogennye i psikhogennye astenii. Kursk, 1981. [in Russian]
2. Мягер В.К. Диэнцефальные нарушения в клинике неврозов и пограничных состояний. Автореф. дис. … д-ра мед. наук. Л., 1971. / Miager V.K. Dientsefal'nye narusheniia v klinike nevrozov i pogranichnykh sostoianii. Avtoref. dis. … d-ra med. nauk. L., 1971. [in Russian]
3. Авербух Е.С., Телешевская М.Э. Неврозы и неврозоподобные состояния в позднем возрасте. М.: Медицина, 1976. / Averbukh E.S., Teleshevskaia M.E. Nevrozy i nevrozopodobnye sostoianiia v pozdnem vozraste. M.: Meditsina, 1976. [in Russian]
4. Хомская Е.Д. Нейропсихология. М.: Изд-во МГУ, 1987. / Khomskaia E.D. Neiropsikhologiia. M.: Izd-vo MGU, 1987. [in Russian]
5. Шуаре М. Исследование наглядно-пространственного мышления в норме и у больных с локальными поражениями мозга. Функции лобных долей мозга. М., 1982. / Shuare M. Issledovanie nagliadno-prostranstvennogo myshleniia v norme i u bol'nykh s lokal'nymi porazheniiami mozga. Funktsii lobnykh dolei mozga. M., 1982. [in Russian]
6. Ковров Г.В., Палатов С.Ю., Лебедев М.А. Депрессия в общей практике. Рус. мед. журн. 2010; 8 (18): 504–8. / Kovrov G.V., Palatov S.Iu., Lebedev M.A. Depressiia v obshchei praktike. Rus. med. zhurn. 2010; 8 (18): 504–8. [in Russian]
7. Медведев В.Э., Копылов Ф.Ю., Троснова А.П. и др. Психосоматические соотношения при кризовом течении гипертонической болезни. Психические расстройства в общей медицине. 2007; 1: 10–3. / Medvedev V.E., Kopylov F.Iu., Trosnova A.P. i dr. Psikhosomaticheskie sootnosheniia pri krizovom techenii gipertonicheskoi bolezni. Mental Disorders in General Medicine. 2007; 1: 10–3. [in Russian]
8. Атаманов А.А. Тревожный синдром при психосоматических заболеваниях. В сборнике «Приоритетные направления в психиатрии на современном этапе развития медицины». Материалы Уральской окружной научно-практической конференции наркологов и психиатров. Июнь 2003 г. Под ред. В.В.Горбача, В.А.Буйкова. Челябинск, 2003; с. 5–10. / Atamanov A.A. Trevozhnyi sindrom pri psikhosomaticheskikh zabolevaniiakh. V sbornike «Prioritetnye napravleniia v psikhiatrii na sovremennom etape razvitiia meditsiny». Materialy Ural'skoi okruzhnoi nauchno-prakticheskoi konferentsii narkologov i psikhiatrov. Iiun' 2003 g. Pod red. V.V.Gorbacha, V.A.Buikova. Cheliabinsk, 2003; s. 5–10. [in Russian]
9. Краснов В.Н., Палеев Н.Р., Мартынова Н.В. и др. Расстройства аффективного спектра при бронхиальной астме и некоторые подходы к их терапевтической коррекции. Доктор.Ру. 2010; 55 (4): 34–8. / Krasnov V.N., Paleev N.R., Martynova N.V. i dr. Rasstroistva affektivnogo spektra pri bronkhial'noi astme i nekotorye podkhody k ikh terapevticheskoi korrektsii. Doktor.Ru. 2010; 55 (4): 34–8. [in Russian]
10. Коркина М.В., Марилов В.В. Роль психосоматических циклов в генезе психосоматических заболеваний. Журн. неврологии и психиатрии им. С.С.Корсакова. 1998; 98 (11): 30–2. / Korkina M.V., Marilov V.V. Rol' psikhosomaticheskikh tsiklov v geneze psikhosomaticheskikh zabolevanii. Zhurn. nevrologii i psikhiatrii im. S.S.Korsakova. 1998;
98 (11): 30–2. [in Russian]
11. Потапов О.В., Ульянов И.Г. Эпидемиология нарушений и искажения внутренней картины болезни у пациентов с расстройствами адаптации макросоциального генеза. Неврология, нейропсихиатрия, психосоматика. 2013; 3: 24–7. / Potapov O.V., Ul'ianov I.G. Epidemiologiia narushenii i iskazheniia vnutrennei kartiny bolezni u patsientov s rasstroistvami adaptatsii makrosotsial'nogo geneza. Nevrologiia, neiropsikhiatriia, psikhosomatika. 2013; 3: 24–7. [in Russian]
12. Карвасарский Б.Д. Невротические и неврозоподобные расстройства: опыт мультидисциплинарного исследования в клинических и терапевтических целях. Неврозы в современном мире. Новые концепции и подходы к терапии. Под ред. Н.Г.Незнанова, Б.Д.Карвасарского. СПб.: НИПНИ им. В.М.Бехтерева, 2011; с. 6–9. / Karvasarskii B.D. Nevroticheskie i nevrozopodobnye rasstroistva: opyt mul'tidistsiplinarnogo issledovaniia v klinicheskikh i terapevticheskikh tseliakh. Nevrozy v sovremennom mire. Novye kontseptsii i podkhody k terapii. Pod red. N.G.Neznanova, B.D.Karvasarskogo. SPb.: NIPNI im. V.M.Bekhtereva, 2011; s. 6–9. [in Russian]
13. Коркина М.В., Марилов В.В. Варианты психосоматического развития личности при заболеваниях желудочно-кишечного тракта. Журн. невропатологии и психиатрии им. С.С.Корсакова. 1995; 6: 43–7. / Korkina M.V., Marilov V.V. Varianty psikhosomaticheskogo razvitiia lichnosti pri zabolevaniiakh zheludochno-kishechnogo trakta. Zhurn. nevropatologii i psikhiatrii im. S.S.Korsakova. 1995; 6: 43–7. [in Russian]
14. Будза В.Г., Чалая Е.Б. Особенности пограничных нервно-психических расстройств, возникающих в хронической фазе инсульта при нарушениях двигательной функции. Соц. и клин. психиатрия. 1997; 7 (3): 31–7. / Budza V.G., Chalaia E.B. Osobennosti pogranichnykh nervno-psikhicheskikh rasstroistv, voznikaiushchikh v khronicheskoi faze insul'ta pri narusheniiakh dvigatel'noi funktsii. Sots. i klin. psikhiatriia. 1997; 7 (3): 31–7. [in Russian]
15. Кадыков А.С. Восстановление нарушенных функций и социальная реадаптация больных, перенесших инсульт (основные факторы реабилитации). Автореф. дис. … д-ра мед. наук. М., 1991. / Kadykov A.S. Vosstanovlenie narushennykh funktsii i sotsial'naia readaptatsiia bol'nykh, perenesshikh insul't (osnovnye faktory reabilitatsii). Avtoref. dis. … d-ra med. nauk. M., 1991. [in Russian]
16. Парфенов В.А. Постинсультная депрессия: распространенность, патогенез, диагностика и лечение. Неврология, нейропсихиатрия, психосоматика. 2012; 4 (4): 84–8. Doi: http:// dx.doi.org/10.14412/2074-2711-2012-428. / Parfenov V.A. Postinsul'tnaia depressiia: rasprostranennost', patogenez, diagnostika i lechenie. Nevrologiia, neiropsikhiatriia, psikhosomatika. 2012; 4 (4): 84–8. Doi: http://dx.doi.org/10.14412/2074-2711-2012-428. [in Russian]
17. Вознесенская Т.Г. Депрессия при цереброваскулярных заболеваниях. Неврология, нейропсихиатрия и психосоматика. 2009;
1 (2): 9–12. Doi: http://dx.doi.org/10.14412/2074-2711-2009-31. / Voznesenskaia T.G. Depressiia pri tserebrovaskuliarnykh zabolevaniiakh. Nevrologiia, neiropsikhiatriia i psikhosomatika. 2009; 1 (2): 9–12. Doi: http://dx.doi.org/10.14412/2074-2711-2009-31. [in Russian]
18. Старчина Ю.А. Постинсультная депрессия: научно обоснованные подходы к выбору терапии. Неврология, нейропсихиатрия, психосоматика. 2012; 4 (1): 116–20. Doi: http://dx.doi.org/ 10.14412/2074-2711-2012-374. / Starchina Iu.A. Postinsul'tnaia depressiia: nauchno obosnovannye podkhody k vyboru terapii. Nevrologiia, neiropsikhiatriia, psikhosomatika. 2012; 4 (1): 116–20. Doi: http://dx.doi.org/10.14412/2074-2711-2012-374. [in Russian]
19. Кутлубаев М.А., Ахмадеева Л.Р. Симптомы патологической усталости, апатии и депрессии у пациентов после церебрального инсульта. Неврология, нейропсихиатрия, психосоматика. 2015;
7 (2): 16–21. / Kutlubaev M.A., Akhmadeeva L.R. Simptomy patologicheskoi ustalosti, apatii i depressii u patsientov posle tserebral'nogo insul'ta. Nevrologiia, neiropsikhiatriia, psikhosomatika. 2015; 7 (2): 16–21. [in Russian]
20. Тхостов А.Ш. Психология телесности. М.: Смысл, 2002. / Tkhostov A.Sh. Psikhologiia telesnosti. M.: Smysl, 2002. [in Russian]
21. Антохин Е.Ю., Будза В.Г., Друзь В.Ф., Чалая Е.Б. Неврозы и неврозоподобные состояния в позднем возрасте. Интеграция медицины и психологии в XXI веке. Под ред. С.И.Блохиной, Е.Т.Соколовой, Л.Т.Баранской. Екатеринбург: СВ-96, 2007; с. 196–207. / Antokhin E.Iu., Budza V.G., Druz' V.F., Chalaia E.B. Nevrozy i nevrozopodobnye sostoianiia v pozdnem vozraste. Integratsiia meditsiny i psikhologii v XXI veke. Pod red. S.I.Blokhinoi, E.T.Sokolovoi, L.T.Baranskoi. Ekaterinburg: SV-96, 2007; s. 196–207. [in Russian]
22. Будза В.Г., Антохин Е.Ю., Голенищенко А.В. и др. Некоторые факторы, определяющие становление комплаенса в психиатрии. Психическое здоровье. 2013; 9 (88): 26–36. / Budza V.G., Antokhin E.Iu., Golenishchenko A.V. i dr. Nekotorye faktory, opredeliaiushchie stanovlenie komplaensa v psikhiatrii. Psikhicheskoe zdorov'e. 2013; 9 (88): 26–36. [in Russian]
29 июня 2016
Количество просмотров: 2863