Психиатрия Психические расстройства в общей медицине
Психиатрия Психические расстройства в общей медицине
№03-04 2017
Шизотипические реакции при фибрилляции предсердий (к проблеме выделения психокардиологических синдромов) №03-04 2017
Номера страниц в выпуске:11 - 19
В исследовании определена клиническая структура нозогенных реакций (с оценкой вклада конституционального и соматического факторов) у пациентов с шизотипическим расстройством, страдающих фибрилляцией предсердий (ФП). Изученная выборка составила 11 наблюдений: 1-я группа – пациенты с тревожно-ипохондрическими нозогенными реакциями (6 наблюдений), 2-я группа – пациенты с нозогенными реакциями по типу аберрантной ипохондрии (5 наблюдений). Анализ соотношения траектории развития расстройств личности и динамики клинических проявлений ФП позволил выделить два полярных психокардиологических синдрома, объединяющих кардиологическую патологию и психопатологические расстройства: первый синдром – синергического взаимодействия патохарактерологической (ипохондрическая тревога о здоровье) и сердечно-сосудистой патологии сопровождается благоприятными тенденциями течения ФП (раннее выявление и предупреждение осложнений ФП). Второй синдром – нивелирования восприятия соматической патологии (аберрантная ипохондрия) приводит к утяжелению течения ФП (более длительные эпизоды аритмии, большая вероятность осложнений).
Ключевые слова: фибрилляция предсердий, психические расстройства, шизотипическое расстройство личности, психокардиологический синдром, ипохондрия, коэнестезиопатия, аберрантная ипохондрия.
Для цитирования: Смулевич А.Б., Сыркин А.Л., Трошина Д.В. и др. Шизотипические реакции при фибрилляции предсердий (к проблеме выделения психокардиологических синдромов). Психические расстройства в общей медицине. 2017; 3–4: 11–19.
Ключевые слова: фибрилляция предсердий, психические расстройства, шизотипическое расстройство личности, психокардиологический синдром, ипохондрия, коэнестезиопатия, аберрантная ипохондрия.
Для цитирования: Смулевич А.Б., Сыркин А.Л., Трошина Д.В. и др. Шизотипические реакции при фибрилляции предсердий (к проблеме выделения психокардиологических синдромов). Психические расстройства в общей медицине. 2017; 3–4: 11–19.
В исследовании определена клиническая структура нозогенных реакций (с оценкой вклада конституционального и соматического факторов) у пациентов с шизотипическим расстройством, страдающих фибрилляцией предсердий (ФП). Изученная выборка составила 11 наблюдений: 1-я группа – пациенты с тревожно-ипохондрическими нозогенными реакциями (6 наблюдений), 2-я группа – пациенты с нозогенными реакциями по типу аберрантной ипохондрии (5 наблюдений). Анализ соотношения траектории развития расстройств личности и динамики клинических проявлений ФП позволил выделить два полярных психокардиологических синдрома, объединяющих кардиологическую патологию и психопатологические расстройства: первый синдром – синергического взаимодействия патохарактерологической (ипохондрическая тревога о здоровье) и сердечно-сосудистой патологии сопровождается благоприятными тенденциями течения ФП (раннее выявление и предупреждение осложнений ФП). Второй синдром – нивелирования восприятия соматической патологии (аберрантная ипохондрия) приводит к утяжелению течения ФП (более длительные эпизоды аритмии, большая вероятность осложнений).
Ключевые слова: фибрилляция предсердий, психические расстройства, шизотипическое расстройство личности, психокардиологический синдром, ипохондрия, коэнестезиопатия, аберрантная ипохондрия.
Для цитирования: Смулевич А.Б., Сыркин А.Л., Трошина Д.В. и др. Шизотипические реакции при фибрилляции предсердий (к проблеме выделения психокардиологических синдромов). Психические расстройства в общей медицине. 2017; 3–4: 11–19.
Schizotypical reactions in atrial fibrillation (to the problem of identification of psychocardiological syndromes)
A.B.Smulevich1,2, A.L.Syrkin1, D.V.Troshina1, B.A.Volel1,2, E.A.Syrkina1, N.A.Novikova1, M.V.Grubova1, A.A.Malyutina2
1I.M.Sechenov First Moscow State Medical University
of the Ministry of Health of the Russian Federation. 119991, Russian Federation, Moscow, ul. Trubetskaia, d. 8, str. 2;
2Mental Health Research Center. 115522, Russian Federation, Moscow, Kashirskoe sh., d. 34
absmulevich@list.ru
In this study, the clinical structure of nosogenic reactions (with an assessment of the contribution of constitutional and somatic factors) in patients with schizotypal personality disorder and atrial fibrillation (AF) was determined. The sample of study consisted of 11 observations: the first group consisted of patients with anxiety-hypochondriac nosogenic reactions (6 cases), the second group included patients with nosogenic reactions of the type of aberrant hypochondriasis (5 cases). Analysis of the relationship between the trajectory of development of the personality disorder and the dynamics of clinical manifestations of AF allowed us to distinguish two polar psychocardiological syndromes that combine cardiac pathology and psychopathological disorders. I syndrome – synergistic interaction of pathological character patterns (hypochondriac anxiety about health) and cardiovascular pathology is accompanied by favorable trends in the course of AF (early detection and prevention of AF complications). II syndrome – depression of the perception of somatic pathology (aberrant hypochondriasis) leads to a heavier course of AF (longer episodes of arrhythmia, a greater chance of complications).
Key words: atrial fibrillation, psychiatric disorder, shizotypal personality disorder, hypochondria, coenesthesiopathiya, aberrant hypochondriasis.
For citation: Smulevich A.B., Syrkin A.L., Troshina D.V. et al. Schizotypical reactions in atrial fibrillation (to the problem of identification of psychocardiological syndromes). Mental Disorders in General Medicine. 2017; 3–4: 11–19.
Введение
Проблема взаимного влияния расстройства личности (РЛ) и сердечно-сосудистого заболевания традиционно занимает одно из ведущих мест в ряду исследований кардиальной патологии. Согласно современным представлениям кардиологические расстройства могут выступать триггерным фактором при формировании нозогенных реакций, реализующихся в пределах ресурсов личности.
Большинство исследований соотношений РЛ и сердечно-сосудистых заболеваний выполнены в психологической (психоаналитической) традиции на модели ишемической болезни сердца (ИБС) и гипертонической болезни (ГБ): концепции «коронарной» и «гипертонической» личности (F.Dunbar, 1943–1947), типы личности A и D (M.Friedman, R.Rosenman, 1959; M.Friedman и соавт., 1986; J.Denollet, 2000; M.Staniute и соавт., 2015).
В свою очередь, клинический подход, реализующийся в анализе вклада РЛ в психопатологическую структуру нозогенных расстройств при ИБС и артериальной гипертонии (АГ), нашел отражение в междисциплинарных работах, выполненных в отделе по изучению пограничной психической патологии ФГБНУ НЦПЗ в сотрудничестве с кафедрой неотложной и профилактической кардиологии лечебного факультета ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»1.
При этом исследования личностных2 и нозогенных расстройств у больных с нарушениями ритма сердца, в частности с фибрилляцией предсердий (ФП)3, в сравнении с накопленным пулом данных по рассмотренным кардиологическим нозологиям остаются незавершенными.
Несмотря на высокую распространенность нозогений как у пациентов с различными нарушениями ритма – до 70–80% (Л.B.Шпак и соавт., 1998), так и непосредственно у больных с ФП – до 55,8% (Т.В.Яковенко и соавт., 2006), в доступной литературе представлены лишь отдельные публикации, посвященные этой проблеме. Так, выявлено преобладание при ФП тревожно-фобических (до 26,2%), аффективных (до 11,9%) и соматизированных (до 7,2%) реакций (Т.В.Яковенко, 2009; I.Ariansen и соавт. 2011; T.Thompson и соавт., 2014). Отмечена взаимосвязь между психическими расстройствами (паника, вегетативные нарушения, неприятные ощущения в области сердца) и проявлениями приступов аритмии. Наряду с этим установлено, что пациенты с коморбидными депрессивными и тревожными расстройствами при ФП в 3–5 раз чаще ощущают симптомы аритмии по сравнению с пациентами без коморбидной психической патологии (А.Gehi и соавт., 2012; K.O'Day и соавт., 2014; B.Akintade и соавт., 2015).
С клинических позиций наиболее актуальными для исследования представляются тяжело протекающие нозогенные реакции, приводящие к патологическому – дезадаптивному поведению в болезни («преодоление» симптомов заболевания либо, напротив, амплификация симптомов ФП). Среди контингента кардиологического стационара (в том числе среди больных ФП) такие реакции чаще всего наблюдаются у пациентов с шизотипическим РЛ4 (А.В.Андрющенко, 2011; J.Samuels, 2011; S.Quirk и соавт., 2014; M.Suárez-Bagnasco и соавт., 2017).
Следует отметить, что клинические данные в отношении нозогенных реакций при ФП у пациентов с шизотипическим РЛ ограничены отдельными сообщениями. Так, некоторые авторы описывают особую группу соматизированных/коэнестезиопатических нозогенных реакций, протекающих с формированием характерных для соматизированных расстройств у шизотайпов гетерономных телесных сенсаций по типу сенестопатий и телесных фантазий (ощущения «подвешенности сердца», «дыры», «бултыхания в сердце» и пр.) [К.В.Зверев и соавт., 2011; Б.А.Волель и соавт., 2016]. Зачастую подобные реакции на болезнь сочетаются с низкой приверженностью терапии и стремлением пациентов к самостоятельному поиску «оригинальных» методов лечения, сопровождающимся преодолевающим поведением и небезопасными манипуляциями (голодание, особые гимнастические приемы и др.) [D.Lane и соавт., 2009]. Однако за рамками выполненных исследований остается анализ вклада в формирование такого рода нозогений факторов личностной предиспозиции, с одной стороны, и сердечно-сосудистого заболевания – с другой.
Рабочая гипотеза
Психосоматическое пространство кардиологического заболевания у пациентов с ФП, обнаруживающих характерологические аномалии шизотипического круга, определяется соотношением (совместимость/разнонаправленность) соматогенно провоцированной траектории развития РЛ (нозогенные реакции) и клиническими характеристиками течения аритмии.
Условия верификации гипотезы
Наиболее адекватная модель в ряду конституциональных аномалий для проверки выдвинутого предположения – шизотипическое РЛ с акцентуацией типа фершробен5, обнаруживающее признаки отчетливой поляризации психосоматических реакций6.
Для анализа соматической составляющей избрана группа больных с непостоянной ФП (впервые выявленная, пароксизмальная и персистирующая формы аритмии) без гемодинамически значимых нарушений и тяжелой коморбидной сердечно-сосудистой патологии. При таком однотипном фоне соматических изменений создаются условия для определения вклада в клиническую картину нозогении полярно структурированных РЛ.
Цель исследования – определение клинической структуры нозогенных реакций (с оценкой вклада конституционального и соматического факторов) у пациентов с шизотипическим РЛ типа фершробен, страдающих ФП.
Материалы и методы
Исследование выполнено на базе клиники кардиологии Университетской клинической больницы №1
ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова».
Все больные были обследованы сотрудниками кафедры психиатрии и психосоматики лечебного факультета ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова» и отдела по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ с последующим представлением на расширенном клиническом консилиуме, проводимом под руководством академика РАН А.Б.Смулевича.
Патопсихологическое обследование пациентов включало следующие психодиагностические методики:
• Опросник когнитивных установок о теле и здоровье (Cognition about Body and Health Questionnaire,
CABAH) [W.Rief и соавт., 1998].
• Опросник для изучения самооценки социальной значимости болезни (А.И.Сердюк, 1994).
• Адаптированный «Пятифакторный опросник личности» (5PFQ) [R.McCrae, P.Costa, 1987; М.С.Егорова, О.В.Паршикова, 2016].
• Краткий опросник тревоги о здоровье (Short Health Anxiety Inventory, SHAI) [J.Abramovitz и соавт., 2007].
Соматическое обследование проводилось сотрудниками кафедры неотложной и профилактической кардиологии лечебного факультета и включало консультацию кардиолога, рутинные методы, предусмотренные стандартом оказания стационарной помощи в связи с диагнозом ФП (лабораторные методы диагностики, электрокардиография – ЭКГ исследование в 12 стандартных отведениях, суточное мониторирование ЭКГ, суточное мониторирование артериального давления – АД, эхокардиография – ЭхоКГ), дополняемые при необходимости стресс-тестами (тредмил-тест/стресс-ЭхоКГ, сцинтиграфия миокарда с нагрузкой), коронароангиографией.
Критерии включения в исследование:
• согласие пациента на участие в исследовании и обработку персональных данных;
• возраст от 35 до 85 лет;
• верифицированный диагноз ФП (I48 по Международной классификации болезней 10-го пересмотра);
• нозогенная реакция на ФП;
• соответствие структуры преморбида шизотипическому РЛ с акцентуацией по типу фершробен (операциональные диагностические критерии феномена фершробен) [А.Б.Смулевич и соавт., 2016].
Критерии исключения: постоянная форма ФП, ИБС, неконтролируемая АГ, гипертоническая энцефалопатия, гемодинамически значимые пороки сердца, хроническая почечная недостаточность, тяжелая сердечная недостаточность; F20, F21, F22, F23, F25, F00.
Результаты
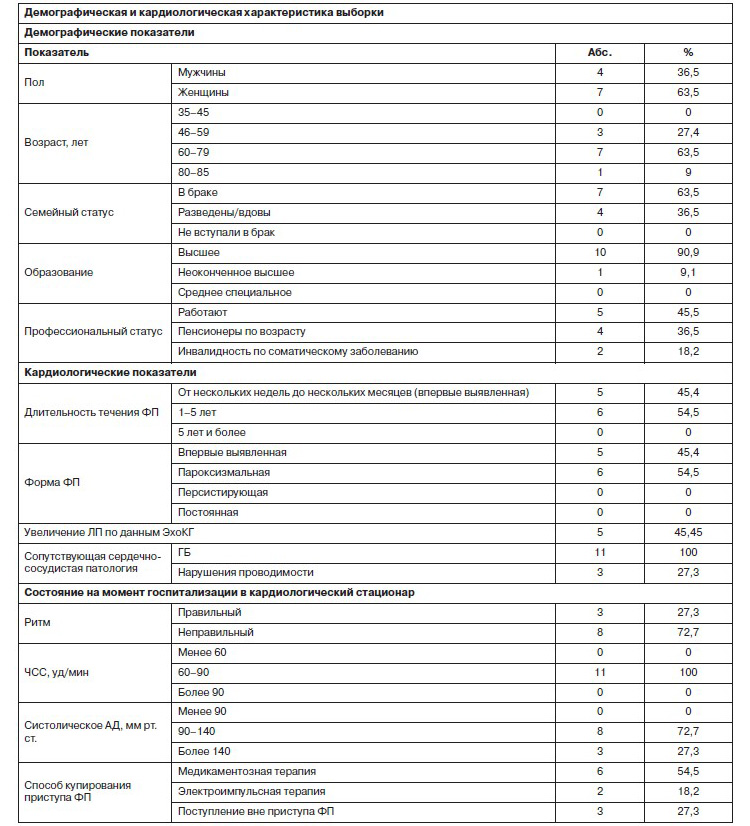
Изученная выборка включает 11 наблюдений (4 мужчин и 7 женщин, средний возраст – 64,8±8,68 года).
Социодемографическая характеристика выборки (см. таблицу). Преобладание в выборке пациентов возрастной категории 60–79 лет (7 наблюдений – 63,5%) соответствует эпидемиологическим показателям для больных ФП (А.О.Рубаненко и соавт., 2015).
Все пациенты, включенные в выборку, относятся к группе «хорошо компенсированных шизотайпов» (P.Meehl, 1990), сохраняющих высокий уровень социальной и трудовой адаптации. Так, большинство пациентов получили высшее образование (10 наблюдений – 90,9%), работают (5 человек – 45,5%) или являются пенсионерами по возрасту (4 наблюдения – 36,5%). Высокий уровень социальной адаптации пациентов выборки связан с отбором больных на базе крупной университетской клиники. Лишь в одном наблюдении пациенту оформлена инвалидность III группы с сохранением трудоспособности. Все пациенты состоят (7 наблюдений – 63,5%) либо состояли в браке (4 наблюдения – 36,5%).
Кардиологическая характеристика выборки (см. таблицу).
Все пациенты исследуемой выборки наблюдались в клинике кардиологии с диагнозом ФП – впервые выявленная (существовавшая от нескольких недель до нескольких месяцев – 5 случаев) и пароксизмальная (6 наблюдений) формы.
В соответствии с задачами исследования когорта обследованных включала случаи относительно компенсированной сердечно-сосудистой патологии. На момент госпитализации пациентов ни один пароксизм не являлся гемодинамически значимым и не требовал экстренного восстановления ритма (частота сердечных сокращений – ЧСС по данным ЭКГ – 67–93 в минуту – нормосистолия; АД от 120/80 до 175/90 мм рт. ст.), что соотносится с бессимптомностью приступов аритмии в части наблюдений.
У большинства пациентов в предшествующем возникновению ФП периоде диагностирована ГБ 2 и 3-й степени повышения АД. В 3 случаях имело место сопутствующее нарушение проводимости, потребовавшее установки постоянного электрокардиостимулятора, а еще в 2 – дополнительные очаги эктопической активности (частые желудочковая и наджелудочковая экстрасистолия) в анамнезе.
У пациентов рассматриваемой выборки отсутствуют значимые структурные изменения сердца, что, в том числе, свидетельствует об относительно благоприятном течении кардиологического заболевания. Так, по данным ЭхоКГ нарушений со стороны локальной и глобальной сократимости левого желудочка не отмечено ни у одного из пациентов. У 5 больных выборки зафиксировано расширение полости левого предсердия (ЛП), в 2 случаях оно было значительным, что коррелирует с частыми рецидивами ФП и отсутствием эффекта от антиаритмической терапии. Выраженной патологии со стороны клапанов сердца по данным ЭхоКГ не отмечено. Жизнеугрожающих нарушений ритма на момент обследования не выявлено.
Психопатологическая характеристика РЛ и нозогенных реакций в изученной выборке
Среди характерных для всех наблюдений личностных паттернов (все пациенты, вошедшие в выборку, как уже указывалось, имеют преморбидную личностную структуру, оцененную в рамках шизотипического РЛ) можно выделить следующие изменения по типу фершробен:
• странности поведения – oddity (эксцентричность увлечений) и внешнего облика (неряшливость, сочетающаяся с утрированной стилизованностью, экстравагантностью в одежде, прическе и макияже);
• вычурность речи и моторики с речевым напором, чертами монолога, а также склонностью к пространным, оторванным от реальности рассуждениям с использованием множества метафор;
• элементы регрессивной синтонности7;
• стеничность с явлениями гипертимии, повышенная работоспособность, уверенность в себе, предприимчивость, настойчивость в осуществлении планов (А.С.Тиганов, 1999).
Дисгармония психосоматической сферы реализуется у пациентов исследуемой выборки в рамках проприоцептивного диатеза (S.Rado, 1955) в двух полярных направлениях, соотносящихся с контрастными типами нозогенных реакций:
• гиперестетические реакции на патологические изменения соматической сферы (6 наблюдений) – 1-я группа;
• конституционально обусловленная устойчивость/ упругость (resilience) к телесному неблагополучию [R.Druss, C.Douglas, 1988; D.Janicki-Deverts и соавт., 2011] (5 наблюдений) – 2-я группа.
Данные о неоднородности представленных групп по демографическим параметрам в связи с малым размером выборки оценивались на уровне тенденций. Выявлено, что гиперестетичекие реакции в изученной выборке чаще обнаруживаются у женщин (5 наблюдений), тогда как устойчивость к телесному неблагополучию, напротив, ассоциирована с мужским полом. Соответствующее распределение соотносится с данными о накоплении среди больных с гипонозогнозическими реакциями в кардиологической клинике пациентов мужского пола (Т.В.Яковенко, 2006).
Рассмотрим теперь клинические характеристики нозогений в каждой из выделенных групп:
1-я – гиперестетические – тревожно-ипохондрические реакции на ФП (5 женщин, 1 мужчина; средний возраст – 63,25±10,8 года).
Проявления проприоцептивного диатеза обнаруживаются у этих пациентов задолго до манифестации ФП и реализуются склонностью к формированию транзиторных психосоматических кризов (изолированные психовегетативные расстройства, субсиндромальные панические атаки – ПА без признаков избегающего поведения, идиопатические алгии, теромоневротические реакции) в ответ на психотравмирующие ситуации (смена места работы, семейный/служебный конфликт и др.) с последующей спонтанной редукцией симптоматики.
Дебют нозогенной реакции в этой группе совпадает по времени с впервые в жизни возникшими развернутыми пароксизмами ФП.
В результате согласованности траекторий соматического и личностного факторов с самого начала манифестации болезни происходит амплификация приступов ФП ПА, протекающих с танатофобией и целым рядом вегетативных расстройств: усиленное потоотделение, внутренняя дрожь, тремор рук и пр. Это, в частности, подтверждается результатами психологического исследования: преобладание очень высоких значений по шкале невротизма по результатам 5PFQ (медиана – 37 баллов). После успешного купирования пароксизма и редукции сенсаций остаются актуальными стойкие опасения развития очередного приступа, страх развития осложнений аритмии (инсульта, инфаркта).
Поведение в болезни в этой группе соответствует ипохондрическим установкам пациентов. Они скрупулезно придерживаются предписанных назначений, фиксируя малейшие изменения в самочувствии. При этом результаты кардиологических исследований зачастую трактуются с точки зрения собственного восприятия телесного функционирования: объективные изменения миокарда по данным ЭхоКГ воспринимаются как возрастная норма, тогда как незначительное повышение пульса в пределах допустимых значений или регистрация редких экстрасистол по результатам суточного мониторинга ассоциируются с усилением ипохондрической тревоги. В схему лечения включаются особые физические упражнения: дыхательная гимнастика, призванная, по мнению пациентов, не допустить «сбоя правильного ритма», а также элементы йоги, растяжка, выполняемые под определенный ритм или счет.
У пациентов с тревожно-фобическими реакциями на патологические изменения соматической сферы манифестации ФП во всех наблюдениях предшествовала длительная (от 11 лет до 21 года) ГБ, компенсированная медикаментозно. При этом первое обращение за медицинской помощью и выявление первого в жизни пароксизма ФП (по данным ЭКГ) совпадает у этих больных с возникновением субъективных симптомов аритмии, что способствует более раннему (в сравнении со 2-й группой) началу антиаритмической и антикоагулянтной терапии. Вследствие ассоциированных с приступами ФП ПА и других тревожно-фобических расстройств время от начала пароксизма ФП до обращения за помощью в этой группе больных не превышало 4 ч. В свою очередь, благодаря своевременному вызову скорой медицинской помощи или госпитализации купирование пароксизмов ФП осуществлялось медикаментозно на догоспитальном этапе (2 наблюдения) или в условиях реанимационного отделения (1 наблюдение) без необходимости применения экстренной интенсивной терапии. Благоприятные тенденции в течении аритмии: стабильные показатели ЧСС, АД и отсутствие у пациентов гемодинамически значимых осложнений согласуются также с заинтересованностью больных в дополнительных обследованиях и подборе терапии – в 3 наблюдениях госпитализация с целью диагностики и подбора лечения в стационар осуществлялась, несмотря на нормальный синусовый ритм.
В качестве дополнительного подтверждения своевременного реагирования этой когорты больных на симптомы ГБ и ФП, ассоциированного с благоприятными тенденциями развития кардиологического заболевания, выступают результаты анализа данных ЭхоКГ. Так, в обсуждаемой группе обнаружено более редкое (в сравнении с пациентами 2-й группы – см. ниже) развитие диастолической дисфункции на фоне структурных изменений миокарда и преобладание случаев нормального размера ЛП (4 наблюдения).
Среди отличительных клинических особенностей тревожно-ипохондрических реакций у пациентов с шизотипическим РЛ типа фершробен [в отличие от тревожных реакций, формирующихся при ряде других РЛ: тревожно-мнительном, истерическом и других (L.Ong и соавт. 2006; T.Thompson и соавт. 2014; Б.А.Волель и соавт., 2016)] следует отметить вычурные телесные сенсации, нехарактерные для проявлений аритмии и квалифицируемые как телесные фантазии.
В структуре пароксизма ФП у этих пациентов наряду с характерными для сердечно-сосудистого заболевания ощущениями учащенного неритмичного сердцебиения выявляются сенсации по типу «разнонаправленного сокращения сердца по горизонтали, вертикали и диагонали», «перемещения, прыжков сердца внутри грудной клетки». Для описания телесных ощущений пациенты используют яркие образные выражения, метафоры: сердце «живет своей жизнью», «заполняет всю грудную клетку, а затем сжимается в комок». Выявленные отличительные клинические особенности проявляются при психологическом исследовании преобладанием высоких значений по фактору «Восприятие телесных сенсаций как функционально независимых» (медиана – 8 баллов) опросника САВАН. Содержание вопросов именно этого фактора отражает выраженность интрацептивных ощущений, встречающихся в норме лишь в редких ситуациях (Е.И.Рассказова и соавт., 2016)8.
Иллюстрацией тревожно-ипохондрических реакций у шизотипической личности служит следующее клиническое наблюдение.
Пациентка Я.Л.Ф., 66 лет.
Анамнез: мать больной страдала параноидной шизофренией.
Пациентка родилась от нормально протекавшей беременности, срочных родов. Раннее развитие соответствовало возрасту.
На протяжении жизни отличалась замкнутостью, ограниченностью эмоциональных реакций. Вела уединенный образ жизни. Слыла чудаковатой, склонной к странным поступкам и увлечениям: расклеивала объявления с цитатами известных писателей, художников. Верила в приметы, не выходила из дома, не сверившись с гороскопом на день.
Характер на протяжении жизни не менялся. Всегда была «на подъеме». Настроение не ухудшалось даже в ответ на серьезные неприятности.
В школе и вузе училась на «отлично», до выхода на пенсию в 60 лет работала преподавателем. Адаптировалась к изменениям программы обучения, сохраняла трудовую активность.
В замужестве в возрасте 31 года родила сына (беременность и роды без патологии). После родов на «холоду» приняла решение о разводе в связи с пьянством супруга. В дальнейшем замуж не выходила. Придерживалась особых методов воспитания сына, стремилась вырастить «настоящего джентльмена», была внимательна к внукам. Менопауза с 52 лет.
С детства склонна к простудам, протекавшим с фебрильной лихорадкой, длительными периодами реконвалесценции. В душных помещениях ощущала дурноту.
На протяжении жизни беспокоили неприятные ощущения, разнообразные по локализации и проявлениям, не всегда связанные с реальной соматической патологией. Жаловалась на тупые, тянущие боли в поясничной области, крестце и копчике с иррадиацией в ягодицы, ноги. Отмечала распирающие головные боли в лобной, теменной, височных областях с давлением на глазные яблоки. Неоднократно обращалась к различным специалистам; неврологи утверждали, что ее расстройство имеет функциональную природу. Наряду с медикаментозной терапией прибегала к иглоукалыванию, гимнастике, массажу.
Неблагополучие со стороны сердечно-сосудистой системы с 64 лет, когда стали возникать приступы давящих, сжимающих головных болей в затылочной области с ощущениями «напряжения» сосудов головы. В результате обследования была диагностирована ГБ кризового течения, подобрана эффективная медикаментозная терапия. В дальнейшем регулярно наблюдалась у кардиолога.
В возрасте 65 лет после физической нагрузки (перестановка мебели) внезапно возникли неприятные ощущения в загрудинной области – «переворачивание, кувыркание сердца в грудной клетке», «учащенные, разнонаправленные сердечные сокращения», чувство нехватки воздуха и дрожь в теле. Приступ сопровождался паникой, страхом смерти. Незамедлительно обратилась за медицинской помощью, была госпитализирована в стационар по месту жительства с диагнозом ФП. После установления диагноза и беседы с кардиологом беспокоило усиление тревоги за здоровье, испытывала страх остановки сердца из-за неправильного ритма.
Во время пребывания в стационаре отмечала повторный пароксизм ФП, протекавший с клишированной симптоматикой без значительного повышения ЧСС и АД, быстро (около получаса) самостоятельно купировался. Была встревожена, прислушивалась к ощущениям в области сердца. Испытывала тревогу за возможные осложнения аритмии, но избегающего поведения не сформировалось.
Несмотря на отсутствие повторных приступов ФП на фоне подобранной антиаритмической терапии, после выписки из стационара госпитализировалась в кардиологическое отделение Университетской клинической больницы №1 с целью дополнительного обследования и предупреждения осложнений ФП.
Психическое состояние. Выглядит моложе своих лет, астенического телосложения. Одета небрежно. Предметы туалета старомодны, безвкусно подобраны. Мимика бедная, маловыразительная. Активно жестикулирует, охотно демонстрирует локализацию неприятных ощущений.
В беседе ригидна, трудноперебиваема. Резонерствует. В речи использует метафоры, красочные сравнения («сердце горит огнем», «сжимается, как резиновый мячик»).
Крайне ипохондрична, стремится получить дополнительные заключения специалистов, читает медицинскую литературу, смотрит тематические телепередачи. Фиксирована на телесных сенсациях со стороны сердца. При этом во время приступа ФП преобладают жалобы, не соответствующие реальному соматическому статусу: «хаотичные сокращения сердца по горизонтали, вертикали и диагонали», «переворачивание, кувырки сердца за грудиной». Приступ ФП сопровождается паническим страхом смерти в результате сердечно-сосудистой катастрофы.
Ночной сон с трудностями засыпания из-за наплывов тревожных мыслей о здоровье. Аппетит сохранен.
При патопсихологическом исследовании фиксируются вычурность речевых оборотов и явления рассуждательства, а также единичные случаи опоры в ответах на латентные признаки. По шкалам «Восприятие телесных сенсаций как функционально независимых» и «Физическая слабость» САВАН выявляются высокие значения (14 и 9 баллов соответственно) при средних значениях по шкалам «Катастрофизация телесных жалоб» (17 баллов) и «Амплификация соматосенсорики» (18 баллов); по опроснику тревоги о здоровье SHAI – средние значения (11 баллов).
Соматический диагноз: пароксизмальная форма ФП. ГБ I стадии, достигнутая 2-я степень повышения АД, риск сердечно-сосудистых осложнений 2.
По результатам лабораторных и инструментальных исследований данных о сопутствующей соматической патологии не выявлено.
Клинический разбор: состояние определяется как тревожно-ипохондрическое с ПА и танатофобией, непосредственно связанное с манифестацией ФП и постановкой соответствующего кардиологического диагноза.
При этом необходимо отметить совпадение траектории развития РЛ, реализующегося соматоперцептивной акцентуацией (квалификация РЛ – см. ниже), и динамики ФП. Свойственная больной ипохондрическая фиксация на состоянии здоровья (особенно на состоянии сердечно-сосудистой системы) с отслеживанием малейших изменений самочувствия создает условия для диагностики и терапии ГБ и обращения за медицинской помощью при манифестации первого приступа ФП, тем самым способствуя благоприятному течению сердечно-сосудистого заболевания: отсутствие значимых нарушений ритма и проводимости сердца по данным суточного мониторинга, наличие не более трех зарегистрированных приступов ФП в анамнезе, купирование пароксизмов ФП без применения кардиоверсии, нормальный размер ЛП.
Психопатологический симптомокомплекс (тревожно-ипохондрическое состояние) сформировался у шизотипической личности с акцентуацией типа фершробен. Об этом свидетельствуют такие конституциональные черты, как неадекватность эмоциональных реакций (холодность в ответ на развод, смерть близких), замкнутый образ жизни с односторонними, узконаправленными интересами (работа, поддержание здоровья) и странностями внешнего облика.
Аргументирует такую квалификацию и психопатологическая структура телесных сенсаций, манифестирующих в рамках рассматриваемого тревожно-ипохондрического состояния. Вычурные, необычные болевые ощущения могут однозначно оцениваться как гетерономные телесные сенсации – телесные фантазии, не соответствующие реальному соматическому состоянию и отражающие характеристики проприоцептивного диатеза, свойственного личностям шизотипического круга.
Патохарактерологическая структура, свойственная пациентке, сформировалась еще в детские/юношеские годы и с тех пор не претерпела ни отчетливых сдвигов, ни усугубления РЛ. Не отмечается и признаков редукции энергетического потенциала: больная сохраняет работоспособность и социальную активность. Приведенные характеристики статики и динамики РЛ позволяют исключить предположение о текущем эндогенном процессе.
Таким образом, тревожно-ипохондрическое состояние, сформировавшееся под непосредственным воздействием ФП, может рассматриваться как нозогенная реакция у личности с явлениями проприоцептивного диатеза со склонностью к ипохондрическим реакциям, реализовавшимся на протяжении всей жизни.
Вторая группа – гипонозогнозические – по типу аберрантной ипохондрии, нозогенные реакции (3 мужчин, 2 женщины; средний возраст – 67±6,3 года).
Все пациенты с гипонозогнозическими реакциями (в противоположность наблюдениям 1-й группы) обнаруживают персистирующую на протяжении всей жизни конституционально обусловленную «устойчивость» (resilience) к интеркуррентным заболеваниям с повышенным порогом утомляемости и болевой чувствительности. В условиях манифестации соматической патологии у них наблюдаются лишь минимальные признаки расстройства телесного самосознания.
Траектория развития шизотипического РЛ, реализующаяся явлениями аберрантной ипохондрии, на первых этапах не нарушает существенным образом течения кардиологического заболевания.
При этом пациенты, будучи физически хорошо тренированными, обнаруживают высокий (в сравнении с уже рассмотренной группой больных) уровень адаптации к условиям нарушения гемодинамики – к развитию пароксизмов ФП (по данным ЭхоКГ, нагрузочных тестов).
Однако в дальнейшем (чаще всего на этапе установления диагноза) на первый план выступают клинически очерченные проявления аберрантной ипохондрии – парадоксальная с учетом констатации тяжелого сердечного заболевания с приступами аритмии, лишенная эмоционального сопровождения реакция на соматическое страдание. В клиническом пространстве приступа не возникает тревожных опасений тяжелых осложнений или неблагоприятного исхода заболевания, витальный страх смерти также отсутствует. Напротив, доминирует аномальное поведение в болезни – тенденция к минимизации симптомов ФП, а также стремление (путем тренировок) к преодолению проявлений аритмии. Соответственно, соотношение траектории развития шизотипического РЛ и динамики ФП в корне меняется.
Склонность к преодолению соматического дискомфорта, хорошая физическая переносимость кардиологического заболевания приводят к отказу пациентов от регулярных медицинских обследований, искажают спектр жалоб на реальное заболевание и в конечном итоге соотносятся с неблагоприятными (в сравнении с 1-й группой) тенденциями развития ФП. Так, манифестация ФП у пациентов этой группы происходит на фоне некомпенсированной ГБ вследствие отказа от антигипертензивной терапии и отсутствия признаков субъективных ограничений из-за болезни. Симптомы ФП и хронической сердечной недостаточности (ХСН) также длительно не воспринимаются как болезненные, что реализуется в более позднем (в сравнении с наблюдениями 1-й группы) обращении к кардиологам – до 5 мес после появления симптомов ФП. Длительное персистирование неправильного ритма сердца влечет за собой необходимость проведения кардиоверсии – медикаментозной (3 наблюдения) или экстренной интенсивной терапии (2 наблюдения). Неблагоприятные тенденции в течении ГБ и ФП подтверждаются и результатами ЭхоКГ: во всех наблюдениях рассматриваемой группы выявляются признаки гипертонического ремоделирования миокарда с гипертрофией миокарда левого желудочка, его диастолической дисфункцией 1-й степени и более частыми (в сравнении с 1-й группой) случаями дилатации ЛП (5 наблюдений).
Иллюстрацией реакции по типу аберрантной ипохондрии служит следующее клиническое наблюдение.
Пациент К.А.А., 65 лет
Анамнез: наследственность психическими расстройствами не отягощена.
Пациент родился от нормально протекавшей беременности, срочных родов. В раннем развитии от сверстников не отставал.
В школу пошел в 8 лет. С детства обнаружил страсть к рисованию, стремился выражать «собственный стиль», не соответствующий общепризнанным канонам. Зарабатывал на жизнь продажей картин. Выставлялся в различных галереях, вращался в творческой среде. При этом слыл чудаком, «мастером» эксцентричных выходок.
Отличался вычурной манерой речи, изъяснялся намеками, загадками или, напротив, был прямолинеен, без стеснения высказывал знакомым в лицо все, что о них думает.
Был дважды женат (от первого брака ребенок). При этом в браке потребности в доверительных отношениях не испытывал, держался особняком, разводы переносил равнодушно. Сыну времени практически не уделял.
На протяжении жизни оставался активным, крепким, устойчивым к заболеваниям. Будучи физически выносливым, участвовал в марафонах, совершал многочасовые забеги и тренировки на природе. При этом даже в случае недомогания (например, простудного заболевания с фебрильной лихорадкой) оставался на ногах.
Впервые приступ ФП в 65 лет, когда возникло ощущение учащенного сердцебиения. Был удивлен непривычностью состояния, при этом тревоги за здоровье не испытывал. Приступы сердцебиения повторялось раз в 2–3 дня и носили клишированный характер. К врачам не обращался, полагал, что ощущения не представляют серьезной опасности для жизни. Спустя 3 нед, когда приступы сердцебиения приобрели постоянный характер, в связи с дискомфортом во время спортивных упражнений обратился к кардиологу. После проведения ЭКГ был экстренно госпитализирован для купирования пароксизма ФП.
Психический статус: носит длинные седые волосы, забранные в хвост, бороду, усы. Мимика невыразительная.
В беседе многословен, резонерствует. Мышление с элементами магического: верит в совпадения, символы, знаки. В общении с врачом и медперсоналом неадекватен, не соблюдает дистанции, позволяет себе бестактные замечания, без стеснения сообщает интимные подробности.
Жалоб на момент осмотра не высказывает. Однако сообщает, что после купирования приступа ФП ощущал, будто «от сердца отлипло что-то плоское, полуовальной формы, потерявшее упругость». Утверждает, что не обеспокоен сложившейся медицинской ситуацией, а лишь удивлен, что с ним такое могло случиться. В отношении ФП тревоги также не испытывает, сообщает, что пока перебои в работе сердца возникали периодически, переносил их стойко, продолжал занятия спортом, лишь при появлении постоянного физического дискомфорта пришлось обратиться к врачу. Уверен в непоколебимости своего здоровья, ощущает себя активным, бодрым, возможность неблагоприятного исхода даже не рассматривает.
Формально соглашается с необходимостью наблюдения у кардиолога и приема поддерживающей терапии. При этом во время пребывания в стационаре больничный режим не соблюдает – уходит на длительные прогулки, совершает пробежки. Высказывает идеи о возобновлении занятий спортом в полном объеме после выписки.
Патопсихологическое исследование: в личностной сфере преобладают такие паттерны, как увлеченность абстрактными идеями, чудаковатость, черты поляризованного мышления. Во взаимодействии с другими людьми сохраняет эгоцентричность, отмечаются трудности понимания условностей социального взаимодействия. В отношении к болезни отмечается установка на преодоление неприятных телесных ощущений. По шкале «Катастрофизация телесных жалоб» САВАН и опроснику тревоги о здоровье SHAI выявляются низкие значения – 10 и 3 балла соответственно; по данным опросника Сердюка не выявляется ограничений в связи с болезнью – 1 балл.
Соматический диагноз: нарушение ритма сердца: персистирующая форма ФП, медикаментозная кардиоверсия. ГБ II стадии, 2-й степени повышения АД, риск сердечно-сосудистых осложнений 3. Гиперлипидемия.
По результатам лабораторных и инструментальных методов исследования сопутствующей патологии внутренних органов не выявлено.
Клинический разбор: психическое состояние пациента определяется явлениями аберрантной ипохондрии, выступающими в рамках нозогенной реакции на актуальное кардиологическое заболевание – ФП. Клиническая картина аберрантной ипохондрии характеризуется отчуждением сознания соматической (кардиологической) патологии и сопровождается неадекватной интерпретацией симптомов аритмии с минимизацией прогностического значения заболевания. Приступы ФП трактуются как «временный сбой», не требующий снижения уровня физической нагрузки и регулярного приема антиаритмической терапии. Постановка диагноза воспринимается с присущей больному эмоциональной холодностью: не сопровождается изменениями аффективного фона и тревогой.
Структура личностной аномалии пациента относится к кругу шизотипического РЛ с акцентуацией типа фершробен. В пользу данной квалификации свидетельствуют чудаковатость внешнего облика и поведения, парадоксальность мышления, склонность к нековенциональным сверхценным увлечениям, эмоциональная нивелированность в межличностных отношениях и семейной жизни (отсутствие выраженных реакций на потерю близких).
О правомерности квалификации состояния в рамках РЛ и, соответственно, исключения шизофренического процесса свидетельствует стабильность патохарактерологической структуры, сформировавшейся еще в детстве и не менявшейся в последующей жизни.
В конституциональной природе страдания позволяет убедиться и сохраняющийся на протяжении жизни высокий уровень энергетического потенциала при отсутствии признаков астенического дефекта.
В качестве предрасполагающей к формированию нозогении в форме аберрантной ипохондрии выступают наблюдавшаяся на протяжении всей жизни хорошая переносимость физических нагрузок, а также устойчивось/упругость к телесному неблагополучию (соматотоническая акцентуация), проявляющаяся в рассматриваемом случае в стремлении к преодолению соматических заболеваний («перехаживание» болезни).
При этом конституциональная устойчивость к соматическому неблагополучию, реализуясь в недооценке болезненных ощущений и прогноза болезни в целом, ассоциируется в представленном наблюдении с неблагоприятными тенденциями течения ФП. Манифестации ФП предшествовала некомпенсированная ГБ (зарегистрированная в результате случайных измерений АД), по поводу которой пациент не наблюдался у кардиологов. Обращение к врачу по поводу пароксизмов ФП последовало лишь спустя 4–5 мес после появления первых жалоб: ощущения частого сердцебиения, одышка. Поводом для консультации специалиста послужило снижение толерантности к нагрузкам с ограничением прежнего уровня физической активности на этапе прогрессирования ФП и возникновения начальных изменений гемодинамики (диастолическая дисфункция, увеличение ЛП по данным ЭхоКГ). Следствием «перехаживания» пароксизмов явился затяжной характер приступов аритмии (персистирующая форма ФП) и необходимость проведения кардиоверсии.
Даже после установления диагноза и беседы с кардиологом пациент продолжает демонстрировать признаки дезадаптивного поведения в болезни: пренебрежение медицинскими рекомендациями по ограничению спортивных нагрузок, стремление вернуться к прежнему уровню активности (бег на несколько десятков километров) немедленно после выписки из стационара.
Таким образом, в рассмотренном наблюдении продемонстрировано расхождение траекторий ФП и фактора личностной предиспозиции, реализующегося в ситуации соматического заболевания явлениями аберрантной ипохондрии.
Обсуждение и выводы
Анализ соотношения соматически провоцированной траектории развития РЛ и динамики клинических проявлений ФП, представленный в настоящем исследовании, позволяет выделить два типа психокардиологического синдрома, устойчивых в плане структуры психосоматических соотношений.
Первый тип. Синдром синергического взаимодействия патохарактерологической и сердечно-сосудистой патологии, сопровождающегося стабилизацией на уровне благоприятного течения кардиологического заболевания.
Конституционально обусловленные психопатологические расстройства (тревога о здоровье, повышенная чувствительность к проявлениям соматического неблагополучия, обостренное самонаблюдение с фиксацией на телесных сенсациях) выступают в качестве фактора, создающего условия для раннего выявления и купирования ФП, предупреждения прогрессирующего увеличения ЛП, снижения риска развития тромбоэмболических осложнений и ХСН и контроля АГ.
Второй тип. Синдром нивелирования восприятия соматической патологии (аберрантная ипохондрия), обусловленного аномалиями конституционального склада, приводящий к утяжелению течения кардиологического заболевания.
Конституционально обусловленная устойчивость (resilience) к соматическому неблагополучию ассоциируется с дезадаптивным поведением в болезни (позднее обращение за медицинской помощью и, соответственно, более длительные эпизоды ФП, плохо контролируемая АГ, прогрессирующее увеличение ЛП, бóльшая вероятность тромбоэмболических осложнений и возникновения ХСН)9.
Обращаясь к клиническому значению психосоматических синдромов, необходимо подчеркнуть следующее.
Выделение психосоматических состояний, объединяющих кардиологическую патологию и патохарактерологические/психопатологические расстройства, будет способствовать оптимизации диспансерного наблюдения за этими больными.
Выявление психосоматического синдрома 2-го типа требует более частого врачебного контроля с применением инструментальных методов обследования.
Представленное дихотомическое деление психокардиологических расстройств (с учетом соучастия в клинической картине психопатологических проявлений конституциональных аномалий) создает возможности для проведения дифференцированных психокоррекционных мероприятий (психотерапия, применение психотропных средств), во многом способствующих (наряду с кардиотропной терапией) улучшению клинического прогноза рассматриваемого контингента больных.
1 Основное внимание авторов этих исследований посвящено анализу психокардиологических нарушений при таких заболеваниях, как ИБС (А.Л.Сыркин, 2005; Ф.Ю.Копылов, 2008; Е.А.Степанова, 2011) и АГ (А.В.Добровольский, 1999; А.А.Долецкий, 2005; Б.А.Волель, 2014), а также психопатологии реакций, возникающих в ответ на кардиальную патологию, требующую сложных диагностических манипуляций и хирургического вмешательства (коронароангиографии, аортокоронарного шунтирования и пр.) [М.А.Самушия, 2006].
2 В соответствии с тенденцией к поиску черт, ответственных за развитие и более тяжелое течение ФП, авторы выделяют ряд нерядоположенных личностных паттернов: «гнев» и «враждебность» (E.Eaker и соавт., 2004), «эмоциональную реактивность» (A.Maryniak и соавт., 2015), соматизацию (N.Kupper и соавт., 2013), алекситимию (P.Porcelli и соавт., 2013), тревожность (L.Lampert и соавт., 2014) и чувствительность к тревоге (L.Ong и соавт., 2006; A.Thomas и соавт., 2016).
3 В дальнейшем нарушения ритма сердца будут рассматриваться на модели ФП – одной из наиболее распространенныхнаджелудочковых аритмий, I48 по Международной классификации болезней 10-го пересмотра. ФП и мерцательная аритмия – синонимичные понятия.
4 Данные литературы свидетельствуют о накоплении следующего ряда РЛ среди пациентов с кардиальной патологией, втом числе с ФП: пограничное – до 2,16%, обсессивно-компульсивное – до 1,76%, шизотипическое – до 1,48%, шизоидное –до 1,35% и др.
5 Конституциональные аномалии, определяемые в рамках шизотипического РЛ с акцентуацией типа фершробен (verschrobene),характеризуются чертами круга oddity (от англ. – странность, чудаковатость, диковинка, несуразность) [J.Wiggins и соавт., 1989; D.Watson и соавт., 2008].
6 В литературе широко представлены данные о формировании в рамках шизотипического РЛ психосоматических реакций ипохондрического круга (А.В.Бурлаков, 2005; Н.А.Ильина, 2006), а также полярных им реакций по типу сегментарной деперсонализации, протекающих с отчуждением проявлений соматического неблагополучия (Б.А.Волель, 2009; Д.С.Скрябин, 2009; С.В.Иванов и соавт., 2016).
7 Регрессивная синтонность – болезненная, клинически значимая степень откровенности, утрата стыдливости, понятий о приличии и игнорирование принятых в обществе норм социального поведения (А.С.Тиганов, 1983).
8 Восприятие телесных ощущений как независимых и их гетерономность по отношению к нормальному телесному опыту соотносится с обнаруженными у всех пациентов рассматриваемой группы признаками телесного аутизма (А.Б.Смулевич,2015) – аномалии соматопсихической сферы, характерной для личностей шизотипического склада, проявляющейся гетерономностью перцептивных ощущений по отношению к реалиям телесного функционирования. Аномальность телесных сенсаций отражает представление «шизотайпов» о соматических явлениях собственного организма, не имеющих связи с
реальными физиологическими процессами и клиническими проявлениями, свойственными соматическому заболеванию.
9 Материалы проведенного исследования не соотносятся с данными ряда публикаций (N.Lossnitzer и соавт., 2014), в которых устойчивость к телесному неблагополучию («упругость») рассматривается в рамках «защитных механизмов», оказывающих благоприятное влияние на течение соматического заболевания.
Сведения об авторах
Смулевич Анатолий Болеславович – акад. РАН, проф., зав. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ; зав. каф. психиатрии и психосоматики лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова». E-mail: absmulevich@list.ru
Сыркин Абрам Львович – д-р мед. наук, проф., зав. каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ
им. И.М.Сеченова»
Трошина Дарья Викторовна – аспирант каф. психиатрии и психосоматики лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Волель Беатриса Альбертовна – д-р мед. наук, проф. каф. психиатрии и психосоматики лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова», ФГБНУ НЦПЗ
Сыркина Елена Абрамовна – доц. каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Новикова Нина Александровна – д-р мед. наук, проф. каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Грубова Марина Владимировна – аспирант каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Малютина Анастасия Алексеевна – клинический психолог, мл. науч. сотр. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ
Ключевые слова: фибрилляция предсердий, психические расстройства, шизотипическое расстройство личности, психокардиологический синдром, ипохондрия, коэнестезиопатия, аберрантная ипохондрия.
Для цитирования: Смулевич А.Б., Сыркин А.Л., Трошина Д.В. и др. Шизотипические реакции при фибрилляции предсердий (к проблеме выделения психокардиологических синдромов). Психические расстройства в общей медицине. 2017; 3–4: 11–19.
Schizotypical reactions in atrial fibrillation (to the problem of identification of psychocardiological syndromes)
A.B.Smulevich1,2, A.L.Syrkin1, D.V.Troshina1, B.A.Volel1,2, E.A.Syrkina1, N.A.Novikova1, M.V.Grubova1, A.A.Malyutina2
1I.M.Sechenov First Moscow State Medical University
of the Ministry of Health of the Russian Federation. 119991, Russian Federation, Moscow, ul. Trubetskaia, d. 8, str. 2;
2Mental Health Research Center. 115522, Russian Federation, Moscow, Kashirskoe sh., d. 34
absmulevich@list.ru
In this study, the clinical structure of nosogenic reactions (with an assessment of the contribution of constitutional and somatic factors) in patients with schizotypal personality disorder and atrial fibrillation (AF) was determined. The sample of study consisted of 11 observations: the first group consisted of patients with anxiety-hypochondriac nosogenic reactions (6 cases), the second group included patients with nosogenic reactions of the type of aberrant hypochondriasis (5 cases). Analysis of the relationship between the trajectory of development of the personality disorder and the dynamics of clinical manifestations of AF allowed us to distinguish two polar psychocardiological syndromes that combine cardiac pathology and psychopathological disorders. I syndrome – synergistic interaction of pathological character patterns (hypochondriac anxiety about health) and cardiovascular pathology is accompanied by favorable trends in the course of AF (early detection and prevention of AF complications). II syndrome – depression of the perception of somatic pathology (aberrant hypochondriasis) leads to a heavier course of AF (longer episodes of arrhythmia, a greater chance of complications).
Key words: atrial fibrillation, psychiatric disorder, shizotypal personality disorder, hypochondria, coenesthesiopathiya, aberrant hypochondriasis.
For citation: Smulevich A.B., Syrkin A.L., Troshina D.V. et al. Schizotypical reactions in atrial fibrillation (to the problem of identification of psychocardiological syndromes). Mental Disorders in General Medicine. 2017; 3–4: 11–19.
Введение
Проблема взаимного влияния расстройства личности (РЛ) и сердечно-сосудистого заболевания традиционно занимает одно из ведущих мест в ряду исследований кардиальной патологии. Согласно современным представлениям кардиологические расстройства могут выступать триггерным фактором при формировании нозогенных реакций, реализующихся в пределах ресурсов личности.
Большинство исследований соотношений РЛ и сердечно-сосудистых заболеваний выполнены в психологической (психоаналитической) традиции на модели ишемической болезни сердца (ИБС) и гипертонической болезни (ГБ): концепции «коронарной» и «гипертонической» личности (F.Dunbar, 1943–1947), типы личности A и D (M.Friedman, R.Rosenman, 1959; M.Friedman и соавт., 1986; J.Denollet, 2000; M.Staniute и соавт., 2015).
В свою очередь, клинический подход, реализующийся в анализе вклада РЛ в психопатологическую структуру нозогенных расстройств при ИБС и артериальной гипертонии (АГ), нашел отражение в междисциплинарных работах, выполненных в отделе по изучению пограничной психической патологии ФГБНУ НЦПЗ в сотрудничестве с кафедрой неотложной и профилактической кардиологии лечебного факультета ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»1.
При этом исследования личностных2 и нозогенных расстройств у больных с нарушениями ритма сердца, в частности с фибрилляцией предсердий (ФП)3, в сравнении с накопленным пулом данных по рассмотренным кардиологическим нозологиям остаются незавершенными.
Несмотря на высокую распространенность нозогений как у пациентов с различными нарушениями ритма – до 70–80% (Л.B.Шпак и соавт., 1998), так и непосредственно у больных с ФП – до 55,8% (Т.В.Яковенко и соавт., 2006), в доступной литературе представлены лишь отдельные публикации, посвященные этой проблеме. Так, выявлено преобладание при ФП тревожно-фобических (до 26,2%), аффективных (до 11,9%) и соматизированных (до 7,2%) реакций (Т.В.Яковенко, 2009; I.Ariansen и соавт. 2011; T.Thompson и соавт., 2014). Отмечена взаимосвязь между психическими расстройствами (паника, вегетативные нарушения, неприятные ощущения в области сердца) и проявлениями приступов аритмии. Наряду с этим установлено, что пациенты с коморбидными депрессивными и тревожными расстройствами при ФП в 3–5 раз чаще ощущают симптомы аритмии по сравнению с пациентами без коморбидной психической патологии (А.Gehi и соавт., 2012; K.O'Day и соавт., 2014; B.Akintade и соавт., 2015).
С клинических позиций наиболее актуальными для исследования представляются тяжело протекающие нозогенные реакции, приводящие к патологическому – дезадаптивному поведению в болезни («преодоление» симптомов заболевания либо, напротив, амплификация симптомов ФП). Среди контингента кардиологического стационара (в том числе среди больных ФП) такие реакции чаще всего наблюдаются у пациентов с шизотипическим РЛ4 (А.В.Андрющенко, 2011; J.Samuels, 2011; S.Quirk и соавт., 2014; M.Suárez-Bagnasco и соавт., 2017).
Следует отметить, что клинические данные в отношении нозогенных реакций при ФП у пациентов с шизотипическим РЛ ограничены отдельными сообщениями. Так, некоторые авторы описывают особую группу соматизированных/коэнестезиопатических нозогенных реакций, протекающих с формированием характерных для соматизированных расстройств у шизотайпов гетерономных телесных сенсаций по типу сенестопатий и телесных фантазий (ощущения «подвешенности сердца», «дыры», «бултыхания в сердце» и пр.) [К.В.Зверев и соавт., 2011; Б.А.Волель и соавт., 2016]. Зачастую подобные реакции на болезнь сочетаются с низкой приверженностью терапии и стремлением пациентов к самостоятельному поиску «оригинальных» методов лечения, сопровождающимся преодолевающим поведением и небезопасными манипуляциями (голодание, особые гимнастические приемы и др.) [D.Lane и соавт., 2009]. Однако за рамками выполненных исследований остается анализ вклада в формирование такого рода нозогений факторов личностной предиспозиции, с одной стороны, и сердечно-сосудистого заболевания – с другой.
Рабочая гипотеза
Психосоматическое пространство кардиологического заболевания у пациентов с ФП, обнаруживающих характерологические аномалии шизотипического круга, определяется соотношением (совместимость/разнонаправленность) соматогенно провоцированной траектории развития РЛ (нозогенные реакции) и клиническими характеристиками течения аритмии.
Условия верификации гипотезы
Наиболее адекватная модель в ряду конституциональных аномалий для проверки выдвинутого предположения – шизотипическое РЛ с акцентуацией типа фершробен5, обнаруживающее признаки отчетливой поляризации психосоматических реакций6.
Для анализа соматической составляющей избрана группа больных с непостоянной ФП (впервые выявленная, пароксизмальная и персистирующая формы аритмии) без гемодинамически значимых нарушений и тяжелой коморбидной сердечно-сосудистой патологии. При таком однотипном фоне соматических изменений создаются условия для определения вклада в клиническую картину нозогении полярно структурированных РЛ.
Цель исследования – определение клинической структуры нозогенных реакций (с оценкой вклада конституционального и соматического факторов) у пациентов с шизотипическим РЛ типа фершробен, страдающих ФП.
Материалы и методы
Исследование выполнено на базе клиники кардиологии Университетской клинической больницы №1
ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова».
Все больные были обследованы сотрудниками кафедры психиатрии и психосоматики лечебного факультета ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова» и отдела по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ с последующим представлением на расширенном клиническом консилиуме, проводимом под руководством академика РАН А.Б.Смулевича.
Патопсихологическое обследование пациентов включало следующие психодиагностические методики:
• Опросник когнитивных установок о теле и здоровье (Cognition about Body and Health Questionnaire,
CABAH) [W.Rief и соавт., 1998].
• Опросник для изучения самооценки социальной значимости болезни (А.И.Сердюк, 1994).
• Адаптированный «Пятифакторный опросник личности» (5PFQ) [R.McCrae, P.Costa, 1987; М.С.Егорова, О.В.Паршикова, 2016].
• Краткий опросник тревоги о здоровье (Short Health Anxiety Inventory, SHAI) [J.Abramovitz и соавт., 2007].
Соматическое обследование проводилось сотрудниками кафедры неотложной и профилактической кардиологии лечебного факультета и включало консультацию кардиолога, рутинные методы, предусмотренные стандартом оказания стационарной помощи в связи с диагнозом ФП (лабораторные методы диагностики, электрокардиография – ЭКГ исследование в 12 стандартных отведениях, суточное мониторирование ЭКГ, суточное мониторирование артериального давления – АД, эхокардиография – ЭхоКГ), дополняемые при необходимости стресс-тестами (тредмил-тест/стресс-ЭхоКГ, сцинтиграфия миокарда с нагрузкой), коронароангиографией.
Критерии включения в исследование:
• согласие пациента на участие в исследовании и обработку персональных данных;
• возраст от 35 до 85 лет;
• верифицированный диагноз ФП (I48 по Международной классификации болезней 10-го пересмотра);
• нозогенная реакция на ФП;
• соответствие структуры преморбида шизотипическому РЛ с акцентуацией по типу фершробен (операциональные диагностические критерии феномена фершробен) [А.Б.Смулевич и соавт., 2016].
Критерии исключения: постоянная форма ФП, ИБС, неконтролируемая АГ, гипертоническая энцефалопатия, гемодинамически значимые пороки сердца, хроническая почечная недостаточность, тяжелая сердечная недостаточность; F20, F21, F22, F23, F25, F00.
Результаты
Изученная выборка включает 11 наблюдений (4 мужчин и 7 женщин, средний возраст – 64,8±8,68 года).
Социодемографическая характеристика выборки (см. таблицу). Преобладание в выборке пациентов возрастной категории 60–79 лет (7 наблюдений – 63,5%) соответствует эпидемиологическим показателям для больных ФП (А.О.Рубаненко и соавт., 2015).
Все пациенты, включенные в выборку, относятся к группе «хорошо компенсированных шизотайпов» (P.Meehl, 1990), сохраняющих высокий уровень социальной и трудовой адаптации. Так, большинство пациентов получили высшее образование (10 наблюдений – 90,9%), работают (5 человек – 45,5%) или являются пенсионерами по возрасту (4 наблюдения – 36,5%). Высокий уровень социальной адаптации пациентов выборки связан с отбором больных на базе крупной университетской клиники. Лишь в одном наблюдении пациенту оформлена инвалидность III группы с сохранением трудоспособности. Все пациенты состоят (7 наблюдений – 63,5%) либо состояли в браке (4 наблюдения – 36,5%).
Кардиологическая характеристика выборки (см. таблицу).
Все пациенты исследуемой выборки наблюдались в клинике кардиологии с диагнозом ФП – впервые выявленная (существовавшая от нескольких недель до нескольких месяцев – 5 случаев) и пароксизмальная (6 наблюдений) формы.
В соответствии с задачами исследования когорта обследованных включала случаи относительно компенсированной сердечно-сосудистой патологии. На момент госпитализации пациентов ни один пароксизм не являлся гемодинамически значимым и не требовал экстренного восстановления ритма (частота сердечных сокращений – ЧСС по данным ЭКГ – 67–93 в минуту – нормосистолия; АД от 120/80 до 175/90 мм рт. ст.), что соотносится с бессимптомностью приступов аритмии в части наблюдений.
У большинства пациентов в предшествующем возникновению ФП периоде диагностирована ГБ 2 и 3-й степени повышения АД. В 3 случаях имело место сопутствующее нарушение проводимости, потребовавшее установки постоянного электрокардиостимулятора, а еще в 2 – дополнительные очаги эктопической активности (частые желудочковая и наджелудочковая экстрасистолия) в анамнезе.
У пациентов рассматриваемой выборки отсутствуют значимые структурные изменения сердца, что, в том числе, свидетельствует об относительно благоприятном течении кардиологического заболевания. Так, по данным ЭхоКГ нарушений со стороны локальной и глобальной сократимости левого желудочка не отмечено ни у одного из пациентов. У 5 больных выборки зафиксировано расширение полости левого предсердия (ЛП), в 2 случаях оно было значительным, что коррелирует с частыми рецидивами ФП и отсутствием эффекта от антиаритмической терапии. Выраженной патологии со стороны клапанов сердца по данным ЭхоКГ не отмечено. Жизнеугрожающих нарушений ритма на момент обследования не выявлено.

Психопатологическая характеристика РЛ и нозогенных реакций в изученной выборке
Среди характерных для всех наблюдений личностных паттернов (все пациенты, вошедшие в выборку, как уже указывалось, имеют преморбидную личностную структуру, оцененную в рамках шизотипического РЛ) можно выделить следующие изменения по типу фершробен:
• странности поведения – oddity (эксцентричность увлечений) и внешнего облика (неряшливость, сочетающаяся с утрированной стилизованностью, экстравагантностью в одежде, прическе и макияже);
• вычурность речи и моторики с речевым напором, чертами монолога, а также склонностью к пространным, оторванным от реальности рассуждениям с использованием множества метафор;
• элементы регрессивной синтонности7;
• стеничность с явлениями гипертимии, повышенная работоспособность, уверенность в себе, предприимчивость, настойчивость в осуществлении планов (А.С.Тиганов, 1999).
Дисгармония психосоматической сферы реализуется у пациентов исследуемой выборки в рамках проприоцептивного диатеза (S.Rado, 1955) в двух полярных направлениях, соотносящихся с контрастными типами нозогенных реакций:
• гиперестетические реакции на патологические изменения соматической сферы (6 наблюдений) – 1-я группа;
• конституционально обусловленная устойчивость/ упругость (resilience) к телесному неблагополучию [R.Druss, C.Douglas, 1988; D.Janicki-Deverts и соавт., 2011] (5 наблюдений) – 2-я группа.
Данные о неоднородности представленных групп по демографическим параметрам в связи с малым размером выборки оценивались на уровне тенденций. Выявлено, что гиперестетичекие реакции в изученной выборке чаще обнаруживаются у женщин (5 наблюдений), тогда как устойчивость к телесному неблагополучию, напротив, ассоциирована с мужским полом. Соответствующее распределение соотносится с данными о накоплении среди больных с гипонозогнозическими реакциями в кардиологической клинике пациентов мужского пола (Т.В.Яковенко, 2006).
Рассмотрим теперь клинические характеристики нозогений в каждой из выделенных групп:
1-я – гиперестетические – тревожно-ипохондрические реакции на ФП (5 женщин, 1 мужчина; средний возраст – 63,25±10,8 года).
Проявления проприоцептивного диатеза обнаруживаются у этих пациентов задолго до манифестации ФП и реализуются склонностью к формированию транзиторных психосоматических кризов (изолированные психовегетативные расстройства, субсиндромальные панические атаки – ПА без признаков избегающего поведения, идиопатические алгии, теромоневротические реакции) в ответ на психотравмирующие ситуации (смена места работы, семейный/служебный конфликт и др.) с последующей спонтанной редукцией симптоматики.
Дебют нозогенной реакции в этой группе совпадает по времени с впервые в жизни возникшими развернутыми пароксизмами ФП.
В результате согласованности траекторий соматического и личностного факторов с самого начала манифестации болезни происходит амплификация приступов ФП ПА, протекающих с танатофобией и целым рядом вегетативных расстройств: усиленное потоотделение, внутренняя дрожь, тремор рук и пр. Это, в частности, подтверждается результатами психологического исследования: преобладание очень высоких значений по шкале невротизма по результатам 5PFQ (медиана – 37 баллов). После успешного купирования пароксизма и редукции сенсаций остаются актуальными стойкие опасения развития очередного приступа, страх развития осложнений аритмии (инсульта, инфаркта).
Поведение в болезни в этой группе соответствует ипохондрическим установкам пациентов. Они скрупулезно придерживаются предписанных назначений, фиксируя малейшие изменения в самочувствии. При этом результаты кардиологических исследований зачастую трактуются с точки зрения собственного восприятия телесного функционирования: объективные изменения миокарда по данным ЭхоКГ воспринимаются как возрастная норма, тогда как незначительное повышение пульса в пределах допустимых значений или регистрация редких экстрасистол по результатам суточного мониторинга ассоциируются с усилением ипохондрической тревоги. В схему лечения включаются особые физические упражнения: дыхательная гимнастика, призванная, по мнению пациентов, не допустить «сбоя правильного ритма», а также элементы йоги, растяжка, выполняемые под определенный ритм или счет.
У пациентов с тревожно-фобическими реакциями на патологические изменения соматической сферы манифестации ФП во всех наблюдениях предшествовала длительная (от 11 лет до 21 года) ГБ, компенсированная медикаментозно. При этом первое обращение за медицинской помощью и выявление первого в жизни пароксизма ФП (по данным ЭКГ) совпадает у этих больных с возникновением субъективных симптомов аритмии, что способствует более раннему (в сравнении со 2-й группой) началу антиаритмической и антикоагулянтной терапии. Вследствие ассоциированных с приступами ФП ПА и других тревожно-фобических расстройств время от начала пароксизма ФП до обращения за помощью в этой группе больных не превышало 4 ч. В свою очередь, благодаря своевременному вызову скорой медицинской помощи или госпитализации купирование пароксизмов ФП осуществлялось медикаментозно на догоспитальном этапе (2 наблюдения) или в условиях реанимационного отделения (1 наблюдение) без необходимости применения экстренной интенсивной терапии. Благоприятные тенденции в течении аритмии: стабильные показатели ЧСС, АД и отсутствие у пациентов гемодинамически значимых осложнений согласуются также с заинтересованностью больных в дополнительных обследованиях и подборе терапии – в 3 наблюдениях госпитализация с целью диагностики и подбора лечения в стационар осуществлялась, несмотря на нормальный синусовый ритм.
В качестве дополнительного подтверждения своевременного реагирования этой когорты больных на симптомы ГБ и ФП, ассоциированного с благоприятными тенденциями развития кардиологического заболевания, выступают результаты анализа данных ЭхоКГ. Так, в обсуждаемой группе обнаружено более редкое (в сравнении с пациентами 2-й группы – см. ниже) развитие диастолической дисфункции на фоне структурных изменений миокарда и преобладание случаев нормального размера ЛП (4 наблюдения).
Среди отличительных клинических особенностей тревожно-ипохондрических реакций у пациентов с шизотипическим РЛ типа фершробен [в отличие от тревожных реакций, формирующихся при ряде других РЛ: тревожно-мнительном, истерическом и других (L.Ong и соавт. 2006; T.Thompson и соавт. 2014; Б.А.Волель и соавт., 2016)] следует отметить вычурные телесные сенсации, нехарактерные для проявлений аритмии и квалифицируемые как телесные фантазии.
В структуре пароксизма ФП у этих пациентов наряду с характерными для сердечно-сосудистого заболевания ощущениями учащенного неритмичного сердцебиения выявляются сенсации по типу «разнонаправленного сокращения сердца по горизонтали, вертикали и диагонали», «перемещения, прыжков сердца внутри грудной клетки». Для описания телесных ощущений пациенты используют яркие образные выражения, метафоры: сердце «живет своей жизнью», «заполняет всю грудную клетку, а затем сжимается в комок». Выявленные отличительные клинические особенности проявляются при психологическом исследовании преобладанием высоких значений по фактору «Восприятие телесных сенсаций как функционально независимых» (медиана – 8 баллов) опросника САВАН. Содержание вопросов именно этого фактора отражает выраженность интрацептивных ощущений, встречающихся в норме лишь в редких ситуациях (Е.И.Рассказова и соавт., 2016)8.
Иллюстрацией тревожно-ипохондрических реакций у шизотипической личности служит следующее клиническое наблюдение.
Пациентка Я.Л.Ф., 66 лет.
Анамнез: мать больной страдала параноидной шизофренией.
Пациентка родилась от нормально протекавшей беременности, срочных родов. Раннее развитие соответствовало возрасту.
На протяжении жизни отличалась замкнутостью, ограниченностью эмоциональных реакций. Вела уединенный образ жизни. Слыла чудаковатой, склонной к странным поступкам и увлечениям: расклеивала объявления с цитатами известных писателей, художников. Верила в приметы, не выходила из дома, не сверившись с гороскопом на день.
Характер на протяжении жизни не менялся. Всегда была «на подъеме». Настроение не ухудшалось даже в ответ на серьезные неприятности.
В школе и вузе училась на «отлично», до выхода на пенсию в 60 лет работала преподавателем. Адаптировалась к изменениям программы обучения, сохраняла трудовую активность.
В замужестве в возрасте 31 года родила сына (беременность и роды без патологии). После родов на «холоду» приняла решение о разводе в связи с пьянством супруга. В дальнейшем замуж не выходила. Придерживалась особых методов воспитания сына, стремилась вырастить «настоящего джентльмена», была внимательна к внукам. Менопауза с 52 лет.
С детства склонна к простудам, протекавшим с фебрильной лихорадкой, длительными периодами реконвалесценции. В душных помещениях ощущала дурноту.
На протяжении жизни беспокоили неприятные ощущения, разнообразные по локализации и проявлениям, не всегда связанные с реальной соматической патологией. Жаловалась на тупые, тянущие боли в поясничной области, крестце и копчике с иррадиацией в ягодицы, ноги. Отмечала распирающие головные боли в лобной, теменной, височных областях с давлением на глазные яблоки. Неоднократно обращалась к различным специалистам; неврологи утверждали, что ее расстройство имеет функциональную природу. Наряду с медикаментозной терапией прибегала к иглоукалыванию, гимнастике, массажу.
Неблагополучие со стороны сердечно-сосудистой системы с 64 лет, когда стали возникать приступы давящих, сжимающих головных болей в затылочной области с ощущениями «напряжения» сосудов головы. В результате обследования была диагностирована ГБ кризового течения, подобрана эффективная медикаментозная терапия. В дальнейшем регулярно наблюдалась у кардиолога.
В возрасте 65 лет после физической нагрузки (перестановка мебели) внезапно возникли неприятные ощущения в загрудинной области – «переворачивание, кувыркание сердца в грудной клетке», «учащенные, разнонаправленные сердечные сокращения», чувство нехватки воздуха и дрожь в теле. Приступ сопровождался паникой, страхом смерти. Незамедлительно обратилась за медицинской помощью, была госпитализирована в стационар по месту жительства с диагнозом ФП. После установления диагноза и беседы с кардиологом беспокоило усиление тревоги за здоровье, испытывала страх остановки сердца из-за неправильного ритма.
Во время пребывания в стационаре отмечала повторный пароксизм ФП, протекавший с клишированной симптоматикой без значительного повышения ЧСС и АД, быстро (около получаса) самостоятельно купировался. Была встревожена, прислушивалась к ощущениям в области сердца. Испытывала тревогу за возможные осложнения аритмии, но избегающего поведения не сформировалось.
Несмотря на отсутствие повторных приступов ФП на фоне подобранной антиаритмической терапии, после выписки из стационара госпитализировалась в кардиологическое отделение Университетской клинической больницы №1 с целью дополнительного обследования и предупреждения осложнений ФП.
Психическое состояние. Выглядит моложе своих лет, астенического телосложения. Одета небрежно. Предметы туалета старомодны, безвкусно подобраны. Мимика бедная, маловыразительная. Активно жестикулирует, охотно демонстрирует локализацию неприятных ощущений.
В беседе ригидна, трудноперебиваема. Резонерствует. В речи использует метафоры, красочные сравнения («сердце горит огнем», «сжимается, как резиновый мячик»).
Крайне ипохондрична, стремится получить дополнительные заключения специалистов, читает медицинскую литературу, смотрит тематические телепередачи. Фиксирована на телесных сенсациях со стороны сердца. При этом во время приступа ФП преобладают жалобы, не соответствующие реальному соматическому статусу: «хаотичные сокращения сердца по горизонтали, вертикали и диагонали», «переворачивание, кувырки сердца за грудиной». Приступ ФП сопровождается паническим страхом смерти в результате сердечно-сосудистой катастрофы.
Ночной сон с трудностями засыпания из-за наплывов тревожных мыслей о здоровье. Аппетит сохранен.
При патопсихологическом исследовании фиксируются вычурность речевых оборотов и явления рассуждательства, а также единичные случаи опоры в ответах на латентные признаки. По шкалам «Восприятие телесных сенсаций как функционально независимых» и «Физическая слабость» САВАН выявляются высокие значения (14 и 9 баллов соответственно) при средних значениях по шкалам «Катастрофизация телесных жалоб» (17 баллов) и «Амплификация соматосенсорики» (18 баллов); по опроснику тревоги о здоровье SHAI – средние значения (11 баллов).
Соматический диагноз: пароксизмальная форма ФП. ГБ I стадии, достигнутая 2-я степень повышения АД, риск сердечно-сосудистых осложнений 2.
По результатам лабораторных и инструментальных исследований данных о сопутствующей соматической патологии не выявлено.
Клинический разбор: состояние определяется как тревожно-ипохондрическое с ПА и танатофобией, непосредственно связанное с манифестацией ФП и постановкой соответствующего кардиологического диагноза.
При этом необходимо отметить совпадение траектории развития РЛ, реализующегося соматоперцептивной акцентуацией (квалификация РЛ – см. ниже), и динамики ФП. Свойственная больной ипохондрическая фиксация на состоянии здоровья (особенно на состоянии сердечно-сосудистой системы) с отслеживанием малейших изменений самочувствия создает условия для диагностики и терапии ГБ и обращения за медицинской помощью при манифестации первого приступа ФП, тем самым способствуя благоприятному течению сердечно-сосудистого заболевания: отсутствие значимых нарушений ритма и проводимости сердца по данным суточного мониторинга, наличие не более трех зарегистрированных приступов ФП в анамнезе, купирование пароксизмов ФП без применения кардиоверсии, нормальный размер ЛП.
Психопатологический симптомокомплекс (тревожно-ипохондрическое состояние) сформировался у шизотипической личности с акцентуацией типа фершробен. Об этом свидетельствуют такие конституциональные черты, как неадекватность эмоциональных реакций (холодность в ответ на развод, смерть близких), замкнутый образ жизни с односторонними, узконаправленными интересами (работа, поддержание здоровья) и странностями внешнего облика.
Аргументирует такую квалификацию и психопатологическая структура телесных сенсаций, манифестирующих в рамках рассматриваемого тревожно-ипохондрического состояния. Вычурные, необычные болевые ощущения могут однозначно оцениваться как гетерономные телесные сенсации – телесные фантазии, не соответствующие реальному соматическому состоянию и отражающие характеристики проприоцептивного диатеза, свойственного личностям шизотипического круга.
Патохарактерологическая структура, свойственная пациентке, сформировалась еще в детские/юношеские годы и с тех пор не претерпела ни отчетливых сдвигов, ни усугубления РЛ. Не отмечается и признаков редукции энергетического потенциала: больная сохраняет работоспособность и социальную активность. Приведенные характеристики статики и динамики РЛ позволяют исключить предположение о текущем эндогенном процессе.
Таким образом, тревожно-ипохондрическое состояние, сформировавшееся под непосредственным воздействием ФП, может рассматриваться как нозогенная реакция у личности с явлениями проприоцептивного диатеза со склонностью к ипохондрическим реакциям, реализовавшимся на протяжении всей жизни.
Вторая группа – гипонозогнозические – по типу аберрантной ипохондрии, нозогенные реакции (3 мужчин, 2 женщины; средний возраст – 67±6,3 года).
Все пациенты с гипонозогнозическими реакциями (в противоположность наблюдениям 1-й группы) обнаруживают персистирующую на протяжении всей жизни конституционально обусловленную «устойчивость» (resilience) к интеркуррентным заболеваниям с повышенным порогом утомляемости и болевой чувствительности. В условиях манифестации соматической патологии у них наблюдаются лишь минимальные признаки расстройства телесного самосознания.
Траектория развития шизотипического РЛ, реализующаяся явлениями аберрантной ипохондрии, на первых этапах не нарушает существенным образом течения кардиологического заболевания.
При этом пациенты, будучи физически хорошо тренированными, обнаруживают высокий (в сравнении с уже рассмотренной группой больных) уровень адаптации к условиям нарушения гемодинамики – к развитию пароксизмов ФП (по данным ЭхоКГ, нагрузочных тестов).
Однако в дальнейшем (чаще всего на этапе установления диагноза) на первый план выступают клинически очерченные проявления аберрантной ипохондрии – парадоксальная с учетом констатации тяжелого сердечного заболевания с приступами аритмии, лишенная эмоционального сопровождения реакция на соматическое страдание. В клиническом пространстве приступа не возникает тревожных опасений тяжелых осложнений или неблагоприятного исхода заболевания, витальный страх смерти также отсутствует. Напротив, доминирует аномальное поведение в болезни – тенденция к минимизации симптомов ФП, а также стремление (путем тренировок) к преодолению проявлений аритмии. Соответственно, соотношение траектории развития шизотипического РЛ и динамики ФП в корне меняется.
Склонность к преодолению соматического дискомфорта, хорошая физическая переносимость кардиологического заболевания приводят к отказу пациентов от регулярных медицинских обследований, искажают спектр жалоб на реальное заболевание и в конечном итоге соотносятся с неблагоприятными (в сравнении с 1-й группой) тенденциями развития ФП. Так, манифестация ФП у пациентов этой группы происходит на фоне некомпенсированной ГБ вследствие отказа от антигипертензивной терапии и отсутствия признаков субъективных ограничений из-за болезни. Симптомы ФП и хронической сердечной недостаточности (ХСН) также длительно не воспринимаются как болезненные, что реализуется в более позднем (в сравнении с наблюдениями 1-й группы) обращении к кардиологам – до 5 мес после появления симптомов ФП. Длительное персистирование неправильного ритма сердца влечет за собой необходимость проведения кардиоверсии – медикаментозной (3 наблюдения) или экстренной интенсивной терапии (2 наблюдения). Неблагоприятные тенденции в течении ГБ и ФП подтверждаются и результатами ЭхоКГ: во всех наблюдениях рассматриваемой группы выявляются признаки гипертонического ремоделирования миокарда с гипертрофией миокарда левого желудочка, его диастолической дисфункцией 1-й степени и более частыми (в сравнении с 1-й группой) случаями дилатации ЛП (5 наблюдений).
Иллюстрацией реакции по типу аберрантной ипохондрии служит следующее клиническое наблюдение.
Пациент К.А.А., 65 лет
Анамнез: наследственность психическими расстройствами не отягощена.
Пациент родился от нормально протекавшей беременности, срочных родов. В раннем развитии от сверстников не отставал.
В школу пошел в 8 лет. С детства обнаружил страсть к рисованию, стремился выражать «собственный стиль», не соответствующий общепризнанным канонам. Зарабатывал на жизнь продажей картин. Выставлялся в различных галереях, вращался в творческой среде. При этом слыл чудаком, «мастером» эксцентричных выходок.
Отличался вычурной манерой речи, изъяснялся намеками, загадками или, напротив, был прямолинеен, без стеснения высказывал знакомым в лицо все, что о них думает.
Был дважды женат (от первого брака ребенок). При этом в браке потребности в доверительных отношениях не испытывал, держался особняком, разводы переносил равнодушно. Сыну времени практически не уделял.
На протяжении жизни оставался активным, крепким, устойчивым к заболеваниям. Будучи физически выносливым, участвовал в марафонах, совершал многочасовые забеги и тренировки на природе. При этом даже в случае недомогания (например, простудного заболевания с фебрильной лихорадкой) оставался на ногах.
Впервые приступ ФП в 65 лет, когда возникло ощущение учащенного сердцебиения. Был удивлен непривычностью состояния, при этом тревоги за здоровье не испытывал. Приступы сердцебиения повторялось раз в 2–3 дня и носили клишированный характер. К врачам не обращался, полагал, что ощущения не представляют серьезной опасности для жизни. Спустя 3 нед, когда приступы сердцебиения приобрели постоянный характер, в связи с дискомфортом во время спортивных упражнений обратился к кардиологу. После проведения ЭКГ был экстренно госпитализирован для купирования пароксизма ФП.
Психический статус: носит длинные седые волосы, забранные в хвост, бороду, усы. Мимика невыразительная.
В беседе многословен, резонерствует. Мышление с элементами магического: верит в совпадения, символы, знаки. В общении с врачом и медперсоналом неадекватен, не соблюдает дистанции, позволяет себе бестактные замечания, без стеснения сообщает интимные подробности.
Жалоб на момент осмотра не высказывает. Однако сообщает, что после купирования приступа ФП ощущал, будто «от сердца отлипло что-то плоское, полуовальной формы, потерявшее упругость». Утверждает, что не обеспокоен сложившейся медицинской ситуацией, а лишь удивлен, что с ним такое могло случиться. В отношении ФП тревоги также не испытывает, сообщает, что пока перебои в работе сердца возникали периодически, переносил их стойко, продолжал занятия спортом, лишь при появлении постоянного физического дискомфорта пришлось обратиться к врачу. Уверен в непоколебимости своего здоровья, ощущает себя активным, бодрым, возможность неблагоприятного исхода даже не рассматривает.
Формально соглашается с необходимостью наблюдения у кардиолога и приема поддерживающей терапии. При этом во время пребывания в стационаре больничный режим не соблюдает – уходит на длительные прогулки, совершает пробежки. Высказывает идеи о возобновлении занятий спортом в полном объеме после выписки.
Патопсихологическое исследование: в личностной сфере преобладают такие паттерны, как увлеченность абстрактными идеями, чудаковатость, черты поляризованного мышления. Во взаимодействии с другими людьми сохраняет эгоцентричность, отмечаются трудности понимания условностей социального взаимодействия. В отношении к болезни отмечается установка на преодоление неприятных телесных ощущений. По шкале «Катастрофизация телесных жалоб» САВАН и опроснику тревоги о здоровье SHAI выявляются низкие значения – 10 и 3 балла соответственно; по данным опросника Сердюка не выявляется ограничений в связи с болезнью – 1 балл.
Соматический диагноз: нарушение ритма сердца: персистирующая форма ФП, медикаментозная кардиоверсия. ГБ II стадии, 2-й степени повышения АД, риск сердечно-сосудистых осложнений 3. Гиперлипидемия.
По результатам лабораторных и инструментальных методов исследования сопутствующей патологии внутренних органов не выявлено.
Клинический разбор: психическое состояние пациента определяется явлениями аберрантной ипохондрии, выступающими в рамках нозогенной реакции на актуальное кардиологическое заболевание – ФП. Клиническая картина аберрантной ипохондрии характеризуется отчуждением сознания соматической (кардиологической) патологии и сопровождается неадекватной интерпретацией симптомов аритмии с минимизацией прогностического значения заболевания. Приступы ФП трактуются как «временный сбой», не требующий снижения уровня физической нагрузки и регулярного приема антиаритмической терапии. Постановка диагноза воспринимается с присущей больному эмоциональной холодностью: не сопровождается изменениями аффективного фона и тревогой.
Структура личностной аномалии пациента относится к кругу шизотипического РЛ с акцентуацией типа фершробен. В пользу данной квалификации свидетельствуют чудаковатость внешнего облика и поведения, парадоксальность мышления, склонность к нековенциональным сверхценным увлечениям, эмоциональная нивелированность в межличностных отношениях и семейной жизни (отсутствие выраженных реакций на потерю близких).
О правомерности квалификации состояния в рамках РЛ и, соответственно, исключения шизофренического процесса свидетельствует стабильность патохарактерологической структуры, сформировавшейся еще в детстве и не менявшейся в последующей жизни.
В конституциональной природе страдания позволяет убедиться и сохраняющийся на протяжении жизни высокий уровень энергетического потенциала при отсутствии признаков астенического дефекта.
В качестве предрасполагающей к формированию нозогении в форме аберрантной ипохондрии выступают наблюдавшаяся на протяжении всей жизни хорошая переносимость физических нагрузок, а также устойчивось/упругость к телесному неблагополучию (соматотоническая акцентуация), проявляющаяся в рассматриваемом случае в стремлении к преодолению соматических заболеваний («перехаживание» болезни).
При этом конституциональная устойчивость к соматическому неблагополучию, реализуясь в недооценке болезненных ощущений и прогноза болезни в целом, ассоциируется в представленном наблюдении с неблагоприятными тенденциями течения ФП. Манифестации ФП предшествовала некомпенсированная ГБ (зарегистрированная в результате случайных измерений АД), по поводу которой пациент не наблюдался у кардиологов. Обращение к врачу по поводу пароксизмов ФП последовало лишь спустя 4–5 мес после появления первых жалоб: ощущения частого сердцебиения, одышка. Поводом для консультации специалиста послужило снижение толерантности к нагрузкам с ограничением прежнего уровня физической активности на этапе прогрессирования ФП и возникновения начальных изменений гемодинамики (диастолическая дисфункция, увеличение ЛП по данным ЭхоКГ). Следствием «перехаживания» пароксизмов явился затяжной характер приступов аритмии (персистирующая форма ФП) и необходимость проведения кардиоверсии.
Даже после установления диагноза и беседы с кардиологом пациент продолжает демонстрировать признаки дезадаптивного поведения в болезни: пренебрежение медицинскими рекомендациями по ограничению спортивных нагрузок, стремление вернуться к прежнему уровню активности (бег на несколько десятков километров) немедленно после выписки из стационара.
Таким образом, в рассмотренном наблюдении продемонстрировано расхождение траекторий ФП и фактора личностной предиспозиции, реализующегося в ситуации соматического заболевания явлениями аберрантной ипохондрии.
Обсуждение и выводы
Анализ соотношения соматически провоцированной траектории развития РЛ и динамики клинических проявлений ФП, представленный в настоящем исследовании, позволяет выделить два типа психокардиологического синдрома, устойчивых в плане структуры психосоматических соотношений.
Первый тип. Синдром синергического взаимодействия патохарактерологической и сердечно-сосудистой патологии, сопровождающегося стабилизацией на уровне благоприятного течения кардиологического заболевания.
Конституционально обусловленные психопатологические расстройства (тревога о здоровье, повышенная чувствительность к проявлениям соматического неблагополучия, обостренное самонаблюдение с фиксацией на телесных сенсациях) выступают в качестве фактора, создающего условия для раннего выявления и купирования ФП, предупреждения прогрессирующего увеличения ЛП, снижения риска развития тромбоэмболических осложнений и ХСН и контроля АГ.
Второй тип. Синдром нивелирования восприятия соматической патологии (аберрантная ипохондрия), обусловленного аномалиями конституционального склада, приводящий к утяжелению течения кардиологического заболевания.
Конституционально обусловленная устойчивость (resilience) к соматическому неблагополучию ассоциируется с дезадаптивным поведением в болезни (позднее обращение за медицинской помощью и, соответственно, более длительные эпизоды ФП, плохо контролируемая АГ, прогрессирующее увеличение ЛП, бóльшая вероятность тромбоэмболических осложнений и возникновения ХСН)9.
Обращаясь к клиническому значению психосоматических синдромов, необходимо подчеркнуть следующее.
Выделение психосоматических состояний, объединяющих кардиологическую патологию и патохарактерологические/психопатологические расстройства, будет способствовать оптимизации диспансерного наблюдения за этими больными.
Выявление психосоматического синдрома 2-го типа требует более частого врачебного контроля с применением инструментальных методов обследования.
Представленное дихотомическое деление психокардиологических расстройств (с учетом соучастия в клинической картине психопатологических проявлений конституциональных аномалий) создает возможности для проведения дифференцированных психокоррекционных мероприятий (психотерапия, применение психотропных средств), во многом способствующих (наряду с кардиотропной терапией) улучшению клинического прогноза рассматриваемого контингента больных.
1 Основное внимание авторов этих исследований посвящено анализу психокардиологических нарушений при таких заболеваниях, как ИБС (А.Л.Сыркин, 2005; Ф.Ю.Копылов, 2008; Е.А.Степанова, 2011) и АГ (А.В.Добровольский, 1999; А.А.Долецкий, 2005; Б.А.Волель, 2014), а также психопатологии реакций, возникающих в ответ на кардиальную патологию, требующую сложных диагностических манипуляций и хирургического вмешательства (коронароангиографии, аортокоронарного шунтирования и пр.) [М.А.Самушия, 2006].
2 В соответствии с тенденцией к поиску черт, ответственных за развитие и более тяжелое течение ФП, авторы выделяют ряд нерядоположенных личностных паттернов: «гнев» и «враждебность» (E.Eaker и соавт., 2004), «эмоциональную реактивность» (A.Maryniak и соавт., 2015), соматизацию (N.Kupper и соавт., 2013), алекситимию (P.Porcelli и соавт., 2013), тревожность (L.Lampert и соавт., 2014) и чувствительность к тревоге (L.Ong и соавт., 2006; A.Thomas и соавт., 2016).
3 В дальнейшем нарушения ритма сердца будут рассматриваться на модели ФП – одной из наиболее распространенныхнаджелудочковых аритмий, I48 по Международной классификации болезней 10-го пересмотра. ФП и мерцательная аритмия – синонимичные понятия.
4 Данные литературы свидетельствуют о накоплении следующего ряда РЛ среди пациентов с кардиальной патологией, втом числе с ФП: пограничное – до 2,16%, обсессивно-компульсивное – до 1,76%, шизотипическое – до 1,48%, шизоидное –до 1,35% и др.
5 Конституциональные аномалии, определяемые в рамках шизотипического РЛ с акцентуацией типа фершробен (verschrobene),характеризуются чертами круга oddity (от англ. – странность, чудаковатость, диковинка, несуразность) [J.Wiggins и соавт., 1989; D.Watson и соавт., 2008].
6 В литературе широко представлены данные о формировании в рамках шизотипического РЛ психосоматических реакций ипохондрического круга (А.В.Бурлаков, 2005; Н.А.Ильина, 2006), а также полярных им реакций по типу сегментарной деперсонализации, протекающих с отчуждением проявлений соматического неблагополучия (Б.А.Волель, 2009; Д.С.Скрябин, 2009; С.В.Иванов и соавт., 2016).
7 Регрессивная синтонность – болезненная, клинически значимая степень откровенности, утрата стыдливости, понятий о приличии и игнорирование принятых в обществе норм социального поведения (А.С.Тиганов, 1983).
8 Восприятие телесных ощущений как независимых и их гетерономность по отношению к нормальному телесному опыту соотносится с обнаруженными у всех пациентов рассматриваемой группы признаками телесного аутизма (А.Б.Смулевич,2015) – аномалии соматопсихической сферы, характерной для личностей шизотипического склада, проявляющейся гетерономностью перцептивных ощущений по отношению к реалиям телесного функционирования. Аномальность телесных сенсаций отражает представление «шизотайпов» о соматических явлениях собственного организма, не имеющих связи с
реальными физиологическими процессами и клиническими проявлениями, свойственными соматическому заболеванию.
9 Материалы проведенного исследования не соотносятся с данными ряда публикаций (N.Lossnitzer и соавт., 2014), в которых устойчивость к телесному неблагополучию («упругость») рассматривается в рамках «защитных механизмов», оказывающих благоприятное влияние на течение соматического заболевания.
Сведения об авторах
Смулевич Анатолий Болеславович – акад. РАН, проф., зав. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ; зав. каф. психиатрии и психосоматики лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова». E-mail: absmulevich@list.ru
Сыркин Абрам Львович – д-р мед. наук, проф., зав. каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ
им. И.М.Сеченова»
Трошина Дарья Викторовна – аспирант каф. психиатрии и психосоматики лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Волель Беатриса Альбертовна – д-р мед. наук, проф. каф. психиатрии и психосоматики лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова», ФГБНУ НЦПЗ
Сыркина Елена Абрамовна – доц. каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Новикова Нина Александровна – д-р мед. наук, проф. каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Грубова Марина Владимировна – аспирант каф. профилактической и неотложной кардиологии лечебного фак-та ФГАОУ ВО «Первый МГМУ им. И.М.Сеченова»
Малютина Анастасия Алексеевна – клинический психолог, мл. науч. сотр. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ


