Психиатрия Психические расстройства в общей медицине
№01 2019
Психогенная пурпура: клиническое наблюдение №01 2019
Представлено описание синдрома Гарднера–Даймонда у больной 72 лет. Диагноз поставлен на основании анамнеза болезни, клинико-лабораторных исследований, подтвержден положительной внутрикожной пробой с суспензией собственных эритроцитов. Путем параклинического обследования выявлены патохарактерологические особенности, предрасполагающие к формированию синдрома Гарднера–Даймонда.
Ключевые слова: синдром Гарднера–Даймонда, психогенная пурпура, синдром аутоэритроцитарной сенсибилизации, внутрикожная проба с аутоэритроцитами, личность истерического круга, невропатия.
Для цитирования: Смулевич А.Б., Романов Д.В., Львов А.Н. и др. Психогенная пурпура: клиническое наблюдение. Психические расстройства в общей медицине. 2019; 1: 22–28.
Представлено описание синдрома Гарднера–Даймонда у больной 72 лет. Диагноз поставлен на основании анамнеза болезни, клинико-лабораторных исследований, подтвержден положительной внутрикожной пробой с суспензией собственных эритроцитов. Путем параклинического обследования выявлены патохарактерологические особенности, предрасполагающие к формированию синдрома Гарднера–Даймонда.
Ключевые слова: синдром Гарднера–Даймонда, психогенная пурпура, синдром аутоэритроцитарной сенсибилизации, внутрикожная проба с аутоэритроцитами, личность истерического круга, невропатия.
Для цитирования: Смулевич А.Б., Романов Д.В., Львов А.Н. и др. Психогенная пурпура: клиническое наблюдение. Психические расстройства в общей медицине. 2019; 1: 22–28.
Case report of psychogenic purpura
A.B. Smulevich1,2, D.V. Romanov*1,2, A.N. Lvov3, P.G. Iuzbashian2, L.R. Plieva3, S.I. Bobko3
1Mental Health Research Center, Moscow, Russia;
2Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
3Moscow Scientific and Practice Center of Dermatovenerology and Cosmetology, Moscow, Russia
*newt777@mail.ru
Abstract
This work describes the Gardner–Diamond syndrome in a woman of 72 years. The syndrome was diagnosed on the basis of anamnesis, clinical and laboratory tests, and it was proved by positive intracutaneous test with suspension of patient’s own erythrocytes. By clinical interviews personality features, that predispose to Gardner–Diamond syndrome, were exposed.
Key words: Gardner–Diamond syndrome, psychogenic purpura, autoerythrocytic sensitization syndrome, intracutaneous test with autoerythrocytes, histrionic personality, neuropathia.
For citation: Smulevich A.B., Romanov D.V., Lvov A.N. et al. Case report of psychogenic purpura. Mental Disorders in General Medicine. 2019; 1: 22–28.
Психогенная пурпура, также известная как синдром аутоэритроцитарной сенсибилизации, или синдром Гарднера–Даймонда (СГД), – состояние, характеризующееся появлением вслед за физическим или психическим стрессом болезненных, возвышающихся над поверхностью кожи бледных высыпаний, которые в течение нескольких суток трансформируются в экхимозы (F. Gardner, L. Diamond, 1955).
Речь идет о казуистической патологии. Так, в мировой литературе упоминается лишь около 200 случаев верифицированного СГД, из которых подробно описаны
45 наблюдений (M. Block и соавт., 2018), в том числе 2 в России (О.Л. Иванов и соавт., 2000; О.Л. Иванов и соавт., 2013). Данные о роли психопатологических нарушений при СГД противоречивы, следствием чего являются их гиподиагностика и, как правило, неадекватная терапия1. Представляется актуальной верификация психических расстройств в процессе клинического обследования, направленного на уточнение психосоматических соотношений при этом редком синдроме.
Первые описания психогенной пурпуры появились в начале XX в., когда немецкий психиатр R. Schindler в 1927 г. опубликовал данные о 16 больных, у которых помимо психопатологических расстройств отмечались болезненные экхимозы. При этом автор обнаружил, что наблюдаемые им кожные кровотечения можно как индуцировать, так и купировать с помощью гипноза2.
В 1929 г. E. Jacobi представил 2 наблюдения, в которых психические расстройства (у одного пациента были обнаружены характерологические девиации истерического круга, у другого – бред) сопровождались артифициальными кровотечениями.
Свое современное эпонимическое название обсуждаемый синдром получил в честь F. Gardner и L. Diamond в 1955 г.; авторы не только опубликовали подробное клиническое описание симптомокомплекса (4 пациентки с болезненными экхимозами, возникающими как при незначительной травматизации кожи, так и без нее на фоне психотравмирующих воздействий), но и предложили объективную диагностическую пробу, позволяющую верифицировать основной биологический механизм заболевания – аутоэритроцитарную сенсибилизацию3.
Перечень синонимических названий СГД включает такие наименования, как синдром болезненных экхимозов, истерическое кровотечение, психогенная пурпура4 (O. Ratnoff, D. Agle, 1989).
Обобщая приводимые в литературе данные относительно социодемографических особенностей и клинической структуры СГД, необходимо указать на ряд следующих характеристик.
СГД страдают преимущественно женщины в возрасте от 19 до 72 лет (в основном до 30 лет). Однако Z. Lababidi и R. Friedman (1971 г.) наблюдали СГД у молодого мужчины, а в дальнейшем в литературе появилось еще несколько описаний СГД у мужчин (N. Akman и соавт., 1978). Возникновение СГД у детей наблюдается чрезвычайно редко (M. Okur и соавт., 2012).
В типичных случаях СГД экхимозы локализуются в основном в области нижних конечностей, туловища и лица (F. Gardner, L. Diamond, 1995). В продромальном периоде больные жалуются на недомогание и усталость. Затем в области будущих высыпаний возникает зуд по типу «укуса насекомого», ощущение напряжения и болезненности. Одновременно или спустя несколько минут появляется уплотнение кожи и подлежащих тканей. Через 4–5 ч очаги поражения становятся розово-красного цвета и представляют собой болезненные волдыри размером от 3 до 10 см (О.Л. Иванов и соавт., 2000). По мере стихания воспалительно-инфильтративной реакции высыпания эволюционируют в экхимозы и проходят стадии «цветения синяка», подвергаясь регрессу. При этом эритема, отек и болезненность постепенно стихают. Одновременно с регрессом старых высыпаний могут появляться свежие элементы. СГД может сопровождаться такими системными проявлениями, как головные боли, артралгии, тошнота, гипертермия (R. Tainwala и соавт., 2013)5.
Переходя к обсуждению психической патологии, ассоциированной с СГД, следует отметить, что в значительной части клинических случаев психопатологическое обследование не проводилось. Доступные данные о частоте психической патологии обобщены в систематическом обзоре M. Block (2018 г.), проанализировавшего имеющиеся на этот счет сведения, опубликованные для 45 больных СГД, среди которых в 71% случаев обнаруживаются психопатологические расстройства. Большая часть нарушений представлена депрессией (49%), выявлялись также тревога (16%), смешанное тревожно-депрессивное расстройство (4%), конверсионное расстройство (4%), зависимость от алкоголя (4%), биполярное аффективное расстройство (2%), обсессивно-компульсивное расстройство (2%) и расстройства личности (4%)6 [M. Block, J. Sitenga, 2018].
Распространено мнение, что среди больных СГД преобладают личности истерического круга. Данное утверждение поддерживается работами целого ряда авторов, в том числе и отечественных (O. Ratnof, 1968; О.Л. Иванов и соавт., 2013). Однако некоторые исследователи наряду с патохарактерологическими дименсиями истерического круга, включающими манипулятивность, зависимость от мнения окружающих, жажду признания, «истерическую скотому реальности», психический инфантилизм, описывают и другие личностные черты. Так, T. Hallstroem (1961 г.) приводит указания на такие характерологические дименсии, как непостоянство, импульсивность, тревожность, беспомощность, зависимость, а кроме того, на невропатические феномены (вегетативная нестабильность и тревога о здоровье, сочетающиеся с утомляемостью, раздражительностью, плаксивостью, сверхчувствительностью к звукам, трудностями концентрации).
В качестве подтверждения данных о комплексной структуре конституционального предрасположения, не ограниченного в случаях СГД исключительно базовыми истерическими дименсиями, может также служить приведенное ниже собственное клиническое наблюдение.
Клиническое наблюдение
Д.П., 72 года, пенсионерка. Наследственность психопатологическими расстройствами и аллергическими реакциями, а также гематологической патологией не отягощена.
Мать умерла в 76 лет от соматического заболевания. По характеру была ответственная, гиперопекающая, все свое время посвящала работе и семье, практически не имела друзей, круг интересов включал прежде всего воспитание детей, а впоследствии внуков.
Отец умер в 55 лет. По характеру был добродушный,веселый, вовлеченный в жизнь семьи, всеобщий любимец. Потеряв на фронте большое количество зубов (практически не мог нормально жевать), отказывался посещать стоматологов, боялся, что его «залечат». Умер от асфиксии, подавившись пищей.
Сестра (80 лет) – по характеру в молодости упорная, настойчивая, жесткая. С 70 лет, когда были диагностированы сахарный диабет и артериальная гипертензия, большую часть времени проводит в постели, переложила на мужа домашние обязанности.
Больная родилась от нормально протекавших беременности и родов. Часто болела простудными заболеваниями. С раннего возраста отмечались явления невропатии: становилось дурно в душных помещениях, укачивало в транспорте. Несмотря на это, росла активной, деятельной, подвижной. Отличалась стабильно приподнятым настроением. В детском саду и школе адаптировалась легко, быстро вливалась в детский коллектив, с удовольствием участвовала во внеучебной деятельности, училась на отлично. Хотя всегда собирала вокруг себя большие компании приятелей и знакомых, ограничивалась поверхностными контактами, близких подруг не имела. Стремилась к лидерству в коллективе, добровольно брала на себя помощь неуспевающим в классе, гордилась своей ролью «спасительницы» среди сверстников.
Mensis с 10 лет, регулярные, безболезненные, длительные, перепадами настроения не сопровождались. В отношениях с мужчинами была легкомысленна, склонна к импульсивным поступкам. Так, в 16 лет после 7 мес знакомства, вопреки воле родителей, вышла замуж за солдата-срочника, служившего в части неподалеку, и переехала за ним в другую республику. Гордилась тем, что вырвалась из деревни в крупный город, что имеет статус замужней женщины. Отношения в семье сформировала ровные, стремилась поддерживать видимость благополучной семьи, несмотря на то что муж имел пристрастие к алкоголю. Долгое время пыталась вылечить его от пагубного пристрастия, неоднократно консультировала у наркологов, прибегала к кодированию. Только в 50 лет, когда тот стал пить запоями и потерял работу, отселила его в другую квартиру. «Жить с пьющим человеком стало невыносимо», однако вплоть до смерти мужа поддерживала с ним контакт, помогала материально.
Беременности и роды в 17 и 31 год. Нарушений настроения после родов не отмечала, чувства к детям появлялись сразу. Роды и послеродовой период переносила легко. При этом не придавала большого значения сфере соматического здоровья. Так, после вторых родов, когда была лишена грудного вскармливания из-за пребывания ребенка в неонатологическом отделении, «не заметила» начала лактации и всех ее симптомов, пока не возник лактостаз («не обратила внимания» на дискомфорт, боли и повышение температуры). Объясняла произошедшее тем, что никто не сказал, что нужно сцеживаться, как это было при первой беременности. Между беременностями множество раз делала аборты, порой прибегая к прерыванию беременности по нескольку раз за год. Снижения настроения по этому поводу не возникало, воспринимала прерывание беременности как рядовую процедуру, которую легко переносила. Объясняла нежелание иметь еще детей потребностью «строить карьеру».
Несмотря на постоянную занятость по работе, всю жизнь испытывала глубокую привязанность к сыновьям, в особенности к младшему. Узнав о его соматическом заболевании (тяжелая форма бронхиальной астмы), постоянно ощущала тревогу за него. Тщательно следила за состоянием сына, приемом препаратов, оберегала его, не разрешая переутомляться, даже когда он повзрослел, пыталась манипулировать им, запрещая работать. В 60 лет после, рождения внучки (дочери младшего сына), решила забрать ее у невестки, поскольку убедилась в том, что без посторонней помощи та не справляется, оформила опекунство, переселила внучку к себе. Со свойственной ей неутомимостью справлялась с воспитанием и уходом за ней.
С юности была увлечена профессиональной деятельностью. В 18 лет после окончания профессионального училища работала техником, быстро получила должность инженера, несмотря на отсутствие высшего технического образования. С работой справлялась, однако не собиралась останавливаться на достигнутом. В 26 лет, несмотря на успешную профессиональную деятельность, невзирая на непонимание и насмешки родственников и коллег, решила кардинально сменить сферу занятости и стать юристом. Поступив на вечернее отделение университета, совмещала работу с учебой, упорно осваивала желанную специальность, окончила вуз с отличием.
Хотя отмечала, что нелегко выполнять множество самой на себя возложенных обязанностей сразу, работала до позднего вечера. Для восстановления сил хватало 4–5 ч сна. Затем, проработав год адвокатом, в 32 года была принята на должность судьи по уголовным делам. Проработала в судах в общей сложности 18 лет. Была обстоятельной, принципиальной, стремилась разобраться в нюансах дел, вникнуть в суть, задерживалась на работе допоздна, чтобы подготовиться к слушаниям. Нередко рассматривала дела, исходя из собственных моральных норм, порой присуждая даже более строгие наказания, чем того требовал закон, если была убеждена в виновности подсудимого.
После выхода на пенсию в 50 лет в связи с переводом делопроизводства на язык государства СНГ, где жила и работала, испытывала скуку, тяготилась вынужденной бездеятельностью. Не в состоянии «сидеть без работы», использовала юридические навыки в тяжбах с коммунальными службами, упорно добиваясь своего. Так, протестуя против строительства магазина около дома, привлекла к делу средства массовой информации и общественность, добилась судебного запрета.
Менопауза с 46 лет, перенесла спокойно, настроение не менялось. Однако с этих пор отмечала периодическое повышение артериального давления, был поставлен диагноз «артериальная гипертензия». Как и прежде, не испытывая тревоги о здоровье, не опасалась по поводу диагноза, давление самостоятельно не измеряла, антигипертензивные препараты, несмотря на рекомендации врачей, регулярно не принимала.
Очередное соматическое неблагополучие – в возрасте 57 лет. В связи с увеличением шейных лимфатических узлов был поставлен предположительный диагноз онкологического заболевания и предложена операция. Известие о диагнозе и на этот раз перенесла «стоически», не пыталась узнать подробностей, легко согласилась на операцию, даже не уточняя, на каком именно органе она будет проводиться. Перед планируемым хирургическим вмешательством тревоги не испытывала. Напротив, успокаивала волновавшихся за нее родных, отказывалась от предложений помощи, аргументируя это тем, что, если судьба такова, она с ней смирится. Когда после дообследования диагноз был снят, восприняла это как должное.
Считает себя больной настоящим заболеванием с 65 лет, когда младший сын, страдающий тяжелой формой бронхиальной астмы, сообщил о решении переехать в другой город. Была шокирована его заявлением, испытала острую тревогу, резко снизилось настроение. Боялась, что сын из-за болезни не сможет жить без ее поддержки в большом городе. Постоянно плакала, уговаривала его не ехать. На фоне тревоги «отнялась» левая нога. Резко поднялась температура до 39,5°С. Не могла передвигаться, все время проводила в постели. Испытывала слабость, сонливость, большую часть дня спала. Резко снизился аппетит, ела практически исключительно жидкую пищу, похудела на 20 кг. Настроение было постоянно снижено, даже после известия о том, что сын остается дома, состояние не изменилось. Несмотря на редукцию психогенного комплекса, исчезновение тревоги за сына, самочувствие не улучшалось. Продолжала испытывать подавленность, безрадостность, астению, апатию. После 3 мес, проведенных в таком состоянии, на ультразвуковом исследовании нижних конечностей была выявлена объемная гематома между мышцами левой ноги. По назначению врача принимала преднизолон до 50 мг/сут, в течение 2 нед состояние улучшилось: вернулась подвижность конечности, прекратились внезапные подъемы температуры. Вслед за улучшением соматического состояния, обратным развитием гематомы, постепенно (в течение нескольких недель) выровнялось настроение, редуцировались слабость, апатия, восстановился аппетит.
С тех пор периодически отмечала появление экхимозов на нижних конечностях: сначала место будущих высыпаний бледнело, возвышалось над поверхностью кожи, затем появлялся болезненный синяк, сопровождавшийся зудом, чувством распирания, который в течение 1–2 нед постепенно регрессировал, меняя цвет с пурпурного на желтый и не оставляя следов. Однако тревоги на этот счет не испытывала, к врачам не обращалась.
Очередное ухудшение состояния отмечает с 67 лет после известия о внезапной смерти младшего сына. Не могла поверить в случившееся, испытала острое чувство сжатия в груди, невозможность вдохнуть, не могла плакать. Несмотря на некоторое улучшение состояния в течение 2 нед, реакция горя с постоянными воспоминаниями о сыне, чувством утраты продолжалась несколько месяцев. Испытывала подавленность, была плаксива, нарушился сон с трудностями засыпания, навязчивыми образными воспоминаниями об умершем, снизился аппетит, похудела на 2–3 кг.
Отметила, что после смерти сына экхимозы увеличились в размере, стали более болезненными, распространились с нижних конечностей выше по телу. С 69 лет экхимозы появились на молочных железах, что сопровождалось отеком и болезненностью. Многократно обследовалась у терапевтов и гематологов, периодически вновь принимала кортикостероиды с временным эффектом. Поддалась уговорам старшего сына переехать в столицу для более детального обследования.
В 71 год была вынуждена оформить опекунство над внуками 11 и 13 лет, перевезти их в Москву. С тех пор жила в квартире с ними и старшим сыном. Периодически раздражалась на них в связи с непослушанием, а также на старшего сына, вынуждая того расстаться с его новой партнершей, поскольку сразу невзлюбила потенциальную невестку. Стала отмечать, что после эпизодов раздражительности экхимозы стали появляться чаще – один за другим, практически без перерыва, и становятся все больше по размеру.
Настоящее обострение – около 2 мес назад, когда после известия об ограблении квартиры появился очередной крупный синяк на лице. В таком состоянии обратилась на амбулаторный прием в дерматологическую клинику, где была рекомендована консультация психиатра, на которую дала информированное добровольное согласие.
Психическое состояние
Выглядит по возрасту. Одета ярко, по моде, использует броские аксессуары, пользуется декоративной косметикой. Говорит громко, речь в ускоренном темпе, активно жестикулирует. Мимика оживлена, настроение приподнятое. Улыбается, шутит. Просит называть себя девушкой, утверждая, что не чувствует своего возраста. Подчеркивает свою ориентированность в современных реалиях, демонстрирует умение пользоваться гаджетами и сетью Интернет.
Жалуется на появляющиеся по всему телу болезненные синяки, которые возникают на здоровой коже как после психотравмирующих событий, так и (последнее время) без очевидной провокации. Связывает начало болезни с психотравмой в 65 лет – известием о переезде сына, ухудшения состояния – с его смертью, а настоящее обострение – c ограблением квартиры. Сообщает, что последнее время экхимозы появляются практически постоянно, проходят за 1–2 нед.
Несмотря на рассказ о страдании, причиняемом симптомами болезни (испытывает боль, зуд, подъемы температуры до фебрильных значений), серьезность заболевания недооценивает. Считает себя больной только в момент появления особенно больших экхимозов, все остальное время в отсутствие субъективных жалоб воспринимает себя относительно здоровой, появление мелких высыпаний на коже описывает как досадную мелочь, не требующую серьезного лечения. Не испытывает тревоги по поводу своего здоровья, не пытается узнать о прогнозе заболевания или смысле проводимых диагностических и лечебных процедур, при этом с предписаниями врачей соглашается, выполняет их дисциплинированно.
Характеризует себя как активную, деятельную, «на подъеме», склонную к самостоятельным решениям. Подробно, горделиво описывает свои прежние карьерные достижения, значимость среди друзей и знакомых. Жалуется, что за последние годы, особенно после переезда, чувствует себя несколько потерянной, «в отрыве» от привычной социальной среды. Характеризует себя как мягкосердечного человека, готового помочь даже малознакомым людям, не говоря уже о близких родственниках. Определяет привязанность к сыновьям и внукам как самое сильное чувство, утверждает, что всегда жила их интересами и тревожилась за них, хотя и была постоянно занята на работе, до сих пор тяжело переживает потерю младшего ребенка. Несмотря на связанные с возрастом и соматическим здоровьем трудности в воспитании внуков, утверждает, что справляется с этим, ставит своей главной целью дать им образование и обеспечить достаток.
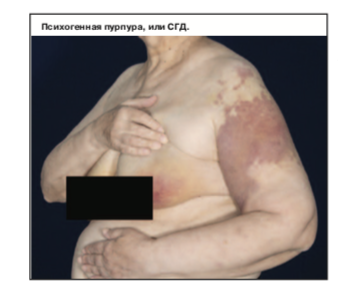 Дерматологический статус
Дерматологический статус
Патологический процесс носит распространенный характер. Представлен обширными экхимозами, располагающимися на передней поверхности левого плеча (см. рисунок). На коже молочных желез отмечаются участки желто-коричневого цвета по типу «цветения синяка». При дерматоскопии – расширенные сосуды, петехии.
Лабораторное обследование
Общий анализ крови: лейкоциты – 5,2 (4,50–11,00) тыс./мкл, эритроциты – 4,21 (3,80–5,20) млн/мкл, гемоглобин – 10,7 (11,7–16,1) г/дл, гематокрит – 34,8, среднее содержание гемоглобина в эритроците – 25,5, средняя концентрация гемоглобина в эритроците – 308, тромбоциты – 188 (150–400) тыс/мкл, нейтрофилы палочкоядерные – 3,2 (1,56–6,13) тыс/мкл, эозинофилы – 0,2 (0,00–0,70) тыс/мкл, базофилы – 0 (0,00–0,20) тыс/мкл, лимфоциты – 2,89 (1,18–3,74) тыс/мкл, моноциты – 0,74 (0,20–0,95) тыс/мкл, скорость оседания эритроцитов (СОЭ) – 8 мм/ч.
Биохимический анализ крови: аланинаминотрансфераза – 8 (0–41) Ед/л, аспартатаминотрансфераза –
18 (0–35) Ед/л, билирубин – 15,2 (2–20,5) мкм/л, мочевина – 2,12 (2,9–8,2) ммоль/л (155–357), С-реактивный белок – 25,9 (0–5) г/л, ревматоидный фактор – 5,3 (0–14) ммоль/л, холестерин – 4,45 (3,9–5,2) ммоль/л, общий белок – 62,4 (66–88) г/л, антистрептолизин O – 15 (0–200).
Общий анализ мочи: удельный вес – 1030, реакция – 5,0, белок – отрицательно (до 0,1 г/л), сахар, ацетон – не обнаружены, лейкоциты – отрицательно, эритроциты – отрицательно, уробилиноген – 3,2 (0–17) мкмоль/л, кетоновые тела – 1,5 (0–0,5) мкмоль/л.
Исследования сыворотки крови на антитела: антитела к миелопероксидазе, антитела к цитоплазме нейтрофилов класса IgG в пределах референсных значений.
Проведена проба с суспензией собственных эритроцитов. Контроль на второй день – проба положительная.
Заключение ревматолога. Из анамнеза известно, что заболевание дебютировало в возрасте 65 лет в виде обширной межмышечной гематомы левого бедра. Заболевание протекает с периодическими обострениями. Терапия массивными дозами кортикостероидов давала положительный эффект. Настоящее обострение в течение 1 мес, экхимозы на коже молочной железы, мягких тканей лица. По данным лабораторных исследований (СОЭ, С-реактивный белок, антистрептолизин O, ревматоидный фактор в пределах нормы) острая ревматологическая патология может быть исключена.
Заключение гематолога. В связи с жалобами на внезапное появление крупных экхимозов на коже был проведен ряд лабораторных исследований: общий анализ крови, биохимический анализ крови, коагулограмма, иммунологическое исследование сыворотки крови. Основные показатели свертываемости (активированное частичное тромбопластиновое время – АЧТВ, международное нормализованное отношение – МНО, протромбиновое время) в пределах нормы, данных за гематологическую патологию нет.
Обсуждение
В данном случае как клиническое (дерматологический статус), так и параклиническое обследование в сочетании с результатом специфической лабораторной пробы на аутосенсибилизацию к эритроцитам подтверждают диагноз СГД.
Экхимозы у данной больной развиваются и регрессируют по классическому сценарию высыпаний при СГД. Первичные морфологические элементы появляются на здоровых, нетравмированных участках кожи, которые начинают возвышаться над поверхностью, бледнеют, появляется чувство боли, распирания, позднее присоединяется зуд. Через несколько часов на данных участках возникает болезненный лиловый экхимоз, который сохраняется в течение нескольких дней, а затем редуцируется, меняя цвет на желто-коричневый и бесследно исчезая. В случае наиболее выраженных обострений, сопровождающихся появлением особо крупных элементов и системными симптомами (общая слабость, подъем температуры до фебрильных цифр, головные боли), имеется отчетливая связь с психотравмирующими воздействиями – психогенная пурпура (см. обсуждение далее).
Диагноз также подтвержден лабораторно: положительный результат пробы с аутоэритроцитарной суспензией – появление через 24 ч на месте введения суспензии экхимоза, подобного тому, что появляется у данной больной в течение заболевания. Данная проба считается показательной для СГД (F. Gardner, L. Diamond, 1956). Результаты анализов крови и мочи по заключению врача-ревматолога исключают ревматологический генез заболевания: в общем анализе крови нет данных за системное воспаление, антистрептолизин O, антитела к миелопероксидазе и цитоплазме нейтрофилов в пределах нормы. По консультации гематолога патология свертывающей системы крови также исключена (показатели АЧТВ, МНО, протромбиновое время в пределах нормы).
Особенностью представленного наблюдения является тот факт, что экхимозы появляются как после психотравмирующего воздействия, так и аутохтонно. Так, наиболее серьезные обострения заболевания возникали у пациентки в ответ на субъективно значимые психотравмирующие события (известие о планирующемся переезде сына, смерть сына, ограбление квартиры). Аналогичные данные относительно психогенной провокации приводят в своем систематическом обзоре
M. Block и J. Sitenga, которые рассматривали корреляцию между психическим стрессом и проявлениями СГД. Авторы установили, что у 71% пациентов такая взаимосвязь была подтверждена. Речь идет о конфликтах в семье – 31%, потере близкого человека – 11%, проблемах со здоровьем – 11%. Также среди причин, провоцировавших обострения СГД, выделялись аборты, усыновления, сексуальное насилие, алкоголизм. Однако некоторые авторы, в том числе Т. Hallstroem, проводившие детальное психопатологическое обследование, установили, что даже у пациентов, реагировавших на психотравмирующие воздействия обострениями СГД, некоторые экзацербации случались аутохтонно. Это верно и в нашем наблюдении. За 7 лет течения заболевания помимо перечисленных случались и другие события, потенциально способные приводить к дистрессу, – смерть мужа, переезд в другую страну, которые пациентка переносила благополучно и которые не провоцировали обострений СГД. Можно предположить, что указанный паттерн реагирования обусловлен особенностями личности больной.
В представленном наблюдении психогенная пурпура возникла у личности кластера В – гипертимного (оживленного) истерика – vivacious hystrionic по T. Millon (Т. Millon, 1996; А.Б. Смулевич, 2016).
Анамнез жизни и психический статус позволяют выделить черты, свойственные указанной патохарактерологической структуре. Как личность драматического кластера пациентку характеризуют потребность во внимании, жажда признания, зависимость от мнения окружающих, реализующихся в том числе «яркостью» и эксцентричностью во внешнем облике. Легкомысленность и склонность к импульсивным поступкам в юности сменяются с возрастом социально приемлемой ролью «добродетельного индивида» (А.Б. Смулевич, 2007). Гипертимный радикал «оживленного истерика» представлен повышенной активностью – деятельна, «на подъеме», не нуждалась в длительном отдыхе для восстановления сил.
Отношение пациентки к неблагополучию в соматической сфере также иллюстрирует модус реагирования, ассоциированный с указанной патохарактерологической структурой (признаки антиипохондрии с явлениями гипонозогнозии). Даже получив известие о вероятной серьезной соматической патологии (подозрение на онкологическое заболевание), недооценивала опасность диагноза, минимизируя тяжесть патологии и аспектов, имеющих угрожающий смысл. (Согласилась на оперативное лечение, не вникая в суть предлагаемого вмешательства; лишь по инициативе родственников прибегла к расширенному обследованию.) В данном случае речь идет о диссоциативной реакции типа компартмент7, типичной для личностей драматического кластера (O. Van der Hart и соавт., 2004; E. Holms и соавт., 2005; К.Н. Германова, 2017; А.Б. Смулевич, 2019).
Особенностью личностной структуры драматического кластера в представленном наблюдении является кататимная привязанность по типу devote8 (Э.Б. Дубницкая, 1979; А.О. Фильц, 1987) к тяжело больному младшему сыну. Сверхценное образование по типу служения объекту обожания (гиперопека, манипулятивное поведение и пр.) с самоотдачей и самопожертвованием в отношении зависящих от нее родственников (сына, внуков) определяет механизм психогенных реакций на связанные с сыном коллизии – ключевое переживание (K. Horney, 1930). Соответственно, у истеро-гипертимной личности с акцентуацией по типу devote формируются патологические реакции – истерические депрессии с доминированием овладевающих представлений (образные воспоминания об объекте привязанности) в связи с вероятной и фактической утратой – угроза переезда и внезапная кончина сына, вслед за которыми развиваются наиболее тяжелые проявления СГД.
Фактически речь при этом идет об особом типе индуцированной стрессом психосоматической реакции, проявляющейся (в соответствии с механизмом конверсии) соматизацией психогенно провоцированных психопатологических расстройств (Д.В. Трошина и соавт., 2018; А.Б. Смулевич, 2019). В качестве триггера такой реакции выступают критические жизненные события (critical life events – T. Theorell, 2012) или кризисные ситуации – «удары судьбы». Здесь – семейная драма (утрата ребенка). Клиническая же картина психогении протекает по типу реакции горя, при которой, однако, наблюдается не витализация депрессивного/тревожного аффекта, но соматизация, завершающаяся дебютом/обострениями психогенной пурпуры.
Необходимо также подчеркнуть существенный вклад соматически измененной «почвы», соучаствующей наряду с триггерными механизмами и характерологическими аномалиями в формировании рассматриваемых психогений. Здесь в качестве предрасполагающего к психосоматическому модусу реагирования фактору, ассоциированному с истерической структурой личности, может рассматриваться выявленная у больной соматоперцептивная акцентуация (R. Lemke – проявления вегетативной лабильности; «невропатии» – В.А. Гиляровский, 1935) в ответ на условно-патогенные воздействия: непереносимость транспорта, жары и пр. На наличие такой «почвы» указывается и в ряде ранее опубликованных клинических случаев СГД (О.Л. Иванов и соавт., 2013).
1. В связи с казуистическим характером СГД специально спланированных исследований терапии расстройства не проводилось, а доступные данные по лечению представлены результатами фармакотерапии в отдельных случаях. Так, например, использовались тимоаналептики из ряда трициклических антидепрессантов и венлафаксин (D. Gundogar, 2006), сертралин и кветиапин (О.Л. Иванов, Д.В. Романов, 2013), методы психотерапии (R. Schindler, 1927).
2. R. Shindler в 1927 г. исследовал выборку пациентов с кровотечениями, называвшимися в то время «святыми стигматами». Автор обнаружил, что у всех обследованных появлению кровоточивости предшествовал стресс, провоцирующий психические нарушения, а нормализация психического состояния приводит к редукции и болезненных кожных элементов, на основании чего R. Shindler связал проявления кожной болезни с психопатологическими симптомами («психосоматический параллелизм») [А.Б. Смулевич, 2016].
3. Диагностическое подтверждение квалификации СГД включает аутоэритроцитарную пробу. Положительной считается проба, при которой после введения центрифугированных собственных эритроцитов через 24 ч можно увидеть экхимоз, подобный тому, что появляется у пациента обычно в течение болезни.
4. Термин предложил гематолог O. Ratnoff в 1961 г., стремясь наиболее точно отразить замеченную многими исследователями связь между синдромом аутоэритроцитарной сенсибилизации и психогенной провокацией экхимозов (O. Ratnoff,
D. Agle, 1989).
5. Несмотря на то что патогенез СГД до конца не ясен, в некоторых исследованиях предполагается, что причиной возникновения данного синдрома является аутосенсибилизация к фосфоглицериновому компоненту мембраны эритроцитов. Также в случаях диагностики синдрома отмечено атипичное строение фосфоглицеридов мембраны эритроцитов (M. Jafferany, G. Bhattacharya, 2015). Помимо аутоиммунных нарушений у больных возможны колебания уровня биологически активных веществ калликреин-кининовой системы, что приводит к нарушению регуляции тонуса венозной части капилляров кожи (J. Merlen, 1987). Этим в настоящее время объясняется возникновение кожных высыпаний у больных с психогенными реакциями, при которых выделяются кинины (В.Д. Елькин и соавт., 2004). Также у больных СГД обнаружены дефекты структуры капиллярной стенки, связанные с нарушением синтеза фибрина клетками эндотелия (J. Merlen, 1987).
6. Следует отметить, что приводимый M. Block и J. Sitenga (2018 г.) показатель распространенности расстройств личности, вероятно, занижен, учитывая тот факт, что большинство «старых авторов» связывают СГД исключительно с гистрионными (истерическими) патохарактерологическими феноменами. Однако уточнение данного показателя требует проведения специальных исследований, поскольку иных указаний на частоту расстройств личности при СГД в доступной литературе не содержится.
7. Изолирующая компартмент (англ. compartmentalization – инкапсуляция, изоляция) диссоциация – форма расстройства самосознания, при которой нарушения психической деятельности носят парциальный характер – определяются не полным отчуждением, а дефицитом способности контролировать психические процессы, которые в норме доступны контролю со стороны сознания (E. Holmes, R. Brown, 2005).
8. Devote (dependent) personality (зависимая личность) – тип расстройства личности, при котором люди ставят благополучие других (как правило, супруга или членов семьи) выше своих и жертвуют всем, вплоть до своей собственной личности (Т. Millon, 1996).
Сведения об авторах
Смулевич Анатолий Болеславович – акад. РАН, проф., зав. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ, зав. каф. психиатрии и психосоматики ИКМ ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет)
Романов Дмитрий Владимирович – д-р мед. наук, проф. каф. психиатрии и психосоматики ИКМ ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет), вед. науч. сотр. отд. по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ НЦПЗ. E-mail: newt777@mail.ru
Львов Андрей Николаевич – д-р мед. наук, проф., рук. отд. клин. дерматовенерологии и косметологии ГБУЗ МНПЦДК. E-mail: alvov@mail.ru
Юзбашян Полина Георгиевна – ст. лаборант каф. психиатрии и психосоматики ИКМ ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет)
Плиева Лина Ростиславовна – канд. мед. наук, ГБУЗ МНПЦДК
Бобко Светлана Ивановна – канд. мед. наук, ГБУЗ МНПЦДК


