Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№03 2012
Опыт, полученный в ходе развития психиатрической помощи в сообществах в Восточной и Юго-Восточной Азии №03 2012
Номера страниц в выпуске:186-190
Данная публикация обобщает результаты Рабочей Группы ВПА по Предпринимаемым мерам, Преградам и Ошибкам в Восточной и Юго-восточной Азии при внедрении Психиатрической Помощи в сообществах. Статья дает описание региона, обзор организации психиатрической помощи, критическую оценку созданных амбулаторных служб психиатрической помощи, а также обсуждение ключевых препятствий и трудностей. Основные рекомендации направлены на необходимость агитационной работы для уменьшения стигматизации, интегрирования в систему общей медицинской помощи, установления приоритетных целевых групп, усиления руководства процессом формирования политического курса, а также планирования эффективного финансирования и экономического стимулирования.
Ключевые слова: психиатрическая помощь в сообществах, Восточная и Юго-восточная Азия, политика психического здоровья, негосударственные организации, права человека, вовлеченность семьи, целевые группы, экономические стимулы
(World Psychiatry 2012;11:186-190)
Ключевые слова: психиатрическая помощь в сообществах, Восточная и Юго-восточная Азия, политика психического здоровья, негосударственные организации, права человека, вовлеченность семьи, целевые группы, экономические стимулы
(World Psychiatry 2012;11:186-190)
Данная публикация обобщает результаты Рабочей Группы ВПА по Предпринимаемым мерам, Преградам и Ошибкам в Восточной и Юго-восточной Азии при внедрении Психиатрической Помощи в сообществах. Статья дает описание региона, обзор организации психиатрической помощи, критическую оценку созданных амбулаторных служб психиатрической помощи, а также обсуждение ключевых препятствий и трудностей. Основные рекомендации направлены на необходимость агитационной работы для уменьшения стигматизации, интегрирования в систему общей медицинской помощи, установления приоритетных целевых групп, усиления руководства процессом формирования политического курса, а также планирования эффективного финансирования и экономического стимулирования.
Ключевые слова: психиатрическая помощь в сообществах, Восточная и Юго-восточная Азия, политика психического здоровья, негосударственные организации, права человека, вовлеченность семьи, целевые группы, экономические стимулы
(World Psychiatry 2012;11:186-190)
Данная статья является частью серии, описывающей развитие амбулаторной психиатрической помощи в разных регионах мира (1-6), выпущенной Рабочей Группой ВПА в рамках Плана Работ на 2008-2011 гг (7,8). Рекомендации ВПА по Предпринимаемым мерам, Преградам и Ошибкам по Внедрению Психиатрической Помощи в сообществах, созданные Рабочей группой, были ранее опубликованы в этом журнале (9). В данной статье мы излагаем эти вопросы в отношении Восточной и Юго-восточной Азии.
Этот район включает 15 стран (4 в Восточной Азии и 11 в Юго-восточной) с отчетливым культурным, религиозным и социально-экономическим разнообразием. Все эти страны отводят лишь малую часть своих бюджетных расходов здравоохранения на психическое здоровье (менее 1% в странах с низким доходом и менее 5% в странах с высоким уровнем доходов). (10) Из-за различий в историческом прошлом и колониальном наследии системы медицинской помощи разнятся даже в соседних странах.
Вовлеченность семьи является характеристикой региона. Даже в Сингапуре и Малайзии, где весьма распространены влияния Запада, семья играет важнейшую роль при поступлении пациента в стационар и лечении. Принудительная госпитализация с разрешения семьи узаконена в Японии и Южной Корее. Китай также допускает принудительную госпитализацию с согласия семьи, однако данная практика не узаконена, а законными опекунами являются не только члены семьи, но и государственные должностные лица. (17)
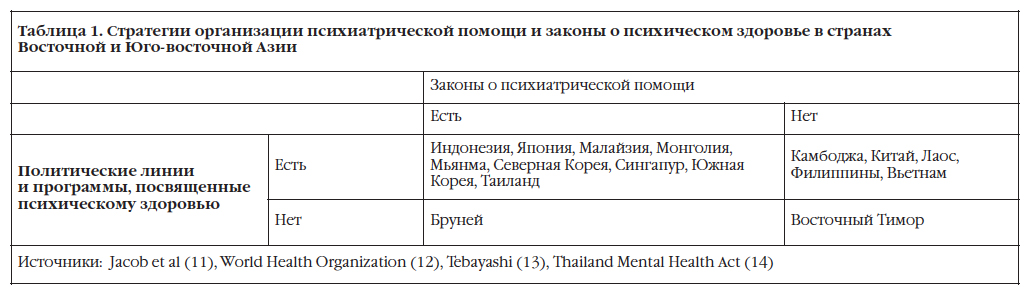
Законодательство гарантирует интеграцию в амбулаторные службы в Японии, Малайзии, Монголии и Южной Корее, в остальных странах, кроме Брунея и Лаоса, имеются возможности для оказания психиатрической помощи в сообществах. (12)
Число психиатров и психиатрических коек на 10 тыс. населения, за исключением Восточного Тимора, показано на Графике 1. В Японии на 10 тыс. населения приходится наибольшее в регионе число психиатров (9.4), следом идут Южная Корея (3.5), Монголия (3.3) и Сингапур (2.3). Несмотря на недавнее снижение числа госпитализаций, Япония (28.4) также имеет большее количество психиатрических коек, на втором месте находится Южная Корея (13.8). В Монголии также преобладает институциональная психиатрическая помощь с показателем заполняемости выше 80%. (18)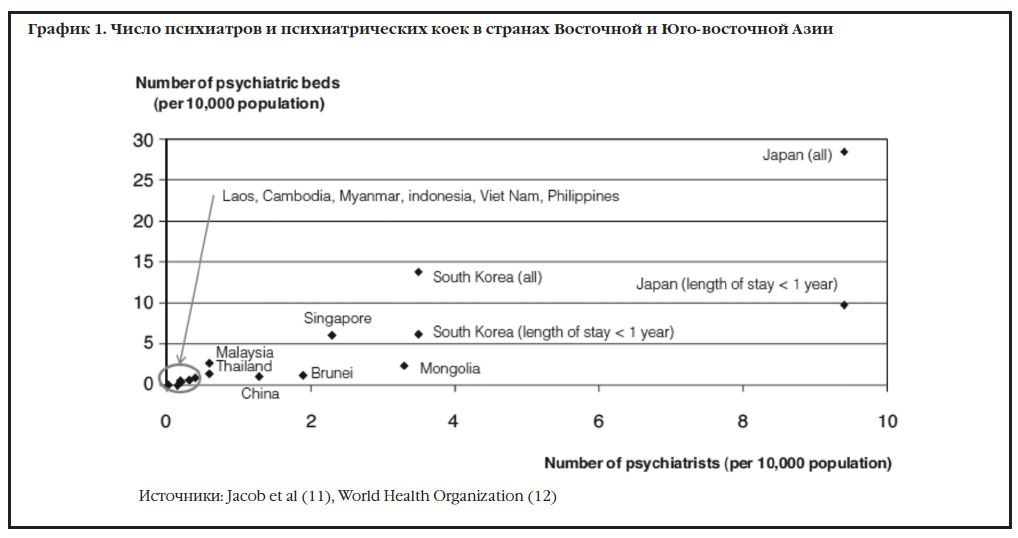
Негосударственные организации (НГО) создали экспериментальные службы психиатрической помощи и обучили как работников медицинской помощи, так и немедицинских работников в послевоенных странах, таких как Камбоджа и Восточный Тимор, где все силы и средства психиатрической помощи были уничтожены. (12,19,20) В Малайзии НГО обеспечивают уход в домах для инвалидов, амбулаторную помощь, а также службу психосоциальной реабилитации в общинах. (18) На Филиппинах совместные действия НГО и университетских групп компенсируют недостаточные возможности правительства. (21) Большая часть деятельности НГО относится к скринингу, обследованию и разговорным методам терапии. В этих странах больше распространено психологическое, а не прозападное фармакологическое лечение.
В нескольких странах региона амбулаторное лечение, а также лечение на дому используется в качестве альтернативы госпитализации в стационар. В Сингапуре мобильная кризисная группа (общинные сестры, сопровождаемые врачом или медико-социальным работником) осуществляют посещения на дому для проведения кризисных вмешательств, в то время как психиатрические бригады общинных сестер оказывают помощь на дому выписанным пациентам, проживающим в общинах, включая обследование, мониторирование и оказание психологической поддержки их подопечным. (22)
В Китае психиатрические больницы посылают специалистов к пациентам с тяжелыми психическими расстройствами для реализации программы «стационара на дому» (23,24). Для людей с хроническими психическими расстройствами также доступны лечебно-трудовые мастерские для реабилитации и «сельская попечительская сеть» для наблюдения и коррекции состояния, однако их эффективность спорна (24,25). В Китае негосударственные организации, такие как частные психиатрические клиники, лечебницы, предлагающие непрофессиональные психологические консультации, горячие линии, народная медицина становятся доминирующей формой общинной психиатрической помощи, однако их самодостаточность является предметом для беспокойства (15,26).
Экспериментальные специализированные проекты общинной психиатрической помощи предусматривают раннее вмешательство и активное лечение на базе сообществ. На Филиппинах более 7 тыс. пациентов было госпитализировано в психиатрическую больницу в Маниле, однако внедрение служб кризисного вмешательства сократило это число более чем на половину (27).
Япония, Южная Корея, Сингапур и Малайзия внедрили активное лечение на базе сообществ (АЛС) с некоторыми культуральными поправками. Японское исследование до- и пост-экспериментального этапов сообщает о сокращении средней продолжительности пребывания в стационаре, а более поздние рандомизированные клинические испытания демонстрируют снижение количества дней госпитализации и высшие баллы по шкале Клиентских Оценок Оказания услуг-8 (CSQ-8) в группе АЛС по сравнению с контрольной группой (28). В Южной Корее при сравнении до и после было также показано сильное сокращение числа госпитализаций и значительное улучшение клинического и социального исходов (29,30). В Сингапуре в ходе клинического исследования программа АЛС продемонстрировала эффективность в отношении сокращения частоты и продолжительности госпитализаций. На протяжении исследования было также показано улучшение статуса трудовой занятости пациентов (31).
Больницы долгосрочного пребывания для хронических пациентов преобразуются в лечебные учреждения для постоянного проживания и групповые дома в общинах, такие как частные центры сестринского ухода в Малайзии (32).
В Малайзии и Таиланде общинные формы оздоровительной и профилактической работы в области психического здоровья проводятся посредством общественных мест, таких как школы, церкви, храмы, общественные центры (18).
Азия подвержена природным катастрофам, включая землетрясения и наводнения. Эти ужасные бедствия часто усиливают осознание необходимости развития общинных систем оказания психиатрической помощи. Психическое здоровье и психологическая поддержка включены в программу подготовки к катастрофам в Индонезии (33), Мьянме (34) и Таиланде (35). В Индонезии программа подготовки общинных психиатрических медицинских сестер была разработана после цунами (36).
Права человека
Традиционные убеждения в том, что психическое расстройство вызвано одержимостью злым духом или слабохарактерностью, продолжают иметь силу в ряде стран региона. Согласно национальному исследованию в Южной Корее, люди часто считают, что психические болезни проходят самостоятельно (37). Люди, страдающие психическими расстройствами, а так же психиатрические больницы и службы, по-прежнему сильно стигматизированы (22). Одно исследование в Сингапуре показало, что основным прогностическим параметром в отношении людей, нуждающихся в психиатрической помощи, были не наличие и доступность служб, а представления о психических болезнях и психиатрической помощи (38). Ошибочное общественное мнение о психических болезнях рождает предрассудки, приводящие к дискриминации. Существует пропасть между законодательными основами и реалиями психически больных людей, часто подвергающихся нападкам во многих странах (39).
Вовлеченность семьи
Сильная вовлеченность семьи в психиатрическую помощь является характеристикой Азии (40). Семья играет важнейшую роль при оказании помощи пациентам с психическими расстройствами в условиях общины; однако скудная осведомленность о психических расстройствах и негативное отношение к пациентам останавливает многих нуждающихся людей от поиска помощи (40). Многие страдающие психическими расстройствами пациенты брошены своими семьями. Установление партнерских отношений с семьями и выделение необходимых ресурсов являются приоритетными для региона задачами.
Народные целители
Во многих странах Азии для людей привычно обращаться к народным целителям по поводу проблем со здоровьем, даже если медицинские службы доступны. Целители редко работают в кооперации друг с другом, также как и не работают совместно с организованными службами медицинской помощи (32). Камбоджийцы часто обращаются за помощью к Кхмерским Старейшинам, которые в основном являются знахарями-травниками (42), в Восточном Тиморе также принято обращаться к народным целителям (20). Несмотря на то, что правительство Вьетнама запрещает это, семьи часто приводят больного сначала к духовным целителям (42). В Индонезии до 80% населения в качестве первого обращения за помощью прибегают к народным целителям (43). Сингапурское исследование 1993 года демонстрирует, что 30% пациентов национального госпиталя до обращения к врачам ходили к народным целителям, дукунам (44). Подобное поведение – одна из причин низкого пользования услугами официальной медицины в регионе.
Распространенность служб и продолжительность оказания помощи
Службы психического здоровья доступны лишь в некоторых областях страны. В бедных странах для большинства пациентов с тяжелыми психическими расстройствами эти службы не доступны, а в странах со средним доходом все психиатрические ресурсы централизованы в крупных городах. В Японии и Южной Корее существует законодательный проект, предусматривающий преобразование психиатрических коек долгосрочного пребывания в поликлинические/амбулаторные учреждения, а также учреждения долгосрочного пребывания, построенные по типу общин, однако на практике многие выписанные пациенты так и не смогли воспользоваться данными услугами. Исследование, проведенное в Южной Корее, демонстрирует высокий уровень повторных госпитализаций сразу после выписки из стационаров (45), в то время как в Малайзии отмечается меньшее количество диспансерных наблюдений и лечений за год (46). Южная Корея быстро развивает полномасштабную систему психиатрической помощи во всех обслуживаемых областях (47). В Японии из-за отрицательного влияния Системы Всеобщего Страхования, обеспечивающей большую часть японского здравоохранения, людям недостает информированности о «зонах обслуживания» (48).
Финансирование
Большинство стран региона пытаются найти баланс между общественным и частным финансированием и обеспечением психиатрической помощи. Средства на развитие общинных форм помощи обычно исходят из сэкономленных на уменьшении количества коек в стационарах, однако подобные сокращения и увеличение общинных служб не всегда сбалансированы. Кроме того в быстро стареющих странах, общинные формы помощи в срочном порядке необходимы людям, страдающим деменцией. Существуют опасения, что большая часть бюджета, выделенного на психическое здоровье, будет потрачено на лечение пациентов именно с этим заболеванием. Если граница между психическим здоровьем и уходом за престарелыми станет размытой, меньшие суммы денег останутся на обеспечение помощью пациентов с тяжелыми, персистирующими психическими заболеваниями.
Разработка правовой базы и программа антистигматизации
Для защиты прав людей, страдающих психическими заболеваниями, в странах без надлежащего законодательства необходима разработка правовой базы. В Японии Закон о психическом здоровье впервые юридически признал, что психические расстройства являются состоянием, ограничивающим трудоспособность, а более жесткие критерии и комиссионное психиатрическое решение в отношении принудительной госпитализации были введены лишь после серии скандалов, связанных с нарушением прав человека (49). Что касается программ по борьбе со стигматизацией, в Гонконге и Японии было принято решение о переименовании шизофрении (50,51). Подобные шаги наблюдаются и в других странах Восточной Азии, использующих китайскую письменность.
Интеграция в общемедицинскую сеть здравоохранения
Наилучшим способом создания рентабельной системы является использование уже существующего общемедицинского сектора, обеспечивающего подготовку работников первичной медицинской сети. В Сингапуре успешно удалось подготовить врачей общей практики для оказания психиатрической помощи при поддержке психиатров (52). Первичная медицинская помощь, как правило, лучше принимается как пациентами, страдающими психическими расстройствами, так и их семьями (52). Для того чтобы избежать фрагментации, необходимо создание способных к взаимодействию сетей между заинтересованными сторонами, включающих пациентов и их семьи, больницы, работников общинных служб помощи, негосударственные организации и народных целителей (53).
Определение приоритетных целевых групп
Из-за ограниченности ресурсов необходимо определить очередность оказания помощи. В сравнении с депрессией и легкими психическими расстройствами, которые обычно лучше принимаются обществом и лучше обеспечиваются средствами, пациенты с тяжелыми и персистирующими психическими расстройствами часто упускаются из виду и остаются вне планирования бюджета и финансирования. В первую очередь психиатрической помощью необходимо обеспечить серьезно ограниченных в трудоспособности граждан.
Руководство и формирование политического курса
Для навигации происходящих изменений необходимо сильное руководство. Очень малое количество специалистов в области психического здоровья активно задействовано в формировании политического курса. Вследствие этого недостаточность руководства приводит к распределению больших средств и ресурсов на нужды соматической медицинской помощи, чем психиатрической. Довольно распространенным является отрицательное отношение врачей-интернистов к психическим расстройствам. Крайне необходимо изменить ход их мыслей.
Не только центральные, но и местные органы власти должны участвовать в развитии самодостаточных общинных систем психиатрической помощи. В настоящее время для бывших пациентов открыто больше возможностей для публичных выступлений и участия в формировании политического курса развития психиатрической помощи (54).
Финансирование и экономическое стимулирование
Общий бюджет, выделяемый на психическое здоровье, необходимо увеличивать. Финансовая необеспеченность не позволяет страдающим психическими заболеваниями лицам обращаться за психиатрической помощью. Крайне важно развивать систему финансирования, при которой все люди, нуждающиеся в помощи, могли бы ее получить.
Для продвижения служб помощи, сформированных по принципу общины, необходимо экономическое стимулирование. Больницы и специалисты в области психиатрии отказываются переходить в общинные системы помощи из-за более низкого уровня финансирования и зарплат (24). Также могут потребоваться временные вложения в переобучение психиатрических медицинских работников. АЛС и поддержка при трудоустройстве не полностью покрываются бюджетом здравоохранения. Требуется гибкое финансовое соотнесение границ медицинских и социальных.
Ключевые слова: психиатрическая помощь в сообществах, Восточная и Юго-восточная Азия, политика психического здоровья, негосударственные организации, права человека, вовлеченность семьи, целевые группы, экономические стимулы
(World Psychiatry 2012;11:186-190)
Данная статья является частью серии, описывающей развитие амбулаторной психиатрической помощи в разных регионах мира (1-6), выпущенной Рабочей Группой ВПА в рамках Плана Работ на 2008-2011 гг (7,8). Рекомендации ВПА по Предпринимаемым мерам, Преградам и Ошибкам по Внедрению Психиатрической Помощи в сообществах, созданные Рабочей группой, были ранее опубликованы в этом журнале (9). В данной статье мы излагаем эти вопросы в отношении Восточной и Юго-восточной Азии.
Этот район включает 15 стран (4 в Восточной Азии и 11 в Юго-восточной) с отчетливым культурным, религиозным и социально-экономическим разнообразием. Все эти страны отводят лишь малую часть своих бюджетных расходов здравоохранения на психическое здоровье (менее 1% в странах с низким доходом и менее 5% в странах с высоким уровнем доходов). (10) Из-за различий в историческом прошлом и колониальном наследии системы медицинской помощи разнятся даже в соседних странах.
ОБЗОР ПОДХОДОВ К ОРГАНИЗАЦИИ ПСИХИАТРИЧСЕКОЙ ПОМОЩИ В РЕГИОНЕ
Таблица 1 демонстрирует наличие стратегий организации и законов в области психического здоровья в регионе. Несмотря на 20 лет усилий, Китай до сих пор не имеет национального закона о психиатрической помощи, хотя его проект уже создан, а в Гонко́нге уже принято постановление муниципальных властей о психическом здоровье. (16) В Таиланде сборник законодательных актов по психическому здоровью вступил в действие в 2008. (14)
Вовлеченность семьи является характеристикой региона. Даже в Сингапуре и Малайзии, где весьма распространены влияния Запада, семья играет важнейшую роль при поступлении пациента в стационар и лечении. Принудительная госпитализация с разрешения семьи узаконена в Японии и Южной Корее. Китай также допускает принудительную госпитализацию с согласия семьи, однако данная практика не узаконена, а законными опекунами являются не только члены семьи, но и государственные должностные лица. (17)
Законодательство гарантирует интеграцию в амбулаторные службы в Японии, Малайзии, Монголии и Южной Корее, в остальных странах, кроме Брунея и Лаоса, имеются возможности для оказания психиатрической помощи в сообществах. (12)
ОБЗОР СЛУЖБ ПСИХИАТРИЧЕСКОЙ ПОМОЩИ В РЕГИОНЕ
Число психиатров и психиатрических коек на 10 тыс. населения, за исключением Восточного Тимора, показано на Графике 1. В Японии на 10 тыс. населения приходится наибольшее в регионе число психиатров (9.4), следом идут Южная Корея (3.5), Монголия (3.3) и Сингапур (2.3). Несмотря на недавнее снижение числа госпитализаций, Япония (28.4) также имеет большее количество психиатрических коек, на втором месте находится Южная Корея (13.8). В Монголии также преобладает институциональная психиатрическая помощь с показателем заполняемости выше 80%. (18)

Негосударственные организации (НГО) создали экспериментальные службы психиатрической помощи и обучили как работников медицинской помощи, так и немедицинских работников в послевоенных странах, таких как Камбоджа и Восточный Тимор, где все силы и средства психиатрической помощи были уничтожены. (12,19,20) В Малайзии НГО обеспечивают уход в домах для инвалидов, амбулаторную помощь, а также службу психосоциальной реабилитации в общинах. (18) На Филиппинах совместные действия НГО и университетских групп компенсируют недостаточные возможности правительства. (21) Большая часть деятельности НГО относится к скринингу, обследованию и разговорным методам терапии. В этих странах больше распространено психологическое, а не прозападное фармакологическое лечение.
В нескольких странах региона амбулаторное лечение, а также лечение на дому используется в качестве альтернативы госпитализации в стационар. В Сингапуре мобильная кризисная группа (общинные сестры, сопровождаемые врачом или медико-социальным работником) осуществляют посещения на дому для проведения кризисных вмешательств, в то время как психиатрические бригады общинных сестер оказывают помощь на дому выписанным пациентам, проживающим в общинах, включая обследование, мониторирование и оказание психологической поддержки их подопечным. (22)
В Китае психиатрические больницы посылают специалистов к пациентам с тяжелыми психическими расстройствами для реализации программы «стационара на дому» (23,24). Для людей с хроническими психическими расстройствами также доступны лечебно-трудовые мастерские для реабилитации и «сельская попечительская сеть» для наблюдения и коррекции состояния, однако их эффективность спорна (24,25). В Китае негосударственные организации, такие как частные психиатрические клиники, лечебницы, предлагающие непрофессиональные психологические консультации, горячие линии, народная медицина становятся доминирующей формой общинной психиатрической помощи, однако их самодостаточность является предметом для беспокойства (15,26).
Экспериментальные специализированные проекты общинной психиатрической помощи предусматривают раннее вмешательство и активное лечение на базе сообществ. На Филиппинах более 7 тыс. пациентов было госпитализировано в психиатрическую больницу в Маниле, однако внедрение служб кризисного вмешательства сократило это число более чем на половину (27).
Япония, Южная Корея, Сингапур и Малайзия внедрили активное лечение на базе сообществ (АЛС) с некоторыми культуральными поправками. Японское исследование до- и пост-экспериментального этапов сообщает о сокращении средней продолжительности пребывания в стационаре, а более поздние рандомизированные клинические испытания демонстрируют снижение количества дней госпитализации и высшие баллы по шкале Клиентских Оценок Оказания услуг-8 (CSQ-8) в группе АЛС по сравнению с контрольной группой (28). В Южной Корее при сравнении до и после было также показано сильное сокращение числа госпитализаций и значительное улучшение клинического и социального исходов (29,30). В Сингапуре в ходе клинического исследования программа АЛС продемонстрировала эффективность в отношении сокращения частоты и продолжительности госпитализаций. На протяжении исследования было также показано улучшение статуса трудовой занятости пациентов (31).
Больницы долгосрочного пребывания для хронических пациентов преобразуются в лечебные учреждения для постоянного проживания и групповые дома в общинах, такие как частные центры сестринского ухода в Малайзии (32).
В Малайзии и Таиланде общинные формы оздоровительной и профилактической работы в области психического здоровья проводятся посредством общественных мест, таких как школы, церкви, храмы, общественные центры (18).
Азия подвержена природным катастрофам, включая землетрясения и наводнения. Эти ужасные бедствия часто усиливают осознание необходимости развития общинных систем оказания психиатрической помощи. Психическое здоровье и психологическая поддержка включены в программу подготовки к катастрофам в Индонезии (33), Мьянме (34) и Таиланде (35). В Индонезии программа подготовки общинных психиатрических медицинских сестер была разработана после цунами (36).
ПРЕПЯТСТВИЯ И ТРУДНОСТИ
Права человека
Традиционные убеждения в том, что психическое расстройство вызвано одержимостью злым духом или слабохарактерностью, продолжают иметь силу в ряде стран региона. Согласно национальному исследованию в Южной Корее, люди часто считают, что психические болезни проходят самостоятельно (37). Люди, страдающие психическими расстройствами, а так же психиатрические больницы и службы, по-прежнему сильно стигматизированы (22). Одно исследование в Сингапуре показало, что основным прогностическим параметром в отношении людей, нуждающихся в психиатрической помощи, были не наличие и доступность служб, а представления о психических болезнях и психиатрической помощи (38). Ошибочное общественное мнение о психических болезнях рождает предрассудки, приводящие к дискриминации. Существует пропасть между законодательными основами и реалиями психически больных людей, часто подвергающихся нападкам во многих странах (39).
Вовлеченность семьи
Сильная вовлеченность семьи в психиатрическую помощь является характеристикой Азии (40). Семья играет важнейшую роль при оказании помощи пациентам с психическими расстройствами в условиях общины; однако скудная осведомленность о психических расстройствах и негативное отношение к пациентам останавливает многих нуждающихся людей от поиска помощи (40). Многие страдающие психическими расстройствами пациенты брошены своими семьями. Установление партнерских отношений с семьями и выделение необходимых ресурсов являются приоритетными для региона задачами.
Народные целители
Во многих странах Азии для людей привычно обращаться к народным целителям по поводу проблем со здоровьем, даже если медицинские службы доступны. Целители редко работают в кооперации друг с другом, также как и не работают совместно с организованными службами медицинской помощи (32). Камбоджийцы часто обращаются за помощью к Кхмерским Старейшинам, которые в основном являются знахарями-травниками (42), в Восточном Тиморе также принято обращаться к народным целителям (20). Несмотря на то, что правительство Вьетнама запрещает это, семьи часто приводят больного сначала к духовным целителям (42). В Индонезии до 80% населения в качестве первого обращения за помощью прибегают к народным целителям (43). Сингапурское исследование 1993 года демонстрирует, что 30% пациентов национального госпиталя до обращения к врачам ходили к народным целителям, дукунам (44). Подобное поведение – одна из причин низкого пользования услугами официальной медицины в регионе.
Распространенность служб и продолжительность оказания помощи
Службы психического здоровья доступны лишь в некоторых областях страны. В бедных странах для большинства пациентов с тяжелыми психическими расстройствами эти службы не доступны, а в странах со средним доходом все психиатрические ресурсы централизованы в крупных городах. В Японии и Южной Корее существует законодательный проект, предусматривающий преобразование психиатрических коек долгосрочного пребывания в поликлинические/амбулаторные учреждения, а также учреждения долгосрочного пребывания, построенные по типу общин, однако на практике многие выписанные пациенты так и не смогли воспользоваться данными услугами. Исследование, проведенное в Южной Корее, демонстрирует высокий уровень повторных госпитализаций сразу после выписки из стационаров (45), в то время как в Малайзии отмечается меньшее количество диспансерных наблюдений и лечений за год (46). Южная Корея быстро развивает полномасштабную систему психиатрической помощи во всех обслуживаемых областях (47). В Японии из-за отрицательного влияния Системы Всеобщего Страхования, обеспечивающей большую часть японского здравоохранения, людям недостает информированности о «зонах обслуживания» (48).
Финансирование
Большинство стран региона пытаются найти баланс между общественным и частным финансированием и обеспечением психиатрической помощи. Средства на развитие общинных форм помощи обычно исходят из сэкономленных на уменьшении количества коек в стационарах, однако подобные сокращения и увеличение общинных служб не всегда сбалансированы. Кроме того в быстро стареющих странах, общинные формы помощи в срочном порядке необходимы людям, страдающим деменцией. Существуют опасения, что большая часть бюджета, выделенного на психическое здоровье, будет потрачено на лечение пациентов именно с этим заболеванием. Если граница между психическим здоровьем и уходом за престарелыми станет размытой, меньшие суммы денег останутся на обеспечение помощью пациентов с тяжелыми, персистирующими психическими заболеваниями.
ПОЛУЧЕННЫЙ ОПЫТ И РЕКОМЕНДАЦИИ
Разработка правовой базы и программа антистигматизации
Для защиты прав людей, страдающих психическими заболеваниями, в странах без надлежащего законодательства необходима разработка правовой базы. В Японии Закон о психическом здоровье впервые юридически признал, что психические расстройства являются состоянием, ограничивающим трудоспособность, а более жесткие критерии и комиссионное психиатрическое решение в отношении принудительной госпитализации были введены лишь после серии скандалов, связанных с нарушением прав человека (49). Что касается программ по борьбе со стигматизацией, в Гонконге и Японии было принято решение о переименовании шизофрении (50,51). Подобные шаги наблюдаются и в других странах Восточной Азии, использующих китайскую письменность.
Интеграция в общемедицинскую сеть здравоохранения
Наилучшим способом создания рентабельной системы является использование уже существующего общемедицинского сектора, обеспечивающего подготовку работников первичной медицинской сети. В Сингапуре успешно удалось подготовить врачей общей практики для оказания психиатрической помощи при поддержке психиатров (52). Первичная медицинская помощь, как правило, лучше принимается как пациентами, страдающими психическими расстройствами, так и их семьями (52). Для того чтобы избежать фрагментации, необходимо создание способных к взаимодействию сетей между заинтересованными сторонами, включающих пациентов и их семьи, больницы, работников общинных служб помощи, негосударственные организации и народных целителей (53).
Определение приоритетных целевых групп
Из-за ограниченности ресурсов необходимо определить очередность оказания помощи. В сравнении с депрессией и легкими психическими расстройствами, которые обычно лучше принимаются обществом и лучше обеспечиваются средствами, пациенты с тяжелыми и персистирующими психическими расстройствами часто упускаются из виду и остаются вне планирования бюджета и финансирования. В первую очередь психиатрической помощью необходимо обеспечить серьезно ограниченных в трудоспособности граждан.
Руководство и формирование политического курса
Для навигации происходящих изменений необходимо сильное руководство. Очень малое количество специалистов в области психического здоровья активно задействовано в формировании политического курса. Вследствие этого недостаточность руководства приводит к распределению больших средств и ресурсов на нужды соматической медицинской помощи, чем психиатрической. Довольно распространенным является отрицательное отношение врачей-интернистов к психическим расстройствам. Крайне необходимо изменить ход их мыслей.
Не только центральные, но и местные органы власти должны участвовать в развитии самодостаточных общинных систем психиатрической помощи. В настоящее время для бывших пациентов открыто больше возможностей для публичных выступлений и участия в формировании политического курса развития психиатрической помощи (54).
Финансирование и экономическое стимулирование
Общий бюджет, выделяемый на психическое здоровье, необходимо увеличивать. Финансовая необеспеченность не позволяет страдающим психическими заболеваниями лицам обращаться за психиатрической помощью. Крайне важно развивать систему финансирования, при которой все люди, нуждающиеся в помощи, могли бы ее получить.
Для продвижения служб помощи, сформированных по принципу общины, необходимо экономическое стимулирование. Больницы и специалисты в области психиатрии отказываются переходить в общинные системы помощи из-за более низкого уровня финансирования и зарплат (24). Также могут потребоваться временные вложения в переобучение психиатрических медицинских работников. АЛС и поддержка при трудоустройстве не полностью покрываются бюджетом здравоохранения. Требуется гибкое финансовое соотнесение границ медицинских и социальных.
ВЫВОДЫ
После долгих лет истории психиатрических больниц в Восточной Азии медленно происходит процесс деинституциализации. Сейчас этот регион находится на промежуточном этапе между институциональной и общинной психиатрической помощью. В отличие от Запада, страны Азии боятся неразберихи, вызванной быстрыми переменами; они с осторожностью сокращают коечный фонд психиатрических больниц и одновременно пытаются создавать общинные службы помощи. Эта попытка пока не увенчалась успехом, преимущественно из-за разобщенности системы. Необходимо распределение ролей между стационарами и общинами, общественными и частными службами. Гарантии качества оказываемой помощи - еще одна трудность на пути к общинной психиатрической помощи. При создании будущего психиатрической помощи в Восточной и Южной Азии мы можем использовать опыт, полученный в других регионах.Выражение признательности
Авторы хотели бы выразить благодарность за вклад в работу докторов M.R. Phillips (Китай), H. Diatriand E. Viora (Индонезия), T. Akiyama, J. Ito, Y. Kimand N. Shinfuku (Япония), S. Ann, H.C. ChuaandK.E. Wong (Сингапур), T.-Y. Hwang (Южная Корея) и B. Panyayong (Таиланд).Список исп. литературыСкрыть список1. Hanlon C, Wondimagegn D, Alem A. Lessons learned in developing community mental health care in Africa. World Psychiatry 2010; 9:185-9.
2. Semrau M, Barley E, Law A et al. Lessons learned in developing community mental health care in Europe. World Psychiatry 2011; 10:217-25.
3. Drake RE, Latimer E. Lessons learned in developing community mental health care in North America. World Psychiatry 2012;11:47-51.
4. McGeorge P. Lessons learned in developing community mental health care in Australasia and the South Pacific. World Psychiatry2012;11:129-32.
5. Razzouk D, Gregório G, Antunes R et al. Lessons learned in developing community mental health care in Latin American and Caribbean countries. World Psychiatry 2012;11:191-5.
6. Thara R, Padmavati R. Lessons learned in developing community mental health care in South Asia. World Psychiatry (in press).
7. Maj M. Mistakes to avoid in the implementation of community mental health care. World Psychiatry 2010;9:65-6.
8. Maj M. Report on the implementation of the WPA Action Plan 2008-2011. World Psychiatry 2011;10:161-4.
9. Thornicroft G, Alem A, Dos Santos RA et al. WPA guidance on steps, obstacles and mistakes to avoid in the implementation of community mental health care. World Psychiatry 2010;9:67-77.
10. Saxena S, Sharan P, Saraceno B. Budget and financing of mental health services: baseline information on 89 countries from WHO’s Project Atlas. J Ment Health Policy Econ 2003;6:135-43.
11. Jacob KS, Sharan P, Mirza I et al. Mental health systems in countries: where are we now? Lancet 2007;370:1061-77.
12. World Health Organization. Mental health atlas 2005. Geneva:World Health Organization, 2005.
13. Tebayashi Y. Cambodia. In: Shinfuku N, Asai K (eds). Mental health in the world. Tokyo: Health Press, 2009:112-9.
14. Office of the Council of State, Thailand. Mental health act. www.thaimentalhealthlaw.com.
15. Liu J, Ma H, He Y-L et al. Mental health system in China: history, recent service reform and future challenges. World Psychiatry 2011;10:210-6.
16. Editorial. What we should consider when we next amend the mental health ordinance of Hong Kong. Hong Kong J Psychiatry 200919:53-6.
17. Kokai M. China. In: Shinfuku N, Asai K (eds). Mental health in the world. Tokyo: Health Press, 2009:131-7.
18. Asia-Australia Mental Health. Summary report: Asia-Pacific Community Mental Health Development Project, 2008. www.aamh. edu.au.
19. Somasundaram DJ, van de Put WA, Eisenbruch M et al. Starting mental health services in Cambodia. SocSci Med 1999;48:1029-46.
20. Zwi AB, Silove D. Hearing the voices: mental health services in East-Timor. Lancet 2002;360(Suppl.):s45-6.
21. Conde B. Philippines mental health country profile. Int Rev Psychiatry2004;16:159-66.
22. Wei KC, Lee C, Wong KE. Community psychiatry in Singapore: an integration of community mental health services towards better patient care. Hong Kong J Psychiatry 2005;15:132-7.
23. Pearson V. Community and culture: a Chinese model of community care for the mentally ill. Int J Soc Psychiatry 1992;38:163-78.
24. Phillips MR. Mental health services in China. EpidemiolPsichiatriaSoc 2000;9:84-8.
25. Qiu F, Lu S. Guardianship networks for rural psychiatric patients. A non-professional support system in Jinshan County, Shanghai. BrJ Psychiatry 1994;24(Suppl.):114-20.
26. Phillips MR. The transformation of China’s mental health services. China Journal 1998;39:1-36.
27. Akiyama T, Chandra N, Chen N et al. Asian models of excellence in psychiatric care and rehabilitation. Int Rev Psychiatry 2008;20:445-51.
28. Ito J, Oshima I, Nisho M, et al. Initiative to build a communitybased mental health system including assertive community treatment for people with severe mental illness in Japan. Am J PsychiatrRehab 2009;12:247-60.
29. Yu J. Cost effectiveness of modified ACT program in Korea. Presented at the 10th Congress of the World Association of Psychosocial Rehabilitation, Bangalore, November 2009.
30. Yu J, Kim S, Ki S et al. Program for Assertive Community Treatment (PACT) in Korea: preliminary 7 months follow-up study. Presented at the 161st Annual Meeting of the American Psychiatric Association, Washington, May 2008.
31. Fam J, Lee C, Lim BL et al. Assertive community treatment (ACT) in Singapore: a 1-year follow-up study. Ann Acad Med Singapore2007;36:409-12.
32. Deva PM. Malaysia – Mental health country profile. Int Rev Psychiatry 2004;16:167-76.
33. Setiawan GP, Viora E. Disaster mental health preparedness plan in Indonesia. Int Rev Psychiatry 2006;18:563-6.
34. Htay H. Mental health and psychosocial aspects of disaster preparedness in Myanmar.Int Rev Psychiatry 2006;18:579-85.
35. Panyayong B, Pengjuntr W. Mental health and psychosocial aspects of disaster preparedness in Thailand. Int Rev Psychiatry 2006;18:607-14.
36. Prasetiyawan, Viola E, Maramis A et al. Mental health model of careprogrammes after the tsunami in Aceh, Indonesia. Int Rev Psychiatry2006;18:559-62.
37. Cho SJ, Lee JY, Hong JP et al. Mental health service use in a nationwide sample of Korean adults. Soc Psychiatry PsychiatrEpidemiol2009;44:943-51.
38. Ng TP, Jin AZ, Ho R et al. Health beliefs and help seeking for depressive and anxiety disorders among urban Singaporean adults. PsychiatrServ 2008;59:105-8.
39. Irmansyah I, Prasetyo YA, Minas H. Human rights of persons with mental illness in Indonesia: more than legislation is needed. Int JMent Health Syst 2009;3:14.
40. Phillips MR, Zhang J, Shi Q et al. Prevalence, treatment, and associated disability of mental disorders in four provinces in China during 2001–05: an epidemiological survey. Lancet 2009;373:2041-53.
41. Collins W. Medical practitioners and traditional healers: a study of health seeking behavior in Kampong Chhnang, Cambodia. www.cascambodia.org.
42. Uemoto M. Viet Nam. In: Shinfuku N, Asai K (eds). Mental health in the world. Tokyo: Health Press, 2009:107-11.
43. Pols H. The development of psychiatry in Indonesia: from colonial to modern times. Int Rev Psychiatry 2006;18:363-70.
44. Yoshida N. ASEAN countries. In: Shinfuku N, Asai K (eds). Mental health in the world. Tokyo: Health Press, 2009:97-106.
45. Lee MS, Hoe M, Hwang TY et al. Service priority and standard performance of community mental health centers in South Korea: a Delphi approach. Psychiatry Invest 2009;6:59-65.
46. Salleh MR. Decentralization of psychiatric services in Malaysia: what is the prospect? Singapore Med J 1993;34:139-41.
47. World Health Organization. WHO-AIMS report on mental health system in Republic of Korea. Gwacheon City: World Health Organization and Ministry of Health and Welfare, Republic of Korea,2007.
48. Ito H. Quality and performance improvement for mental healthcarein Japan. CurrOpin Psychiatry 2009;22:619-22.
49. Ito H, Sederer LI. Mental health services reform in Japan. Harv RevPsychiatry 1999;7:208-15.
50. Chen E, Chen C. The impact of renamed schizophrenia in psychiatricpractice in Hong Kong. Presented at the 2nd World Congress ofAsian Psychiatry, Taipei, November 2009.
51. Sato M. Renaming schizophrenia: a Japanese perspective. WorldPsychiatry 2006;5:53-5.
52. Lum AW, Kwok KW, Chong SA. Providing integrated mental healthservices in the Singapore primary care setting – the general practitionerpsychiatric programme experience. Ann Acad Med Singapore2008;37:128-31.
53. Wallcraft J, Amering M, Freidin J et al. Partnerships for better mentalhealth worldwide: WPA recommendations on best practices inworking with service users and family carers. World Psychiatry2011;10:229-36.
54. Kuno E, Asukai N. Efforts toward building a community-basedmental health system in Japan. Int J Law Psychiatry 2000;23:361-73.
25 октября 2012
Количество просмотров: 1864


