Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№03 2020
Адаптация доказательных стратегий предотвращения самоубийств во время и после пандемии COVID-19 №03 2020
Номера страниц в выпуске:294-306
Резюме
Самоубийство можно предотвратить. Тем не менее, каждый год в мире в результате самоубийств умирает 800 000 человек. Хотя имеются данные, указывающие на то, что уровень самоубийств снижается во время кризисов, ожидается, что он возрастет, как только непосредственный кризис пройдет. Пандемия COVID-19 влияет на факторы риска и защитные факторы в отношении самоубийства на каждом уровне социально-экологической модели. Экономический спад, рост препятствий для получения доступа к медицинскому обслуживанию, расширение доступа к средствам осуществления самоубийства, неприемлемые сообщения в средствах массовой информации – на социальном уровне; деприоритизация психического здоровья и профилактической деятельности – на уровне общества; межличностные конфликты, пренебрежение и насилие – на семейном уровне; безработица, бедность, одиночество и безнадежность – на индивидуальном уровне: все эти факторы способствуют росту депрессии, тревоги, посттравматического стрессового расстройства, злоупотребления алкоголем, употребления психоактивных веществ и, в конечном счете, суицидального риска. Самоубийства следует предотвращать путем усиления универсальных стратегий, направленных на все население, включая снижение безработицы, нищеты и неравенства; приоритет доступа к психиатрической помощи; ответственное освещение в средствах массовой информации с информацией об доступных систем поддержки; предотвращение увеличения потребления алкоголя; и ограничение доступа к средствам осуществления суицида. Селективные вмешательства должны быть по-прежнему направлены на известные группы риска, находящиеся в неблагоприятном социально-экономическом положении, а также на новые группы, такие как работники служб оперативного реагирования и медицинский персонал, а также на лиц, потерявших близких из-за COVID-19, которые были лишены возможности проститься с близкими и присутствовать на похоронах. Индикативные стратегии предотвращения самоубийств, ориентированные на лиц, проявляющих суицидальное поведение, должны быть сосредоточены на доступных фармакологических и психологических методах коррекции психических расстройств, обеспечивая надлежащее последующее наблюдение и цепь оказания помощи за счет более широкого использования телемедицины и других цифровых средств. Научное сообщество, медицинские работники, политики и лица, принимающие решения, найдут в этой работе систематическое описание последствий пандемии для риска самоубийств на уровне общества, сообществ, семейном и индивидуальном уровнях, а также обзор того, как следует адаптировать доказтельные вмешательства по предотвращению самоубийств. Необходимо исследовать, какие адаптации эффективны и в каких условиях.
Ключевые слова: Суицид, суицидальное поведение, психическое здоровье, COVID-19, социально-экологическая модель, универсальная профилактика, селективная профилактика, индикативная профилактика.
Самоубийство можно предотвратить. Тем не менее, каждый год в мире в результате самоубийств умирает 800 000 человек. Хотя имеются данные, указывающие на то, что уровень самоубийств снижается во время кризисов, ожидается, что он возрастет, как только непосредственный кризис пройдет. Пандемия COVID-19 влияет на факторы риска и защитные факторы в отношении самоубийства на каждом уровне социально-экологической модели. Экономический спад, рост препятствий для получения доступа к медицинскому обслуживанию, расширение доступа к средствам осуществления самоубийства, неприемлемые сообщения в средствах массовой информации – на социальном уровне; деприоритизация психического здоровья и профилактической деятельности – на уровне общества; межличностные конфликты, пренебрежение и насилие – на семейном уровне; безработица, бедность, одиночество и безнадежность – на индивидуальном уровне: все эти факторы способствуют росту депрессии, тревоги, посттравматического стрессового расстройства, злоупотребления алкоголем, употребления психоактивных веществ и, в конечном счете, суицидального риска. Самоубийства следует предотвращать путем усиления универсальных стратегий, направленных на все население, включая снижение безработицы, нищеты и неравенства; приоритет доступа к психиатрической помощи; ответственное освещение в средствах массовой информации с информацией об доступных систем поддержки; предотвращение увеличения потребления алкоголя; и ограничение доступа к средствам осуществления суицида. Селективные вмешательства должны быть по-прежнему направлены на известные группы риска, находящиеся в неблагоприятном социально-экономическом положении, а также на новые группы, такие как работники служб оперативного реагирования и медицинский персонал, а также на лиц, потерявших близких из-за COVID-19, которые были лишены возможности проститься с близкими и присутствовать на похоронах. Индикативные стратегии предотвращения самоубийств, ориентированные на лиц, проявляющих суицидальное поведение, должны быть сосредоточены на доступных фармакологических и психологических методах коррекции психических расстройств, обеспечивая надлежащее последующее наблюдение и цепь оказания помощи за счет более широкого использования телемедицины и других цифровых средств. Научное сообщество, медицинские работники, политики и лица, принимающие решения, найдут в этой работе систематическое описание последствий пандемии для риска самоубийств на уровне общества, сообществ, семейном и индивидуальном уровнях, а также обзор того, как следует адаптировать доказтельные вмешательства по предотвращению самоубийств. Необходимо исследовать, какие адаптации эффективны и в каких условиях.
Ключевые слова: Суицид, суицидальное поведение, психическое здоровье, COVID-19, социально-экологическая модель, универсальная профилактика, селективная профилактика, индикативная профилактика.
Каждый год приблизительно 800 000 человек умирают в результате самоубийства1, с частотой 10,5 на 100 000 населения (мужчины: 13,7 на 100 000; женщины 7,5 на 100 000)2. Это оценка меньше реальных значений в силу различий в методах мониторинга и регистрации смертей, а также культуральных факторов2. Самоубийство является второй ведущей причиной смерти среди людей в возрасте от 15 до
24 лет во всем мире, и на каждую смерть от самоубийства приходится от 10 до 20 суицидальных попыток1,3.
Сообщалось, что во время стихийных бедствий, войн или эпидемий, таких как эпидемия тяжелого острого респираторного синдрома (ТОРС), уровень самоубийств может снижаться на некоторое время4-6. Однако после того, как проходит непосредственный кризис, уровень самоубийств увеличивается4,6. Пандемия COVID-19 представляет собой особую проблему для людей во всем мире, поскольку она затрагивает как физическое, так и психическое здоровье7-15, экономику16 и социальную жизнь17,18.
Социальное дистанцирование19,20, меры изоляции21, проблемы с работой22 и закрытие школ23,24 внезапно изменили социальную жизнь и повседневный распорядок дня. Основным эффектом этих мер стало сокращение социальных контактов с последующим увеличением социальной изоляции и чувства одиночества, что, в свою очередь, связано с повышенной тревожностью, депрессией и суицидальным поведением25,26.
Несмотря на то, что были отмечены некоторые положительные последствия, пребывания дома, такие как улучшение пищевых привычек и увеличение часов сна27, сообщается, что ограничения передвижения, направленные на прекращение распространения вируса, вызывают во всем мире рост семейных проблем и домашнего насилия28,29. В систематическом обзоре30 было показано, что семейные конфликты являются наиболее распространенным провоцирующим фактором суицидальных действий среди детей.
В Соединенном Королевстве сообщалось о высокой распространенности жертв домашнего насилия среди людей, обращающихся за лечением по поводу самоповреждений31. Кроме того, было установлено, что насилие над сексуальным партнёром32 и жестокое обращение с детьми и пренебрежение ими33 связаны с попытками самоубийства.
В результате карантина и других мер общественного здравоохранения, принятых во многих странах, ожидается возникновение глобального экономического кризиса, не менее сильного, чем кризис 2008 г.16 Согласно прогнозам, уровень безработицы в Европейском союзе вырастет с 6,7% в 2019 г. до 9% в 2020 г.34. В США более 20 миллионов человек потеряли работу в апреле 2020 г. Уровень безработицы вырос до 14,7%, в то время как в феврале 2020 г., до распространения вируса в стране, он составлял 3,5%35.
По данным Организации Объединенных Наций, пандемия поразила Латинскую Америку и страны Карибского бассейна в период, когда их экономика уже была слабой и обремененной долгами36. Соответственно, в 2020 г. прогнозируется увеличение уровня безработицы на 3,4% (с исходно высоких 8,1% в 2019 г.), что приведет к увеличению числа людей, живущих в бедности или крайней нищете, на 44,7 млн человек. Кроме того, по меньшей мере 11 млн человек из Восточной Азии и Тихоокеанского региона окажутся в бедности37, а 27 млн человек из Африки столкнутся с крайней нищетой38.

Имеются убедительные доказательства наличия связи между экономическими кризисами и ростом числа самоубийств, особенно в странах с высоким уровнем дохода, таких как страны Европы и Северной Америки39, а также среди мужчин трудоспособного возраста или безработных40. Анализируя данные за период с 1970 по 2007 г. по 26 странам Европейского Союза, было подсчитано, что каждый прирост уровня безработицы на 1% связан с ростом числа самоубийств на 0,79% в возрасте до 65 лет, при этом число потенциальных преждевременных смертей составляет от 60 до 55041. Оценка последствий рецессии COVID-19 позволяет прогнозировать рост числа самоубийств в США на 3,3-8,4%42. Однако предыдущие исследования также показывают, что меры поддержки от государства могут уменьшить влияние безработицы и экономических кризисов на уровень самоубийств41,43.
По данным Всемирной организации здравоохранения (ВОЗ)44, по состоянию на 30 августа 2020 г. во всем мире было зарегистрировано более 838 000 подтвержденных смертей, связанных с COVID-19. Согласно другим анализам предполагается, что реальное число погибших в результате пандемии превосходит данные официальной статистики45-47. Смерти от COVID-19 приводят к избытку тяжелых утрат из-за частых множественных смертей в пределах одной семьи, а также невозможности посетить умирающего и оказать ему помощь или даже присоединиться к похоронным или ритуальным церемониям из-за запрета массовых собраний48. Многочисленность смертей и тот факт, что смертность от COVID-19 в основном затрагивает пожилых людей, могут вызвать в обществе безразличие и тенденцию к игнорированию глубокой боли и страдания семей, потерявших близких, что еще больше усугубляет горе.
Отчеты, предсказывающие рост числа самоубийств, а также проблем с психическим здоровьем, требуют принятия соответствующих мер во время и после кризиса9,49-53. Самоубийство – это неестественная смерть, которую можно предотвратить с помощью доказательных методов54.
Однако необходим широкий подход в соответствии с социально-экологической моделью55.
Целью настоящей работы является систематическая оценка влияния пандемии COVID-19 на факторы риска и защитные факторы в отношении самоубийства на уровне общества, сообществ, семейном и индивидуальном уровнях. Рекомендуется корректировка доказательных универсальных, селективных и индикативных стратегий предотвращения самоубийств для предоставления рекомендаций клиницистам, государственным специалистам в области психического здоровья, политикам и лицам, ответственным за принятие решений.
ВЛИЯНИЕ ПАНДЕМИИ COVID-19 НА ФАКТОРЫ РИСКА И ЗАЩИТНЫЕ ФАКТОРЫ В ОТНОШЕНИИ САМОУБИЙСТВ
Согласно ВОЗ, факторы риска и защитные факторы в отношении суицидального поведения подразделяются в соответствии с социально-экологической моделью на четыре уровня: уровень общества в целом, уровень сообществ, семейный и индивидуальный55.
Пандемия COVID-19, вероятно, по-разному влияет на факторы риска и защитные факторы. Некоторые факторы риска, такие как семейная история самоубийств55, вообще не будут затронуты. Многие модифицируемые факторы риска могут усугубляться, что приводит к увеличению риска самоубийств с течением времени56. Распространенность стресса, нарушений сна, тревожности, депрессии, злоупотребления алкоголем и наркотиками, а также самоубийств как их крайних последствий, вероятно, возрастет17,57,58. Финансовые проблемы и беспокойство по поводу неопределенного будущего и безработицы также будут способствовать росту числа самоубийств16,17,53.
Были описаны защитные факторы в отношении суицида, такие как эффективная психиатрическая помощь; прочные личные взаимоотношения; поддержка социальной группы; наличие жизненно важных умений, навыков; способность адаптироваться; использование позитивных стратегий преодоления трудностей, и религиозные или духовные верования55,59.
Защитные факторы могут быть подвержены положительному или отрицательному влиянию в зависимости от экономических и социальных действий, которые будут предприняты политиками и лицами, ответственными за принятие решений, в ответ на пандемию COVID-19. Стратегии могут иметь различную эффективность в различных регионах или странах. При наличии адекватных и эффективных ответных мер, пандемия может даже дать возможность укрепить усилия по предупреждению самоубийств50,52.
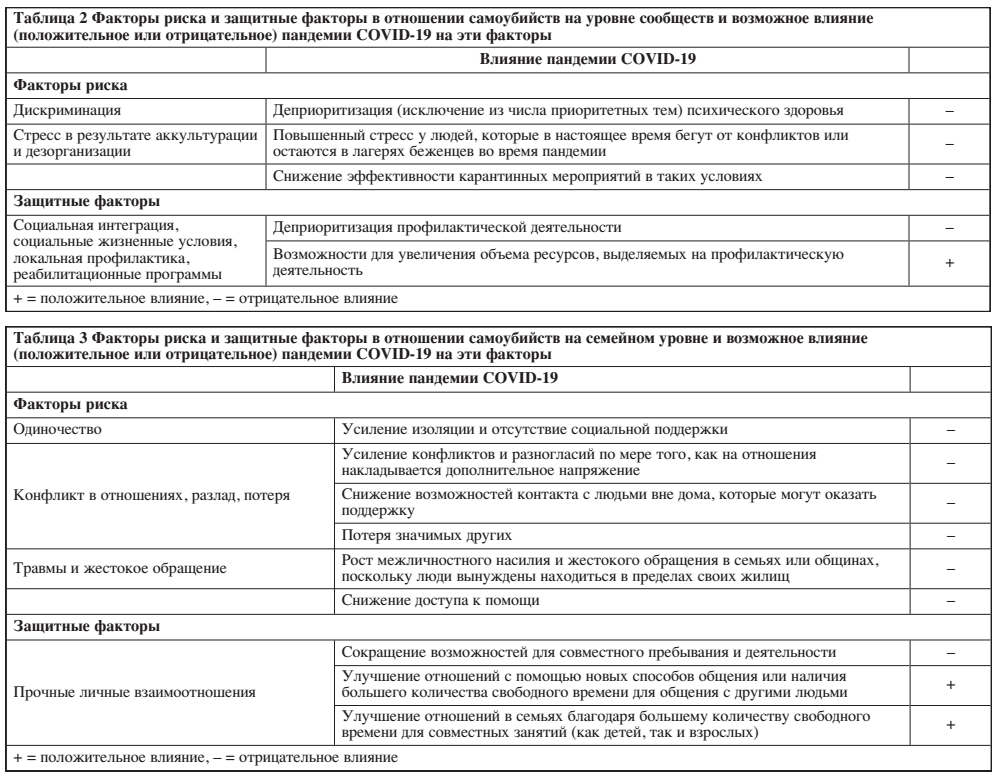
Ожидаемые последствия пандемии для каждого фактора риска и защитного фактора на социальном уровне, уровне сообществ, семейном и индивидуальном уровнях кратко изложены в табл. 1–4.
ДОКАЗАТЕЛЬНЫЕ СТРАТЕГИИ ПРЕДОТВРАЩЕНИЯ САМОУБИЙСТВ ВО ВРЕМЯ ПАНДЕМИИ COVID-19
Чаще всего для классификации вмешательств, направленных на предотвращение суицида, используется универсально-селективно-индикативная модель (USI), в которой различные группы населения подразделяются в зависимости от уровня суицидального риска60,61.
Универсальные стратегии предотвращения самоубийств направлены на каждого человека в определенной популяции (например, нация, страна, местное сообщество). Они направлены на повышение осведомленности о самоубийствах и психическом здоровье; устранение барьеров для оказания медицинской помощи; на стимулирование активного обращения за медицинской помощью; и на усиление защитных факторов, таких как социальная поддержка и навыки совладания, а также снижение последствий экономических спадов. Примерами универсальных мер вмешательства являются информационно-просветительские кампании и образовательные программы, ограничение доступа к средствам осуществления самоубийства, рекомендации для ответственного освещения в средствах массовой информации и правительственные меры по преодолению экономических кризисов.
Селективные стратегии предотвращения самоубийств предназначены для конкретных групп, которые характеризуются повышенной предрасположенностью к суицидальному поведению, таких как люди с психическими расстройствами; злоупотребляющие алкоголем и наркотиками; заключенные; жертвы физического и сексуального насилия; членов ЛГБТК-сообщества (лесбиянок, геев, бисексуалов, трансгендеров и квиров); мигранты; и лица, потерявшие близких. Скрининговые программы в медицинских или других учреждениях, обучение персонала первичного звена здравоохранения, психологическая поддержка и коррекция проблем, связанных с психическим здоровьем и злоупотреблением психоактивными веществами у людей, которые еще не проявляют признаков суицидальных наклонностей – все это считается селективными мерами предотвращения самоубийств.
Индикативные стратегии предотвращения самоубийств ориентированы на лиц группы высокого риска, проявляющих признаки суицидального поведения, и направлены на своевременную и надлежащую оценку риска самоубийства и борьбу с ним с помощью индивидуального сопровождения, направления на психиатрическое лечение и уход, мероприятий по обучению навыкам, и групп поддержки.

К числу наиболее эффективных мер предотвращения самоубийств относятся: ограничение доступа к средствам осуществления суицида; меры, направленные на снижение злоупотреблением алкоголем; программы повышения осведомленности, проводимые в учебных заведениях; фармакологическое и психологическое лечение депрессии; цепь оказания помощи (chain of care) и последующего наблюдения за лицами, находящимися в группе риска; ответственное освещение в средствах массовой информации; и политические меры по снижению последствий экономических спадов55,62,63. Другие мероприятия, такие как обучение персонала первичного звена, также теоретически обоснованы, даже если убедительных доказательств их эффективности в снижении суицидального поведения пока нет64.
Все превентивные стратегии требуют корректировки и адаптации в свете новых трудностей, вызванных пандемией COVID-19.
Универсальные вмешательства
Снижение последствий безработицы, бедности и неравенства
Безработица, бедность и неравенство представляют собой основные факторы суицидального риска, которые значительно усугубляются нынешним глобальным кризисом. Исследования, проведенные в странах с высоким уровнем дохода по вопросу о связи между политикой социальной защиты и уровнем самоубийств65, показывают, что различные стратегии могут оказывать различное воздействие.
Активная политика на рынке труда, включая помощь в поиске работы, профессиональную подготовку и субсидируемую занятость, оказывает положительное влияние на здоровье и качество жизни66. Более конкретно, на индивидуальном уровне программы помощи в поиске работы, включающие в себя психологические компоненты, такие как повышение уверенности в себе и самоэффективности, оказывают положительное влияние на психическое здоровье, например, снижают депрессию, тревогу и симптомы дистресса. На национальном уровне было показано, что увеличение государственных расходов на активную политику на рынке труда снижает влияние безработицы на уровень самоубийств41,67,68. Было подсчитано41, что повышение инвестиций в эту политику на каждые 10 долларов США на человека, снижает влияние безработицы на самоубийства на 0,038%. В другом исследовании сообщалось, что такая же сумма увеличенных расходов соответствовала бы снижению на 0,026% уровня самоубийств среди мужчин67. Если бы расходы на активную политику на рынке труда превышали 190 долларов США на человека в год, рост безработицы не оказывал бы никакого влияния на уровень самоубийств41. Эти выводы свидетельствуют о необходимости принятия конкретных правительственных мер.
Было установлено, что выплата предельно допустимого пособия по безработице в США ассоциировалась со снижением влияния экономического спада на уровень самоубийств69. Аналогичным образом, в европейских странах система защиты от безработицы, как сообщалось, снижает негативное воздействие безработицы на уровень самоубийств70. В такой ситуации принятие политики, связанной с гарантированным базовым доходом (universal basic income – UBI), во время и после пандемии COVID-19 может значительно снизить ее социальные и психологические издержки. Гарантированный базовый доход (UBI) определяется как «периодическая денежная выплата, безоговорочно предоставляемая всем в индивидуальном порядке, без проверки материального положения и без необходимости выполнения работы»71. Было установлено, что вмешательства, в ходе которых отдельные лица или семьи безоговорочно обеспечивались достаточным денежным пособием, оказывают положительное влияние на участие в образовательных программах и на некоторые исходы в области здравоохранения, включая психическое здоровье72,73. В Индонезии было установлено, что программа денежных переводов, предусматривающая выделение от 39 до 220 долларов на человека в год, снижает ежегодный уровень самоубийств на 0,36 на 100 000 человек, что соответствует снижению на 18%74.
Потеря жилья может стать значимым триггером для суицидального кризиса. Например, число самоубийств, связанных с выселением и лишением права выкупа, удвоилось в период с 2005 по 2010 г., во время жилищного кризиса в США75, и значительно способствовало росту числа самоубийств76. Как сообщается, жилищные меры, такие как переселение обездоленных людей в более благополучные районы или улучшение материально-бытовых условий, успешно помогают уменьшить проблемы, связанные с психическим здоровьем77. Во время пандемии в некоторых странах применялась политика субсидирования расходов на оплату жилья, и ее влияние на психическое здоровье должно быть оценено.
Ограничение доступа к средствам осуществления суицида
Достоверных данных о методах самоубийства имеется немного. В одном глобальном обзоре78 были показаны несколько различий в предпочтительных средствах самоубийства между странами и даже между различными регионами одной и той же страны, причем наиболее часто используемыми методами были повешение, самоотравление и применение огнестрельного оружия. В недавнем систематическом обзоре79 16 исследований было подтверждено, что повешение (81,3%), применение огнестрельного оружия (56,3%), отравление/передозировка (43,7%) и прыжки с высоты (18,7%) являются наиболее распространенными зарегистрированными методами самоубийства.
В большинстве европейских стран повешение считается преобладающим способом самоубийства. На самоотравление пестицидами приходится около 20% самоубийств во всем мире и 48,3% самоубийств в странах с низким и средним уровнем дохода в западной части Тихоокеанского региона80. С применением огнестрельного оружия осуществляется 50,5% самоубийств в США, далее следуют удушение (28,6%) и самоотравление (12,9%)81. Хотя прыжок с высоты в большинстве стран являются относительно редким методом самоубийства, он играет важную роль в условиях больших городов, таких как Гонконг, Сингапур, Люксембург и Мальта78,82,83, и считается высоколетальным методом84.
Ограничение доступа к средствам осуществления суицида реализуется через различные точки приложения, такие как: ограничения в размере упаковок лекарств; использование антидепрессантов, которые не опасны при передозировке; техника безопасности и более безопасный дизайн помещений для больниц и тюрем (например, не носить ремни или обувь со шнурками, минимизировать количество точек, доступных для повешения); более строгое законодательство в отношении огнестрельного оружия; установка барьеров и защитных сеток на местах возможных прыжков; и ограничение доступа к высоколетальным пестицидам62,85. Эффективность этих стратегий подтверждается убедительными доказательствами63. Планируемые суицидальные действия могут быть отложены, если люди лишены возможности реализовать выбранный метод, что увеличивает вероятность предотвращения самоубийств86. Более того, при импульсивных суицидальных актах люди склонны использовать наиболее легкодоступный метод. Если в такой ситуации доступных смертельных методов нет, то суицидальный кризис может пройти, либо использование менее смертельного метода может привести к несмертельным исходам.
Во время пандемии COVID-19 следует усилить политику, ограничивающую доступ к средствам осуществления самоубийства. Возможно, что увеличение накопления медикаментов происходит для того, чтобы подготовиться к их потенциальному дефициту87. Кроме того, может иметь место увеличение закупок огнестрельного оружия из-за опасений по поводу роста преступности, вызванного пандемией88,89.
Правительствам на национальном и региональном уровнях рекомендуется ограничить и усилить контроль за продажей смертоносных средств осуществления самоубийств, таких как огнестрельное оружие и пестициды. Кроме того, следует рассмотреть возможность временного ограничения количества некоторых лекарств (например, анальгетиков), продаваемых одному человеку. Важное значение имеют стратегии и политика информирования общественности, направленные на обеспечение или усиление безопасного хранения в домашних условиях огнестрельного оружия и медикаментов, а также пестицидов на складах90. Следует повысить осведомленность общественности путем информирования о важности ограничения доступа к средствам осуществления суицида49.
Меры, направленные на снижение злоупотреблением алкоголем
Существуют доказательства того, что употребление алкоголя связано с повышенным риском суицидального поведения91-93. Было показано, что сокращение пагубного употребления алкоголя с помощью политики и различных вмешательств эффективно снижает уровень самоубийств94,95, особенно среди мужчин. Лучшим примером, вероятно, была реструктуризация бывшего Советского Союза (перестройка), когда были введены жесткие ограничения на употребление алкоголя: в период с 1984 по 1990 г. уровень самоубийств среди мужчин снизился на 32% по сравнению с 8% в Европе96.
Глобальная стратегия ВОЗ по сокращению вредного употребления алкоголя определила десять областей для национальных действий: лидерство, информированность и приверженность; ответные меры служб здравоохранения; действия по месту жительства; политика и контрмеры в отношении управления транспортными средствами в состоянии алкогольного опьянения; доступность алкогольных напитков; маркетинг алкогольных напитков; ценовая политика; сокращение негативных последствий употребления спиртных напитков и алкогольной интоксикации; сокращение воздействия на здоровье населения алкогольных напитков, произведенных незаконно или неорганизованным сектором; а также мониторинг и эпиднадзор97.
Психосоциальные кризисы, вызванные пандемией COVID-19, такие как семейные конфликты, безработица и финансовые проблемы, могут спровоцировать злоупотребление алкоголем, что, в свою очередь, повышает суицидальный риск за счет усиления импульсивности, агрессивности, одиночества и безнадежности98.
Правительствам на национальном и региональном уровнях рекомендуется следить за потреблением алкоголя во время пандемии; повышать осведомленность общественности о негативных последствиях употребления алкоголя; развеивать миф о том, что потребление алкоголя может защитить от инфекции COVID-1999; и при необходимости ограничивать доступность алкоголя.
Увеличение числа последующих консультаций лиц, подверженных риску злоупотребления алкоголем, пропаганда умеренного употребления алкоголя49, и онлайн-инструменты мониторинга потребления алкоголя могут противодействовать росту вредного употребления алкоголя.
Информирование общественности о психическом здоровье и суициде
За последние десятилетия общественное мнение изменилось, о чем свидетельствуют повышение уровня грамотности в области психического здоровья и более высокая расположенность к принятию профессиональной помощи при проблемах, связанных с психическим здоровьем100. Это, скорее всего, по крайней мере частично связано с международными, национальными и местными кампаниями по повышению осведомленности о психическом здоровье. Тем не менее, аналогичного улучшения в отношении стигматизации и дискриминации, связанных с проблемами психического здоровья, не наблюдается100,101.
В результате растущей обеспокоенности последствиями пандемии COVID-19 для психического здоровья международные организации, такие как ВОЗ102 и Организация Объединенных Наций103, а также национальные и местные органы власти104,105 выделяют ресурсы и издают рекомендации с целью укрепления психического здоровья и повышения осведомленности о потенциальном росте проблем, связанных с психическим здоровьем, и суицидов во время пандемии.
Помимо повышения уровня знаний и грамотности в области психического здоровья, ключевые аспекты ресурсов по профилактике самоубийств должны способствовать усилению возможностей населения в плане выработки навыков совладания с трудностями путем предоставления полезных советов, поощрения поведения, направленного на поиск помощи, и предоставления доступной информации о том, где можно получить помощь.
Вмешательства, проводимые на базе учебных заведений
Молодые люди являются группой риска в отношении совершения самоубийства. Во всем мире самоубийство является второй ведущей причиной смерти среди лиц в возрасте от 15 до 24 лет1. Данные свидетельствуют о том, что 13,4% детей и подростков имеют диагностированное психическое расстройство106. Гораздо большее число молодых людей сообщают о таких симптомах, связанных с психическим здоровьем, как депрессия или тревога (30,4% и 23,3% соответственно)107,108.
Убедительные доказательства эффективности вмешательств, проводимых на базе учебных заведений, были продемонстрированы в усилении поведения, направленного на поиск помощи109,110, повышении осведомленности о психическом здоровье и факторах риска, и защитных факторах в отношении самоубийства110-113, а также снижении частоты попыток самоубийства и выраженных суицидальных мыслей111,113.
Во время пандемии COVID-19 учебные заведения часто закрывались или физическая посещаемость существенно снизилась, что привело к сокращению или полному прекращению вмешательств в области психического здоровья, проводимых на базе учебных заведений23,24,114. Школы играют важную роль в социальном развитии детей и подростков. Во время пандемии существенно пострадали отношения со сверстниками, которые важны для развития самостоятельности и независимости в подростковом возрасте. Более широкое использование социальных сетей, заменяющее реальные отношения со сверстниками, может привести к патологическому использованию интернета115, более высокому риску кибербуллинга116 и другим негативным последствиям для здоровья, таким как тревога, депрессия и суицидальные наклонности117. Чувство тревоги и дистресс может также возникнуть как следствие неопределенности в отношении выпускных экзаменов и будущего открытия школы.
Правительствам на национальном и региональном уровнях рекомендуется возобновить вмешательства, проводимые на базе учебных заведений, как только они снова откроются. Следует увеличить доступность онлайн-ресурсов по вопросам психического здоровья молодежи, таких как сети/телефоны доверия и информирование о том, как получить поддержку. Кроме того, учителям и родителям рекомендуется обсуждать с детьми и подростками пандемию и чувства, связанные с ней.
Ответственное освещение в средствах массовой информации
Безответственное освещение в средствах массовой информации может способствовать суицидальному поведению за счет придания суицидам сенсационного характера или чрезмерного внимания к зрелищным самоубийствам118,119. Однако защитное действие может быть достигнуто путем ответственного освещения самоубийств, а также путем просвещения общественности63,120.
Основные принципы ответственного освещения в средствах массовой информации включают в себя отказ от превращения суицида в сенсацию или выставления его в качестве нормального события, особенно при освещении самоубийств знаменитостей; ограничение описания методов и мест его совершения; отказ от показа фотографий, видео и ссылок в социальных сетях; а также предоставление информации об эффективности профилактики самоубийств и о том, где можно получить помощь121.
Во время пандемии COVID-19 при сообщении о повышенном риске самоубийств, уровне самоубийств или конкретном самоубийстве, особенно если оно связано с пандемией, следует учитывать определенные дополнительные соображения122. В этом смысле следует избегать чрезмерного упрощения вопроса и спекуляций по поводу того, что является причиной конкретного суицидального акта. Вместо этого общественность должна быть информирована о сложности суицидального поведения, в котором взаимодействуют биологические, психологические, социальные и средовые факторы, а также о возможностях профилактики и лечения.
Во время пандемии рекомендуется повысить осведомленность журналистов о существующих рекомендациях ВОЗ по ответственному освещению событий в средствах массовой информации121, а также разработать и распространить адаптированные на местном уровне рекомендации по снижению превращения самоубийств, особенно если они связаны с пандемией, в сенсации49,122.
Время, затрачиваемое на поиск информации в СМИ, может значительно увеличиваться во время кризисных событий, и это увеличение воздействия средств массовой информации, как было показано, усиливает дистресс. Таким образом, рекомендуется ограничить воздействие средств массовой информации во время пандемии123.
Доступ к медицинскому обслуживанию
Надлежащая и доступная помощь при психических расстройствах, употреблении психоактивных веществ и соматических заболеваниях эффективна в снижении риска самоубийств55,124. Из-за возросшего давления на систему здравоохранения во время пандемии COVID-19 адекватная помощь при психических расстройствах может быть исключена из числа приоритетных тем. Дополнительное сокращение доступа, вероятно, связано с закрытием частных учреждений и увеличением числа отпусков по болезни специалистов в области психического здоровья.
Проблемы с психическим здоровьем и суицидальное поведение среди медицинских работников «на передовой», служб оперативного реагирования (например, операторов скорой помощи), и других медицинских работников во время пандемии могут усиливаться из-за их решающей роли, связанной с высоким стрессом5,17,125-129.
Необходимы меры по оказанию финансовой поддержки службам охраны психического здоровья, обеспечению их доступности, увеличению численности персонала, развитию цифровых услуг и предоставлению инструментов для самопомощи в режиме онлайн. Кроме того, местным системам здравоохранения рекомендуется планировать и корректировать распределение ресурсов для поддержания или улучшения лечения и последующего наблюдения за пациентами с психическими расстройствами, а также внедрять и укреплять использование телемедицины52,130.
Селективные вмешательства
Обучение персонала первичного звена
Обучение персонала первичного звена – это широко используемая стратегия снижения риска самоубийств64, даже если данные, подтверждающие эффективность этой стратегии, в основном получены в неконтролируемых исследованиях131. Она включает в себя обучение ключевых фигур, таких как учителя, сотрудники служб оперативного реагирования или менеджеры по персоналу, для выявления лиц, склонных к самоубийству, и направления их в соответствующие службы55,64.
Большинство уже обученного персонала первичного звена, вероятно, принадлежит к работникам «на передовой» (например, врачи общей практики, медсестры, полицейские), и по этой причине они постоянно заняты экстренной борьбой с вирусом или даже болеют сами. С другой стороны, персонал первичного звена, относящийся к общей популяции (например, представители духовенства, учителя), из-за мер изоляции могут быть лишены возможности выявлять лиц, склонных к самоубийству, и взаимодействовать с ними. Кроме того, снижение доступности персонала первичного звена может быть результатом приостановки или сокращения их обучения во время пандемии COVID-19.
Во время пандемии следует обеспечить непрерывное обучение в режиме онлайн или очно в соответствии с местными правилами, касающимися соответствующей социальной дистанции. Также рекомендуется принять меры по увеличению числа волонтеров для участия в этих программах. Успешными примерами адаптации стандартных программ обучения персонала первичного звена к текущей ситуации являются Alliance Project132 и the Zero Suicide Alliance133, которые предлагают краткосрочные онлайн-тренинги. The Mental Health First Aid134 – это австралийская программа обучения персонала первичного звена, которая превратилась в глобальную инициативу и теперь организует онлайн-курсы. Она доказала свою эффективность в улучшении знаний, отношения и помогающего поведения по отношению к взрослым с проблемами в сфере психического здоровья135.
Вмешательства в группах риска
Считается, что лица с психическими расстройствами наиболее выраженно подвержены влиянию психосоциальных последствий пандемии136-138, и из-за существующей связи между психическими расстройствами и поведением, связанным с риском для здоровья (например, курение, ожирение, употребление алкоголя, низкая приверженность мерам предосторожности), они также подвергаются повышенному риску заражения и его осложнений. Информационно-пропагандистские вмешательства и более тщательное последующее наблюдение за пациентами с тяжелыми психическими расстройствами могут позволить повысить приверженность к лечению, а также могут помочь своевременно выявлять и вмешиваться при неотложных ситуациях, связанных с проблемами в сфере психического здоровья. Создание социальных (онлайн) сетей может обеспечить адекватную социальную поддержку и снизить последствия временной недоступности очных общественных услуг.
Помимо увеличения уровня безработицы42,139, настоящий глобальный кризис усугубляет существующее социально-экономическое неравенство. Действительно, было установлено, что мигранты, различные культуральные и этнические меньшинства, а также социально-экономические группы, находящиеся в неблагоприятном положении, в меньшей степени способны придерживаться рекомендации «оставайтесь дома»140 и, следовательно, в большей степени подвержены воздействию вируса141-143. Эти группы в значительной степени совпадают с группами повышенного риска самоубийства.
В отношении этих уязвимых групп населения необходимо проведение специальных вмешательств, направленных на расширение доступа к медицинскому обслуживанию и сокращение социально-экономического неравенства с помощью политики в области рынка труда и социального обеспечения. Усиление службы кризисных телефонов доверия может также иметь решающее значение для своевременного выявления и вмешательства при возникающих психосоциальных кризисах, потенциально ведущих к суицидальному поведению.
Другим важным следствием этого глобального кризиса является рост домашних конфликтов и насилия, а также конфликтов и насилия над сексуальным партнёром29. Необходимо принятие мер общественного здравоохранения по предотвращению домашнего насилия, которые должны быть адаптированы к нынешней ситуации144. Следует использовать методы наблюдения с помощью текстовых сообщений, скрытых уведомлений на смартфонах или другие методы, позволяющие жертвам домашнего насилия безопасно обращаться за помощью. Данные полиции и медицинских служб могут быть использованы, в соответствии с местным законодательством, для своевременного выявления лиц в зоне риска. Адекватное наблюдение должно обеспечиваться путем проведения регулярных опросов и дистанционных консультаций с системой здравоохранения. Для снижения и предотвращения негативного воздействия на психическое здоровье жертвы домашнего насилия и насилия со стороны сексуального партнера должны быть направлены на доказательные вмешательства, например, основанные на когнитивно-поведенческой терапии, проводимые онлайн или очно145.
Пациенты с COVID-1910,146 и медицинские работники «на передовой»147,148 также особенно уязвимы к негативным психологическим исходам. Поэтому необходимо проводить вмешательства по повышению осведомленности о психическом здоровье, развитию эффективных навыков совладания, уменьшению первичных и вторичных симптомов посттравматического стрессового расстройства (ПТСР) и снижению социальной изоляции. Следует планировать обследования на предмет оценки психического здоровья и обеспечивать направление на доказательное лечение.
Перенести потерю близких, умерших от COVID-19, может быть очень сложно149-152. Травматическая смерть, отсутствие подготовки к ней и низкая социальная поддержка153,154 были описаны как факторы риска затяжной реакции горя, которая, в свою очередь, приводит к повышенному риску суицидального поведения независимо от других психических расстройств, таких как большое депрессивное расстройство и ПТСР155,156.
Наконец, описанное ранее влияние пандемии в виде роста социальной изоляции и одиночества становится особенно тревожным в случае пожилых людей. В недавнем исследовании157 было показано, что пребывание в возрастном периоде от 59 до 80 лет в значительной степени ассоциировалось с более высокими уровнями депрессии, тревоги и симптомов ПТСР во время пандемии по сравнению с более молодыми возрастными группами. Телефонные звонки и онлайн-платформы могут представлять собой ценные инструменты для снижения чувства одиночества и социальной изоляции, даже если среди пожилых людей существует неравенство в доступе к цифровым ресурсам или уровне грамотности, необходимой для их использования158.
Индикативные вмешательства
Лечение психических расстройств
Существуют убедительные доказательства эффективности фармакологического и психологического лечения психических расстройств с целью снижения суицидального поведения55,63,159-163. В национальных и региональных фармакоэпидемиологических исследованиях демонстрируется протективный эффект назначения антидепрессантов в отношении суицида164. Сообщалось, что антидепрессанты уменьшают суицидальные мысли и поведение у взрослых и пожилых пациентов165,166. В литературе систематически сообщается об антисуицидальных эффектах лития, как в клинических выборках, так и в общей популяции167,168. Другие стабилизаторы настроения, такие как вальпроаты, ламотриджин и карбамазепин, также могут оказывать антисуицидальное действие169. Сообщалось, что антипсихотики второго поколения эффективны в снижении суицидального риска у пациентов с шизофренией170-172. Многообещающие результаты173,174 сообщаются в отношении применения кетамина: было обнаружено, что однократная инфузия быстро уменьшает суицидальные мысли в течение от одного дня и до одной недели у депрессивных пациентов с суицидальными мыслями175, однако еще не оценены долгосрочные эффекты.
Касаемо психотерапевтических методов сообщалось, что индивидуальная когнитивно-поведенческая терапия значительно снижает суицидальные мысли и поведение по сравнению со стандартным лечением162,176. В недавнем метаанализе177 было установлено, что диалектическая поведенческая терапия эффективна в снижении суицидального поведения и повторных попыток, особенно у женщин с пограничным расстройством личности. Было показано, что в отношении предотвращения суицидальных мыслей и поведения эффективны краткосрочные вмешательства, направленные на выявление настораживающих признаков, развитие навыков совладания и усиление доступности социальной поддержки, профессиональной помощи, а также планирования выхода из кризисных ситуаций178,179. Рандомизированное контролируемое исследование краткосрочного вмешательства и контакта (brief intervention and contact, BIC), реализованное в рамках многоцентрового интервенционного исследования ВОЗ по суицидальному поведению (WHO Multisite Intervention Study on Suicidal Behaviours, SUPRE-MISS), показало значительное снижение самоубийств после 18-месячного последующего наблюдения по сравнению со стандартным лечением180.
Во время пандемии COVID-19 на доступность лечения влияют карантинные мероприятия, поскольку частные учреждения и другие психиатрические службы могут быть закрыты181. Могут иметь место усиление выраженности таких симптомов психических расстройств, как тревога, депрессия и ПТСР, среди психиатрических пациентов, а также увеличение числа психических расстройств в общей популяции, включая сотрудников служб оперативного реагирования13,14,17,49,182. Следовательно, может возрасти уровень суицидального поведения9.
В связи с вероятным ростом психических расстройств специалистам, предоставляющим услуги в области психического здоровья, рекомендуется продолжать лечение и обследования лично (если это возможно) или онлайн, а также увеличить обследование лиц из группы риска49. Местным и национальным системам здравоохранения следует предоставлять рекомендации для дистанционного обследования при психических расстройствах и определения риска самоубийства. Поскольку люди, не получающие лечения, имеют более высокий риск самоубийства55,183, следует обеспечить надлежащую помощь при тревожных, депрессивных симптомах, симптомах ПТСР, алкогольной и наркотической зависимости, психотических и других психических расстройствах. Кроме того, следует предлагать онлайн вмешательства для лечения психиатрических симптомов.
Цепь оказания помощи и последующего наблюдения
Цепь оказания помощи – это интегрированная модель, в которой эффективность оказания медицинской помощи обеспечивается общей координацией между различными службами и мероприятиями184. В этой модели первичная медико-санитарная помощь, больницы и общественные службы связаны и интегрированы за счет местных соглашений с целью создания путей выявления, лечения и ведения конкретных заболеваний или длительных состояний.
Было показано, что непрерывная и функционирующая цепь оказания помощи с адекватным последующим наблюдением за пациентами эффективна в снижении самоубийств для лиц из группы риска63,180. В связи с растущими требованиями к системам здравоохранения во время пандемии COVID-19, вероятно, произойдет нарушение цепи оказания помощи и задержка последующего наблюдения за психиатрическими пациентами, что потенциально негативно скажется на риске самоубийства.
Решающее значение в обеспечении непрерывности медицинской помощи имеет содействие вовлечению в процесс терапии. Рекомендуемой стратегией вовлечения суицидальных личностей является психообразование пациентов относительно важности последующего лечения и амбулаторного приема в течение первой недели после выписки185,186. Последующие контакты с пациентом после выписки, включая телефонные звонки, открытки, письма и методы, основанные на использовании современных технологий (например, электронная почта и текстовые сообщения), показали многообещающие результаты в повышении приверженности к лечению и снижении суицидального поведения187,188.
Необходимы соответствующие меры для разработки новых сетей/телефонов доверия и укрепления существующих для суицидальных пациентов и лиц, подвергшихся влиянию пандемии, а также для расширения подготовки волонтеров в области психического здоровья. Использование телемедицины, по-видимому, имеет решающее значение в поддержании эффективной цепи помощи суицидальным пациентам.
ТЕЛЕМЕДИЦИНА ВО ВРЕМЯ ПАНДЕМИИ COVID-19
Во время продолжающейся пандемии психиатрическая помощь сталкивается со значительными проблемами, связанными с нехваткой персонала, сокращением ресурсов и риском того, что медицинские службы могут стать источниками заражения. Телемедицина является одним из лучших инструментов для решения этих проблем и одновременного удовлетворения ожидаемого роста спроса на психиатрическую помощь.
Телемедицина определяется как дистанционное оказание медицинской помощи с помощью технологий189. Она обычно включает в себя двустороннюю удаленную аудио- и видеосвязь190 между пациентами и медицинскими работниками. Однако другие формы, такие как приложения для самопомощи или веб-сайты, могут поддерживать телемедицинскую психиатрическую помощь и предоставлять дополнительные возможности для лечения191.
Существует несколько преимуществ расширения телемедицины в области охраны психического здоровья. Во-первых, психиатрическая диагностика и лечение подходят для применения в условиях телемедицины, поскольку они проводятся посредством интервью, а не физикального обследования192. Во-вторых, затраты на телемедицину могут быть ниже по сравнению с традиционной психиатрической помощью193,194. В-третьих, снижаются другие трудности традиционных подходов к психиатрической помощи, такие как стигматизация194,195. Потенциал повышения уровня медицинской помощи был также признан в рамках профилактических мероприятий в отношении самоубийств196,197.
К трудностям, ограничивающим использование телемедицины, относятся отсутствие доступа к интернету198, необходимых электронных устройств или технологических возможностей получателей услуг, особенно лиц пожилого возраста или страдающих серьезными психическими заболеваниями199. Покрытие телемедицины путем страховки может быть ограничено200, и для обеспечения широкой доступности цифровых медицинских услуг населению необходима интеграция в системы здравоохранения201,202.
Юридические и этические проблемы связаны с хранением и обменом конфиденциальными персональными данными, безопасностью общения с пациентами, конфиденциальностью для пациента в месте проведения дистанционной консультации и трудным выбором в ситуациях, когда традиционный личный визит необходим для достижения наилучшего эффекта лечения191,196. Дистанционное ведение пациентов с острым суицидальным риском ставит очень важные этические вопросы и должно осуществляться с привлечением семьи и микросоциального окружения пациента. Должна быть доступна прямая связь с экстренными службами в тех случаях, когда попытки побудить суицидента обратиться за помощью оказываются безуспешными. В большинстве стран отсутствует правовое регулирование телемедицины, которое крайне необходимо.
Имеются некоторые свидетельства эффективности вмешательств по предотвращению суицида, усовершенствованных при помощи современных технологий203. В неуправляемых цифровых вмешательствах по самопомощи было показано снижение суицидальных мыслей и связанных с суицидом симптомов у лиц с выраженными психиатрическими проблемами194 или самоповреждением204, в то время как в других было показано снижение суицидальных мыслей, но не самоповреждения или суицидальных попыток, по сравнению с контролем в виде пребывания в листе ожидания или вмешательствами по самопомощи205,207. Вмешательства по предотвращению суицида, усовершенствованные при помощи современных технологий, могут быть более эффективными у молодых людей, так как они более знакомы с современными технологиями и хорошо их воспринимают208. Потенциал в снижении повторных попыток самоубийства был продемонстрирован для контакта, устанавливаемого путем коротких текстовых сообщений, за счет инициирования связи со службой поддержки в кризисных состояниях209.
Уровень совпадения психиатрических диагнозов, установленных в ходе очного обследования и путем использования телемедицины, представляется высоким, что указывает на ее потенциальную практичность210. Кроме того, телепсихиатрия была признана экономически эффективной211 и, как представляется, полезной в качестве кризисного вмешательства212. Таким образом, существуют различные преимущества внедрения телемедицины, а также имеются некоторые доказательства для ее использования в предотвращении самоубийств. Из-за ограниченности методологических аппаратов, применявшихся в предыдущих исследованиях по телемедицине205, требуются более качественные исследования.
Во время пандемии COVID-19 стало очевидным, что большое количество визитов можно проводить дистанционно213, что инфраструктура телемедицины широко доступна213,214, и что сама пандемия представляет собой возможность расширить использование телемедицины215. Сообщалось, что телепсихиатрия может быть эффективна для выявления симптомов в сфере психического здоровья у пациентов с COVID-19 и оптимизации лечения216, или что онлайн-обследования полезны как до приемов врача, так и в качестве последующего наблюдения217. Таким образом, непрерывная медицинская помощь становится возможной в то время, когда системы здравоохранения перегружены218.
Также стали очевидными существующие и новые проблемы, связанные с использованием телемедицины в психиатрической помощи. Необходимо в ближайшее время установить новые протоколы обследования и терапии213,217. Остаются актуальными вопросы приватности, конфиденциальности и доступности217. Требуются тихие места и наушники, а в случае ограниченной приватности следует использовать формат вопросов «да/нет»217. Эти проблемы могут касаться одних людей больше, чем других. Например, более низкий социально-экономический статус может отражаться в меньшей жилой площади и, следовательно, приводить к снижению приватности. У пожилых пациентов может иметь место отсутствие доступа к электронным устройствам217. Серьезное препятствие для доступности такой помощи представляют собой наличие ограниченных возможностей и технологическая неграмотность219,220. Социальные аспекты традиционных медицинских подходов теряются при использовании телемедицины, и это может являться значительной проблемой для некоторых категорий психиатрических пациентов221.
Необходима непрерывная оценка телемедицины. Инфраструктура требует совершенствования и роста, чтобы противостоять уникальным проблемам во время пандемии в краткосрочной перспективе. Перспектива сохранения этих изменений в долгосрочном периоде и улучшения оказания медицинской помощи222,223 является ценной возможностью, которая должна направлять усилия руководящих органов. Несмотря на то, что доказательства в отношении применения телемедицины специально для предотвращения самоубийств ограничены, некоторые преимущества уже были отмечены197,203.
ВЫВОДЫ
Непрерывное и более активное осуществление мер по предупреждению самоубийств во время и после пандемии COVID-19 имеет глобальное значение. Профилактика самоубийств должна быть приоритетом как для руководящих органов, так и для медицинских работников, и ее нельзя откладывать на время, пока мы сталкиваемся с этой пандемией. Эта статья направлена на информирование научного сообщества, медицинских работников, руководящих органов и политиков о возможных адаптациях и/или усилениях доказательных стратегий предотвращения самоубийств, которые должны быть предприняты в связи с серьезным воздействием пандемии на повседневную жизнь.
Анализ факторов риска и защитных факторов показывает, что большинство из них подвержены воздействию, и пандемия может иметь как положительные, так и отрицательные последствия. Однако отрицательный эффект, по-видимому, больше. Таким образом, прогнозируемый рост проблем в сфере психического здоровья и самоубийств9,13-15,17,49-53,224, скорее всего, произойдет.
Выбор стратегий предотвращения самоубийств, основанных на убедительных доказательствах, остается крайне важным на протяжении всего этого кризиса. Однако мы сталкиваемся с уникальными проблемами, обусловленными необходимостью принятия срочных мер и отсутствием доказательной базы, указывающей на то, как следует адаптировать вмешательства. Адаптация и усиление могут быть более эффективными в одних регионах или странах по сравнению с другими из-за различий в местных уровнях самоубийств, уже проводимых вмешательств, состоянии местной системы здравоохранения и службы психиатрической помощи или местной и государственной политики. Необходимы подтверждающие исследования для изучения того, какие адаптации эффективны с учетом различных культуральных, экономических и медицинских условий.
Перевод: Шуненков Д.А. (Москва)
Редактура: к.м.н. Руженкова В.В. (Белгород)
Wasserman D, Iosue M, Wuestefeld A, Carli V. Adaptation of evidence-based suicide prevention strategies during and after the COVID-19 pandemic. World Psychiatry. 2020;19(3):294-306.
DOI:10.1002/wps.20801
24 лет во всем мире, и на каждую смерть от самоубийства приходится от 10 до 20 суицидальных попыток1,3.
Сообщалось, что во время стихийных бедствий, войн или эпидемий, таких как эпидемия тяжелого острого респираторного синдрома (ТОРС), уровень самоубийств может снижаться на некоторое время4-6. Однако после того, как проходит непосредственный кризис, уровень самоубийств увеличивается4,6. Пандемия COVID-19 представляет собой особую проблему для людей во всем мире, поскольку она затрагивает как физическое, так и психическое здоровье7-15, экономику16 и социальную жизнь17,18.
Социальное дистанцирование19,20, меры изоляции21, проблемы с работой22 и закрытие школ23,24 внезапно изменили социальную жизнь и повседневный распорядок дня. Основным эффектом этих мер стало сокращение социальных контактов с последующим увеличением социальной изоляции и чувства одиночества, что, в свою очередь, связано с повышенной тревожностью, депрессией и суицидальным поведением25,26.
Несмотря на то, что были отмечены некоторые положительные последствия, пребывания дома, такие как улучшение пищевых привычек и увеличение часов сна27, сообщается, что ограничения передвижения, направленные на прекращение распространения вируса, вызывают во всем мире рост семейных проблем и домашнего насилия28,29. В систематическом обзоре30 было показано, что семейные конфликты являются наиболее распространенным провоцирующим фактором суицидальных действий среди детей.
В Соединенном Королевстве сообщалось о высокой распространенности жертв домашнего насилия среди людей, обращающихся за лечением по поводу самоповреждений31. Кроме того, было установлено, что насилие над сексуальным партнёром32 и жестокое обращение с детьми и пренебрежение ими33 связаны с попытками самоубийства.
В результате карантина и других мер общественного здравоохранения, принятых во многих странах, ожидается возникновение глобального экономического кризиса, не менее сильного, чем кризис 2008 г.16 Согласно прогнозам, уровень безработицы в Европейском союзе вырастет с 6,7% в 2019 г. до 9% в 2020 г.34. В США более 20 миллионов человек потеряли работу в апреле 2020 г. Уровень безработицы вырос до 14,7%, в то время как в феврале 2020 г., до распространения вируса в стране, он составлял 3,5%35.
По данным Организации Объединенных Наций, пандемия поразила Латинскую Америку и страны Карибского бассейна в период, когда их экономика уже была слабой и обремененной долгами36. Соответственно, в 2020 г. прогнозируется увеличение уровня безработицы на 3,4% (с исходно высоких 8,1% в 2019 г.), что приведет к увеличению числа людей, живущих в бедности или крайней нищете, на 44,7 млн человек. Кроме того, по меньшей мере 11 млн человек из Восточной Азии и Тихоокеанского региона окажутся в бедности37, а 27 млн человек из Африки столкнутся с крайней нищетой38.

Имеются убедительные доказательства наличия связи между экономическими кризисами и ростом числа самоубийств, особенно в странах с высоким уровнем дохода, таких как страны Европы и Северной Америки39, а также среди мужчин трудоспособного возраста или безработных40. Анализируя данные за период с 1970 по 2007 г. по 26 странам Европейского Союза, было подсчитано, что каждый прирост уровня безработицы на 1% связан с ростом числа самоубийств на 0,79% в возрасте до 65 лет, при этом число потенциальных преждевременных смертей составляет от 60 до 55041. Оценка последствий рецессии COVID-19 позволяет прогнозировать рост числа самоубийств в США на 3,3-8,4%42. Однако предыдущие исследования также показывают, что меры поддержки от государства могут уменьшить влияние безработицы и экономических кризисов на уровень самоубийств41,43.
По данным Всемирной организации здравоохранения (ВОЗ)44, по состоянию на 30 августа 2020 г. во всем мире было зарегистрировано более 838 000 подтвержденных смертей, связанных с COVID-19. Согласно другим анализам предполагается, что реальное число погибших в результате пандемии превосходит данные официальной статистики45-47. Смерти от COVID-19 приводят к избытку тяжелых утрат из-за частых множественных смертей в пределах одной семьи, а также невозможности посетить умирающего и оказать ему помощь или даже присоединиться к похоронным или ритуальным церемониям из-за запрета массовых собраний48. Многочисленность смертей и тот факт, что смертность от COVID-19 в основном затрагивает пожилых людей, могут вызвать в обществе безразличие и тенденцию к игнорированию глубокой боли и страдания семей, потерявших близких, что еще больше усугубляет горе.
Отчеты, предсказывающие рост числа самоубийств, а также проблем с психическим здоровьем, требуют принятия соответствующих мер во время и после кризиса9,49-53. Самоубийство – это неестественная смерть, которую можно предотвратить с помощью доказательных методов54.
Однако необходим широкий подход в соответствии с социально-экологической моделью55.
Целью настоящей работы является систематическая оценка влияния пандемии COVID-19 на факторы риска и защитные факторы в отношении самоубийства на уровне общества, сообществ, семейном и индивидуальном уровнях. Рекомендуется корректировка доказательных универсальных, селективных и индикативных стратегий предотвращения самоубийств для предоставления рекомендаций клиницистам, государственным специалистам в области психического здоровья, политикам и лицам, ответственным за принятие решений.
ВЛИЯНИЕ ПАНДЕМИИ COVID-19 НА ФАКТОРЫ РИСКА И ЗАЩИТНЫЕ ФАКТОРЫ В ОТНОШЕНИИ САМОУБИЙСТВ
Согласно ВОЗ, факторы риска и защитные факторы в отношении суицидального поведения подразделяются в соответствии с социально-экологической моделью на четыре уровня: уровень общества в целом, уровень сообществ, семейный и индивидуальный55.
Пандемия COVID-19, вероятно, по-разному влияет на факторы риска и защитные факторы. Некоторые факторы риска, такие как семейная история самоубийств55, вообще не будут затронуты. Многие модифицируемые факторы риска могут усугубляться, что приводит к увеличению риска самоубийств с течением времени56. Распространенность стресса, нарушений сна, тревожности, депрессии, злоупотребления алкоголем и наркотиками, а также самоубийств как их крайних последствий, вероятно, возрастет17,57,58. Финансовые проблемы и беспокойство по поводу неопределенного будущего и безработицы также будут способствовать росту числа самоубийств16,17,53.
Были описаны защитные факторы в отношении суицида, такие как эффективная психиатрическая помощь; прочные личные взаимоотношения; поддержка социальной группы; наличие жизненно важных умений, навыков; способность адаптироваться; использование позитивных стратегий преодоления трудностей, и религиозные или духовные верования55,59.

Защитные факторы могут быть подвержены положительному или отрицательному влиянию в зависимости от экономических и социальных действий, которые будут предприняты политиками и лицами, ответственными за принятие решений, в ответ на пандемию COVID-19. Стратегии могут иметь различную эффективность в различных регионах или странах. При наличии адекватных и эффективных ответных мер, пандемия может даже дать возможность укрепить усилия по предупреждению самоубийств50,52.
Ожидаемые последствия пандемии для каждого фактора риска и защитного фактора на социальном уровне, уровне сообществ, семейном и индивидуальном уровнях кратко изложены в табл. 1–4.
ДОКАЗАТЕЛЬНЫЕ СТРАТЕГИИ ПРЕДОТВРАЩЕНИЯ САМОУБИЙСТВ ВО ВРЕМЯ ПАНДЕМИИ COVID-19
Чаще всего для классификации вмешательств, направленных на предотвращение суицида, используется универсально-селективно-индикативная модель (USI), в которой различные группы населения подразделяются в зависимости от уровня суицидального риска60,61.
Универсальные стратегии предотвращения самоубийств направлены на каждого человека в определенной популяции (например, нация, страна, местное сообщество). Они направлены на повышение осведомленности о самоубийствах и психическом здоровье; устранение барьеров для оказания медицинской помощи; на стимулирование активного обращения за медицинской помощью; и на усиление защитных факторов, таких как социальная поддержка и навыки совладания, а также снижение последствий экономических спадов. Примерами универсальных мер вмешательства являются информационно-просветительские кампании и образовательные программы, ограничение доступа к средствам осуществления самоубийства, рекомендации для ответственного освещения в средствах массовой информации и правительственные меры по преодолению экономических кризисов.
Селективные стратегии предотвращения самоубийств предназначены для конкретных групп, которые характеризуются повышенной предрасположенностью к суицидальному поведению, таких как люди с психическими расстройствами; злоупотребляющие алкоголем и наркотиками; заключенные; жертвы физического и сексуального насилия; членов ЛГБТК-сообщества (лесбиянок, геев, бисексуалов, трансгендеров и квиров); мигранты; и лица, потерявшие близких. Скрининговые программы в медицинских или других учреждениях, обучение персонала первичного звена здравоохранения, психологическая поддержка и коррекция проблем, связанных с психическим здоровьем и злоупотреблением психоактивными веществами у людей, которые еще не проявляют признаков суицидальных наклонностей – все это считается селективными мерами предотвращения самоубийств.
Индикативные стратегии предотвращения самоубийств ориентированы на лиц группы высокого риска, проявляющих признаки суицидального поведения, и направлены на своевременную и надлежащую оценку риска самоубийства и борьбу с ним с помощью индивидуального сопровождения, направления на психиатрическое лечение и уход, мероприятий по обучению навыкам, и групп поддержки.

К числу наиболее эффективных мер предотвращения самоубийств относятся: ограничение доступа к средствам осуществления суицида; меры, направленные на снижение злоупотреблением алкоголем; программы повышения осведомленности, проводимые в учебных заведениях; фармакологическое и психологическое лечение депрессии; цепь оказания помощи (chain of care) и последующего наблюдения за лицами, находящимися в группе риска; ответственное освещение в средствах массовой информации; и политические меры по снижению последствий экономических спадов55,62,63. Другие мероприятия, такие как обучение персонала первичного звена, также теоретически обоснованы, даже если убедительных доказательств их эффективности в снижении суицидального поведения пока нет64.
Все превентивные стратегии требуют корректировки и адаптации в свете новых трудностей, вызванных пандемией COVID-19.
Универсальные вмешательства
Снижение последствий безработицы, бедности и неравенства
Безработица, бедность и неравенство представляют собой основные факторы суицидального риска, которые значительно усугубляются нынешним глобальным кризисом. Исследования, проведенные в странах с высоким уровнем дохода по вопросу о связи между политикой социальной защиты и уровнем самоубийств65, показывают, что различные стратегии могут оказывать различное воздействие.
Активная политика на рынке труда, включая помощь в поиске работы, профессиональную подготовку и субсидируемую занятость, оказывает положительное влияние на здоровье и качество жизни66. Более конкретно, на индивидуальном уровне программы помощи в поиске работы, включающие в себя психологические компоненты, такие как повышение уверенности в себе и самоэффективности, оказывают положительное влияние на психическое здоровье, например, снижают депрессию, тревогу и симптомы дистресса. На национальном уровне было показано, что увеличение государственных расходов на активную политику на рынке труда снижает влияние безработицы на уровень самоубийств41,67,68. Было подсчитано41, что повышение инвестиций в эту политику на каждые 10 долларов США на человека, снижает влияние безработицы на самоубийства на 0,038%. В другом исследовании сообщалось, что такая же сумма увеличенных расходов соответствовала бы снижению на 0,026% уровня самоубийств среди мужчин67. Если бы расходы на активную политику на рынке труда превышали 190 долларов США на человека в год, рост безработицы не оказывал бы никакого влияния на уровень самоубийств41. Эти выводы свидетельствуют о необходимости принятия конкретных правительственных мер.
Было установлено, что выплата предельно допустимого пособия по безработице в США ассоциировалась со снижением влияния экономического спада на уровень самоубийств69. Аналогичным образом, в европейских странах система защиты от безработицы, как сообщалось, снижает негативное воздействие безработицы на уровень самоубийств70. В такой ситуации принятие политики, связанной с гарантированным базовым доходом (universal basic income – UBI), во время и после пандемии COVID-19 может значительно снизить ее социальные и психологические издержки. Гарантированный базовый доход (UBI) определяется как «периодическая денежная выплата, безоговорочно предоставляемая всем в индивидуальном порядке, без проверки материального положения и без необходимости выполнения работы»71. Было установлено, что вмешательства, в ходе которых отдельные лица или семьи безоговорочно обеспечивались достаточным денежным пособием, оказывают положительное влияние на участие в образовательных программах и на некоторые исходы в области здравоохранения, включая психическое здоровье72,73. В Индонезии было установлено, что программа денежных переводов, предусматривающая выделение от 39 до 220 долларов на человека в год, снижает ежегодный уровень самоубийств на 0,36 на 100 000 человек, что соответствует снижению на 18%74.
Потеря жилья может стать значимым триггером для суицидального кризиса. Например, число самоубийств, связанных с выселением и лишением права выкупа, удвоилось в период с 2005 по 2010 г., во время жилищного кризиса в США75, и значительно способствовало росту числа самоубийств76. Как сообщается, жилищные меры, такие как переселение обездоленных людей в более благополучные районы или улучшение материально-бытовых условий, успешно помогают уменьшить проблемы, связанные с психическим здоровьем77. Во время пандемии в некоторых странах применялась политика субсидирования расходов на оплату жилья, и ее влияние на психическое здоровье должно быть оценено.
Ограничение доступа к средствам осуществления суицида
Достоверных данных о методах самоубийства имеется немного. В одном глобальном обзоре78 были показаны несколько различий в предпочтительных средствах самоубийства между странами и даже между различными регионами одной и той же страны, причем наиболее часто используемыми методами были повешение, самоотравление и применение огнестрельного оружия. В недавнем систематическом обзоре79 16 исследований было подтверждено, что повешение (81,3%), применение огнестрельного оружия (56,3%), отравление/передозировка (43,7%) и прыжки с высоты (18,7%) являются наиболее распространенными зарегистрированными методами самоубийства.
В большинстве европейских стран повешение считается преобладающим способом самоубийства. На самоотравление пестицидами приходится около 20% самоубийств во всем мире и 48,3% самоубийств в странах с низким и средним уровнем дохода в западной части Тихоокеанского региона80. С применением огнестрельного оружия осуществляется 50,5% самоубийств в США, далее следуют удушение (28,6%) и самоотравление (12,9%)81. Хотя прыжок с высоты в большинстве стран являются относительно редким методом самоубийства, он играет важную роль в условиях больших городов, таких как Гонконг, Сингапур, Люксембург и Мальта78,82,83, и считается высоколетальным методом84.
Ограничение доступа к средствам осуществления суицида реализуется через различные точки приложения, такие как: ограничения в размере упаковок лекарств; использование антидепрессантов, которые не опасны при передозировке; техника безопасности и более безопасный дизайн помещений для больниц и тюрем (например, не носить ремни или обувь со шнурками, минимизировать количество точек, доступных для повешения); более строгое законодательство в отношении огнестрельного оружия; установка барьеров и защитных сеток на местах возможных прыжков; и ограничение доступа к высоколетальным пестицидам62,85. Эффективность этих стратегий подтверждается убедительными доказательствами63. Планируемые суицидальные действия могут быть отложены, если люди лишены возможности реализовать выбранный метод, что увеличивает вероятность предотвращения самоубийств86. Более того, при импульсивных суицидальных актах люди склонны использовать наиболее легкодоступный метод. Если в такой ситуации доступных смертельных методов нет, то суицидальный кризис может пройти, либо использование менее смертельного метода может привести к несмертельным исходам.
Во время пандемии COVID-19 следует усилить политику, ограничивающую доступ к средствам осуществления самоубийства. Возможно, что увеличение накопления медикаментов происходит для того, чтобы подготовиться к их потенциальному дефициту87. Кроме того, может иметь место увеличение закупок огнестрельного оружия из-за опасений по поводу роста преступности, вызванного пандемией88,89.
Правительствам на национальном и региональном уровнях рекомендуется ограничить и усилить контроль за продажей смертоносных средств осуществления самоубийств, таких как огнестрельное оружие и пестициды. Кроме того, следует рассмотреть возможность временного ограничения количества некоторых лекарств (например, анальгетиков), продаваемых одному человеку. Важное значение имеют стратегии и политика информирования общественности, направленные на обеспечение или усиление безопасного хранения в домашних условиях огнестрельного оружия и медикаментов, а также пестицидов на складах90. Следует повысить осведомленность общественности путем информирования о важности ограничения доступа к средствам осуществления суицида49.
Меры, направленные на снижение злоупотреблением алкоголем
Существуют доказательства того, что употребление алкоголя связано с повышенным риском суицидального поведения91-93. Было показано, что сокращение пагубного употребления алкоголя с помощью политики и различных вмешательств эффективно снижает уровень самоубийств94,95, особенно среди мужчин. Лучшим примером, вероятно, была реструктуризация бывшего Советского Союза (перестройка), когда были введены жесткие ограничения на употребление алкоголя: в период с 1984 по 1990 г. уровень самоубийств среди мужчин снизился на 32% по сравнению с 8% в Европе96.
Глобальная стратегия ВОЗ по сокращению вредного употребления алкоголя определила десять областей для национальных действий: лидерство, информированность и приверженность; ответные меры служб здравоохранения; действия по месту жительства; политика и контрмеры в отношении управления транспортными средствами в состоянии алкогольного опьянения; доступность алкогольных напитков; маркетинг алкогольных напитков; ценовая политика; сокращение негативных последствий употребления спиртных напитков и алкогольной интоксикации; сокращение воздействия на здоровье населения алкогольных напитков, произведенных незаконно или неорганизованным сектором; а также мониторинг и эпиднадзор97.
Психосоциальные кризисы, вызванные пандемией COVID-19, такие как семейные конфликты, безработица и финансовые проблемы, могут спровоцировать злоупотребление алкоголем, что, в свою очередь, повышает суицидальный риск за счет усиления импульсивности, агрессивности, одиночества и безнадежности98.
Правительствам на национальном и региональном уровнях рекомендуется следить за потреблением алкоголя во время пандемии; повышать осведомленность общественности о негативных последствиях употребления алкоголя; развеивать миф о том, что потребление алкоголя может защитить от инфекции COVID-1999; и при необходимости ограничивать доступность алкоголя.
Увеличение числа последующих консультаций лиц, подверженных риску злоупотребления алкоголем, пропаганда умеренного употребления алкоголя49, и онлайн-инструменты мониторинга потребления алкоголя могут противодействовать росту вредного употребления алкоголя.
Информирование общественности о психическом здоровье и суициде
За последние десятилетия общественное мнение изменилось, о чем свидетельствуют повышение уровня грамотности в области психического здоровья и более высокая расположенность к принятию профессиональной помощи при проблемах, связанных с психическим здоровьем100. Это, скорее всего, по крайней мере частично связано с международными, национальными и местными кампаниями по повышению осведомленности о психическом здоровье. Тем не менее, аналогичного улучшения в отношении стигматизации и дискриминации, связанных с проблемами психического здоровья, не наблюдается100,101.
В результате растущей обеспокоенности последствиями пандемии COVID-19 для психического здоровья международные организации, такие как ВОЗ102 и Организация Объединенных Наций103, а также национальные и местные органы власти104,105 выделяют ресурсы и издают рекомендации с целью укрепления психического здоровья и повышения осведомленности о потенциальном росте проблем, связанных с психическим здоровьем, и суицидов во время пандемии.
Помимо повышения уровня знаний и грамотности в области психического здоровья, ключевые аспекты ресурсов по профилактике самоубийств должны способствовать усилению возможностей населения в плане выработки навыков совладания с трудностями путем предоставления полезных советов, поощрения поведения, направленного на поиск помощи, и предоставления доступной информации о том, где можно получить помощь.
Вмешательства, проводимые на базе учебных заведений
Молодые люди являются группой риска в отношении совершения самоубийства. Во всем мире самоубийство является второй ведущей причиной смерти среди лиц в возрасте от 15 до 24 лет1. Данные свидетельствуют о том, что 13,4% детей и подростков имеют диагностированное психическое расстройство106. Гораздо большее число молодых людей сообщают о таких симптомах, связанных с психическим здоровьем, как депрессия или тревога (30,4% и 23,3% соответственно)107,108.
Убедительные доказательства эффективности вмешательств, проводимых на базе учебных заведений, были продемонстрированы в усилении поведения, направленного на поиск помощи109,110, повышении осведомленности о психическом здоровье и факторах риска, и защитных факторах в отношении самоубийства110-113, а также снижении частоты попыток самоубийства и выраженных суицидальных мыслей111,113.
Во время пандемии COVID-19 учебные заведения часто закрывались или физическая посещаемость существенно снизилась, что привело к сокращению или полному прекращению вмешательств в области психического здоровья, проводимых на базе учебных заведений23,24,114. Школы играют важную роль в социальном развитии детей и подростков. Во время пандемии существенно пострадали отношения со сверстниками, которые важны для развития самостоятельности и независимости в подростковом возрасте. Более широкое использование социальных сетей, заменяющее реальные отношения со сверстниками, может привести к патологическому использованию интернета115, более высокому риску кибербуллинга116 и другим негативным последствиям для здоровья, таким как тревога, депрессия и суицидальные наклонности117. Чувство тревоги и дистресс может также возникнуть как следствие неопределенности в отношении выпускных экзаменов и будущего открытия школы.
Правительствам на национальном и региональном уровнях рекомендуется возобновить вмешательства, проводимые на базе учебных заведений, как только они снова откроются. Следует увеличить доступность онлайн-ресурсов по вопросам психического здоровья молодежи, таких как сети/телефоны доверия и информирование о том, как получить поддержку. Кроме того, учителям и родителям рекомендуется обсуждать с детьми и подростками пандемию и чувства, связанные с ней.
Ответственное освещение в средствах массовой информации
Безответственное освещение в средствах массовой информации может способствовать суицидальному поведению за счет придания суицидам сенсационного характера или чрезмерного внимания к зрелищным самоубийствам118,119. Однако защитное действие может быть достигнуто путем ответственного освещения самоубийств, а также путем просвещения общественности63,120.
Основные принципы ответственного освещения в средствах массовой информации включают в себя отказ от превращения суицида в сенсацию или выставления его в качестве нормального события, особенно при освещении самоубийств знаменитостей; ограничение описания методов и мест его совершения; отказ от показа фотографий, видео и ссылок в социальных сетях; а также предоставление информации об эффективности профилактики самоубийств и о том, где можно получить помощь121.
Во время пандемии COVID-19 при сообщении о повышенном риске самоубийств, уровне самоубийств или конкретном самоубийстве, особенно если оно связано с пандемией, следует учитывать определенные дополнительные соображения122. В этом смысле следует избегать чрезмерного упрощения вопроса и спекуляций по поводу того, что является причиной конкретного суицидального акта. Вместо этого общественность должна быть информирована о сложности суицидального поведения, в котором взаимодействуют биологические, психологические, социальные и средовые факторы, а также о возможностях профилактики и лечения.
Во время пандемии рекомендуется повысить осведомленность журналистов о существующих рекомендациях ВОЗ по ответственному освещению событий в средствах массовой информации121, а также разработать и распространить адаптированные на местном уровне рекомендации по снижению превращения самоубийств, особенно если они связаны с пандемией, в сенсации49,122.
Время, затрачиваемое на поиск информации в СМИ, может значительно увеличиваться во время кризисных событий, и это увеличение воздействия средств массовой информации, как было показано, усиливает дистресс. Таким образом, рекомендуется ограничить воздействие средств массовой информации во время пандемии123.
Доступ к медицинскому обслуживанию
Надлежащая и доступная помощь при психических расстройствах, употреблении психоактивных веществ и соматических заболеваниях эффективна в снижении риска самоубийств55,124. Из-за возросшего давления на систему здравоохранения во время пандемии COVID-19 адекватная помощь при психических расстройствах может быть исключена из числа приоритетных тем. Дополнительное сокращение доступа, вероятно, связано с закрытием частных учреждений и увеличением числа отпусков по болезни специалистов в области психического здоровья.
Проблемы с психическим здоровьем и суицидальное поведение среди медицинских работников «на передовой», служб оперативного реагирования (например, операторов скорой помощи), и других медицинских работников во время пандемии могут усиливаться из-за их решающей роли, связанной с высоким стрессом5,17,125-129.
Необходимы меры по оказанию финансовой поддержки службам охраны психического здоровья, обеспечению их доступности, увеличению численности персонала, развитию цифровых услуг и предоставлению инструментов для самопомощи в режиме онлайн. Кроме того, местным системам здравоохранения рекомендуется планировать и корректировать распределение ресурсов для поддержания или улучшения лечения и последующего наблюдения за пациентами с психическими расстройствами, а также внедрять и укреплять использование телемедицины52,130.
Селективные вмешательства
Обучение персонала первичного звена
Обучение персонала первичного звена – это широко используемая стратегия снижения риска самоубийств64, даже если данные, подтверждающие эффективность этой стратегии, в основном получены в неконтролируемых исследованиях131. Она включает в себя обучение ключевых фигур, таких как учителя, сотрудники служб оперативного реагирования или менеджеры по персоналу, для выявления лиц, склонных к самоубийству, и направления их в соответствующие службы55,64.
Большинство уже обученного персонала первичного звена, вероятно, принадлежит к работникам «на передовой» (например, врачи общей практики, медсестры, полицейские), и по этой причине они постоянно заняты экстренной борьбой с вирусом или даже болеют сами. С другой стороны, персонал первичного звена, относящийся к общей популяции (например, представители духовенства, учителя), из-за мер изоляции могут быть лишены возможности выявлять лиц, склонных к самоубийству, и взаимодействовать с ними. Кроме того, снижение доступности персонала первичного звена может быть результатом приостановки или сокращения их обучения во время пандемии COVID-19.
Во время пандемии следует обеспечить непрерывное обучение в режиме онлайн или очно в соответствии с местными правилами, касающимися соответствующей социальной дистанции. Также рекомендуется принять меры по увеличению числа волонтеров для участия в этих программах. Успешными примерами адаптации стандартных программ обучения персонала первичного звена к текущей ситуации являются Alliance Project132 и the Zero Suicide Alliance133, которые предлагают краткосрочные онлайн-тренинги. The Mental Health First Aid134 – это австралийская программа обучения персонала первичного звена, которая превратилась в глобальную инициативу и теперь организует онлайн-курсы. Она доказала свою эффективность в улучшении знаний, отношения и помогающего поведения по отношению к взрослым с проблемами в сфере психического здоровья135.
Вмешательства в группах риска
Считается, что лица с психическими расстройствами наиболее выраженно подвержены влиянию психосоциальных последствий пандемии136-138, и из-за существующей связи между психическими расстройствами и поведением, связанным с риском для здоровья (например, курение, ожирение, употребление алкоголя, низкая приверженность мерам предосторожности), они также подвергаются повышенному риску заражения и его осложнений. Информационно-пропагандистские вмешательства и более тщательное последующее наблюдение за пациентами с тяжелыми психическими расстройствами могут позволить повысить приверженность к лечению, а также могут помочь своевременно выявлять и вмешиваться при неотложных ситуациях, связанных с проблемами в сфере психического здоровья. Создание социальных (онлайн) сетей может обеспечить адекватную социальную поддержку и снизить последствия временной недоступности очных общественных услуг.
Помимо увеличения уровня безработицы42,139, настоящий глобальный кризис усугубляет существующее социально-экономическое неравенство. Действительно, было установлено, что мигранты, различные культуральные и этнические меньшинства, а также социально-экономические группы, находящиеся в неблагоприятном положении, в меньшей степени способны придерживаться рекомендации «оставайтесь дома»140 и, следовательно, в большей степени подвержены воздействию вируса141-143. Эти группы в значительной степени совпадают с группами повышенного риска самоубийства.
В отношении этих уязвимых групп населения необходимо проведение специальных вмешательств, направленных на расширение доступа к медицинскому обслуживанию и сокращение социально-экономического неравенства с помощью политики в области рынка труда и социального обеспечения. Усиление службы кризисных телефонов доверия может также иметь решающее значение для своевременного выявления и вмешательства при возникающих психосоциальных кризисах, потенциально ведущих к суицидальному поведению.
Другим важным следствием этого глобального кризиса является рост домашних конфликтов и насилия, а также конфликтов и насилия над сексуальным партнёром29. Необходимо принятие мер общественного здравоохранения по предотвращению домашнего насилия, которые должны быть адаптированы к нынешней ситуации144. Следует использовать методы наблюдения с помощью текстовых сообщений, скрытых уведомлений на смартфонах или другие методы, позволяющие жертвам домашнего насилия безопасно обращаться за помощью. Данные полиции и медицинских служб могут быть использованы, в соответствии с местным законодательством, для своевременного выявления лиц в зоне риска. Адекватное наблюдение должно обеспечиваться путем проведения регулярных опросов и дистанционных консультаций с системой здравоохранения. Для снижения и предотвращения негативного воздействия на психическое здоровье жертвы домашнего насилия и насилия со стороны сексуального партнера должны быть направлены на доказательные вмешательства, например, основанные на когнитивно-поведенческой терапии, проводимые онлайн или очно145.
Пациенты с COVID-1910,146 и медицинские работники «на передовой»147,148 также особенно уязвимы к негативным психологическим исходам. Поэтому необходимо проводить вмешательства по повышению осведомленности о психическом здоровье, развитию эффективных навыков совладания, уменьшению первичных и вторичных симптомов посттравматического стрессового расстройства (ПТСР) и снижению социальной изоляции. Следует планировать обследования на предмет оценки психического здоровья и обеспечивать направление на доказательное лечение.
Перенести потерю близких, умерших от COVID-19, может быть очень сложно149-152. Травматическая смерть, отсутствие подготовки к ней и низкая социальная поддержка153,154 были описаны как факторы риска затяжной реакции горя, которая, в свою очередь, приводит к повышенному риску суицидального поведения независимо от других психических расстройств, таких как большое депрессивное расстройство и ПТСР155,156.
Наконец, описанное ранее влияние пандемии в виде роста социальной изоляции и одиночества становится особенно тревожным в случае пожилых людей. В недавнем исследовании157 было показано, что пребывание в возрастном периоде от 59 до 80 лет в значительной степени ассоциировалось с более высокими уровнями депрессии, тревоги и симптомов ПТСР во время пандемии по сравнению с более молодыми возрастными группами. Телефонные звонки и онлайн-платформы могут представлять собой ценные инструменты для снижения чувства одиночества и социальной изоляции, даже если среди пожилых людей существует неравенство в доступе к цифровым ресурсам или уровне грамотности, необходимой для их использования158.
Индикативные вмешательства
Лечение психических расстройств
Существуют убедительные доказательства эффективности фармакологического и психологического лечения психических расстройств с целью снижения суицидального поведения55,63,159-163. В национальных и региональных фармакоэпидемиологических исследованиях демонстрируется протективный эффект назначения антидепрессантов в отношении суицида164. Сообщалось, что антидепрессанты уменьшают суицидальные мысли и поведение у взрослых и пожилых пациентов165,166. В литературе систематически сообщается об антисуицидальных эффектах лития, как в клинических выборках, так и в общей популяции167,168. Другие стабилизаторы настроения, такие как вальпроаты, ламотриджин и карбамазепин, также могут оказывать антисуицидальное действие169. Сообщалось, что антипсихотики второго поколения эффективны в снижении суицидального риска у пациентов с шизофренией170-172. Многообещающие результаты173,174 сообщаются в отношении применения кетамина: было обнаружено, что однократная инфузия быстро уменьшает суицидальные мысли в течение от одного дня и до одной недели у депрессивных пациентов с суицидальными мыслями175, однако еще не оценены долгосрочные эффекты.
Касаемо психотерапевтических методов сообщалось, что индивидуальная когнитивно-поведенческая терапия значительно снижает суицидальные мысли и поведение по сравнению со стандартным лечением162,176. В недавнем метаанализе177 было установлено, что диалектическая поведенческая терапия эффективна в снижении суицидального поведения и повторных попыток, особенно у женщин с пограничным расстройством личности. Было показано, что в отношении предотвращения суицидальных мыслей и поведения эффективны краткосрочные вмешательства, направленные на выявление настораживающих признаков, развитие навыков совладания и усиление доступности социальной поддержки, профессиональной помощи, а также планирования выхода из кризисных ситуаций178,179. Рандомизированное контролируемое исследование краткосрочного вмешательства и контакта (brief intervention and contact, BIC), реализованное в рамках многоцентрового интервенционного исследования ВОЗ по суицидальному поведению (WHO Multisite Intervention Study on Suicidal Behaviours, SUPRE-MISS), показало значительное снижение самоубийств после 18-месячного последующего наблюдения по сравнению со стандартным лечением180.
Во время пандемии COVID-19 на доступность лечения влияют карантинные мероприятия, поскольку частные учреждения и другие психиатрические службы могут быть закрыты181. Могут иметь место усиление выраженности таких симптомов психических расстройств, как тревога, депрессия и ПТСР, среди психиатрических пациентов, а также увеличение числа психических расстройств в общей популяции, включая сотрудников служб оперативного реагирования13,14,17,49,182. Следовательно, может возрасти уровень суицидального поведения9.
В связи с вероятным ростом психических расстройств специалистам, предоставляющим услуги в области психического здоровья, рекомендуется продолжать лечение и обследования лично (если это возможно) или онлайн, а также увеличить обследование лиц из группы риска49. Местным и национальным системам здравоохранения следует предоставлять рекомендации для дистанционного обследования при психических расстройствах и определения риска самоубийства. Поскольку люди, не получающие лечения, имеют более высокий риск самоубийства55,183, следует обеспечить надлежащую помощь при тревожных, депрессивных симптомах, симптомах ПТСР, алкогольной и наркотической зависимости, психотических и других психических расстройствах. Кроме того, следует предлагать онлайн вмешательства для лечения психиатрических симптомов.
Цепь оказания помощи и последующего наблюдения
Цепь оказания помощи – это интегрированная модель, в которой эффективность оказания медицинской помощи обеспечивается общей координацией между различными службами и мероприятиями184. В этой модели первичная медико-санитарная помощь, больницы и общественные службы связаны и интегрированы за счет местных соглашений с целью создания путей выявления, лечения и ведения конкретных заболеваний или длительных состояний.
Было показано, что непрерывная и функционирующая цепь оказания помощи с адекватным последующим наблюдением за пациентами эффективна в снижении самоубийств для лиц из группы риска63,180. В связи с растущими требованиями к системам здравоохранения во время пандемии COVID-19, вероятно, произойдет нарушение цепи оказания помощи и задержка последующего наблюдения за психиатрическими пациентами, что потенциально негативно скажется на риске самоубийства.
Решающее значение в обеспечении непрерывности медицинской помощи имеет содействие вовлечению в процесс терапии. Рекомендуемой стратегией вовлечения суицидальных личностей является психообразование пациентов относительно важности последующего лечения и амбулаторного приема в течение первой недели после выписки185,186. Последующие контакты с пациентом после выписки, включая телефонные звонки, открытки, письма и методы, основанные на использовании современных технологий (например, электронная почта и текстовые сообщения), показали многообещающие результаты в повышении приверженности к лечению и снижении суицидального поведения187,188.
Необходимы соответствующие меры для разработки новых сетей/телефонов доверия и укрепления существующих для суицидальных пациентов и лиц, подвергшихся влиянию пандемии, а также для расширения подготовки волонтеров в области психического здоровья. Использование телемедицины, по-видимому, имеет решающее значение в поддержании эффективной цепи помощи суицидальным пациентам.
ТЕЛЕМЕДИЦИНА ВО ВРЕМЯ ПАНДЕМИИ COVID-19
Во время продолжающейся пандемии психиатрическая помощь сталкивается со значительными проблемами, связанными с нехваткой персонала, сокращением ресурсов и риском того, что медицинские службы могут стать источниками заражения. Телемедицина является одним из лучших инструментов для решения этих проблем и одновременного удовлетворения ожидаемого роста спроса на психиатрическую помощь.
Телемедицина определяется как дистанционное оказание медицинской помощи с помощью технологий189. Она обычно включает в себя двустороннюю удаленную аудио- и видеосвязь190 между пациентами и медицинскими работниками. Однако другие формы, такие как приложения для самопомощи или веб-сайты, могут поддерживать телемедицинскую психиатрическую помощь и предоставлять дополнительные возможности для лечения191.
Существует несколько преимуществ расширения телемедицины в области охраны психического здоровья. Во-первых, психиатрическая диагностика и лечение подходят для применения в условиях телемедицины, поскольку они проводятся посредством интервью, а не физикального обследования192. Во-вторых, затраты на телемедицину могут быть ниже по сравнению с традиционной психиатрической помощью193,194. В-третьих, снижаются другие трудности традиционных подходов к психиатрической помощи, такие как стигматизация194,195. Потенциал повышения уровня медицинской помощи был также признан в рамках профилактических мероприятий в отношении самоубийств196,197.
К трудностям, ограничивающим использование телемедицины, относятся отсутствие доступа к интернету198, необходимых электронных устройств или технологических возможностей получателей услуг, особенно лиц пожилого возраста или страдающих серьезными психическими заболеваниями199. Покрытие телемедицины путем страховки может быть ограничено200, и для обеспечения широкой доступности цифровых медицинских услуг населению необходима интеграция в системы здравоохранения201,202.
Юридические и этические проблемы связаны с хранением и обменом конфиденциальными персональными данными, безопасностью общения с пациентами, конфиденциальностью для пациента в месте проведения дистанционной консультации и трудным выбором в ситуациях, когда традиционный личный визит необходим для достижения наилучшего эффекта лечения191,196. Дистанционное ведение пациентов с острым суицидальным риском ставит очень важные этические вопросы и должно осуществляться с привлечением семьи и микросоциального окружения пациента. Должна быть доступна прямая связь с экстренными службами в тех случаях, когда попытки побудить суицидента обратиться за помощью оказываются безуспешными. В большинстве стран отсутствует правовое регулирование телемедицины, которое крайне необходимо.
Имеются некоторые свидетельства эффективности вмешательств по предотвращению суицида, усовершенствованных при помощи современных технологий203. В неуправляемых цифровых вмешательствах по самопомощи было показано снижение суицидальных мыслей и связанных с суицидом симптомов у лиц с выраженными психиатрическими проблемами194 или самоповреждением204, в то время как в других было показано снижение суицидальных мыслей, но не самоповреждения или суицидальных попыток, по сравнению с контролем в виде пребывания в листе ожидания или вмешательствами по самопомощи205,207. Вмешательства по предотвращению суицида, усовершенствованные при помощи современных технологий, могут быть более эффективными у молодых людей, так как они более знакомы с современными технологиями и хорошо их воспринимают208. Потенциал в снижении повторных попыток самоубийства был продемонстрирован для контакта, устанавливаемого путем коротких текстовых сообщений, за счет инициирования связи со службой поддержки в кризисных состояниях209.
Уровень совпадения психиатрических диагнозов, установленных в ходе очного обследования и путем использования телемедицины, представляется высоким, что указывает на ее потенциальную практичность210. Кроме того, телепсихиатрия была признана экономически эффективной211 и, как представляется, полезной в качестве кризисного вмешательства212. Таким образом, существуют различные преимущества внедрения телемедицины, а также имеются некоторые доказательства для ее использования в предотвращении самоубийств. Из-за ограниченности методологических аппаратов, применявшихся в предыдущих исследованиях по телемедицине205, требуются более качественные исследования.
Во время пандемии COVID-19 стало очевидным, что большое количество визитов можно проводить дистанционно213, что инфраструктура телемедицины широко доступна213,214, и что сама пандемия представляет собой возможность расширить использование телемедицины215. Сообщалось, что телепсихиатрия может быть эффективна для выявления симптомов в сфере психического здоровья у пациентов с COVID-19 и оптимизации лечения216, или что онлайн-обследования полезны как до приемов врача, так и в качестве последующего наблюдения217. Таким образом, непрерывная медицинская помощь становится возможной в то время, когда системы здравоохранения перегружены218.
Также стали очевидными существующие и новые проблемы, связанные с использованием телемедицины в психиатрической помощи. Необходимо в ближайшее время установить новые протоколы обследования и терапии213,217. Остаются актуальными вопросы приватности, конфиденциальности и доступности217. Требуются тихие места и наушники, а в случае ограниченной приватности следует использовать формат вопросов «да/нет»217. Эти проблемы могут касаться одних людей больше, чем других. Например, более низкий социально-экономический статус может отражаться в меньшей жилой площади и, следовательно, приводить к снижению приватности. У пожилых пациентов может иметь место отсутствие доступа к электронным устройствам217. Серьезное препятствие для доступности такой помощи представляют собой наличие ограниченных возможностей и технологическая неграмотность219,220. Социальные аспекты традиционных медицинских подходов теряются при использовании телемедицины, и это может являться значительной проблемой для некоторых категорий психиатрических пациентов221.
Необходима непрерывная оценка телемедицины. Инфраструктура требует совершенствования и роста, чтобы противостоять уникальным проблемам во время пандемии в краткосрочной перспективе. Перспектива сохранения этих изменений в долгосрочном периоде и улучшения оказания медицинской помощи222,223 является ценной возможностью, которая должна направлять усилия руководящих органов. Несмотря на то, что доказательства в отношении применения телемедицины специально для предотвращения самоубийств ограничены, некоторые преимущества уже были отмечены197,203.
ВЫВОДЫ
Непрерывное и более активное осуществление мер по предупреждению самоубийств во время и после пандемии COVID-19 имеет глобальное значение. Профилактика самоубийств должна быть приоритетом как для руководящих органов, так и для медицинских работников, и ее нельзя откладывать на время, пока мы сталкиваемся с этой пандемией. Эта статья направлена на информирование научного сообщества, медицинских работников, руководящих органов и политиков о возможных адаптациях и/или усилениях доказательных стратегий предотвращения самоубийств, которые должны быть предприняты в связи с серьезным воздействием пандемии на повседневную жизнь.
Анализ факторов риска и защитных факторов показывает, что большинство из них подвержены воздействию, и пандемия может иметь как положительные, так и отрицательные последствия. Однако отрицательный эффект, по-видимому, больше. Таким образом, прогнозируемый рост проблем в сфере психического здоровья и самоубийств9,13-15,17,49-53,224, скорее всего, произойдет.
Выбор стратегий предотвращения самоубийств, основанных на убедительных доказательствах, остается крайне важным на протяжении всего этого кризиса. Однако мы сталкиваемся с уникальными проблемами, обусловленными необходимостью принятия срочных мер и отсутствием доказательной базы, указывающей на то, как следует адаптировать вмешательства. Адаптация и усиление могут быть более эффективными в одних регионах или странах по сравнению с другими из-за различий в местных уровнях самоубийств, уже проводимых вмешательств, состоянии местной системы здравоохранения и службы психиатрической помощи или местной и государственной политики. Необходимы подтверждающие исследования для изучения того, какие адаптации эффективны с учетом различных культуральных, экономических и медицинских условий.
Перевод: Шуненков Д.А. (Москва)
Редактура: к.м.н. Руженкова В.В. (Белгород)
Wasserman D, Iosue M, Wuestefeld A, Carli V. Adaptation of evidence-based suicide prevention strategies during and after the COVID-19 pandemic. World Psychiatry. 2020;19(3):294-306.
DOI:10.1002/wps.20801
1 октября 2020
Количество просмотров: 595


