Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№01 2017
Общественный взгляд на психиатрию и психиатрическое лечение в начале xxi века: систематический обзор и мета-анализ №01 2017
Номера страниц в выпуске:50-61
Общественный взгляд на психиатрию - ключевая основа поиска мед-помощи при психических заболеваниях. Имеется спорное мнение, что психиатрия как дисциплина пользуется низкой оценкой у общества и претерпевает на сегодня «кризис». Нами был проведен систематический обзор и мета-анализ популяционных исследований, изучавших взгляды на различные аспекты психиатрической помощи. Наш поиск на PubMed, Web of Science, PsychINFO и в библиографиях дал 162 статьи на основе общественных опросов, проведенных с 2000 и опубликованных не позже 2015. Мы обнаружили, что профессиональная помощь по лечению психических заболеваний в целом имеет достаточно высокую оценку. В то время как специалисты общей практики – наиболее доверенный источник помощи при депрессии, профессионалам по психическому здоровью наиболее охотно доверяют вопросы терапии шизофрении. Если респондентам нужно было оценить источники помощи, они высоко оценивали профессионалов в области психического здоровья, хотя при открытых вопросах предпочтение отдавалось специалистам общей практики. Психиатры и психологи/психотерапевты в равной степени рекомендовались для лечения шизофрении, в то время как для депрессии чаще давались рекомендации помощи психологов/психотерапевтов, по крайней мере в Европе и Америке. Психотерапии отдавалось предпочтение перед препаратами. Взгляды на обращение за помощью психиатра или психолога/психотерапевта, как и на прием препаратов и использование психотерапии значительно улучшились за последние 25 лет. Биологические концепции психических расстройств связаны с более выраженным одобрением психиатрической помощи, в особенности препаратов. Самостигматизация и негативный взгляд на пациентов с психическими расстройствами уменьшает вероятность поиска психиатрической помощи. В заключение, общественность охотно рекомендует помощь психиатра в лечении психических расстройств. Психотерапия – наиболее популярный метод психиатрического лечения. Полезной стратегией дальнейшего улучшения публичного образа психиатрии может быть упор на то, что беседа с пациентом и его понимание – основа психиатрической помощи.
Ключевые слова: общественный взгляд, психиатрия, психотерапия, психотропные препараты, депрессия, шизофрения, метаанализ.
(World Psychiatry 2017;16:50–61)
Ключевые слова: общественный взгляд, психиатрия, психотерапия, психотропные препараты, депрессия, шизофрения, метаанализ.
(World Psychiatry 2017;16:50–61)
Общественный взгляд на психиатрию - ключевая основа поиска мед-помощи при психических заболеваниях. Имеется спорное мнение, что психиатрия как дисциплина пользуется низкой оценкой у общества и претерпевает на сегодня «кризис». Нами был проведен систематический обзор и мета-анализ популяционных исследований, изучавших взгляды на различные аспекты психиатрической помощи. Наш поиск на PubMed, Web of Science, PsychINFO и в библиографиях дал 162 статьи на основе общественных опросов, проведенных с 2000 и опубликованных не позже 2015. Мы обнаружили, что профессиональная помощь по лечению психических заболеваний в целом имеет достаточно высокую оценку. В то время как специалисты общей практики – наиболее доверенный источник помощи при депрессии, профессионалам по психическому здоровью наиболее охотно доверяют вопросы терапии шизофрении. Если респондентам нужно было оценить источники помощи, они высоко оценивали профессионалов в области психического здоровья, хотя при открытых вопросах предпочтение отдавалось специалистам общей практики. Психиатры и психологи/психотерапевты в равной степени рекомендовались для лечения шизофрении, в то время как для депрессии чаще давались рекомендации помощи психологов/психотерапевтов, по крайней мере в Европе и Америке. Психотерапии отдавалось предпочтение перед препаратами. Взгляды на обращение за помощью психиатра или психолога/психотерапевта, как и на прием препаратов и использование психотерапии значительно улучшились за последние 25 лет. Биологические концепции психических расстройств связаны с более выраженным одобрением психиатрической помощи, в особенности препаратов. Самостигматизация и негативный взгляд на пациентов с психическими расстройствами уменьшает вероятность поиска психиатрической помощи. В заключение, общественность охотно рекомендует помощь психиатра в лечении психических расстройств. Психотерапия – наиболее популярный метод психиатрического лечения. Полезной стратегией дальнейшего улучшения публичного образа психиатрии может быть упор на то, что беседа с пациентом и его понимание – основа психиатрической помощи.
Ключевые слова: общественный взгляд, психиатрия, психотерапия, психотропные препараты, депрессия, шизофрения, метаанализ.
(World Psychiatry 2017;16:50–61)
В последние годы в профессиональных кругах распространяются сообщения о кризисе психиатрии.
В научных журналах задаются вопросы «висит ли психиатрия на волоске»1 и «являются ли психиатры вымирающим видом»2. Определяются многочисленные как внутренние (чувство потери автономии; взаимоисключающие взгляды с упором на биологические или социальные факторы; разногласия между генералистами и специалистами), так и внешние (изменения, связанные со здравоохранением и подходами к медицинскому образованию; вторжение специалистов других областей здравоохранения на территорию психиатрии) угрозы для психиатрии1,2.
Растет также беспокойство о непривлекательном образе дисциплины в глазах общественности, студентов-медиков, специалистов здравоохранения и СМИ3,4. Психиатры всё более чувствуют себя недооцененными, а также стигматизированными и дискриминированными5. В недавнем онлайн опросе в 12 странах по всему миру психиатры сообщали о значительно более частых столкновениях со стигматизацией и дискриминаций, чем специалисты общей практики. Около 17% психиатров считали стигматизацию серьезной проблемой6. При этом подобный взгляд преобладал у молодых специалистов. В ответ на эту проблему Всемирная Психиатрическая Ассоциация (the World Psychiatric Association) сформировала подразделение с задачей разработки «указаний по борьбе со стигматизацией психиатрии и психиатров»5.
В то же время возникает вопрос: отражает ли негативное представление профессионалов настроения общественности к психиатрии? В связи с этим мы решили исследовать на основании систематического обзора и мета-анализа: в какой мере психиатрическая помощь принимается (или отвергается) обществом. Если быть более точными, мы хотели выяснить: в какой степени общество рассматривает психиатрическую помощь (в сравнении с помощью психолога/психотерапевта или специалиста общей практики) как полезную и рекомендуемую, или напротив считает её вредной и ненужной. Мы также были заинтересованы во взглядах на психиатрическое лечение, в особенности – психотропные препараты и психотерапию. Помимо этого, мы хотели изучить как образованность о психическом здоровье и стигмы влияют на взгляды о психиатрическом лечении. Так как взгляды меняются с течением времени, мы сфокусировались на нынешней ситуации, включая только исследования, проведенные на рубеже века, хотя и учитывали трендовые исследования о том, как взгляды менялись за последние десятилетия.
Систематический обзор
Сперва нами систематически были рассмотрены все статьи, опубликованные в рецензируемых журналах с января 2000 по декабрь 2015, с результатами значимых популяционных исследований об убеждениях и взглядах по психическим заболеваниям. Для поиска подходящих статей мы выбрали пошаговый подход на основании систематических гайдлайнов по обзору литературы Центра по Обзорам и Диссеминации (Centre for Reviews and Dissemination)8 и Кокрейновского Сообщества (Cochrane Collaboration)9. В качестве отправной точки нами был проведен поиск литературы в PubMed, Web of Science и PsychINFO с использование терминов: (популяция ИЛИ репрезентативный) И («депрессия» ИЛИ «шизофрения» ИЛИ «Психическое расстройство» ИЛИ «алкоголь» ИЛИ «зависимость от ПАВ» ИЛИ «биполярное расстройство» ИЛИ «обсессивно-компульсивное расстройство» ИЛИ «суицид» ИЛИ «тревожное расстройство» ИЛИ «деменция» ИЛИ «расстройство пищевого поведения» ИЛИ «синдром дефицита внимания с гиперактивностью» ИЛИ «посттравматическое стрессовое расстройство») И (знание ИЛИ взгляд ИЛИ стигма ИЛИ стереотип ИЛИ дискриминация ИЛИ «грамотность в психическом здоровье»). Мы использовали термины и сокращения медицинских предметных рубрик (MeSH) в соответствии со свойствами каждой базы данных. Мы включали все статьи, написанные на любых европейских языках.
К 25 мая, 2016, в результате нашего поиска было получено 4,399 статей с PubMed, 8,912 статей с PsycINFO, и 14,033 статей с Web of Science. После ручного удаления всех дубликатов было получено 12,424 статьи. Два независимых исследователя скринировали названия, аннотации и (где было возможно) полные тексты всех установленных статей. Были отобраны все сообщения об исследования, соответствовавших следующим критериям включения:
а) фокус исследования на общую популяцию (исключались исследования взглядов отдельных подгрупп: потребителей, специалистов здравоохранения и студентов); b) выборки были получены случайным или сплошным методами с) хотя мы и включали исследования, связанным с расстройствами от употребления ПАВ, статьи о взглядах на употребление ПАВ в целом, а не специфических расстройствах, исключались.
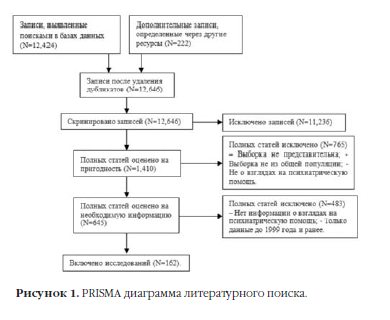 После исключения статей, не соответствовавших критериям, мы получили 423 статьи. Затем мы вручную просматривали полученную литературу на значимые цитирования и искали в Сети другие значимые публикации авторов, определенных на тот момент. Таким методом нами было обнраужено еще 222 статьи, соответствующие критериям включения. Наша поисковая стратегия таким образом привела к 645 статьям (см. Рисунок 1), 65 (10,1%) из которых были написаны не на английском языке. Анализ полного текста этих статей выполнялся независимо двумя исследователями. Только статьи с результатами опроса населения на рубеже века были включены в обзор. Мы исключали исследования взглядов среди молодежи или мнения о психически больных молодых людях. Исключались исследования запросов медпомощи от специалистов по психическому здоровью в целом, а не только психиатра. Из каждой статьи извлекались следующие данные: а) настрой на получение помощи от психиатра (в сравнении с психологом/психотерапевтом или специалистом общей практики); b) взгляды на психиатрическое лечение, в особенности психотропные препараты и психотерапию; с) эволюция взглядов с течением времени; d) взаимосвязь этих взглядов с грамотностью в области психического здоровья и стигмой.
После исключения статей, не соответствовавших критериям, мы получили 423 статьи. Затем мы вручную просматривали полученную литературу на значимые цитирования и искали в Сети другие значимые публикации авторов, определенных на тот момент. Таким методом нами было обнраужено еще 222 статьи, соответствующие критериям включения. Наша поисковая стратегия таким образом привела к 645 статьям (см. Рисунок 1), 65 (10,1%) из которых были написаны не на английском языке. Анализ полного текста этих статей выполнялся независимо двумя исследователями. Только статьи с результатами опроса населения на рубеже века были включены в обзор. Мы исключали исследования взглядов среди молодежи или мнения о психически больных молодых людях. Исключались исследования запросов медпомощи от специалистов по психическому здоровью в целом, а не только психиатра. Из каждой статьи извлекались следующие данные: а) настрой на получение помощи от психиатра (в сравнении с психологом/психотерапевтом или специалистом общей практики); b) взгляды на психиатрическое лечение, в особенности психотропные препараты и психотерапию; с) эволюция взглядов с течением времени; d) взаимосвязь этих взглядов с грамотностью в области психического здоровья и стигмой.
В целом, было выявлено 162 статьи с значимой информацией10-171. При необходимости к переводам привлекались носители языка. Разногласия по поводу включения в обзор отдельных статей или распределения различных аналитических категорий решались дискуссией.
Мета-анализ
Три главных методологических подхода могут быть выделены при рассмотрении отношения к психиатрическому лечению: a) оценка различных источников помощи (респондентам обычно предлагается клиническая задача или название заболевания и список возможных стратегий по поиску помощи; затем спрашивается: какой источник помощи они бы рекомендовали для указанной проблемы); b) ранжирование этих источников помощи (первый выбор, второй выбор, и т.д.); с) открытые вопросы (с просьбой спонтанной рекомендации или намерения поиска помощи). Мы выбрали наибольшую группу методологически сходных статей, выявляя таким образом, подходы к поиску помощи через оценку различных источников или методов лечения для депрессии или шизофрении.
Мы выделяли три источника профессиональной помощи: специалисты общей практики, психиатры и психологи/психотерапевты. Термин «психотерапевт» применяется к людям различной проф-подготовки и подходов и несколько различается в разных странах.
В данном обзоре термин использован в значении «выполняющий психотерапию». Мы объединили психотерапевтов и психологов вместе, т.к. последние зачастую проводят первичную психотерапию, и противопоставили их психиатрам, которые проводят психофармакотерапию и в определенных случаях психотерапию.
Для поправки на культуральные различия мы проводили отдельные мета-анализы для различных географических регионов и затем объединяли их в общий мета-анализ. Так как мы были заинтересованы не только в абсолютных долях респондентов, рекомендующих отдельные методики лечения, но и в их значимости относительно других источников помощи, мы включали только исследования, которые одновременно изучали рекомендации помощи психиатра, психолога/психотерапевта или специалиста общей практики, а также лекарственную или психотерапию как методы лечения депрессии или шизофрении.
Весь статистический анализ был выполнен с использованием Stata/MP программ, выпуск 13172. Мета-анализ рекомендаций по лечению был выполнен с использованием пакета metaprop173. Инверсно вариабельный взвешенный мета-анализ с фиксированными эффектами был выполнен с использованием показателей тестовых доверительных интервалов на долях рекомендаций специалиста общей практики, психиатра, психолога/психотерапевта, лечения препаратами и психотерапией при шизофрении и депрессии, соответственно. Во всех мета-анализах статистика I2 не выявила значимой гетерогенности между исследованиями (I2=0,0%).
В сравнении с обычным мета-анализом мета-регрессия фокусируется на ежегодных изменениях рекомендаций по лечению и поиску помощи, а не усредненных рекомендациях. Таким образом выбирались только исследования, сообщавшие результаты хотя бы по двум временным точкам. В качестве временной точки каждого исследования рассматривалось одно наблюдение с независимой долей респондентов, одобривших специфическую рекомендацию в одном опроснике. Для определения годовых изменений рекомендаций мы использовали пересмотренную версию metareg command174, выполняющий мета-регрессионный анализ случайным методом на основании собранных данных. Для каждой рекомендации (специалист общей практики, психиатр, психолог/психотерапевт, лекарства и психотерапии при шизофрении и депрессии, соответственно) выполнялась поправка с учетом страны, позволяя выделять все специфичные для стран изменения основ для рекомендаций. Все полученные значения p являются двухсторонними. Для наших рисунков и таблиц доли (значения между 0 и 1) были преобразованы в проценты (0-100) для отражения процентных соотношений в отдельных исследованиях.
Взгляды на поиск помощи от психиатра или психолога/психотерапевта
Рисунки 2 и 3 показывают результаты мета-анализа исследований по выявлению рекомендаций посещения специалистов для лечения депрессии и шизофрении. В целом, доля респондентов, рекомендовавших профессиональную помощь была высока (от 68 до 85%). Для депрессии специалисты общей практики рекомендовались 81% респондентов, далее следовали психологи/психотерапевты – 76%, и психиатры – 70%. Для шизофрении психологи/психотерапевты были рекомендованы 85%, а психиатры – 83%, специалисты общей практики же – 68%.

Во всех регионах специалисты по охране психического здоровья более часто были рекомендованы для курации шизофрении, чем депрессии. При рассмотрении результатов разных континентов оказалось, что специалисты общей практики наименее популярны в Азии (рекомендованы в 27% и 35% случаев для лечения шизофрении и депрессии, соответственно).
Ряд исследований получал рекомендации обращения за помощью специалисту общей практики, психиатру и «другому специалисту по психическому здоровью».
В особенности это касалось исследований «Стигма в глобальном контексте – исследование психического здоровья» (Stigma in Global Context – Mental Health Study)142, которое объединило результаты опросов из 16 стран, и Модуль Психического Здоровья (Mental Health Module) Общего Социального Опроса США (US General Social Survey)65. Эти исследования использовали четырехзначные шкалы Likert без нейтральных средних показателей для оценки рекомендаций , что привело к более высокой частоте рекомендаций. Нами был проведен отдельный мета-анализ этих исследований. В данном случае психиатры рекомендовались более часто «других специалистов по психическому здоровью» для лечения как шизофрении (95% против 93%) и депрессии (91% против 87%). Для обоих заболеваний специалисты общей практики были рекомендованы 92% опрошенных, что выше специалистов по психическому здоровью для депрессии, но ниже для шизофрении.
На просьбу ранжировать различные источники помощи респонденты отдавали специалистам предпочтение над общей практикой. Для лечения шизофрении психиатры и психологи/психотерапевты регулярно чаще указывались первым выбором в сравнении с специалистами общей практики40,80,148. Для депрессии исследования из Германии40, Австралии18, Гон-Конга111, Иордании125, Пакистана41 и Китая148 показали, что психиатры и психологи/психотерапевты столь же или даже более популярны в лечении заболевания, как и специалисты общей практики. При сравнении предпочтения помощи психологов/психотерапевтов и психиатров 6 из 9 исследований показали, что первая предпочтительнее последней41,80,103,139,148,163, только одно исследование показало противоположный результат25, и два исследования не показали различий18,40.
При использовании открытых вопросов общая практика упоминалась чаще, чем направление к специалисту. Исследования в Германии, Бельгии, Швеции и Австралии установили, что специалисты общей практики чаще называются для лечения депрессии и шизофрении, чем психиатры и психологи/психотерапевты44,47,56,141. Только исследование в Японии показало, что психиатры упоминаются чаще специалистов общей практики для лечения депрессии и шизфорении38.
Взгляды на психиатрические препараты и психотерапию
Рисунки 4 и 5 демонстрируют графики типа «форест-плот» для психиатрического лечения, а именно психотерапии и лекарственной терапии. Вновь в анализ были включены только исследования, изучавшие обе методики лечения как для шизофрении, так и для депрессии, с целью прямого сравнения промежуточных и общих частот рекомендаций для каждого расстройства. Препараты были рекомендованы в 49% случаев для депрессии и 67% для шизофрении. Психотерапия, определенно, была более популярна – её рекомендовали 76% для депрессии и 85% для шизофрении. Общее предпочтение психотерапии таким образом было еще более выражено для шизофрении, чем для депрессии.
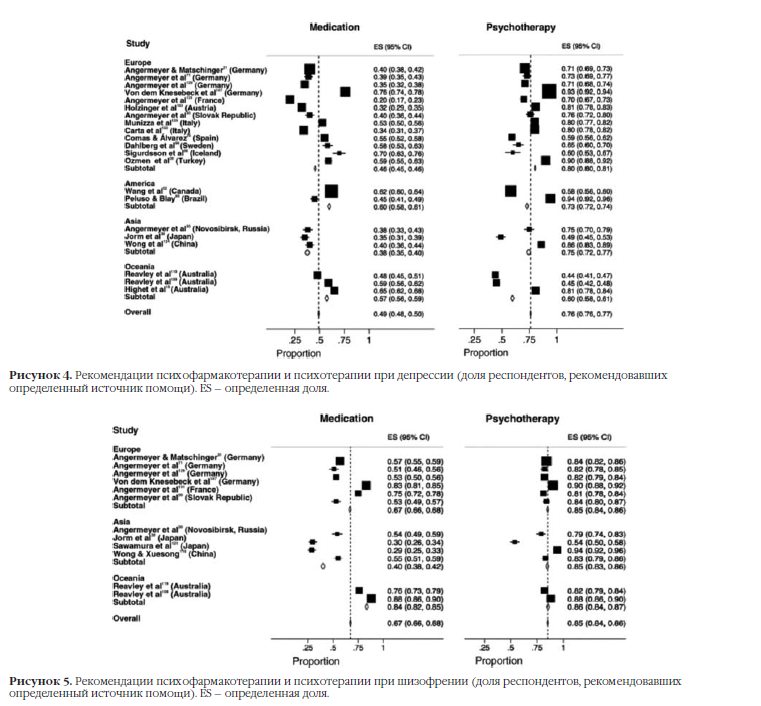
Только в исследованиях из Канады52,109,119 установили, что препараты несколько более популярны, чем психотерапия в лечении депрессии. При помощи рангового подхода была установлена схожая картина для депрессии и шизофрении: психотерапия чаще называлась методом первого выбора, чем препараты30,40,80,130.
Взгляды на стационарное психиатрическое лечение
Несколько исследований изучали взгляды на стационарное психиатрическое лечение. В целом, стационарное лечение было больше одобряемо для шизофрении, чем для депрессии и других психических заболеваниях, оцененных как менее тяжелые38,80,92. Например, в США стационарное лечение было рекомендовано 66% для пациентов с шизофренией и 27% для пациентов с депрессией92.
Данные о рекомендациях психиатрических госпиталей или психиатрических отделений в общих госпиталях были неоднородны. Некоторые исследования показывали преобладание рекомендаций лечения в специализированных госпиталях, особенно для пациентов с шизофренией80, в других предпочтение отдавалось общим больницам67. В то же время некоторые исследования продемонстрировали схожие взгляды на обе формы психиатрической стационарной помощи146.
Эволюция взглядов на психиатров и психиатрическое лечение
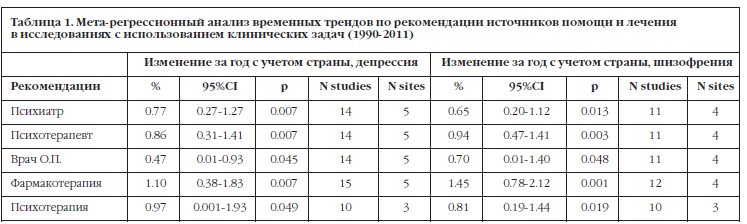
Таблица 1 демонстрирует результаты нашего мета-регрессионного анализа временных трендов по рекомендациям различных источников помощи. Статистические данные были собраны из исследований с использованием клинических задач в Германии, Австралии и США65,71,74,109,129. Все анализы показали значительный рост со временем числа рекомендаций психофармакологического и психотерапевтического лечения, как и посещения специалистов общей практики, психиатров и психологов/психотерапевтов. Наибольший прирост рекомендаций был отмечен для препаратов, возросший на 1,10% за год для депрессии (95% ДИ: 0.38-1.83) и на 1,45% для шизофрении (95% ДИ:0.78-2.12).
Другие исследования специально оценивали эволюцию взглядов на психофармакотерапию без использования клинических задач. В США отношение к психотропным препаратам в целом стало более доброжелательным между 1998 и 2006 годами78. Исследование из Германии за период с 1990 по 2001 год показало схожую тенденцию с ростом позитивного отношения к лекарствам24. То же было отмечено и в Шведском сообществе, где между 1976 и 2003 годами наблюдалось значительное улучшение отношения к психотропным препаратам59.
Анализ тенденций во взглядах на психотерапию в Германии показал рост ожиданий положительного результата и снижение негативных отзывов между 2001 и 2012 годами126. Признание ограничений вроде недобровольной госпитализации в Германии149 и недобровольного лечения в США106 для индивидов с психическими расстройствами оставалось достаточно стабильным за последние годы. Так 3 из каждых 4-х респондентов одобряли наличие недобровольной госпитализации и 1 из каждых 4-х – недобровольное лечение. При этом более подробный анализ допустимых респондентами причин для недобровольной госпитализации показал значительное расширение границ критериев. Например, если в 1993-м недобровольную госпитализацию при отказе от приема назначенных лекарств рекомендовали 29% опрошенных, то в 2011-м их доля выросла до 40%149.
Образ психиатрической больницы в Германии значительно улучшился с 1990 по 2011 год130. И в США, и в Австралии доля рекомендаций стационарного лечения для шизофрении или депрессии возросла за последние годы65,92,119. В сравнении одобрение общественных служб, таких как групповые дома в районах в Германии снизилось между 1990 и 2011128. Такие службы приветствовались 35% в 1990 в сравнении с 24% в 2011. При это в Великобритании сходные взгляды не изменились со временем135.
Грамотность в области психического здоровья и взгляды на получение помощи от психиатра и психиатрическое лечение
Исследования, проведенные в Германии, Бельгии, Словакии, России и Японии, изучали взаимосвязи между пониманием симптомов шизофрении и депрессии и взглядами на поиски мед-помощи. Во всех исследованиях распознавание психического расстройства или правильное определение специфического диагноза было сопряжено с большей готовностью рекомендовать посещение психиатра31,40,71,141 или с более высокими ожиданиями эффективности от психиатрического лечения121. За одним исключением во всех западных странах, участвующих в исследовании «Стигма в глобальном контексте – исследование психического здоровья» (Stigma in Global Context – Mental Health Study), предварительная диагностика шизофренических симптомов как «психического заболевания» повышала вероятность оценки поиска психиатрической помощи как «значимого»107.
Картина взглядов на психиатрическое лечение оказалась довольно вариабельной. В Германии, Словакии и России взгляды на симптомы шизофрении и депрессии как признаки психического расстройства были связаны с рекомендациями психотерапии, но не психотропных препаратов31,40,71. Схожим образом в Бельгии и Турции распознавание психического расстройства повышало вероятность более благосклонного взгляда на психотерапию66,166. В Японии напротив предварительный диагноз депрессии был значительно связана с высокими ожиданиями от эффективности антидепрессантов121, и в Австралии точное распознавание депрессии или шизофрении было связано с большим убеждением в пользе антидепрессантов и антипсихотиков, соответственно109,119.
В Германии, Словакии и России взгляды на психические расстройства с позиций биологии были связаны с рекомендациями психиатра31,40,71. В США нейробиологическая концептуализация психических расстройств – привязка их причин к химическим нарушениям или генетическим проблемам – вела к увеличению обращений к психиатру92. Только в Бельгии подобной взаимосвязи не наблюдалось141.
Все исследования, где психические расстройства объяснялись биогенетическими причинами31,40,71,120,143, претерпевали нейробиологическую концептуализацию92 или включались в модели биомедицинских заболеваний100, были связаны с более благосклонным отношением к психотропным препаратам. При сравнении взгляды на психотерапию были менее последовательны: в двух исследованиях понимание заболевания мозга было связано с меньшей готовностью рекомендовать психотерапию для лечения депрессии, но не шизофрении31; в одном же исследовании оно было связано с еще более активной рекомендацией психотерапии для лечения обоих заболеваний40.
Стигма и взгляды на обращение за помощью психиатра и психиатрическим лечением
Среди различных компонентов стигмы, самостигматизация – негативный взгляд на себя в результате стигматизирующих идей, поддерживаемых обществом – в наибольшей степени влияет на взгляды о поиске психиатрической помощи. В исследовании в Австралии 44% респондентов сообщили, что они бы испытывали стыд при необходимости посещения психиатра. Также было выявлена значимая негативная взаимосвязь между самостигматизацией и поиском помощи42. Схожим образом в исследованиях в Голландии и Бельгии самостигматизация была негативно связана с намерениями обратиться за помощью к психиатру155,158.
Помимо этого испытываемый стыд вел к снижению вероятности рассмотрения психиатра как источника помощи81,158. Применение негативных стереотипов не только к себе, но и к другим людям с психическими расстройствами также играло роль. Это показало исследование в Германии, в котором большая потребность в социальной изоляции была связана с менее выраженной необходимостью посещения психиатра81.
В сравнении с самостигматизацией воспринимаемая стигма – осведомленность о негативных стереотипах, имеющихся у общественности о людях, получающих психиатрическую помощь – и ожидание дискриминации имеют меньший эффект на поиск помощи. Лишь в австралийском исследовании42 воспринимаемая стигма имела негативный эффект, в то время как в Германии81, Бельгии155, Голландии и Фламандском регионе158 связи с обращением за помощью выявлено не было.
Взаимосвязь между стигмой и взглядами на лечение препаратами не показала единых результатов. В Германии, Словакии и России одобрение ограничений дееспособности по причине шизофрении или депрессии не оказывало эффекта на рекомендации психофармакотерапии. Схожая ситуация была отмечена с лечением депрессии за исключением Словакии, где отсутствие дееспособности было связано с большой неохотой в рекомендациях препаратов31,40. Во Фламандском регионе и Голландии самостигмтизация и воспринимаемая стигма не были связаны с готовностью принимать препараты158. В исследовании США воспринимаемая стигма также не имела влияния не предпочтения приема только препаратов100.
Только три исследования изучали взаимосвязь между стигмой и взглядами на психотерапию. В одном исследовании одобрение ограничений дееспособности по причине шизофрении или депрессии было связано с меньшей готовностью рекомендовать психотерапию40; в двух других исследованиях подобной взаимосвязи обнаружено не было31.
В-третьих, для обеспечения минимального качества выбранных исследований нами были включены только рецензируемые статьи и исключены малоизвестная литература, он-лайн отчеты и диссертации. С учетом вышеуказанного, наш обзор включает наибольшее количество популяционных исследований по взглядам на поиски мед-помощи на сегодня. Наши метаанализы позволяют выявить схожие и различные тенденции во взглядах по миру.
С точки зрения глобальной перспективы, наши результаты указывают, что помощь психиатра высоко ценится обществом и рекомендуется более 80% респондентов для лечения шизофрении и около 70% для лечения депрессии. В 16 странах, участвовавших в проекте «Стигма в глобальном контексте – исследование психического здоровья» (Stigma in Global Context – Mental Health Study), доля, рекомендовавших психиатрическое лечение для шизофрении или депрессии, даже превышала 90%. Психиатров чаще чем специалистов общей практики рекомендуют для лечения шизофрении, при этом для депрессии характерна обратная ситуация. Готовность общественности обращаться за помощью к психиатру возросла за последние 25 лет. Таким образом, наши данные не поддержали версию о том, что сегодня психиатрия претерпевает сильную дискриминацию и из-за этого избегается обществом. Пробел между взглядами общества и психиатров может быть объяснен склонностью последних к самостигматизации175. Это в итоге может вести к снижению морального духа врачей и чувству «пойманности»1.
Тем не менее, данный довольно оптимистичный взгляд нуждается в некоторых уточнениях при сравнении отношения к психиатрам и к психологам/психотерапевтам. Эти группы профессионалов тесно работают вместе, и, когда врачи в некоторых странах работают психотерапевтами, грань между ними не всегда определенна. При этом в некоторых случаях общество предпочитает одну группу другой. Психологов/психотерапевтов чаще чем психиатров рекомендуют для лечения депрессии как минимум в Европе и Америке. Согласно нашим мета-анализам, психологов/психотерапевтов также часто как психиатров рекомендуют для лечения шизофрении – центрального заболевания в психиатрии. Высокая оценка психологов/психотерапевтов отражает показанный нашими метанализами факт, что психотерапия является любимым методом лечения у общественности В то же время психофармакотерапия – основной метод лечения психиатров89,176 оценивается ниже. Хотя препараты и приобретают популярность за последние годы, сохраняется значительный пробел между выбором общества из 2-х методик лечения.
Общественное предпочтение психотерапии находится в резком контрасте с реальной клинической практикой во многих странах, где психофармакотерапия – первичный метод лечения психических расстройств, а психотерапия переживает упадок177. В США, например, с 1998 по 2007 произошел значительный рост числа амбулаторных пациентов, получавших только психофармакотерапию для лечения психических заболеваний, что отразилось в значительном снижении использования психотерапии и психотерапии в комбинации с психофармакотерапией. К 2007 более ½ амбулаторных пациентов независимо от их психического состояния получали только фармакотерапию178.
Предпочтение общественностью психотерапии для лечения не только депрессии, но и шизофрении может противоречить здравому смыслу и идти в разрез с профессиональными рекомендациями по лечению. Возможным объяснением этого довольно удивительного результата может быть, что термин «психотерапия» не обязательно означает для обывателей тоже, что для профессионала по работе с психическим здоровьем.
В австрийском исследовании респондентов, указывавших психотерапию, просили указать: какую психотерапию они имели в виду. 2/3 из них указали «разговорную терапию» или просто «говорить», и лишь меньшинство называло формы психотерапии вроде когнитивно-поведенческой или психодинамической терапии179.
Пренебрежение формами психотерапии может указывать на то, что вместо стремления лечиться определенной техникой люди (вполне обоснованно) просто нуждаются в том, чтоб их выслушали, отнеслись к ним серьезно и поняли их проблему. В связи с этим причина, по которой предпочтение в ряде случаев отдается психологам/психотерапевтам, может быть в том, что в глазах общественности психологи и психотерапевты с большей готовностью дают пациентам рассказать о своих проблемах89,176. Как недавно указал M. Maj180, в последние десятилетия роль эмпатичного общения недооценивается в психиатрии, «игнорируя факт, что без общения и взаимодействия ни один человек не позволит никакому профессионалу вторгаться в свой личный мир». Хорошей стратегией по улучшению публичного образа психиатрии будет таким образом упор на личное взаимодействие, беседу и эмпатическое понимание как «ядро» психиатрической помощи, а не только на выписку лекарств.
Хотя мы и не обнаружили, что психиатрия как медицинская специальность стигматизирована, стигма остается важно проблемой в поиске помощи. По аналогии с недавним подробным изучением стигмы и обращений за помощью181, исследования в нашем анализе указали, что самостигматизация и индивидуальная стигматизация особенно мешают обращениям за помощью. Основной нашей дилеммой является то, что психиатрам стоит перестать видеть себя жертвами и тратить ценные силы на борьбу со стигматизацией профессии и обратить основные силы на борьбу со стигматизацией страдающих от психических расстройств182.
Ключевые слова: общественный взгляд, психиатрия, психотерапия, психотропные препараты, депрессия, шизофрения, метаанализ.
(World Psychiatry 2017;16:50–61)
В последние годы в профессиональных кругах распространяются сообщения о кризисе психиатрии.
В научных журналах задаются вопросы «висит ли психиатрия на волоске»1 и «являются ли психиатры вымирающим видом»2. Определяются многочисленные как внутренние (чувство потери автономии; взаимоисключающие взгляды с упором на биологические или социальные факторы; разногласия между генералистами и специалистами), так и внешние (изменения, связанные со здравоохранением и подходами к медицинскому образованию; вторжение специалистов других областей здравоохранения на территорию психиатрии) угрозы для психиатрии1,2.
Растет также беспокойство о непривлекательном образе дисциплины в глазах общественности, студентов-медиков, специалистов здравоохранения и СМИ3,4. Психиатры всё более чувствуют себя недооцененными, а также стигматизированными и дискриминированными5. В недавнем онлайн опросе в 12 странах по всему миру психиатры сообщали о значительно более частых столкновениях со стигматизацией и дискриминаций, чем специалисты общей практики. Около 17% психиатров считали стигматизацию серьезной проблемой6. При этом подобный взгляд преобладал у молодых специалистов. В ответ на эту проблему Всемирная Психиатрическая Ассоциация (the World Psychiatric Association) сформировала подразделение с задачей разработки «указаний по борьбе со стигматизацией психиатрии и психиатров»5.
В то же время возникает вопрос: отражает ли негативное представление профессионалов настроения общественности к психиатрии? В связи с этим мы решили исследовать на основании систематического обзора и мета-анализа: в какой мере психиатрическая помощь принимается (или отвергается) обществом. Если быть более точными, мы хотели выяснить: в какой степени общество рассматривает психиатрическую помощь (в сравнении с помощью психолога/психотерапевта или специалиста общей практики) как полезную и рекомендуемую, или напротив считает её вредной и ненужной. Мы также были заинтересованы во взглядах на психиатрическое лечение, в особенности – психотропные препараты и психотерапию. Помимо этого, мы хотели изучить как образованность о психическом здоровье и стигмы влияют на взгляды о психиатрическом лечении. Так как взгляды меняются с течением времени, мы сфокусировались на нынешней ситуации, включая только исследования, проведенные на рубеже века, хотя и учитывали трендовые исследования о том, как взгляды менялись за последние десятилетия.
МЕТОДЫ
Систематический обзор
Сперва нами систематически были рассмотрены все статьи, опубликованные в рецензируемых журналах с января 2000 по декабрь 2015, с результатами значимых популяционных исследований об убеждениях и взглядах по психическим заболеваниям. Для поиска подходящих статей мы выбрали пошаговый подход на основании систематических гайдлайнов по обзору литературы Центра по Обзорам и Диссеминации (Centre for Reviews and Dissemination)8 и Кокрейновского Сообщества (Cochrane Collaboration)9. В качестве отправной точки нами был проведен поиск литературы в PubMed, Web of Science и PsychINFO с использование терминов: (популяция ИЛИ репрезентативный) И («депрессия» ИЛИ «шизофрения» ИЛИ «Психическое расстройство» ИЛИ «алкоголь» ИЛИ «зависимость от ПАВ» ИЛИ «биполярное расстройство» ИЛИ «обсессивно-компульсивное расстройство» ИЛИ «суицид» ИЛИ «тревожное расстройство» ИЛИ «деменция» ИЛИ «расстройство пищевого поведения» ИЛИ «синдром дефицита внимания с гиперактивностью» ИЛИ «посттравматическое стрессовое расстройство») И (знание ИЛИ взгляд ИЛИ стигма ИЛИ стереотип ИЛИ дискриминация ИЛИ «грамотность в психическом здоровье»). Мы использовали термины и сокращения медицинских предметных рубрик (MeSH) в соответствии со свойствами каждой базы данных. Мы включали все статьи, написанные на любых европейских языках.
К 25 мая, 2016, в результате нашего поиска было получено 4,399 статей с PubMed, 8,912 статей с PsycINFO, и 14,033 статей с Web of Science. После ручного удаления всех дубликатов было получено 12,424 статьи. Два независимых исследователя скринировали названия, аннотации и (где было возможно) полные тексты всех установленных статей. Были отобраны все сообщения об исследования, соответствовавших следующим критериям включения:
а) фокус исследования на общую популяцию (исключались исследования взглядов отдельных подгрупп: потребителей, специалистов здравоохранения и студентов); b) выборки были получены случайным или сплошным методами с) хотя мы и включали исследования, связанным с расстройствами от употребления ПАВ, статьи о взглядах на употребление ПАВ в целом, а не специфических расстройствах, исключались.
 После исключения статей, не соответствовавших критериям, мы получили 423 статьи. Затем мы вручную просматривали полученную литературу на значимые цитирования и искали в Сети другие значимые публикации авторов, определенных на тот момент. Таким методом нами было обнраужено еще 222 статьи, соответствующие критериям включения. Наша поисковая стратегия таким образом привела к 645 статьям (см. Рисунок 1), 65 (10,1%) из которых были написаны не на английском языке. Анализ полного текста этих статей выполнялся независимо двумя исследователями. Только статьи с результатами опроса населения на рубеже века были включены в обзор. Мы исключали исследования взглядов среди молодежи или мнения о психически больных молодых людях. Исключались исследования запросов медпомощи от специалистов по психическому здоровью в целом, а не только психиатра. Из каждой статьи извлекались следующие данные: а) настрой на получение помощи от психиатра (в сравнении с психологом/психотерапевтом или специалистом общей практики); b) взгляды на психиатрическое лечение, в особенности психотропные препараты и психотерапию; с) эволюция взглядов с течением времени; d) взаимосвязь этих взглядов с грамотностью в области психического здоровья и стигмой.
После исключения статей, не соответствовавших критериям, мы получили 423 статьи. Затем мы вручную просматривали полученную литературу на значимые цитирования и искали в Сети другие значимые публикации авторов, определенных на тот момент. Таким методом нами было обнраужено еще 222 статьи, соответствующие критериям включения. Наша поисковая стратегия таким образом привела к 645 статьям (см. Рисунок 1), 65 (10,1%) из которых были написаны не на английском языке. Анализ полного текста этих статей выполнялся независимо двумя исследователями. Только статьи с результатами опроса населения на рубеже века были включены в обзор. Мы исключали исследования взглядов среди молодежи или мнения о психически больных молодых людях. Исключались исследования запросов медпомощи от специалистов по психическому здоровью в целом, а не только психиатра. Из каждой статьи извлекались следующие данные: а) настрой на получение помощи от психиатра (в сравнении с психологом/психотерапевтом или специалистом общей практики); b) взгляды на психиатрическое лечение, в особенности психотропные препараты и психотерапию; с) эволюция взглядов с течением времени; d) взаимосвязь этих взглядов с грамотностью в области психического здоровья и стигмой.В целом, было выявлено 162 статьи с значимой информацией10-171. При необходимости к переводам привлекались носители языка. Разногласия по поводу включения в обзор отдельных статей или распределения различных аналитических категорий решались дискуссией.
Мета-анализ
Три главных методологических подхода могут быть выделены при рассмотрении отношения к психиатрическому лечению: a) оценка различных источников помощи (респондентам обычно предлагается клиническая задача или название заболевания и список возможных стратегий по поиску помощи; затем спрашивается: какой источник помощи они бы рекомендовали для указанной проблемы); b) ранжирование этих источников помощи (первый выбор, второй выбор, и т.д.); с) открытые вопросы (с просьбой спонтанной рекомендации или намерения поиска помощи). Мы выбрали наибольшую группу методологически сходных статей, выявляя таким образом, подходы к поиску помощи через оценку различных источников или методов лечения для депрессии или шизофрении.
Мы выделяли три источника профессиональной помощи: специалисты общей практики, психиатры и психологи/психотерапевты. Термин «психотерапевт» применяется к людям различной проф-подготовки и подходов и несколько различается в разных странах.
В данном обзоре термин использован в значении «выполняющий психотерапию». Мы объединили психотерапевтов и психологов вместе, т.к. последние зачастую проводят первичную психотерапию, и противопоставили их психиатрам, которые проводят психофармакотерапию и в определенных случаях психотерапию.
Для поправки на культуральные различия мы проводили отдельные мета-анализы для различных географических регионов и затем объединяли их в общий мета-анализ. Так как мы были заинтересованы не только в абсолютных долях респондентов, рекомендующих отдельные методики лечения, но и в их значимости относительно других источников помощи, мы включали только исследования, которые одновременно изучали рекомендации помощи психиатра, психолога/психотерапевта или специалиста общей практики, а также лекарственную или психотерапию как методы лечения депрессии или шизофрении.
Весь статистический анализ был выполнен с использованием Stata/MP программ, выпуск 13172. Мета-анализ рекомендаций по лечению был выполнен с использованием пакета metaprop173. Инверсно вариабельный взвешенный мета-анализ с фиксированными эффектами был выполнен с использованием показателей тестовых доверительных интервалов на долях рекомендаций специалиста общей практики, психиатра, психолога/психотерапевта, лечения препаратами и психотерапией при шизофрении и депрессии, соответственно. Во всех мета-анализах статистика I2 не выявила значимой гетерогенности между исследованиями (I2=0,0%).
В сравнении с обычным мета-анализом мета-регрессия фокусируется на ежегодных изменениях рекомендаций по лечению и поиску помощи, а не усредненных рекомендациях. Таким образом выбирались только исследования, сообщавшие результаты хотя бы по двум временным точкам. В качестве временной точки каждого исследования рассматривалось одно наблюдение с независимой долей респондентов, одобривших специфическую рекомендацию в одном опроснике. Для определения годовых изменений рекомендаций мы использовали пересмотренную версию metareg command174, выполняющий мета-регрессионный анализ случайным методом на основании собранных данных. Для каждой рекомендации (специалист общей практики, психиатр, психолог/психотерапевт, лекарства и психотерапии при шизофрении и депрессии, соответственно) выполнялась поправка с учетом страны, позволяя выделять все специфичные для стран изменения основ для рекомендаций. Все полученные значения p являются двухсторонними. Для наших рисунков и таблиц доли (значения между 0 и 1) были преобразованы в проценты (0-100) для отражения процентных соотношений в отдельных исследованиях.
РЕЗУЛЬТАТЫ
Взгляды на поиск помощи от психиатра или психолога/психотерапевта
Рисунки 2 и 3 показывают результаты мета-анализа исследований по выявлению рекомендаций посещения специалистов для лечения депрессии и шизофрении. В целом, доля респондентов, рекомендовавших профессиональную помощь была высока (от 68 до 85%). Для депрессии специалисты общей практики рекомендовались 81% респондентов, далее следовали психологи/психотерапевты – 76%, и психиатры – 70%. Для шизофрении психологи/психотерапевты были рекомендованы 85%, а психиатры – 83%, специалисты общей практики же – 68%.

Во всех регионах специалисты по охране психического здоровья более часто были рекомендованы для курации шизофрении, чем депрессии. При рассмотрении результатов разных континентов оказалось, что специалисты общей практики наименее популярны в Азии (рекомендованы в 27% и 35% случаев для лечения шизофрении и депрессии, соответственно).
Ряд исследований получал рекомендации обращения за помощью специалисту общей практики, психиатру и «другому специалисту по психическому здоровью».
В особенности это касалось исследований «Стигма в глобальном контексте – исследование психического здоровья» (Stigma in Global Context – Mental Health Study)142, которое объединило результаты опросов из 16 стран, и Модуль Психического Здоровья (Mental Health Module) Общего Социального Опроса США (US General Social Survey)65. Эти исследования использовали четырехзначные шкалы Likert без нейтральных средних показателей для оценки рекомендаций , что привело к более высокой частоте рекомендаций. Нами был проведен отдельный мета-анализ этих исследований. В данном случае психиатры рекомендовались более часто «других специалистов по психическому здоровью» для лечения как шизофрении (95% против 93%) и депрессии (91% против 87%). Для обоих заболеваний специалисты общей практики были рекомендованы 92% опрошенных, что выше специалистов по психическому здоровью для депрессии, но ниже для шизофрении.
На просьбу ранжировать различные источники помощи респонденты отдавали специалистам предпочтение над общей практикой. Для лечения шизофрении психиатры и психологи/психотерапевты регулярно чаще указывались первым выбором в сравнении с специалистами общей практики40,80,148. Для депрессии исследования из Германии40, Австралии18, Гон-Конга111, Иордании125, Пакистана41 и Китая148 показали, что психиатры и психологи/психотерапевты столь же или даже более популярны в лечении заболевания, как и специалисты общей практики. При сравнении предпочтения помощи психологов/психотерапевтов и психиатров 6 из 9 исследований показали, что первая предпочтительнее последней41,80,103,139,148,163, только одно исследование показало противоположный результат25, и два исследования не показали различий18,40.
При использовании открытых вопросов общая практика упоминалась чаще, чем направление к специалисту. Исследования в Германии, Бельгии, Швеции и Австралии установили, что специалисты общей практики чаще называются для лечения депрессии и шизофрении, чем психиатры и психологи/психотерапевты44,47,56,141. Только исследование в Японии показало, что психиатры упоминаются чаще специалистов общей практики для лечения депрессии и шизфорении38.
Взгляды на психиатрические препараты и психотерапию
Рисунки 4 и 5 демонстрируют графики типа «форест-плот» для психиатрического лечения, а именно психотерапии и лекарственной терапии. Вновь в анализ были включены только исследования, изучавшие обе методики лечения как для шизофрении, так и для депрессии, с целью прямого сравнения промежуточных и общих частот рекомендаций для каждого расстройства. Препараты были рекомендованы в 49% случаев для депрессии и 67% для шизофрении. Психотерапия, определенно, была более популярна – её рекомендовали 76% для депрессии и 85% для шизофрении. Общее предпочтение психотерапии таким образом было еще более выражено для шизофрении, чем для депрессии.

Только в исследованиях из Канады52,109,119 установили, что препараты несколько более популярны, чем психотерапия в лечении депрессии. При помощи рангового подхода была установлена схожая картина для депрессии и шизофрении: психотерапия чаще называлась методом первого выбора, чем препараты30,40,80,130.
Взгляды на стационарное психиатрическое лечение
Несколько исследований изучали взгляды на стационарное психиатрическое лечение. В целом, стационарное лечение было больше одобряемо для шизофрении, чем для депрессии и других психических заболеваниях, оцененных как менее тяжелые38,80,92. Например, в США стационарное лечение было рекомендовано 66% для пациентов с шизофренией и 27% для пациентов с депрессией92.
Данные о рекомендациях психиатрических госпиталей или психиатрических отделений в общих госпиталях были неоднородны. Некоторые исследования показывали преобладание рекомендаций лечения в специализированных госпиталях, особенно для пациентов с шизофренией80, в других предпочтение отдавалось общим больницам67. В то же время некоторые исследования продемонстрировали схожие взгляды на обе формы психиатрической стационарной помощи146.
Эволюция взглядов на психиатров и психиатрическое лечение
Таблица 1 демонстрирует результаты нашего мета-регрессионного анализа временных трендов по рекомендациям различных источников помощи. Статистические данные были собраны из исследований с использованием клинических задач в Германии, Австралии и США65,71,74,109,129. Все анализы показали значительный рост со временем числа рекомендаций психофармакологического и психотерапевтического лечения, как и посещения специалистов общей практики, психиатров и психологов/психотерапевтов. Наибольший прирост рекомендаций был отмечен для препаратов, возросший на 1,10% за год для депрессии (95% ДИ: 0.38-1.83) и на 1,45% для шизофрении (95% ДИ:0.78-2.12).

Другие исследования специально оценивали эволюцию взглядов на психофармакотерапию без использования клинических задач. В США отношение к психотропным препаратам в целом стало более доброжелательным между 1998 и 2006 годами78. Исследование из Германии за период с 1990 по 2001 год показало схожую тенденцию с ростом позитивного отношения к лекарствам24. То же было отмечено и в Шведском сообществе, где между 1976 и 2003 годами наблюдалось значительное улучшение отношения к психотропным препаратам59.
Анализ тенденций во взглядах на психотерапию в Германии показал рост ожиданий положительного результата и снижение негативных отзывов между 2001 и 2012 годами126. Признание ограничений вроде недобровольной госпитализации в Германии149 и недобровольного лечения в США106 для индивидов с психическими расстройствами оставалось достаточно стабильным за последние годы. Так 3 из каждых 4-х респондентов одобряли наличие недобровольной госпитализации и 1 из каждых 4-х – недобровольное лечение. При этом более подробный анализ допустимых респондентами причин для недобровольной госпитализации показал значительное расширение границ критериев. Например, если в 1993-м недобровольную госпитализацию при отказе от приема назначенных лекарств рекомендовали 29% опрошенных, то в 2011-м их доля выросла до 40%149.
Образ психиатрической больницы в Германии значительно улучшился с 1990 по 2011 год130. И в США, и в Австралии доля рекомендаций стационарного лечения для шизофрении или депрессии возросла за последние годы65,92,119. В сравнении одобрение общественных служб, таких как групповые дома в районах в Германии снизилось между 1990 и 2011128. Такие службы приветствовались 35% в 1990 в сравнении с 24% в 2011. При это в Великобритании сходные взгляды не изменились со временем135.
Грамотность в области психического здоровья и взгляды на получение помощи от психиатра и психиатрическое лечение
Исследования, проведенные в Германии, Бельгии, Словакии, России и Японии, изучали взаимосвязи между пониманием симптомов шизофрении и депрессии и взглядами на поиски мед-помощи. Во всех исследованиях распознавание психического расстройства или правильное определение специфического диагноза было сопряжено с большей готовностью рекомендовать посещение психиатра31,40,71,141 или с более высокими ожиданиями эффективности от психиатрического лечения121. За одним исключением во всех западных странах, участвующих в исследовании «Стигма в глобальном контексте – исследование психического здоровья» (Stigma in Global Context – Mental Health Study), предварительная диагностика шизофренических симптомов как «психического заболевания» повышала вероятность оценки поиска психиатрической помощи как «значимого»107.
Картина взглядов на психиатрическое лечение оказалась довольно вариабельной. В Германии, Словакии и России взгляды на симптомы шизофрении и депрессии как признаки психического расстройства были связаны с рекомендациями психотерапии, но не психотропных препаратов31,40,71. Схожим образом в Бельгии и Турции распознавание психического расстройства повышало вероятность более благосклонного взгляда на психотерапию66,166. В Японии напротив предварительный диагноз депрессии был значительно связана с высокими ожиданиями от эффективности антидепрессантов121, и в Австралии точное распознавание депрессии или шизофрении было связано с большим убеждением в пользе антидепрессантов и антипсихотиков, соответственно109,119.
В Германии, Словакии и России взгляды на психические расстройства с позиций биологии были связаны с рекомендациями психиатра31,40,71. В США нейробиологическая концептуализация психических расстройств – привязка их причин к химическим нарушениям или генетическим проблемам – вела к увеличению обращений к психиатру92. Только в Бельгии подобной взаимосвязи не наблюдалось141.
Все исследования, где психические расстройства объяснялись биогенетическими причинами31,40,71,120,143, претерпевали нейробиологическую концептуализацию92 или включались в модели биомедицинских заболеваний100, были связаны с более благосклонным отношением к психотропным препаратам. При сравнении взгляды на психотерапию были менее последовательны: в двух исследованиях понимание заболевания мозга было связано с меньшей готовностью рекомендовать психотерапию для лечения депрессии, но не шизофрении31; в одном же исследовании оно было связано с еще более активной рекомендацией психотерапии для лечения обоих заболеваний40.
Стигма и взгляды на обращение за помощью психиатра и психиатрическим лечением
Среди различных компонентов стигмы, самостигматизация – негативный взгляд на себя в результате стигматизирующих идей, поддерживаемых обществом – в наибольшей степени влияет на взгляды о поиске психиатрической помощи. В исследовании в Австралии 44% респондентов сообщили, что они бы испытывали стыд при необходимости посещения психиатра. Также было выявлена значимая негативная взаимосвязь между самостигматизацией и поиском помощи42. Схожим образом в исследованиях в Голландии и Бельгии самостигматизация была негативно связана с намерениями обратиться за помощью к психиатру155,158.
Помимо этого испытываемый стыд вел к снижению вероятности рассмотрения психиатра как источника помощи81,158. Применение негативных стереотипов не только к себе, но и к другим людям с психическими расстройствами также играло роль. Это показало исследование в Германии, в котором большая потребность в социальной изоляции была связана с менее выраженной необходимостью посещения психиатра81.
В сравнении с самостигматизацией воспринимаемая стигма – осведомленность о негативных стереотипах, имеющихся у общественности о людях, получающих психиатрическую помощь – и ожидание дискриминации имеют меньший эффект на поиск помощи. Лишь в австралийском исследовании42 воспринимаемая стигма имела негативный эффект, в то время как в Германии81, Бельгии155, Голландии и Фламандском регионе158 связи с обращением за помощью выявлено не было.
Взаимосвязь между стигмой и взглядами на лечение препаратами не показала единых результатов. В Германии, Словакии и России одобрение ограничений дееспособности по причине шизофрении или депрессии не оказывало эффекта на рекомендации психофармакотерапии. Схожая ситуация была отмечена с лечением депрессии за исключением Словакии, где отсутствие дееспособности было связано с большой неохотой в рекомендациях препаратов31,40. Во Фламандском регионе и Голландии самостигмтизация и воспринимаемая стигма не были связаны с готовностью принимать препараты158. В исследовании США воспринимаемая стигма также не имела влияния не предпочтения приема только препаратов100.
Только три исследования изучали взаимосвязь между стигмой и взглядами на психотерапию. В одном исследовании одобрение ограничений дееспособности по причине шизофрении или депрессии было связано с меньшей готовностью рекомендовать психотерапию40; в двух других исследованиях подобной взаимосвязи обнаружено не было31.
ОБСУЖДЕНИЕ
Необходимо отметить некоторые ограничения настоящего исследования. Во-первых, наш систематический обзор был сфокусирован на депрессии и шизофрении, т.к. нам не удалось обнаружить достаточного числа сообщений по другим психическим расстройствам. Во-вторых, наш обзор включал только статьи на английском или других европейских языках, что могло привести к недооценке работ других стран, где результаты исследований излагались на других языках.В-третьих, для обеспечения минимального качества выбранных исследований нами были включены только рецензируемые статьи и исключены малоизвестная литература, он-лайн отчеты и диссертации. С учетом вышеуказанного, наш обзор включает наибольшее количество популяционных исследований по взглядам на поиски мед-помощи на сегодня. Наши метаанализы позволяют выявить схожие и различные тенденции во взглядах по миру.
С точки зрения глобальной перспективы, наши результаты указывают, что помощь психиатра высоко ценится обществом и рекомендуется более 80% респондентов для лечения шизофрении и около 70% для лечения депрессии. В 16 странах, участвовавших в проекте «Стигма в глобальном контексте – исследование психического здоровья» (Stigma in Global Context – Mental Health Study), доля, рекомендовавших психиатрическое лечение для шизофрении или депрессии, даже превышала 90%. Психиатров чаще чем специалистов общей практики рекомендуют для лечения шизофрении, при этом для депрессии характерна обратная ситуация. Готовность общественности обращаться за помощью к психиатру возросла за последние 25 лет. Таким образом, наши данные не поддержали версию о том, что сегодня психиатрия претерпевает сильную дискриминацию и из-за этого избегается обществом. Пробел между взглядами общества и психиатров может быть объяснен склонностью последних к самостигматизации175. Это в итоге может вести к снижению морального духа врачей и чувству «пойманности»1.
Тем не менее, данный довольно оптимистичный взгляд нуждается в некоторых уточнениях при сравнении отношения к психиатрам и к психологам/психотерапевтам. Эти группы профессионалов тесно работают вместе, и, когда врачи в некоторых странах работают психотерапевтами, грань между ними не всегда определенна. При этом в некоторых случаях общество предпочитает одну группу другой. Психологов/психотерапевтов чаще чем психиатров рекомендуют для лечения депрессии как минимум в Европе и Америке. Согласно нашим мета-анализам, психологов/психотерапевтов также часто как психиатров рекомендуют для лечения шизофрении – центрального заболевания в психиатрии. Высокая оценка психологов/психотерапевтов отражает показанный нашими метанализами факт, что психотерапия является любимым методом лечения у общественности В то же время психофармакотерапия – основной метод лечения психиатров89,176 оценивается ниже. Хотя препараты и приобретают популярность за последние годы, сохраняется значительный пробел между выбором общества из 2-х методик лечения.
Общественное предпочтение психотерапии находится в резком контрасте с реальной клинической практикой во многих странах, где психофармакотерапия – первичный метод лечения психических расстройств, а психотерапия переживает упадок177. В США, например, с 1998 по 2007 произошел значительный рост числа амбулаторных пациентов, получавших только психофармакотерапию для лечения психических заболеваний, что отразилось в значительном снижении использования психотерапии и психотерапии в комбинации с психофармакотерапией. К 2007 более ½ амбулаторных пациентов независимо от их психического состояния получали только фармакотерапию178.
Предпочтение общественностью психотерапии для лечения не только депрессии, но и шизофрении может противоречить здравому смыслу и идти в разрез с профессиональными рекомендациями по лечению. Возможным объяснением этого довольно удивительного результата может быть, что термин «психотерапия» не обязательно означает для обывателей тоже, что для профессионала по работе с психическим здоровьем.
В австрийском исследовании респондентов, указывавших психотерапию, просили указать: какую психотерапию они имели в виду. 2/3 из них указали «разговорную терапию» или просто «говорить», и лишь меньшинство называло формы психотерапии вроде когнитивно-поведенческой или психодинамической терапии179.
Пренебрежение формами психотерапии может указывать на то, что вместо стремления лечиться определенной техникой люди (вполне обоснованно) просто нуждаются в том, чтоб их выслушали, отнеслись к ним серьезно и поняли их проблему. В связи с этим причина, по которой предпочтение в ряде случаев отдается психологам/психотерапевтам, может быть в том, что в глазах общественности психологи и психотерапевты с большей готовностью дают пациентам рассказать о своих проблемах89,176. Как недавно указал M. Maj180, в последние десятилетия роль эмпатичного общения недооценивается в психиатрии, «игнорируя факт, что без общения и взаимодействия ни один человек не позволит никакому профессионалу вторгаться в свой личный мир». Хорошей стратегией по улучшению публичного образа психиатрии будет таким образом упор на личное взаимодействие, беседу и эмпатическое понимание как «ядро» психиатрической помощи, а не только на выписку лекарств.
Хотя мы и не обнаружили, что психиатрия как медицинская специальность стигматизирована, стигма остается важно проблемой в поиске помощи. По аналогии с недавним подробным изучением стигмы и обращений за помощью181, исследования в нашем анализе указали, что самостигматизация и индивидуальная стигматизация особенно мешают обращениям за помощью. Основной нашей дилеммой является то, что психиатрам стоит перестать видеть себя жертвами и тратить ценные силы на борьбу со стигматизацией профессии и обратить основные силы на борьбу со стигматизацией страдающих от психических расстройств182.
Список исп. литературыСкрыть список1. Bhugra D, Moran P. Alienation of the alienist: psychiatry on the ropes? J R Soc Med 2014;107:224-7.
2. Katschnig H. Are psychiatrists an endangered species? Observations on internal and external challenges to the profession. World Psychiatry 2010;9: 21-8.
3. Möller-Leimkühler AM, Möller H-J, Maier W et al. Eur Arch Psychiatry Clin Neurosci 2016;266:139-54.
4. Stuart H, Sartorius N, Liinamaa T et al. Images of psychiatry and psychiatrists. Acta Psychiatr Scand 2013;131:21-8.
5. Bhugra D, Sartorius N, Fiorillo A et al. EPA guidance on how to improve the image of psychiatry and of the psychiatrist. Eur Psychiatry 2015;30:423-30.
6. Gaebel W, Zäske H, Zielasek J et al. Stigmatization of psychiatrists and general practitioners: results of an international survey. Eur Arch Psychiatry Clin Neurosci 2015;265:189-97.
7. Sartorius N, Gaebel W, Cleveland H-R et al. WPA guidance on how to combat stigmatization of psychiatry and psychiatrists. World Psychiatry 2010;9:131-44.
8. Centre for Reviews and Dissemination. CRD’s guidance for undertaking reviews in healthcare. York: University of York, 2009.
9. Higgins J, Green S. Cochrane handbook for systematic reviews of interventions Version 5.1.0. The Cochrane Collaboration, 2011.
10. Lamontagne Y. People’s perception of mental illness in Quebec. Union Med Can 1993;122:334-43.
11. Mulatu MS. Perceptions of mental and physical illnesses in Northwestern Ethiopia. J Health Psychol 1999;4:531-49.
12. Hessel A,GeyerM, Brähler E. Utilization of the health system and acceptance of psychosocial professionals. Z PsychosomMed Psychother 2000; 46:226-41.
13. Holzinger A, LöfflerW, Matschinger H et al. Attitudes towards psychotropic drugs: schizophrenic patients vs. general public. Psychopharmakotherapie 2001; 8:76-80.
14. Stuart H, Arboleda-Flórez J. Community attitudes toward people with schizophrenia. Can J Psychiatry 2001;46:245-52.
15. Althaus D, Stefanek J, Hasdorf J et al. Knowledge and attitudes of the general population towards symptoms, causes, and treatment of depressive disorders. Nervenarzt 2002;73:659-64.
16. Gaebel W, Baumann A, Witte M. Public attitudes towards people with schizophrenia in six German cities. Nervenarzt 2002;73:665-70.
17. Gaebel W, Baumann AE, Witte AM et al. Public attitudes towards people with mental illness in six German cities. Eur Arch Psychiatr Clin Neurosci 2002;252:278-87.
18. Highet NJ, Hickie IB, Davenport TA. Monitoring awareness of and attitudes to depression in Australia. Med J Aust 2002;176:S63-8.
19. Isacson D, Bingefors K. Attitudes towards drugs – a survey in the general population. Pharmacy World Sci 2002;24:104-10.
20. Beck M, Matschinger H, Angermeyer MC. Social representations of depression in the western and the eastern part of Germany: do differences still persist 12 years after reunification? Soc Psychiatry Psychiatr Epidemiol 2003;38:520-5.
21. Fisher LJ, Goldney RD. Differences in community mental health literacy in older and younger Australians. Int J Geriatr Psychiatry 2003;18:33-40.
22. Hegerl U, Althaus D, Stefanek J. Public attitudes towards treatment of depression: effects of an information campaign. Pharmacopsychiatry 2003;36:288-91.
23. Angermeyer MC, Kenzin DV, Korolenko TP et al. Opinions on psychiatric diseases of the citizens of Novosibirsk: results of a representative study. Psychiatr Prax 2004;31:90-5.
24. Angermeyer MC, Matschinger H. Public attitudes towards psychotropic drugs: have there been any changes within recent years? Pharmacopsychiatry 2004;37:152-6.
25. Comas A, Alvarez E. Knowledge and perception about depression in the Spanish population. Actas Esp Psiquiatr 2004;32:371-6.
26. Goerg D, Fisher W, Zbinden E et al. Differentiation in the public representations of mental disorders and psychiatric treatments. Eur J Psychiatry 2004;18:225-34.
27. Kabir M, Iliyasu Z, Abubakar IS et al. Perception and beliefs about mental illness among adults in Karfi village, northern Nigeria. BMC Int Health Hum Rights 2004;4:3.
28. Marie D, Forsyth DK, Miles LK. Categorical ethnicity and mental health literacy in New Zealand. Ethn Health 2004;9:225-52.
29. Mond JM, Hay PJ, Rodgers B et al. Beliefs of the public concerning the helpfulness of interventions for bulimia nervosa. Int J Eat Disord 2004;36:62-8.
30. Angermeyer MC, Breier P, Dietrich S et al. Public attitudes toward psychiatric treatment. An international comparison. Soc Psychiatry Psychiatr Epidemiol 2005;40:855-64.
31. Angermeyer MC, Matschinger H. Have there been any changes in the public’s attitudes towards psychiatric treatment? Results from representative population surveys in Germany in the years 1990 and 2001. Acta Psychiatr Scand 2005;111:68-73.
32. Baumann A, Richter K, Belevska D et al. Attitudes of the public towards people with schizophrenia: comparison between Macedonia and Germany. World Psychiatry 2005;4(Suppl. 2):55-7.
33. Goldney RD, Fisher LJ, Dal Grande E et al. Changes in mental health literacy about depression: South Australia, 1998 to 2004.Med J Aust 2005;183:134-7.
34. Gureje O, Lasebikan VO, Epharim-Oluwanuga O et al. Community study of knowledge of and attitude to mental illness in Nigeria. Br J Psychiatry 2005;186:436-41.
35. Jorm AF, Christensen H, Griffiths KM. Belief in the harmfulness of antidepressants: results from a national survey of the Australian public. J Affect Disord 2005;88:47-53.
36. Jorm AF, Christensen H, Griffiths K. The impact of beyondblue: the national depression initiative on the Australian public’s recognition of depression and beliefs about treatments. Aust N Z J Psychiatry 2005;39: 248-54.
37. Jorm AF, Mackinnon A, Christensen H et al. Structure of beliefs about the helpfulness of interventions for depression and schizophrenia. Results from a national survey of the Australian public. Soc Psychiatry Psychiatr Epidemiol 2005;40:877-83.
38. Jorm AF, Nakane Y, Christensen H et al. Public beliefs about treatment and outcome of mental disorders: a comparison of Australia and Japan. BMC Med 2005;3:12.
39. Ozmen E, Ogel K, Aker Tet al. Public opinions and beliefs about the treatment of depression in urban Turkey. Soc Psychiatry Psychiatr Epidemiol 2005;40:869-76.
40. Riedel-Heller SG, Matschinger H, Angermeyer MC. Mental disorders – who and what might help? Help-seeking and treatment preferences of the lay public. Soc Psychiatry Psychiatr Epidemiol 2005;40:167-74.
41. Suhail K. A study investigating mental health literacy in Pakistan. J Ment Health 2005;14:167-81.
42. Barney LJ, Griffiths KM, Jorm A et al. Stigma about depression and its impact on help-seeking intentions. Aust N Z J Psychiatry 2006;40: 51-4.
43. Bartlett H, Travers C, Cartwright C et al. Mental health literacy in rural Queensland: results of a community survey. Aust N Z J Psychiatry 2006; 40:783-9.
44. Jorm AF, Christensen H, Griffiths KM. The public’s ability to recognize mental disorders and their beliefs about treatment: changes in Australia over 8 years. Aust N Z J Psychiatry 2006;40:36-41.
45. Judd F, Jackson H, Komiti H et al. Help-seeking by rural residents for mental health problems: the importance of agrarian values. Aust N Z J Psychiatry 2006;40:769-76.
46. Phelan JC, Yang LH, Cruz-Rojas R. Effects of attributing serious mental illnesses to genetic causes on orientations to treatment. Psychiatr Serv 2006;57:382-7.
47. Schomerus G, Borsche J, Matschinger H et al. Public knowledge about cause and treatment for schizophrenia: a representative population study. J Nerv Ment Dis 2006;194:622-4.
48. Goldney RD, Taylor AW, Bain MA. Depression and remoteness from health services in South Australia. Aust J Rural Health 2007;15:201-10.
49. Jang Y, Kim G, Hansen L et al. Attitudes of older Korean Americans toward mental health services. J Am Geriatr Soc 2007;55:616-20.
50. Klimidis S, Hsiao FH, Minas HI. Chinese-Australians’ knowledge of depression and schizophrenia in the context of their under-utilization of mental health care: an analysis of labelling. Int J Soc Psychiatry 2007;53:464-79.
51. Mojtabai R. Americans’ attitudes toward mental health treatment seeking: 1990-2003. Psychiatr Serv 2007;58:642-51.
52. Wang J, Adair C, Fick G et al. Depression literacy in Alberta: findings from a general population sample. Can J Psychiatry 2007;52:442-9.
53. Anglin DM, Alberti PM, Link BG et al. Racial differences in beliefs about the effectiveness and necessity of mental health treatment. Am J Community Psychol 2008;42:17-24.
54. Berner MM, Kriston L, Sitta B et al. Treatment of depression and attitudes towards treatment options in a representative German general population sample. Int J Psychiatry Clin Pract 2008;12:5-10.
55. Blay SL, Furtado A, Peluso ET. Knowledge and beliefs about help-seeking behavior and helpfulness of interventions for Alzheimer’s disease. Aging Ment Health 2008;12:577-86.
56. Dahlberg KM, Waern M, Runeson B. Mental health literacy and attitudes in a Swedish community sample – investigating the role of personal experience of mental health care. BMC Public Health 2008;8:8.
57. Farrer L, Leach L, Griffiths KM et al. Age differences in mental health literacy. BMC Public Health 2008;8:125.
58. Goldney RD, Fisher LJ. Have broad-based community and professional education programs influenced mental health literacy and treatment seeking of those with major depression and suicidal ideation? Suicide Life Threat Behav 2008;38:129-42.
59. Ineland L, Jacobsson L, Renberg ES et al. Attitudes towards mental disorders and psychiatric treatment – changes over time in a Swedish population. Nord J Psychiatry 2008;62:192-7.
60. Mackenzie CS, Scott T, Mather A et al. Older adults’ help-seeking attitudes and treatment beliefs concerning mental health problems. Am J Geriatr Psychiatry 2008;16:1010-9.
61. Mond JM, Hay PJ. Public perceptions of binge eating and its treatment. Int J Eat Disord 2008;41:419-26.
62. Ojeda VD, Bergstresser SM. Gender, race-ethnicity, and psychosocial barriers to mental health care: an examination of perceptions and attitudes among adults reporting unmet need. J Health Soc Behav 2008;49:317-34.
63. Peluso ETB, Blay SL. How should alcohol dependence be treated? The public view. Alcohol Alcohol 2008;43:600-5.
64. Peluso ED, Peres CA, Blay SL. Public conceptions of schizophrenia in urban Brazil. Soc Psychiatry Psychiatr Epidemiol 2008;43:792-9.
65. Schnittker J. An uncertain revolution: why the rise of a genetic model of mental illness has not increased tolerance. Soc Sci Med 2008;67:1370-81.
66. Sigurdsson E, Olafsdottir T, Gottfresson M. Public views on antidepressant treatment: lessons from a national survey. Nord J Psychiatry 2008;62:374-8.
67. Struch N, Shereshevsky Y, Baidani-Auerbach A et al. Attitudes, knowledge and preferences of the Israeli public regarding mental health services. Isr J Psychiatry Relat Sci 2008;45:129-40.
68. Yang LH, Phelan JC, Link BG. Stigma and beliefs of efficacy towards traditional Chinese medicine and Western psychiatric treatment among Chinese-Americans. Cultur Divers Ethnic Minor Psychol 2008;14:
10-8.
69. Youne`s N, Hardy-Bayle M-C, Falissard B et al. Impact of shared mental health care in the general population on subjects’ perceptions of mental health care and on mental health status. Soc Psychiatry Psychiatr Epidemiol 2008;43:113-20.
70. Adewuya A, Makanjuola R. Preferred treatment for mental illness among southwestern Nigerians. Psychiatr Serv 2009;60:121-4.
71. Angermeyer MC, Holzinger A, Matschinger H. Mental health literacy and attitude toward people with mental illness. A trend analysis based on population surveys in the eastern part of Germany. Eur Psychiatry 2009;24:225-32.
72. Blumner KH, Marcus SC. Changing perceptions of depression: ten-year trends from the General Social Survey. Psychiatr Serv 2009;60:306-12.
73. Economou M, Richardson C, Gramandani C et al. Knowledge about schizophrenia and attitudes towards people with schizophrenia in Greece. Int J Soc Psychiatry 2009;55:361-71.
74. Goldney RD, Dunn KJ, Dal Grande E et al. Tracking depression-related mental health literacy across South Australia: a decade of change. Aust N Z J Psychiatry 2009;43:476-83.
75. Griffiths KM, Christensen M, Jorm AF. Mental health literacy as a function of remoteness of residency: an Australian national study. BMC Public Health 2009;9:92.
76. Kermode M, Bowen K, Arole S et al. Community beliefs about treatments and outcomes of mental disorders: a mental health literacy survey in a rural area of Maharashtra, India. Public Health 2009;123:476-83.
77. Mo PKH, Mak WWS. Help-seeking for mental health problems among Chinese. Soc Psychiatry Psychiatr Epidemiol 2009;44:675-84.
78. Mojtabai R. Americans’ attitudes towards psychiatric medications: 1998-2006. Psychiatr Serv 2009;60:1015-23.
79. Nyunt MS, Chiam PC, Kua EH et al. Determinants of mental health service use in the national mental health survey of the elderly in Singapore. Clin Pract Epidemiol Ment Health 2009;5:2.
80. Peluso ED, Blay SL. Public beliefs about the treatment of schizophrenia and depression in Brazil. Int J Soc Psychiatry 2009;55:16-27.
81. Schomerus G, Matschinger H, Angermeyer MC. The stigma of psychiatric treatment and help-seeking intentions for depression. Eur Arch Psychiatry Clin Neurosci 2009;259:298-306.
82. Schomerus G, Matschinger H, Angermeyer MC. Attitudes that determine willingness to seek psychiatric help for depression. A representative population survey applying the Theory of Planned Behaviour. Psychol Med 2009;39:1855-65.
83. Shim RS, Compton MT, Rust G et al. Race-ethnicity as a predictor of attitudes toward mental health treatment seeking. Psychiatr Serv 2009;60: 1336-41.
84. Sigurdsson E, Olafsdottir T, Gottfresson M. Public views on antidepressant treatment: lessons froma national survey. Laeknabladid 2009;95:819.
85. Yang LH, Corsini-Munt S, Link BG et al. Beliefs in traditional Chinese medicine efficacy among Chinese Americans: implications for mental health service utilization. J Nerv Ment Dis 2009;197:207-10.
86. Brown C, Conner KO, Copeland VC et al. Depression stigma, race, and treatment seeking behaviour and attitudes. J Community Psychol 2010; 38:350-68.
87. Conner KO, Copeland VC, Grote NK et al. Mental health treatment seeking among older adults with depression: the impact of stigma and race. Am J Geriatr Psychiatry 2010;19:531-43.
88. Dietrich S, Mergl R, Freudenberg P et al. Impact of a campaign on the public’s attitudes towards depression. Health Educ Res 2010;25:
135-50.
89. Holzinger A, Matschinger H, Drexler V et al. “What do you think a psychiatrist’s work is like... and what about a psychotherapist?” Results of a representative survey among the citizens of Vienna. Psychiatr Prax 2010; 37:329-34.
90. López M, Fern_andez L, Laviana M et al. Mental health problems and social attitudes in the City of Seville. Main results from the study “Mental health: images and reality”. Rev Assoc Esp Neuropsiq 2010;30:219-48.
91. Mojtabai R. Mental illness stigma and willingness to seek mental health care in the European Union. Soc Psychiatry Psychiatr Epidemiol 2010;45: 705-12.
92. Pescosolido BA, Martin J, Long JS et al. “A disease like any other”? A decade of change in public reactions to schizophrenia, depression and alcohol dependence. Am J Psychiatry 2010;167:1321-30.
93. Quidu F, Escaffre JP. Are the representations of the “madman”, the “mentally ill person”, the “depressive” and the opinions towards psychiatric hospitals homogeneous according to the populations of the investigated sites? Encéphale 2010;36(Suppl. 3):15-9.
94. Sadik S, Bradley M, Al-Hasoon S et al. Public perception of mental health in Iraq. Int J Ment Health Syst 2010;4:26.
95. Smith SM, Dawson DA, Goldstein RB et al. Examining perceived alcoholism stigma effect on racial-ethnic disparities in treatment and quality of life among alcoholics. J Stud Alcohol Drugs 2010;71:231-6.
96. ten Have M, de Graaf R, Ormel J et al. Are attitudes towards mental health help-seeking associated with service use? Results from the European Study of Epidemiology of Mental Disorders. Soc Psychiatry Psychiatr Epidemiol 2010;45:153-63.
97. ten Have M, de Graaf R, Ormel J et al. Attitudes to the seeking of psychiatric help from mental health care professionals and actually seeking help: differences in Europe. Tijdschr Psychiatr 2010;52:205-17.
98. Tieu Y, Konnert C, Wang J. Depression literacy among older Chinese immigrants in Canada: a comparison with a population-based survey. Int Psychogeriatr 2010;22:1318-26.
99. Aromaa E, Tolvanen A, Tuulari J et al. Personal stigma and use of mental health services among people with depression in a general population in Finland. BMC Psychiatry 2011;11:52.
100. Fernandez y Garcia E, Franks P, Jerant A et al. Depression treatment preferences of Hispanic individuals: exploring the influence of ethnicity, language, and explanatory models. J Am Board Fam Med 2011;24:39-50.
101. Golenkov A, Ungvari GS, Gazdag G. Public attitudes towards electroconvulsive therapy in the Chusvash Republic. Int J Soc Psychiatry 2011;58:289-94.
102. Gonzalez JM, Alegria M, Prihoda TJ et al. How the relationship of attitudes toward mental health treatment and service use differs by age, gender, ethnicity/ race and education. Soc Psychiatry Psychiatr Epidemiol 2011;46:45-57.
103. Holzinger A,Matschinger H, Angermeyer MC. What to do about depression? Help-seeking and treatment recommendations of the public. Epidemiol Psychiatr Sci 2011;20:163-9.
104. Hori H, Richards M, Kawamoto Y et al. Attitudes toward schizophrenia in the general population, psychiatric staff, physicians, and psychiatrists: a web-based survey in Japan. Psychiatry Res 2011;186: 183-9.
105. Mojtabai R, Olfson M, Sampson NA et al. Barriers to mental health treatment: results from the National Comorbidity Survey Replication. Psychol Med 2011;41:1751-61.
106. Mossakowski KN, Kaolan LM, Hill TD. Americans’ attitudes toward mental illness and involuntary psychiatric medication. Soc Ment Health 2011; 1:200-16.
107. Olafsdottir S, Pescosolido BA. Constructing illness: how the public in eight Western nations respond to a clinical description of “schizophrenia”. Soc Sci Med 2011;73:929-38.
108. Pohjanoksa-Mäntylä M, Bell JS, Helakorpi S et al. Is the Internet replacing health professionals? A population survey on sources of medicines information among people with mental disorders. Soc Psychiatry Psychiatr Epidemiol 2011;46: 373-9.
109. Reavley NJ, Jorm AF. Recognition of mental disorders and beliefs about treatment and outcome: findings from an Australian National Survey of Mental Health Literacy and Stigma. Aust N Z J Psychiatry 2011;45: 947-56.
110. Wong DF, Xuesong H. Schizophrenia literacy among Chinese in Shanghai, China: a comparison with Chinese-speaking Australians in Melbourne and Chinese in Hong Kong. Aust N Z J Psychiatry 2011;45:524-31.
111. Wun YT, Lam TP, Goldberg D et al. Reasons for preferring a primary care physician for care if depressed. Fam Med 2011;43:344-50.
112. Yamawaki N, Pulsipher G, Moses JD et al. Predictors of negative attitudes toward mental health services: a general population study in Japan. Eur J Psychiatry 2011;25:101-10.
113. Chamberlain PN, Goldney RD, Taylor AW et al. Have mental health education programs influenced the mental health literacy of those with major depression and suicidal ideation? A comparison between 1998 and 2008 in South Australia. Suicide Life Threat Behav 2012;42:525-49.
114. Chen J. Seeking help for psychological distress in urban China. J Community Psychol 2012;40:318-40.
115. Cherif W, Elloumi H, Ateb A et al. Social representations of psychiatric care in Tunis. Tun Med 2012;90:862-6.
116. Darby AM, Hay PJ, Mond JM et al. Community recognition and beliefs about anorexia nervosa and its treatment. Int J Eat Disord 2012;45:120-4.
117. Durand-Zaleski I, Scott I, Rouillon F et al. A first national survey of knowledge, attitudes and behaviours towards schizophrenia, bipolar disorders and autism in France. BMC Psychiatry 2012;12:128.
118. Partridge B, Lucke J, Hall W. Public attitudes towards the acceptability of using drugs to treat depression and ADHD. Aust N Z J Psychiatry 2012;46: 958-65.
119. Reavley NJ, Jorm AF. Public recognition of mental disorders and beliefs about treatment: changes in Australia over 16 years. Br J Psychiatry 2012; 200:419-25.
120. Reavley NJ, Jorm AF. Belief in the harmfulness of antidepressants: associated factors and change over 16 years. J Affect Disord 2012;138:375-86.
121. Sawamura K, Tachimori H, Koyama T et al. Lay diagnoses and views on causes, coping strategies, and treatment for schizophrenia. Community Ment Health J 2012;48:309-16.
122. Swami V. Mental health literacy of depression: gender differences and attitudinal antecedents in a representative British sample. PLoS One 2012;7:e9779.
123. Townsend L, Gearing RE, Polyanskaya O. Influence of health beliefs and stigma on choosing internet support groups over formal mental health services. Psychiatr Serv 2012;63:370-6.
124. Wong DF, Xuesong H, Poon A et al. Depression literacy among Chinese in Shanghai, China: a comparison with Chinese-speaking Australians in Melbourne and Chinese in Hong Kong. Soc Psychiatry Psychiatr Epidemiol 2012;47:1235-42.
125. Al-Azzam S, Alzoubi KH, Ayoub NM et al. An audit on public awareness of depression symptoms in Jordan. Int J Occup Med Environ Health 2013;26:545-54.
126. Albani C, Blaser G, Rusch B-D et al. Attitudes towards psychotherapy. A representative survey in Germany. Psychotherapeut 2013;58: 466-73.
127. Andrëasson S, Danielsson A-K, Wallhed-Finn S. Preferences regarding treatment for alcohol problems. Alcohol Alcohol 2013;48:694-9.
128. Angermeyer MC, Matschinger H, Holzinger A et al. Psychiatric services in the community? The German public’s opinion in 1990 and 2011. Epidemiol Psychiatr Sci 2013;22:339-44.
129. Angermeyer MC, Matschinger H, Schomerus G. Attitudes towards psychiatric treatment and people with mental illness: changes over two decades. Br J Psychiatry 2013;203:146-51.
130. Angermeyer MC, Matschinger H, Schomerus G. Has the public taken notice of psychiatric reform? The image of psychiatric hospitals in Germany 1990-2011. Soc Psychiatry Psychiatr Epidemiol 2013;48: 1629-35.
131. Angermeyer MC, Millier A, Rémuzat C et al. Attitudes and beliefs of the French public about schizophrenia and major depression: results from a vignette-based population survey. BMC Psychiatry 2013;13:313.
132. Blüml V, Angermeyer MC, Holzinger A. Associations about psychoanalysis – results of a representative survey among the Viennese population. Psychiatr Prax 2013;40:130-4.
133. Coles ME, Heimberg RG, Weiss BD. The public’s knowledge and beliefs about obsessive compulsive disorder. Depress Anxiety 2013;30:778-85.
134. Coppens E, Van Audenhove C, Scheerder G et al. Public attitudes toward depression and help-seeking in four European countries baseline survey prior to the OSPI-Europe intervention. J Affect Disord 2013;150:320-9.
135. Evans-Lacko S, Henderson C, Thornicroft G. Public knowledge, attitudes and behaviour regarding people with mental illness in England 2009-2012. Br J Psychiatry 2013;201:s51-7.
136. Evans-Lacko S, Malcolm E, West K et al. Influence of time to change’s social marketing interventions on stigma in England 2009-2011. Br J Psychiatry 2013;201:s77-88.
137. Henderson C, Evans-Lacko S, Thornicroft G. Mental illness stigma, help seeking, and public health programs. Am J Publ Health 2013;103:777-80.
138. Larisch A, Heuft G, Engbrink S et al. Treatment of psychiatric and psychosomatic disorders – help-seeking, expectations and knowledge of the general population. Z Psychosom Med Psychother 2013;59:153-69.
139. Munizza C, Argentero P, Coppo A et al. Public beliefs and attitudes towards depression in Italy: a national survey. PLoS One 2013;8:e63806.
140. Pattyn E, Verhaeghe M, Bracke P. Attitudes toward community mental health care: the contact paradox revisited. Community Ment Health J 2013;49:292-302.
141. Pattyn E, Verhaeghe M, Sercu C et al. Medicalizing versus psychologizing mental illness: what are the implications for help seeking and stigma? A general population study. Soc Psychiatry Psychiatr Epidemiol 2013;48: 1637-45.
142. Pescosolido BA, Medina TR, Martin JK et al. The “backbone” of stigma: identifying the global core of public prejudice associated with mental illness. Am J Publ Health 2013;103:853-60.
143. Reavley NJ, Cvetkovski S, Jorm A. The Australian public’s beliefs about the harmfulness of antipsychotics: associated factors and change over 16 years. Psychiatry Res 2013;206:307-12.
144. Richardson J, Morgenstern H, Crider R et al. The influence of state mental health perceptions and spending on individual’s use of mental health services. Soc Psychiatry Psychiatr Epidemiol 2013;48:673-83.
145. Schomerus G, Angermeyer MC. Psychiatry finally destigmatized? Public attitudes to psychiatric care 1990-2011. Psychiatr Prax 2013;40:59-61.
146. Schomerus G, Matschinger H, Angermeyer MC. Do psychiatric units at general hospitals attract less stigmatizing attitudes compared to psychiatric hospitals? Epidemiol Psychiatr Sci 2013;22:163-8.
147. Von dem Knesebeck O, Mnich E, Daubmann A et al. Socioeconomic status and beliefs about depression, schizophrenia and eating disorders. Soc Psychiatry Psychiatr Epidemiol 2013;48:775-82.
148. Wang J, He Y, Jiang Q et al. Mental health literacy among residents in Shanghai. Shanghai Arch Psychiatry 2013;25:224-34.
149. Angermeyer MC, Matschinger H, Schomerus G. Attitudes of the German public to restrictions on persons with mental illness in 1993 and 2011. Epidemiol Psychiatr Sci 2014;23:263-70.
150. Carta MG, Angermeyer MC, Matschinger H et al. Recommendations of the Sardinian public for the treatment of depression. Int J Soc Psychiatry 2014;60:619-26.
151. Barry CL, McGinty EE. Stigma and public support for parity and government spending on mental health: a 2013 national opinion survey. Psychiatr Serv 2014;65:1265-8.
152. Mnich E, Makowski AC, Lambert M et al. Beliefs about depression – do affliction and treatment experience matter? Results of a population survey from Germany. J Affect Disord 2014;164:28-32.
153. Morgan AJ, Reavley NJ, Jorm AF. Beliefs about mental disorder treatment and prognosis: comparison of health professionals with the Australian public. Aust N Z J Psychiatry 2014;48:442-51.
154. Partridge B, Lucke J, Hall W. Over-diagnosed and over-treated: a survey of Australian public attitudes towards the acceptability of drug treatment for depression and ADHD. BMC Psychiatry 2014;14:74.
155. Pattyn E, Verhaeghe M, Sercu C et al. Public stigma and self-stigma: differential association with attitudes toward formal and informal help seeking. Psychiatr Serv 2014;65:232-8.
156. Petrowski K, Hessel A, Körner A et al. Attitudes toward psychotherapy in the general population. Psychother Psychosom Med Psychol 2014; 64:82-5.
157. Reavley NJ, Morgan AJ, Jorm AF. Development of scales to assess mentalhealth literacy relating to recognition of and intervention for depression, anxiety disorders and schizophrenia/psychosis. Aust N Z J Psychiatry 2014;48:61-9.
158. Reynders A, Kerkhof AJ, Molenberghs G et al. Attitudes and stigma in relation to help-seeking intentions for psychological problems in low and high suicide rate regions. Soc Psychiatry Psychiatr Epidemiol 2014;49: 231-9.
159. Richards M, Hori H, Sartorius N et al. Cross-cultural comparisons of attitudes toward schizophrenia amongst the general population and physi- cians: a series of web-based surveys in Japan and the United States. Psychiatry Res 2014;215:300-7.
160. Schomerus G, Matschinger H, Baumeister SE et al. Public attitudes towards psychiatric medication: a comparison between United States and Germany. World Psychiatry 2014;13:320-1.
161. Wu CY, Liu S, Chang SS et al. Surveys of medical seeking preference, mental health literacy, and attitudes toward mental illness in Taiwan, 1990-2000. J Formos Med Assoc 2014;113:33-41.
162. Fikretoglu D, Liu A. Perceived barriers to mental health treatment among individuals with a past-year disorder onset: findings from a Canadian population health survey. Soc Psychiatry Psychiatr Epidemiol 2015;50:739-46.
163. Moro MF, Angermeyer MC, Matschinger H et al. Whom to ask for professional help in case of major depression? Help-seeking recommendations of the Sardinian public. Admin Pol Ment Health Ment Health Serv Res 2015;42:704-13.
164. Oexle N, Ajdacic-Gross V, M€uller M et al. Predicting perceived need for mental health care in a community sample: an application of the selfregulatory model. Soc Psychiatry Psychiatr Epidemiol 2015;50:1593-600.
165. Park JE, Cho S-J, Lee J-Yet al. Impact of stigma on use ofmental health services by elderly Koreans. Soc Psychiatry Psychiatr Epidemiol 2015;50:757-66.
166. Pattyn E, Verhaeghe M, Bracke P. The gender gap in mental health service use. Soc Psychiatry Psychiatr Epidemiol 2015;50:1089-95.
167. Schuler MS, Puttaiah S, Mojtabai R et al. Perceived barriers to treatment for alcohol problems: a latent class analysis. Psychiatr Serv 2015;66:1221-8.
168. Seo HJ, Lee DY, SungMR. Public knowledge about dementia in South Korea: a community-based cross-sectional survey. Int Psychogeriatr 2015;27:463-9.
169. Strauss B, Spangenberg L, Brähler E et al. Attitudes towards (psychotherapy) groups: results of a survey in a representative sample. Int J Group Psychother 2015;65:410-30.
170. Yu Y, Liu Z, Hu Met al. Mental health help-seeking intentions and preferences of rural Chinese adults. PLoS One 2015;10:11.
171. Chen CY, Purdieu-Vaughns V, Phelan JC et al. Racial and mental illness stereotypes and discrimination: an identity-based analysis of the Virginia Tech and Columbine shootings. Cultur Divers Ethnic Minor Psychol 2015;21:279-87.
172. Statacorp. Stata Statistical Software, Release 13. College Station: Stata Press, 2011.
173. Nyaga VN, Arbyn M, Aerts M. Metaprop: a Stata command to perform meta-analysis of binomial data. Arch Publ Health 2014;72:39.
174. Sharp S. sbe23: meta-analysis regression. Stata Tech Bull 1998;42:16-22.
175. Bhugra D, Sartorius N. The future of psychiatry and psychiatrists. Psychiatr Prax 2015;42:413-4.
176. Moro FM, Angermeyer MC, Carta MG. Why does the public prefer psychologists over psychiatrists for the treatment of depression? Clin Pract Epidemiol Ment Health (in press).
177. Prosser A, Helfer B, Leucht S. Biological v. psychosocial treatments: a myth about pharmacotherapy v. psychotherapy. Br J Psychiatry 2016;208: 309-11.
178. Olfson M, Marcus SC. National trends in outpatient psychotherapy. Am J Psychiatry 2010;167:1456-63.
179. Holzinger A. Beliefs of the Vienneses about the prevention and treatment of depression. Vienna: Medical University of Vienna, 2010.
180. Maj M. Technical and non-technical aspects of psychiatric care: the need for a balanced view. World Psychiatry 2014;13:209-10.
181. Clement S, Schauman O, Graham T et al. What is the impact of mentalhealth- related stigma on help-seeking? A systematic review of quantitative and qualitative studies. Psychol Med 2015;45:11-27.
182. Corrigan P, Angermeyer MC: let’s not make the war against stigma about psychiatrists‘ woes. World Psychiatry 2012;11:61.
1 февраля 2017
Количество просмотров: 1387


