Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№02 2016
Анализ обращаемости за медицинской помощью лиц, впоследствии погибших в результате самоубийства: выявление возможностей для более целенаправленных стратегий профилактики суицида №02 2016
Номера страниц в выпуске:135-145
Целью данного исследования была детализация характера и соотношений обращаемости за психиатрической и непсихиатрической помощью до совершения самоубийства. Были проанализированы данные записей Офиса Главного Коронера Онтарио о каждом человеке, погибшим в результате самоубийства в Торонто с 1998 по 2011 года. Были проанализированы данные о 2 835 смертях в результате суицида, полученные из информационной базы по обращаемости за медицинской помощью в течение 12 месяцев до самоубийства административной системы здравоохранения. Выделены на основе наличия и типа предшествующего обращения за психиатрической помощью и описаны подгруппы погибших в результате самоубийства. Проведен сравнительный анализ этих групп по социально-демографическим, клиническим и суицидологическим показателям. Рассчитаны периоды времени от последнего обращения за психиатрической помощью до времени смерти, с помощью регрессионной модели пропорциональных рисков Кокса проанализированы ковариаты. Среди погибших от суицида 91,7% обращались за медицинской помощью в течение года до смерти, при этом 66,4% обращались за психиатрической помощью и 25,3% – за непсихиатрической. Наиболее распространенным типом обращения за психиатрической помощью было посещение поликлинического учреждения общего типа (54,0%), с последующим амбулаторным посещением психиатра (39,8%), посещение отделения неотложной помощи (31,1%) и госпитализация в психиатрический стационар (21,0%). Среднее время от последнего обращения за психиатрической помощью до смерти равнялось 18 дням (Q25-Q75=5–63). Обращение за психиатрической помощью достоверно ассоциировалось с женским полом, возрастом от 25 до 64 лет, отсутствием психосоциального стрессора, диагнозом шизофрении или биполярного расстройства, наличием в прошлом попытки самоубийства, самоотравлением как способом суицида и отсутствием предсмертной записки. Значительные различия между подгруппами лиц, умерших в результате самоубийства, на основе наличия и характера их обращений за медицинской помощью, предполагают необходимость создания целевых стратегий предупреждения самоубийств, основанных на социологических и клинических данных. Преобладание обращений за психиатрической помощью в амбулаторных условиях, часто незадолго до времени смерти, усиливает важность сосредоточения усилий на внедрении способов оценки риска и клинических протоколов в повседневную работу учреждений первичной и специализированной, а не только неотложной медицинской помощи.
Ключевые слова: Самоубийство, обращаемость за медицинской помощью, популяционный анализ, первичная амбулаторная медицинская помощь, психиатрическая помощь, стратегии предупреждения самоубийств
(World Psychiatry 2016; 15: 135-145)
Ключевые слова: Самоубийство, обращаемость за медицинской помощью, популяционный анализ, первичная амбулаторная медицинская помощь, психиатрическая помощь, стратегии предупреждения самоубийств
(World Psychiatry 2016; 15: 135-145)
Целью данного исследования была детализация характера и соотношений обращаемости за психиатрической и непсихиатрической помощью до совершения самоубийства. Были проанализированы данные записей Офиса Главного Коронера Онтарио о каждом человеке, погибшим в результате самоубийства в Торонто с 1998 по 2011 года. Были проанализированы данные о 2 835 смертях в результате суицида, полученные из информационной базы по обращаемости за медицинской помощью в течение 12 месяцев до самоубийства административной системы здравоохранения. Выделены на основе наличия и типа предшествующего обращения за психиатрической помощью и описаны подгруппы погибших в результате самоубийства. Проведен сравнительный анализ этих групп по социально-демографическим, клиническим и суицидологическим показателям. Рассчитаны периоды времени от последнего обращения за психиатрической помощью до времени смерти, с помощью регрессионной модели пропорциональных рисков Кокса проанализированы ковариаты. Среди погибших от суицида 91,7% обращались за медицинской помощью в течение года до смерти, при этом 66,4% обращались за психиатрической помощью и 25,3% – за непсихиатрической. Наиболее распространенным типом обращения за психиатрической помощью было посещение поликлинического учреждения общего типа (54,0%), с последующим амбулаторным посещением психиатра (39,8%), посещение отделения неотложной помощи (31,1%) и госпитализация в психиатрический стационар (21,0%). Среднее время от последнего обращения за психиатрической помощью до смерти равнялось 18 дням (Q25-Q75=5–63). Обращение за психиатрической помощью достоверно ассоциировалось с женским полом, возрастом от 25 до 64 лет, отсутствием психосоциального стрессора, диагнозом шизофрении или биполярного расстройства, наличием в прошлом попытки самоубийства, самоотравлением как способом суицида и отсутствием предсмертной записки. Значительные различия между подгруппами лиц, умерших в результате самоубийства, на основе наличия и характера их обращений за медицинской помощью, предполагают необходимость создания целевых стратегий предупреждения самоубийств, основанных на социологических и клинических данных. Преобладание обращений за психиатрической помощью в амбулаторных условиях, часто незадолго до времени смерти, усиливает важность сосредоточения усилий на внедрении способов оценки риска и клинических протоколов в повседневную работу учреждений первичной и специализированной, а не только неотложной медицинской помощи.
Ключевые слова: Самоубийство, обращаемость за медицинской помощью, популяционный анализ, первичная амбулаторная медицинская помощь, психиатрическая помощь, стратегии предупреждения самоубийств
(World Psychiatry 2016; 15: 135-145)
Минимум 800 000 человек во всем мире ежегодно умирают в результате самоубийства, ориентировочно, 11,4 на 100 000 населения в год1. Самоубийство приводит к опустошительным личным и социальным утратам, сопровождается огромными эмоциональными и экономическими потерями2. Нет четко определенного профиля человека, заканчивающего жизнь самоубийством, множество взаимосвязанных факторов могут привести к этому трагическому результату, но наличие психического заболевания часто является определяющим, присутствуя в более чем 90% случаев3,4. Абсолютный риск совершения самоубийства среди лиц, обращавшихся в течение жизни за специализированной психиатрической помощью, оценивается в 6-7% среди мужчин и 4-5% среди женщин5.
В рамках системы здравоохранения существует множество различных потенциальных вариантов, куда может обратиться человек до совершения суицидальной попытки. Психиатрическая помощь может быть получена в рамках первичной медицинской помощи, амбулаторной психиатрической службы, отделения неотложной помощи или в стационарных условиях6-9. Существующие данные показывают, что менее 50% людей, которые умирают в результате самоубийства, обращались за психиатрической помощью в течение года до смерти10-15, преобладали обращения в специализированные психиатрические службы8,14,16.
Существует недостаток исчерпывающих данных о факторах, ассоциированных с любым обращением за психиатрической помощью, или с конкретными типами обращений за ней. Кроме того, в то время как наиболее распространенным типом обращения за медицинской помощью в течение года до самоубийства, является обращение к врачу общей практики16-19, только часть посещений включает оценку безопасности пациентов или имеет документальное описание психического статуса16,20,21, и существуют лишь ограниченные данные, исследующие роль персонала, оказывающего первичную помощь, в плане определения индивидуального риска самоубийства8,14. Было описано, что женщины и пожилые люди с большей вероятностью обращались к врачу общей практики или в психиатрические службы до совершения самоубийства, но зависимость от большинства других возможных демографических и клинических факторов исследована недостаточно8,14,22.
Существует большая группа людей, которые умирают в результате самоубийства, не обращавшихся за психиатрической помощью незадолго до его совершения. Эта группа еще менее исследована в силу того, что имеющиеся данные, описывающие и сравнивающие обращавшиеся и не обращавшиеся за помощью группы, ограничены малыми нерепрезентативными выборками23,24. По определению, исследования этой группы должны полагаться на базы данных о населении для идентификации лиц, погибших в результате самоубийства, поскольку административные базы данных учреждений медико-санитарной помощи, например, организаций медицинского обслуживания или других аналогичных источников, не предназначены для сбора достаточного объема данных о людях, не обращавшихся за медицинской помощью.
Группы населения, различающиеся в зависимости от наличия, типа, частоты и давности обращения за медицинской помощью до совершения самоубийства, потенциально отличаются и по уровню риска его совершения, что требует различных стратегий предотвращения суицида25-27. Лучшее понимание социально-демографических, клинических и суицидологических различий между этими группами может служить для информирования о реализации и оценки важности целенаправленных стратегий предотвращения суицида3,28, 29.
Была обследована большая выборка лиц, покончивших с жизнью, с целью детализации характера и соотношений обращаемости за психиатрической и непсихиатрической помощью до совершения самоубийства. Мы стремились заполнить ряд пробелов в литературе, используя источники данных о населении, включающие подробную личную информацию о погибших в результате самоубийства в сочетании с административными данными медико-санитарных служб, которые охватывали все виды обращений за психиатрической и непсихиатрической помощью (и отсутствие таковых) в рамках учреждений первичной и специальной медицинской помощи.
Данные из Офиса Главного Коронера Онтарио
Офис Главного Коронера Онтарио (The Office of the Chief Coroner of Ontario, OCC) расследует все смерти в результате самоубийства в Торонто (Канада). Нами была проведена методичная выборка данных из записей в OCC о каждом человеке, который умер в результате самоубийства в Торонто (приблизительная численность населения 2,5 миллиона) с 1998 по 2011 годы (3 091 смерть от самоубийства).
OCC задействуется при всех случаях внезапной или неожиданной смерти, и проводит расследование для определения причины, которая может включать суицид, согласно стандарту "высокой степени вероятности". Коронер составляет отчет о расследовании по всей относящейся к делу информации, находя и объединяя ее из нескольких независимых источников, включая полицейский отчет, доказательства с места происшествия (например, предсмертную записку), свидетельство о смерти, данные аутопсии (отчет патологоанатома), результаты токсикологической экспертизы (только для случаев самоотравления), сопутствующую информацию, полученную в результате опроса членов семьи или других лиц, медицинскую документацию, и, в некоторых случаях, полные данные расследования. Данные OCC недоступны в течение, приблизительно, двух лет после смерти, в то время, пока не завершено полное расследование.
Была использована стандартизированная процедура выборки данных, собиралась информация о: а) социально-демографических показателях, включая возраст, пол, семейное положение и условия жизни; б) недавних стрессогенных факторах, включая производственные и финансовые трудности, межличностные конфликты, разрыв отношений, иммиграцию, проблемы со здоровьем, проблемы с законом, тяжелую утрату; в) клинических показателях, включая наличие диагноза биполярного расстройства или шизофрении, суицидальных попыток в прошлом и каких-либо сопутствующих проблем медицинского характера; г) деталях самоубийства, включая способ, место смерти и наличие предсмертной записки. Могло быть зарегистрировано более одного способа самоубийства при условии определения нескольких независимых причин смерти (например, самоотравление и асфиксия). Детали относительно намерения, предшествующего суициду, не были систематически доступны в данных коронера; поэтому мы были вынуждены полагаться на данные исследования коронером прошлой попытки самоубийства без ясности относительно того, должно ли быть поведение охарактеризовано лучше в понятии преднамеренного самоповреждения, несуицидального самоистязания или других характеристик суицидального поведения.
Два исследователя, принимавших участие в этой работе (МС и AS), провели обучение научно-исследовательского персонала на местах и постоянно были доступны для обращения с любыми вопросами и достижения консенсуса относительно кодирования более сложных случаев. Социально-демографические данные и подробности самоубийства были доступны в более чем 99% отчетов о расследовании. Информация о клинических и стрессогенных факторах собирается коронером, главным образом, для расследования причины и уточнения подробностей смерти; по существу, эти данные могут быть недостаточными, что может или не может быть связано с фактом предшествующего обращения за психиатрической помощью. Мы включили их в анализ, но интерпретировали результаты с осторожностью. Предыдущие исследования с использованием данных коронера о биполярном расстройстве или шизофрении30,31 предполагали достаточную надежность диагноза, но мы приняли решение не включать другие диагнозы (например, депрессию, тревожные расстройства, расстройства личности) из-за сомнений в их достоверности в результате неопределенности информации, содержащейся в отчетах коронера.
Административная информация системы здравоохранения
Местная административная информация системы здравоохранения была подкреплена данными Института Клинических Исследований (The Institute for Clinical Evaluative Sciences, ICES), предоставившим точную и полную информацию о жителях Онтарио (за исключением информации о заключенных и коренных жителях, проживающих в резервациях) и их обращениях к врачам в системе здравоохранения, включая посещения врача в амбулаторно-поликлинических условиях, посещение отделения неотложной помощи и госпитализации в стационар.
Данные, использованные в исследовании, включали: а) основную личную информацию, полученную из баз данных зарегистрированных лиц; б) данные о посещениях врачей, тарифицирующие коды (включая коды оказания специализированной психиатрической помощи в качестве первичной) и посещениях отделения неотложной помощи до 2002 г., полученные из Плана Медицинского Страхования Онтарио (Ontario Health Insurance Plan); в) данные о посещениях отделения неотложной помощи с 2002 г., полученные из Национальной Системы Отчетности по Амбулаторной Службе (National Ambulatory Care Reporting System); г) данные о госпитализациях с первичным диагнозом психического расстройства, полученные из реферативной базы данных по выпискам Канадского Института Медицинской Информации (Canadian Institute for Health Information, Discharge Abstract Database); и д) данные о психиатрических госпитализациях после октября 2005г., полученные из Системы Отчетности о Состоянии Психического Здоровья Онтарио (Ontario Mental Health Reporting System). Эти данные позволяли проследить информацию в течение предыдущего года на протяжении всех лет, включенных в исследование.
Число обращений за психиатрической и непсихиатрической помощью было определено заранее. Обращения к врачу общей практики по психиатрическим причинам определялись как отмеченные диагностическими кодами психического расстройства и/или аддикции в Плане Медицинского Страхования Онтарио, или кодом оплаты первичной психиатрической помощи или психотерапии, сделанным семейным врачом, согласно базе данных ICES. Это определение осуществлялось согласно алгоритму, утвержденному в ICES32, что имеет 96,1% чувствительности и 93,1% специфичности при сравнении с отвлеченными данными. Все остальные коды обращений к врачу общей практики согласно Плану Медицинского Страхования Онтарио были определены как обращения за непсихиатрической помощью. Факт амбулаторного обращения за психиатрической помощью определялся с помощью кода стандартного амбулаторного приема, сделанного в Плане Медицинского Страхования Онтарио психиатром (основной специальностью которого, согласно врачебной базе данных ICES, является психиатрия).
Факт посещения отделения неотложной помощи по психиатрическим причинам определялся одним из 3-х путей: а) до 2002 г. из Плана Медицинского Страхования Онтарио как отмеченный диагностическим кодом психического расстройства и/или аддикции или кодом счета за психиатрические услуги в документации отделения неотложной помощи; б) с 2002 г., по информации Национальной Системы Отчетности по Амбулаторной Службе, как посещение отделения неотложной помощи с диагностическими кодами психического расстройства и/или аддикции (по МКБ-9 коды 290-319 или по МКБ-10 коды F00-F99); в) с 2002 г., на основе данных Национальной Системы Отчетности по Амбулаторной Службе, как посещение отделения неотложной помощи, связанное с суицидальным поведением, таким как самоотравление и членовредительство (коды E950-9 по МКБ-9 или X60-X84 по МКБ-10)33,34. Все другие обращения в отделение неотложной помощи, которые не отвечают вышеуказанным критериям, были определены как обращения за непсихиатрической помощью.
Данные о госпитализациях по психиатрическому профилю были получены из Канадского Института Медицинской Информации - по реферативной базе данных по выпискам с диагностическими кодами психического расстройства и/или аддикции (по МКБ-9 коды 290-319 или по МКБ-10 коды F00-F99), или любым выпискам после октября 2005г., полученным из Системы Отчетности о Состоянии Психического Здоровья Онтарио. Все другие госпитализации были определены как не связанные с психиатрической помощью.
Взаимосвязь данных из OCC и ICES
Эти данные были связаны с помощью уникальных, закодированных идентификаторов и проанализированы в ICES. Информацию о каждом человеке, умершем в результате самоубийства, мы попытались связать с помощью вероятностных соответствий имени, пола, даты рождения, даты смерти и домашнего почтового индекса (первые три позиции), так как сводки OCC не содержат номера медицинских карт, которые являются основой для идентификации в среде административных медицинских данных. Выявить связь не удается в случае отсутствия достаточной информации о ключевых связующих переменных из любой базы данных, необходимых для установления окончательного соответствия.
Наличие взаимосвязи было установлено в 94,7% случаев. Оценка связи выявила тенденцию к небольшому росту с течением лет (R2=0,335, p=0,031), в диапазоне от 88,7% до 97,7%. Еще 3,0% случаев были исключены из анализа после проверки качества из-за несоответствия между данными коронера и ICES по возрасту (разница более 3 лет), полу или дате смерти (разница более 2 дней), или потому, что дата смерти была указана до регистрации факта обращения за медицинской помощью. В результате было проанализировано 2835 смертей от суицида (91,7% всех смертей в результате самоубийства).
Было проведено сравнение анализируемой и исключенной групп. Значительно большую вероятность быть исключенными имели: умершие в возрасте до 25 лет (p=0,031), страдавшие от стресса в результате иммиграции (p≤0,001), лица с диагнозом биполярного расстройства (p=0,046), лица имевшие предыдущую попытку самоубийства (p=0,002) и медицинский диагноз (p≤ 0,001).
Обращения за психиатрической и непсихиатрической помощью
Факт обращения за психиатрической помощью в течение 12 месяцев до самоубийства определялся по одному или нескольким из следующих вариантов: а) амбулаторное обращение к врачу общей практики за психиатрической помощью; б) амбулаторное посещение психиатра; в) посещение отделения неотложной помощи по психиатрическим причинам; г) госпитализация по психиатрическим причинам. Каждый из данных видов обращения за психиатрической помощью также был рассмотрен отдельно.
Факт обращения за непсихиатрической помощью определялся по одному или нескольким из следующих вариантов: а) амбулаторное обращение к врачу общей практики за непсихиатрической помощью; б) обращение к любому специалисту, кроме психиатра и врача общей практики, согласно данным ICES; в) посещение отделения неотложной помощи по непсихиатрическим причинам; г) госпитализация по непсихиатрическим причинам. Посещения отделения неотложной помощи или госпитализации, которые включали компоненты и психиатрической, и непсихиатрической помощи, рассматривались как связанные с оказанием психиатрической помощи.
Статистический анализ
Среди анализируемых 2835 случаев смертей в результате самоубийства описаны случаи обращения за психиатрической помощью, только за непсихиатрической помощью, а также случаи, в которых исследуемые не обращались ни за каким видом помощи в течение 12 месяцев до совершения самоубийства. С помощью двумерного анализа проведено сравнение по социально-демографическим, клиническим показателям, фактам наличия недавних стрессоров, а также по особенностям суицида подгрупп, обращавшихся за любым видом психиатрической помощи, только за непсихиатрической помощью, или не обращавшихся ни за каким видом помощи.
Затем с помощью многофакторной логистической регрессии был проведен анализ обращений за психиатрической помощью в течение предшествующего года с использованием моделей общих оценочных уравнений для определения взаимосвязей с фактом обращения за любой психиатрической помощью в течение года до совершения самоубийства. Исследуемые переменные включали возраст, пол, семейное положение, жизненные обстоятельства, наличие недавних и прошлых суицидальных попыток, диагноз биполярного расстройства, диагноз шизофрении, недавно установленный медицинский диагноз, способ самоубийства, место смерти и наличие предсмертной записки. Исследование было проведено с учетом и без учета года смерти для проверки наличия долговременных тенденций в результатах, и были получены сырые и скорректированные коэффициенты соотношения для независимых переменных.
Также была описана доля лиц с каждым конкретным видом обращения за психиатрической помощью в течение последних 12 месяцев до совершения суицида. Затем обращения за психиатрической помощью были отнесены к категории либо экстренных (обращение в отделение неотложной помощи или госпитализация), либо амбулаторных (амбулаторное посещение психиатра или врача общей практики), и с помощью двумерного анализа сравнивались лица, имевшие факт любого экстренного обращения с лицами, обращавшимися за психиатрической помощью только в амбулаторных условиях. В дальнейшем с помощью вторичного анализа сравнивались четыре подгруппы исследуемых, которые имели факт: а) стационарного психиатрического лечения или обращение в отделение неотложной помощи; б) обращение(я) в отделение неотложной помощи по психиатрическим причинам, но без госпитализации; в) амбулаторные посещения психиатра или врача общей практики по психиатрическим причинам, но без оказания экстренной помощи; или г) только посещения врача общей практики по психиатрическим причинам.
Для тех, кто обращался за каким-либо видом психиатрической помощи, были рассчитаны средняя величина, медиана и категориальные значения временных периодов от последнего обращения за психиатрической помощью до даты смерти для каждого вида обращения. Для каждого типа обращения за психиатрической помощью была создана кривая "время-событие". Данные были структурированы аналогично данным исследования Ahmedani и др.8 для облегчения сравнения между ними.
Затем было проанализировано время от последнего обращения за психиатрической помощью (любого типа) до смерти в результате самоубийства среди лиц, обращавшихся за ней хотя бы однажды. Взаимосвязь между исходнымиковариатами и временем последнего обращения за психиатрической помощью любого типа до самоубийства была смоделирована с помощью модели пропорциональных рисков Кокса для получения как сырых, так и скорректированных коэффициентов риска. Было проверено предположение о пропорциональности рисков, и к исходной модели были добавлены зависимые от времени переменные: наличие медицинского диагноза, диагноза шизофрении, жизненные обстоятельства и метод самоубийства. Для исходных ковариат были получены как сырые, так и скорректированные коэффициенты риска. Год смерти в качестве ковариаты также был проанализирован с помощью этой модели.
Также были определены среднее значение, медиана и диапазон частот каждого типа обращения за психиатрической помощью для лиц, имевших факт предыдущего обращения.
Этическое одобрение и конфиденциальность
OCC было дано разрешение на это исследование и был предоставлен полный доступ к их записям с целью обеспечения полноты данного исследования. Исследование было одобрено Советом по вопросам этики исследований (Research Ethics Board) в Центре Медицинских Наук Саннибрук (Sunnybrook Health Sciences Centre), расположенном в г. Торонто, Канада. Были полностью соблюдены строгие процедуры для сохранения конфиденциальности, используемые OCC и ICES.
Таблица 1 обобщает результаты бивариантного анализа трёх групп на основе обращений за медицинской помощью: а) обращавшиеся по поводу психического здоровья; б) обращавшиеся только по поводу соматического здоровья; и в) не обращавшиеся за медицинской помощью.
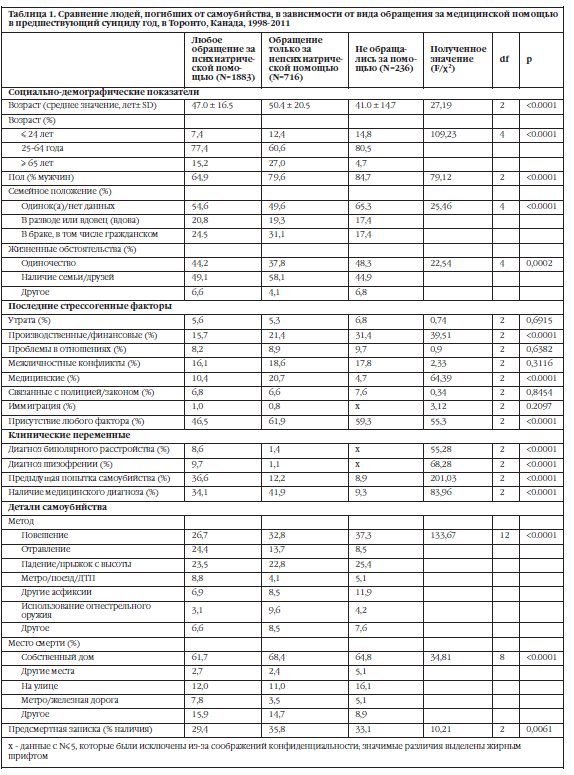
Все значимые переменные были включены в многофакторную логистическую регрессию по каждому обращению за медицинской помощью по поводу психического здоровья за последний год. Таблица 2 показывает достоверные показатели на основании регрессии. Обращение за медицинской помощью по поводу психического здоровья достоверно ассоциировалось с женским полом, возрастом 25-64 года, отсутствием выявленного психосоциального стрессового фактора, диагнозом шизофрения, диагнозом биполярное расстройство, суицидальной попыткой в анамнезе, способом отравление и отсутствием предсмертной записки. Отсутствовали долговременные тенденции относительно видов обращения за медицинской помощью по поводу психического здоровья, за исключением 2001 г. по сравнению с 1998 г. (ad.OR=1,86, CI=1,14-3,03 p=0,014), на которые пришлись изменения источников данных отделений скорой помощи в 2000 году.
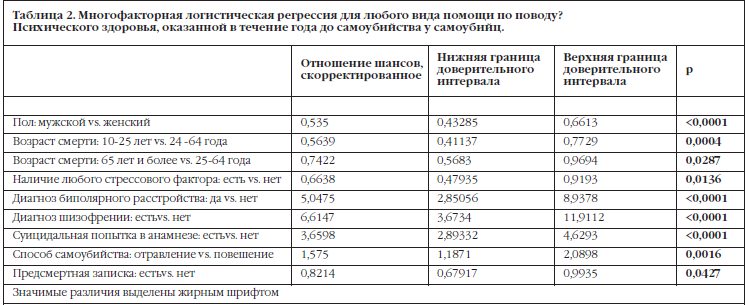
В группе обращавшихся за медицинской помощью по поводу психического здоровья наиболее частым видом обращения было первичное амбулаторное обследование (54,0%), сопровождаемое первичным обращением к психиатру (39,8%), обращение за экстренной психиатрической медицинской помощью (31,1%) и госпитализация в психиатрический стационар (21,0%).
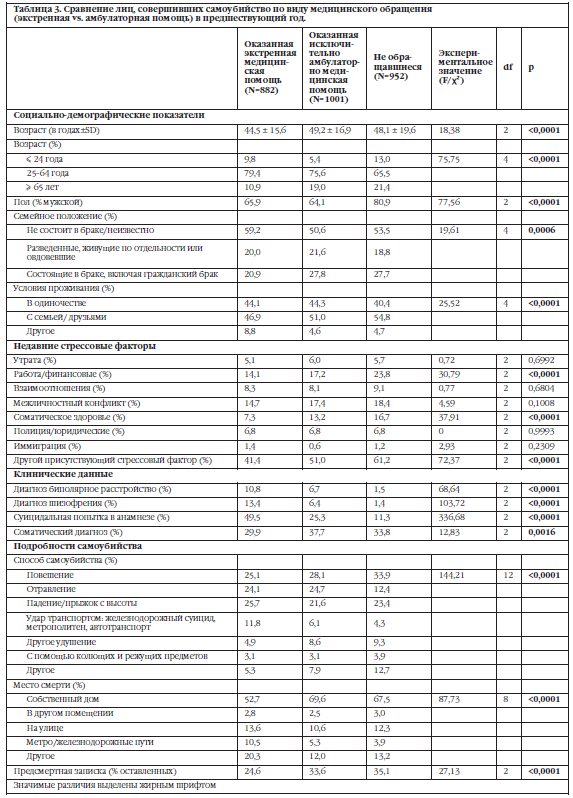
Обращения по поводу психического здоровья были также разделены по видам на экстренную помощь (обращения по скорой помощи и госпитализация) и амбулаторную (амбулаторная психиатрическая помощь и первичные обращения). В Таблице 3 показано сравнение данных по группам обращавшихся за экстренной медицинской помощью (N=882), только за амбулаторной помощью (N=1001), и не обращавшихся за медицинской помощью (N=952). Группа обращавшихся за скорой медицинской помощью характеризуется более молодым возрастом, меньшим количеством состоящих в браке или имеющих выявленный психосоциальный стрессовый фактор, большим числом имеющих тяжелое психическое заболевание или суицидальную попытку в анамнезе, и меньшим числом самоубийств дома или оставленных предсмертных записок.
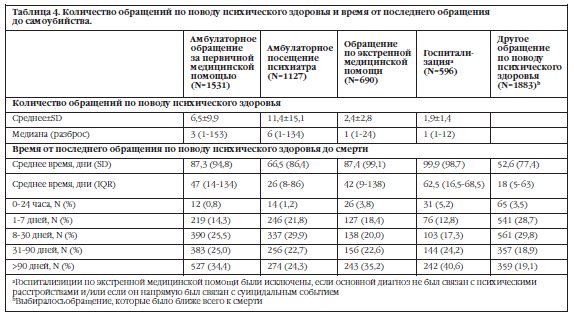
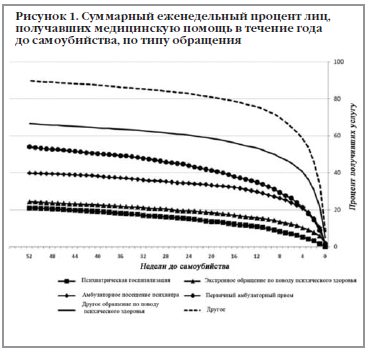 Количество обращений по поводу психического здоровья и временные промежутки от последнего обращения за психиатрической помощью (любого, по виду) до самоубийства показаны в Таблице 4. Суммарный процент получавших психиатрическую помощь (любую, по виду) по поводу психического здоровья в течение года до самоубийства показан на Рисунке 1.
Количество обращений по поводу психического здоровья и временные промежутки от последнего обращения за психиатрической помощью (любого, по виду) до самоубийства показаны в Таблице 4. Суммарный процент получавших психиатрическую помощь (любую, по виду) по поводу психического здоровья в течение года до самоубийства показан на Рисунке 1.
С помощью модели пропорциональных рисков Кокса выявлено, что время от последнего обращения до смерти было достоверно дольше у мужчин (ad.HR=0,785CI= 0,708-0,871p≤0,0001), людей в возрасте от 10 до 24 лет (ad. HR=1,426CI=1,183-1,720 р=0,0002), и умерших в результате самоубийства без выявленного психосоциального стрессового фактора (ad. HR =0,759 CI= 0,634-0,908 р=0,003).
Более короткий временной промежуток от последнего обращения до самоубийства определялся у лиц с диагнозом биполярное расстройство (ad.HR =1,935CI=1,634-2,291 р≤0,0001), диагнозом шизофрения (ad. HR=1,531CI=1,270-1,846 р≤0,0001), суицидальной попыткой в анамнезе (ad. HR=1,768CI=1,596-1,958 р≤0,0001), и тех, кто умер в больнице (ad. HR=1,891CI=1,168-3,060 р=0,0095).
Вероятность обращения за медицинской помощью по поводу психического расстройства была значительно выше в этом исследовании, чем в предыдущих10-15. Это может быть результатом включения в исследование валидной методики, нацеленной на выявление жалоб на психическое здоровье во время первичного обращения к врачу, особенно если причина была общего характера. Также, наше исследование построено исключительно на данных городских поселений, ограниченных универсальной моделью здравоохранения, которая способствует централизации оказания первичной медицинской помощи. Любое обращение за медицинской помощью по поводу психического здоровья достоверно и положительно коррелировало с женским полом, возрастом 25-64 года, отсутствием выявленного психоэмоционального стрессового фактора, диагнозом биполярное расстройство, диагнозом шизофрения, попыткой самоубийства в анамнезе, способом самоубийства посредством отравления и отсутствием предсмертной записки. Влияние возраста, пола и шизофрении соответствует таковым в предшествующих исследованиях11-13,35, и, в целом, полученные результаты расширяют понимание факторов, связанных с обращением за лечением перед самоубийством.
Результатом этих находок является следующее: во-первых, факт, что существенное большинство получало какую-либо медицинскую помощь по поводу психического здоровья, свидетельствует в пользу больших возможностей клинических мероприятий по предотвращению самоубийств. Во-вторых, более точная детализация подгруппы, получившей помощь по поводу психического расстройства, позволяет разработать целевые клинические мероприятия по предотвращению самоубийств36-38. Лечение ментальных расстройств достоверно снижало риск самоубийства4,27,39-43; однако, более точная детализация групп разделённых по типу, частоте и временной близости обращений за медицинской помощью перед самоубийством является базисом для целевых клинических вмешательств44,45. В третьих, то, что большинство обращений за медицинской помощью было амбулаторным, увеличивает значимость разработки и внедрения в рутинную амбулаторную практику программ по предотвращению самоубийств, а не тенденции рассматривать программы по предотвращению самоубийств только в группах высокого риска при оказании экстренной помощи. Такие программы должны включать в себя руководства на основе доказательной медицины для наиболее эффективного скрининга рисков самоубийства в амбулаторных условиях и по тактике ведения больных с разными уровнями риска1,46.
Наши результаты косвенно подтверждают Финские данные, свидетельствующие, что амбулаторное обращение к психиатру является ключевым элементом системы психиатрической помощи для снижения числа самоубийств39. Проблема в том, что самоубийство остается редким исходом, и, несмотря на то, что многие люди, покончившие с собой, обращались за амбулаторной помощью, большинство обращающихся за амбулаторной помощью не собираются совершать суицид. Мы определили, что умершие вследствие самоубийства, которые обращались исключительно за амбулаторной помощью по поводу психического расстройства, были старше, в основном не состояли в браке и имели стрессовый фактор, связанный со здоровьем, или коморбидное заболевание, что должно акцентировать внимание врача на необходимости направить пациента на амбулаторный прием к психиатру.
Существует единое мнение, что комплексный подход к предотвращению самоубийств, включающий общественные(неклинические) и клинические мероприятия, наиболее эффективен36,37. Для 33,6% людей, не обращавшихся за медицинской помощью в течение года до самоубийства, такие меры, как просвещение населения, дестигматизационные программы, онлайн самопомощь, обучение «гейткиперов», телефоны доверия и ограничение широкого доступа к потенциально опасным средствам имеют первостепенное значение40,47. Мужчины, молодые и пожилые достоверно меньше обращаются за медицинской помощью перед самоубийством, следовательно, общественные мероприятия должны учитывать данные демографические группы, как критически важные целевые аудитории.
Мы также определили, что примерно четверть умерших от самоубийства обращалась к врачу только по поводу соматического здоровья, что могло включать первичную медицинскую помощь без жалоб на психическое состояние или обращения к другим специалистам. Люди, которые обращались за медицинской помощью не по поводу психического расстройства, были достоверно старше (27% старше 65 лет), чаще мужчины, состоящие в браке, живущие не в одиночестве, и имевшие незадолго до этого переживания по поводу своего здоровья или любой другой выявленный стрессовый фактор. Наличие такой большой группы обращавшихся только в контексте соматических жалоб подчеркивает важность обучения «гейткиперов» и внедрение скрининговых критериев в общее медицинское образование1,46. С обращением за медицинской помощью по поводу соматического здоровьябыли связаны переживания по поводу здоровья и психосоциальные стрессовые факторы, что подтверждает значимую связь между стрессом и соматической симптоматикой. Последняя побуждает обратиться к врачу, но не с жалобами по поводу психического здоровья или с малым акцентом на них.
Анализ времени от последнего обращения за медицинской помощью по поводу психического здоровья до даты смерти выявил значительную часть людей, обращавшихся за медицинской помощью за неделю, за месяц до смерти, и от одного до двенадцати месяцев до смерти. Среднее время от любого обращения за помощью по поводу психического здоровья до смерти составило 18 дней. В то время как частота суицидов отчетливо выше в краткосрочный период после обращения за медицинской помощью и достоверно коррелирует с такими клиническими факторами как диагноз, суицидальная попытка в анамнезе и возраст, анализ времени от обращения до смерти выявил большое количество тех, у кого был длительный разрыв между датой последнего обращения и смертью. Среди видов медицинской помощи, наиболее длительный средний интервал от обращения до смерти характерен для госпитализации (62,5 дня), для которой 64,8% смертей приходится на более 30 дней после последней госпитализации, что соответствует другим исследованиям10. Госпитализация – наименее частый вид оказанной помощи, частота госпитализаций обратно пропорциональна времени от последнего обращения до смерти, но, несмотря на это, полученные результаты подчеркивают важность акцентирования внимания на недавних госпитализациях, отражающих период высокого риска, хотя они наименее частые.
Результаты данного исследования должны быть интерпретированы с некоторыми ограничениями. Во-первых, характер оказанной медицинской помощи посредством различных структур неизвестен, и поэтому мы не знаем, были ли пациенты расценены как находящиеся в группе высокого риска суицида, и были ли проведены какие либо мероприятия. Также, неизвестно, было ли обусловлено отсутствие медицинской помощи сложностью в ее получении, или субъектыне предпринимали попытки обратиться за помощью. Таким образом, наше исследование должно быть расценено как описательный анализ, который требует дальнейших исследований, направленных на увеличение качества и объема медицинской помощи.
Во-вторых, для выявления самоубийств использовались патологоанатомические данные. Это обеспечивает детализированную информацию по самоубийству, но определение самоубийства как причины смерти достаточно сложно и может зависеть от наличия обращения за медицинской помощью по поводу психического здоровья, поэтому небольшое количество смертей могло быть квалифицировано ошибочно. Предыдущие исследования по проверке патологоанатомических данных выявили, что занижение числа самоубийств больше, чем их завышение, но, в целом, показатели достаточно низкие, что предполагает высокуювалидность результатов, хотя может не отражать 100% смертей48,49.
Административные данные здравоохранения, взятые из ICES, были широко использованы во множестве других исследований состояния психического здоровья, с основным ограничением по наличию подтвержденной связи с внешними источниками данных. Наше когортное исследование состояло из 91,7% всех самоубийств, что в пределах допустимого диапазона, но показывает, что часть самоубийств не была включена в наше исследование. Умершие в возрасте до 25 лет и те, у кого был стресс от иммиграции, в основном исключались из исследования и составляют небольшие, но важные подгруппы, которые не так хорошо представлены в нашем исследовании.
В-третьих, данные ICES захватывают только врачебные клинические услуги, и у нас нет информации о других важных источниках психологической помощи, которую обеспечивают психологи, социальные работники, образовательная система, общественные организации и другие. Это очевидный недостаток, Канадская система здравоохранения такова, что врачебные услуги покрываются универсальной страховкой, тогда как другие виды помощи оплачиваются из своего кармана, обеспечиваются страховкой работодателя или такими институтами, как школа или университет. Типичный путь оказания медицинской помощи человеку с выявленной потребностью в психиатрической помощи или факторами риска самоубийства должен быть передан в область оказания врачебных услуг.
Наконец, в исследовании анализировались самоубийства только среди жителей города Торонто, крупного городского центра с обширным спектром услуг по оказанию помощи при обращении по поводу психического здоровья. Неизвестно, будут ли результаты применимы к другим, не Канадским или сельским поселениям.
В заключение, две трети умерших от самоубийства обращались за медицинской помощью в течение года до смерти, в основном за первичной амбулаторной и специализированной амбулаторной помощью. Наши данные предполагают, что клинически обоснованные стратегии предотвращения самоубийства должны использовать возможности амбулаторных учреждений. Для одной трети умерших, которые не обращались за медицинской помощью по поводу психического здоровья, к которым в основном относятсялица мужского пола, молодые или пожилые, возможности общественных социальных мероприятий являются ключевым фактором в предотвращении самоубийств и должны быть использованы для разработки и внедрения соответствующих программ. Подводя итог, понимание факторов, влияющих на вероятность и причину обращений за помощью по поводу психического здоровья, поможет в разработке программ по предотвращению самоубийств согласно правилам доказательной медицины.
Ключевые слова: Самоубийство, обращаемость за медицинской помощью, популяционный анализ, первичная амбулаторная медицинская помощь, психиатрическая помощь, стратегии предупреждения самоубийств
(World Psychiatry 2016; 15: 135-145)
Минимум 800 000 человек во всем мире ежегодно умирают в результате самоубийства, ориентировочно, 11,4 на 100 000 населения в год1. Самоубийство приводит к опустошительным личным и социальным утратам, сопровождается огромными эмоциональными и экономическими потерями2. Нет четко определенного профиля человека, заканчивающего жизнь самоубийством, множество взаимосвязанных факторов могут привести к этому трагическому результату, но наличие психического заболевания часто является определяющим, присутствуя в более чем 90% случаев3,4. Абсолютный риск совершения самоубийства среди лиц, обращавшихся в течение жизни за специализированной психиатрической помощью, оценивается в 6-7% среди мужчин и 4-5% среди женщин5.
В рамках системы здравоохранения существует множество различных потенциальных вариантов, куда может обратиться человек до совершения суицидальной попытки. Психиатрическая помощь может быть получена в рамках первичной медицинской помощи, амбулаторной психиатрической службы, отделения неотложной помощи или в стационарных условиях6-9. Существующие данные показывают, что менее 50% людей, которые умирают в результате самоубийства, обращались за психиатрической помощью в течение года до смерти10-15, преобладали обращения в специализированные психиатрические службы8,14,16.
Существует недостаток исчерпывающих данных о факторах, ассоциированных с любым обращением за психиатрической помощью, или с конкретными типами обращений за ней. Кроме того, в то время как наиболее распространенным типом обращения за медицинской помощью в течение года до самоубийства, является обращение к врачу общей практики16-19, только часть посещений включает оценку безопасности пациентов или имеет документальное описание психического статуса16,20,21, и существуют лишь ограниченные данные, исследующие роль персонала, оказывающего первичную помощь, в плане определения индивидуального риска самоубийства8,14. Было описано, что женщины и пожилые люди с большей вероятностью обращались к врачу общей практики или в психиатрические службы до совершения самоубийства, но зависимость от большинства других возможных демографических и клинических факторов исследована недостаточно8,14,22.
Существует большая группа людей, которые умирают в результате самоубийства, не обращавшихся за психиатрической помощью незадолго до его совершения. Эта группа еще менее исследована в силу того, что имеющиеся данные, описывающие и сравнивающие обращавшиеся и не обращавшиеся за помощью группы, ограничены малыми нерепрезентативными выборками23,24. По определению, исследования этой группы должны полагаться на базы данных о населении для идентификации лиц, погибших в результате самоубийства, поскольку административные базы данных учреждений медико-санитарной помощи, например, организаций медицинского обслуживания или других аналогичных источников, не предназначены для сбора достаточного объема данных о людях, не обращавшихся за медицинской помощью.
Группы населения, различающиеся в зависимости от наличия, типа, частоты и давности обращения за медицинской помощью до совершения самоубийства, потенциально отличаются и по уровню риска его совершения, что требует различных стратегий предотвращения суицида25-27. Лучшее понимание социально-демографических, клинических и суицидологических различий между этими группами может служить для информирования о реализации и оценки важности целенаправленных стратегий предотвращения суицида3,28, 29.
Была обследована большая выборка лиц, покончивших с жизнью, с целью детализации характера и соотношений обращаемости за психиатрической и непсихиатрической помощью до совершения самоубийства. Мы стремились заполнить ряд пробелов в литературе, используя источники данных о населении, включающие подробную личную информацию о погибших в результате самоубийства в сочетании с административными данными медико-санитарных служб, которые охватывали все виды обращений за психиатрической и непсихиатрической помощью (и отсутствие таковых) в рамках учреждений первичной и специальной медицинской помощи.
МЕТОДЫ
Данные из Офиса Главного Коронера Онтарио
Офис Главного Коронера Онтарио (The Office of the Chief Coroner of Ontario, OCC) расследует все смерти в результате самоубийства в Торонто (Канада). Нами была проведена методичная выборка данных из записей в OCC о каждом человеке, который умер в результате самоубийства в Торонто (приблизительная численность населения 2,5 миллиона) с 1998 по 2011 годы (3 091 смерть от самоубийства).
OCC задействуется при всех случаях внезапной или неожиданной смерти, и проводит расследование для определения причины, которая может включать суицид, согласно стандарту "высокой степени вероятности". Коронер составляет отчет о расследовании по всей относящейся к делу информации, находя и объединяя ее из нескольких независимых источников, включая полицейский отчет, доказательства с места происшествия (например, предсмертную записку), свидетельство о смерти, данные аутопсии (отчет патологоанатома), результаты токсикологической экспертизы (только для случаев самоотравления), сопутствующую информацию, полученную в результате опроса членов семьи или других лиц, медицинскую документацию, и, в некоторых случаях, полные данные расследования. Данные OCC недоступны в течение, приблизительно, двух лет после смерти, в то время, пока не завершено полное расследование.
Была использована стандартизированная процедура выборки данных, собиралась информация о: а) социально-демографических показателях, включая возраст, пол, семейное положение и условия жизни; б) недавних стрессогенных факторах, включая производственные и финансовые трудности, межличностные конфликты, разрыв отношений, иммиграцию, проблемы со здоровьем, проблемы с законом, тяжелую утрату; в) клинических показателях, включая наличие диагноза биполярного расстройства или шизофрении, суицидальных попыток в прошлом и каких-либо сопутствующих проблем медицинского характера; г) деталях самоубийства, включая способ, место смерти и наличие предсмертной записки. Могло быть зарегистрировано более одного способа самоубийства при условии определения нескольких независимых причин смерти (например, самоотравление и асфиксия). Детали относительно намерения, предшествующего суициду, не были систематически доступны в данных коронера; поэтому мы были вынуждены полагаться на данные исследования коронером прошлой попытки самоубийства без ясности относительно того, должно ли быть поведение охарактеризовано лучше в понятии преднамеренного самоповреждения, несуицидального самоистязания или других характеристик суицидального поведения.
Два исследователя, принимавших участие в этой работе (МС и AS), провели обучение научно-исследовательского персонала на местах и постоянно были доступны для обращения с любыми вопросами и достижения консенсуса относительно кодирования более сложных случаев. Социально-демографические данные и подробности самоубийства были доступны в более чем 99% отчетов о расследовании. Информация о клинических и стрессогенных факторах собирается коронером, главным образом, для расследования причины и уточнения подробностей смерти; по существу, эти данные могут быть недостаточными, что может или не может быть связано с фактом предшествующего обращения за психиатрической помощью. Мы включили их в анализ, но интерпретировали результаты с осторожностью. Предыдущие исследования с использованием данных коронера о биполярном расстройстве или шизофрении30,31 предполагали достаточную надежность диагноза, но мы приняли решение не включать другие диагнозы (например, депрессию, тревожные расстройства, расстройства личности) из-за сомнений в их достоверности в результате неопределенности информации, содержащейся в отчетах коронера.
Административная информация системы здравоохранения
Местная административная информация системы здравоохранения была подкреплена данными Института Клинических Исследований (The Institute for Clinical Evaluative Sciences, ICES), предоставившим точную и полную информацию о жителях Онтарио (за исключением информации о заключенных и коренных жителях, проживающих в резервациях) и их обращениях к врачам в системе здравоохранения, включая посещения врача в амбулаторно-поликлинических условиях, посещение отделения неотложной помощи и госпитализации в стационар.
Данные, использованные в исследовании, включали: а) основную личную информацию, полученную из баз данных зарегистрированных лиц; б) данные о посещениях врачей, тарифицирующие коды (включая коды оказания специализированной психиатрической помощи в качестве первичной) и посещениях отделения неотложной помощи до 2002 г., полученные из Плана Медицинского Страхования Онтарио (Ontario Health Insurance Plan); в) данные о посещениях отделения неотложной помощи с 2002 г., полученные из Национальной Системы Отчетности по Амбулаторной Службе (National Ambulatory Care Reporting System); г) данные о госпитализациях с первичным диагнозом психического расстройства, полученные из реферативной базы данных по выпискам Канадского Института Медицинской Информации (Canadian Institute for Health Information, Discharge Abstract Database); и д) данные о психиатрических госпитализациях после октября 2005г., полученные из Системы Отчетности о Состоянии Психического Здоровья Онтарио (Ontario Mental Health Reporting System). Эти данные позволяли проследить информацию в течение предыдущего года на протяжении всех лет, включенных в исследование.
Число обращений за психиатрической и непсихиатрической помощью было определено заранее. Обращения к врачу общей практики по психиатрическим причинам определялись как отмеченные диагностическими кодами психического расстройства и/или аддикции в Плане Медицинского Страхования Онтарио, или кодом оплаты первичной психиатрической помощи или психотерапии, сделанным семейным врачом, согласно базе данных ICES. Это определение осуществлялось согласно алгоритму, утвержденному в ICES32, что имеет 96,1% чувствительности и 93,1% специфичности при сравнении с отвлеченными данными. Все остальные коды обращений к врачу общей практики согласно Плану Медицинского Страхования Онтарио были определены как обращения за непсихиатрической помощью. Факт амбулаторного обращения за психиатрической помощью определялся с помощью кода стандартного амбулаторного приема, сделанного в Плане Медицинского Страхования Онтарио психиатром (основной специальностью которого, согласно врачебной базе данных ICES, является психиатрия).
Факт посещения отделения неотложной помощи по психиатрическим причинам определялся одним из 3-х путей: а) до 2002 г. из Плана Медицинского Страхования Онтарио как отмеченный диагностическим кодом психического расстройства и/или аддикции или кодом счета за психиатрические услуги в документации отделения неотложной помощи; б) с 2002 г., по информации Национальной Системы Отчетности по Амбулаторной Службе, как посещение отделения неотложной помощи с диагностическими кодами психического расстройства и/или аддикции (по МКБ-9 коды 290-319 или по МКБ-10 коды F00-F99); в) с 2002 г., на основе данных Национальной Системы Отчетности по Амбулаторной Службе, как посещение отделения неотложной помощи, связанное с суицидальным поведением, таким как самоотравление и членовредительство (коды E950-9 по МКБ-9 или X60-X84 по МКБ-10)33,34. Все другие обращения в отделение неотложной помощи, которые не отвечают вышеуказанным критериям, были определены как обращения за непсихиатрической помощью.
Данные о госпитализациях по психиатрическому профилю были получены из Канадского Института Медицинской Информации - по реферативной базе данных по выпискам с диагностическими кодами психического расстройства и/или аддикции (по МКБ-9 коды 290-319 или по МКБ-10 коды F00-F99), или любым выпискам после октября 2005г., полученным из Системы Отчетности о Состоянии Психического Здоровья Онтарио. Все другие госпитализации были определены как не связанные с психиатрической помощью.
Взаимосвязь данных из OCC и ICES
Эти данные были связаны с помощью уникальных, закодированных идентификаторов и проанализированы в ICES. Информацию о каждом человеке, умершем в результате самоубийства, мы попытались связать с помощью вероятностных соответствий имени, пола, даты рождения, даты смерти и домашнего почтового индекса (первые три позиции), так как сводки OCC не содержат номера медицинских карт, которые являются основой для идентификации в среде административных медицинских данных. Выявить связь не удается в случае отсутствия достаточной информации о ключевых связующих переменных из любой базы данных, необходимых для установления окончательного соответствия.
Наличие взаимосвязи было установлено в 94,7% случаев. Оценка связи выявила тенденцию к небольшому росту с течением лет (R2=0,335, p=0,031), в диапазоне от 88,7% до 97,7%. Еще 3,0% случаев были исключены из анализа после проверки качества из-за несоответствия между данными коронера и ICES по возрасту (разница более 3 лет), полу или дате смерти (разница более 2 дней), или потому, что дата смерти была указана до регистрации факта обращения за медицинской помощью. В результате было проанализировано 2835 смертей от суицида (91,7% всех смертей в результате самоубийства).
Было проведено сравнение анализируемой и исключенной групп. Значительно большую вероятность быть исключенными имели: умершие в возрасте до 25 лет (p=0,031), страдавшие от стресса в результате иммиграции (p≤0,001), лица с диагнозом биполярного расстройства (p=0,046), лица имевшие предыдущую попытку самоубийства (p=0,002) и медицинский диагноз (p≤ 0,001).
Обращения за психиатрической и непсихиатрической помощью
Факт обращения за психиатрической помощью в течение 12 месяцев до самоубийства определялся по одному или нескольким из следующих вариантов: а) амбулаторное обращение к врачу общей практики за психиатрической помощью; б) амбулаторное посещение психиатра; в) посещение отделения неотложной помощи по психиатрическим причинам; г) госпитализация по психиатрическим причинам. Каждый из данных видов обращения за психиатрической помощью также был рассмотрен отдельно.
Факт обращения за непсихиатрической помощью определялся по одному или нескольким из следующих вариантов: а) амбулаторное обращение к врачу общей практики за непсихиатрической помощью; б) обращение к любому специалисту, кроме психиатра и врача общей практики, согласно данным ICES; в) посещение отделения неотложной помощи по непсихиатрическим причинам; г) госпитализация по непсихиатрическим причинам. Посещения отделения неотложной помощи или госпитализации, которые включали компоненты и психиатрической, и непсихиатрической помощи, рассматривались как связанные с оказанием психиатрической помощи.
Статистический анализ
Среди анализируемых 2835 случаев смертей в результате самоубийства описаны случаи обращения за психиатрической помощью, только за непсихиатрической помощью, а также случаи, в которых исследуемые не обращались ни за каким видом помощи в течение 12 месяцев до совершения самоубийства. С помощью двумерного анализа проведено сравнение по социально-демографическим, клиническим показателям, фактам наличия недавних стрессоров, а также по особенностям суицида подгрупп, обращавшихся за любым видом психиатрической помощи, только за непсихиатрической помощью, или не обращавшихся ни за каким видом помощи.
Затем с помощью многофакторной логистической регрессии был проведен анализ обращений за психиатрической помощью в течение предшествующего года с использованием моделей общих оценочных уравнений для определения взаимосвязей с фактом обращения за любой психиатрической помощью в течение года до совершения самоубийства. Исследуемые переменные включали возраст, пол, семейное положение, жизненные обстоятельства, наличие недавних и прошлых суицидальных попыток, диагноз биполярного расстройства, диагноз шизофрении, недавно установленный медицинский диагноз, способ самоубийства, место смерти и наличие предсмертной записки. Исследование было проведено с учетом и без учета года смерти для проверки наличия долговременных тенденций в результатах, и были получены сырые и скорректированные коэффициенты соотношения для независимых переменных.
Также была описана доля лиц с каждым конкретным видом обращения за психиатрической помощью в течение последних 12 месяцев до совершения суицида. Затем обращения за психиатрической помощью были отнесены к категории либо экстренных (обращение в отделение неотложной помощи или госпитализация), либо амбулаторных (амбулаторное посещение психиатра или врача общей практики), и с помощью двумерного анализа сравнивались лица, имевшие факт любого экстренного обращения с лицами, обращавшимися за психиатрической помощью только в амбулаторных условиях. В дальнейшем с помощью вторичного анализа сравнивались четыре подгруппы исследуемых, которые имели факт: а) стационарного психиатрического лечения или обращение в отделение неотложной помощи; б) обращение(я) в отделение неотложной помощи по психиатрическим причинам, но без госпитализации; в) амбулаторные посещения психиатра или врача общей практики по психиатрическим причинам, но без оказания экстренной помощи; или г) только посещения врача общей практики по психиатрическим причинам.
Для тех, кто обращался за каким-либо видом психиатрической помощи, были рассчитаны средняя величина, медиана и категориальные значения временных периодов от последнего обращения за психиатрической помощью до даты смерти для каждого вида обращения. Для каждого типа обращения за психиатрической помощью была создана кривая "время-событие". Данные были структурированы аналогично данным исследования Ahmedani и др.8 для облегчения сравнения между ними.
Затем было проанализировано время от последнего обращения за психиатрической помощью (любого типа) до смерти в результате самоубийства среди лиц, обращавшихся за ней хотя бы однажды. Взаимосвязь между исходнымиковариатами и временем последнего обращения за психиатрической помощью любого типа до самоубийства была смоделирована с помощью модели пропорциональных рисков Кокса для получения как сырых, так и скорректированных коэффициентов риска. Было проверено предположение о пропорциональности рисков, и к исходной модели были добавлены зависимые от времени переменные: наличие медицинского диагноза, диагноза шизофрении, жизненные обстоятельства и метод самоубийства. Для исходных ковариат были получены как сырые, так и скорректированные коэффициенты риска. Год смерти в качестве ковариаты также был проанализирован с помощью этой модели.
Также были определены среднее значение, медиана и диапазон частот каждого типа обращения за психиатрической помощью для лиц, имевших факт предыдущего обращения.
Этическое одобрение и конфиденциальность
OCC было дано разрешение на это исследование и был предоставлен полный доступ к их записям с целью обеспечения полноты данного исследования. Исследование было одобрено Советом по вопросам этики исследований (Research Ethics Board) в Центре Медицинских Наук Саннибрук (Sunnybrook Health Sciences Centre), расположенном в г. Торонто, Канада. Были полностью соблюдены строгие процедуры для сохранения конфиденциальности, используемые OCC и ICES.
Результаты
Из 2835 человек совершивших самоубийство, 91,7% обращались за медицинской помощью в течение года до самоубийства. Большинство (66,4%) обращались за помощью по поводу психического здоровья, в то время как 25,3% обращались только за непсихиатрической помощью.Таблица 1 обобщает результаты бивариантного анализа трёх групп на основе обращений за медицинской помощью: а) обращавшиеся по поводу психического здоровья; б) обращавшиеся только по поводу соматического здоровья; и в) не обращавшиеся за медицинской помощью.

Все значимые переменные были включены в многофакторную логистическую регрессию по каждому обращению за медицинской помощью по поводу психического здоровья за последний год. Таблица 2 показывает достоверные показатели на основании регрессии. Обращение за медицинской помощью по поводу психического здоровья достоверно ассоциировалось с женским полом, возрастом 25-64 года, отсутствием выявленного психосоциального стрессового фактора, диагнозом шизофрения, диагнозом биполярное расстройство, суицидальной попыткой в анамнезе, способом отравление и отсутствием предсмертной записки. Отсутствовали долговременные тенденции относительно видов обращения за медицинской помощью по поводу психического здоровья, за исключением 2001 г. по сравнению с 1998 г. (ad.OR=1,86, CI=1,14-3,03 p=0,014), на которые пришлись изменения источников данных отделений скорой помощи в 2000 году.

В группе обращавшихся за медицинской помощью по поводу психического здоровья наиболее частым видом обращения было первичное амбулаторное обследование (54,0%), сопровождаемое первичным обращением к психиатру (39,8%), обращение за экстренной психиатрической медицинской помощью (31,1%) и госпитализация в психиатрический стационар (21,0%).
Обращения по поводу психического здоровья были также разделены по видам на экстренную помощь (обращения по скорой помощи и госпитализация) и амбулаторную (амбулаторная психиатрическая помощь и первичные обращения). В Таблице 3 показано сравнение данных по группам обращавшихся за экстренной медицинской помощью (N=882), только за амбулаторной помощью (N=1001), и не обращавшихся за медицинской помощью (N=952). Группа обращавшихся за скорой медицинской помощью характеризуется более молодым возрастом, меньшим количеством состоящих в браке или имеющих выявленный психосоциальный стрессовый фактор, большим числом имеющих тяжелое психическое заболевание или суицидальную попытку в анамнезе, и меньшим числом самоубийств дома или оставленных предсмертных записок.
 Количество обращений по поводу психического здоровья и временные промежутки от последнего обращения за психиатрической помощью (любого, по виду) до самоубийства показаны в Таблице 4. Суммарный процент получавших психиатрическую помощь (любую, по виду) по поводу психического здоровья в течение года до самоубийства показан на Рисунке 1.
Количество обращений по поводу психического здоровья и временные промежутки от последнего обращения за психиатрической помощью (любого, по виду) до самоубийства показаны в Таблице 4. Суммарный процент получавших психиатрическую помощь (любую, по виду) по поводу психического здоровья в течение года до самоубийства показан на Рисунке 1.С помощью модели пропорциональных рисков Кокса выявлено, что время от последнего обращения до смерти было достоверно дольше у мужчин (ad.HR=0,785CI= 0,708-0,871p≤0,0001), людей в возрасте от 10 до 24 лет (ad. HR=1,426CI=1,183-1,720 р=0,0002), и умерших в результате самоубийства без выявленного психосоциального стрессового фактора (ad. HR =0,759 CI= 0,634-0,908 р=0,003).
Более короткий временной промежуток от последнего обращения до самоубийства определялся у лиц с диагнозом биполярное расстройство (ad.HR =1,935CI=1,634-2,291 р≤0,0001), диагнозом шизофрения (ad. HR=1,531CI=1,270-1,846 р≤0,0001), суицидальной попыткой в анамнезе (ad. HR=1,768CI=1,596-1,958 р≤0,0001), и тех, кто умер в больнице (ad. HR=1,891CI=1,168-3,060 р=0,0095).


Обсуждение
Насколько нам известно, это крупнейшее популяционное исследование на данный момент, которое всесторонне раскрывает причины и связь обращений за медицинской помощью по поводу психического и соматического здоровья незадолго до самоубийства. Ключевая находка заключается в том, что среди 2835 умерших вследствие самоубийства 66,4% обращались за медицинской помощью по поводу психического здоровья в течение года перед смертью. Первичное обращение к врачу по поводу психического здоровья было наиболее частым видом помощи (54,0%), далее: амбулаторное обращение к психиатру (39,8%), обращение за экстренной психиатрической помощью (31,1%) и психиатрическая госпитализация (21,0%). Обнаружены некоторые социо-демографические, клинические и суицид-специфичные различия, связанные с фактом, видом обращения за медицинской помощью и временем до смерти.Вероятность обращения за медицинской помощью по поводу психического расстройства была значительно выше в этом исследовании, чем в предыдущих10-15. Это может быть результатом включения в исследование валидной методики, нацеленной на выявление жалоб на психическое здоровье во время первичного обращения к врачу, особенно если причина была общего характера. Также, наше исследование построено исключительно на данных городских поселений, ограниченных универсальной моделью здравоохранения, которая способствует централизации оказания первичной медицинской помощи. Любое обращение за медицинской помощью по поводу психического здоровья достоверно и положительно коррелировало с женским полом, возрастом 25-64 года, отсутствием выявленного психоэмоционального стрессового фактора, диагнозом биполярное расстройство, диагнозом шизофрения, попыткой самоубийства в анамнезе, способом самоубийства посредством отравления и отсутствием предсмертной записки. Влияние возраста, пола и шизофрении соответствует таковым в предшествующих исследованиях11-13,35, и, в целом, полученные результаты расширяют понимание факторов, связанных с обращением за лечением перед самоубийством.
Результатом этих находок является следующее: во-первых, факт, что существенное большинство получало какую-либо медицинскую помощь по поводу психического здоровья, свидетельствует в пользу больших возможностей клинических мероприятий по предотвращению самоубийств. Во-вторых, более точная детализация подгруппы, получившей помощь по поводу психического расстройства, позволяет разработать целевые клинические мероприятия по предотвращению самоубийств36-38. Лечение ментальных расстройств достоверно снижало риск самоубийства4,27,39-43; однако, более точная детализация групп разделённых по типу, частоте и временной близости обращений за медицинской помощью перед самоубийством является базисом для целевых клинических вмешательств44,45. В третьих, то, что большинство обращений за медицинской помощью было амбулаторным, увеличивает значимость разработки и внедрения в рутинную амбулаторную практику программ по предотвращению самоубийств, а не тенденции рассматривать программы по предотвращению самоубийств только в группах высокого риска при оказании экстренной помощи. Такие программы должны включать в себя руководства на основе доказательной медицины для наиболее эффективного скрининга рисков самоубийства в амбулаторных условиях и по тактике ведения больных с разными уровнями риска1,46.
Наши результаты косвенно подтверждают Финские данные, свидетельствующие, что амбулаторное обращение к психиатру является ключевым элементом системы психиатрической помощи для снижения числа самоубийств39. Проблема в том, что самоубийство остается редким исходом, и, несмотря на то, что многие люди, покончившие с собой, обращались за амбулаторной помощью, большинство обращающихся за амбулаторной помощью не собираются совершать суицид. Мы определили, что умершие вследствие самоубийства, которые обращались исключительно за амбулаторной помощью по поводу психического расстройства, были старше, в основном не состояли в браке и имели стрессовый фактор, связанный со здоровьем, или коморбидное заболевание, что должно акцентировать внимание врача на необходимости направить пациента на амбулаторный прием к психиатру.
Существует единое мнение, что комплексный подход к предотвращению самоубийств, включающий общественные(неклинические) и клинические мероприятия, наиболее эффективен36,37. Для 33,6% людей, не обращавшихся за медицинской помощью в течение года до самоубийства, такие меры, как просвещение населения, дестигматизационные программы, онлайн самопомощь, обучение «гейткиперов», телефоны доверия и ограничение широкого доступа к потенциально опасным средствам имеют первостепенное значение40,47. Мужчины, молодые и пожилые достоверно меньше обращаются за медицинской помощью перед самоубийством, следовательно, общественные мероприятия должны учитывать данные демографические группы, как критически важные целевые аудитории.
Мы также определили, что примерно четверть умерших от самоубийства обращалась к врачу только по поводу соматического здоровья, что могло включать первичную медицинскую помощь без жалоб на психическое состояние или обращения к другим специалистам. Люди, которые обращались за медицинской помощью не по поводу психического расстройства, были достоверно старше (27% старше 65 лет), чаще мужчины, состоящие в браке, живущие не в одиночестве, и имевшие незадолго до этого переживания по поводу своего здоровья или любой другой выявленный стрессовый фактор. Наличие такой большой группы обращавшихся только в контексте соматических жалоб подчеркивает важность обучения «гейткиперов» и внедрение скрининговых критериев в общее медицинское образование1,46. С обращением за медицинской помощью по поводу соматического здоровьябыли связаны переживания по поводу здоровья и психосоциальные стрессовые факторы, что подтверждает значимую связь между стрессом и соматической симптоматикой. Последняя побуждает обратиться к врачу, но не с жалобами по поводу психического здоровья или с малым акцентом на них.
Анализ времени от последнего обращения за медицинской помощью по поводу психического здоровья до даты смерти выявил значительную часть людей, обращавшихся за медицинской помощью за неделю, за месяц до смерти, и от одного до двенадцати месяцев до смерти. Среднее время от любого обращения за помощью по поводу психического здоровья до смерти составило 18 дней. В то время как частота суицидов отчетливо выше в краткосрочный период после обращения за медицинской помощью и достоверно коррелирует с такими клиническими факторами как диагноз, суицидальная попытка в анамнезе и возраст, анализ времени от обращения до смерти выявил большое количество тех, у кого был длительный разрыв между датой последнего обращения и смертью. Среди видов медицинской помощи, наиболее длительный средний интервал от обращения до смерти характерен для госпитализации (62,5 дня), для которой 64,8% смертей приходится на более 30 дней после последней госпитализации, что соответствует другим исследованиям10. Госпитализация – наименее частый вид оказанной помощи, частота госпитализаций обратно пропорциональна времени от последнего обращения до смерти, но, несмотря на это, полученные результаты подчеркивают важность акцентирования внимания на недавних госпитализациях, отражающих период высокого риска, хотя они наименее частые.
Результаты данного исследования должны быть интерпретированы с некоторыми ограничениями. Во-первых, характер оказанной медицинской помощи посредством различных структур неизвестен, и поэтому мы не знаем, были ли пациенты расценены как находящиеся в группе высокого риска суицида, и были ли проведены какие либо мероприятия. Также, неизвестно, было ли обусловлено отсутствие медицинской помощи сложностью в ее получении, или субъектыне предпринимали попытки обратиться за помощью. Таким образом, наше исследование должно быть расценено как описательный анализ, который требует дальнейших исследований, направленных на увеличение качества и объема медицинской помощи.
Во-вторых, для выявления самоубийств использовались патологоанатомические данные. Это обеспечивает детализированную информацию по самоубийству, но определение самоубийства как причины смерти достаточно сложно и может зависеть от наличия обращения за медицинской помощью по поводу психического здоровья, поэтому небольшое количество смертей могло быть квалифицировано ошибочно. Предыдущие исследования по проверке патологоанатомических данных выявили, что занижение числа самоубийств больше, чем их завышение, но, в целом, показатели достаточно низкие, что предполагает высокуювалидность результатов, хотя может не отражать 100% смертей48,49.
Административные данные здравоохранения, взятые из ICES, были широко использованы во множестве других исследований состояния психического здоровья, с основным ограничением по наличию подтвержденной связи с внешними источниками данных. Наше когортное исследование состояло из 91,7% всех самоубийств, что в пределах допустимого диапазона, но показывает, что часть самоубийств не была включена в наше исследование. Умершие в возрасте до 25 лет и те, у кого был стресс от иммиграции, в основном исключались из исследования и составляют небольшие, но важные подгруппы, которые не так хорошо представлены в нашем исследовании.
В-третьих, данные ICES захватывают только врачебные клинические услуги, и у нас нет информации о других важных источниках психологической помощи, которую обеспечивают психологи, социальные работники, образовательная система, общественные организации и другие. Это очевидный недостаток, Канадская система здравоохранения такова, что врачебные услуги покрываются универсальной страховкой, тогда как другие виды помощи оплачиваются из своего кармана, обеспечиваются страховкой работодателя или такими институтами, как школа или университет. Типичный путь оказания медицинской помощи человеку с выявленной потребностью в психиатрической помощи или факторами риска самоубийства должен быть передан в область оказания врачебных услуг.
Наконец, в исследовании анализировались самоубийства только среди жителей города Торонто, крупного городского центра с обширным спектром услуг по оказанию помощи при обращении по поводу психического здоровья. Неизвестно, будут ли результаты применимы к другим, не Канадским или сельским поселениям.
В заключение, две трети умерших от самоубийства обращались за медицинской помощью в течение года до смерти, в основном за первичной амбулаторной и специализированной амбулаторной помощью. Наши данные предполагают, что клинически обоснованные стратегии предотвращения самоубийства должны использовать возможности амбулаторных учреждений. Для одной трети умерших, которые не обращались за медицинской помощью по поводу психического здоровья, к которым в основном относятсялица мужского пола, молодые или пожилые, возможности общественных социальных мероприятий являются ключевым фактором в предотвращении самоубийств и должны быть использованы для разработки и внедрения соответствующих программ. Подводя итог, понимание факторов, влияющих на вероятность и причину обращений за помощью по поводу психического здоровья, поможет в разработке программ по предотвращению самоубийств согласно правилам доказательной медицины.
Благодарности
Авторы выражают признательность J. Edwards, J. Lindsell, A. Stephen и персоналу Офиса Главного Патологоанатома Онтарио за помощь в реализации этого исследования. Спонсорская поддержка данного исследования была обеспечена грантом Ontario Mental Health Foundation. Исследование также поддерживалось Institute for Clinical Evaluative Sciences (ICES), который финансируется в рамках ежегодного гранта Ontario Ministry of Health and Long-Term Care (MOHLTC). Суждения, результаты и заключения, представленные в данной работе, принадлежат авторам и не зависят от финансирующих источников. Одобрение ICES или MOHLTC не требуется. Часть исследования основана на данных собранных и предоставленных Canadian Institute of Health Information (CIHI). Однако, изложенные анализ, заключения, суждения и высказывания принадлежат авторам и не обязательно сходятся с таковыми CIHI.Список исп. литературыСкрыть список1. Health Organization. Preventing suicide: a global impera-tive. Geneva:World Health Organization, 2014.
2. Law CK, Yip PS, Chen YY. The economic and potential years of life lost from suicide in Taiwan, 1997-2007. Cri-sis 2011;32:152-9.
3. Windfuhr K, Kapur N. Suicide and mental illness: a clini-cal review of 15 years findings from the UK National Confidential Inquiry into Suicide. Br Med Bull 2011;100:101-21.
4. Hawton K, van Heeringen K. Suicide. Lancet 2009;373:1372-81.
5. Nordentoft M, Mortensen PB, Pedersen CB. Absolute risk of suicide after first hospital contact in mental disorder. Arch Gen Psychiatry 2011;68:1058-64.
6. Kapusta ND, Posch M, Niederkrotenthaler T et al. Avail-ability of mental health service providers and suicide rates in Austria: a nationwide study. PsychiatrServ 2010;61:1198-203.
7. Hom MA, Stanley IH, Joiner TE Jr. Evaluating factors and interventions that influence help-seeking and mental health service utilization among suicidal individuals: a re-view of the literature. ClinPsychol Rev 2015;40:28-39.
8. Ahmedani BK, Simon GE, Stewart C et al. Health care contacts in the year before suicide death. J Gen Intern Med 2014;29:870-7.
9. Smith EG, Craig TJ, Ganoczy D et al. Treatment of Veter-ans with depression who died by suicide: timing and qual-ity of care at last Veterans Health Administration visit. J Clin Psychiatry 2011;72:622-9.
10. Appleby L, Shaw J, Amos T et al. Suicide within 12 months of contact with mental health services: national clinical survey. BMJ 1999;318:1235-9.
11. Law YW, Wong PW, Yip PS. Suicide with psychiatric di-agnosis and without utilization of psychiatric service. BMC Public Health 2010;10:431.
12. Owens C, Booth N, Briscoe M et al. Suicide outside the care of mental health services: a case-controlled psycho-logical autopsy study. Crisis 2003;24:113-21.
13. Lee HC, Lin HC, Liu TC et al. Contact of mental and nonmental health care providers prior to suicide in Tai-wan: a population-based study. Can JPsychiatry 2008;53:377-83.
14. Luoma JB, Martin CE, Pearson JL. Contact with mental health and primary care providers before suicide: a review of the evidence. Am J Psychiatry 2002;159:909-16.
15. Sveticic J, Milner A, De Leo D. Contacts with mental health services before suicide: a comparison of Indigenous with non-Indigenous Australians. Gen Hosp Psychiatry 2012;34:185-91.
16. Hochman E, Shelef L, Mann JJ et al. Primary health care utilization prior to suicide: a retrospective case-control study among active-duty military personnel. J Clin Psy-chiatry 2014;75:e817-23.
17. Ilgen MA, Conner KR, Roeder KM et al. Patterns of treatment utilization before suicide among male veterans with substance use disorders. Am JPublic Health 2012;102(Suppl. 1):S88-92.
18. Bruffaerts R, Demyttenaere K, Hwang I et al. Treatment of suicidal people around the world. Br J Psychiatry 2011;199:64-70.
19. Chang HJ, Lai YL, Chang CM et al. Gender and age dif-ferences among youth, in utilization of mental health serv-ices in the year preceding suicide in Taiwan. Community Ment Health J 2012;48:771-80.
20. Pearson A, Saini P, Da Cruz D et al. Primary care contact prior to suicide in individuals with mental illness. Br J Gen Pract 2009;59:825-32.
21. Juurlink DN, Herrmann N, Szalai JP et al. Medical illness and the risk of suicide in the elderly. Arch Intern Med 2004;164:1179-84.
22. Schaffer A, Flint AJ, Smith E et al. Correlates of suicidal-ity among patients with psychotic depression. Suicide Life Threat Behav 2008;38:403-14.
23. Pirkis J, Burgess P. Suicide and recency of health care contacts. A systematic review. Br J Psychiatry 1998;173:462-74.
24. John A, Dennis M, Kosnes L et al. Suicide Information Database-Cymru: a protocol for a population-based, rou-tinely collected data linkage study to explore risks and patterns of healthcare contact prior to suicide to identify opportunities for intervention. BMJ Open 2014;4:e006780.
25. Renaud J, Seguin M, Lesage AD et al. Service use and unmet needs in youth suicide: a study of trajectories. Can J Psychiatry 2014;59:523-30.
26. Stanley IH, Hom MA, Joiner TE. Mental health service use among adults with suicide ideation, plans, or attempts: results from a national survey. PsychiatrServ 2015;66:1296-302.
27. Coffey MJ, Coffey CE, Ahmedani BK. Suicide prevention in patient and nonpatient populations. PsychiatrServ 2015;66:1119-20.
28. Huisman A, Kerkhof AJ, Robben PB. Suicides in users of mental health care services: treatment characteristics and hindsight reflections. SuicideLife Threat Behav 2011;41:41-9.
29. Schmitz WM Jr, Allen MH, Feldman BN et al. Preventing suicide through improved training in suicide risk assess-ment and care: an American Association of Suicidology Task Force report addressing serious gaps in U.S. mental health training. Suicide Life Threat Behav 2012;42:292-304.
30. Schaffer A, Sinyor M, Reis C et al. Suicide in bipolar dis-order: characteristics and subgroups. Bipolar Disord 2014;16:732-40.
31. Sinyor M, Schaffer A, Remington G. Suicide in schizo-phrenia: an observational study of coroner records in To-ronto. J Clin Psychiatry 2015;76:e98-103.
32. Steele LS, Glazier RH, Lin E et al. Using administrative data to measure ambulatory mental health service provi-sion in primary care. Med Care 2004;42:960-5.
33. Rhodes AE, Lu H, Skinner R. Time trends in medically serious suiciderelatedbehaviours in boys and girls. Can J Psychiatry 2014;59:556-60.
34. Silverman MM, Berman AL, Sanddal ND et al. Rebuild-ing the tower of Babel: a revised nomenclature for the study of suicide and suicidal behaviors. Part 2: Suicide-related ideations, communications, and behaviors. Suicide Life Threat Behav 2007;37:264-77.
35. Renaud J, Berlim MT, Seguin M et al. Recent and lifetime utilization of health care services by children and adoles-cent suicide victims: a casecontrol study. J Affect Disord 2009;117:168-73.
36. Mann JJ, Apter A, Bertolote J et al. Suicide prevention strategies: a systematic review. JAMA 2005;294:2064-74.
37. Bryan CJ, Rudd MD. Advances in the assessment of sui-cide risk. J ClinPsychol2006;62:185-200.
38. National Action Alliance for Suicide Prevention and S.P.R. Center. Zero suicide in health and behavioural health care. http://zerosuicide.sprc.org/.
39. Pirkola S, Sund R, Sailas E et al. Community mental-health services and suicide rate in Finland: a nationwide small-area analysis. Lancet 2009;373:147-53.
40. While D, Bickley H, Roscoe A et al. Implementation of mental health service recommendations in England and Wales and suicide rates, 1997-2006: a cross-sectional and before-and-after observational study. Lan-cet2012;379:1005-12.
41. Valenstein M, Kim HM, Ganoczy D et al. Higher-risk pe-riods for suicide among VA patients receiving depression treatment: prioritizing suicide prevention efforts. J Affect Disord 2009;112:50-8.
42. Nordentoft M. Prevention of suicide and attempted suicide in Denmark. Epidemiological studies of suicide and inter-vention studies in selected risk groups. Dan Med Bull 2007;54:306-69.
43. Hoffmire CA, Kemp JE, Bossarte RM. Changes in suicide mortality for veterans and nonveterans by gender and his-tory of VHA Service Use, 2000-2010. PsychiatrServ 2015;66:959-65.144 World Psychiatry 15:2 - June 2016
44. Bertolote JM, Fleischmann A, De Leo D et al. Suicide and mental disorders: do we know enough? Br J Psychiatry 2003;183:382-3.
45. Hansson EK, Tuck A, Lurie S et al. Rates of mental ill-ness and suicidality in immigrant, refugee, ethnocultural, and racialized groups in Canada: a review of the literature. Can J Psychiatry 2012;57:11-21.
46. Bolton JM, Gunnell D, Turecki G. Suicide risk assessment and intervention in people with mental illness. BMJ 2015;351:h4978.
47. U.S. Department of Health and Human Services. National strategy for suicide prevention: goals and objectives for action, 2012. A report of the US Surgeon General and of the National Action Alliance for Suicide Prevention. Washington: U.S. Department of Health and Human Serv-ices, 2012.
48. O’Carroll PW. A consideration of the validity and reliabil-ity of suicide mortality data. Suicide Life Threat Behav 1989;19:1-16.
49. Parai JL, Kreiger N, Tomlinson G et al. The validity of the certification of manner of death by Ontario coroners. Ann Epidemiol 2006;16:805-11.


