Клинический разбор в общей медицине №5 2022
A clinical case of multiple predictors long-COVID-19
Olga N. Sivyakova1, Elena S. Skripkina2, Olga V. Voronova2
Abstract
The aim is to demonstrate the case of multiple predictors of long-COVID-19, to try to explain the data of laboratory and instrumental research methods, the failure of antiarrhythmic therapy. Features of the clinical case: an elderly patient was not vaccinated against COVID-19, suffered from hypertension and obesity for a long time, was hospitalized with COVID-19, complicated by community-acquired pneumonia of moderate severity. Subsequently, atrial fibrillation developed, which could not be eliminated. Long-COVID risk factors: female gender, polymorbid background, elevated C-reactive protein levels, neutrophilosis and lymphopenia occurred in the presented clinical case.
Key words: long-COVID-19, predictors, atrial fibrillation.
For citation: Sivyakova O.N., Skripkina E.S., Voronova O.V. A clinical case of multiple predictors long-COVID-19. Clinical analysis in general medicine. 2022; 5: 23–26. DOI: 10.47407/kr2022.3.5.00159
Новая коронавирусная инфекция COVID-19 обладает способностью отягощать сердечно-сосудистую патологию у кардиологических больных посредством прямых и опосредованных повреждений миокарда и сосудов, а также за счет кардиотоксических эффектов лекарственной терапии. Наибольший процент тяжелого течения и летальности, как правило, регистрируется среди лиц пожилого возраста [1–3]. Неблагоприятным фоном, влияющим на тяжесть течения коронавирусной пневмонии, являются заболевания сердечно-сосудистой системы и ожирение [4]. В этой связи представляет интерес клинический случай пациентки К., 69 лет, которая длительно страдала гипертонической болезнью с артериальной гипертензией (АГ) 3-й степени и ожирением 2-й степени (индекс массы тела – 38,06 кг/м2, окружность талии – 117 см), от COVID-19 не прививалась. 30.09.2021 стала отмечать сухой кашель, одышку, повышение температуры до 37,7ºС. 01.10.2021 осмотрена терапевтом на дому, взят мазок на COVID-19. 07.10.2021 госпитализирована в инфекционный ковидный госпиталь на 8-й день от начала заболевания с диагнозом: новая коронавирусная инфекция, вызванная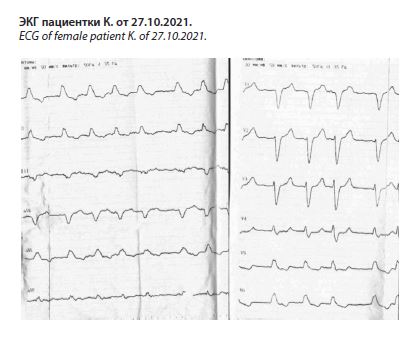
COVID-19, подтвержденная лабораторно от 02.10.2021, тяжелой степени, осложненная внебольничной двусторонней полисегментарной пневмонией средней степени тяжести, дыхательная недостаточность 1-й степени, КТ-2 (35%). 07.10.2021 на электрокардиограмме (ЭКГ) была синусовая тахикардия с частотой сердечных сокращений (ЧСС) 98 уд/мин, полная блокада левой ножки пучка Гиса, повышена нагрузка на предсердия. Получала оксигенотерапию, противовирусную, антибактериальную, противовоспалительную, дезинтоксикационную терапию с положительной динамикой (18.10.2021: мазок на COVID-19 отрицательный, при компьютерной томографии – КТ органов грудной клетки – поражение легочной ткани 10%, КТ-1). 18.10.2021 на ЭКГ зарегистрирована фибрилляция предсердий (ФП) с ЧСС 127 уд/мин. Попытки восстановления синусового ритма амиодароном были безуспешны, после повторного отрицательного результата мазка на COVID-19 пациентка была переведена 27.10.2021 в кардиологическое отделение Амурской областной клинической больницы (АОКБ) для уточнения диагноза и дальнейшего лечения (см. рисунок). Необходимо отметить, что терапия амиодароном не усугубила легочную патологию, что подтверждает данные литературы [3].
Основной жалобой при поступлении в АОКБ была слабость. Несмотря на терапию дексаметазоном и имеющиеся признаки метаболического синдрома, такие как АГ и ожирение, углеводный обмен был не изменен. С 18.10.2021 стали увеличиваться С-реактивный белок (СРБ), фибриноген и лейкоцитоз до 30,9×109/л за счет нейтрофилеза, отмечалась лимфопения. Лейкоцитоз объясняли приемом
дексаметазона, но, возможно, изменения в клиническом и биохимическом анализах крови были обусловлены отсроченным развитием системной воспалительной реакции вследствие дисрегуляции адаптивного иммунитета. К 04.11.2021 уровни фибриногена, СРБ и лейкоцитов нормализовались, но скорость оседания эритроцитов оставалась повышенной – 32 мм/ч. Во время пребывания в инфекционном госпитале при исследовании гормонов щитовидной железы на фоне лечения амиодароном однократно было зафиксировано незначительное повышение уровня свободного тироксина Т4, но при повторном анализе гормонов щитовидной железы от 29.10.2021 уже без антиаритмической терапии
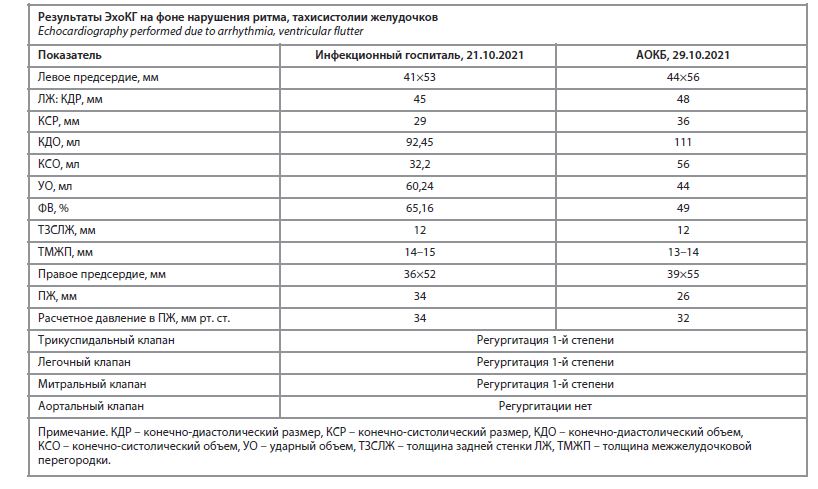 показатели были в пределах нормальных значений. У 15–20% пациентов с COVID-19, по литературным данным, выявляются нарушения функции щитовидной железы. Принимая во внимание тесную связь щитовидной железы и Т-клеточно-опосредованных аутоиммунных реакций, необходимо иметь в виду возможную роль патологии щитовидной железы в патогенезе long-COVID [5]. 29.10.2021 проведено суточное мониторирование ЭКГ: ФП с полной блокадой левой ножки пучка Гиса с ЧСС от 90 до 162 (средняя 112) уд/мин. При КТ 02.11.2021 очаговых и инфильтративных изменений в легких не выявлено, участки постпневмонического кортикального фиброза во всех долях обоих легких. В таблице представлены результаты эхокардиографического исследования (ЭхоКГ) в динамике.
показатели были в пределах нормальных значений. У 15–20% пациентов с COVID-19, по литературным данным, выявляются нарушения функции щитовидной железы. Принимая во внимание тесную связь щитовидной железы и Т-клеточно-опосредованных аутоиммунных реакций, необходимо иметь в виду возможную роль патологии щитовидной железы в патогенезе long-COVID [5]. 29.10.2021 проведено суточное мониторирование ЭКГ: ФП с полной блокадой левой ножки пучка Гиса с ЧСС от 90 до 162 (средняя 112) уд/мин. При КТ 02.11.2021 очаговых и инфильтративных изменений в легких не выявлено, участки постпневмонического кортикального фиброза во всех долях обоих легких. В таблице представлены результаты эхокардиографического исследования (ЭхоКГ) в динамике.
Как видно из таблицы, после перенесенной коронавирусной инфекции COVID-19 увеличились размеры предсердий и левого желудочка (ЛЖ), снизилась сократительная способность миокарда ЛЖ. В то же время после разрешения пневмонии размеры правого желудочка (ПЖ) уменьшились, немного снизилось расчетное давление в ПЖ, хотя признаки легочной гипертензии остались 1-й степени, возможно, из-за ФП. Учитывая наличие факторов риска атеросклероза, для исключения ишемической болезни сердца 03.11.2021 проведена инвазивная коронароангиография, дано заключение: правый тип кровоснабжения миокарда, коронарные артерии без видимых ангиографических изменений. Получала лечение ингибиторами ангиотензинпревращающего фермента, β-адреноблокаторами, антагонистами минералокортикоидных рецепторов, диуретиками, статинами, новыми оральными антикоагулянтами. 04.11.2021 пациентка выписана с диагнозом: основной – гипертоническая болезнь III стадии, АГ 3-й степени, риск 4. Осложнения – полная блокада левой ножки пучка Гиса. ФП, персистирующий вариант течения, нормосистолическая форма. CHA2DC2-VASc – 3 балла, HAS-BLED – 3 балла. Легочная гипертензия 1-й степени. Хроническая сердечная недостаточность IIА с промежуточной фракцией выброса (49%), функциональный класс II. Хроническая болезнь почек IIIа стадии (скорость клубочковой фильтрации – 54,02 мл/мин). Фоновое заболевание – ожирение 2-й степени, дислипидемия. Рекомендованы наблюдение по месту жительства, постоянная медикаментозная терапия, контроль артериального давления, ЧСС, клинического и биохимического анализов крови, контроль суточного мониторирования ЭКГ через 3 мес с последующей консультацией кардиолога, контроль ЭхоКГ через 6 мес. Безусловно, у пожилой пациентки с длительным анамнезом АГ и ожирения ФП могла развиться и без COVID-19 [6]. Кроме того, в Дании проводилось исследование, участниками которого были пациенты, госпитализированные с внебольничной пневмонией за период с 1998 по 2018 г. и не имеющие до этого ФП. В исследовании были проанализированы данные 274 196 пациентов, госпитализированных с пневмонией, у 6553 из них (медиана возраста 79 лет; 52% женщины) во время госпитализации впервые развилась ФП, что составило 2,4% [7]. А при COVID-19 аритмии встречаются в 16,7% случаев [3, 8]. Исследование, проводимое в Великобритании с участием почти 48 тыс. человек в сравнении с контрольной группой, показало, что у пациентов после COVID-19 в 3 раза чаще встречаются сердечная недостаточность, аритмии, инфаркт миокарда, инсульт, которые дебютируют в клинической картине [9].
Представленный клинический пример ярко иллюстрирует эти литературные данные. Синдром нарушения ритма у пациентки возник на 19-й день заболевания, когда мазок на COVID-19 был уже отрицательным, но стали нарастать признаки воспалительного синдрома. Через 4 нед от начала заболевания пациентка была переведена в АОКБ для дальнейшего лечения, данный временной период укладывается в определение long-COVID. Факторы риска long-COVID: женский пол, полиморбидный фон, повышенный уровень СРБ, нейтрофилез и лимфопения – имели место в представленном клиническом случае [10].
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Сивякова Ольга Николаевна – канд. мед. наук, доц., доц. каф. госпитальной терапии с курсом фармакологии ФГБОУ ВО АГМА.
E-mail: oltschonok@mail.ru; ORCID: 0000-0001-8685-9577
Olga N. Sivyakova – Cand. Sci. (Med.), Assoc. Prof., Amur State Medical Academy. E-mail: oltschonok@mail.ru;
ORCID: 0000-0001-8685-9577
Скрипкина Елена Сергеевна – зав. кардиологическим отд-нием ГАУЗ АО АОКБ. E-mail: lenas969@yandex.ru;
ORCID: 0000-0001-9235-0419
Elena S. Skripkina – Head of the Cardiologi Department, Amur Regional Clinical Hospital. E-mail: lenas969@yandex.ru;
ORCID: 0000-0001-9235-0419
Воронова Ольга Валерьевна – врач-кардиолог кардиологического отд-ния ГАУЗ АО АОКБ. E-mail: olgavoronova_84@mail.ru;
ORCID: 0000-0001-8816-0559
Olga V. Voronova – cardiologist, Amur Regional Clinical Hospital. E-mail: olgavoronova_84@mail.ru; ORCID: 0000-0001-8816-0559
Статья поступила в редакцию / The article received: 21.11.2022
Статья принята к печати / The article approved for publication: 24.11.2022
Клинический разбор в общей медицине №5 2022
Случай множественных предикторов long-COVID-19
Аннотация
Цель – продемонстрировать случай множественных предикторов long-COVID-19, попытаться объяснить данные лабораторных и инструментальных методов исследования, безуспешность антиаритмической терапии. Особенности клинического случая: пожилая пациентка не прививалась от COVID-19, длительно страдала артериальной гипертензией и ожирением, была госпитализирована с COVID-19, осложненным внебольничной пневмонией средней степени тяжести. Впоследствии развилась фибрилляция предсердий, которую не удалось устранить. Факторы риска long-COVID: женский пол, полиморбидный фон, повышенный уровень С-реактивного белка, нейтрофилез и лимфопения – имели место в представленном клиническом случае. Ключевые слова: long-COVID-19, предикторы, фибрилляция предсердий. Для цитирования: Сивякова О.Н., Скрипкина Е.С., Воронова О.В. Случай множественных предикторов long-COVID-19. Клинический разбор в общей медицине. 2022; 5: 23–26. DOI: 10.47407/kr2022.3.5.00159
Цель – продемонстрировать случай множественных предикторов long-COVID-19, попытаться объяснить данные лабораторных и инструментальных методов исследования, безуспешность антиаритмической терапии. Особенности клинического случая: пожилая пациентка не прививалась от COVID-19, длительно страдала артериальной гипертензией и ожирением, была госпитализирована с COVID-19, осложненным внебольничной пневмонией средней степени тяжести. Впоследствии развилась фибрилляция предсердий, которую не удалось устранить. Факторы риска long-COVID: женский пол, полиморбидный фон, повышенный уровень С-реактивного белка, нейтрофилез и лимфопения – имели место в представленном клиническом случае. Ключевые слова: long-COVID-19, предикторы, фибрилляция предсердий. Для цитирования: Сивякова О.Н., Скрипкина Е.С., Воронова О.В. Случай множественных предикторов long-COVID-19. Клинический разбор в общей медицине. 2022; 5: 23–26. DOI: 10.47407/kr2022.3.5.00159
A clinical case of multiple predictors long-COVID-19
Olga N. Sivyakova1, Elena S. Skripkina2, Olga V. Voronova2
Abstract
The aim is to demonstrate the case of multiple predictors of long-COVID-19, to try to explain the data of laboratory and instrumental research methods, the failure of antiarrhythmic therapy. Features of the clinical case: an elderly patient was not vaccinated against COVID-19, suffered from hypertension and obesity for a long time, was hospitalized with COVID-19, complicated by community-acquired pneumonia of moderate severity. Subsequently, atrial fibrillation developed, which could not be eliminated. Long-COVID risk factors: female gender, polymorbid background, elevated C-reactive protein levels, neutrophilosis and lymphopenia occurred in the presented clinical case.
Key words: long-COVID-19, predictors, atrial fibrillation.
For citation: Sivyakova O.N., Skripkina E.S., Voronova O.V. A clinical case of multiple predictors long-COVID-19. Clinical analysis in general medicine. 2022; 5: 23–26. DOI: 10.47407/kr2022.3.5.00159
Новая коронавирусная инфекция COVID-19 обладает способностью отягощать сердечно-сосудистую патологию у кардиологических больных посредством прямых и опосредованных повреждений миокарда и сосудов, а также за счет кардиотоксических эффектов лекарственной терапии. Наибольший процент тяжелого течения и летальности, как правило, регистрируется среди лиц пожилого возраста [1–3]. Неблагоприятным фоном, влияющим на тяжесть течения коронавирусной пневмонии, являются заболевания сердечно-сосудистой системы и ожирение [4]. В этой связи представляет интерес клинический случай пациентки К., 69 лет, которая длительно страдала гипертонической болезнью с артериальной гипертензией (АГ) 3-й степени и ожирением 2-й степени (индекс массы тела – 38,06 кг/м2, окружность талии – 117 см), от COVID-19 не прививалась. 30.09.2021 стала отмечать сухой кашель, одышку, повышение температуры до 37,7ºС. 01.10.2021 осмотрена терапевтом на дому, взят мазок на COVID-19. 07.10.2021 госпитализирована в инфекционный ковидный госпиталь на 8-й день от начала заболевания с диагнозом: новая коронавирусная инфекция, вызванная
COVID-19, подтвержденная лабораторно от 02.10.2021, тяжелой степени, осложненная внебольничной двусторонней полисегментарной пневмонией средней степени тяжести, дыхательная недостаточность 1-й степени, КТ-2 (35%). 07.10.2021 на электрокардиограмме (ЭКГ) была синусовая тахикардия с частотой сердечных сокращений (ЧСС) 98 уд/мин, полная блокада левой ножки пучка Гиса, повышена нагрузка на предсердия. Получала оксигенотерапию, противовирусную, антибактериальную, противовоспалительную, дезинтоксикационную терапию с положительной динамикой (18.10.2021: мазок на COVID-19 отрицательный, при компьютерной томографии – КТ органов грудной клетки – поражение легочной ткани 10%, КТ-1). 18.10.2021 на ЭКГ зарегистрирована фибрилляция предсердий (ФП) с ЧСС 127 уд/мин. Попытки восстановления синусового ритма амиодароном были безуспешны, после повторного отрицательного результата мазка на COVID-19 пациентка была переведена 27.10.2021 в кардиологическое отделение Амурской областной клинической больницы (АОКБ) для уточнения диагноза и дальнейшего лечения (см. рисунок). Необходимо отметить, что терапия амиодароном не усугубила легочную патологию, что подтверждает данные литературы [3].
Основной жалобой при поступлении в АОКБ была слабость. Несмотря на терапию дексаметазоном и имеющиеся признаки метаболического синдрома, такие как АГ и ожирение, углеводный обмен был не изменен. С 18.10.2021 стали увеличиваться С-реактивный белок (СРБ), фибриноген и лейкоцитоз до 30,9×109/л за счет нейтрофилеза, отмечалась лимфопения. Лейкоцитоз объясняли приемом
дексаметазона, но, возможно, изменения в клиническом и биохимическом анализах крови были обусловлены отсроченным развитием системной воспалительной реакции вследствие дисрегуляции адаптивного иммунитета. К 04.11.2021 уровни фибриногена, СРБ и лейкоцитов нормализовались, но скорость оседания эритроцитов оставалась повышенной – 32 мм/ч. Во время пребывания в инфекционном госпитале при исследовании гормонов щитовидной железы на фоне лечения амиодароном однократно было зафиксировано незначительное повышение уровня свободного тироксина Т4, но при повторном анализе гормонов щитовидной железы от 29.10.2021 уже без антиаритмической терапии
Как видно из таблицы, после перенесенной коронавирусной инфекции COVID-19 увеличились размеры предсердий и левого желудочка (ЛЖ), снизилась сократительная способность миокарда ЛЖ. В то же время после разрешения пневмонии размеры правого желудочка (ПЖ) уменьшились, немного снизилось расчетное давление в ПЖ, хотя признаки легочной гипертензии остались 1-й степени, возможно, из-за ФП. Учитывая наличие факторов риска атеросклероза, для исключения ишемической болезни сердца 03.11.2021 проведена инвазивная коронароангиография, дано заключение: правый тип кровоснабжения миокарда, коронарные артерии без видимых ангиографических изменений. Получала лечение ингибиторами ангиотензинпревращающего фермента, β-адреноблокаторами, антагонистами минералокортикоидных рецепторов, диуретиками, статинами, новыми оральными антикоагулянтами. 04.11.2021 пациентка выписана с диагнозом: основной – гипертоническая болезнь III стадии, АГ 3-й степени, риск 4. Осложнения – полная блокада левой ножки пучка Гиса. ФП, персистирующий вариант течения, нормосистолическая форма. CHA2DC2-VASc – 3 балла, HAS-BLED – 3 балла. Легочная гипертензия 1-й степени. Хроническая сердечная недостаточность IIА с промежуточной фракцией выброса (49%), функциональный класс II. Хроническая болезнь почек IIIа стадии (скорость клубочковой фильтрации – 54,02 мл/мин). Фоновое заболевание – ожирение 2-й степени, дислипидемия. Рекомендованы наблюдение по месту жительства, постоянная медикаментозная терапия, контроль артериального давления, ЧСС, клинического и биохимического анализов крови, контроль суточного мониторирования ЭКГ через 3 мес с последующей консультацией кардиолога, контроль ЭхоКГ через 6 мес. Безусловно, у пожилой пациентки с длительным анамнезом АГ и ожирения ФП могла развиться и без COVID-19 [6]. Кроме того, в Дании проводилось исследование, участниками которого были пациенты, госпитализированные с внебольничной пневмонией за период с 1998 по 2018 г. и не имеющие до этого ФП. В исследовании были проанализированы данные 274 196 пациентов, госпитализированных с пневмонией, у 6553 из них (медиана возраста 79 лет; 52% женщины) во время госпитализации впервые развилась ФП, что составило 2,4% [7]. А при COVID-19 аритмии встречаются в 16,7% случаев [3, 8]. Исследование, проводимое в Великобритании с участием почти 48 тыс. человек в сравнении с контрольной группой, показало, что у пациентов после COVID-19 в 3 раза чаще встречаются сердечная недостаточность, аритмии, инфаркт миокарда, инсульт, которые дебютируют в клинической картине [9].
Представленный клинический пример ярко иллюстрирует эти литературные данные. Синдром нарушения ритма у пациентки возник на 19-й день заболевания, когда мазок на COVID-19 был уже отрицательным, но стали нарастать признаки воспалительного синдрома. Через 4 нед от начала заболевания пациентка была переведена в АОКБ для дальнейшего лечения, данный временной период укладывается в определение long-COVID. Факторы риска long-COVID: женский пол, полиморбидный фон, повышенный уровень СРБ, нейтрофилез и лимфопения – имели место в представленном клиническом случае [10].
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Сивякова Ольга Николаевна – канд. мед. наук, доц., доц. каф. госпитальной терапии с курсом фармакологии ФГБОУ ВО АГМА.
E-mail: oltschonok@mail.ru; ORCID: 0000-0001-8685-9577
Olga N. Sivyakova – Cand. Sci. (Med.), Assoc. Prof., Amur State Medical Academy. E-mail: oltschonok@mail.ru;
ORCID: 0000-0001-8685-9577
Скрипкина Елена Сергеевна – зав. кардиологическим отд-нием ГАУЗ АО АОКБ. E-mail: lenas969@yandex.ru;
ORCID: 0000-0001-9235-0419
Elena S. Skripkina – Head of the Cardiologi Department, Amur Regional Clinical Hospital. E-mail: lenas969@yandex.ru;
ORCID: 0000-0001-9235-0419
Воронова Ольга Валерьевна – врач-кардиолог кардиологического отд-ния ГАУЗ АО АОКБ. E-mail: olgavoronova_84@mail.ru;
ORCID: 0000-0001-8816-0559
Olga V. Voronova – cardiologist, Amur Regional Clinical Hospital. E-mail: olgavoronova_84@mail.ru; ORCID: 0000-0001-8816-0559
Статья поступила в редакцию / The article received: 21.11.2022
Статья принята к печати / The article approved for publication: 24.11.2022


