Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№02 2016
Исследование change: присоединение к стандартной терапии обучения по изменению образа жизни и организации комплексного ухода за больным не снижает риск возниквновения сердечно-сосудистых заболеваний у взрослых с расстройствами шизофренического спектра №02 2016
Номера страниц в выпуске:155-165
У больных шизофренией продолжительность жизни снижена на 20 лет среди мужчин и 15 лет среди женщин по сравнению с остальным населением. Примерно 60% избыточной смертности является следствием соматических заболеваний с превалированием поражений сердечно-сосудистой системы. CHANGE - рандомизированное мультицентровое исследование c параллельными группами и слепым контролем, направленное на проверку гипотезы о превосходстве дополнительных коррекций помимо стандартного лечения по сравнению с исключительно медикаментозным лечением, в ходе которого исследовалась эффективность вмешательств, направленных на снижение риска сердечно-сосудистых заболеваний, и, тем самым, на снижение смертности. В исследовании приняли участие 428 пациентов с расстройствами шизофренического спектра и абдоминальным ожирением. Они были рандомизированы и разбиты на три группы в соотношении 1:1:1: обучение здоровому образу жизни и тренировкам (коучинг) + комплексный уход + медикаментозное лечение (N=138); уход + лечение (N=142); только стандартное лечение (N=148). Первым оцениваемым результатом был 10-летний риск развития сердечно-сосудистых заболеваний, оцениваемый после лечения и стандартизированный к возрасту 60 лет. При последующем наблюдении, средний 10-летний риск развития сердечно - сосудистых заболеваний составил 8,4 ± 6,7% в группе с коучингом, 8,5 ± 7,5% в группе с уходом и 8,0 ± 6,5% при стандартном лечении (р=0.41). По результатам исследования, мы не обнаружили никаких значимых эффектов от вторичных средств по снижению сердечно-сосудистого риска, включавших кардиореспираторные нагрузки, физическую активность, снижение веса, диету и отказ от курения. Таким образом, испытание CHANGE не оправдало превосходство эффекта тренировок и здорового образа жизни или ухода за больным по сравнению с медикаментозным лечением, направленным на снижение сердечно-сосудистого риска у больных с расстройствами шизофренического спектра и абдоминальным ожирением.
Ключевые слова: шизофрения, абдоминальное ожирение, CHANGE исследование, коучинг, уход , риск сердечно-сосудистых заболеваний, кардиореспираторные нагрузки, физическая активность.
(World Psychiatry 2016; 15: 155-165)
Ключевые слова: шизофрения, абдоминальное ожирение, CHANGE исследование, коучинг, уход , риск сердечно-сосудистых заболеваний, кардиореспираторные нагрузки, физическая активность.
(World Psychiatry 2016; 15: 155-165)
У больных шизофренией продолжительность жизни снижена на 20 лет среди мужчин и 15 лет среди женщин по сравнению с остальным населением. Примерно 60% избыточной смертности является следствием соматических заболеваний с превалированием поражений сердечно-сосудистой системы. CHANGE - рандомизированное мультицентровое исследование c параллельными группами и слепым контролем, направленное на проверку гипотезы о превосходстве дополнительных коррекций помимо стандартного лечения по сравнению с исключительно медикаментозным лечением, в ходе которого исследовалась эффективность вмешательств, направленных на снижение риска сердечно-сосудистых заболеваний, и, тем самым, на снижение смертности. В исследовании приняли участие 428 пациентов с расстройствами шизофренического спектра и абдоминальным ожирением. Они были рандомизированы и разбиты на три группы в соотношении 1:1:1: обучение здоровому образу жизни и тренировкам (коучинг) + комплексный уход + медикаментозное лечение (N=138); уход + лечение (N=142); только стандартное лечение (N=148). Первым оцениваемым результатом был 10-летний риск развития сердечно-сосудистых заболеваний, оцениваемый после лечения и стандартизированный к возрасту 60 лет. При последующем наблюдении, средний 10-летний риск развития сердечно - сосудистых заболеваний составил 8,4 ± 6,7% в группе с коучингом, 8,5 ± 7,5% в группе с уходом и 8,0 ± 6,5% при стандартном лечении (р=0.41). По результатам исследования, мы не обнаружили никаких значимых эффектов от вторичных средств по снижению сердечно-сосудистого риска, включавших кардиореспираторные нагрузки, физическую активность, снижение веса, диету и отказ от курения. Таким образом, испытание CHANGE не оправдало превосходство эффекта тренировок и здорового образа жизни или ухода за больным по сравнению с медикаментозным лечением, направленным на снижение сердечно-сосудистого риска у больных с расстройствами шизофренического спектра и абдоминальным ожирением.
Ключевые слова: шизофрения, абдоминальное ожирение, CHANGE исследование, коучинг, уход , риск сердечно-сосудистых заболеваний, кардиореспираторные нагрузки, физическая активность.
(World Psychiatry 2016; 15: 155-165)
Продолжительность жизни у людей с шизофренией короче по сравнению с населением в целом – на двадцать лет у мужчин и на пятнадцать лет у женщин1,2. Это большая проблема для общественного здоровья. Около 60% преждевременной смертности при шизофрении спровоцировано соматическими заболеваниями3 с преобладанием сердечно-сосудистых катастроф4.
К раннему и частому развитию сердечно-сосудистых заболеваний в этой популяции приводят несколько факторов, включающие генетическую уязвимость5, метаболические побочные эффекты антипсихотиков6,7, недостаточное лечение соматической коморбидной патологии8, а также нездоровый образ жизни9. Из этих факторов риска лечение антипсихотиками может считаться частично модифицируемым, т. к. снижение доз или смена лекарственного препарата ведет лишь к умеренному снижению риска метаболических нарушений10,11. Недостаточное лечение соматической коморбидности и нездоровый образ жизни потенциально полностью модифицируемы, и, если они будут правильно скорректированы, то это может привести к увеличению ожидаемой продолжительности жизни пациентов с шизофренией.
Несколько клинических исследований12-14 сообщают о влиянии модификации образа жизни в этой когорте, показывая, что отказ от курения и снижение веса возможны для данных пациентов. Однако все еще существует пробел в текущих знаниях. Выбирая оптимальный оцениваемый результат для исследований, направленных на снижение риска сердечно-сосудистых заболеваний, мы сталкиваемся с проблемой: снижение веса или предотвращение набора веса являются самыми частыми результатами, однако корреляция между потерей веса и смертностью остается под вопросом15. Для решения этой проблемы были предложены составные суррогатные результаты, оценивающие риск сердечно-сосудистых заболеваний. Более того, так как патогенез сердечно-сосудистых заболеваний мультифакториален, необходимы стратегии, способные снизить множественные сопутствующие поведенческие риски17. Коррекции с последующим долгосрочным наблюдением также оправданы, так как нет никаких оснований полагать, что изменения в метаболических факторах риска происходят у пациентов с тяжелыми психическими расстройствами быстрее, чем у остального населения18.Не менее важными являются последующие наблюдения после окончания вмешательства, так как эффект модификации образа жизни стремится к нулю, а намеренная потеря веса может в последствии приводить к нездоровому увеличению веса у большинства участников в поведенческих исследованиях19. Наконец, крайне важно оценить внешнюю обоснованность испытаний, которая может быть поставлена под угрозу благодаря набору пациентов с более высокой готовностью к изменениям и более низкой степенью сопротивления изменению образа жизни (например, с когнитивныи нарушениями, тревогой или токсикоманией), чем у большинства пациентов с тяжелыми психическими заболеваниями. Этот эффект может быть минимизирован с помощью прагматичного дизайна исследования с несколькими критериями исключения20.
Клиническое исследование CHANGE было разработано для заполнения вышеупомянутых пробелов. Мы провели рандомизированное, прагматичное испытание, исследующее, могут ли в течение 12-ти месяцев коучинг, организация комплексного ухода за пациентом и стандартное лечение, организация комплексного ухода и стандартное лечение или медикаментозное лечение в одиночку сократить 10-летний риск сердечно-сосудистых заболеваний у пациентов с расстройствами шизофренического спектра и абдоминальным ожирением.
Дизайн исследования и участники
Клиническое исследование CHANGE проводилось по инициативе исследователей, финансировалось независимо, было рандомизированным, многоцентровым исследованием с параллельными группами и слепой оценкой результатов и было направлено на проверку гипотезы о превосходстве дополнительных коррекций и медикаментозного лечения по сравнению с медикаментозным лечением отдельно. Пациенты были выбраны из четко определенных зон в двух крупных датских городах (Орхус и Копенгаген). Протокол испытания был опубликован в 2015 году без каких-либо изменений, внесенных в оригинальную версию21.
Пациенты имели право участвовать в исследовании, если им было 18 лет или больше, был поставлен диагноз шизофрении (F20), шизоаффективного (F25) или хронического бредового расстройства (F22) в соответствии с МКБ-10 - согласно Критериям Клинической Оценки в Нейропсихиатрии (SCAN)22 - и имели окружность талии (измеренную между посередине гребнем подвздошной кости и нижним ребром) больше 88 см для женщин и 102 см для мужчин23.
Подходящие под критерии пациенты были проинформированы лицами, осуществляющими за ними уход, в устной форме, и, если принимали решение об участии, перенаправлялись к научным сотрудникам CHANGE по телефону или по электронной почте. Первая встреча организовывалась в научно-исследовательском центре, в поликлинике или на дому у пациента. Всем пациентам была предоставлена устная и письменная информацию об исследовании. Пациенты, сообщавшие о текущей беременности или неспособные подписать информированное согласие, были исключены. Если пациент принимал приглашение на участие в исследовании, подписав информированное согласие, делались назначения для сбора исходных данных.
Датский комитет по этике (H-4-2012-051) и Датское бюро по защите данных (01689 RHP- 2012-007) одобрили исследование.
Набранные пациенты были рандомизированы в отношении 1:1:1 и распределены по группам: обучение здоровому образу жизни и тренировки (коучинг) + комплексный уход + медикаментозное лечение; уход + лечение; только медикаментозное лечение. Рандомизация была стратифицирована согласно месту (Копенгаген / Орхус), полу и исходному уровню риска (высокий/низкий) развития сердечно-сосудистых заболеваний. Высокий риск был определен в соответствии с пороговыми показателями из Датского исследования генеральной совокупности24 и с использованием Копенгагенского показателя риска16 с возрастом, стандартизированным к 60 годам.
Рандомизация была централизованной и осуществлялась Copenhagen Trial Unit с использованием компьютеризированной последовательности с чередованием размеров блоков (9, 12 и 15), неизвестных исследователям. После включения пациента в исследование, наставники по изменению образа жизни (см. ниже) связывались с Copenhagen Trial Unit. Они сообщали оператору уникальный идентификационный номер и стратификационные переменные, а в ответ получали распределение пациентов. Все исследователи и статистики, участвовавшие в исследовании, были не осведомлены о распределении пациентов. Пациенты и медицинские работники, проводившие коррекцию, напротив, знали о распределении.
Изменение образа жизни (коучинг)
Коучинг для изменения образа жизни был определен как понятие, применяемое к участнику команды CHANGE, представляющее собой специально адаптированную, основанную на руководствах коррекцию гиподинамии, вредных привычки переедания и курения, а также на установление контакта с врачом общей практики данного пациента для обеспечения лечения сопутствующих соматических заболеваний. Теоретические основы коучинга были основаны на теории этапных изменений25, мотивационного интервьюирования26 и подход настойчивых внушений, адаптированный из поведенческой программы активной социализации27. Мотивационное интервьюирование - это метод, который помогает пациентам выявить свои собственные пожелания к изменениям; напористый подход позволяет сотрудникам активно и постоянно давать наставления через SMS, телефонные звонки, домашние визиты и встречи с пациентами. Эти методы были включены в четыре учебных пособия с подробными описаниями коррекций, касающихся четырех направлений: обеспечение комплексного ухода, отказ от курения, здоровое питание и физическая активность. Руководства приводятся в статье, описывающей протокол исследования21.
Наставники предлагали навещать пациентов дома, в ходе визитов систематически определяя возможности для повседневной физической активности, которая была бы реальной и интересной пациенту. Изменение диеты включало в себя тщательное исследование пищевых привычек пациента, их стандартных продуктовых корзин и способов приготовления пищи, а также определение экономически реалистичных, простых и привлекательных возможностей коррекции. По желанию пациента во время визитов наставник также вовлекался в деятельность (например, в физические нагрузки или закупку продуктов питания) для того, чтобы поддержать процесс изменения образа жизни. Личные и профессиональные взаимодействия включались в индивидуальные планы, если это было возможно. Программа прекращения курения была адаптирована из программы прекращения курения, опубликованной Датским Онкологическим Сообществом28, и с учетом особенностей каждого пациента, с тем, чтобы выявить и повысить мотивацию и пролонгировать прекращение курения.
Пациенты были прикреплены к члену команды на один год с, по крайней мере, одной личной встречей в неделю с варьирующейся длительностью, обычно около одного часа. Дальнейшая поддержка могла быть предоставлена посредством текстовых сообщений, телефонных звонков и сообщений электронной почты. Соотношение наставников и пациентов было 1:15.
Каждому участнику было предложено выбрать, следует ли сделать акцент на одном или нескольких из четырех возможных стратегий, а наставник поддерживал пациента в установлении индивидуальных целей. Сотрудники имели доступ к исходному уровню кардиореспираторной нагрузки, объему форсированного выдоха, антропометрических измерений и метаболических переменных, и использовали их на первой консультации с каждым пациентом для планирования дальнейших действий.
Наставники проводили письменную регистрацию всех контактов с пациентами, в том числе и отмен контактов. Все коучинг-сессии были классифицированы в зависимости от главной темы каждой из консультаций: организация ухода за пациентом, отказ от курения, здоровое питание или физическая активность.
Наставники были специалистами в области здравоохранения (профессиональные врачи, физиотерапевты или диетологи) с клиническим опытом в области психиатрии. Они получали 5-дневный курс мотивационного интервьюирования, и 5-дневный курс об отказе от курения, 1-дневный курс об обнаружении и коррекции нездорового образа жизни, а также 2-дневный курс о здоровой диете. Все они были основаны на рекомендациях датских органов здравоохранения. Во время исследования, у наставников были еженедельные занятия с руководством для обеспечения корректности программы. В дополнение к описанным выше коррекциям, пациентам в группе CHANGE была предложена организация комплексного ухода (см. ниже) и дальнейшее стандартное лечение.
Комплексный уход
Организация комплексного ухода за больным была включена во вторую группу пациентов CHANGE и реализована как дополнение к стандартному лечению в составе лечебных групп. Коррекция осуществлялась согласно руководствам. Координатор групп, обученные психиатрические медсестры, упрощенные взаимодействия со звеном первичной медицинской помощи - все эти меры были необходимы для того, чтобы обеспечить пациентам оптимальное лечение и соматических заболеваний, помимо психических. Каждый координатор участвовал в организации ухода за 30-40 участниками. Прикрепление к координатору было установлено на один год.
Контакты координаторов с пациентами составляли личные встречи, телефонные звонки и текстовые сообщения. Частота контактов была скорректирована в соответствии с индивидуальными потребностями. Первая встреча с пациентом состояла из общего разговора о физическом благополучии и оценки результатов соматического обследования, которое выполнялось в первую очередь. Особое внимание было уделено симптомам хронической обструктивной болезни легких, сахарного диабета и сердечно-сосудистых заболеваний. Координатор использовал рекомендации в виде древа решений для планирования дальнейших действий. В дополнение к комплексному уходу, описанному выше, пациенты в этой группе продолжали получать стандартное лечение.
Стандартное лечение
Все три группы пациентов получали стандартное лечение для пациентов с шизофренией, имеющих ожирение. В Дании у всех людей есть врач общей практики, с которым они могут бесплатно посоветоваться в случае необходимости. Пациенты, находящиеся на учете в службах психического здоровья, поддерживали связи с их врачами общей практики, которые отвечали за лечение отклоняющихся от нормы результатов ежегодного обязательного скрининга факторов риска метаболических нарушений. Никаких формализованных дополнительных усилий не было сделано в отношении консультирования или лечения cоматических нарушений в ходе стандартного лечения. Результаты оценки физического состояния исходного уровня были получены запросами, направленными пациентам или их законными представителями, а если какой-либо из результатов был срочно необходим исследовательской группе CHANGE, то исследователи связывались с персоналом психиатрической поликлиники.
Оценка результатов
Главным оцененным результатом был 10-летний риск развития сердечно-сосудистых заболеваний, оцениваемый после лечения и стандартизированный к 60 летнему возрасту. Мы использовали Копенгагенский показатель риска, который основан на данных из двух крупных эпидемиологических исследований в районе Копенгагена16 и рекомендуется для скрининга сердечно-сосудистого риска Европейским обществом кардиологов29. Этот составной показатель включает в себя немодифицируемые и модифицируемые факторы.
В неизменяемые факторы включают: пол, семейную историю сердечно-сосудистых заболеваний (оцениваются родители, перенесшие фатальные или нефатальные сердечно-сосудистые события в возрасте до 55 лет для отцов и 60 лет для матерей) и первичные заболевания сердца (определяемые как инфаркт миокарда или подтвержденный атеросклероз коронарных артерий). Модифицируемые факторы включают в себя: курение (определяемое как ежедневное курение - да/нет), сахарный диабет (определяемое либо как уровень гликированного гемоглобина A1с > 48 ммоль/моль или прием антигликемических препаратов из-за ранее подтвержденного диагноза - да/нет), общий холестерин, уровень липопротеинов высокой плотности (ЛПВП), систолическое артериальное давление и индекс массы тела. Абсолютный риск был определен как вероятность клинического события (ишемическая болезнь сердца, инфаркт миокарда, инсульт или смерть) происходящего с человеком в течение следующих 10 лет. Мы рассчитали риск для каждого пациента, независимо от возраста так, как если бы их возраст был 60 лет. Этот подход был рекомендован Европейскими рекомендациями по профилактике сердечно-сосудистых заболеваний для клинической практики29 при оценке риска у людей молодого возраста.
Ключевым вторичным оцениваемым результатом была кардиореспираторная нагрузка (измерялось максимальное потребление кислорода пациентом в ходе теста на велотренажере). Другие вторичные результаты включали: объем форсированного выдоха (измеренная с помощью спирометра Easy-ONE®), окружность талии, систолическое артериальное давление (среднее из трех значений, измеренных на правом плече в положении сидя после 10 минут отдыха, и до теста на велотренажере), ЧСС в покое, уровень гликированного гемоглобина A1с, ЛПВП и не-ЛПВП холестерина, а также автоотчеты об умеренной и энергичной физической активности (используя шкалу физической активности)30.
Исследуемые результаты включали: вес, индекс массы тела, уровень триглицеридов, высокочувствительный С-реактивный белок, автоотчеты о времени, проведенном в сидячем положении30, ежедневное курение (с помощью теста Fagerstrom для никотиновой зависимости)31, диета оценивалась с использованием показателя качества диеты32, положительные и отрицательные симптомы (оцениваемые с использованием шкалы для оценки позитивных симптомов33 и шкалы для оценки негативных симптомов)34, когнитивные способности (оценивались согласно методике "Краткая оценка когнитивных способностей при шизофрении")35, качество жизни (оценивалось по шкалам "Манчестерская краткая оценка качества жизни"36 и "Европейский краткий опросник качества жизни с пятью критериями"37), психосоциальное функционирование (оценивалось по Шкале глобальной оценки функционирования 38, воспринимаемому здоровью39, и воспринимаемому стрессу40).
Статистический анализ
Мы ожидали, что экспериментальные интервенции улучшат результат по Копенгагенской шкале риска на 2,5% по сравнению с группой "уход + стандартное лечение", а группа "уход + стандартное лечение" улучшит результат на 2,5% по сравнению с группой "только стандартное лечение". Поскольку мы планировали сравнить все три группы, мы снизили наш альфа уровень до 0,05/3=0,0167. Допуская мощностью 90%, мы решили распределить в каждую группу по 150 участников, что в сумме составило 450. Эти подсчеты были основаны на стандартном отклонении в 5,9% по Копенгагенской шкале риска - на основании исследования Inter9924.
Первичный анализ результатов был проведен по методу intention-to-treat (анализ результатов исследования исходя из распределения по группам на этапе рандомизации). Несколько условных подстановок использовались для коррекции отсутствующими данными. Подстановки были основаны на линейной регрессионной модели, имеющей 100 подстановок и 20 итераций. В качестве предикторов в подстановочную модель мы выбрали переменные из предопределенного списка (возраст, пол, Шкала глобальной оценки функционирования, продолжительность болезни, ежедневная доза антипсихотика в хлорпромазиновом эквиваленте и исследовательский центр), если они были значимыми предикторами исхода или выбывания (p<0.05 для модели одной переменной). Вместе с изначальным значением переменной и рандомизированными группами эти переменные были использованы как предикторы всех подстановок, если они имели менее 5% отсутствующих значений. Предикторные переменные с отсутствующими значениями были в последствие приписаны к итоговым переменным. Для первичного результата составные значения так же условно учитывались.
Ковариационный анализ (ANCOVA) был использован для учета любых значимых различий в трех коррекционных группах; в него входили исходные данные каждого показателя и три стратификационные переменные (пол, исследовательский центр и исходный риск сердечно-сосудистых заболеваний) как коварианты. Все распределения были исследованы на нормальность с помощью визуальной проверки гистограмм и диаграмм "квантиль-квантиль". Если наблюдались отклонения от нормальности, то они регистрировались, преобразовывались и использовался непараметрический тест. На дихотомических результатах мы выполнили множественные логистические регрессии, используя стандартное лечение как точку отсчёта и стратификационные переменные в качестве ковариант после того, как отсутствующие данные были условно рассчитаны при помощи логистической регрессии.
Все тесты были двусторонними. Для первичных результатов величина p установлена согласно корректировке Бонферони - по уровню значимости составной гипотезы (альфа уровень=0,05/3=0,0167). Мы получили несколько вторичных и исследовательских результатов, и дальнейшая корректировка Бонферони оказалось слишком консервативной, т.к. этот подход требует предполагаемой взаимной независимости результатов, что неприемлемо для нашего исследования. Поэтому величина p для вторичных и исследовательских результатов представлена без корректировок и интерпретируется следующим образом: нет эффекта от вмешательства если р≥0,05; возможный позитивный эффект, если 0,001<p<0,05; выраженный позитивный эффект если р<0,001.
Анализ чувствительности включает в себя усредненный анализ, исключение статистических выбросов, анализ соответствия протоколу, включающий участников, которые его нарушили (ни одной личной встречи с наставником) и еще один анализ соответствия протоколу, включающий участников, выполнивших его наполовину (как минимум 50% посещений личных встреч) в группе CHANGE. Второй анализ протокола, вероятно, вызвал бы смещение отбора, поскольку группа CHANGE стала бы включать в себя участников с самым высоким уровнем мотивации.
На основании все указанного выше было сделано заключение о целесообразности сообщения о негативных результатах этого анализа.
Из общего числа задержались в исследовании только 86%. В всех трех группах процент выбывших был одинаковым (р=0,68). 365 участников (85,3%) предоставили информацию, пригодную для расчета первичных результатов. Выбывшие не различались, в целом, по исходным метаболическим или психометрическим характеристикам или паттерну лечения, за исключением небольшой доли участников, получающих лечение антидепрессантами (30% против 46%).
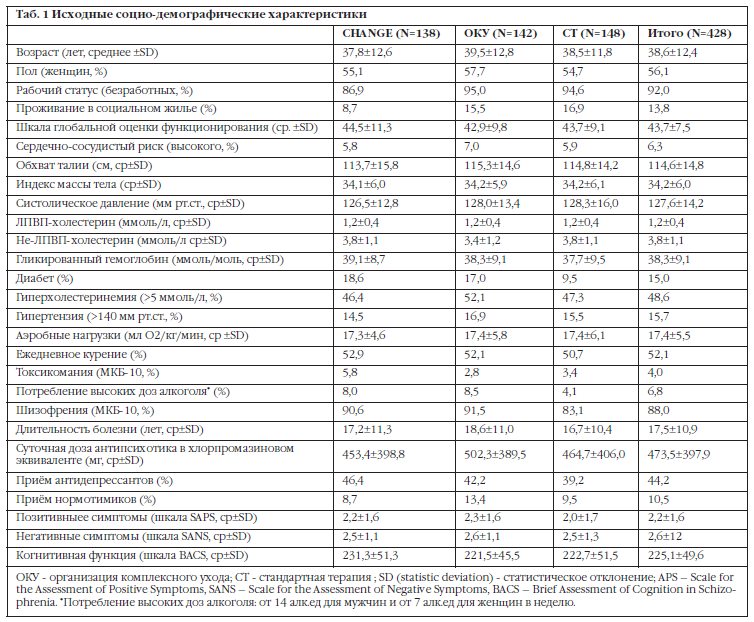
Таб. 1 отображает исходные социально-демографические и клинические характеристики пациентов. Мы включили чуть больше женщин, и средний возраст составлял 38±12,4 лет. Большинство пациентов имели диагноз шизофрения (88%), малая часть участников проживает в социальном жилье (13,8%). Доля курильщиков составила 52,1%, 15% участников имели диабет в анамнезе. Между сформированными коррекционными группами не было различий, не считая большего процента проживающих в соц. жилье (16,9% и 8,7% ) и меньший процент участников с диабетом (9,5% и 18,6%) в группе стандартного лечения по сравнению с группой CHANGE.
В группе CHANGE среднее число личных встреч с наставником составило 24,6±14,5; 60% участников посетили 21 или более встреч из 42-х назначенных; 97,8% хотя бы раз встречались с наставником.
73 курильщика в группе CHANGE получили в среднем 11,2±9,3 тренингов по отказу от курения. В целом, в группе было проведено в среднем 19,5±13,1 встреч, посвященных физической активности, 6,3±6,6 встреч по организации комплексного ухода и 15,8±11,2 по поводу здорового питания.
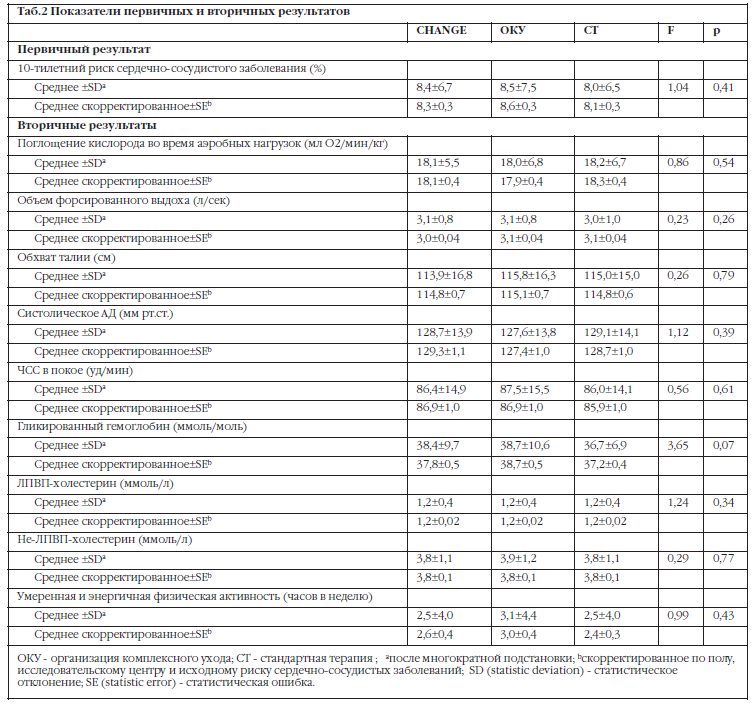
Показатели первичных и вторичных результатов отображены в Таб.2. Средний стандартизированный по возрасту 10-тилетний риск сердечно-сосудистых заболеваний составил 8,4±6,7% в группе CHANGE, 8,5±7,5% в группе с организацией комплексного ухода, и 8,0±6,5% в группе стандартного лечения (F2,428=1,04, р=0,41).
Анализы чувствительности первичных результатов всех случаев и случаев за исключением выбывших одинаковы. Когда мы анализировали все случаи, мы обнаружили, что средний стандартизированный к возрасту 10-тилетний риск сердечно-сосудистых заболеваний составил 8,5±7,0 в группе CHANGE, 8,6±7,8 в группе ОКУ и 7,4±5,3% в группе СТ (р=0,46). После вычета выбывших, этот показатель стал равен 7,9±5,2% в группе CHANGE, 7,6±4,9% в группе ОКУ и 7,1±4,1% в группе СТ (р=0,18). Затем мы вычли из группы CHANGE тех участников, кто посетил менее половины назначенных 42-х тренингов и увидели, что стандартизированный к возрасту 10-тилетний риск сердечно-сосудистых заболеваний составил 8,6±7,7% в группе CHANGE, 8,6±7,8% в группе ОКУ и 7,4±5,3% в группе СТ (р=0,65). Исключение из подсчетов троих участников, не посетивших ни одной встречи, не изменило картину.
По вторичным результатом между тремя группами разницы нет. Так средний показатель поглощения кислорода во время аэробных нагрузок был 18,1±5,5 мл О2/мин/кг в группе CHANGE, 18,0±6,8 мл О2/мин/кг в группе ОКУ и 18,2±6,7 мл О2/мин/кг в группе СТ (F2,428=1,91, р=0,54).
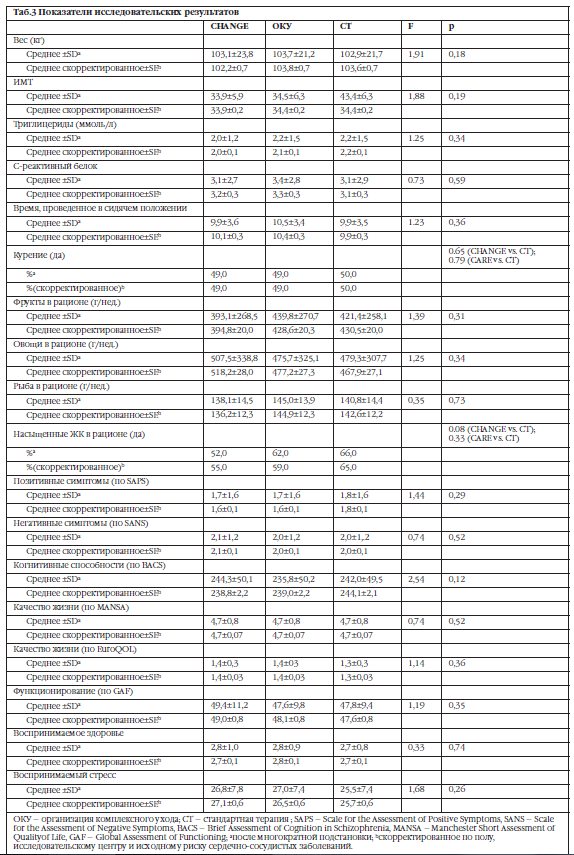
Анализ также не выявил значительных различий в трех группах по исследовательским результатам (Таб.3). Средний вес в группе CHANGE составил 103,1±23,8 кг, 103,7±21,2 кг в группе ОКУ и 102,9±21,7 кг в группе СТ (F2,428=1,91, р=0,18). Процент курильщиков в группе CHANGE и в группе ОКУ составил 49%, в группе СТ - 50%. (р=0,65 в группе CHANGE по сравнению с СТ; р=0,79 в группе ОКУ по сравнению с СТ).
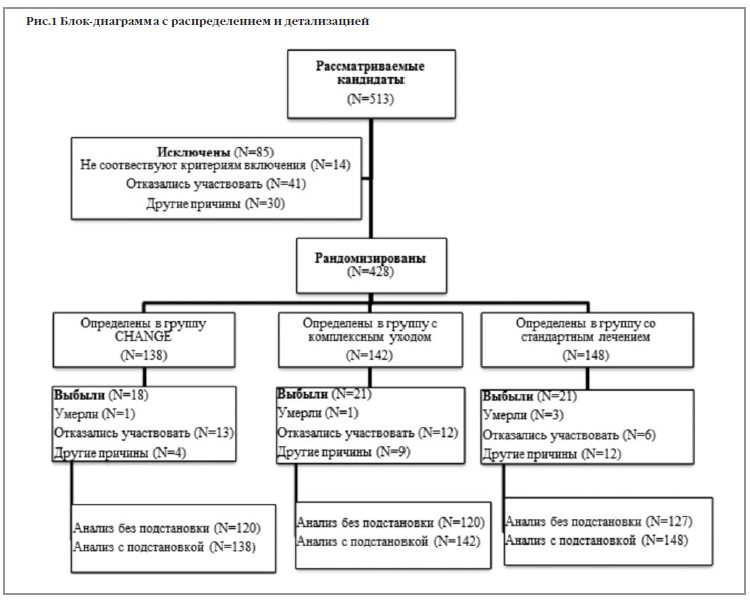
Пять участников скончались в ходе исследования. Это было отображено в диаграмме в Рис.1. Причинами смерти был рак (2 случая), суицид (1) и еще 2 остались неуточненными. Госпитализации в психиатрические клиники составили 18,8% в группе CHANGE, 33,8% в группе ОКУ и 24,3% в группе СТ. Разница между этим показателем в группе ОКУ и показателем в группе СТ оказалась статистически значимой (р=0,004). Соматических госпитализаций было 12,3% в группе CHANGE, 17,6% в группе ОКУ и 16,2% в группе СТ (р=0,40).
CHANGE – первое исследование на нашей памяти, в котором применялись вмешательства в стиль жизни для того, чтобы уменьшить сердечно-сосудистый риск у пациентов с расстройствами шизофренического спектра. Одно американское исследование выясняло влияние организации комплексного ухода на пациентов с несколькими психическими расстройствами, используя сложные шкалы сердечно-сосудистого риска, и выявило значительный положительный эффект41. Наши результаты, возможно, обусловлены тем, что в Дании и без того хорошо развито взаимодействие соматических структур, медицинской помощи первичного звена и психиатрических служб. Некоторые из наших пациентов имели изначально рекомендации от кардиолога по поводу психофармакотерапии, основанные на их липидном спектре42, и только лишь двое имели повышенный уровень гликированного гемоглобина и не знали об этом ранее. Наиболее вероятно, такое качество ухода за больными обусловлено обязательным исследованием липидограммы у пациентов для Датской базы данных по шизофрении, которая вовлекает в обследование специалистов всех направлений для выявления факторов риска. Мы смеем предположить, что в странах с таким же высоким уровнем медицинской помощи показатели добавления ОКУ будут такими же. Кроме того, мы не можем исключить, что добавление в группу пациентов с более тяжелыми соматическими заболеваниями улучшило бы показатели этого вмешательства.
Клинические характеристики, которые мы использовали, отображают наши критерии включения и исключения. Наш выбор характеристик отличается от других исследований, т.к. мы старались оптимизировать внешнюю валидность, уменьшив максимально количество критериев исключения, организовав успешное вовлечение участников, не обходя стороной тяжело больных (многие исследования сразу исключают участие пациентов с тяжелой соматической патологией, наркоманией, суицидальными наклонностями), и сделав уклон на волонтерское участие.
Наши методы прямо пропорциональны результативным показателям. Так, например, сердечно-сосудистые заболевания – мультифакториальные проблемы, поэтому мы решили, что будет правильно и вмешательство сделать комплексным. Однако многие предыдущие исследования включали только 1 поведенческий фактор риска, например, курение или гиподинамию. Возможно, это ограничило наши возможности продемонстрировать влияние отдельных факторов на метаболические результаты.
Не смотря на высокое ретенционное соотношение (86%), анализ протокола показал, что только 60% пациентов, рандомизированных в группу CHANGE, посетили хотя бы половину назначенных коррекционных встреч, поэтому назначение большего количества встреч или снижение загруженности пациентами врача не сыграло бы положительной роли.
CHANGE исследование имело несколько сильных сторон. Во-первых, дизайн представлял собой центральную рандомизацию; была проведена слепая оценка результатов; это исследование было независимым. Во-вторых, мы спланировали начальные группы таким образом, что вероятность существенной ошибки второго порядка была исключена. В-третьих, мы использовали каркас, основанный на методических указаниях, подробных и подкрепленных доказательствами. В-четвертых, мы имели плотный контакт с испытуемыми, запланировав как минимум по 1 встрече в неделю.
В-пятых, мы использовали комплексный метод, позволяющий персоналу работать со всеми группами риска. В-шестых, наши композитные результаты измерялись интегрировано, не смотря на то, что местами были гетерогенны. В-седьмых, сопоставив группу CHANGE и ОКУ мы могли определить, что играет более существенную роль в снижении риска. В-восьмых, все контакты с пациентами были зарегистрированы. В-девятых, исследование было реалистичным, использовались малобюджетные возможности коррекции, находящиеся рядом с больными.
Идеальным результатом исследования было бы уменьшение сердечно-сосудистого риска у больных. Можно было бы ждать реального анализа выживаемости, но это заняло бы много лет и денег. Мы пытались воздействовать на все возможные факторы риска, учет включали и модифицируемые и немодифицируемые факторы. Слабая сторона исследование – отсутствие законности в суррогатных оценках пациентов с шизофренией. Исследование, опубликованное после инициации нашего, задало вопрос о необходимости генерализации подсчета сердечно-сосудистого риска у пациентов с несколькими психическими заболеваниями58.
Поскольку мы не набрали изначально запланированное количество участников (428 вместо 450), мы допускали, что исследование могло быть недостаточно мощным и имелся риск ошибок второго порядка. Но, к сожалению, мы подсчитали, что добавление 22 недостающих участников не повысило бы показатели исследования.
Отсутствие эффекта коррекции поведенческих рисков следует интерпретировать с осторожностью. Кроме того, существующие инструменты для измерения изменений образа жизни не были обоснованными для пациентов с шизофренией, ведь когнитивное снижение и психотические симптомы могут их искажать. Тот факт, что пациенты сами сообщали свои показатели, может быть причиной обеих проблем (и случайных ошибок, и повышения риска ошибок второго порядка), наверное было бы правильнее ввести такие инструменты как актиграф (регистратор активности), но это было невозможно ввиду логистических проблем.
В заключении, исследование CHANGE демонстрирует, что основанный на методических указаниях коучинг по крайней мере не увеличивает 10-тилетний риск сердечно-сосудистых заболеваний у пациентов с расстройствами шизофренического спектра и абдоминальным ожирением. Предложить таким пациентам скорректировать их образ жизни выглядит морально правильно, но на деле, не имея доказательств, что это работает, встает вопрос о том, насколько это необходимо данному пациенту. Даже здоровое население имеет ряд трудностей, пытаясь начать использовать здоровое питание и физическую активность. Мы надеемся, что дальнейшие исследования будет сфокусированы на изменении факторов среды и структуральных факторов, а не индивидуальных показателей, учитывая специальные нужды пациентов с шизофренией.
Ключевые слова: шизофрения, абдоминальное ожирение, CHANGE исследование, коучинг, уход , риск сердечно-сосудистых заболеваний, кардиореспираторные нагрузки, физическая активность.
(World Psychiatry 2016; 15: 155-165)
Продолжительность жизни у людей с шизофренией короче по сравнению с населением в целом – на двадцать лет у мужчин и на пятнадцать лет у женщин1,2. Это большая проблема для общественного здоровья. Около 60% преждевременной смертности при шизофрении спровоцировано соматическими заболеваниями3 с преобладанием сердечно-сосудистых катастроф4.
К раннему и частому развитию сердечно-сосудистых заболеваний в этой популяции приводят несколько факторов, включающие генетическую уязвимость5, метаболические побочные эффекты антипсихотиков6,7, недостаточное лечение соматической коморбидной патологии8, а также нездоровый образ жизни9. Из этих факторов риска лечение антипсихотиками может считаться частично модифицируемым, т. к. снижение доз или смена лекарственного препарата ведет лишь к умеренному снижению риска метаболических нарушений10,11. Недостаточное лечение соматической коморбидности и нездоровый образ жизни потенциально полностью модифицируемы, и, если они будут правильно скорректированы, то это может привести к увеличению ожидаемой продолжительности жизни пациентов с шизофренией.
Несколько клинических исследований12-14 сообщают о влиянии модификации образа жизни в этой когорте, показывая, что отказ от курения и снижение веса возможны для данных пациентов. Однако все еще существует пробел в текущих знаниях. Выбирая оптимальный оцениваемый результат для исследований, направленных на снижение риска сердечно-сосудистых заболеваний, мы сталкиваемся с проблемой: снижение веса или предотвращение набора веса являются самыми частыми результатами, однако корреляция между потерей веса и смертностью остается под вопросом15. Для решения этой проблемы были предложены составные суррогатные результаты, оценивающие риск сердечно-сосудистых заболеваний. Более того, так как патогенез сердечно-сосудистых заболеваний мультифакториален, необходимы стратегии, способные снизить множественные сопутствующие поведенческие риски17. Коррекции с последующим долгосрочным наблюдением также оправданы, так как нет никаких оснований полагать, что изменения в метаболических факторах риска происходят у пациентов с тяжелыми психическими расстройствами быстрее, чем у остального населения18.Не менее важными являются последующие наблюдения после окончания вмешательства, так как эффект модификации образа жизни стремится к нулю, а намеренная потеря веса может в последствии приводить к нездоровому увеличению веса у большинства участников в поведенческих исследованиях19. Наконец, крайне важно оценить внешнюю обоснованность испытаний, которая может быть поставлена под угрозу благодаря набору пациентов с более высокой готовностью к изменениям и более низкой степенью сопротивления изменению образа жизни (например, с когнитивныи нарушениями, тревогой или токсикоманией), чем у большинства пациентов с тяжелыми психическими заболеваниями. Этот эффект может быть минимизирован с помощью прагматичного дизайна исследования с несколькими критериями исключения20.
Клиническое исследование CHANGE было разработано для заполнения вышеупомянутых пробелов. Мы провели рандомизированное, прагматичное испытание, исследующее, могут ли в течение 12-ти месяцев коучинг, организация комплексного ухода за пациентом и стандартное лечение, организация комплексного ухода и стандартное лечение или медикаментозное лечение в одиночку сократить 10-летний риск сердечно-сосудистых заболеваний у пациентов с расстройствами шизофренического спектра и абдоминальным ожирением.
МЕТОДЫ
Дизайн исследования и участники
Клиническое исследование CHANGE проводилось по инициативе исследователей, финансировалось независимо, было рандомизированным, многоцентровым исследованием с параллельными группами и слепой оценкой результатов и было направлено на проверку гипотезы о превосходстве дополнительных коррекций и медикаментозного лечения по сравнению с медикаментозным лечением отдельно. Пациенты были выбраны из четко определенных зон в двух крупных датских городах (Орхус и Копенгаген). Протокол испытания был опубликован в 2015 году без каких-либо изменений, внесенных в оригинальную версию21.
Пациенты имели право участвовать в исследовании, если им было 18 лет или больше, был поставлен диагноз шизофрении (F20), шизоаффективного (F25) или хронического бредового расстройства (F22) в соответствии с МКБ-10 - согласно Критериям Клинической Оценки в Нейропсихиатрии (SCAN)22 - и имели окружность талии (измеренную между посередине гребнем подвздошной кости и нижним ребром) больше 88 см для женщин и 102 см для мужчин23.
Подходящие под критерии пациенты были проинформированы лицами, осуществляющими за ними уход, в устной форме, и, если принимали решение об участии, перенаправлялись к научным сотрудникам CHANGE по телефону или по электронной почте. Первая встреча организовывалась в научно-исследовательском центре, в поликлинике или на дому у пациента. Всем пациентам была предоставлена устная и письменная информацию об исследовании. Пациенты, сообщавшие о текущей беременности или неспособные подписать информированное согласие, были исключены. Если пациент принимал приглашение на участие в исследовании, подписав информированное согласие, делались назначения для сбора исходных данных.
Датский комитет по этике (H-4-2012-051) и Датское бюро по защите данных (01689 RHP- 2012-007) одобрили исследование.
Набранные пациенты были рандомизированы в отношении 1:1:1 и распределены по группам: обучение здоровому образу жизни и тренировки (коучинг) + комплексный уход + медикаментозное лечение; уход + лечение; только медикаментозное лечение. Рандомизация была стратифицирована согласно месту (Копенгаген / Орхус), полу и исходному уровню риска (высокий/низкий) развития сердечно-сосудистых заболеваний. Высокий риск был определен в соответствии с пороговыми показателями из Датского исследования генеральной совокупности24 и с использованием Копенгагенского показателя риска16 с возрастом, стандартизированным к 60 годам.
Рандомизация была централизованной и осуществлялась Copenhagen Trial Unit с использованием компьютеризированной последовательности с чередованием размеров блоков (9, 12 и 15), неизвестных исследователям. После включения пациента в исследование, наставники по изменению образа жизни (см. ниже) связывались с Copenhagen Trial Unit. Они сообщали оператору уникальный идентификационный номер и стратификационные переменные, а в ответ получали распределение пациентов. Все исследователи и статистики, участвовавшие в исследовании, были не осведомлены о распределении пациентов. Пациенты и медицинские работники, проводившие коррекцию, напротив, знали о распределении.
ИНТЕВРЕНЦИИ
Изменение образа жизни (коучинг)
Коучинг для изменения образа жизни был определен как понятие, применяемое к участнику команды CHANGE, представляющее собой специально адаптированную, основанную на руководствах коррекцию гиподинамии, вредных привычки переедания и курения, а также на установление контакта с врачом общей практики данного пациента для обеспечения лечения сопутствующих соматических заболеваний. Теоретические основы коучинга были основаны на теории этапных изменений25, мотивационного интервьюирования26 и подход настойчивых внушений, адаптированный из поведенческой программы активной социализации27. Мотивационное интервьюирование - это метод, который помогает пациентам выявить свои собственные пожелания к изменениям; напористый подход позволяет сотрудникам активно и постоянно давать наставления через SMS, телефонные звонки, домашние визиты и встречи с пациентами. Эти методы были включены в четыре учебных пособия с подробными описаниями коррекций, касающихся четырех направлений: обеспечение комплексного ухода, отказ от курения, здоровое питание и физическая активность. Руководства приводятся в статье, описывающей протокол исследования21.
Наставники предлагали навещать пациентов дома, в ходе визитов систематически определяя возможности для повседневной физической активности, которая была бы реальной и интересной пациенту. Изменение диеты включало в себя тщательное исследование пищевых привычек пациента, их стандартных продуктовых корзин и способов приготовления пищи, а также определение экономически реалистичных, простых и привлекательных возможностей коррекции. По желанию пациента во время визитов наставник также вовлекался в деятельность (например, в физические нагрузки или закупку продуктов питания) для того, чтобы поддержать процесс изменения образа жизни. Личные и профессиональные взаимодействия включались в индивидуальные планы, если это было возможно. Программа прекращения курения была адаптирована из программы прекращения курения, опубликованной Датским Онкологическим Сообществом28, и с учетом особенностей каждого пациента, с тем, чтобы выявить и повысить мотивацию и пролонгировать прекращение курения.
Пациенты были прикреплены к члену команды на один год с, по крайней мере, одной личной встречей в неделю с варьирующейся длительностью, обычно около одного часа. Дальнейшая поддержка могла быть предоставлена посредством текстовых сообщений, телефонных звонков и сообщений электронной почты. Соотношение наставников и пациентов было 1:15.
Каждому участнику было предложено выбрать, следует ли сделать акцент на одном или нескольких из четырех возможных стратегий, а наставник поддерживал пациента в установлении индивидуальных целей. Сотрудники имели доступ к исходному уровню кардиореспираторной нагрузки, объему форсированного выдоха, антропометрических измерений и метаболических переменных, и использовали их на первой консультации с каждым пациентом для планирования дальнейших действий.
Наставники проводили письменную регистрацию всех контактов с пациентами, в том числе и отмен контактов. Все коучинг-сессии были классифицированы в зависимости от главной темы каждой из консультаций: организация ухода за пациентом, отказ от курения, здоровое питание или физическая активность.
Наставники были специалистами в области здравоохранения (профессиональные врачи, физиотерапевты или диетологи) с клиническим опытом в области психиатрии. Они получали 5-дневный курс мотивационного интервьюирования, и 5-дневный курс об отказе от курения, 1-дневный курс об обнаружении и коррекции нездорового образа жизни, а также 2-дневный курс о здоровой диете. Все они были основаны на рекомендациях датских органов здравоохранения. Во время исследования, у наставников были еженедельные занятия с руководством для обеспечения корректности программы. В дополнение к описанным выше коррекциям, пациентам в группе CHANGE была предложена организация комплексного ухода (см. ниже) и дальнейшее стандартное лечение.
Комплексный уход
Организация комплексного ухода за больным была включена во вторую группу пациентов CHANGE и реализована как дополнение к стандартному лечению в составе лечебных групп. Коррекция осуществлялась согласно руководствам. Координатор групп, обученные психиатрические медсестры, упрощенные взаимодействия со звеном первичной медицинской помощи - все эти меры были необходимы для того, чтобы обеспечить пациентам оптимальное лечение и соматических заболеваний, помимо психических. Каждый координатор участвовал в организации ухода за 30-40 участниками. Прикрепление к координатору было установлено на один год.
Контакты координаторов с пациентами составляли личные встречи, телефонные звонки и текстовые сообщения. Частота контактов была скорректирована в соответствии с индивидуальными потребностями. Первая встреча с пациентом состояла из общего разговора о физическом благополучии и оценки результатов соматического обследования, которое выполнялось в первую очередь. Особое внимание было уделено симптомам хронической обструктивной болезни легких, сахарного диабета и сердечно-сосудистых заболеваний. Координатор использовал рекомендации в виде древа решений для планирования дальнейших действий. В дополнение к комплексному уходу, описанному выше, пациенты в этой группе продолжали получать стандартное лечение.
Стандартное лечение
Все три группы пациентов получали стандартное лечение для пациентов с шизофренией, имеющих ожирение. В Дании у всех людей есть врач общей практики, с которым они могут бесплатно посоветоваться в случае необходимости. Пациенты, находящиеся на учете в службах психического здоровья, поддерживали связи с их врачами общей практики, которые отвечали за лечение отклоняющихся от нормы результатов ежегодного обязательного скрининга факторов риска метаболических нарушений. Никаких формализованных дополнительных усилий не было сделано в отношении консультирования или лечения cоматических нарушений в ходе стандартного лечения. Результаты оценки физического состояния исходного уровня были получены запросами, направленными пациентам или их законными представителями, а если какой-либо из результатов был срочно необходим исследовательской группе CHANGE, то исследователи связывались с персоналом психиатрической поликлиники.
Оценка результатов
Главным оцененным результатом был 10-летний риск развития сердечно-сосудистых заболеваний, оцениваемый после лечения и стандартизированный к 60 летнему возрасту. Мы использовали Копенгагенский показатель риска, который основан на данных из двух крупных эпидемиологических исследований в районе Копенгагена16 и рекомендуется для скрининга сердечно-сосудистого риска Европейским обществом кардиологов29. Этот составной показатель включает в себя немодифицируемые и модифицируемые факторы.
В неизменяемые факторы включают: пол, семейную историю сердечно-сосудистых заболеваний (оцениваются родители, перенесшие фатальные или нефатальные сердечно-сосудистые события в возрасте до 55 лет для отцов и 60 лет для матерей) и первичные заболевания сердца (определяемые как инфаркт миокарда или подтвержденный атеросклероз коронарных артерий). Модифицируемые факторы включают в себя: курение (определяемое как ежедневное курение - да/нет), сахарный диабет (определяемое либо как уровень гликированного гемоглобина A1с > 48 ммоль/моль или прием антигликемических препаратов из-за ранее подтвержденного диагноза - да/нет), общий холестерин, уровень липопротеинов высокой плотности (ЛПВП), систолическое артериальное давление и индекс массы тела. Абсолютный риск был определен как вероятность клинического события (ишемическая болезнь сердца, инфаркт миокарда, инсульт или смерть) происходящего с человеком в течение следующих 10 лет. Мы рассчитали риск для каждого пациента, независимо от возраста так, как если бы их возраст был 60 лет. Этот подход был рекомендован Европейскими рекомендациями по профилактике сердечно-сосудистых заболеваний для клинической практики29 при оценке риска у людей молодого возраста.
Ключевым вторичным оцениваемым результатом была кардиореспираторная нагрузка (измерялось максимальное потребление кислорода пациентом в ходе теста на велотренажере). Другие вторичные результаты включали: объем форсированного выдоха (измеренная с помощью спирометра Easy-ONE®), окружность талии, систолическое артериальное давление (среднее из трех значений, измеренных на правом плече в положении сидя после 10 минут отдыха, и до теста на велотренажере), ЧСС в покое, уровень гликированного гемоглобина A1с, ЛПВП и не-ЛПВП холестерина, а также автоотчеты об умеренной и энергичной физической активности (используя шкалу физической активности)30.
Исследуемые результаты включали: вес, индекс массы тела, уровень триглицеридов, высокочувствительный С-реактивный белок, автоотчеты о времени, проведенном в сидячем положении30, ежедневное курение (с помощью теста Fagerstrom для никотиновой зависимости)31, диета оценивалась с использованием показателя качества диеты32, положительные и отрицательные симптомы (оцениваемые с использованием шкалы для оценки позитивных симптомов33 и шкалы для оценки негативных симптомов)34, когнитивные способности (оценивались согласно методике "Краткая оценка когнитивных способностей при шизофрении")35, качество жизни (оценивалось по шкалам "Манчестерская краткая оценка качества жизни"36 и "Европейский краткий опросник качества жизни с пятью критериями"37), психосоциальное функционирование (оценивалось по Шкале глобальной оценки функционирования 38, воспринимаемому здоровью39, и воспринимаемому стрессу40).
Статистический анализ
Мы ожидали, что экспериментальные интервенции улучшат результат по Копенгагенской шкале риска на 2,5% по сравнению с группой "уход + стандартное лечение", а группа "уход + стандартное лечение" улучшит результат на 2,5% по сравнению с группой "только стандартное лечение". Поскольку мы планировали сравнить все три группы, мы снизили наш альфа уровень до 0,05/3=0,0167. Допуская мощностью 90%, мы решили распределить в каждую группу по 150 участников, что в сумме составило 450. Эти подсчеты были основаны на стандартном отклонении в 5,9% по Копенгагенской шкале риска - на основании исследования Inter9924.
Первичный анализ результатов был проведен по методу intention-to-treat (анализ результатов исследования исходя из распределения по группам на этапе рандомизации). Несколько условных подстановок использовались для коррекции отсутствующими данными. Подстановки были основаны на линейной регрессионной модели, имеющей 100 подстановок и 20 итераций. В качестве предикторов в подстановочную модель мы выбрали переменные из предопределенного списка (возраст, пол, Шкала глобальной оценки функционирования, продолжительность болезни, ежедневная доза антипсихотика в хлорпромазиновом эквиваленте и исследовательский центр), если они были значимыми предикторами исхода или выбывания (p<0.05 для модели одной переменной). Вместе с изначальным значением переменной и рандомизированными группами эти переменные были использованы как предикторы всех подстановок, если они имели менее 5% отсутствующих значений. Предикторные переменные с отсутствующими значениями были в последствие приписаны к итоговым переменным. Для первичного результата составные значения так же условно учитывались.
Ковариационный анализ (ANCOVA) был использован для учета любых значимых различий в трех коррекционных группах; в него входили исходные данные каждого показателя и три стратификационные переменные (пол, исследовательский центр и исходный риск сердечно-сосудистых заболеваний) как коварианты. Все распределения были исследованы на нормальность с помощью визуальной проверки гистограмм и диаграмм "квантиль-квантиль". Если наблюдались отклонения от нормальности, то они регистрировались, преобразовывались и использовался непараметрический тест. На дихотомических результатах мы выполнили множественные логистические регрессии, используя стандартное лечение как точку отсчёта и стратификационные переменные в качестве ковариант после того, как отсутствующие данные были условно рассчитаны при помощи логистической регрессии.
Все тесты были двусторонними. Для первичных результатов величина p установлена согласно корректировке Бонферони - по уровню значимости составной гипотезы (альфа уровень=0,05/3=0,0167). Мы получили несколько вторичных и исследовательских результатов, и дальнейшая корректировка Бонферони оказалось слишком консервативной, т.к. этот подход требует предполагаемой взаимной независимости результатов, что неприемлемо для нашего исследования. Поэтому величина p для вторичных и исследовательских результатов представлена без корректировок и интерпретируется следующим образом: нет эффекта от вмешательства если р≥0,05; возможный позитивный эффект, если 0,001<p<0,05; выраженный позитивный эффект если р<0,001.
Анализ чувствительности включает в себя усредненный анализ, исключение статистических выбросов, анализ соответствия протоколу, включающий участников, которые его нарушили (ни одной личной встречи с наставником) и еще один анализ соответствия протоколу, включающий участников, выполнивших его наполовину (как минимум 50% посещений личных встреч) в группе CHANGE. Второй анализ протокола, вероятно, вызвал бы смещение отбора, поскольку группа CHANGE стала бы включать в себя участников с самым высоким уровнем мотивации.
На основании все указанного выше было сделано заключение о целесообразности сообщения о негативных результатах этого анализа.
РЕЗУЛЬТАТЫ
Рис. 1 демонстрирует движение пациентов в исследовании. С декабря 2012 года по май 2014-го были выбраны 428 участников для прохождения CHANGE интервенций (N=138), получения организованного комплексного ухода помимо стандартного лечения (N=142) или получения только стандартной терапии (N=148). Согласно протоколу, мы должны были набрать 450 участников, но остановились на числе 438, поскольку не нашли более подходящих кандидатов.Из общего числа задержались в исследовании только 86%. В всех трех группах процент выбывших был одинаковым (р=0,68). 365 участников (85,3%) предоставили информацию, пригодную для расчета первичных результатов. Выбывшие не различались, в целом, по исходным метаболическим или психометрическим характеристикам или паттерну лечения, за исключением небольшой доли участников, получающих лечение антидепрессантами (30% против 46%).

Таб. 1 отображает исходные социально-демографические и клинические характеристики пациентов. Мы включили чуть больше женщин, и средний возраст составлял 38±12,4 лет. Большинство пациентов имели диагноз шизофрения (88%), малая часть участников проживает в социальном жилье (13,8%). Доля курильщиков составила 52,1%, 15% участников имели диабет в анамнезе. Между сформированными коррекционными группами не было различий, не считая большего процента проживающих в соц. жилье (16,9% и 8,7% ) и меньший процент участников с диабетом (9,5% и 18,6%) в группе стандартного лечения по сравнению с группой CHANGE.

В группе CHANGE среднее число личных встреч с наставником составило 24,6±14,5; 60% участников посетили 21 или более встреч из 42-х назначенных; 97,8% хотя бы раз встречались с наставником.
73 курильщика в группе CHANGE получили в среднем 11,2±9,3 тренингов по отказу от курения. В целом, в группе было проведено в среднем 19,5±13,1 встреч, посвященных физической активности, 6,3±6,6 встреч по организации комплексного ухода и 15,8±11,2 по поводу здорового питания.
Показатели первичных и вторичных результатов отображены в Таб.2. Средний стандартизированный по возрасту 10-тилетний риск сердечно-сосудистых заболеваний составил 8,4±6,7% в группе CHANGE, 8,5±7,5% в группе с организацией комплексного ухода, и 8,0±6,5% в группе стандартного лечения (F2,428=1,04, р=0,41).

Анализы чувствительности первичных результатов всех случаев и случаев за исключением выбывших одинаковы. Когда мы анализировали все случаи, мы обнаружили, что средний стандартизированный к возрасту 10-тилетний риск сердечно-сосудистых заболеваний составил 8,5±7,0 в группе CHANGE, 8,6±7,8 в группе ОКУ и 7,4±5,3% в группе СТ (р=0,46). После вычета выбывших, этот показатель стал равен 7,9±5,2% в группе CHANGE, 7,6±4,9% в группе ОКУ и 7,1±4,1% в группе СТ (р=0,18). Затем мы вычли из группы CHANGE тех участников, кто посетил менее половины назначенных 42-х тренингов и увидели, что стандартизированный к возрасту 10-тилетний риск сердечно-сосудистых заболеваний составил 8,6±7,7% в группе CHANGE, 8,6±7,8% в группе ОКУ и 7,4±5,3% в группе СТ (р=0,65). Исключение из подсчетов троих участников, не посетивших ни одной встречи, не изменило картину.
По вторичным результатом между тремя группами разницы нет. Так средний показатель поглощения кислорода во время аэробных нагрузок был 18,1±5,5 мл О2/мин/кг в группе CHANGE, 18,0±6,8 мл О2/мин/кг в группе ОКУ и 18,2±6,7 мл О2/мин/кг в группе СТ (F2,428=1,91, р=0,54).
Анализ также не выявил значительных различий в трех группах по исследовательским результатам (Таб.3). Средний вес в группе CHANGE составил 103,1±23,8 кг, 103,7±21,2 кг в группе ОКУ и 102,9±21,7 кг в группе СТ (F2,428=1,91, р=0,18). Процент курильщиков в группе CHANGE и в группе ОКУ составил 49%, в группе СТ - 50%. (р=0,65 в группе CHANGE по сравнению с СТ; р=0,79 в группе ОКУ по сравнению с СТ).

Пять участников скончались в ходе исследования. Это было отображено в диаграмме в Рис.1. Причинами смерти был рак (2 случая), суицид (1) и еще 2 остались неуточненными. Госпитализации в психиатрические клиники составили 18,8% в группе CHANGE, 33,8% в группе ОКУ и 24,3% в группе СТ. Разница между этим показателем в группе ОКУ и показателем в группе СТ оказалась статистически значимой (р=0,004). Соматических госпитализаций было 12,3% в группе CHANGE, 17,6% в группе ОКУ и 16,2% в группе СТ (р=0,40).
ОБСУЖДЕНИЕ
Мы предположили, что специализированное мультицентровое коррекционное вмешательство, осуществляемое личными наставниками в определенной когорте повлечет за собой значительное снижение риска сердечно-сосудистых заболеваний у пациентов с расстройствами шизофренического спектра и абдоминальным ожирением. Однако результаты этого исследования показали, что ни коррекция CHANGE, ни организация комплексного ухода не имели преимущества перед результатами стандартного лечения в показателе 10-летнего риска развития сердечно-сосудистых заболеваний.CHANGE – первое исследование на нашей памяти, в котором применялись вмешательства в стиль жизни для того, чтобы уменьшить сердечно-сосудистый риск у пациентов с расстройствами шизофренического спектра. Одно американское исследование выясняло влияние организации комплексного ухода на пациентов с несколькими психическими расстройствами, используя сложные шкалы сердечно-сосудистого риска, и выявило значительный положительный эффект41. Наши результаты, возможно, обусловлены тем, что в Дании и без того хорошо развито взаимодействие соматических структур, медицинской помощи первичного звена и психиатрических служб. Некоторые из наших пациентов имели изначально рекомендации от кардиолога по поводу психофармакотерапии, основанные на их липидном спектре42, и только лишь двое имели повышенный уровень гликированного гемоглобина и не знали об этом ранее. Наиболее вероятно, такое качество ухода за больными обусловлено обязательным исследованием липидограммы у пациентов для Датской базы данных по шизофрении, которая вовлекает в обследование специалистов всех направлений для выявления факторов риска. Мы смеем предположить, что в странах с таким же высоким уровнем медицинской помощи показатели добавления ОКУ будут такими же. Кроме того, мы не можем исключить, что добавление в группу пациентов с более тяжелыми соматическими заболеваниями улучшило бы показатели этого вмешательства.
Клинические характеристики, которые мы использовали, отображают наши критерии включения и исключения. Наш выбор характеристик отличается от других исследований, т.к. мы старались оптимизировать внешнюю валидность, уменьшив максимально количество критериев исключения, организовав успешное вовлечение участников, не обходя стороной тяжело больных (многие исследования сразу исключают участие пациентов с тяжелой соматической патологией, наркоманией, суицидальными наклонностями), и сделав уклон на волонтерское участие.
Наши методы прямо пропорциональны результативным показателям. Так, например, сердечно-сосудистые заболевания – мультифакториальные проблемы, поэтому мы решили, что будет правильно и вмешательство сделать комплексным. Однако многие предыдущие исследования включали только 1 поведенческий фактор риска, например, курение или гиподинамию. Возможно, это ограничило наши возможности продемонстрировать влияние отдельных факторов на метаболические результаты.
Не смотря на высокое ретенционное соотношение (86%), анализ протокола показал, что только 60% пациентов, рандомизированных в группу CHANGE, посетили хотя бы половину назначенных коррекционных встреч, поэтому назначение большего количества встреч или снижение загруженности пациентами врача не сыграло бы положительной роли.
CHANGE исследование имело несколько сильных сторон. Во-первых, дизайн представлял собой центральную рандомизацию; была проведена слепая оценка результатов; это исследование было независимым. Во-вторых, мы спланировали начальные группы таким образом, что вероятность существенной ошибки второго порядка была исключена. В-третьих, мы использовали каркас, основанный на методических указаниях, подробных и подкрепленных доказательствами. В-четвертых, мы имели плотный контакт с испытуемыми, запланировав как минимум по 1 встрече в неделю.
В-пятых, мы использовали комплексный метод, позволяющий персоналу работать со всеми группами риска. В-шестых, наши композитные результаты измерялись интегрировано, не смотря на то, что местами были гетерогенны. В-седьмых, сопоставив группу CHANGE и ОКУ мы могли определить, что играет более существенную роль в снижении риска. В-восьмых, все контакты с пациентами были зарегистрированы. В-девятых, исследование было реалистичным, использовались малобюджетные возможности коррекции, находящиеся рядом с больными.
Идеальным результатом исследования было бы уменьшение сердечно-сосудистого риска у больных. Можно было бы ждать реального анализа выживаемости, но это заняло бы много лет и денег. Мы пытались воздействовать на все возможные факторы риска, учет включали и модифицируемые и немодифицируемые факторы. Слабая сторона исследование – отсутствие законности в суррогатных оценках пациентов с шизофренией. Исследование, опубликованное после инициации нашего, задало вопрос о необходимости генерализации подсчета сердечно-сосудистого риска у пациентов с несколькими психическими заболеваниями58.
Поскольку мы не набрали изначально запланированное количество участников (428 вместо 450), мы допускали, что исследование могло быть недостаточно мощным и имелся риск ошибок второго порядка. Но, к сожалению, мы подсчитали, что добавление 22 недостающих участников не повысило бы показатели исследования.
Отсутствие эффекта коррекции поведенческих рисков следует интерпретировать с осторожностью. Кроме того, существующие инструменты для измерения изменений образа жизни не были обоснованными для пациентов с шизофренией, ведь когнитивное снижение и психотические симптомы могут их искажать. Тот факт, что пациенты сами сообщали свои показатели, может быть причиной обеих проблем (и случайных ошибок, и повышения риска ошибок второго порядка), наверное было бы правильнее ввести такие инструменты как актиграф (регистратор активности), но это было невозможно ввиду логистических проблем.
В заключении, исследование CHANGE демонстрирует, что основанный на методических указаниях коучинг по крайней мере не увеличивает 10-тилетний риск сердечно-сосудистых заболеваний у пациентов с расстройствами шизофренического спектра и абдоминальным ожирением. Предложить таким пациентам скорректировать их образ жизни выглядит морально правильно, но на деле, не имея доказательств, что это работает, встает вопрос о том, насколько это необходимо данному пациенту. Даже здоровое население имеет ряд трудностей, пытаясь начать использовать здоровое питание и физическую активность. Мы надеемся, что дальнейшие исследования будет сфокусированы на изменении факторов среды и структуральных факторов, а не индивидуальных показателей, учитывая специальные нужды пациентов с шизофренией.
Благодарности
Данное исследование было поддержано финансированием от Mental Health Services of the Capital Region of Denmark, the Tryg Foundation, the Lundbeck Foundation, the Dæhnfeldts Foundation, and the Danish Ministry of Health. Авторы выражают благодарность K. Sandberg, H. Lublin, T. Madsen, S. Drivsholm, A. Moltk за участие в планировании исследования, H.J. Larsen за помощь в обработке данных и организации, Р. Hougaard за консультации по статистике. H. Speyer и H.C.B. Norgaard внесли вклад в эту работу в равной степени.Список исп. литературыСкрыть список1. Laursen TM, Nordentoft M, Mortensen PB. Excess early mortality in schizophrenia. Annu Rev Clin Psychol 2014;10:425-48.
2. Chesney E, Goodwin GM, Fazel S. Risks of all-cause and suicide mortality in mental disorders: a meta-review. World Psychiatry 2014;13:153-60.
3. Lawrence D, Hancock KJ, Kisely S. The gap in life expectancy from preventable physical illness in psychiatric patients in Western Australia: retrospective analysis of population based registers. BMJ 2013;346:f2539.
4. Nordentoft M, Wahlbeck K, Hallgren J et al. Excess mortality, causes of € death and life expectancy in 270,770 patients with recent onset of mental disorders in Denmark, Finland and Sweden. PLoS One 2013;8:e55176.
5. Andreassen OA, Djurovic S, Thompson WK et al. Improved detection of common variants associated with schizophrenia by leveraging pleiotropy with cardiovascular-disease risk factors. Am J Hum Genet 2013;92:197-209.
6. Daumit GL, Goff DC, Meyer JM et al. Antipsychotic effects on estimated 10-year coronary heart disease risk in the CATIE schizophrenia study. Schizophr Res 2008;105:175-87.
7. Correll CU, Detraux J, De Lepeleire J et al. Effects of antipsychotics, antidepressants and mood stabilizers on risk for physical diseases in people with schizophrenia, depression and bipolar disorder. World Psychiatry 2015;14: 119-36.
8. Laursen TM, Nordentoft M. Heart disease treatment and mortality in schizophrenia and bipolar disorder 2 changes in the Danish population between 1994 and 2006. J Psychiatr Res 2011;45:29-35.
9. McCreadie RG. Diet, smoking and cardiovascular risk in people with schizophrenia. Br J Psychiatry 2003;183:534-9.
10. Bak M, Fransen A, Janssen J et al. Almost all antipsychotics result in weight gain: a meta-analysis. PLoS One 2014;9:10-2.
11. Correll CU, Joffe BI, Rosen LM et al. Cardiovascular and cerebrovascular risk factors and events associated with second-generation antipsychotic compared to antidepressant use in a non-elderly adult sample: results from a claims-based inception cohort study. World Psychiatry 2015;14:56- 63.
12. Daumit GL, Dickerson FB, Wang N-Y et al. A behavioral weight-loss intervention in persons with serious mental illness. N Engl J Med 2013;368: 1594-602.
13. Bartels SJ, Pratt SI, Aschbrenner KA et al. Clinically significant improved fitness and weight loss among overweight persons with serious mental illness. Psychiatr Serv 2013;64:729-36.
14. Green CA, Yarborough BJH, Leo MC et al. The STRIDE weight loss and lifestyle intervention for individuals taking antipsychotic medications: a randomized trial. Am J Psychiatry 2015;172:71-81.
15. Ross R, Blair S, de Lannoy L et al. Changing the endpoints for determining effective obesity management. Prog Cardiovasc Dis 2015;57: 330-6.
16. Thomsen TF, Davidsen M, Ibsen H et al. A new method for CHD prediction and prevention based on regional risk scores and randomized clinical trials; PRECARD(R) and the Copenhagen Risk Score. Eur J Cardiovasc Prev Rehabil 2001;8:291-7.
17. McGinty EE, Baller J, Azrin ST et al. Interventions to address medical conditions and health-risk behaviors among persons with serious mental illness: a comprehensive review. Schizophr Bull 2016;42:96-124.
18. Bruins J, Jorg F, Bruggeman R et al. The effects of lifestyle interventions on € (long-term) weight management, cardiometabolic risk and depressive symptoms in people with psychotic disorders: a meta-analysis. PLoS One 2014;9:e112276.
19. Vink RG, Roumans NJT, Arkenbosch LAJ et al. The effect of rate of weight loss on long-term weight regain in adults with overweight and obesity. Obesity 2016;24:321-7.
20. Bartels SJ, Pratt SI, Aschbrenner KA et al. Pragmatic replication trial of health promotion coaching for obesity in serious mental illness and maintenance of outcomes. Am J Psychiatry 2015;172:344-52.
21. Speyer H, Norgaard HCB, Hjorthoj C et al. Protocol for CHANGE: a randomized clinical trial assessing lifestyle coaching plus care coordination versus care coordination alone versus treatment as usual to reduce risks of cardiovascular disease in adults with schizophrenia and abdominal obesity. BMC Psychiatry 2015;15:119.
22. Wing JK, Sartorius N, Ustun TB. Diagnosis and clinical measurement in psychiatry: a reference manual for SCAN. Cambridge: Cambridge University Press, 1998.
23. World Health Organization. Waist circumference and waist-hip ratio: report of a WHO expert consultation. Geneva: World Health Organization, 2008.
24. Jørgensen T, Borch-Johnsen K, Thomsen TF et al. A randomized nonpharmacological intervention study for prevention of ischaemic heart disease: baseline results Inter99. Eur J Cardiovasc Prev Rehabil 2003;10:377- 86.
25. Prochaska JO, DiClemente CC. Stages of change in the modification of problem behaviors. Prog Behav Modif 1992;28:183-218.
26. Miller WR, Rollnick S. The effectiveness and ineffectiveness of complex behavioral interventions: impact of treatment fidelity. Contemp Clin Trials 2014;37:234-41.
27. Stein LI, Test MA. Alternative to mental hospital treatment. I. Conceptual model, treatment program, and clinical evaluation. Arch Gen Psychiatry 1980;37:392-7.
28. Danish Cancer Society. Manual til Rygeafvænning Gruppe. www.cancer.dk.
29. De Backer G, Ambrosioni E, Borch-Johnsen K et al. European guidelines on cardiovascular disease prevention in clinical practice. Third Joint Task Force of European and other Societies on Cardiovascular Disease Prevention in Clinical Practice. Eur Heart J 2003;24:1601-10.
30. Andersen LG, Groenvold M, Jørgensen T et al. Construct validity of a revised Physical Activity Scale and testing by cognitive interviewing. Scand J Public Health 2010;38:707-14.
31. Heatherton TF, Kozlowski LT, Frecker RC et al. The Fagerstrom Test for € Nicotine Dependence: a revision of the Fagerstrom Tolerance Questionnaire. Addiction 1991;86:1119-27.
32. Toft U, Kristoffersen LH, Lau C et al. The Dietary Quality Score: validation and association with cardiovascular risk factors: the Inter99 study. Eur J Clin Nutr 2007;61:270-8.
33. Andreasen NC. Scale for the Assessment of Positive Symptoms (SAPS). Iowa City: University of Iowa, 1984.
34. Andreasen NC. Scale for the Assessment of Negative Symptoms (SANS). Iowa City: University of Iowa, 1984. 35. Keefe RSE, Goldberg TE, Harvey PD et al. The Brief Assessment of Cognition in Schizophrenia: reliability, sensitivity, and comparison with a standard neurocognitive battery. Schizophr Res 2004;68:283-97.
36. Bjorkman T, Svensson B. Quality of life in people with severe mental illness. Reliability and validity of the Manchester Short Assessment of Quality of Life (MANSA). Nord J Psychiatry 2005;59:302-6.
37. Luo N, Johnson JA, Shaw JW et al. Self-reported health status of the general adult U.S. population as assessed by the EQ-5D and Health Utilities Index. Med Care 2005;43:1078-86.
38. Pedersen G, Hagtvet KA, Karterud S. Generalizability studies of the Global Assessment of Functioning - Split version. Compr Psychiatry 2007;48:88-94.
39. Mossey JM, Shapiro E. Self-rated health: a predictor of mortality among the elderly. Am J Publ Health 1982;72:800-8.
40. Cohen S, Kamarck T, Mermelstein R. A global measure of perceived stress. J Health Soc Behav 1983;24:385-96.
41. Druss BG, Zhao L, von Esenwein SA et al. The Health and Recovery Peer (HARP) Program: a peer-led intervention to improve medical self-management for persons with serious mental illness. Schizophr Res 2010;118: 264-70.
42. Saidj M, Jørgensen T, Prescott E et al. Poor predictive ability of the risk chart SCORE in a Danish population. Dan Med J 2013;60:A4609. 43. Scheewe TW, Backx FJG, Takken T et al. Exercise therapy improves mental and physical health in schizophrenia: a randomised controlled trial. Acta Psychiatr Scand 2013;127:464-73.
44. Kimhy D, Vakhrusheva J, Bartels MN et al. The impact of aerobic exercise on brain-derived neurotrophic factor and neurocognition in individuals with schizophrenia: a single-blind, randomized clinical trial. Schizophr Bull 2015;41:859-68.
45. Pajonk F, Wobrock T. Hippocampal plasticity in response to exercise in schizophrenia. Arch Gen Psychiatry 2010;67:133-43.
46. McKibbin CL, Patterson TL, Norman G et al. A lifestyle intervention for older schizophrenia patients with diabetes mellitus: a randomized controlled trial. Schizophr Res 2006;86:36-44.
47. Wu M-K, Wang C-K, Bai Y-M et al. Outcomes of obese, clozapine-treated inpatients with schizophrenia placed on a six-month diet and physical activity program. Psychiatr Serv 2007;58:544-50.
48. Alvarez-Jimenez M, Martinez-Garcia O, Perez-Iglesias R et al. Prevention of antipsychotic-induced weight gain with early behavioural intervention in first-episode psychosis: 2-year results of a randomized controlled trial. Schizophr Res 2010;116:16-9.
49. Cordes J, Thunker J, Regenbrecht G et al. Can an early weight management program (WMP) prevent olanzapine (OLZ)-induced disturbances in body weight, blood glucose and lipid metabolism? Twenty-four- and 48- week results from a 6-month randomized trial. World J Biol Psychiatry 2014;15:229-41.
50. Methapatara W, Srisurapanont M. Pedometer walking plus motivational interviewing program for Thai schizophrenic patients with obesity or overweight: a 12-week, randomized, controlled trial. Psychiatry Clin Neurosci 2011;65:374-80.
51. Lovell K, Wearden A, Bradshaw T et al. An exploratory randomized controlled study of a healthy living intervention in early intervention services for psychosis: the INTERvention to encourage ACTivity, improve diet, and reduce weight gain (INTERACT) study. J Clin Psychiatry 2014;75:498-505.
52. Attux C, Martini LC, Elkis H et al. A 6-month randomized controlled trial to test the efficacy of a lifestyle intervention for weight gain management in schizophrenia. BMC Psychiatry 2013;13:60.
53. Brar JS, Ganguli R, Pandina G et al. Effects of behavioral therapy on weight loss in overweight and obese patients with schizophrenia or schizoaffective disorder. J Clin Psychiatry 2005;66:205-12.
54. Littrell KH, Hilligoss NM, Kirshner CD et al. The effects of an educational intervention on antipsychotic-induced weight gain. J Nurs Scholarsh 2003; 35:237-41.
55. Wu MH, Lee CP, Hsu SC et al. Effectiveness of high-intensity interval training on the mental and physical health of people with chronic schizophrenia. Neuropsychiatr Dis Treat 2015;11:1255-63.
56. Forsberg KA, Bjorkman T, Sandman PO et al. Physical health – a cluster randomized controlled lifestyle intervention among persons with a psychiatric disability and their staff. Nord J Psychiatry 2008;62:486-95.
57. Scheewe TW, Backx FJG, Takken T et al. Exercise therapy improves mental and physical health in schizophrenia: a randomised controlled trial. Acta Psychiatr Scand 2013;127:464-73.
58. Osbron DPJ, Hardoon S, Omar RZ et al. Cardiovascular risk prediction models for people with severe mental illness: results from the prediction and management of cardiovascular risk in people with severe mental illnesses (PRIMROSE) research program. JAMA Psychiatry 2015;72: 143-51.
