Психиатрия Всемирная психиатрия
Психиатрия Всемирная психиатрия
№02 2014
Предикторы сахарного диабета 2 типа у взрослых с психотическими расстройствами, изученные на национально репрезентативной выборке №02 2014
Номера страниц в выпуске:176-183
Резюме
Применение антипсихотических препаратов, таких как клозапин и оланзапин, ассоциировано с повышенным риском сахарного диабета 2 типа, при этом мы относительно мало знаем, насколько значимы факторы риска сахарного диабета 2 типа, доказанные для общей популяции, в популяции больных с психотическими расстройствами. Мы оценивали распространенность доказанных факторов риска и их связь с сахарным диабетом 2 типа среди репрезентативной в национальном масштабе выборки пациентов в сравнении с пациентами, имеющими диагноз психотического расстройства по критериям МКБ-10 (N=1642). Из них у 1155 производился забор крови натощак. Метод логистической регрессии использовался для подведения итоговых результатов с поправкой на возраст и пол. Среди пациентов, имевших среднюю длительность психотического расстройства 14,7 лет, 12,1 % (13,1 % женщин и 11,5 % мужчин) имели диабет 2 типа в возрасте 18-64 лет. Диагноз сахарного диабета 2 типа основывался на уровне глюкозы натощак или на основе приема гипогликемических препаратов на момент исследования. Риск сахарного диабета 2 типа был существенно выше у молодых пациентов в сравнении с общей популяцией, максимальный риск приходился на пациентов среднего возраста. Факторы риска у пациентов с психотическими расстройствами были теми же сами, что и в общей популяции и имели четкую связь с сахарным диабетом 2 типа. Лечение клозапином было связано с повышением риска диабета 2 типа, а лечение оланзапином – со снижением риска диабета. Однако применение оланзапина в течение длительного времени может оказывать подобное клозапину влияние на развитие диабета или преддиабета. Важнейшими предикторами развития диабета 2 типа в мультивариантной модели являлись индекс массы тела 40 кг/м2 и выше и наличие гиперхолестеринемии, по поводу которой назначалось лечение, следующими по значимости факторами являлись индекс массы тела между 35 и 39,9 кг/м2, семейный анамнез, отягощенный диабетом, а также требующая медикаментозной терапии гипертензия. Связь между диабетом 2 типа и текущей терапией клозапином или оланзапином была минимальной, практически незначимой вне зависимости от других предикторов. Длительные взаимодействия между различными предикторами имеют тенденцию быть комплексными, и предшествующее антипсихотическое лечение может, как минимум, частично объяснять риски, связанные с выраженным ожирением, дислипидемией и гипертензией. Акцент на снижение массы тела является оправданным у психотических пациентов, но профилактические стратегии для сахарного диабета 2 типа должны быть расширены, чтобы включить пациентов с формирующейся дислипидемией, гипертензией или имеющих семейный анамнез по диабету.
Ключевые слова: сахарный диабет 2 типа, психотические расстройства, факторы риска, клозапин, оланзапин, индекс массы тела, гиперхолестеринемия, гипертензия
Применение антипсихотических препаратов, таких как клозапин и оланзапин, ассоциировано с повышенным риском сахарного диабета 2 типа, при этом мы относительно мало знаем, насколько значимы факторы риска сахарного диабета 2 типа, доказанные для общей популяции, в популяции больных с психотическими расстройствами. Мы оценивали распространенность доказанных факторов риска и их связь с сахарным диабетом 2 типа среди репрезентативной в национальном масштабе выборки пациентов в сравнении с пациентами, имеющими диагноз психотического расстройства по критериям МКБ-10 (N=1642). Из них у 1155 производился забор крови натощак. Метод логистической регрессии использовался для подведения итоговых результатов с поправкой на возраст и пол. Среди пациентов, имевших среднюю длительность психотического расстройства 14,7 лет, 12,1 % (13,1 % женщин и 11,5 % мужчин) имели диабет 2 типа в возрасте 18-64 лет. Диагноз сахарного диабета 2 типа основывался на уровне глюкозы натощак или на основе приема гипогликемических препаратов на момент исследования. Риск сахарного диабета 2 типа был существенно выше у молодых пациентов в сравнении с общей популяцией, максимальный риск приходился на пациентов среднего возраста. Факторы риска у пациентов с психотическими расстройствами были теми же сами, что и в общей популяции и имели четкую связь с сахарным диабетом 2 типа. Лечение клозапином было связано с повышением риска диабета 2 типа, а лечение оланзапином – со снижением риска диабета. Однако применение оланзапина в течение длительного времени может оказывать подобное клозапину влияние на развитие диабета или преддиабета. Важнейшими предикторами развития диабета 2 типа в мультивариантной модели являлись индекс массы тела 40 кг/м2 и выше и наличие гиперхолестеринемии, по поводу которой назначалось лечение, следующими по значимости факторами являлись индекс массы тела между 35 и 39,9 кг/м2, семейный анамнез, отягощенный диабетом, а также требующая медикаментозной терапии гипертензия. Связь между диабетом 2 типа и текущей терапией клозапином или оланзапином была минимальной, практически незначимой вне зависимости от других предикторов. Длительные взаимодействия между различными предикторами имеют тенденцию быть комплексными, и предшествующее антипсихотическое лечение может, как минимум, частично объяснять риски, связанные с выраженным ожирением, дислипидемией и гипертензией. Акцент на снижение массы тела является оправданным у психотических пациентов, но профилактические стратегии для сахарного диабета 2 типа должны быть расширены, чтобы включить пациентов с формирующейся дислипидемией, гипертензией или имеющих семейный анамнез по диабету.
Ключевые слова: сахарный диабет 2 типа, психотические расстройства, факторы риска, клозапин, оланзапин, индекс массы тела, гиперхолестеринемия, гипертензия
Перевод: Резников М.К. (Воронеж)
Редактура: Овсепян А.А. (Ереван)
Резюме
Применение антипсихотических препаратов, таких как клозапин и оланзапин, ассоциировано с повышенным риском сахарного диабета 2 типа, при этом мы относительно мало знаем, насколько значимы факторы риска сахарного диабета 2 типа, доказанные для общей популяции, в популяции больных с психотическими расстройствами. Мы оценивали распространенность доказанных факторов риска и их связь с сахарным диабетом 2 типа среди репрезентативной в национальном масштабе выборки пациентов в сравнении с пациентами, имеющими диагноз психотического расстройства по критериям МКБ-10 (N=1642). Из них у 1155 производился забор крови натощак. Метод логистической регрессии использовался для подведения итоговых результатов с поправкой на возраст и пол. Среди пациентов, имевших среднюю длительность психотического расстройства 14,7 лет, 12,1 % (13,1 % женщин и 11,5 % мужчин) имели диабет 2 типа в возрасте 18-64 лет. Диагноз сахарного диабета 2 типа основывался на уровне глюкозы натощак или на основе приема гипогликемических препаратов на момент исследования. Риск сахарного диабета 2 типа был существенно выше у молодых пациентов в сравнении с общей популяцией, максимальный риск приходился на пациентов среднего возраста. Факторы риска у пациентов с психотическими расстройствами были теми же сами, что и в общей популяции и имели четкую связь с сахарным диабетом 2 типа. Лечение клозапином было связано с повышением риска диабета 2 типа, а лечение оланзапином – со снижением риска диабета. Однако применение оланзапина в течение длительного времени может оказывать подобное клозапину влияние на развитие диабета или преддиабета. Важнейшими предикторами развития диабета 2 типа в мультивариантной модели являлись индекс массы тела 40 кг/м2 и выше и наличие гиперхолестеринемии, по поводу которой назначалось лечение, следующими по значимости факторами являлись индекс массы тела между 35 и 39,9 кг/м2, семейный анамнез, отягощенный диабетом, а также требующая медикаментозной терапии гипертензия. Связь между диабетом 2 типа и текущей терапией клозапином или оланзапином была минимальной, практически незначимой вне зависимости от других предикторов. Длительные взаимодействия между различными предикторами имеют тенденцию быть комплексными, и предшествующее антипсихотическое лечение может, как минимум, частично объяснять риски, связанные с выраженным ожирением, дислипидемией и гипертензией. Акцент на снижение массы тела является оправданным у психотических пациентов, но профилактические стратегии для сахарного диабета 2 типа должны быть расширены, чтобы включить пациентов с формирующейся дислипидемией, гипертензией или имеющих семейный анамнез по диабету.
Ключевые слова: сахарный диабет 2 типа, психотические расстройства, факторы риска, клозапин, оланзапин, индекс массы тела, гиперхолестеринемия, гипертензия
Сочетание сахарного диабета и шизофрении отмечается в научной литературе более века [1, 2]. Текущий анализ коморбидности этих заболеваний с использованием проспективно собранных данных на датской популяции со строгими объективными критериями и повышенный риск сахарного диабета 2 типа у больных с шизофренией отмечался как до [3], так, особенно, после назначения антипсихотиков [4].Среди пациентов, принимающих часто назначаемые антипсихотические препараты второго поколения, риск развития сахарного диабета 2 типа в течении первых 6 лет был наибольшим при приеме клозапина и оланзапина. Первый из этих препаратов используется во многих странах мира для терапевтически резистентных случаев шизофрении, а второй является одним из наиболее часто назначаемых антипсихотических средств [6].
Повышенный риск сахарного диабета 2 типа, ассоциированный с антипсихотической терапией и комплекс мероприятий, направленных на снижение массы тела, оправданно привлекают внимание исследователей (7-13). Существенно меньшее внимание уделяется другим факторам риска, вклад которых в контексте терапевтических эффектов является весомым.
Сахарный диабет 2 типа в общей популяции является комплексным мультифакториальным заболеванием [14]. Установленные факторы риска включают возраст, ожирение, сидячий образ жизни, диету, семейный анамнез, гипертензию, повышенный уровень холестерина и беременность [15]. Интерпретация наблюдаемой связи между приемом антипсихотических препаратов и риском сахарного диабета 2 типа подвергалась сомнению в прошлом, потому что установленные факторы риска должным образом не контролировались и могли приводить к неверной интерпретации. Вышеупомянутое датское исследование, к примеру, учитывало только возраст, пол, и получаемую терапию по поводу гипертензии и гиперхолестеринемии.
Важность установленных для общей популяции факторов риска сахарного диабета 2 типа не изучена на большой репрезентативной выборке взрослых пациентов с психотическими расстройствами, и поэтому мы не знаем, какие факторы должны быть проверены как потенциальные факторы, искажающие результаты наблюдаемой связи между сахарным диабетом 2 типа и антипсихотическим лечением. Целями данного исследования были: а) оценка распространенности факторов риска сахарного диабета 2 типа, установленных для общей популяции на выборке национального уровня пациентов с психотическими расстройствами; б) оценка связи этих факторов с диабетом 2 типа на вышеуказанном примере; в) проверка возможного искажения наблюдаемой связи между сахарным диабетом 2 типа и лечением клозапином или оланзапином.
Были проанализированы данные от участников с диагнозом неорганических психотических расстройств (n=1642), у которых исследовался анализ крови, взятый натощак (n=1155). Эта подгруппа включала пациентов с шизофренией (51,2 %, 591/1155), биполярным расстройство с психотическими включениями (19,5 %, 225/1155), шизоаффективным расстройством (18,2 %, 210/1155), психотическими депрессиями (5,5 %, 63/1155) и бредовыми расстройствами или иными неорганическими психозами (5,7 %, 66/1155).
Диагноз психотического расстройства устанавливался согласно критериям МКБ-10 с помощью диагностического интервью для психотических расстройств [19]. Средняя длительность заболевания оценивалась по самоотчету. Диагноз сахарного диабета 2 типа был установлен, согласно критериям Американской диабетической ассоциации [20] на основании текущего уровня глюкозы натощак как минимум 7,0 ммоль/л или приема в настоящий момент гипогликемической терапии. В данном случае для диагностики сахарного диабета не проводился глюкозотолерантный тест, выполнение которого затруднено у пациентов с психотическими расстройствами.
Центральное ожирение определялось как окружность талии как минимум 94 см у мужчин или 80 см у женщин. Ожирение было разделено на I степень (индекс массы тела 30-35), II степень (индекс массы 35-40) и III степень (индекс массы тела 40 и более). Адекватность диеты оценивалась по количеству порций фруктов и овощей, потребляемых ежедневно на прошлой неделе (те, кто принимал как минимум 2 порции фруктов и 5 порций овощей, определялись как сбалансированно питающиеся). Уровень и частота физической активности за прошедшую неделю определялась с использованием Международного опросника физической активности [21] и выделялись 4 категории (1 - любой уровень интенсивной активности на протяжении как минимум 10 минут подряд, 2 - любой уровень умеренной активности на протяжении как минимум 10 минут подряд, 3 - прогулки в течении как минимум 10 минут подряд, 4 - отсутствие активности, т.е. несоответствие 1-3). Семейный анамнез по сахарному диабету у родственников первой линии собирался на основе самоотчетов.
Текущее медикаментозное лечение учитывалось за последние 4 недели на основе отчетов пациентов с проверкой упаковок лекарств или оценка медицинских назначений у госпитализированных пациентов. Текущее медикаментозное лечение подразделялось на 4 категории (1 - клозапин без оланзапина, 2 - оланзапин без клозапина, 3 - клозапин и оланзапин, 4 - другое лечение, в том числе другие антипсихотические препараты или препараты других групп).
95% доверительный интервал для оценки распространенности сахарного диабета 2 типа рассчитывался с использованием программного обеспечения STATA версия 12.1 [22]. Все остальные данные анализировались с помощью SPSS, версия 21 [23]. Для оценки связи с сахарным диабетом 2 типа использовался метод логистической регрессии. Одномерные и многомерные отношения шансов были скорректированы по возрасту (т.к. риск сахарного диабета 2 типа увеличивается с возрастом в общей популяции и в исследуемой выборке варьировался между 18 и 64 годами) и по полу (т.к. мужчины имеют несколько более высокий риск в общей популяции по сравнению с женщинами, и в данном исследовании количество мужчин и женщин не являлось одинаковым). Отличия по полу в распространенности факторов риска были оценены с помощью двустороннего критерия χ2 Пирсона. Различия по полу в зависимости от факторов риска с диабетом 2 типа оценивались по критерию Вальда. Погрешности, связанные с забором уровня глюкозы натощак, оценивались в сравнении пациентов, сдавших кровь с теми, у которых кровь не анализировалась, с использованием двустороннего χ2 Пирсона.
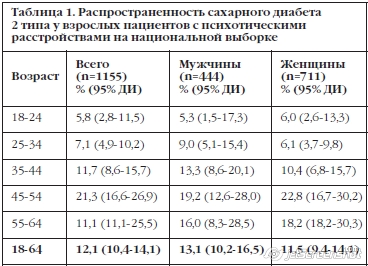 В группе участников с диагнозом психотического расстройства по МКБ-10, которые сдавали кровь натощак (N=1155/1642), 61,6 % (711/1155) были мужчины и 38,4 % (444/1155) женщины. Их средний возраст составил 38,4±11,0 (18-64 года), а средняя длительность психотического расстройства – 14,7±11.0 лет (0-50 лет).
В группе участников с диагнозом психотического расстройства по МКБ-10, которые сдавали кровь натощак (N=1155/1642), 61,6 % (711/1155) были мужчины и 38,4 % (444/1155) женщины. Их средний возраст составил 38,4±11,0 (18-64 года), а средняя длительность психотического расстройства – 14,7±11.0 лет (0-50 лет).
140 пациентов (12,1%) соответствовали критериям сахарного диабета 2 типа Американской диабетической ассоциации, основанным на уровне глюкозы натощак или на факте приема антидиабетической терапии (Таблица 1). Распространенного сахарного диабета 2 типа была статистически незначимо выше у женщин (13,1%, 58/444), чем у мужчин (11,5%, 82/711) (χ2 = 0,67, p=0,45). Распространенность была 5,8% и 7,1% соответственно в возрастных группах 18-24 лет и 25-34 лет, в то время как она составила 0,3% в возрастной группе 25-34 лет по данным последнего Австралийского популяционного исследования [24]. Распространенность увеличивается с возрастом, достигая пика (21,3%) в возрастной группе 45-54 года (Таблица 1).
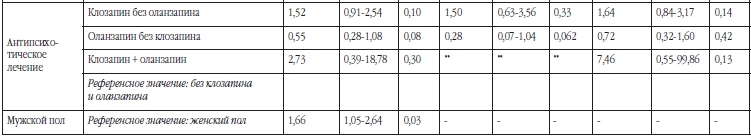
Одномерный анализ с поправкой на пол и возраст показал, что риск сахарного диабета 2 типа был достоверно выше при ожирении I-III степени, центральном ожирении, гиперхолестеринемии, гипертензии, наличии семейного анамнеза по диабету и текущего лечения клозапином (Таблица 2). Риск был достоверно ниже при наличии как минимум 10-минутной физической активности в неделю и при текущем лечении оланзапином (Таблица 2).
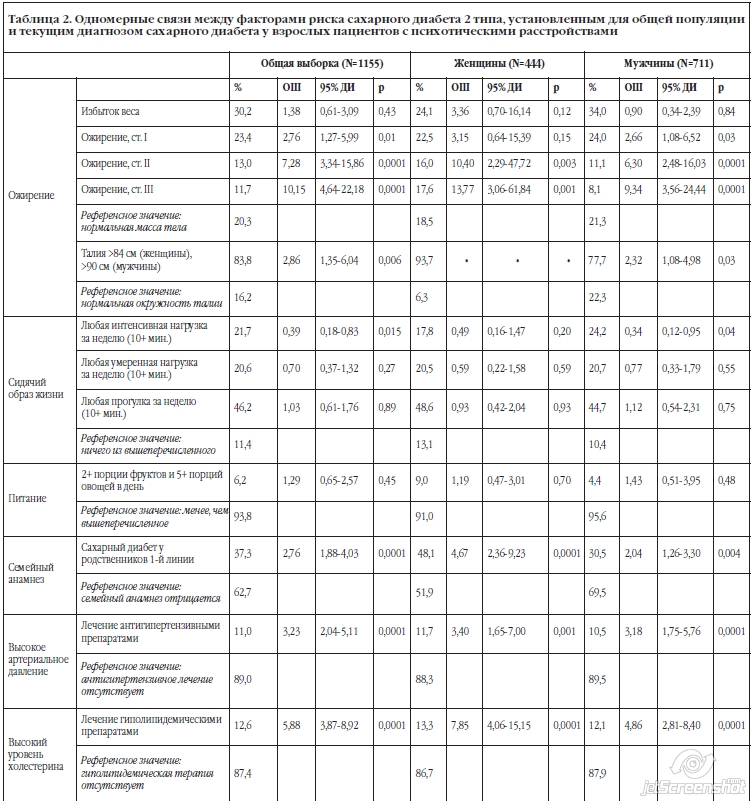
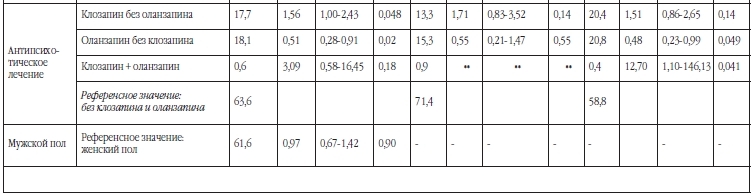
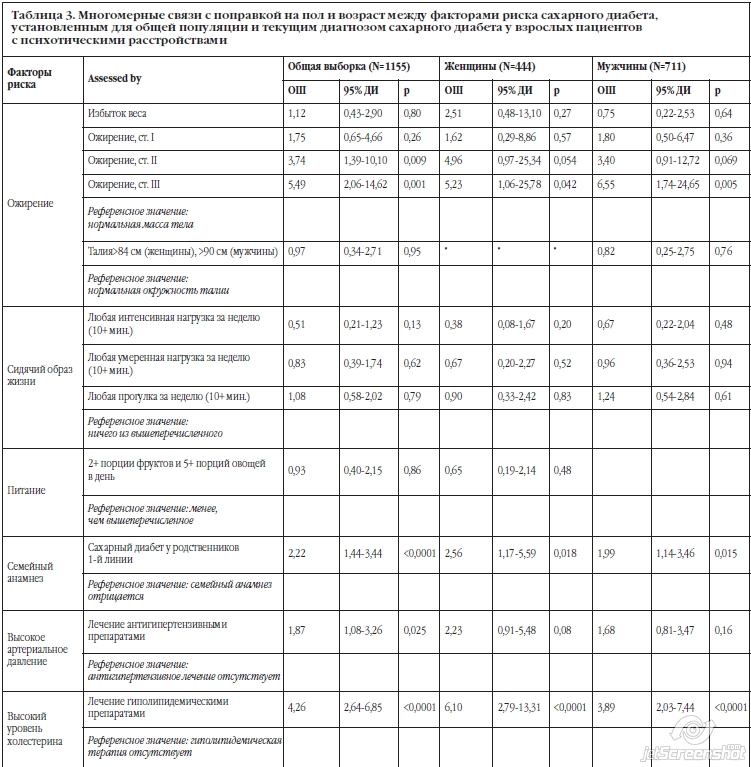
Многомерный анализ с поправкой на пол и возраст и другие предикторы показал, что риск сахарного диабета 2 типа был достоверно ассоциирован с ожирением I-III степени, гиперхолестеринемией, гипертензией и семейной историей по диабету (Таблица 3). После коррекции для дополнительных эффектов других предикторов связь с гипертензией и ожирением ослаблялась на 40-50 % а связь с семейным анамнезом по диабету и гиперхолестеринемией ослаблялась на 20-30 %. Ожидаемая связь с использованием клозапина или оланзапина незначительно ослаблялась в общей выборке, но несколько больше у мужчин, получавших лечение оланзапином или оланзапином в комбинации с клозапином. Текущая терапия клозапином и оланзапином не была достоверно связана с сахарным диабетом 2 типа при построении мультивариативной модели, также, как и абдоминальное ожирение и уровень физической активности. Четкими предикторами сахарного диабета 2 типа при построении мультивариантивной модели были индекс массы тела 40 и выше (Отношение шансов = 5.5) и гиперхолестеринемия (Отношение шансов = 4.3). Это было верным как для всей выборки, так и для мужчин и женщин в отдельности.
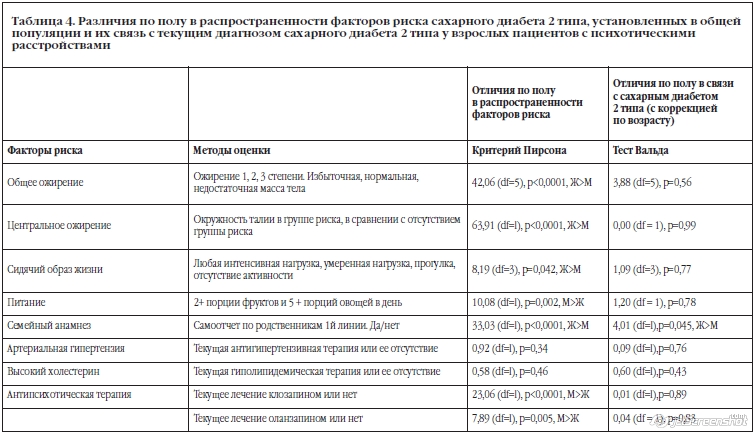
Выраженное ожирение, низкий уровень физической активности и наличие семейного анамнеза по диабету были более частыми у женщин, нежели у мужчин (Таблица 4). Распространенность гиперхолестеринемии и гипертензии не зависели от пола. Мужской пол не был достоверно связать с риском сахарного диабета 2 типа (Таблица 2) после учета всех других предикторов (Таблица 3). Связь между диабетом 2 типа и семейным анамнезом по диабету была достоверно сильнее у женщин, нежели у мужчин (Таблица 2), но эта разница снижалась после поправки с учетом других предикторов (Таблица 3). Выраженность факторов риска сахарного диабета 2 типа между пациентами, у которых оценивался и не оценивался уровень глюкозы натощак, различалась.
Наибольшая распространенность сахарного диабета 2 типа у пациентов с психотическими расстройствами была отмечала в возрастной группе 45-54 лет. Поэтому негативные последствия в виде сердечно-сосудистых заболеваний и смертности от них могут наиболее часто встречаться после данного возрастного пика, что согласуется с предшествующими сообщениями о повышенной смертности в данной возрастной категории, связанной с сердечно-сосудистыми заболеваниями относительно молодого возраста [27].
Такие факторы как более старший возраст, наличие ожирения, сидячий образ жизни, семейный анамнез по диабету, а также гипертензия и гиперхолестеринемия, требующие лечения, являлись связанными с диабетом 2 типа в нашей выборке пациентов с психотическими расстройствами. Индекс массы тела 40 и выше и гиперхолестеринемия были строгими предикторами текущего диабета 2 типа после коррекции всех остальных предикторов. Возраст, мужской пол (с учетом других факторов риска), гиперхолестеринемия и наличие диабета в анамнезе также были ассоциированы с более высоким риском при построении многомерной модели. Риск сахарного диабета 2 типа шестикратно возрастал при наличии гиперхолестеринемии, а после поправки с учетом других предикторов – четырехкратно, что является более значимым, чем увеличение в 1.09 раза в связи с использованием статинов в общей популяции по результатам мета-анализов [28].
Ожирение можно выделить в качестве важного фактора риска диабета. Уменьшение массы тела также является одним из основных направлений по улучшению физического здоровья людей с серьезными психическими расстройствами [29]. Индекс массы тела 40 и выше ассоциирован с семикратным увеличением риска диабета в общей популяции [30], в то время как у мужчин с психотическими расстройствами он девятикратный, а у женщин с психотическими расстройствами - четырнадцатикратный.
Известно, что пациенты с психотическими расстройствами часто ведут малоподвижный образ жизни [31], но даже очень незначительная физическая нагрузка (на основании самоценки пациента) был ассоциирована с достоверно более низким риском диабета 2 типа до поправки других предикторов.
Это является обнадеживающим для разрабатывающих вмешательства для национальных руководств с самооценкой “отличного” уровня активности у пациентов с психотическими расстройствами. Требуется больше работы для того, чтобы определить минимальный уровень регулярной физической активности, необходимой для достоверного и постоянного снижения риска диабета у пациентов с психотическими расстройствами, учитывая другие факторы риска.
Риск диабета 2 типа, как правило, повышен в 2-4 раза в связи с наличием семейного анамнеза по диабету и зависит от степени родства [32], что наблюдалось и у пациентов с психотическими расстройствами.
Мужчины имеют несколько больший риск диабета в общей популяции [24], но достоверность этого у пациентов с психотическими расстройствами не подтвердилась после поправки по половому признаку в выраженности других предикторов. Это подчеркивает очень высокую распространенность факторов риска у женщин с психотическими расстройствами.
Клозапин и оланзапин были ассоциированы с повышенным риском диабета 2 типа [4, 33], но на развитие диабета 2 типа могут также влиять конкретные антипсихотические препараты, назначаемые в течение длительного времени [34, 35]. В нашем одномоментном наблюдательном исследовании, текущая терапия клозапином была ассоциирована с повышенным риском диабета, в то время как текущая терапия оланзапином была ассоциирована с низким риском в сравнении с другими пациентами. Врачи могут отменять оланзапин у некоторых пациентов с диабетом или преддиабетом поскольку знают, что он может быть ассоциирован с диабетом, т.к. эти данные ранее были освещены. Клозапин используется в Австралии только для терапевтически резистентных пациентов, и врачи могут неохотно отменять клозапин даже у пациентов с имеющимся сахарным диабетом 2 типа, поскольку это не рекомендуется [36]. Текущая комбинированная терапия клозапином и оланзапином не имеет достоверной связи с диагнозом сахарного диабета 2 типа после оценки остальных предикторов.
В исследованиях было показано, что при лечении антипсихотиками наблюдается связь с увеличением массы тела и патологическими отклонениями в липидном составе крови [37]. Эти изменения появлялись вскоре после начала терапии [38] и усиливались в дальнейшем [39]. Поэтому некоторые из рисков, связанные с избыточной массой тела и гиперхолестеринемией, могут быть связаны с предшествующим антипсихотическим лечением, которое не было смоделировано, а также другими причинами (образ жизни, наследственность). Только проспективные продолжительные исследования от момента первого назначения антипсихотических препаратов могут прояснить эти факторы в дальнейшем. Однако мы можем идентифицировать список показателей, которые должны быть оценены в данных моделях, и как можно также прийти в противоречие с некоторыми опубликованными работами о связи между использованием антипсихотических препаратов с риском сахарного диабета 2 типа: мужской пол, возраст, выраженность ожирения, гиперхолестеринемия, гипертензия, отягощенная семейная история по диабету, малоподвижный образ жизни и психотическое расстройство. Статистически скорректированное отношение шансов может не отражать сложности динамических внутренних взаимосвязей между этими факторами. Дальнейшая работа необходима для разгадки сложных взаимосвязей факторов риска сахарного диабета 2 типа у пациентов с психотическими расстройствами и для определения наиболее продуктивных целей для вмешательства.
Диагностика сахарного диабета 2 типа в данном исследовании не включала случаи, определенные на основе глюкозотолератного теста и поэтому несколько ниже, чем реальная распространенность диабета 2 типа. Однако, в будущих исследованиях важно отследить эти не включенные случаи, поскольку эти пациенты имеют очень высокий риск ранней смерти в общей популяции [40]. Кроме того, наше исследование не учитывало вес при рождении, гестационный диабет, поэтому мы не можем оценить риск внутриутробного развития диабета или диабета при беременности. Риск сахарного диабета 2 типа, ассоциированный с низкой массой тела при рождении усиливается у тех пациентов в общей популяции, которые имеют интенсивный и быстрый набор веса в молодом возрасте и увеличение массы тела связано с более ранним началом сахарного диабета 2 типа [14]. У пациентов с психотическими расстройствами часто отмечается интенсивный набор веса в молодом возрасте в связи с манифестацией психоза и лечением антипсихотическими препаратами. Взаимоотношения между массой тела при рождении, интенсивным увеличением веса в молодом возрасте и последующей манифестацией сахарного диабета 2 типа у пациентов, получающих лечения по поводу психотического расстройства, неизвестны, и требует более пристального внимания.
Текущая терапия антипсихотическими препаратами не включает кумулятивный эффект всех антипсихотических препаратов принимаемых пациентов, или кумулятивный эффект препаратов, используемых в течении жизни. Одновременное назначения нескольких препаратов является обычно практикой, причем имеет место назначение нескольких различных классов препаратов. Поэтому фоновая терапия может изменить эффекты, которые проявляются при использовании текущего антипсихотического лечения. Определить соответствующую референтную группу для сравнения антипсихотических препаратов сложно. В некоторых предыдущих исследованиях использовался галоперидол [41], но лишь немногие участники нашего исследования получали этот препарат. Однако мы выбрали для сравнения пациентов, принимающих клозапин или оланзапин с теми, кто никогда не принимал данных препаратов, но использование различных референтных групп может привести к различным результатам.
В заключение, факторы риска сахарного диабета 2 типа, установленные для общей популяции также являются общими для пациентов с психотическими расстройствами и четко связаны с текущим диагнозом сахарного диабета 2 типа у данных пациентов. Данное исследование представляет образец того, что эти факторы могут быть более значимыми, чем риск, связанный непосредственно с антипсихотической терапией, как указывают другие авторы [16, 17, 42]. Однако мы наблюдали очень небольшой срез пациентов в выборке пациентов с психотическими расстройствами, со средним стажем болезни 15 лет. Модели связи психотических расстройств и предикторов сахарного диабета 2 типа, включая антипсихотическую терапию должны быть комплексными. Поэтому указанную здесь кросс-секционную модель следует оценивать с осторожностью.
Особое внимание на понижение веса для снижения неблагоприятных исходов является оправданным, но эффективные профилактические стратегии должны быть расширены, чтобы включать пациентов с формирующейся дислипидемией, гипертензией [43], а также наличие семейного анамнеза по диабету [31, 44]. Даже снижение артериального давления является очень эффективным вмешательством для уменьшения сердечно-сосудистой смертности и смертности пациентов с сахарным диабетом в общей популяции [45]. Соответствующая доказательная база для пациентов с психотическими расстройствами в настоящее время не разработана.
Изменение образа жизни может, скорее всего, повлиять на вероятность неблагоприятных последствий диабета 2 типа. Однако небольших или непродолжительных изменений недостаточно. Это может быть значительным вызовом текущей психиатрической практике. Назначение препаратов может быть пожизненным, но работа, направленная на изменение образа жизни, обычно не является интенсивной и, как правило, недлительной. Самые незначительные результаты вмешательств, связанных с образом жизни, воспринимаются с энтузиазмом [29], однако, важно помнить, для улучшения физического здоровья пациентов с психотическими расстройствами требуются значительно большие усилия.
Редактура: Овсепян А.А. (Ереван)
Резюме
Применение антипсихотических препаратов, таких как клозапин и оланзапин, ассоциировано с повышенным риском сахарного диабета 2 типа, при этом мы относительно мало знаем, насколько значимы факторы риска сахарного диабета 2 типа, доказанные для общей популяции, в популяции больных с психотическими расстройствами. Мы оценивали распространенность доказанных факторов риска и их связь с сахарным диабетом 2 типа среди репрезентативной в национальном масштабе выборки пациентов в сравнении с пациентами, имеющими диагноз психотического расстройства по критериям МКБ-10 (N=1642). Из них у 1155 производился забор крови натощак. Метод логистической регрессии использовался для подведения итоговых результатов с поправкой на возраст и пол. Среди пациентов, имевших среднюю длительность психотического расстройства 14,7 лет, 12,1 % (13,1 % женщин и 11,5 % мужчин) имели диабет 2 типа в возрасте 18-64 лет. Диагноз сахарного диабета 2 типа основывался на уровне глюкозы натощак или на основе приема гипогликемических препаратов на момент исследования. Риск сахарного диабета 2 типа был существенно выше у молодых пациентов в сравнении с общей популяцией, максимальный риск приходился на пациентов среднего возраста. Факторы риска у пациентов с психотическими расстройствами были теми же сами, что и в общей популяции и имели четкую связь с сахарным диабетом 2 типа. Лечение клозапином было связано с повышением риска диабета 2 типа, а лечение оланзапином – со снижением риска диабета. Однако применение оланзапина в течение длительного времени может оказывать подобное клозапину влияние на развитие диабета или преддиабета. Важнейшими предикторами развития диабета 2 типа в мультивариантной модели являлись индекс массы тела 40 кг/м2 и выше и наличие гиперхолестеринемии, по поводу которой назначалось лечение, следующими по значимости факторами являлись индекс массы тела между 35 и 39,9 кг/м2, семейный анамнез, отягощенный диабетом, а также требующая медикаментозной терапии гипертензия. Связь между диабетом 2 типа и текущей терапией клозапином или оланзапином была минимальной, практически незначимой вне зависимости от других предикторов. Длительные взаимодействия между различными предикторами имеют тенденцию быть комплексными, и предшествующее антипсихотическое лечение может, как минимум, частично объяснять риски, связанные с выраженным ожирением, дислипидемией и гипертензией. Акцент на снижение массы тела является оправданным у психотических пациентов, но профилактические стратегии для сахарного диабета 2 типа должны быть расширены, чтобы включить пациентов с формирующейся дислипидемией, гипертензией или имеющих семейный анамнез по диабету.
Ключевые слова: сахарный диабет 2 типа, психотические расстройства, факторы риска, клозапин, оланзапин, индекс массы тела, гиперхолестеринемия, гипертензия
Сочетание сахарного диабета и шизофрении отмечается в научной литературе более века [1, 2]. Текущий анализ коморбидности этих заболеваний с использованием проспективно собранных данных на датской популяции со строгими объективными критериями и повышенный риск сахарного диабета 2 типа у больных с шизофренией отмечался как до [3], так, особенно, после назначения антипсихотиков [4].Среди пациентов, принимающих часто назначаемые антипсихотические препараты второго поколения, риск развития сахарного диабета 2 типа в течении первых 6 лет был наибольшим при приеме клозапина и оланзапина. Первый из этих препаратов используется во многих странах мира для терапевтически резистентных случаев шизофрении, а второй является одним из наиболее часто назначаемых антипсихотических средств [6].
Повышенный риск сахарного диабета 2 типа, ассоциированный с антипсихотической терапией и комплекс мероприятий, направленных на снижение массы тела, оправданно привлекают внимание исследователей (7-13). Существенно меньшее внимание уделяется другим факторам риска, вклад которых в контексте терапевтических эффектов является весомым.
Сахарный диабет 2 типа в общей популяции является комплексным мультифакториальным заболеванием [14]. Установленные факторы риска включают возраст, ожирение, сидячий образ жизни, диету, семейный анамнез, гипертензию, повышенный уровень холестерина и беременность [15]. Интерпретация наблюдаемой связи между приемом антипсихотических препаратов и риском сахарного диабета 2 типа подвергалась сомнению в прошлом, потому что установленные факторы риска должным образом не контролировались и могли приводить к неверной интерпретации. Вышеупомянутое датское исследование, к примеру, учитывало только возраст, пол, и получаемую терапию по поводу гипертензии и гиперхолестеринемии.
Важность установленных для общей популяции факторов риска сахарного диабета 2 типа не изучена на большой репрезентативной выборке взрослых пациентов с психотическими расстройствами, и поэтому мы не знаем, какие факторы должны быть проверены как потенциальные факторы, искажающие результаты наблюдаемой связи между сахарным диабетом 2 типа и антипсихотическим лечением. Целями данного исследования были: а) оценка распространенности факторов риска сахарного диабета 2 типа, установленных для общей популяции на выборке национального уровня пациентов с психотическими расстройствами; б) оценка связи этих факторов с диабетом 2 типа на вышеуказанном примере; в) проверка возможного искажения наблюдаемой связи между сахарным диабетом 2 типа и лечением клозапином или оланзапином.
МЕТОДЫ
Австралийский национальный опрос пациентов с психотическими расстройствами — это популяционное одномоментное исследование с целевой популяцией, определенной по наличию психотического расстройства, месту жительства, возрасту 18-64 года и контакту с общественными службами охраны психического здоровья или с соответствующими неправительственными организациями [18]. Исследование проводилось в 2010 году в семи исследовательских центрах в 5 основных австралийских штатах. Протокол исследования был одобрен соответствующими этическими комитетами, и все участники подписывали информированное согласие.Были проанализированы данные от участников с диагнозом неорганических психотических расстройств (n=1642), у которых исследовался анализ крови, взятый натощак (n=1155). Эта подгруппа включала пациентов с шизофренией (51,2 %, 591/1155), биполярным расстройство с психотическими включениями (19,5 %, 225/1155), шизоаффективным расстройством (18,2 %, 210/1155), психотическими депрессиями (5,5 %, 63/1155) и бредовыми расстройствами или иными неорганическими психозами (5,7 %, 66/1155).
Диагноз психотического расстройства устанавливался согласно критериям МКБ-10 с помощью диагностического интервью для психотических расстройств [19]. Средняя длительность заболевания оценивалась по самоотчету. Диагноз сахарного диабета 2 типа был установлен, согласно критериям Американской диабетической ассоциации [20] на основании текущего уровня глюкозы натощак как минимум 7,0 ммоль/л или приема в настоящий момент гипогликемической терапии. В данном случае для диагностики сахарного диабета не проводился глюкозотолерантный тест, выполнение которого затруднено у пациентов с психотическими расстройствами.
Центральное ожирение определялось как окружность талии как минимум 94 см у мужчин или 80 см у женщин. Ожирение было разделено на I степень (индекс массы тела 30-35), II степень (индекс массы 35-40) и III степень (индекс массы тела 40 и более). Адекватность диеты оценивалась по количеству порций фруктов и овощей, потребляемых ежедневно на прошлой неделе (те, кто принимал как минимум 2 порции фруктов и 5 порций овощей, определялись как сбалансированно питающиеся). Уровень и частота физической активности за прошедшую неделю определялась с использованием Международного опросника физической активности [21] и выделялись 4 категории (1 - любой уровень интенсивной активности на протяжении как минимум 10 минут подряд, 2 - любой уровень умеренной активности на протяжении как минимум 10 минут подряд, 3 - прогулки в течении как минимум 10 минут подряд, 4 - отсутствие активности, т.е. несоответствие 1-3). Семейный анамнез по сахарному диабету у родственников первой линии собирался на основе самоотчетов.
Текущее медикаментозное лечение учитывалось за последние 4 недели на основе отчетов пациентов с проверкой упаковок лекарств или оценка медицинских назначений у госпитализированных пациентов. Текущее медикаментозное лечение подразделялось на 4 категории (1 - клозапин без оланзапина, 2 - оланзапин без клозапина, 3 - клозапин и оланзапин, 4 - другое лечение, в том числе другие антипсихотические препараты или препараты других групп).
95% доверительный интервал для оценки распространенности сахарного диабета 2 типа рассчитывался с использованием программного обеспечения STATA версия 12.1 [22]. Все остальные данные анализировались с помощью SPSS, версия 21 [23]. Для оценки связи с сахарным диабетом 2 типа использовался метод логистической регрессии. Одномерные и многомерные отношения шансов были скорректированы по возрасту (т.к. риск сахарного диабета 2 типа увеличивается с возрастом в общей популяции и в исследуемой выборке варьировался между 18 и 64 годами) и по полу (т.к. мужчины имеют несколько более высокий риск в общей популяции по сравнению с женщинами, и в данном исследовании количество мужчин и женщин не являлось одинаковым). Отличия по полу в распространенности факторов риска были оценены с помощью двустороннего критерия χ2 Пирсона. Различия по полу в зависимости от факторов риска с диабетом 2 типа оценивались по критерию Вальда. Погрешности, связанные с забором уровня глюкозы натощак, оценивались в сравнении пациентов, сдавших кровь с теми, у которых кровь не анализировалась, с использованием двустороннего χ2 Пирсона.
РЕЗУЛЬТАТЫ
 В группе участников с диагнозом психотического расстройства по МКБ-10, которые сдавали кровь натощак (N=1155/1642), 61,6 % (711/1155) были мужчины и 38,4 % (444/1155) женщины. Их средний возраст составил 38,4±11,0 (18-64 года), а средняя длительность психотического расстройства – 14,7±11.0 лет (0-50 лет).
В группе участников с диагнозом психотического расстройства по МКБ-10, которые сдавали кровь натощак (N=1155/1642), 61,6 % (711/1155) были мужчины и 38,4 % (444/1155) женщины. Их средний возраст составил 38,4±11,0 (18-64 года), а средняя длительность психотического расстройства – 14,7±11.0 лет (0-50 лет).140 пациентов (12,1%) соответствовали критериям сахарного диабета 2 типа Американской диабетической ассоциации, основанным на уровне глюкозы натощак или на факте приема антидиабетической терапии (Таблица 1). Распространенного сахарного диабета 2 типа была статистически незначимо выше у женщин (13,1%, 58/444), чем у мужчин (11,5%, 82/711) (χ2 = 0,67, p=0,45). Распространенность была 5,8% и 7,1% соответственно в возрастных группах 18-24 лет и 25-34 лет, в то время как она составила 0,3% в возрастной группе 25-34 лет по данным последнего Австралийского популяционного исследования [24]. Распространенность увеличивается с возрастом, достигая пика (21,3%) в возрастной группе 45-54 года (Таблица 1).
Одномерный анализ с поправкой на пол и возраст показал, что риск сахарного диабета 2 типа был достоверно выше при ожирении I-III степени, центральном ожирении, гиперхолестеринемии, гипертензии, наличии семейного анамнеза по диабету и текущего лечения клозапином (Таблица 2). Риск был достоверно ниже при наличии как минимум 10-минутной физической активности в неделю и при текущем лечении оланзапином (Таблица 2).


Многомерный анализ с поправкой на пол и возраст и другие предикторы показал, что риск сахарного диабета 2 типа был достоверно ассоциирован с ожирением I-III степени, гиперхолестеринемией, гипертензией и семейной историей по диабету (Таблица 3). После коррекции для дополнительных эффектов других предикторов связь с гипертензией и ожирением ослаблялась на 40-50 % а связь с семейным анамнезом по диабету и гиперхолестеринемией ослаблялась на 20-30 %. Ожидаемая связь с использованием клозапина или оланзапина незначительно ослаблялась в общей выборке, но несколько больше у мужчин, получавших лечение оланзапином или оланзапином в комбинации с клозапином. Текущая терапия клозапином и оланзапином не была достоверно связана с сахарным диабетом 2 типа при построении мультивариативной модели, также, как и абдоминальное ожирение и уровень физической активности. Четкими предикторами сахарного диабета 2 типа при построении мультивариантивной модели были индекс массы тела 40 и выше (Отношение шансов = 5.5) и гиперхолестеринемия (Отношение шансов = 4.3). Это было верным как для всей выборки, так и для мужчин и женщин в отдельности.
Выраженное ожирение, низкий уровень физической активности и наличие семейного анамнеза по диабету были более частыми у женщин, нежели у мужчин (Таблица 4). Распространенность гиперхолестеринемии и гипертензии не зависели от пола. Мужской пол не был достоверно связать с риском сахарного диабета 2 типа (Таблица 2) после учета всех других предикторов (Таблица 3). Связь между диабетом 2 типа и семейным анамнезом по диабету была достоверно сильнее у женщин, нежели у мужчин (Таблица 2), но эта разница снижалась после поправки с учетом других предикторов (Таблица 3). Выраженность факторов риска сахарного диабета 2 типа между пациентами, у которых оценивался и не оценивался уровень глюкозы натощак, различалась.



ОБСУЖДЕНИЕ
Молодые пациенты с психотическими расстройствами имеют значительно более высокий уровень распространенности сахарного диабета 2 типа относительно общей популяции [24]. Текущие клинические руководства и рекомендации для врачей общей практики указывают, что лица с высоким риском недиагностированного сахарного диабета 2 типа, включая тех, кто принимает антипсихотические препараты, должны подвергаться скрининговой оценке [25], но не указывают, что это должно осуществляться в как можно более раннем возрасте. Организация Healthy Active Lives недавно обнародовала международный консенсус по улучшению физического здоровья молодых людей с психотическими расстройствами, предусматривающий оценку риска сахарного диабета в течении месяца после начала лечения антипсихотиками [26]. Представляется желательной оценка риска до назначения антипсихотиков, чтобы оценить базовые факторы риска, но это представляет большие сложности при первом психотическом эпизоде.Наибольшая распространенность сахарного диабета 2 типа у пациентов с психотическими расстройствами была отмечала в возрастной группе 45-54 лет. Поэтому негативные последствия в виде сердечно-сосудистых заболеваний и смертности от них могут наиболее часто встречаться после данного возрастного пика, что согласуется с предшествующими сообщениями о повышенной смертности в данной возрастной категории, связанной с сердечно-сосудистыми заболеваниями относительно молодого возраста [27].
Такие факторы как более старший возраст, наличие ожирения, сидячий образ жизни, семейный анамнез по диабету, а также гипертензия и гиперхолестеринемия, требующие лечения, являлись связанными с диабетом 2 типа в нашей выборке пациентов с психотическими расстройствами. Индекс массы тела 40 и выше и гиперхолестеринемия были строгими предикторами текущего диабета 2 типа после коррекции всех остальных предикторов. Возраст, мужской пол (с учетом других факторов риска), гиперхолестеринемия и наличие диабета в анамнезе также были ассоциированы с более высоким риском при построении многомерной модели. Риск сахарного диабета 2 типа шестикратно возрастал при наличии гиперхолестеринемии, а после поправки с учетом других предикторов – четырехкратно, что является более значимым, чем увеличение в 1.09 раза в связи с использованием статинов в общей популяции по результатам мета-анализов [28].
Ожирение можно выделить в качестве важного фактора риска диабета. Уменьшение массы тела также является одним из основных направлений по улучшению физического здоровья людей с серьезными психическими расстройствами [29]. Индекс массы тела 40 и выше ассоциирован с семикратным увеличением риска диабета в общей популяции [30], в то время как у мужчин с психотическими расстройствами он девятикратный, а у женщин с психотическими расстройствами - четырнадцатикратный.
Известно, что пациенты с психотическими расстройствами часто ведут малоподвижный образ жизни [31], но даже очень незначительная физическая нагрузка (на основании самоценки пациента) был ассоциирована с достоверно более низким риском диабета 2 типа до поправки других предикторов.
Это является обнадеживающим для разрабатывающих вмешательства для национальных руководств с самооценкой “отличного” уровня активности у пациентов с психотическими расстройствами. Требуется больше работы для того, чтобы определить минимальный уровень регулярной физической активности, необходимой для достоверного и постоянного снижения риска диабета у пациентов с психотическими расстройствами, учитывая другие факторы риска.
Риск диабета 2 типа, как правило, повышен в 2-4 раза в связи с наличием семейного анамнеза по диабету и зависит от степени родства [32], что наблюдалось и у пациентов с психотическими расстройствами.
Мужчины имеют несколько больший риск диабета в общей популяции [24], но достоверность этого у пациентов с психотическими расстройствами не подтвердилась после поправки по половому признаку в выраженности других предикторов. Это подчеркивает очень высокую распространенность факторов риска у женщин с психотическими расстройствами.
Клозапин и оланзапин были ассоциированы с повышенным риском диабета 2 типа [4, 33], но на развитие диабета 2 типа могут также влиять конкретные антипсихотические препараты, назначаемые в течение длительного времени [34, 35]. В нашем одномоментном наблюдательном исследовании, текущая терапия клозапином была ассоциирована с повышенным риском диабета, в то время как текущая терапия оланзапином была ассоциирована с низким риском в сравнении с другими пациентами. Врачи могут отменять оланзапин у некоторых пациентов с диабетом или преддиабетом поскольку знают, что он может быть ассоциирован с диабетом, т.к. эти данные ранее были освещены. Клозапин используется в Австралии только для терапевтически резистентных пациентов, и врачи могут неохотно отменять клозапин даже у пациентов с имеющимся сахарным диабетом 2 типа, поскольку это не рекомендуется [36]. Текущая комбинированная терапия клозапином и оланзапином не имеет достоверной связи с диагнозом сахарного диабета 2 типа после оценки остальных предикторов.
В исследованиях было показано, что при лечении антипсихотиками наблюдается связь с увеличением массы тела и патологическими отклонениями в липидном составе крови [37]. Эти изменения появлялись вскоре после начала терапии [38] и усиливались в дальнейшем [39]. Поэтому некоторые из рисков, связанные с избыточной массой тела и гиперхолестеринемией, могут быть связаны с предшествующим антипсихотическим лечением, которое не было смоделировано, а также другими причинами (образ жизни, наследственность). Только проспективные продолжительные исследования от момента первого назначения антипсихотических препаратов могут прояснить эти факторы в дальнейшем. Однако мы можем идентифицировать список показателей, которые должны быть оценены в данных моделях, и как можно также прийти в противоречие с некоторыми опубликованными работами о связи между использованием антипсихотических препаратов с риском сахарного диабета 2 типа: мужской пол, возраст, выраженность ожирения, гиперхолестеринемия, гипертензия, отягощенная семейная история по диабету, малоподвижный образ жизни и психотическое расстройство. Статистически скорректированное отношение шансов может не отражать сложности динамических внутренних взаимосвязей между этими факторами. Дальнейшая работа необходима для разгадки сложных взаимосвязей факторов риска сахарного диабета 2 типа у пациентов с психотическими расстройствами и для определения наиболее продуктивных целей для вмешательства.
Диагностика сахарного диабета 2 типа в данном исследовании не включала случаи, определенные на основе глюкозотолератного теста и поэтому несколько ниже, чем реальная распространенность диабета 2 типа. Однако, в будущих исследованиях важно отследить эти не включенные случаи, поскольку эти пациенты имеют очень высокий риск ранней смерти в общей популяции [40]. Кроме того, наше исследование не учитывало вес при рождении, гестационный диабет, поэтому мы не можем оценить риск внутриутробного развития диабета или диабета при беременности. Риск сахарного диабета 2 типа, ассоциированный с низкой массой тела при рождении усиливается у тех пациентов в общей популяции, которые имеют интенсивный и быстрый набор веса в молодом возрасте и увеличение массы тела связано с более ранним началом сахарного диабета 2 типа [14]. У пациентов с психотическими расстройствами часто отмечается интенсивный набор веса в молодом возрасте в связи с манифестацией психоза и лечением антипсихотическими препаратами. Взаимоотношения между массой тела при рождении, интенсивным увеличением веса в молодом возрасте и последующей манифестацией сахарного диабета 2 типа у пациентов, получающих лечения по поводу психотического расстройства, неизвестны, и требует более пристального внимания.
Текущая терапия антипсихотическими препаратами не включает кумулятивный эффект всех антипсихотических препаратов принимаемых пациентов, или кумулятивный эффект препаратов, используемых в течении жизни. Одновременное назначения нескольких препаратов является обычно практикой, причем имеет место назначение нескольких различных классов препаратов. Поэтому фоновая терапия может изменить эффекты, которые проявляются при использовании текущего антипсихотического лечения. Определить соответствующую референтную группу для сравнения антипсихотических препаратов сложно. В некоторых предыдущих исследованиях использовался галоперидол [41], но лишь немногие участники нашего исследования получали этот препарат. Однако мы выбрали для сравнения пациентов, принимающих клозапин или оланзапин с теми, кто никогда не принимал данных препаратов, но использование различных референтных групп может привести к различным результатам.
В заключение, факторы риска сахарного диабета 2 типа, установленные для общей популяции также являются общими для пациентов с психотическими расстройствами и четко связаны с текущим диагнозом сахарного диабета 2 типа у данных пациентов. Данное исследование представляет образец того, что эти факторы могут быть более значимыми, чем риск, связанный непосредственно с антипсихотической терапией, как указывают другие авторы [16, 17, 42]. Однако мы наблюдали очень небольшой срез пациентов в выборке пациентов с психотическими расстройствами, со средним стажем болезни 15 лет. Модели связи психотических расстройств и предикторов сахарного диабета 2 типа, включая антипсихотическую терапию должны быть комплексными. Поэтому указанную здесь кросс-секционную модель следует оценивать с осторожностью.
Особое внимание на понижение веса для снижения неблагоприятных исходов является оправданным, но эффективные профилактические стратегии должны быть расширены, чтобы включать пациентов с формирующейся дислипидемией, гипертензией [43], а также наличие семейного анамнеза по диабету [31, 44]. Даже снижение артериального давления является очень эффективным вмешательством для уменьшения сердечно-сосудистой смертности и смертности пациентов с сахарным диабетом в общей популяции [45]. Соответствующая доказательная база для пациентов с психотическими расстройствами в настоящее время не разработана.
Изменение образа жизни может, скорее всего, повлиять на вероятность неблагоприятных последствий диабета 2 типа. Однако небольших или непродолжительных изменений недостаточно. Это может быть значительным вызовом текущей психиатрической практике. Назначение препаратов может быть пожизненным, но работа, направленная на изменение образа жизни, обычно не является интенсивной и, как правило, недлительной. Самые незначительные результаты вмешательств, связанных с образом жизни, воспринимаются с энтузиазмом [29], однако, важно помнить, для улучшения физического здоровья пациентов с психотическими расстройствами требуются значительно большие усилия.
Благодарности
Данная работа основана на данных, собранных в 2010 г. в рамках исследования Australian National Survey of High Impact Psychosis. Членами рабочей группы являлись V. Morgan (Национальный директор проекта), A. Jablensky (Главный научный руководитель), A. Waterreus (Национальный координатор проекта), R. Bush, V. Carr, D. Castle, M. Cohen, C. Galletly, C. Harvey, B. Hocking, A. Mackinnon, P. McGorry, J. McGrath, A. Neil, S. Saw, H. Stain. Исследование спонсировалось Министерством здравоохранения и по делам престарелых Австралии. Авторы выражают признательность сотням сотрудников службы психического здоровья, кто участвовал в подготовке и проведении исследования и австралийцам с психотическими расстройствами, которые уделили свое время, и чьи ответы стали основой для данной публикации.Список исп. литературыСкрыть список1. Rouillon F, Sorbara F. Schizophrenia and diabetes: epidemiological data. Eur Psychiatry 2005;20(Suppl. 4):S345-8.
2. Kohen D. Diabetes mellitus and schizophrenia: historical perspective. Br J Psychiatry 2004;184(Suppl. 47):S64-6.
3. Cohen D, De Hert M. Endogenic and iatrogenic diabetes mellitus in drug-na€ıve schizophrenia: the role of olanzapine and its place in the psychopharmacological treatment algorithm. Neuropsychopharmacology 2011;36:2368-9.
4. Nielsen J, Skadhede S, Correll CU. Antipsychotics associated with the development of type 2 diabetes in antipsychotic-natıve schizophrenia patients. Neuropsychopharmacology 2010;35:1997-2004.
5. Meltzer HY. Treatment-resistant schizophrenia – the role of clozapine. Curr Med Res Opin 1997;14:1-20.
6. Hollingworth SA, Siskind DJ, Nissen LM et al. Patterns of antipsychotic medication use in Australia 2002–2007. Aust N Z J Psychiatry 2010;44:372-7.
7. Bobo WV, Cooper WO, Stein CM et al. Antipsychotics and the risk of type 2 diabetes mellitus in children and youth. JAMA Psychiatry 2013;70:1067-75.
8. Baker RA, Pikalov A, Tran QV et al. Atypical antipsychotic drugs and diabetes mellitus in the US Food and Drug Administration Adverse Event database: a systematic Bayesian signal detection analysis. Psychopharmacol Bull 2009;42:11-31.
9. DuMouchel W, Fram D, Yang X et al. Antipsychotics, glycemic disorders, and life-threatening diabetic events: a Bayesian data mining analysis of the FDA adverse event reporting system (1968–2004). Ann Clin Psychiatry 2008;20:21-31.
10. Smith M, Hopkins D, Peveler RC et al. First- v. second-generation antipsychotics and risk for diabetes in schizophrenia: systematic review and meta-analysis. Br J Psychiatry 2008;192:406-11.
11. Eapen V, Shiers D, Curtis J. Bridging the gap from evidence to policy and practice: reducing the progression to metabolic syndrome for children and adolescents on antipsychotic medication. Aust N Z J Psychiatry 2013;47:435-42.
12. Bonfioli E, Berti L, Goss C et al. Health promotion lifestyle interventions for weight management in psychosis: a systematic review and meta-analysis of randomised controlled trials. BMC Psychiatry 2012;12:78.
13. Fiedorowicz JG, Miller DD, Bishop JR et al. Systematic review and meta-analysis of pharmacological interventions for weight gain from antipsychotics and mood stabilizers. Curr Psychiatry Rev 2012;8:25-36.
14. Chen L, Magliano DJ, Zimmet PZ. The worldwide epidemiology of type 2 diabetes mellitus – present and future perspectives. Nat Rev Endocrinol 2011;8:228-36.
15. Manzella D. Top 7 risk factors for type 2 diabetes. http://diabetes.about.com.
16. Bushe C, Leonard B. Association between atypical antipsychotic agents and type 2 diabetes: review of prospective clinical data. Br J Psychiatry 2004;184(Suppl. 47):S87-93.
17. Haddad PM. Antipsychotics and diabetes: review of non-prospective data. Br J Psychiatry 2004;184(Suppl. 47):S80-6.
18. Morgan VA, Waterreus A, Jablensky A et al. People living with psychotic illness in 2010: the second Australian national survey of psychosis. Aust N Z J Psychiatry 2012;46:735-52.
19. Castle DJ, Jablensky A, McGrath JJ et al. The Diagnostic Interview for Psychoses (DIP): development, reliability and applications. Psychol Med 2006;36:69-80.
20. American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care 2008;31(Suppl. 1):S55-60.
21. Craig CL, Marshall AL, Sjostr € om M et al. International Physical € Activity Questionnaire: 12-country reliability and validity. Med Sci Sports Exerc 2003;35:1381-95.
22. StataCorp. Stata Statistical Software: Release 12. College Station: StataCorp LP, 2011.
23. IBM Corp. IBM SPSS Statistics for Windows, Version 21.0. Armonk: IBM Corp, 2012.
24. International Diabetes Institute. The Australian Diabetes, Obesity and Lifestyle Study (AusDiab) Report 2000. www.bakeridi.edu.au.
25. Diabetes Australia. Best practice guidelines for health professionals. www.diabetesaustralia.com.au.
26. International Physical Health in Youth Stream. Healthy Active Lives (HeAL) consensus statement. www.iphys.org.au.
27. Osborn DP, Levy G, Nazareth I et al. Relative risk of cardiovascular and cancer mortality in people with severe mental illness from the United Kingdom’s General Practice Research Database. Arch Gen Psychiatry 2007;64:242-9.
28. Naci H, Brugts J, Ades T. Comparative tolerability and harms of individual statins: a study-level network meta-analysis of 246 955 participants from 135 randomized, controlled trials. Circ Cardiovasc Qual Outcomes 2013;6:390-9.
29. Daumit GL, Dickerson FB, Wang NY et al. A behavioral weight-loss intervention in persons with serious mental illness. N Engl J Med 2013;368:1594-602.
30. Mokdad AH, Ford ES, Bowman BA et al. Prevalence of obesity, diabetes, and obesity-related health risk factors, 2001. JAMA 2003;289:76-9.
31. Galletly CA, Foley DL, Waterreus A et al. Cardiometabolic risk factors in people with psychotic disorders: the second Australian national survey of psychosis. Aust N Z J Psychiatry 2012;46: 753-61.
32. Heideman WH, Middelkoop BJ, Nierkens V et al. Changing the odds. What do we learn from prevention studies targeted at people with a positive family history of type 2 diabetes? Prim Care Diabetes 2011;5:215-21.
33. Yood MU, DeLorenze G, Quesenberry CP, Jr. et al. The incidence of diabetes in atypical antipsychotic users differs according to agent – results from a multisite epidemiologic study. Pharmacoepidemiol Drug Saf 2009;18:791-9.
34. Correll CU. From receptor pharmacology to improved outcomes: individualising the selection, dosing, and switching of antipsychotics. Eur Psychiatry 2010;25(Suppl. 2):S12-21.
35. Buckley PF, Correll CU. Strategies for dosing and switching antipsychotics for optimal clinical management. J Clin Psychiatry 2008;69(Suppl. 1):4-17.
36. Nielsen J, Correll CU, Manu P et al. Termination of clozapine treatment due to medical reasons: when is it warranted and how can it be avoided? J Clin Psychiatry 2013;74:603-13.
37. Stroup TS, McEvoy JP, Ring KD et al. A randomized trial examining the effectiveness of switching from olanzapine, quetiapine, or risperidone to aripiprazole to reduce metabolic risk: comparison of antipsychotics for metabolic problems (CAMP). Am J Psychiatry 2011;168:947-56.
38. Foley DL, Morley KI. Systematic review of early cardiometabolic outcomes of the first treated episode of psychosis. Arch Gen Psychiatry 2011;68:609-16.
39. Alvarez-Jimenez M, Gonzalez-Blanch C, Crespo-Facorro B et al. - Antipsychotic-induced weight gain in chronic and first-episode psychotic disorders: a systematic critical reappraisal. CNS Drugs 2008;22:547-62.
40. World Health Organization. Definition and diagnosis of diabetes mellitus and intermediate hyperglycaemia. Report of a WHO/IDF consultation. http://whqlibdoc.who.int.
41. Lambert BL, Cunningham FE, Miller DR et al. Diabetes risk associated with use of olanzapine, quetiapine, and risperidone in veterans health administration patients with schizophrenia. Am J Epidemiol 2006;164:672-81.
42. Vancampfort D, Wampers M, Mitchell AJ et al. A meta-analysis of cardio-metabolic abnormalities in drug natıve, first-episode and multi-episode patients with schizophrenia versus general population controls. World Psychiatry 2013;12:240-50.
43. Ferrannini E, Cushman WC. Diabetes and hypertension: the bad companions. Lancet 2012;380:601-10.
44. Valdez R. Detecting undiagnosed type 2 diabetes: family history as a risk factor and screening tool. J Diabetes Sci Technol 2009;3: 722-6.
45. Rabi DM, Padwal R, Tobe SW et al. Risks and benefits of intensive blood pressure lowering in patients with type 2 diabetes. CMAJ 2013;185:963-7.


