Клинический разбор в общей медицине №02 2021
Belarusian medical academy of postgraduate education, Minsk, Belarus
lutskaja@mail.ru
Abstract
The article presents information on the liability of the dentist for reducing the risk of development of pathological processes, including malignant neoplasms of the oral cavity. A thorough inspection of the oral mucous membrane, in accordance with WHO recommendations provides a systematic survey of all departments of the oral cavity and surrounding tissues. This tactic can significantly reduce the risk of development of pathological lesions of the oral cavity, to prevent malignant transformation or provide early diagnosis.
Key words: diseases of the mucous membranes of the mouth (oral mucous membrane), early diagnosis of precancer, the method of examination of oral mucous membrane.
For citation: Lutskaya I.K. A systematic examination of the mucous membrane of the mouth (oral mucous membrane) – method of early diagnosis of precancerous diseases. Clinical review for general practice. 2021; 2: 32–37. DOI: 10.47407/kr2021.2.2.00040
Одним из важнейших разделов стоматологии является диагностика и лечение заболеваний слизистой оболочки полости рта (СОПР). Значимое место занимают проявления в полости рта общих заболеваний организма. В литературных источниках обсуждаются процессы, сопровождающие не только сами патологические изменения в органах и системах, но также побочные эффекты методов лечения. Поэтому в инструкциях к подавляющему большинству лекарственных средств указываются изменения со стороны СОПР.
По данным различных авторов, распространенность заболеваний слизистой оболочки рта в популяции составляет от 3–5% до 8–20%. Показана зависимость распространенности заболеваний СОПР от возраста: в 21–34 года составляет 16,6%, в 35–44 года – 14,1%, в 65–77 лет – 10% [1]. В возрастной группе от 21 до 34 лет среди заболеваний превалируют лейкоплакия, кандидоз, афтозный стоматит, травматическая язва, географический язык, лейкоплакия Таппейнера. В возрасте от 35 до 44 лет самыми распространенными являются лейкоплакия, плоский лишай в различных его проявлениях, афтозный стоматит. В возрасте старше 55 лет преобладают травматическая язва, афтозный стоматит, лейкоплакия Таппейнера [2].
Отдельного рассмотрения в практике стоматолога требуют заболевания, отличающиеся высокой склонностью к озлокачествлению (облигатные предраки слизистой оболочки рта и красной каймы губ). Они характеризуются отсутствием объективных признаков раковой опухоли, но при наличии патогенных факторов малигнизируются. Клинические проявления данной группы заболеваний достаточно разнообразны, что затрудняет их диагностику. Предложен целый ряд классификаций заболеваний СОПР. Под руководством Н.Ф. Данилевского (1979 г.) была разработана систематизация патологических проявлений со склонностью к гиперкератозу в зависимости от риска малигнизации.
I. Кератозы без тенденции к озлокачествлению (начальная форма лейкоплакии, мягкая лейкоплакия, географический язык и др.).
II. Факультативный предрак с возможностью озлокачествления до 6% (плоская форма лейкоплакии, гиперкератозная форма и пемфигоидная форма плоского лишая и др.).
III. Факультативный предрак с тенденцией к озлокачествлению от 6 до 15% (возвышающаяся и бородавчатая форма лейкоплакии; эрозивная форма лейкоплакии; эрозивная форма плоского лишая; ромбовидный глоссит – гиперпластическая форма и др.).
IV. Облигатный преканцероз с возможностью озлокачествления свыше 16% (язвенная форма лейкоплакии и плоского лишая; келлоидная форма лейкоплакии; фолликулярный дискератоз; синдром Боуэна; атрофический кератоз; пигментная ксеродермия, вульгарный ихтиоз, ограниченный гиперкератоз, бородавчатый предрак красной каймы губ).
Президент UICC профессор Тезер Кутлук в ответах на вопросы «Евразийского онкологического журнала» сообщил, что, по данным статистики, общие ежегодные экономические расходы, связанные с раком, в мировом масштабе в 2010 г. составили приблизительно 1,16 триллиона долларов США, в том числе ежегодные экономические затраты на инвалидность по онкологии [3].
В структуре смертности населения развитых стран злокачественные новообразования занимают 3-е место и достигают 13% при сохраняющейся тенденции к их росту. Контингент больных со злокачественными новообразованиями может достигать до 1,4% населения страны [4]. При этом злокачественные опухоли верхней челюсти, полости носа и около-, носовых пазух составляют 0,2–2% и ЛОР-органов – 10–20% [5].
При этом отмечается отсутствие должного внимания к оценке стоматологического статуса, в том числе гигиенического состояния, как со стороны медицинского персонала, так и самих пациентов. В то же время за стоматологической помощью обращаются в течение года около 75% взрослого населения [1, 5]. Вполне логично, что качественное обследование полости рта, своевременная диагностика заболеваний слизистой оболочки, оценка факторов риска у каждого пациента позволят осуществлять рациональную тактику ведения его при максимальном охвате осмотрами СОПР взрослого населения.
При исключении неблагоприятных воздействий возможно обратное развитие элементов поражения, стабилизация процесса без существенных изменений либо дальнейшее развитие без склонности к перерождению. Сохранение неблагоприятного фона приводит к малигнизации очага поражения [6, 7].
Основными признаками злокачественного перерождения могут служить следующие симптомы: резкое изменение клинической картины, а именно ускорение развития опухоли или язвы, экзофитный рост или изъязвления опухоли. Следующими сигнальными моментами служат кровоточивость очага поражения, появление гиперкератоза, инфильтрации и уплотнения в основании. Отсутствие эффекта консервативного лечения в течение 7–10 дней является основанием для направления больного на консультацию к онкологу или челюстно-лицевому хирургу [8].
Целью настоящего исследования явилось повышение результативности медицинских осмотров пациентов врачом-стоматологом.
Материалом исследования служили результаты опроса 120 врачей-стоматологов на предмет обследования СОПР у пациентов (по обращаемости), ретроспективный анализ 250 амбулаторных карт пациентов в возрасте 19–25 лет и осмотр полости рта у 60 врачей-стоматологов. При этом исходили из посыла, что медицинская документация служит основным источником точной и достоверной информации, а записи в амбулаторную стоматологическую карту имеют важное лечебно-диагностическое, научно-практическое и юридическое значение. Более того, среди прочих методов выявления и оценки неблагоприятных событий в медицине анализ документации считается одним из самых эффективных, надежных и показательных для изучения проблем, связанных с безопасностью пациентов. В соответствии с этим обстоятельством приказом Министерства здравоохранения Республики Беларусь и Комитета по здравоохранению г. Минска начиная с 2017 г. проводится скрининг состояния СОПР рабочих пром-предприятий.
Данные опроса и осмотра анализировались и обрабатывались методами медицинского статистического анализа.
Результаты исследования. Анализ опроса стоматологов показал, что большинство (70–80%) проводят полный осмотр полости рта каждого пациента, однако определенная часть врачей (от 10% до 20%) обследует только область поражения. Подробное описание результатов осмотра в медицинской документации отражается в единичных случаях, чаще указывается общая характеристика: цвет, увлажненность, блеск. Некоторые врачи не заполняют в амбулаторной карте строку «состояние СОПР». В обязательном порядке всеми врачами регистрируются случаи явных клинических проявлений элементов поражения, пациент направляется для дополнительной консультации.
Ретроспективный анализ амбулаторных карт обследования врачей-стоматологов показал, что в подавляющем числе случаев дается общая характеристика СОПР. Около 20% случаев дана краткая (в двух-трех словах) оценка и около 4% нет описания СОПР.
В амбулаторных картах пациентов (19–25 лет) приведены сведения о патологических изменениях с последующим выставлением диагноза.
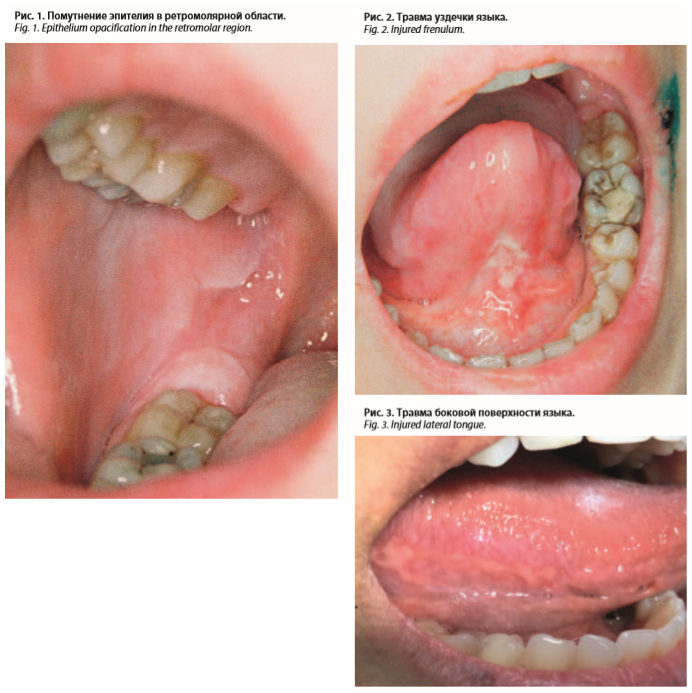
Оценка поражений слизистой проводится визуально на основании явных клинических признаков, отражающих определенную нозологическую форму. У 15 (6%) человек диагностирована лейкоплакия в области боковой поверхности языка, щек в виде белых поражений с неровными контурами, не соскабливающихся инструментом (рис. 1). В большинстве случаев определена взаимосвязь лейкоплакии с фактором курения. У 10 (4%) лиц выявлен герпес губ (хейлит) вследствие активации вирусной инфекции под воздействием метеорологических условий (ветер, холод и др.). У 9 (3,6%) пациентов обнаружены травматические поражения боковой поверхности языка или в области ретромолярного пространства – белесоватые участки с неопределенными контурами, мягкой консистенции при пальпации. Элементы появились в результате травматизации (прикусывание и т.д.); рис. 2, 3. В 96% случаев имелись клинические проявления воспаления десны – гингивит.
Анализ факторов риска развития патологии СОПР и озлокачествления элементов поражения показал следующие причины: отсутствие санации, некачественная гигиена ротовой полости (микробный фактор), вредные привычки (курение, прикусывание и др.), ятрогенные факторы (дефекты пломбирования и протезирования, гальваноз, контактная аллергия на металл, нарушение прикуса), системные заболевания организма с проявлениями на слизистой оболочке. Названные факторы могут способствовать появлению изъязвлений и усилению процесса кератинизации в виде белесоватых поражений с утолщением и уплотнением СОПР (рис. 4). В различных клинических ситуациях элементы поражения проявляются рисунком пятен, полос, колец с шероховатой поверхностью, четкими контурами или различной протяженностью, возвышающиеся над уровнем слизистой и несоскабливающиеся инструментом (рис. 5, 6). Такие поражения слизистой могут отличаться формой, размерами, консистенцией и локализацией (губы, твердое нёбо, щеки, язык и др.).

Нередко пациент направляется врачом-интернистом с проведенными лабораторными исследованиями и описанием картины общего заболевания.
Знание клинической картины соответствующего заболевания позволяет врачу поставить предварительный диагноз. В свою очередь, выявление патологических изменений СОПР обеспечивается тщательным осмотром слизистой оболочки рта и окружающей области.
Первым этапом взаимодействия врача с пациентом является сбор фактического материала, т.е. выявление симптомов отклонения от нормы.
Применяемые методы исследования могут быть разделены на следующие группы: опрос больного (его близких), осмотр, пальпация, лабораторные и инструментальные исследования, специальные тесты (волдырная, гистаминовая, проба Ковецкого, тест стойкости капилляров), анализы крови, мочи, слюны.
При опросе устанавливаются не только жалобы, анамнез заболевания, но также условия жизни и труда. Особенно важно последнее, так как профессиональные вредности могут способствовать изменению цвета и воспалению СОПР (соли тяжелых металлов).
Значимое место в опросе занимает оценка общего статуса пациента. Выясняется состояние сердечно-сосудистой системы, желудочно-кишечного тракта, другие сопутствующие заболевания, в том числе кожные, проявления аллергии и т.д.
Выясняются вредные привычки, благоприятствующие поражению органов полости рта. Особое внимание уделяется курению, приводящему к существенным изменениям со стороны слизистой оболочки.
Осмотр является первым приемом объективного исследования. Он производится при хорошем освещении, лучше естественном, с помощью набора стоматологических инструментов.
Осмотр схематически складывается из внешнего осмотра и обследования слизистой оболочки, пародонта и зубных рядов, а затем тщательного изучения области поражения. При этом системное обследование – наиболее эффективный метод выявления патологии в полости рта и окружающих тканях.
Эксперты Всемирной организации здравоохранения рекомендуют следующий подход. Обследование включает три части: A – внеротовая область головы и шеи;
B – околоротовые и внутриротовые мягкие ткани; С – зубы и ткани периодонта.
Необходимое оборудование и материалы (для всех этапов): адекватное освещение, два зубоврачебных зеркала и две марлевые салфетки. Не следует забывать о перчатках, маске, гигиеническом контроле.
Пациент находится в положении сидя.
Первая часть обследования – A – требует ограниченного количества инструментов и занимает не более 5 мин. Осматривается голова, лицо, шея. Врач оценивает изменения в размерах, цвете и форме анатомической области. Пальпируются затылочные, околоушные, подбородочные, поднижнечелюстные, поверхностные шейные и паратрахеальные лимфоузлы.
Часть вторая (B) включает 7 шагов – красная кайма губ; слизистая и переходная складка губ; углы рта, слизистая и переходная складка щек; десна и альвеолярный край; язык; дно полости рта; твердое и мягкое небо.
B1 – губы осматривают при открытом и закрытом рте. Регистрируют цвет, блеск, консистенцию. Оценивают комиссуры губ.
B2 – осматривают слизистую губ и переходной складки (цвет, консистенция, влажность и т.д.), а также уздечки и тяжи, определяют глубину преддверия полости рта.
B3 – используя два зеркала, обследуют сначала правую, затем левую щеку (слизистую) от угла рта до небной миндалины (пигментация, изменение цвета и пр.).
B4 – десна – сначала осматривают щечную и губную область, начиная с правого верхнего заднего участка, и затем перемещаются по дуге влево. Опускаются на нижнюю челюсть слева сзади и перемещаются вправо по дуге. Затем обследуют язычную и небную области десен: справа налево на верхней челюсти и слева направо вдоль нижней челюсти.
B5 – язык – оценивают консистенцию, подвижность, уздечку, все виды сосочков.
B6 – дно полости рта – регистрируют изменение цвета, сосудистого рисунка и т.д.
B7 – нёбо – осматривают при широко открытом рте и откинутой назад голове; широким шпателем осторожно прижимают корень языка, с помощью зубоврачебного зеркала осматривают твердое, затем мягкое нёбо.
При осмотре кожных покровов обращают внимание на наличие врожденных изменений (невусы, гемангиомы), а также на элементы поражения при заболеваниях. Отмечается цвет, тургор, эластичность, влажность кожных покровов. Ряд патологических изменений, к примеру контрактуры, атрофии мышц лица, заметны уже при наружном осмотре и должны быть зарегистрированы в амбулаторной карте.
После описания нормальной картины СОПР характеризуют поражения слизистой оболочки (если они имеются), уточняют границы патологического очага (четкие, нечеткие), соотношение его краев с окружающими тканями (на одном уровне, валикообразные края), цвет (белый, серый, розовый, желтоватый, цианотичный), характер поверхности поражения (влажная, блестящая, тусклая), рельеф поверхности (гладкая, бугристая, покрыта мелкими сосочковыми выростами), сосудистый рисунок (количество, форма и диаметр капилляров, равномерность расположения сосудов, их цвет, наличие или отсутствие деформации, колбовидное вздутие, прерывистость).
Таким образом, опрос и осмотр каждого пациента включает выяснение факторов риска развития предрака, направлены на раннюю диагностику заболеваний СОПР и предупреждение их малигнизации.
Особая настороженность должна проявляться в случаях обнаружения возможного социального риска или угрозы жизни больного. В зависимости от конкретной клинической ситуации врач строит свои действия, опираясь на следующие общие правила.
1. Прием каждого пациента осуществляется с использованием индивидуальных средств защиты и стерильных инструментов.
2. Первичный осмотр слизистой оболочки полости рта производится только с использованием инструментов (зеркало, зонд, шпатель, пинцет). До проведения специальных исследований (серологического, бактериологического, цитологического) пальпация элементов поражения не производится.
3. Во всех сомнительных случаях, к которым относится первичное выявление элементов поражения на слизистой или отсутствие эффекта лечения ранее обнаруженного изменения мягких тканей, больного необходимо обследовать на сифилис и ВИЧ-инфицирование в специализированных учреждениях. Выявление положительных серологических реакций крови на сифилис или обнаружение бледной трепонемы в элементах поражения служит показанием для лечения больного в специализированном учреждении.
4. Первичное выявление язвы с уплотненными краями или отсутствие эффекта от лечения при язвенном процессе (7–10 дней) требует консультации онколога или челюстно-лицевого хирурга, сопровождающейся гистологическим (биопсия) исследованием пораженных тканей. При обнаружении признаков опухолевого злокачественного процесса применяются хирургические методы лечения.
5. Диагноз, подтвержденный лабораторными исследованиями и исключающий онкологические или контагиозные заболевания, служит основанием для назначения консервативного лечения с учетом этиологии и сопутствующих факторов.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторе / Information about the author
Луцкая Ирина Константиновна – д-р мед. наук, проф., проф. каф. терапевтической стоматологии, Белорусская медицинская академия последипломного образования (БелМАПО). E-mail: lutskaja@mail.ru
Irina K. Lutskaya – D. Sci. (Med.), Prof., Belarusian medical academy of postgraduate education. E-mail: lutskaja@mail.ru
Статья поступила в редакцию / The article received: 20.02.2021
Статья принята к печати / The article approved for publication: 19.03.2021
Клинический разбор в общей медицине №02 2021
Системное обследование слизистой оболочки полости рта – способ ранней диагностики предраковых заболеваний
Номера страниц в выпуске:32-37
Аннотация
В статье приводятся сведения, характеризующие ответственность врача-стоматолога за снижение риска развития патологических процессов, в том числе злокачественных новообразований в полости рта. Тщательный осмотр слизистой оболочки полости рта в соответствии с рекомендациями Всемирной организации здравоохранения обеспечивает системное обследование всех отделов ротовой полости и окружающих тканей. Подобная тактика способна существенно снизить риск развития патологических поражений органов полости рта, предупредить малигнизацию или обеспечить раннюю диагностику.
Ключевые слова: заболевания слизистой оболочки полости рта, ранняя диагностика предрака, метод обследования слизистой оболочки полости рта.
Для цитирования: Луцкая И.К. Системное обследование слизистой оболочки полости рта – способ ранней диагностики предраковых заболеваний. Клинический разбор в общей медицине. 2021; 2: 32–37. DOI: 10.47407/kr2021.2.2.00040
В статье приводятся сведения, характеризующие ответственность врача-стоматолога за снижение риска развития патологических процессов, в том числе злокачественных новообразований в полости рта. Тщательный осмотр слизистой оболочки полости рта в соответствии с рекомендациями Всемирной организации здравоохранения обеспечивает системное обследование всех отделов ротовой полости и окружающих тканей. Подобная тактика способна существенно снизить риск развития патологических поражений органов полости рта, предупредить малигнизацию или обеспечить раннюю диагностику.
Ключевые слова: заболевания слизистой оболочки полости рта, ранняя диагностика предрака, метод обследования слизистой оболочки полости рта.
Для цитирования: Луцкая И.К. Системное обследование слизистой оболочки полости рта – способ ранней диагностики предраковых заболеваний. Клинический разбор в общей медицине. 2021; 2: 32–37. DOI: 10.47407/kr2021.2.2.00040
A systematic examination of the mucous membrane of the mouth (oral mucous membrane) – method of early diagnosis of precancerous diseases
Irina K. LutskayaBelarusian medical academy of postgraduate education, Minsk, Belarus
lutskaja@mail.ru
Abstract
The article presents information on the liability of the dentist for reducing the risk of development of pathological processes, including malignant neoplasms of the oral cavity. A thorough inspection of the oral mucous membrane, in accordance with WHO recommendations provides a systematic survey of all departments of the oral cavity and surrounding tissues. This tactic can significantly reduce the risk of development of pathological lesions of the oral cavity, to prevent malignant transformation or provide early diagnosis.
Key words: diseases of the mucous membranes of the mouth (oral mucous membrane), early diagnosis of precancer, the method of examination of oral mucous membrane.
For citation: Lutskaya I.K. A systematic examination of the mucous membrane of the mouth (oral mucous membrane) – method of early diagnosis of precancerous diseases. Clinical review for general practice. 2021; 2: 32–37. DOI: 10.47407/kr2021.2.2.00040
Одним из важнейших разделов стоматологии является диагностика и лечение заболеваний слизистой оболочки полости рта (СОПР). Значимое место занимают проявления в полости рта общих заболеваний организма. В литературных источниках обсуждаются процессы, сопровождающие не только сами патологические изменения в органах и системах, но также побочные эффекты методов лечения. Поэтому в инструкциях к подавляющему большинству лекарственных средств указываются изменения со стороны СОПР.
По данным различных авторов, распространенность заболеваний слизистой оболочки рта в популяции составляет от 3–5% до 8–20%. Показана зависимость распространенности заболеваний СОПР от возраста: в 21–34 года составляет 16,6%, в 35–44 года – 14,1%, в 65–77 лет – 10% [1]. В возрастной группе от 21 до 34 лет среди заболеваний превалируют лейкоплакия, кандидоз, афтозный стоматит, травматическая язва, географический язык, лейкоплакия Таппейнера. В возрасте от 35 до 44 лет самыми распространенными являются лейкоплакия, плоский лишай в различных его проявлениях, афтозный стоматит. В возрасте старше 55 лет преобладают травматическая язва, афтозный стоматит, лейкоплакия Таппейнера [2].
Отдельного рассмотрения в практике стоматолога требуют заболевания, отличающиеся высокой склонностью к озлокачествлению (облигатные предраки слизистой оболочки рта и красной каймы губ). Они характеризуются отсутствием объективных признаков раковой опухоли, но при наличии патогенных факторов малигнизируются. Клинические проявления данной группы заболеваний достаточно разнообразны, что затрудняет их диагностику. Предложен целый ряд классификаций заболеваний СОПР. Под руководством Н.Ф. Данилевского (1979 г.) была разработана систематизация патологических проявлений со склонностью к гиперкератозу в зависимости от риска малигнизации.
I. Кератозы без тенденции к озлокачествлению (начальная форма лейкоплакии, мягкая лейкоплакия, географический язык и др.).
II. Факультативный предрак с возможностью озлокачествления до 6% (плоская форма лейкоплакии, гиперкератозная форма и пемфигоидная форма плоского лишая и др.).
III. Факультативный предрак с тенденцией к озлокачествлению от 6 до 15% (возвышающаяся и бородавчатая форма лейкоплакии; эрозивная форма лейкоплакии; эрозивная форма плоского лишая; ромбовидный глоссит – гиперпластическая форма и др.).
IV. Облигатный преканцероз с возможностью озлокачествления свыше 16% (язвенная форма лейкоплакии и плоского лишая; келлоидная форма лейкоплакии; фолликулярный дискератоз; синдром Боуэна; атрофический кератоз; пигментная ксеродермия, вульгарный ихтиоз, ограниченный гиперкератоз, бородавчатый предрак красной каймы губ).
Президент UICC профессор Тезер Кутлук в ответах на вопросы «Евразийского онкологического журнала» сообщил, что, по данным статистики, общие ежегодные экономические расходы, связанные с раком, в мировом масштабе в 2010 г. составили приблизительно 1,16 триллиона долларов США, в том числе ежегодные экономические затраты на инвалидность по онкологии [3].
В структуре смертности населения развитых стран злокачественные новообразования занимают 3-е место и достигают 13% при сохраняющейся тенденции к их росту. Контингент больных со злокачественными новообразованиями может достигать до 1,4% населения страны [4]. При этом злокачественные опухоли верхней челюсти, полости носа и около-, носовых пазух составляют 0,2–2% и ЛОР-органов – 10–20% [5].
При этом отмечается отсутствие должного внимания к оценке стоматологического статуса, в том числе гигиенического состояния, как со стороны медицинского персонала, так и самих пациентов. В то же время за стоматологической помощью обращаются в течение года около 75% взрослого населения [1, 5]. Вполне логично, что качественное обследование полости рта, своевременная диагностика заболеваний слизистой оболочки, оценка факторов риска у каждого пациента позволят осуществлять рациональную тактику ведения его при максимальном охвате осмотрами СОПР взрослого населения.
При исключении неблагоприятных воздействий возможно обратное развитие элементов поражения, стабилизация процесса без существенных изменений либо дальнейшее развитие без склонности к перерождению. Сохранение неблагоприятного фона приводит к малигнизации очага поражения [6, 7].
Основными признаками злокачественного перерождения могут служить следующие симптомы: резкое изменение клинической картины, а именно ускорение развития опухоли или язвы, экзофитный рост или изъязвления опухоли. Следующими сигнальными моментами служат кровоточивость очага поражения, появление гиперкератоза, инфильтрации и уплотнения в основании. Отсутствие эффекта консервативного лечения в течение 7–10 дней является основанием для направления больного на консультацию к онкологу или челюстно-лицевому хирургу [8].
Целью настоящего исследования явилось повышение результативности медицинских осмотров пациентов врачом-стоматологом.
Материалом исследования служили результаты опроса 120 врачей-стоматологов на предмет обследования СОПР у пациентов (по обращаемости), ретроспективный анализ 250 амбулаторных карт пациентов в возрасте 19–25 лет и осмотр полости рта у 60 врачей-стоматологов. При этом исходили из посыла, что медицинская документация служит основным источником точной и достоверной информации, а записи в амбулаторную стоматологическую карту имеют важное лечебно-диагностическое, научно-практическое и юридическое значение. Более того, среди прочих методов выявления и оценки неблагоприятных событий в медицине анализ документации считается одним из самых эффективных, надежных и показательных для изучения проблем, связанных с безопасностью пациентов. В соответствии с этим обстоятельством приказом Министерства здравоохранения Республики Беларусь и Комитета по здравоохранению г. Минска начиная с 2017 г. проводится скрининг состояния СОПР рабочих пром-предприятий.
Данные опроса и осмотра анализировались и обрабатывались методами медицинского статистического анализа.
Результаты исследования. Анализ опроса стоматологов показал, что большинство (70–80%) проводят полный осмотр полости рта каждого пациента, однако определенная часть врачей (от 10% до 20%) обследует только область поражения. Подробное описание результатов осмотра в медицинской документации отражается в единичных случаях, чаще указывается общая характеристика: цвет, увлажненность, блеск. Некоторые врачи не заполняют в амбулаторной карте строку «состояние СОПР». В обязательном порядке всеми врачами регистрируются случаи явных клинических проявлений элементов поражения, пациент направляется для дополнительной консультации.
Ретроспективный анализ амбулаторных карт обследования врачей-стоматологов показал, что в подавляющем числе случаев дается общая характеристика СОПР. Около 20% случаев дана краткая (в двух-трех словах) оценка и около 4% нет описания СОПР.
В амбулаторных картах пациентов (19–25 лет) приведены сведения о патологических изменениях с последующим выставлением диагноза.
Оценка поражений слизистой проводится визуально на основании явных клинических признаков, отражающих определенную нозологическую форму. У 15 (6%) человек диагностирована лейкоплакия в области боковой поверхности языка, щек в виде белых поражений с неровными контурами, не соскабливающихся инструментом (рис. 1). В большинстве случаев определена взаимосвязь лейкоплакии с фактором курения. У 10 (4%) лиц выявлен герпес губ (хейлит) вследствие активации вирусной инфекции под воздействием метеорологических условий (ветер, холод и др.). У 9 (3,6%) пациентов обнаружены травматические поражения боковой поверхности языка или в области ретромолярного пространства – белесоватые участки с неопределенными контурами, мягкой консистенции при пальпации. Элементы появились в результате травматизации (прикусывание и т.д.); рис. 2, 3. В 96% случаев имелись клинические проявления воспаления десны – гингивит.
Анализ факторов риска развития патологии СОПР и озлокачествления элементов поражения показал следующие причины: отсутствие санации, некачественная гигиена ротовой полости (микробный фактор), вредные привычки (курение, прикусывание и др.), ятрогенные факторы (дефекты пломбирования и протезирования, гальваноз, контактная аллергия на металл, нарушение прикуса), системные заболевания организма с проявлениями на слизистой оболочке. Названные факторы могут способствовать появлению изъязвлений и усилению процесса кератинизации в виде белесоватых поражений с утолщением и уплотнением СОПР (рис. 4). В различных клинических ситуациях элементы поражения проявляются рисунком пятен, полос, колец с шероховатой поверхностью, четкими контурами или различной протяженностью, возвышающиеся над уровнем слизистой и несоскабливающиеся инструментом (рис. 5, 6). Такие поражения слизистой могут отличаться формой, размерами, консистенцией и локализацией (губы, твердое нёбо, щеки, язык и др.).


Нередко пациент направляется врачом-интернистом с проведенными лабораторными исследованиями и описанием картины общего заболевания.
Знание клинической картины соответствующего заболевания позволяет врачу поставить предварительный диагноз. В свою очередь, выявление патологических изменений СОПР обеспечивается тщательным осмотром слизистой оболочки рта и окружающей области.
Первым этапом взаимодействия врача с пациентом является сбор фактического материала, т.е. выявление симптомов отклонения от нормы.
Применяемые методы исследования могут быть разделены на следующие группы: опрос больного (его близких), осмотр, пальпация, лабораторные и инструментальные исследования, специальные тесты (волдырная, гистаминовая, проба Ковецкого, тест стойкости капилляров), анализы крови, мочи, слюны.
При опросе устанавливаются не только жалобы, анамнез заболевания, но также условия жизни и труда. Особенно важно последнее, так как профессиональные вредности могут способствовать изменению цвета и воспалению СОПР (соли тяжелых металлов).
Значимое место в опросе занимает оценка общего статуса пациента. Выясняется состояние сердечно-сосудистой системы, желудочно-кишечного тракта, другие сопутствующие заболевания, в том числе кожные, проявления аллергии и т.д.
Выясняются вредные привычки, благоприятствующие поражению органов полости рта. Особое внимание уделяется курению, приводящему к существенным изменениям со стороны слизистой оболочки.
Осмотр является первым приемом объективного исследования. Он производится при хорошем освещении, лучше естественном, с помощью набора стоматологических инструментов.
Осмотр схематически складывается из внешнего осмотра и обследования слизистой оболочки, пародонта и зубных рядов, а затем тщательного изучения области поражения. При этом системное обследование – наиболее эффективный метод выявления патологии в полости рта и окружающих тканях.
Эксперты Всемирной организации здравоохранения рекомендуют следующий подход. Обследование включает три части: A – внеротовая область головы и шеи;
B – околоротовые и внутриротовые мягкие ткани; С – зубы и ткани периодонта.
Необходимое оборудование и материалы (для всех этапов): адекватное освещение, два зубоврачебных зеркала и две марлевые салфетки. Не следует забывать о перчатках, маске, гигиеническом контроле.
Пациент находится в положении сидя.
Первая часть обследования – A – требует ограниченного количества инструментов и занимает не более 5 мин. Осматривается голова, лицо, шея. Врач оценивает изменения в размерах, цвете и форме анатомической области. Пальпируются затылочные, околоушные, подбородочные, поднижнечелюстные, поверхностные шейные и паратрахеальные лимфоузлы.
Часть вторая (B) включает 7 шагов – красная кайма губ; слизистая и переходная складка губ; углы рта, слизистая и переходная складка щек; десна и альвеолярный край; язык; дно полости рта; твердое и мягкое небо.
B1 – губы осматривают при открытом и закрытом рте. Регистрируют цвет, блеск, консистенцию. Оценивают комиссуры губ.
B2 – осматривают слизистую губ и переходной складки (цвет, консистенция, влажность и т.д.), а также уздечки и тяжи, определяют глубину преддверия полости рта.
B3 – используя два зеркала, обследуют сначала правую, затем левую щеку (слизистую) от угла рта до небной миндалины (пигментация, изменение цвета и пр.).
B4 – десна – сначала осматривают щечную и губную область, начиная с правого верхнего заднего участка, и затем перемещаются по дуге влево. Опускаются на нижнюю челюсть слева сзади и перемещаются вправо по дуге. Затем обследуют язычную и небную области десен: справа налево на верхней челюсти и слева направо вдоль нижней челюсти.
B5 – язык – оценивают консистенцию, подвижность, уздечку, все виды сосочков.
B6 – дно полости рта – регистрируют изменение цвета, сосудистого рисунка и т.д.
B7 – нёбо – осматривают при широко открытом рте и откинутой назад голове; широким шпателем осторожно прижимают корень языка, с помощью зубоврачебного зеркала осматривают твердое, затем мягкое нёбо.
При осмотре кожных покровов обращают внимание на наличие врожденных изменений (невусы, гемангиомы), а также на элементы поражения при заболеваниях. Отмечается цвет, тургор, эластичность, влажность кожных покровов. Ряд патологических изменений, к примеру контрактуры, атрофии мышц лица, заметны уже при наружном осмотре и должны быть зарегистрированы в амбулаторной карте.
После описания нормальной картины СОПР характеризуют поражения слизистой оболочки (если они имеются), уточняют границы патологического очага (четкие, нечеткие), соотношение его краев с окружающими тканями (на одном уровне, валикообразные края), цвет (белый, серый, розовый, желтоватый, цианотичный), характер поверхности поражения (влажная, блестящая, тусклая), рельеф поверхности (гладкая, бугристая, покрыта мелкими сосочковыми выростами), сосудистый рисунок (количество, форма и диаметр капилляров, равномерность расположения сосудов, их цвет, наличие или отсутствие деформации, колбовидное вздутие, прерывистость).
Таким образом, опрос и осмотр каждого пациента включает выяснение факторов риска развития предрака, направлены на раннюю диагностику заболеваний СОПР и предупреждение их малигнизации.
Заключение
Анализ анкетирования врачей-стоматологов показывает, что не во всех клинических случаях производится тщательный осмотр СОПР. Это может повышать риск развития предраковых заболеваний. В то же время оптимизация данной ситуации позволит повысить эффективность скрининга взрослого населения.Особая настороженность должна проявляться в случаях обнаружения возможного социального риска или угрозы жизни больного. В зависимости от конкретной клинической ситуации врач строит свои действия, опираясь на следующие общие правила.
1. Прием каждого пациента осуществляется с использованием индивидуальных средств защиты и стерильных инструментов.
2. Первичный осмотр слизистой оболочки полости рта производится только с использованием инструментов (зеркало, зонд, шпатель, пинцет). До проведения специальных исследований (серологического, бактериологического, цитологического) пальпация элементов поражения не производится.
3. Во всех сомнительных случаях, к которым относится первичное выявление элементов поражения на слизистой или отсутствие эффекта лечения ранее обнаруженного изменения мягких тканей, больного необходимо обследовать на сифилис и ВИЧ-инфицирование в специализированных учреждениях. Выявление положительных серологических реакций крови на сифилис или обнаружение бледной трепонемы в элементах поражения служит показанием для лечения больного в специализированном учреждении.
4. Первичное выявление язвы с уплотненными краями или отсутствие эффекта от лечения при язвенном процессе (7–10 дней) требует консультации онколога или челюстно-лицевого хирурга, сопровождающейся гистологическим (биопсия) исследованием пораженных тканей. При обнаружении признаков опухолевого злокачественного процесса применяются хирургические методы лечения.
5. Диагноз, подтвержденный лабораторными исследованиями и исключающий онкологические или контагиозные заболевания, служит основанием для назначения консервативного лечения с учетом этиологии и сопутствующих факторов.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторе / Information about the author
Луцкая Ирина Константиновна – д-р мед. наук, проф., проф. каф. терапевтической стоматологии, Белорусская медицинская академия последипломного образования (БелМАПО). E-mail: lutskaja@mail.ru
Irina K. Lutskaya – D. Sci. (Med.), Prof., Belarusian medical academy of postgraduate education. E-mail: lutskaja@mail.ru
Статья поступила в редакцию / The article received: 20.02.2021
Статья принята к печати / The article approved for publication: 19.03.2021
Список исп. литературыСкрыть список1. Дзугаева И.И. Распространенность заболеваний слизистой оболочки полости рта и губ среди взрослого населения. Институт стоматологии. 2014; 1 (62): 32–3.
[Dzugaeva I.I. Rasprostranennost' zabolevanii slizistoi obolochki polosti rta i gub sredi vzroslogo naseleniia. Institut stomatologii. 2014; 1 (62): 32–3 (in Russian).]
2. Гажва С.И., Иголкина Н.А. Взаимосвязь заболеваний внутренних органов и состояния полости рта. Терапевтический архив. 2013; 85 (10): 116–8.
[Gazhva S.I., Igolkina N.A. Vzaimosviaz' zabolevanii vnutrennikh organov i sostoianiia polosti rta. Terapevticheskii arkhiv. 2013; 85 (10): 116–8 (in Russian).]
3. Международный противораковый конгресс под эгидой UICC в Австралии. Президент UICC профессор Тезер Кутлук ответил на вопросы «Евразийского онкологического журнала». Евразийский онкологический журнал. 2015; 1 (4): 9–13.
[Mezhdunarodnyi protivorakovyi kongress pod egidoi UICC v Avstralii. Prezident UICC professor Tezer Kutluk otvetil na voprosy "Evraziiskogo onkologicheskogo zhurnala'. Evraziiskii onkologicheskii zhurnal. 2015; 1 (4): 9–13 (in Russian).]
4. Гилева О.С., Либик Т.В. Предраковые заболевания в структуре патологии слизистой оболочки полости рта. Проблемы стоматологии. 2013; 2: 3–9.
[Gileva O.S., Libik T.V. Predrakovye zabolevaniia v strukture patologii slizistoi obolochki polosti rta. Problemy stomatologii. 2013; 2: 3–9 (in Russian).]
5. Нейман О.И. Диагностика рака слизистой рта и ротоглотки. Онкологический журнал. 2010; 2 (14): 76–9.
[Neiman O.I. Diagnostika raka slizistoi rta i rotoglotki. Onkologicheskii zhurnal. 2010; 2 (14): 76–9 (in Russian).]
6. Кузьмина Э.М. Роль деятельности ВОЗ в оценке здоровья полости рта населения на основе мониторинга стоматологической заболеваемости. Dental Forum. 2015; 1 (56): 2–4.
[Kuz'mina E.M. Rol' deiatel'nosti VOZ v otsenke zdorov'ia polosti rta naseleniia na osnove monitoringa stomatologicheskoi zabolevaemosti. Dental Forum. 2015; 1 (56): 2–4 (in Russian).]
7. World Cancer Report 2008. WHD, IARC. Lion, 2008.
8. Луцкая И.К. Заболевания слизистой оболочки полости рта. 2-е изд. М.: Медицинская литература, 2014.
[Lutskaia I.K. Zabolevaniia slizistoi obolochki polosti rta. 2-e izd. M.: Meditsinskaia literatura, 2014 (in Russian).]


