Клинический разбор в общей медицине №03 2021
Ulyanovsk State University, Ulyanovsk, Russia
lbely@yandex.ru
Abstract
Urinary tract infections remain one of the most common problems of modern medicine. In this regard, not only urologists, but also specialists of other specialties face urinary tract infection in their practice: internists, general practitioners, obstetricians and gynecologists. The growing resistance of uropathogs to antibiotics dictates the need for constant revision of the principles of antibacterial therapy of urinary tract infections. The article presents an analysis of two clinical cases: a sporadic episode of acute uncomplicated cystitis and an episode of recurrent urinary tract infection. The principles of modern diagnostics and therapeutic strategy are considered.
Key words: urinary tract infection, acute cystitis, Escherichia coli, dysuria, antibiotic therapy.
For citation: Belyi L.E. Uncomplicated urinary tract infection in the practice of a internist (clinical analysis). Clinical review for general practice. 2021; 3: 61–66. DOI: 10.47407/kr2021.2.3.00052
Распространенность имеют не только амбулаторные, но и госпитальные варианты ИМП [5]. Эта группа заболеваний лидирует среди внутрибольничных инфекций, составляя около 40–45% от их общего числа [6]. Особое место в клинической практике ИМП занимают не только в связи с их распространенностью, но и благодаря существующим проблемам выбора рациональной антимикробной терапии [7].
В настоящее время широкое распространение приобрела Классификация ИМП Европейской ассоциации урологов (см. рисунок). В настоящей классификации выделяют такие понятия, как осложненная и неосложненная ИМП.
Неосложненная ИМП – эпизод острой, спорадической или рецидивирующей инфекции нижних (неосложненный цистит) и/или верхних (неосложненный пиелонефрит) мочевыводящих путей у небеременных женщин пременопаузального возраста при отсутствии анатомических и функциональных изменений в мочевой системе или сопутствующих заболеваний [8, 9].
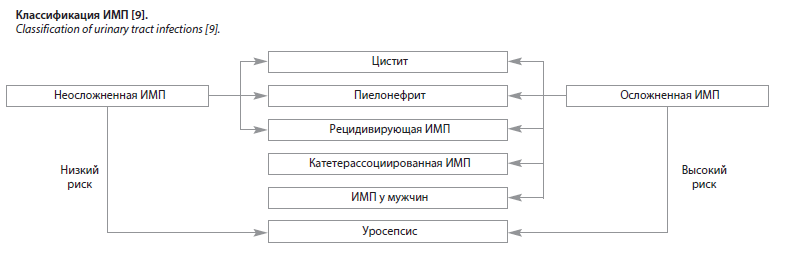
Осложненная ИМП – все случаи ИМП, которые не относятся к неосложненным. Пациенты с повышенным риском наличия осложняющих факторов: все мужчины, беременные женщины, пациенты с анатомическими и функциональными изменениями мочевыводящих путей, постоянными катетерами, заболеваниями почек и/или другими сопутствующими иммунодефицитными заболеваниями, например сахарным диабетом [8, 9].
Если случаями осложненной и катетерассоциированной ИМП традиционно занимаются урологи, то бремя диагностики и лечения неосложненной ИМП часто ложится на плечи специалистов других специальностей: терапевтов, врачей общей практики, акушеров-гинекологов.
По данным [7], в случае развития дизурии от 40,0% до 50,9% женщин не обращаются за медицинской помощью. А те, кто обращался за медицинской помощью к врачу, чаще всего сообщали, что консультировались у уролога (15,8–22,3%), гинеколога (16,7–17,7%), терапевта (8,8–11,4%) или врачей других специальностей (1,3–4,8%).
В связи с этим знание вопросов современных принципов диагностики и лечения неосложненных ИМП для врачей вышеперечисленных специальностей представляется актуальным.
Урологический анамнез: подобный эпизод дизурии был 7–8 лет назад во время учебы в школе. К врачу не обращалась, принимала какие-то лекарственные средства по совету матери. Гинекологический анамнез не отягощен. Гинеколога посещает регулярно. Появление необычных выделений из влагалища пациентка отрицает.
Объективно. Состояние пациентки удовлетворительное. Температура тела 37,0 °С. Кожные покровы физиологической окраски. В легких дыхание везикулярное. Частота сердечных сокращений (ЧСС) – 72 уд/мин. Живот мягкий. Симптомов раздражения брюшины нет. Пальпация в проекции почек безболезненная. При пальпации в надлонной области отмечает незначительную болезненность с возникновением позыва к мочеиспусканию. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание учащенное, болезненное, с усилением болезненности в конце акта. Визуально моча мутная.
Общий анализ мочи (cito): цвет – соломенно-желтый, прозрачность – мутная, удельный вес – 1021, реакция щелочная, белок – 0,033 г/л, обнаружены нитриты и лейкоцитарная эстераза, лейкоциты – 20–30 в поле зрения, бактерии ++.
Обсуждение. В данном наблюдении речь идет о спорадическом эпизоде острого неосложненного цистита. В настоящее время диагноз неосложненного цистита может быть поставлен на основании истории расстройств мочеиспускания (дизурия, поллакиурия и ургентность) и отсутствия выделений из влагалища [10, 11]. Отсутствие лихорадки свыше 38 °С, ознобов, болей в боку и пояснице, тошноты и рвоты исключает диагноз другого варианта острой неосложненной ИМП – пиелонефрита. Наличие упомянутых симптомов требует экстренной консультации уролога, исключения присутствия осложняющих факторов (в первую очередь, обструкции мочевыводящих путей). Нельзя забывать, что у пожилых женщин мочеполовые симптомы не обязательно связаны с циститом [12]. Атипичная симптоматика, порождающая сомнения в диагнозе, в любом возрасте требует обсуждения возможности иной причины симптомов: острого уретрита, интерстициального цистита, гиперактивного мочевого пузыря, воспалительного заболевания органов малого таза у женщин и пр. [13].
Лабораторная диагностика. Сегодня при остром неосложненном цистите рекомендуется выполнить общий анализ мочи [8, 14]. Обнаружение более 10 лейкоцитов в поле зрения при микроскопии осадка мочи является диагностически значимым. Положительный тест на нитриты и лейкоцитарную эстеразу, выполненный с использованием тест-полосок, может стать адекватной альтернативой традиционному общему анализу мочи [11]. В то же время есть мнение, что у пациенток с типичными симптомами неосложненного цистита анализ мочи минимально повысит диагностическую точность и его стоит выполнять лишь в случае сомнений в диагнозе [15].
Нуждается ли данная пациентка в бактериологическом исследовании мочи? Нет. Согласно последним рекомендациям Европейской ассоциации урологов, посев мочи стоит выполнять при подозрении на острый пиелонефрит, при стойкости симптомов или их повторении в течение четырех недель после лечения, у беременных и женщин с атипичной симптоматикой [9].
Проведение ультразвукового исследования при остром цистите у женщины до 40 лет без факторов риска мочекаменной болезни, обструкции мочевыводящих путей, интерстициального цистита или уротелиального рака на сегодняшний день не рекомендуется [16, 17].
Лечение пациенток с острым неосложненным циститом проводится амбулаторно. Антимикробная терапия сегодня является главным элементом лечения пациенток с острым неосложненным циститом, а выбор антибактериального препарата осуществляется эмпирически.
При выборе антимикробного препарата следует принимать во внимание [18]:
• спектр и чувствительность к антибактериальным препаратам вероятных возбудителей;
• подтвержденную в клинических исследованиях эффективность антибактериального препарата при данной нозологии;
• переносимость и побочные реакции;
• неблагоприятные экологические последствия для организма женщины;
• расходы;
• доступность.
Сегодня препаратами выбора при лечении острого неосложненного цистита являются фосфомицина трометамол и нитрофураны (см. таблицу). Из списка препаратов, которые рекомендованы для лечения острого неосложненного цистита, в Федеральных клинических рекомендациях 2020 г. полностью исключены хинолоны и фторхинолоны [19]. Это связано и с существенным ростом резистентности к данной группе антибактериальных препаратов, и с новыми данными, касающимися безопасности этих лекарственных средств [20].

Нельзя забывать, что цель антибактериальной терапии острого цистита – эрадикация возбудителя, а не купирование воспаления слизистой оболочки мочевого пузыря. Именно поэтому, симптомы острого цистита могут сохраняться на протяжении 48 ч с момента начала применения антимикробных средств, и присутствие симптомов в этот период времени не является признаком неэффективности проводимого лечения [13]. C целью обезболивания и нивелирования дизурических явлений при остром цистите может применяться уроанальгетик феназопиридин. Длительность применения данного лекарственного средства не должна превышать двух суток, поскольку при условии одновременной рациональной антибиотикотерапии острого цистита потребность в применении феназопиридина должна исчезнуть [21].
Если на фоне проведенной эмпирической антибактериальной терапии симптомы острого цистита полностью исчезли, то выполнять контрольный общий анализ мочи, а тем более бактериологическое исследование мочи нет необходимости [22]. В том случае, если клиницист сталкивается с обратной ситуацией: к окончанию курса лечения симптомы не исчезают или после исчезновения возникают вновь в течение ближайших двух недель, то выполнение микробного поиска необходимо [16]. При планировании повторного курса антибактериальной терапии, несомненно, нужно рассматривать иное антимикробное средство, а не то, что было назначено первоначально [16].
Урологический анамнез: подобные эпизоды, со слов пациентки, в последние несколько лет имеют место 7–10 раз за год, иногда спустя 7–10 дней после выздоровления, симптомы возвращаются вновь. Выяснено, что первый эпизод острого цистита впервые случился в детстве, во время учебы в начальной школе. В последующем, после продолжительной паузы, симптомы цистита вернулись после замужества. Обращалась к урологу, после обследования и назначения 10-дневного курса терапии (назначаемые препараты вспомнить не может) была непродолжительная ремиссия в течение нескольких месяцев. Во время беременности неоднократно была консультирована урологом в связи с повторяющимися эпизодами дизурии и «плохими» анализами мочи. После родов (8 лет назад) острый цистит регулярно повторяется, часто возникает после полового акта, к врачам не обращается: самостоятельно принимает 5-нитроксолин, норфлоксацин, ципрофлоксацин, метронидазол короткими курсами до исчезновения или уменьшения симптомов. Отмечает, что недавно проходила курс лечения у акушера-гинеколога по поводу «молочницы».
Объективно. Пациентка эмоционально лабильна. Состояние удовлетворительное. Температура тела 36,4 °С. Кожные покровы физиологической окраски. В легких дыхание везикулярное. ЧСС – 86 уд/мин. Живот мягкий. Пальпация в проекции почек безболезненная. При пальпации в надлонной области отмечает появление дискомфорта и рези в уретре. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание учащенное, малыми порциями, болезненное.
Общий анализ мочи (cito): цвет – соломенно-желтый, прозрачность – мутная, удельный вес – 1010, реакция щелочная, белок – 0,066 г/л, обнаружены нитриты и лейкоцитарная эстераза, лейкоциты – 12–14–16 в поле зрения, бактерии +++.
В посеве мочи, выполненном около трех недель назад до настоящего эпизода, обнаружена Escherichia coli 106 КОЕ/мл, чувствительная к фосфомицину, нитрофурантоину, триметоприму/сульфаметоксазолу, цефиксиму, цефтриаксону и устойчивая к ципрофлоксацину, норфлоксацину, левофлоксацину, амоксициллину.
Обсуждение. Речь идет о рецидивирующей инфекции мочевыводящих путей (РИМП), поскольку наличие последней можно обсуждать при неосложненной и/или осложненной ИМП с частотой не менее 3 эпизодов в течение 1 года или 2 эпизодов в течение 6 мес [9, 11]. Если при спорадическом эпизоде острого цистита бактериологическое исследование мочи выполнять нет необходимости, то в случае РИМП посев мочи – обязательный компонент обследования. У женщин с острым неосложненным циститом титр микроорганизмов 103 КОЕ/мл является диагностически значимым.
В описанном случае наличие более трех эпизодов в течение года, лейкоцитурия и положительные результаты посева мочи делают диагноз очевидным.
Существуют определенные факторы риска РИМП для женщин разных возрастных групп. В рассматриваемом нами случае речь идет о женщине пременопаузального возраста и факторами риска являются половой акт и наличие эпизодов ИМП в детстве. Помимо названных, к факторам риска РИМП в иных клинических случаях следует отнести: ИМП у матери, применение спермицидов, смену полового партнера [9]. У женщин в постменопаузальном периоде факторы риска отличаются: эпизоды ИМП в прошлом до наступления менопаузы, недержание мочи, атрофический вагинит, вызванный дефицитом эстрогенов, цистоцеле, наличие остаточной мочи, катетеризации мочевого пузыря и нарушение функции нижних мочевыводящих путей [9].
Нуждается ли пациентка в дополнительном обследовании? Рутинное использование цистоскопии и различных методов визуализации при РИМП сегодня не рекомендуется, прибегнуть к дополнительным методам стоит в случае подозрения на мочекаменную болезнь, обструкцию мочевыводящих путей [23].
В рассматриваемом нами случае перед клиницистом поставлены две задачи:
Первая – купировать очередной эпизод острого цистита. Эта задача решается назначением рациональной антибактериальной терапии. В данном случае с учетом спектра чувствительности обнаруженной микробной флоры к антибиотикам, а также принимая во внимание клиническую эффективность, переносимость, доступность и другие факторы, упомянутые выше, целесообразно рассмотреть монодозное применение фосфомицина либо стандартный курс терапии нитрофурантоином.
Вторая задача – разработать индивидуальную программу профилактики РИМП. И ее решение представляется более сложным. Из каких слагаемых должна складываться профилактика ИМП? Необходимо выявить и по мере возможностей устранить факторы риска, обсудить варианты неантимикробной и антимикробной профилактики.
Традиционно считается, что соблюдение женщиной всех гигиенических приемов, постоянное употребление больших количеств жидкости, правильный и регулярный ритм мочеиспусканий, обязательное мочеиспускание после полового акта позволяют снизить риски РИМП [11, 24]. Однако нужно признать, что исследования, в которых изучались основные поведенческие факторы риска, сегодня демонстрируют отсутствие связи с РИМП [16].
Что касается неантимикробной профилактики, то существует достаточное количество ее вариантов, но далеко не все обладают сильным уровнем рекомендаций.
В настоящем клиническом случае можно обсудить применение иммуноактивной профилактики. ОМ-89 (лиофилизированный бактериальный лизат 18 штаммов Escherichia coli) продемонстрировал свою эффективность и безопасность в нескольких рандомизированных исследованиях. Сегодня ОМ-89 рекомендован для профилактики РИМП у женщин [9].
Другим вариантом является использование клюквы. Последняя в течение нескольких десятилетий широко использовалась для профилактики и лечения ИМП. Механизм профилактического действия основан на том, что проантоцианидины, содержащиеся в клюкве, предотвращают адгезию бактерий (особенно кишечной палочки) к уроэпителиальным клеткам, выстилающим стенку мочевого пузыря [25]. Без адгезии E. coli не может инфицировать поверхность слизистой оболочки мочевыводящих путей. В то же время метаанализ, включающий 24 исследования, продемонстрировал, что применение клюквы существенно не снижает частоту эпизодов у женщин с РИМП [26]. Из-за противоречивых результатов сегодня нельзя давать никаких рекомендаций по этому варианту неантимикробной профилактики [9].
Не показывает убедительной пользы и профилактика пробиотиками, содержащими Lactobacillus spp. Эксперты Европейской ассоциации урологов указывают на необходимость дальнейших исследований для выработки окончательных рекомендаций за или, наоборот, против применения препаратов на основе лактобактерий [9].
В последние годы активное обсуждение вызывает профилактика ИМП с помощью D-маннозы – моносахарида, препятствующего адгезии кишечной палочки к слизистой оболочке мочевыводящих путей. Этот углевод конкурентно связывается с адгезинами, расположенными на фимбриях E. coli, тем самым препятствуя связыванию структур бактериальной клетки с рецепторами, расположенными на поверхности уротелия. Применение D-маннозы в суточной дозе 2 г по эффективности значительно превосходит плацебо и не уступает 50 мг нитрофурантоина в профилактике РИМП [27].
Отдельную нишу в неантимикробной профилактике занимают эндовезикальные инстилляции в мочевой пузырь гиалуроновой кислоты и хондроитинсульфата с целью восстановления гликозаминогликанового слоя уротелия. К сожалению, крупномасштабные исследования, подтверждающие эффективность данного вида профилактики, отсутствуют, и эндовезикальные инстилляции являются сегодня не более чем терапией здравого смысла.
Интравагинальное применение эстрогенов для профилактики РИМП рекомендуется лишь у женщин в постменопаузе [24] и не подходит в рассматриваемом нами случае.
Антимикробная профилактика сегодня может реализовываться в двух вариантах. При первом – малые дозы антимикробных препаратов назначаются в непрерывном режиме в течение 3–6 мес. При втором – речь идет о посткоитальной профилактике, когда женщина принимает антимикробный препарат исключительно после полового акта. Оба варианта снижают риски повторения эпизодов РИМП, но решение о применении антимикробной профилактики необходимо принимать лишь в случае неэффективности поведенческих приемов и неантимикробных профилактических мер, описанных выше [9].
В нашем случае обсуждать использование вариантов антимикробной профилактики преждевременно, поскольку пациентке не назначался ни один вариант неантимикробной профилактики. Продолжительный прием субингибирующих доз антибактериальных препаратов может вести к селекции резистентных штаммов, поэтому в Федеральных клинических рекомендациях 2020 г. рекомендовано лечение обострений полными курсовыми дозами [19]. Принимая во внимание длительное бесконтрольное самостоятельное применение нашей пациенткой антибиотиков с побочными экологическими эффектами, антимикробную профилактику следует рассматривать лишь в крайнем случае, при неэффективности иных профилактических мер.
Комплексное лечение данной пациентки должно предполагать участие врача-гинеколога, поскольку имеется анамнестическое указание на возможность наличия бактериального вагиноза. Последний, по своей сути, является инфекционным невоспалительным синдромом, характеризующимся заменой нормальной микрофлоры влагалища (до 95% это Lactobacillus spp.) на полимикробные ассоциации анаэробов и Gardnerella vaginalis [28]. Нарушение равновесия в спектре нормальной микробной флоры влагалища создает условия для развития кандидоза влагалища и предрасполагает к развитию РИМП.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторах / Information about the authors
Белый Лев Евгеньевич – д-р мед. наук, проф. каф. госпитальной хирургии, анестезиологии, реаниматологии, урологии, травматологии, ортопедии ФГБОУ ВО «Ульяновский государственный университет». e-mail: lbely@yandex.ru; orcId: 0000-0003-0908-1321
Lev E. Belyi – D. Sci. (Med.), Prof., Ulyanovsk State University. E-mail: lbely@yandex.ru; ORCID: 0000-0003-0908-1321
Статья поступила в редакцию / The article received: 19.04.2021
Статья принята к печати / The article approved for publication: 23.04.2021
Клинический разбор в общей медицине №03 2021
Неосложненная инфекция мочевых путей в практике врача-терапевта (клинический разбор)
Номера страниц в выпуске:61-66
Аннотация
Инфекции мочевыводящих путей остаются одной из самых частых проблем современной медицины. В связи с этим с инфекцией мочевыводящих путей в своей практике сталкиваются не только урологи, но и специалисты других специальностей: терапевты, врачи общей практики, акушеры-гинекологи. Рост резистентности уропатогенной микрофлоры к антибиотикам диктует необходимость постоянного пересмотра принципов антибактериальной терапии инфекции мочевыводящих путей. В статье приводится разбор двух клинических случаев: спорадического эпизода острого цистита и эпизода рецидивирующей инфекции мочевыводящих путей. Рассмотрены принципы современной диагностики и терапевтической стратегии.
Ключевые слова: инфекция мочевыводящих путей, острый цистит, кишечная палочка, дизурия, антибиотикотерапия.
Для цитирования: Белый Л.Е. Неосложненная инфекция мочевых путей в практике врача-терапевта (клинический разбор). Клинический разбор в общей медицине. 2021; 3: 61–66. DOI: 10.47407/kr2021.2.3.00052
Инфекции мочевыводящих путей остаются одной из самых частых проблем современной медицины. В связи с этим с инфекцией мочевыводящих путей в своей практике сталкиваются не только урологи, но и специалисты других специальностей: терапевты, врачи общей практики, акушеры-гинекологи. Рост резистентности уропатогенной микрофлоры к антибиотикам диктует необходимость постоянного пересмотра принципов антибактериальной терапии инфекции мочевыводящих путей. В статье приводится разбор двух клинических случаев: спорадического эпизода острого цистита и эпизода рецидивирующей инфекции мочевыводящих путей. Рассмотрены принципы современной диагностики и терапевтической стратегии.
Ключевые слова: инфекция мочевыводящих путей, острый цистит, кишечная палочка, дизурия, антибиотикотерапия.
Для цитирования: Белый Л.Е. Неосложненная инфекция мочевых путей в практике врача-терапевта (клинический разбор). Клинический разбор в общей медицине. 2021; 3: 61–66. DOI: 10.47407/kr2021.2.3.00052
Uncomplicated urinary tract infection in the practice of a internist (clinical analysis)
Lev E. BelyiUlyanovsk State University, Ulyanovsk, Russia
lbely@yandex.ru
Abstract
Urinary tract infections remain one of the most common problems of modern medicine. In this regard, not only urologists, but also specialists of other specialties face urinary tract infection in their practice: internists, general practitioners, obstetricians and gynecologists. The growing resistance of uropathogs to antibiotics dictates the need for constant revision of the principles of antibacterial therapy of urinary tract infections. The article presents an analysis of two clinical cases: a sporadic episode of acute uncomplicated cystitis and an episode of recurrent urinary tract infection. The principles of modern diagnostics and therapeutic strategy are considered.
Key words: urinary tract infection, acute cystitis, Escherichia coli, dysuria, antibiotic therapy.
For citation: Belyi L.E. Uncomplicated urinary tract infection in the practice of a internist (clinical analysis). Clinical review for general practice. 2021; 3: 61–66. DOI: 10.47407/kr2021.2.3.00052
Введение
Инфекции мочевыводящих путей (ИМП), без преувеличения, остаются одной из самых актуальных проблем современной медицины. Как причина обращения пациентов за амбулаторной помощью ИМП занимают 2-е место после инфекций респираторной системы [1]. ИМП встречаются у мужчин и женщин всех возрастов, однако у женщин риск ИМП в 30 раз выше, нежели чем у мужчин [2]. Так, по данным [3], эпизод неосложненной ИМП в течение жизни переносит каждая вторая женщина. У каждой третьей женщины, перенесшей эпизод неосложненной ИМП, заболевание приобретает рецидивирующий характер. В России ежегодно регистрируется около 36 млн случаев острого цистита [4].Распространенность имеют не только амбулаторные, но и госпитальные варианты ИМП [5]. Эта группа заболеваний лидирует среди внутрибольничных инфекций, составляя около 40–45% от их общего числа [6]. Особое место в клинической практике ИМП занимают не только в связи с их распространенностью, но и благодаря существующим проблемам выбора рациональной антимикробной терапии [7].
В настоящее время широкое распространение приобрела Классификация ИМП Европейской ассоциации урологов (см. рисунок). В настоящей классификации выделяют такие понятия, как осложненная и неосложненная ИМП.
Неосложненная ИМП – эпизод острой, спорадической или рецидивирующей инфекции нижних (неосложненный цистит) и/или верхних (неосложненный пиелонефрит) мочевыводящих путей у небеременных женщин пременопаузального возраста при отсутствии анатомических и функциональных изменений в мочевой системе или сопутствующих заболеваний [8, 9].

Осложненная ИМП – все случаи ИМП, которые не относятся к неосложненным. Пациенты с повышенным риском наличия осложняющих факторов: все мужчины, беременные женщины, пациенты с анатомическими и функциональными изменениями мочевыводящих путей, постоянными катетерами, заболеваниями почек и/или другими сопутствующими иммунодефицитными заболеваниями, например сахарным диабетом [8, 9].
Если случаями осложненной и катетерассоциированной ИМП традиционно занимаются урологи, то бремя диагностики и лечения неосложненной ИМП часто ложится на плечи специалистов других специальностей: терапевтов, врачей общей практики, акушеров-гинекологов.
По данным [7], в случае развития дизурии от 40,0% до 50,9% женщин не обращаются за медицинской помощью. А те, кто обращался за медицинской помощью к врачу, чаще всего сообщали, что консультировались у уролога (15,8–22,3%), гинеколога (16,7–17,7%), терапевта (8,8–11,4%) или врачей других специальностей (1,3–4,8%).
В связи с этим знание вопросов современных принципов диагностики и лечения неосложненных ИМП для врачей вышеперечисленных специальностей представляется актуальным.
Клинический пример 1
Женщина, 24 года, обратилась за медицинской помощью к врачу-терапевту в связи с внезапно появившимися частыми позывами к мочеиспусканию, болью во время и особенно в конце акта мочеиспускания. Заболевание связывает с переохлаждением. Жалобы появились накануне вечером. Отмечает помутнение мочи, наличие в ней «хлопьев». По совету подруги использовала теплую грелку на низ живота. Утром отмечает лишь усиление болей и усугубление расстройств мочеиспускания.Урологический анамнез: подобный эпизод дизурии был 7–8 лет назад во время учебы в школе. К врачу не обращалась, принимала какие-то лекарственные средства по совету матери. Гинекологический анамнез не отягощен. Гинеколога посещает регулярно. Появление необычных выделений из влагалища пациентка отрицает.
Объективно. Состояние пациентки удовлетворительное. Температура тела 37,0 °С. Кожные покровы физиологической окраски. В легких дыхание везикулярное. Частота сердечных сокращений (ЧСС) – 72 уд/мин. Живот мягкий. Симптомов раздражения брюшины нет. Пальпация в проекции почек безболезненная. При пальпации в надлонной области отмечает незначительную болезненность с возникновением позыва к мочеиспусканию. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание учащенное, болезненное, с усилением болезненности в конце акта. Визуально моча мутная.
Общий анализ мочи (cito): цвет – соломенно-желтый, прозрачность – мутная, удельный вес – 1021, реакция щелочная, белок – 0,033 г/л, обнаружены нитриты и лейкоцитарная эстераза, лейкоциты – 20–30 в поле зрения, бактерии ++.
Обсуждение. В данном наблюдении речь идет о спорадическом эпизоде острого неосложненного цистита. В настоящее время диагноз неосложненного цистита может быть поставлен на основании истории расстройств мочеиспускания (дизурия, поллакиурия и ургентность) и отсутствия выделений из влагалища [10, 11]. Отсутствие лихорадки свыше 38 °С, ознобов, болей в боку и пояснице, тошноты и рвоты исключает диагноз другого варианта острой неосложненной ИМП – пиелонефрита. Наличие упомянутых симптомов требует экстренной консультации уролога, исключения присутствия осложняющих факторов (в первую очередь, обструкции мочевыводящих путей). Нельзя забывать, что у пожилых женщин мочеполовые симптомы не обязательно связаны с циститом [12]. Атипичная симптоматика, порождающая сомнения в диагнозе, в любом возрасте требует обсуждения возможности иной причины симптомов: острого уретрита, интерстициального цистита, гиперактивного мочевого пузыря, воспалительного заболевания органов малого таза у женщин и пр. [13].
Лабораторная диагностика. Сегодня при остром неосложненном цистите рекомендуется выполнить общий анализ мочи [8, 14]. Обнаружение более 10 лейкоцитов в поле зрения при микроскопии осадка мочи является диагностически значимым. Положительный тест на нитриты и лейкоцитарную эстеразу, выполненный с использованием тест-полосок, может стать адекватной альтернативой традиционному общему анализу мочи [11]. В то же время есть мнение, что у пациенток с типичными симптомами неосложненного цистита анализ мочи минимально повысит диагностическую точность и его стоит выполнять лишь в случае сомнений в диагнозе [15].
Нуждается ли данная пациентка в бактериологическом исследовании мочи? Нет. Согласно последним рекомендациям Европейской ассоциации урологов, посев мочи стоит выполнять при подозрении на острый пиелонефрит, при стойкости симптомов или их повторении в течение четырех недель после лечения, у беременных и женщин с атипичной симптоматикой [9].
Проведение ультразвукового исследования при остром цистите у женщины до 40 лет без факторов риска мочекаменной болезни, обструкции мочевыводящих путей, интерстициального цистита или уротелиального рака на сегодняшний день не рекомендуется [16, 17].
Лечение пациенток с острым неосложненным циститом проводится амбулаторно. Антимикробная терапия сегодня является главным элементом лечения пациенток с острым неосложненным циститом, а выбор антибактериального препарата осуществляется эмпирически.
При выборе антимикробного препарата следует принимать во внимание [18]:
• спектр и чувствительность к антибактериальным препаратам вероятных возбудителей;
• подтвержденную в клинических исследованиях эффективность антибактериального препарата при данной нозологии;
• переносимость и побочные реакции;
• неблагоприятные экологические последствия для организма женщины;
• расходы;
• доступность.
Сегодня препаратами выбора при лечении острого неосложненного цистита являются фосфомицина трометамол и нитрофураны (см. таблицу). Из списка препаратов, которые рекомендованы для лечения острого неосложненного цистита, в Федеральных клинических рекомендациях 2020 г. полностью исключены хинолоны и фторхинолоны [19]. Это связано и с существенным ростом резистентности к данной группе антибактериальных препаратов, и с новыми данными, касающимися безопасности этих лекарственных средств [20].

Нельзя забывать, что цель антибактериальной терапии острого цистита – эрадикация возбудителя, а не купирование воспаления слизистой оболочки мочевого пузыря. Именно поэтому, симптомы острого цистита могут сохраняться на протяжении 48 ч с момента начала применения антимикробных средств, и присутствие симптомов в этот период времени не является признаком неэффективности проводимого лечения [13]. C целью обезболивания и нивелирования дизурических явлений при остром цистите может применяться уроанальгетик феназопиридин. Длительность применения данного лекарственного средства не должна превышать двух суток, поскольку при условии одновременной рациональной антибиотикотерапии острого цистита потребность в применении феназопиридина должна исчезнуть [21].
Если на фоне проведенной эмпирической антибактериальной терапии симптомы острого цистита полностью исчезли, то выполнять контрольный общий анализ мочи, а тем более бактериологическое исследование мочи нет необходимости [22]. В том случае, если клиницист сталкивается с обратной ситуацией: к окончанию курса лечения симптомы не исчезают или после исчезновения возникают вновь в течение ближайших двух недель, то выполнение микробного поиска необходимо [16]. При планировании повторного курса антибактериальной терапии, несомненно, нужно рассматривать иное антимикробное средство, а не то, что было назначено первоначально [16].
Клинический пример 2
Женщина, 36 лет, обратилась к врачу общей практики по поводу эпизода дизурии. В течение суток беспокоят частые, порой императивные позывы к мочеиспусканию, рези и жжение в конце акта мочеиспускания, боли над лоном. Накануне вечером начала принимать 5-нитроксолин, увеличила суточное количество потребляемой жидкости, но улучшения не отмечает.Урологический анамнез: подобные эпизоды, со слов пациентки, в последние несколько лет имеют место 7–10 раз за год, иногда спустя 7–10 дней после выздоровления, симптомы возвращаются вновь. Выяснено, что первый эпизод острого цистита впервые случился в детстве, во время учебы в начальной школе. В последующем, после продолжительной паузы, симптомы цистита вернулись после замужества. Обращалась к урологу, после обследования и назначения 10-дневного курса терапии (назначаемые препараты вспомнить не может) была непродолжительная ремиссия в течение нескольких месяцев. Во время беременности неоднократно была консультирована урологом в связи с повторяющимися эпизодами дизурии и «плохими» анализами мочи. После родов (8 лет назад) острый цистит регулярно повторяется, часто возникает после полового акта, к врачам не обращается: самостоятельно принимает 5-нитроксолин, норфлоксацин, ципрофлоксацин, метронидазол короткими курсами до исчезновения или уменьшения симптомов. Отмечает, что недавно проходила курс лечения у акушера-гинеколога по поводу «молочницы».
Объективно. Пациентка эмоционально лабильна. Состояние удовлетворительное. Температура тела 36,4 °С. Кожные покровы физиологической окраски. В легких дыхание везикулярное. ЧСС – 86 уд/мин. Живот мягкий. Пальпация в проекции почек безболезненная. При пальпации в надлонной области отмечает появление дискомфорта и рези в уретре. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание учащенное, малыми порциями, болезненное.
Общий анализ мочи (cito): цвет – соломенно-желтый, прозрачность – мутная, удельный вес – 1010, реакция щелочная, белок – 0,066 г/л, обнаружены нитриты и лейкоцитарная эстераза, лейкоциты – 12–14–16 в поле зрения, бактерии +++.
В посеве мочи, выполненном около трех недель назад до настоящего эпизода, обнаружена Escherichia coli 106 КОЕ/мл, чувствительная к фосфомицину, нитрофурантоину, триметоприму/сульфаметоксазолу, цефиксиму, цефтриаксону и устойчивая к ципрофлоксацину, норфлоксацину, левофлоксацину, амоксициллину.
Обсуждение. Речь идет о рецидивирующей инфекции мочевыводящих путей (РИМП), поскольку наличие последней можно обсуждать при неосложненной и/или осложненной ИМП с частотой не менее 3 эпизодов в течение 1 года или 2 эпизодов в течение 6 мес [9, 11]. Если при спорадическом эпизоде острого цистита бактериологическое исследование мочи выполнять нет необходимости, то в случае РИМП посев мочи – обязательный компонент обследования. У женщин с острым неосложненным циститом титр микроорганизмов 103 КОЕ/мл является диагностически значимым.
В описанном случае наличие более трех эпизодов в течение года, лейкоцитурия и положительные результаты посева мочи делают диагноз очевидным.
Существуют определенные факторы риска РИМП для женщин разных возрастных групп. В рассматриваемом нами случае речь идет о женщине пременопаузального возраста и факторами риска являются половой акт и наличие эпизодов ИМП в детстве. Помимо названных, к факторам риска РИМП в иных клинических случаях следует отнести: ИМП у матери, применение спермицидов, смену полового партнера [9]. У женщин в постменопаузальном периоде факторы риска отличаются: эпизоды ИМП в прошлом до наступления менопаузы, недержание мочи, атрофический вагинит, вызванный дефицитом эстрогенов, цистоцеле, наличие остаточной мочи, катетеризации мочевого пузыря и нарушение функции нижних мочевыводящих путей [9].
Нуждается ли пациентка в дополнительном обследовании? Рутинное использование цистоскопии и различных методов визуализации при РИМП сегодня не рекомендуется, прибегнуть к дополнительным методам стоит в случае подозрения на мочекаменную болезнь, обструкцию мочевыводящих путей [23].
В рассматриваемом нами случае перед клиницистом поставлены две задачи:
Первая – купировать очередной эпизод острого цистита. Эта задача решается назначением рациональной антибактериальной терапии. В данном случае с учетом спектра чувствительности обнаруженной микробной флоры к антибиотикам, а также принимая во внимание клиническую эффективность, переносимость, доступность и другие факторы, упомянутые выше, целесообразно рассмотреть монодозное применение фосфомицина либо стандартный курс терапии нитрофурантоином.
Вторая задача – разработать индивидуальную программу профилактики РИМП. И ее решение представляется более сложным. Из каких слагаемых должна складываться профилактика ИМП? Необходимо выявить и по мере возможностей устранить факторы риска, обсудить варианты неантимикробной и антимикробной профилактики.
Традиционно считается, что соблюдение женщиной всех гигиенических приемов, постоянное употребление больших количеств жидкости, правильный и регулярный ритм мочеиспусканий, обязательное мочеиспускание после полового акта позволяют снизить риски РИМП [11, 24]. Однако нужно признать, что исследования, в которых изучались основные поведенческие факторы риска, сегодня демонстрируют отсутствие связи с РИМП [16].
Что касается неантимикробной профилактики, то существует достаточное количество ее вариантов, но далеко не все обладают сильным уровнем рекомендаций.
В настоящем клиническом случае можно обсудить применение иммуноактивной профилактики. ОМ-89 (лиофилизированный бактериальный лизат 18 штаммов Escherichia coli) продемонстрировал свою эффективность и безопасность в нескольких рандомизированных исследованиях. Сегодня ОМ-89 рекомендован для профилактики РИМП у женщин [9].
Другим вариантом является использование клюквы. Последняя в течение нескольких десятилетий широко использовалась для профилактики и лечения ИМП. Механизм профилактического действия основан на том, что проантоцианидины, содержащиеся в клюкве, предотвращают адгезию бактерий (особенно кишечной палочки) к уроэпителиальным клеткам, выстилающим стенку мочевого пузыря [25]. Без адгезии E. coli не может инфицировать поверхность слизистой оболочки мочевыводящих путей. В то же время метаанализ, включающий 24 исследования, продемонстрировал, что применение клюквы существенно не снижает частоту эпизодов у женщин с РИМП [26]. Из-за противоречивых результатов сегодня нельзя давать никаких рекомендаций по этому варианту неантимикробной профилактики [9].
Не показывает убедительной пользы и профилактика пробиотиками, содержащими Lactobacillus spp. Эксперты Европейской ассоциации урологов указывают на необходимость дальнейших исследований для выработки окончательных рекомендаций за или, наоборот, против применения препаратов на основе лактобактерий [9].
В последние годы активное обсуждение вызывает профилактика ИМП с помощью D-маннозы – моносахарида, препятствующего адгезии кишечной палочки к слизистой оболочке мочевыводящих путей. Этот углевод конкурентно связывается с адгезинами, расположенными на фимбриях E. coli, тем самым препятствуя связыванию структур бактериальной клетки с рецепторами, расположенными на поверхности уротелия. Применение D-маннозы в суточной дозе 2 г по эффективности значительно превосходит плацебо и не уступает 50 мг нитрофурантоина в профилактике РИМП [27].
Отдельную нишу в неантимикробной профилактике занимают эндовезикальные инстилляции в мочевой пузырь гиалуроновой кислоты и хондроитинсульфата с целью восстановления гликозаминогликанового слоя уротелия. К сожалению, крупномасштабные исследования, подтверждающие эффективность данного вида профилактики, отсутствуют, и эндовезикальные инстилляции являются сегодня не более чем терапией здравого смысла.
Интравагинальное применение эстрогенов для профилактики РИМП рекомендуется лишь у женщин в постменопаузе [24] и не подходит в рассматриваемом нами случае.
Антимикробная профилактика сегодня может реализовываться в двух вариантах. При первом – малые дозы антимикробных препаратов назначаются в непрерывном режиме в течение 3–6 мес. При втором – речь идет о посткоитальной профилактике, когда женщина принимает антимикробный препарат исключительно после полового акта. Оба варианта снижают риски повторения эпизодов РИМП, но решение о применении антимикробной профилактики необходимо принимать лишь в случае неэффективности поведенческих приемов и неантимикробных профилактических мер, описанных выше [9].
В нашем случае обсуждать использование вариантов антимикробной профилактики преждевременно, поскольку пациентке не назначался ни один вариант неантимикробной профилактики. Продолжительный прием субингибирующих доз антибактериальных препаратов может вести к селекции резистентных штаммов, поэтому в Федеральных клинических рекомендациях 2020 г. рекомендовано лечение обострений полными курсовыми дозами [19]. Принимая во внимание длительное бесконтрольное самостоятельное применение нашей пациенткой антибиотиков с побочными экологическими эффектами, антимикробную профилактику следует рассматривать лишь в крайнем случае, при неэффективности иных профилактических мер.
Комплексное лечение данной пациентки должно предполагать участие врача-гинеколога, поскольку имеется анамнестическое указание на возможность наличия бактериального вагиноза. Последний, по своей сути, является инфекционным невоспалительным синдромом, характеризующимся заменой нормальной микрофлоры влагалища (до 95% это Lactobacillus spp.) на полимикробные ассоциации анаэробов и Gardnerella vaginalis [28]. Нарушение равновесия в спектре нормальной микробной флоры влагалища создает условия для развития кандидоза влагалища и предрасполагает к развитию РИМП.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторах / Information about the authors
Белый Лев Евгеньевич – д-р мед. наук, проф. каф. госпитальной хирургии, анестезиологии, реаниматологии, урологии, травматологии, ортопедии ФГБОУ ВО «Ульяновский государственный университет». e-mail: lbely@yandex.ru; orcId: 0000-0003-0908-1321
Lev E. Belyi – D. Sci. (Med.), Prof., Ulyanovsk State University. E-mail: lbely@yandex.ru; ORCID: 0000-0003-0908-1321
Статья поступила в редакцию / The article received: 19.04.2021
Статья принята к печати / The article approved for publication: 23.04.2021


