Клинический разбор в общей медицине №04 2021
Belarusian medical academy of postgraduate education, Minsk, Belarus
lutskaja@mail.ru
Abstract
Chronic kidney disease results in severe disruptions to metabolic pathways, which contributes to tissue and organ damage, including damage to oral mucosa. A long-term condition limits the patient’s activity, which results in poor oral hygiene. Accumulation of dental plaque causes inflammation of the gums and follows the development of lesions in various areas of mucous membrane. Raches become long-lasting (chronic) and bother the patient. Bleeding gums immediately during hemodialysis is a clear manifestation of coagulation disorders. The research made it possible to develop guidelines on dental care in patients with CKD.
Key words: CKD, hemodialysis, oral mucosal disorders, oral mucosa.
For citation: Lutskaya I.K. Diagnosis of oral disorders in patients with chronic kidney disease. Clinical review for general practice. 2021; 4: 71–78. DOI: 10.47407/kr2021.2.4.00063
Специалистам в области здравоохранения хорошо известно, что заболевания внутренних органов и систем сопровождаются изменениями в тканях ротовой полости [1, 2]. В одних случаях они предшествуют основным симптомам, в других – протекают параллельно. На фоне общей патологии развивающиеся поражения различных отделов челюстно-лицевой области усугубляют течение основного заболевания.
Среди распространенных соматических заболеваний особое место занимает патология почек: на фоне первичных и вторичных поражений мочевыводящей системы развивается хроническая почечная недостаточность (ХПН), оказывающая негативное воздействие на жизнедеятельность других органов человека. Современные методы лечения существенно продлевают жизнь пациента, однако при этом появляется наслоение возрастных и патологических изменений в организме [3, 4]. Свою картину привносят побочные действия лекарственных средств.
По данным литературы, наиболее частыми причинами ХПН являются: первичные заболевания почек (гломерулонефрит, пиелонефрит, интерстициальный нефрит); обменные заболевания (сахарный диабет 1 и 2-го типов, подагра); хронические персистирующие инфекции (вирусный гепатит, туберкулез, гнойные заболевания легких и бронхов, костей, ВИЧ); сосудистые заболевания (артериальная гипертензия, атеросклероз сосудов почек, стеноз почечных сосудов); системные заболевания (системная красная волчанка, ревматоидный артрит, различные васкулиты); урологические заболевания с обструкцией мочевыводящих путей, в том числе наследственные (патология предстательной железы, опухоли, камни, кисты); лекарственные поражения почек [5].
Чаще всего болезнь прогрессирует скрыто, без видимых клинических симптомов, и лишь на поздней стадии появляются яркие ее признаки: резкое повышение азотистых шлаков в крови, сопровождающееся тошнотой, рвотой, запахом мочевины изо рта, нарушением функций кроветворной, сердечно-сосудистой, нервной и эндокринной систем. Помимо этих внешних симптомов наблюдаются повышение артериального давления, развитие анемии (снижение уровня гемоглобина), другие изменения в общем анализе мочи и биохимическом анализе крови [6].
Для пациентов с ХПН на терминальных стадиях жизненно необходимой, длительной медицинской процедурой в условиях специального отделения является гемодиализ [4]. Так, в Беларуси в настоящее время функционируют 26 отделений гемодиализа, имеющих 212 диализных мест, большинство из которых работает в три и четыре смены.
Стоматологические обследования пациентов с ХПН, находящихся на гемодиализе, показали высокую поражаемость кариесом у этих пациентов, что можно объяснить нарушением функции слюнных желез, фосфорно-кальциевого обмена и понижением иммунологического статуса [7, 8].
С другой стороны, длительная терапия пациентов при стационарном лечении неблагоприятно влияет на проведение полноценных мероприятий по гигиене полости рта и вследствие этого на состояние тканей пародонта, слизистой оболочки полости рта (СОПР) и твердых тканей зубов [9, 10].
В литературе содержатся сведения об изменениях СОПР у таких пациентов. Определенную роль в их реабилитации может сыграть врач-стоматолог, обеспечив комплекс лечебно-профилактических мероприятий.
В соответствии с изложенными данными целью настоящего исследования явилась оценка стоматологического статуса пациентов, находящихся на гемодиализе, и разработка рекомендаций по их стоматологическому обслуживанию.
60 лет. Основную группу составили 60 пациентов с терминальной стадией ХПН, которые находятся на постоянной заместительной терапии в отделении гемодиализа (27 мужчин и 33 женщины). Первую группу сравнения представляли практически здоровые врачи-стоматологи (7 мужчин и 23 женщины). Во вторую группу вошли пациенты с ХПН (11 женщин и 19 мужчин).
Проведено обучение и контроль качества индивидуальной гигиены полости рта у 30 пациентов с ХПН, находящихся на гемодиализе (основная группа), и 30 врачей (группа сравнения).
На основе ретроспективного анализа медицинских карт изучены показатели соматического здоровья пациентов с ХПН, находящихся на гемодиализе. Проведена оценка тяжести поражения тканей полости рта в зависимости от степени нарушений кальциево-фосфорного обмена в свертывающей системе крови, соотношения форменных элементов крови.
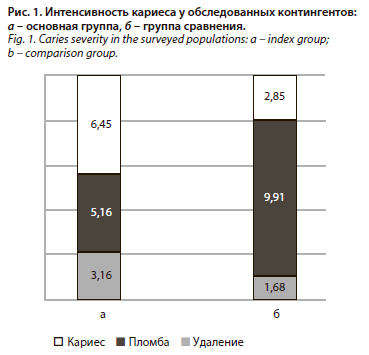 Обследования полости рта показали, что распространенность кариеса достигает 100% у пациентов основной группы и в группах сравнения. Интенсивность кариеса по индексу КПУ (кариес-пломба-удаление) отличалась в сравниваемых группах. Так, у больных с ХПН, находящихся на гемодиализе, было поражено кариесом в среднем 16,06±1,07 зуба, а в группе сравнения (практически здоровые врачи) – 13,16±0,69 зуба (р>0,05).
Обследования полости рта показали, что распространенность кариеса достигает 100% у пациентов основной группы и в группах сравнения. Интенсивность кариеса по индексу КПУ (кариес-пломба-удаление) отличалась в сравниваемых группах. Так, у больных с ХПН, находящихся на гемодиализе, было поражено кариесом в среднем 16,06±1,07 зуба, а в группе сравнения (практически здоровые врачи) – 13,16±0,69 зуба (р>0,05).
У пациентов с ХПН, находящихся на гемодиализе, было удалено в среднем 6,45±0,89 зуба на человека, а в группе сравнения – 2,5±0,45 (рис. 1).
В группе сравнения число пломбированных зубов было в 2 раза больше, чем у пациентов основной группы.
Таким образом, пациенты с ХПН нуждались в лечении и протезировании зубов достоверно чаще, нежели в группе сравнения.
Изучение гигиенического статуса показало, что 1/4 пациентов с ХПН имели плохую гигиену полости рта – 25,00±4,85%, удовлетворительная выявлена у 22,20±3,66%, а неудовлетворительная – у 52,80±3,47% человек. В группе сравнения у 49,15±4,55% осмотренных наблюдалось удовлетворительное гигиеническое состояние, у 2,46±0,62% – неудовлетворительное, а у 0,81±0,25% – плохое (табл. 1).
У пациентов с ХПН, находящихся на гемодиализе, плохая гигиена полости рта встречалась намного чаще, чем в группе сравнения. Кроме того, в основной группе хорошая гигиена полости рта не наблюдалась ни у одного пациента. Таким образом, пациенты основной группы нуждались в проведении мотивации, обучении индивидуальной гигиене и в проведении профессиональной гигиены полости рта достоверно чаще, нежели пациенты группы сравнения.
После обучения и контролируемой чистки зубов в основной группе не выявлено пациентов с плохой гигиеной полости рта, удовлетворительная гигиена определена в 50,0±9,13% случаев, у 13,33±6,21% впервые выявлена хорошая гигиена полости рта.
Полученные данные об интенсивности воспаления десны свидетельствовали о наличии у большинства осмотренных основной группы признаков изменения средней степени тяжести (табл. 2).
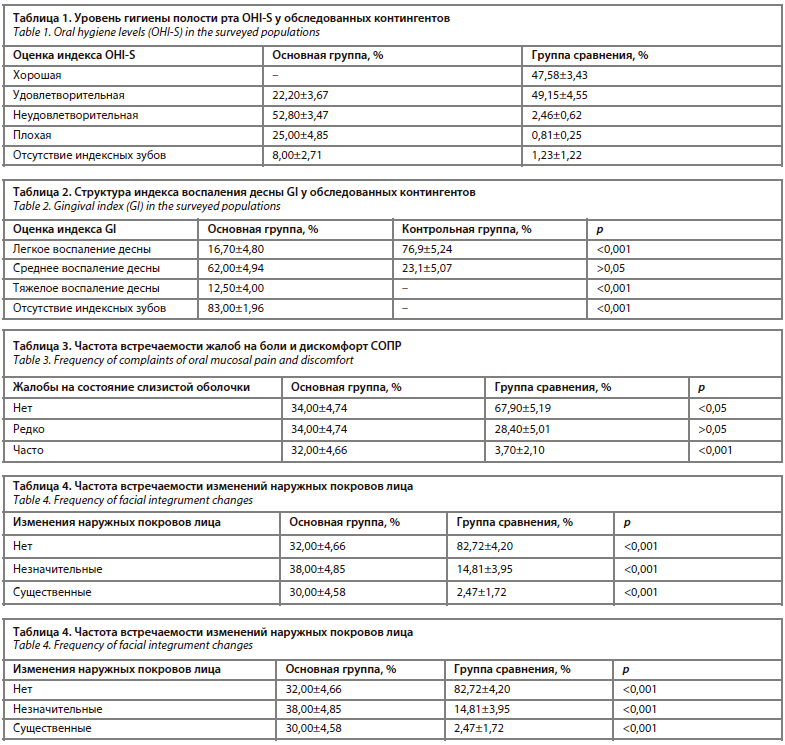
У пациентов с ХПН преобладал гингивит средней степени тяжести, тогда как в группе сравнения в 2 раза чаще было легкое воспаление (рис. 2). Тяжелое воспаление в тканях десны встречалось у больных основной группы в 12,50±4%, в то время как в группе сравнения гингивита такой тяжести выявлено не было. Кроме того, следует отметить, что у представителей основной группы воспаленные десневые сосочки и маргинальная десна выглядели помутневшими, с синюшним оттенком, при умеренном отеке.
После обучения и контролируемой чистки зубов в течение 2 нед состояние десны значительно улучшилось: более чем у 50% пациентов (53,33±9,11%) определено легкое воспаление десны против исходного уровня (23,33±7,72%). Увеличение числа пациентов с легкой степенью воспаления десны более чем в 2,3 раза произошло вследствие уменьшения числа случаев со средней и тяжелой степенью. Обучение и коррекция гигиены полости рта с индивидуальным подбором средств гигиены позволили улучшить также резистентность эмали зубов.
Характеристика жалоб пациентов со стороны СОПР имела свои особенности. Так, при опросе 34,00±4,74% больных утверждали, что никогда не ощущали дискомфорта со стороны СОПР. Остальные пациенты часто или периодически имели неприятные ощущения (32,00±4,66% и 34,00±4,74% соответственно). В группе сравнения у 67,90±5,19% обследуемых жалобы отсутствовали, у 28,40±5,01% на СОПР периодически появлялись какие-либо элементы поражения, у 3,70±2,10% элементы поражения появлялись достаточно часто (табл. 3).
Из приведенных данных видно, что у пациентов с ХПН дискомфорт со стороны СОПР встречался в 2 раза чаще (34,00±4,74%), чем в группе сравнения. В целом у пациентов на гемодиализе жалобы на дискомфорт и высыпания на СОПР отмечались в 5 раз чаще, чем у здоровых людей.
Осмотр наружных покровов лица позволил установить, что поражение кожи характерно для 68% пациентов основной группы (табл. 4). Причем для 38,00±4,85% пациентов, страдающих ХПН, характерны незначительные поражения наружных покровов лица: сухость, шелушение, единичные элементы поражения. У 30,00±4,58% обследованных данной группы встречались множественные элементы поражения: расчесы, корочки, гнойнички, желтушность кожных покровов. Чистыми кожные покровы были только у 32,00±4,66% пациентов.
У представителей группы сравнения кожа лица была поражена у 17,28%. Наружные покровы лица чаще имели незначительные изменения в виде чешуек (14,81±3,95%) или расчесов. Осмотренные этой группы в большинстве (82,72±4,20%) имели чистые кожные покровы.
Анализ характера слюноотделения показал, что в основной группе нарушения отмечались более чем у 1/2 (52%) пациентов. Незначительные изменения в виде вязкой пузырящейся слюны регистрировались у 36,00±4,80%, а значительная гипосаливация – у 16,00±3,67% пациентов основной группы. При этом
у большинства обследованных группы сравнения (88,89±3,49%) нарушения слюноотделения не выявлено. Данный показатель свидетельствует, что в основной группе нарушение слюноотделения встречается в 2 раза чаще по сравнению с группой сравнения: незначительных нарушений слюноотделения было в 6 раз, а значительных – в 4 раза больше.
 Таким образом, у пациентов с ХПН, находящихся на гемодиализе, были отмечены изменения на коже лица, характеризующиеся сухостью кожных покровов, желтушностью, расчесами, корочками, гнойничками. Значительно чаще встречались жалобы на состояние СОПР и нарушение функции слюноотделения в виде гипосаливации.
Таким образом, у пациентов с ХПН, находящихся на гемодиализе, были отмечены изменения на коже лица, характеризующиеся сухостью кожных покровов, желтушностью, расчесами, корочками, гнойничками. Значительно чаще встречались жалобы на состояние СОПР и нарушение функции слюноотделения в виде гипосаливации.
В результате осмотра СОПР обнаружено, что у большинства пациентов с ХПН имеются изменения либо поражения на щеках и языке в 90,00±3,00% и 96,00±1,96% случаев соответственно (табл. 5). Несколько реже (72,00±6,35%) – по переходной складке и на слизистой оболочке губ. У 60,00±4,90% были отмечены изменения на красной кайме губ, у каждого второго (48,00±4,99%) – в области дна полости рта, у 30,00±4,58% – на небе (рис. 3). В два раза реже здоровые лица имели поражения на красной кайме губ, в 4 раза реже – по переходной складке и на слизистой оболочке губ. Достаточно редко и в равных количествах определялись нарушения в области дна полости рта и неба (по 9,88±3,32%).
Проведен подробный сравнительный анализ изменений и элементов поражения по каждой из указанных областей. Осмотр красной каймы губ показал, что у пациентов с ХПН изменения имели место в 26,00±4,39%, а элементы поражения выявлены у 50,00±5,00%.
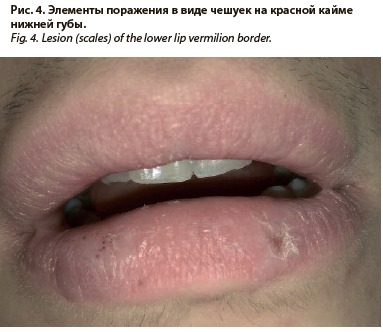
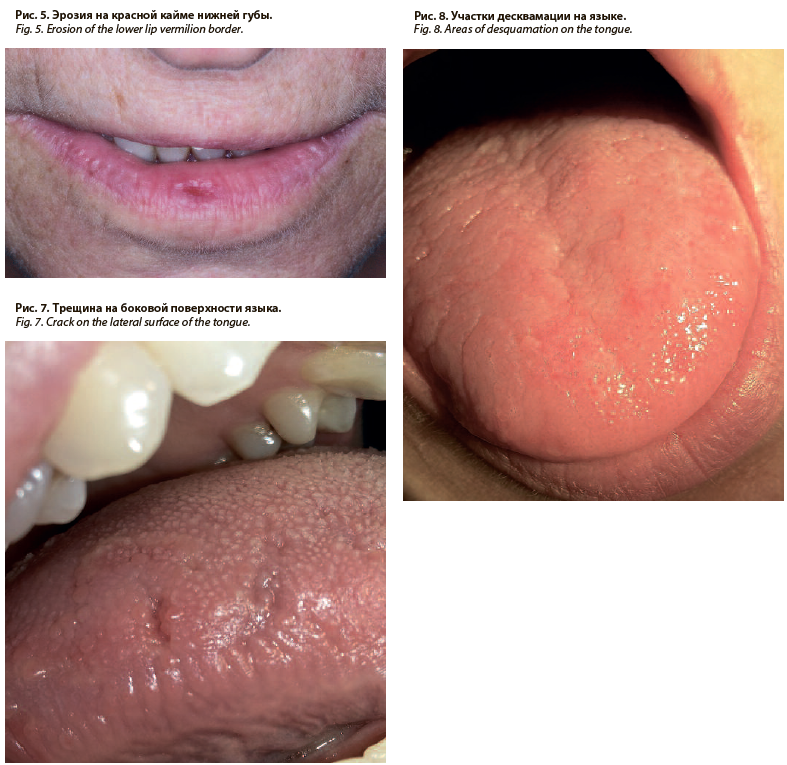
У пациентов основной группы красная кайма имела чаще изменения цвета: по 8,00±2,71% синюшность и покраснение; бледность составила 6,00±2,37%. В равных количествах выявлены желтушность и налет на красной кайме губ (2,00±1,40%). Наиболее частыми элементами поражения были чешуйки (36,00±4,80%), реже – трещины и пятна (по 10,00±3,00%); рис. 4. Эрозии выявлены у 6,00±1,96% пациентов (рис. 5). Очень редко (2,00±1,40%) определялись петехии в этой области. По размеру элементы поражения в основном были мелкие (30,00±4,58%), средние встречались у 18±3,84% пациентов, и лишь у 2±1,40% они были крупными. Множественные элементы поражения встречались в 4 раза чаще, чем единичные (соответственно 40,00±4,90% и 10,00±3,00%).
Осмотр слизистой оболочки переходной складки и внутренней поверхности губ пациентов с ХПН выявили следующие изменения: желтушность (28,00±4,49%), покраснение (20,00±4,00%), бледность (14,00±3,47%), синюшность (8,00±2,71%) и атрофия (8,00±2,71%).
Элементы поражения зарегистрированы у 14,00±3,47% пациентов, 70% из них были множественные, остальные 30% – единичные (рис. 6). Мелкие по размеру элементы поражения преобладали и составили 12,00±3,25%, средние – 2,00±1,40%. Из элементов поражения чаще выявлялись петехии (8,00±2,71%), в равных количествах отмечались эрозии, трещины, уплотнения, утолщения (по 2,00±1,40%).
 У обследованных лиц группы сравнения нарушения слизистой встречались в 3,9 раза реже и, как правило, это были такие изменения, как покраснение и желтушность.
У обследованных лиц группы сравнения нарушения слизистой встречались в 3,9 раза реже и, как правило, это были такие изменения, как покраснение и желтушность.
В 90,00±3,00% случаев, у пациентов с ХПН имелись изменения либо поражения на слизистой оболочке щек. Характерной особенностью слизистой оболочки щек у пациентов с ХПН была бледность (50,00±5,00%). У 28,00±4,49% – наблюдалась желтушность, у 18,00±3,84% – атрофия, у 14,00±3,47% – покраснение и у 6,00±1,96% – синюшность.
Основной причиной отпечатков зубов на слизистой оболочке щек был отек слизистой оболочки (30,00±4,58%), что в 4,8 раза больше, чем в группе сравнения (6,17±2,67%). Петехии были отмечены у 18,00±3,84%, в равных количествах встречались эрозии и уплотнения (по 8,00±2,71%) и несколько реже – утолщения (6,00±2,37%).
Осмотр слизистой оболочки языка выявил, что в основной группе 96,00±1,96% больных имели изменения слизистой данной области, а в группе сравнения – 61,73±5,4% (р<0,001). Причем у пациентов с ХПН чаще встречался налет (60,00±4,90%), реже атрофия (16,00±3,67%), в равном количестве синюшность и гиперемия (по 6,00±2,37%) и совсем редко бледность (2,00±1,40%). Следует отметить, что у 10,00±3,00% пациентов с ХПН выявлен белый творожистый налет на языке, который хорошо снимался шпателем, что характерно для кандидоза. Среди элементов поражения у обследованных данной группы преобладали трещины и десквамация эпителия (26,00±4,39%); рис. 7, 8. Пятна и петехии встречались редко и в одинаковом количестве – по 2,00±1,40%. Размеры элементов поражения были чаще средние и большие (18,00±3,84% и 22,00±4,14% соответственно).
Анализ полученных результатов динамического наблюдения свидетельствовал, что одним из важных симптомов влияния медикаментозного воздействия на слизистую оболочку является выраженная кровоточивость в результате введения в кровеносное русло гепарина в процессе гемодиализа.
Результаты исследования показали, что из 49 пациентов с ХПН, находящихся на гемодиализе, 28 (57,1%) предъявляли жалобы на привкус крови во рту и кровоточивость десен и СОПР, которая возникала спустя 2–3 ч после начала гемодиализа. Из них 19 (38,8%) человек ранее обращали внимание на кровоточивость во время чистки зубов, 6 (12,2%) пациентов – во время приема пищи, 3 (6,1%) пациента – самопроизвольную кровоточивость.
В группе пациентов с ХПН без гемодиализа на кровоточивость обратили внимание 12 (40,0%) пациентов. Из них 8 (26,6%) пациентов предъявляли жалобы на кровоточивость при чистке зубов, 3 (10,0%) пациента – на кровоточивость во время приема пищи, и 1 (3,4%) – на самопроизвольную кровоточивость.
В группе сравнения (30 человек) кровоточивость отмечали 7 (23,2%) человек. Из них у 3 (10,0%) была кровоточивость во время чистки зубов, у 2 (6,6%) человек – во время приема пищи.
Таким образом, пациенты с ХПН, находящиеся на гемодиализе, предъявляют жалобы на кровоточивость десны и СОПР в 57,1% случаев, что достоверно чаще, чем в группе пациентов с ХПН без гемодиализа (40,0%) и в группе сравнения (23,3%).
В качестве лечебной процедуры во время диализа при появлении кровоточивости десны проводились аппликации Капрамина. При выраженной кровоточивости на локальные участки десны накладывалась ретракционная нить Ultrapak. Пациенты самостоятельно применяли ополаскиватель Dr. Dent, содержащий рутин.
Однократная обработка СОПР у пациентов с ХПН, находящихся на гемодиализе, останавливает кровотечение в 42,8% случаев, двукратная – в 78,5%, многократная достигает 100% эффекта. Использование ретракционной нити однократно у пациентов с ХПН, находящихся на гемодиализе, останавливает кровотечение в 60,7% случаев, двукратно – в 89,3% случаев, многократно – до 100% случаев. Применение ополаскивателя Dr. Dent в комплексе гигиенических мероприятий в течение 1 нед снижала кровоточивость в 38% случаях, при использовании его в течение 2 нед снижение кровоточивости составляло 62%. Длительное и регулярное использование данного гигиенического средства позволяет получить положительный эффект в 84% случаев.
Использование солкосерил дентальной адгезивной пасты при заболеваниях СОПР и пародонта вызывало обезболивание через 1–3 мин, которое сохранялось в течение 3–5 ч. В 95% случаев заживление дефектов происходило в течение 5–7 дней. Полученные данные позволяют рекомендовать солкосерил дентальную адгезивную пасту в качестве препарата выбора при лечении воспалительных заболеваний десны и СОПР у пациентов c ХПН, находящихся на гемодиализе.
После обучения индивидуальной гигиене и до проведения терапевтических манипуляций в полости рта пациент должен применять в течение 2 нед зубную пасту, снижающую кровоточивость.
При появлении кровоточивости десны во время диализа требуются аппликации кровоостанавливающей жидкости, которые могут проводиться самостоятельно под контролем медперсонала (после соответствующего обучения).
При выраженной кровоточивости в процессе гемодиализа на локальные участки десны медработник (стоматолог, зубной врач, медсестра) накладывает специальную ретракционную нить.
При наличии во время гемодиализа неприятного солоноватого привкуса крови во рту, тошноты, что свидетельствует о кровоточивости СОПР и десны, пациент самостоятельно может применять ополаскиватель для уменьшения кровоточивости, снятия неприятных ощущений и дезодорирования полости рта.
Плановые стоматологические вмешательства следует проводить в дни, свободные от диализа.
До проведения лечебных манипуляций в полости рта для профилактики кровоточивости десен рекомендовать ополаскиватель в течение 1–2 нед.
Для обезболивания перед оперативными вмешательствами использовать анестетики с сосудосуживающими добавками адреналина, эпинефрина (ультракаин D-S форте, убистезин форте, септанест 1:200 000) под строгим контролем артериального давления.
Осуществлять лечение следует строго после консультации с лечащим врачом. При серьезных нарушениях функции свертывающей системы крови у пациента проводить хирургические стоматологические вмешательства только в стационаре. Небольшие по объему хирургические операции выполняются после консультации с лечащим врачом и под строгим контролем времени кровотечения. Антисептическую обработку раны проводят с использованием гемостатических средств (препараты тромбина, фибриновый клей). Осуществлять обязательное стоматологическое наблюдение за пациентом в послеоперационном периоде.
При отсутствии контроля со стороны стоматолога происходит ухудшение гигиены полости рта и появляются воспалительные изменения в тканях десны, поэтому обосновано последующее проведение контролируемой гигиены каждые 3–4 мес.
Характерным симптомом у пациентов с ХПН является кровоточивость десны.
При использовании гемостатических средств получен положительный эффект (кровоточивость снизилась в 2,3 раза), однако у пациентов с ХПН, находящихся на гемодиализе, необходимо многократное использование данных препаратов.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторе / Information about the author
Луцкая Ирина Константиновна – д-р мед. наук, проф., проф. каф. терапевтической стоматологии, Белорусская медицинская академия последипломного образования (БелМАПО). E-mail: lutskaja@mail.ru
Irina K. Lutskaya – D. Sci. (Med.), Prof., Belarusian medical academy of postgraduate education. E-mail: lutskaja@mail.ru
Статья поступила в редакцию / The article received: 20.05.2021
Статья принята к печати / The article approved for publication: 27.05.2021
Клинический разбор в общей медицине №04 2021
Диагностика стоматологических заболеваний у пациентов с хронической почечной недостаточностью
Номера страниц в выпуске:71-78
Аннотация
Хроническая почечная недостаточность приводит к серьезному нарушению обменных процессов, которые способствуют поражению внутренних органов и тканей организма, в том числе слизистой оболочки полости рта. Длительно протекающее заболевание ограничивает активность пациента, вследствие чего ухудшается гигиеническое состояние полости рта. Накопление зубных отложений вызывает воспаление в десне и сопровождает развитие элементов поражения в различных областях слизистой оболочки. Высыпания приобретают длительный хронический характер и доставляют беспокойство пациенту. Ярким проявлением нарушения свертываемости крови служит кровоточивость десны непосредственно во время процедуры гемодиализа. Проведенные исследования позволили разработать рекомендации по стоматологическому обслуживанию пациентов с хронической почечной недостаточностью.
Ключевые слова: хроническая почечная недостаточность, гемодиализ, заболевания слизистой оболочки полости рта, слизистая оболочка полости рта.
Для цитирования: Луцкая И.К. Диагностика стоматологических заболеваний у пациентов с хронической почечной недостаточностью. Клинический разбор в общей медицине. 2021; 4: 71–78. DOI: 10.47407/kr2021.2.4.00063
Хроническая почечная недостаточность приводит к серьезному нарушению обменных процессов, которые способствуют поражению внутренних органов и тканей организма, в том числе слизистой оболочки полости рта. Длительно протекающее заболевание ограничивает активность пациента, вследствие чего ухудшается гигиеническое состояние полости рта. Накопление зубных отложений вызывает воспаление в десне и сопровождает развитие элементов поражения в различных областях слизистой оболочки. Высыпания приобретают длительный хронический характер и доставляют беспокойство пациенту. Ярким проявлением нарушения свертываемости крови служит кровоточивость десны непосредственно во время процедуры гемодиализа. Проведенные исследования позволили разработать рекомендации по стоматологическому обслуживанию пациентов с хронической почечной недостаточностью.
Ключевые слова: хроническая почечная недостаточность, гемодиализ, заболевания слизистой оболочки полости рта, слизистая оболочка полости рта.
Для цитирования: Луцкая И.К. Диагностика стоматологических заболеваний у пациентов с хронической почечной недостаточностью. Клинический разбор в общей медицине. 2021; 4: 71–78. DOI: 10.47407/kr2021.2.4.00063
Diagnosis of oral disorders in patients with chronic kidney disease
Irina K. LutskayaBelarusian medical academy of postgraduate education, Minsk, Belarus
lutskaja@mail.ru
Abstract
Chronic kidney disease results in severe disruptions to metabolic pathways, which contributes to tissue and organ damage, including damage to oral mucosa. A long-term condition limits the patient’s activity, which results in poor oral hygiene. Accumulation of dental plaque causes inflammation of the gums and follows the development of lesions in various areas of mucous membrane. Raches become long-lasting (chronic) and bother the patient. Bleeding gums immediately during hemodialysis is a clear manifestation of coagulation disorders. The research made it possible to develop guidelines on dental care in patients with CKD.
Key words: CKD, hemodialysis, oral mucosal disorders, oral mucosa.
For citation: Lutskaya I.K. Diagnosis of oral disorders in patients with chronic kidney disease. Clinical review for general practice. 2021; 4: 71–78. DOI: 10.47407/kr2021.2.4.00063
Специалистам в области здравоохранения хорошо известно, что заболевания внутренних органов и систем сопровождаются изменениями в тканях ротовой полости [1, 2]. В одних случаях они предшествуют основным симптомам, в других – протекают параллельно. На фоне общей патологии развивающиеся поражения различных отделов челюстно-лицевой области усугубляют течение основного заболевания.
Среди распространенных соматических заболеваний особое место занимает патология почек: на фоне первичных и вторичных поражений мочевыводящей системы развивается хроническая почечная недостаточность (ХПН), оказывающая негативное воздействие на жизнедеятельность других органов человека. Современные методы лечения существенно продлевают жизнь пациента, однако при этом появляется наслоение возрастных и патологических изменений в организме [3, 4]. Свою картину привносят побочные действия лекарственных средств.
По данным литературы, наиболее частыми причинами ХПН являются: первичные заболевания почек (гломерулонефрит, пиелонефрит, интерстициальный нефрит); обменные заболевания (сахарный диабет 1 и 2-го типов, подагра); хронические персистирующие инфекции (вирусный гепатит, туберкулез, гнойные заболевания легких и бронхов, костей, ВИЧ); сосудистые заболевания (артериальная гипертензия, атеросклероз сосудов почек, стеноз почечных сосудов); системные заболевания (системная красная волчанка, ревматоидный артрит, различные васкулиты); урологические заболевания с обструкцией мочевыводящих путей, в том числе наследственные (патология предстательной железы, опухоли, камни, кисты); лекарственные поражения почек [5].
Чаще всего болезнь прогрессирует скрыто, без видимых клинических симптомов, и лишь на поздней стадии появляются яркие ее признаки: резкое повышение азотистых шлаков в крови, сопровождающееся тошнотой, рвотой, запахом мочевины изо рта, нарушением функций кроветворной, сердечно-сосудистой, нервной и эндокринной систем. Помимо этих внешних симптомов наблюдаются повышение артериального давления, развитие анемии (снижение уровня гемоглобина), другие изменения в общем анализе мочи и биохимическом анализе крови [6].
Для пациентов с ХПН на терминальных стадиях жизненно необходимой, длительной медицинской процедурой в условиях специального отделения является гемодиализ [4]. Так, в Беларуси в настоящее время функционируют 26 отделений гемодиализа, имеющих 212 диализных мест, большинство из которых работает в три и четыре смены.
Стоматологические обследования пациентов с ХПН, находящихся на гемодиализе, показали высокую поражаемость кариесом у этих пациентов, что можно объяснить нарушением функции слюнных желез, фосфорно-кальциевого обмена и понижением иммунологического статуса [7, 8].
С другой стороны, длительная терапия пациентов при стационарном лечении неблагоприятно влияет на проведение полноценных мероприятий по гигиене полости рта и вследствие этого на состояние тканей пародонта, слизистой оболочки полости рта (СОПР) и твердых тканей зубов [9, 10].
В литературе содержатся сведения об изменениях СОПР у таких пациентов. Определенную роль в их реабилитации может сыграть врач-стоматолог, обеспечив комплекс лечебно-профилактических мероприятий.
В соответствии с изложенными данными целью настоящего исследования явилась оценка стоматологического статуса пациентов, находящихся на гемодиализе, и разработка рекомендаций по их стоматологическому обслуживанию.
Материал и методы
Полное стоматологическое обследование (внешний осмотр, оценка состояния твердых тканей зубов и мягких тканей полости рта) проведено у 120 человек от 19 до60 лет. Основную группу составили 60 пациентов с терминальной стадией ХПН, которые находятся на постоянной заместительной терапии в отделении гемодиализа (27 мужчин и 33 женщины). Первую группу сравнения представляли практически здоровые врачи-стоматологи (7 мужчин и 23 женщины). Во вторую группу вошли пациенты с ХПН (11 женщин и 19 мужчин).
Проведено обучение и контроль качества индивидуальной гигиены полости рта у 30 пациентов с ХПН, находящихся на гемодиализе (основная группа), и 30 врачей (группа сравнения).
На основе ретроспективного анализа медицинских карт изучены показатели соматического здоровья пациентов с ХПН, находящихся на гемодиализе. Проведена оценка тяжести поражения тканей полости рта в зависимости от степени нарушений кальциево-фосфорного обмена в свертывающей системе крови, соотношения форменных элементов крови.
Результаты
 Обследования полости рта показали, что распространенность кариеса достигает 100% у пациентов основной группы и в группах сравнения. Интенсивность кариеса по индексу КПУ (кариес-пломба-удаление) отличалась в сравниваемых группах. Так, у больных с ХПН, находящихся на гемодиализе, было поражено кариесом в среднем 16,06±1,07 зуба, а в группе сравнения (практически здоровые врачи) – 13,16±0,69 зуба (р>0,05).
Обследования полости рта показали, что распространенность кариеса достигает 100% у пациентов основной группы и в группах сравнения. Интенсивность кариеса по индексу КПУ (кариес-пломба-удаление) отличалась в сравниваемых группах. Так, у больных с ХПН, находящихся на гемодиализе, было поражено кариесом в среднем 16,06±1,07 зуба, а в группе сравнения (практически здоровые врачи) – 13,16±0,69 зуба (р>0,05). У пациентов с ХПН, находящихся на гемодиализе, было удалено в среднем 6,45±0,89 зуба на человека, а в группе сравнения – 2,5±0,45 (рис. 1).
В группе сравнения число пломбированных зубов было в 2 раза больше, чем у пациентов основной группы.
Таким образом, пациенты с ХПН нуждались в лечении и протезировании зубов достоверно чаще, нежели в группе сравнения.
Изучение гигиенического статуса показало, что 1/4 пациентов с ХПН имели плохую гигиену полости рта – 25,00±4,85%, удовлетворительная выявлена у 22,20±3,66%, а неудовлетворительная – у 52,80±3,47% человек. В группе сравнения у 49,15±4,55% осмотренных наблюдалось удовлетворительное гигиеническое состояние, у 2,46±0,62% – неудовлетворительное, а у 0,81±0,25% – плохое (табл. 1).
У пациентов с ХПН, находящихся на гемодиализе, плохая гигиена полости рта встречалась намного чаще, чем в группе сравнения. Кроме того, в основной группе хорошая гигиена полости рта не наблюдалась ни у одного пациента. Таким образом, пациенты основной группы нуждались в проведении мотивации, обучении индивидуальной гигиене и в проведении профессиональной гигиены полости рта достоверно чаще, нежели пациенты группы сравнения.
После обучения и контролируемой чистки зубов в основной группе не выявлено пациентов с плохой гигиеной полости рта, удовлетворительная гигиена определена в 50,0±9,13% случаев, у 13,33±6,21% впервые выявлена хорошая гигиена полости рта.
Полученные данные об интенсивности воспаления десны свидетельствовали о наличии у большинства осмотренных основной группы признаков изменения средней степени тяжести (табл. 2).
У пациентов с ХПН преобладал гингивит средней степени тяжести, тогда как в группе сравнения в 2 раза чаще было легкое воспаление (рис. 2). Тяжелое воспаление в тканях десны встречалось у больных основной группы в 12,50±4%, в то время как в группе сравнения гингивита такой тяжести выявлено не было. Кроме того, следует отметить, что у представителей основной группы воспаленные десневые сосочки и маргинальная десна выглядели помутневшими, с синюшним оттенком, при умеренном отеке.
После обучения и контролируемой чистки зубов в течение 2 нед состояние десны значительно улучшилось: более чем у 50% пациентов (53,33±9,11%) определено легкое воспаление десны против исходного уровня (23,33±7,72%). Увеличение числа пациентов с легкой степенью воспаления десны более чем в 2,3 раза произошло вследствие уменьшения числа случаев со средней и тяжелой степенью. Обучение и коррекция гигиены полости рта с индивидуальным подбором средств гигиены позволили улучшить также резистентность эмали зубов.
Характеристика жалоб пациентов со стороны СОПР имела свои особенности. Так, при опросе 34,00±4,74% больных утверждали, что никогда не ощущали дискомфорта со стороны СОПР. Остальные пациенты часто или периодически имели неприятные ощущения (32,00±4,66% и 34,00±4,74% соответственно). В группе сравнения у 67,90±5,19% обследуемых жалобы отсутствовали, у 28,40±5,01% на СОПР периодически появлялись какие-либо элементы поражения, у 3,70±2,10% элементы поражения появлялись достаточно часто (табл. 3).
Из приведенных данных видно, что у пациентов с ХПН дискомфорт со стороны СОПР встречался в 2 раза чаще (34,00±4,74%), чем в группе сравнения. В целом у пациентов на гемодиализе жалобы на дискомфорт и высыпания на СОПР отмечались в 5 раз чаще, чем у здоровых людей.
Осмотр наружных покровов лица позволил установить, что поражение кожи характерно для 68% пациентов основной группы (табл. 4). Причем для 38,00±4,85% пациентов, страдающих ХПН, характерны незначительные поражения наружных покровов лица: сухость, шелушение, единичные элементы поражения. У 30,00±4,58% обследованных данной группы встречались множественные элементы поражения: расчесы, корочки, гнойнички, желтушность кожных покровов. Чистыми кожные покровы были только у 32,00±4,66% пациентов.

У представителей группы сравнения кожа лица была поражена у 17,28%. Наружные покровы лица чаще имели незначительные изменения в виде чешуек (14,81±3,95%) или расчесов. Осмотренные этой группы в большинстве (82,72±4,20%) имели чистые кожные покровы.
Анализ характера слюноотделения показал, что в основной группе нарушения отмечались более чем у 1/2 (52%) пациентов. Незначительные изменения в виде вязкой пузырящейся слюны регистрировались у 36,00±4,80%, а значительная гипосаливация – у 16,00±3,67% пациентов основной группы. При этом
у большинства обследованных группы сравнения (88,89±3,49%) нарушения слюноотделения не выявлено. Данный показатель свидетельствует, что в основной группе нарушение слюноотделения встречается в 2 раза чаще по сравнению с группой сравнения: незначительных нарушений слюноотделения было в 6 раз, а значительных – в 4 раза больше.

 Таким образом, у пациентов с ХПН, находящихся на гемодиализе, были отмечены изменения на коже лица, характеризующиеся сухостью кожных покровов, желтушностью, расчесами, корочками, гнойничками. Значительно чаще встречались жалобы на состояние СОПР и нарушение функции слюноотделения в виде гипосаливации.
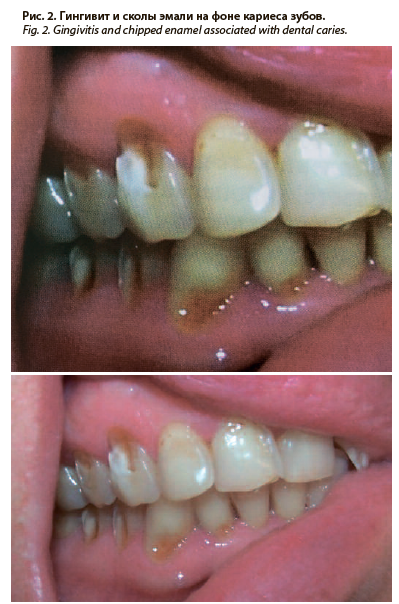
Таким образом, у пациентов с ХПН, находящихся на гемодиализе, были отмечены изменения на коже лица, характеризующиеся сухостью кожных покровов, желтушностью, расчесами, корочками, гнойничками. Значительно чаще встречались жалобы на состояние СОПР и нарушение функции слюноотделения в виде гипосаливации.В результате осмотра СОПР обнаружено, что у большинства пациентов с ХПН имеются изменения либо поражения на щеках и языке в 90,00±3,00% и 96,00±1,96% случаев соответственно (табл. 5). Несколько реже (72,00±6,35%) – по переходной складке и на слизистой оболочке губ. У 60,00±4,90% были отмечены изменения на красной кайме губ, у каждого второго (48,00±4,99%) – в области дна полости рта, у 30,00±4,58% – на небе (рис. 3). В два раза реже здоровые лица имели поражения на красной кайме губ, в 4 раза реже – по переходной складке и на слизистой оболочке губ. Достаточно редко и в равных количествах определялись нарушения в области дна полости рта и неба (по 9,88±3,32%).
Проведен подробный сравнительный анализ изменений и элементов поражения по каждой из указанных областей. Осмотр красной каймы губ показал, что у пациентов с ХПН изменения имели место в 26,00±4,39%, а элементы поражения выявлены у 50,00±5,00%.
У пациентов основной группы красная кайма имела чаще изменения цвета: по 8,00±2,71% синюшность и покраснение; бледность составила 6,00±2,37%. В равных количествах выявлены желтушность и налет на красной кайме губ (2,00±1,40%). Наиболее частыми элементами поражения были чешуйки (36,00±4,80%), реже – трещины и пятна (по 10,00±3,00%); рис. 4. Эрозии выявлены у 6,00±1,96% пациентов (рис. 5). Очень редко (2,00±1,40%) определялись петехии в этой области. По размеру элементы поражения в основном были мелкие (30,00±4,58%), средние встречались у 18±3,84% пациентов, и лишь у 2±1,40% они были крупными. Множественные элементы поражения встречались в 4 раза чаще, чем единичные (соответственно 40,00±4,90% и 10,00±3,00%).
Осмотр слизистой оболочки переходной складки и внутренней поверхности губ пациентов с ХПН выявили следующие изменения: желтушность (28,00±4,49%), покраснение (20,00±4,00%), бледность (14,00±3,47%), синюшность (8,00±2,71%) и атрофия (8,00±2,71%).
Элементы поражения зарегистрированы у 14,00±3,47% пациентов, 70% из них были множественные, остальные 30% – единичные (рис. 6). Мелкие по размеру элементы поражения преобладали и составили 12,00±3,25%, средние – 2,00±1,40%. Из элементов поражения чаще выявлялись петехии (8,00±2,71%), в равных количествах отмечались эрозии, трещины, уплотнения, утолщения (по 2,00±1,40%).
 У обследованных лиц группы сравнения нарушения слизистой встречались в 3,9 раза реже и, как правило, это были такие изменения, как покраснение и желтушность.
У обследованных лиц группы сравнения нарушения слизистой встречались в 3,9 раза реже и, как правило, это были такие изменения, как покраснение и желтушность. В 90,00±3,00% случаев, у пациентов с ХПН имелись изменения либо поражения на слизистой оболочке щек. Характерной особенностью слизистой оболочки щек у пациентов с ХПН была бледность (50,00±5,00%). У 28,00±4,49% – наблюдалась желтушность, у 18,00±3,84% – атрофия, у 14,00±3,47% – покраснение и у 6,00±1,96% – синюшность.
Основной причиной отпечатков зубов на слизистой оболочке щек был отек слизистой оболочки (30,00±4,58%), что в 4,8 раза больше, чем в группе сравнения (6,17±2,67%). Петехии были отмечены у 18,00±3,84%, в равных количествах встречались эрозии и уплотнения (по 8,00±2,71%) и несколько реже – утолщения (6,00±2,37%).
Осмотр слизистой оболочки языка выявил, что в основной группе 96,00±1,96% больных имели изменения слизистой данной области, а в группе сравнения – 61,73±5,4% (р<0,001). Причем у пациентов с ХПН чаще встречался налет (60,00±4,90%), реже атрофия (16,00±3,67%), в равном количестве синюшность и гиперемия (по 6,00±2,37%) и совсем редко бледность (2,00±1,40%). Следует отметить, что у 10,00±3,00% пациентов с ХПН выявлен белый творожистый налет на языке, который хорошо снимался шпателем, что характерно для кандидоза. Среди элементов поражения у обследованных данной группы преобладали трещины и десквамация эпителия (26,00±4,39%); рис. 7, 8. Пятна и петехии встречались редко и в одинаковом количестве – по 2,00±1,40%. Размеры элементов поражения были чаще средние и большие (18,00±3,84% и 22,00±4,14% соответственно).
Анализ полученных результатов динамического наблюдения свидетельствовал, что одним из важных симптомов влияния медикаментозного воздействия на слизистую оболочку является выраженная кровоточивость в результате введения в кровеносное русло гепарина в процессе гемодиализа.
Результаты исследования показали, что из 49 пациентов с ХПН, находящихся на гемодиализе, 28 (57,1%) предъявляли жалобы на привкус крови во рту и кровоточивость десен и СОПР, которая возникала спустя 2–3 ч после начала гемодиализа. Из них 19 (38,8%) человек ранее обращали внимание на кровоточивость во время чистки зубов, 6 (12,2%) пациентов – во время приема пищи, 3 (6,1%) пациента – самопроизвольную кровоточивость.
В группе пациентов с ХПН без гемодиализа на кровоточивость обратили внимание 12 (40,0%) пациентов. Из них 8 (26,6%) пациентов предъявляли жалобы на кровоточивость при чистке зубов, 3 (10,0%) пациента – на кровоточивость во время приема пищи, и 1 (3,4%) – на самопроизвольную кровоточивость.
В группе сравнения (30 человек) кровоточивость отмечали 7 (23,2%) человек. Из них у 3 (10,0%) была кровоточивость во время чистки зубов, у 2 (6,6%) человек – во время приема пищи.

Таким образом, пациенты с ХПН, находящиеся на гемодиализе, предъявляют жалобы на кровоточивость десны и СОПР в 57,1% случаев, что достоверно чаще, чем в группе пациентов с ХПН без гемодиализа (40,0%) и в группе сравнения (23,3%).
В качестве лечебной процедуры во время диализа при появлении кровоточивости десны проводились аппликации Капрамина. При выраженной кровоточивости на локальные участки десны накладывалась ретракционная нить Ultrapak. Пациенты самостоятельно применяли ополаскиватель Dr. Dent, содержащий рутин.
Однократная обработка СОПР у пациентов с ХПН, находящихся на гемодиализе, останавливает кровотечение в 42,8% случаев, двукратная – в 78,5%, многократная достигает 100% эффекта. Использование ретракционной нити однократно у пациентов с ХПН, находящихся на гемодиализе, останавливает кровотечение в 60,7% случаев, двукратно – в 89,3% случаев, многократно – до 100% случаев. Применение ополаскивателя Dr. Dent в комплексе гигиенических мероприятий в течение 1 нед снижала кровоточивость в 38% случаях, при использовании его в течение 2 нед снижение кровоточивости составляло 62%. Длительное и регулярное использование данного гигиенического средства позволяет получить положительный эффект в 84% случаев.
Использование солкосерил дентальной адгезивной пасты при заболеваниях СОПР и пародонта вызывало обезболивание через 1–3 мин, которое сохранялось в течение 3–5 ч. В 95% случаев заживление дефектов происходило в течение 5–7 дней. Полученные данные позволяют рекомендовать солкосерил дентальную адгезивную пасту в качестве препарата выбора при лечении воспалительных заболеваний десны и СОПР у пациентов c ХПН, находящихся на гемодиализе.
Рекомендации по стоматологическому обслуживанию пациентов с хронической почечной недостаточностью, находящихся на гемодиализе
Врачи-стоматологи, работающие в поликлиниках, должны обращать внимание на особенности лечебно-профилактических мероприятий у пациентов с ХПН. Профессиональной гигиене сопутствует контролируемая чистка зубов, а затем тщательная индивидуальная гигиена полости рта.После обучения индивидуальной гигиене и до проведения терапевтических манипуляций в полости рта пациент должен применять в течение 2 нед зубную пасту, снижающую кровоточивость.
При появлении кровоточивости десны во время диализа требуются аппликации кровоостанавливающей жидкости, которые могут проводиться самостоятельно под контролем медперсонала (после соответствующего обучения).
При выраженной кровоточивости в процессе гемодиализа на локальные участки десны медработник (стоматолог, зубной врач, медсестра) накладывает специальную ретракционную нить.
При наличии во время гемодиализа неприятного солоноватого привкуса крови во рту, тошноты, что свидетельствует о кровоточивости СОПР и десны, пациент самостоятельно может применять ополаскиватель для уменьшения кровоточивости, снятия неприятных ощущений и дезодорирования полости рта.
Плановые стоматологические вмешательства следует проводить в дни, свободные от диализа.
До проведения лечебных манипуляций в полости рта для профилактики кровоточивости десен рекомендовать ополаскиватель в течение 1–2 нед.
Для обезболивания перед оперативными вмешательствами использовать анестетики с сосудосуживающими добавками адреналина, эпинефрина (ультракаин D-S форте, убистезин форте, септанест 1:200 000) под строгим контролем артериального давления.
Осуществлять лечение следует строго после консультации с лечащим врачом. При серьезных нарушениях функции свертывающей системы крови у пациента проводить хирургические стоматологические вмешательства только в стационаре. Небольшие по объему хирургические операции выполняются после консультации с лечащим врачом и под строгим контролем времени кровотечения. Антисептическую обработку раны проводят с использованием гемостатических средств (препараты тромбина, фибриновый клей). Осуществлять обязательное стоматологическое наблюдение за пациентом в послеоперационном периоде.
Выводы
Гигиена полости рта у пациентов основной группы (находящихся на гемодиализе) соответствует плохому и неудовлетворительному уровню. Так, до обучения гигиене и чистке зубов в основной группе не было пациентов с хорошей гигиеной полости рта, у 40% наблюдалась плохая гигиена.При отсутствии контроля со стороны стоматолога происходит ухудшение гигиены полости рта и появляются воспалительные изменения в тканях десны, поэтому обосновано последующее проведение контролируемой гигиены каждые 3–4 мес.
Характерным симптомом у пациентов с ХПН является кровоточивость десны.
При использовании гемостатических средств получен положительный эффект (кровоточивость снизилась в 2,3 раза), однако у пациентов с ХПН, находящихся на гемодиализе, необходимо многократное использование данных препаратов.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Conflict of interests. The author declares that there is not conflict of interests.
Информация об авторе / Information about the author
Луцкая Ирина Константиновна – д-р мед. наук, проф., проф. каф. терапевтической стоматологии, Белорусская медицинская академия последипломного образования (БелМАПО). E-mail: lutskaja@mail.ru
Irina K. Lutskaya – D. Sci. (Med.), Prof., Belarusian medical academy of postgraduate education. E-mail: lutskaja@mail.ru
Статья поступила в редакцию / The article received: 20.05.2021
Статья принята к печати / The article approved for publication: 27.05.2021
Список исп. литературыСкрыть список1. Луцкая И.К., Андреева В.А. Элементы поражения как диагностический признак заболеваний слизистой оболочки полости рта. Современная стоматология. 2005; 2: 3–10.
[Lutskaia I.K., Andreeva V.A. Elementy porazheniia kak diagnosticheskii priznak zabolevanii slizistoi obolochki polosti rta. Sovremennaia stomatologiia. 2005; 2: 3–10 (in Russian).]
2. Loesche WJ. Interactions between periodontal disease, medical diseases and immunity in the older individual. Periodontology 2000. 1998; 16: 80–105.
3. Пилотович В.С. Актуальные вопросы современной нефрологии: учеб. пособие. Минск: БелМАПО, 2001.
[Pilotovich V.S. Aktual'nye voprosy sovremennoi nefrologii: ucheb. posobie. Minsk: BelMAPO, 2001 (in Russian).]
4. Бикбов Б.Т. О состоянии заместительной терапии больных с хронической почечной недостаточностью в Российской Федерации в 2001 г. (Отчет по данным регистра Российского диализного общества). Нефрология и диализ. 2004; 6 (1): 4–42.
[Bikbov B.T. O sostoianii zamestitel'noi terapii bol'nykh s khronicheskoi pochechnoi nedostatochnost'iu v Rossiiskoi Federatsii v 2001 g. (Otchet po dannym registra Rossiiskogo dializnogo obshchestva). Nefrologiia i dializ. 2004; 6 (1): 4–42 (in Russian).]
5. Пилотович В.С. Новый взгляд на течение заболеваний почек. Медицина. 2007; 3: 36–9.
[Pilotovich V.S. Novyi vzgliad na techenie zabolevanii pochek. Meditsina. 2007; 3: 36–9 (in Russian).]
6. Дереклеев И.Н. Качество жизни больных при лечении перитональным диализом и гемодиализом. В кн.: Актуальные проблемы современные медицины 2006: материалы Междунар. науч. конф. студентов и молодых ученых, посвящ. 85-летию БГМУ, Минск, 31 окт.-3 нояб. 2006 г.: в 2 ч. Минск: БГМУ, 2006. Ч. 1. С. 132–3.
[Derekleev I.N. Kachestvo zhizni bol'nykh pri lechenii peritonal'nym dializom i gemodializom. In: Aktual'nye problemy sovremennye meditsiny 2006: materialy Mezhdunar. nauch. konf. studentov i molodykh uchenykh, posviashch. 85-letiiu BGMU, Minsk, 31 okt.-3 noiab. 2006 g.: v 2 ch. Minsk: BGMU, 2006. Ch. 1. S. 132–3 (in Russian).]
7. Афанасьев В.В., Вавилова Т.П. Исследование секреторной активности слюнных желез у пациентов с терминальной стадией хронической почечной недостаточности, находящихся на программном гемодиализе. Стоматология. 2006; 85 (5): 29–31.
[Afanas'ev V.V., Vavilova T.P. Issledovanie sekretornoi aktivnosti sliunnykh zhelez u patsientov s terminal'noi stadiei khronicheskoi pochechnoi nedostatochnosti, nakhodiashchikhsia na programmnom gemodialize. Stomatologiia. 2006; 85 (5): 29–31 (in Russian).]
8. Москаленко О.А. Состояние органов полости рта у больных с хронической почечной недостаточностью при лечении их гемодиализом и трансплантации почки (клинич.-лаб. исслед.): автореф. дис. ... канд. мед. наук: 14.00.21. Омск. гос. мед. акад. Омск, 1995.
[Moskalenko O.A. Sostoianie organov polosti rta u bol'nykh s khronicheskoi pochechnoi nedostatochnost'iu pri lechenii ikh gemodializom i transplantatsii pochki (klinich.-lab. issled.): avtoref. dis. ... kand. med. nauk: 14.00.21. Omsk. gos. med. akad. Omsk, 1995 (in Russian).]
9. Йолов Ц.Й. Частота удалений различных зубов у лиц в возрасте от 35 до 44 лет. Стоматология. 2001; 80 (6): 25–7.
[Iolov Ts.I. Chastota udalenii razlichnykh zubov u lits v vozraste ot 35 do 44 let. Stomatologiia. 2001; 80 (6): 25–7 (in Russian).]
10. Луцкая И.К., Демьяненко Е.А. Взаимосвязь гигиены полости рта и состояния тканей периодонта у взрослого населения. Современная стоматология. 2003; 2: 36–8.
[Lutskaia I.K., Dem'ianenko E.A. Vzaimosviaz' gigieny polosti rta i sostoianiia tkanei periodonta u vzroslogo naseleniia. Sovremennaia stomatologiia. 2003; 2: 36–8 (in Russian).]


