Клинический разбор в общей медицине №06 2021
1 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
2 Yevdokimov Moscow State University of Medicine and Dentistry, Moscow, Russia;
3 Center for Endosurgery and Lithotripsy, Moscow, Russia;
4 Laboratoires De Genie, Moscow, Russia
dvoretski@mail.ru
Abstract
The case of primary splenic lymphoma, the uncommon type of non-Hodgkin lymphoma presenting with prominent splenomegaly, is reported. The disease is characterized by long asymptomatic stage and splenic abscess found during splenectomy.
Key words: primary splenic lymphoma, non-Hodgkin lymphoma, splenectomy, splenic abscess
For citation: Dvoretsky L.I., Lutsevich O.E., Filippov V.V., Golubev S.S., Kolendo S.E. Primary splenic lymphoma. Case study. Clinical review for general practice. 2021; 6: 6–9. DOI: 10.47407/kr2021.2.6.00074
Первичная лимфома селезенки (ПЛС) является редким опухолевым заболеванием, составляющим менее 2% всех лимфом [1, 2] и около 1% неходжкинских лимфом (НХЛ) [3]. НХЛ – гетерогенная группа поликлональных лимфопролиферативных заболеваний, различающихся по гистологической картине, клиническим проявлениям и прогнозу. На долю НХЛ приходится 4–5% ежегодно регистрируемых злокачественных опухолей. В основе развития заболевания лежит нарушение нормальной дифференцировки лимфоидной клетки вследствие изменений ее генома (транслокации и делеции) под влиянием этиологических факторов.
Клинические проявления ПЛС могут быть обусловлены увеличением размеров селезенки, оказывающей давление на соседние органы (желудок, кишечник). Пациенты жалуются на чувство раннего насыщения во время еды, тяжесть в левом подреберье. Описаны случаи спонтанного разрыва селезенки [4], абсцессов [5], асцита [2]. Другие симптомы ПЛС включают похудение, потливость, лихорадку, устойчивую к антибиотикам. Основным методом диагностики ПЛС является спленэктомия с последующим гистологическим и иммуногистохимическим исследованием.
Приводим клиническое наблюдение больной с ПЛС.
Больная М., 63 лет, обратилась с жалобами на боли в левой половине живота, беспокоящие ее на протяжении нескольких дней. Боли не иррадиируют, не связаны с приемом пищи, не сопровождаются тошнотой, рвотой. В течение нескольких лет страдает артериальной гипертонией, отмечает приступы суправентрикулярной тахикардии. Принимает гипотензивные препараты (ингибиторы ангиотензинпревращающего фермента, диуретики), Конкор, Алапинин. Гинекологический анамнез: операция по поводу миомы матки. Родов – 3, абортов – 3. Менопауза с 43 лет.
Объективно: состояние удовлетворительное. Кожные покровы обычной окраски. Изменений на коже нет. Периферические лимфоузлы не увеличены. Костно-
суставная система без особенностей. Дыхание везикулярное, хрипы не прослушиваются. Тоны сердца ритмичные, шумов нет. Живот не увеличен в объеме. Обе половины симметричны. Пальпация во всех отделах безболезненная. Пальпируется селезенка, безболезненная при пальпации. Печень не увеличена. Пальпация по ходу толстого кишечника безболезненная. Стул и мочеиспускание в норме.
Общий клинический анализ крови: гемоглобин – 138 г/л, эритроциты – 4,8×1012/л, МСН – 28 пг, лейкоциты – 4,3×109/л, эозинофилы – 2%, палочкоядерные нейтрофилы – 3%, сегментоядерные нейтрофилы – 51%, лимфоциты – 37%, моноциты – 9%, тромбоциты – 168×109/л. Биохимический анализ крови: глюкоза – 6,35 ммоль/л, холестерин – 3,77 ммоль/л, билирубин общий – 26,2 мкмоль/л, аланинаминотрансфераза – 19,1 ЕД/л, аспартатаминотрансфераза – 13,3 ЕД/л. Общий анализ мочи: относительная плотность 1030, белок не обнаружен, нитраты обнаружены, лейкоциты – 35–40, эритроциты – 5–10, бактерии – в значительном количестве, слизь – в умеренном количестве.
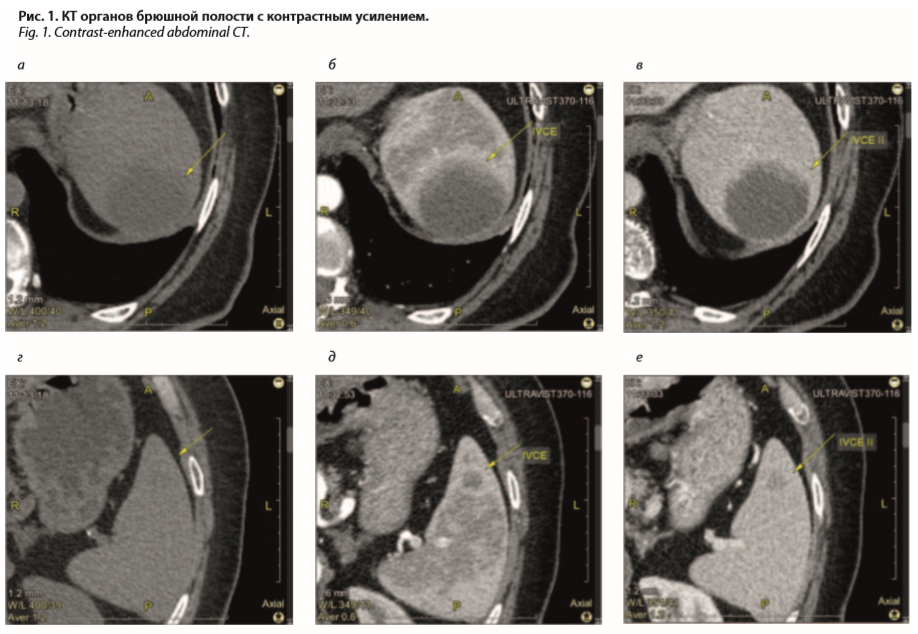
Компьютерная томография (КТ) органов брюшной полости с контрастным усилением (рис. 1). Размеры селезенки: верхне-нижний – 200 мм, латеральный –
60 мм, передне-задний – 110 мм. У висцеральной поверхности селезенки две добавочных дольки размерами 9 и 10 мм. Селезеночная вена не расширена. В селезенке обнаружено 2 образования с ровными, нечеткими границами. Образование 55 (R-L)×49 (A-P)×36 (S-I) мм с нативной плотностью 10 ед. Н и накоплением контрастного препарата в центральных отделах до 12 ед. Н в артериальной фазе и 19 ед. Н в венозной, и до 30–37 ед.
Н – в периферических (рис. 1, а–в). Образование 13 мм с нативной плотностью 42 ед. Н и равномерным накоплением контрастного препарата до 59–83 ед. Н (рис. 1, г–е). Заключение: опухоль селезенки, спленомегалия.
Больной проведена позитронно-эмиссионная компьютерная томография (ПЭТ/КТ), по данным которой поражение периферических, бронхопульмональных и других лимфоузлов не выявлено.
 Произведена спленэктомия лапароскопическим доступом из 4 троакарных проколов (18.03.2021). Обнаружена увеличенная селезенка размером 20×10×6 см, верхним полюсом интимно спаянная с диафрагмой. После мобилизации желудочно-ободочной связки в жировой клетчатке ворот селезенки выделены селезеночная артерия и вена, клипированы, пересечены с коагуляцией аппаратом LigaSure. Селезенка выделена из ложа, при мобилизации верхнего полюса вскрыт абсцесс с жидкостным компонентом и белесоватым детритом, стенка абсцесса интимно сращена с брюшиной диафрагмы. Содержимое эвакуировано аспирационным устройством, ложе абсцесса на диафрагме коагулировано. Препарат извлечен из брюшной полости в контейнере фрагментарно. Гемостаз по ходу
Произведена спленэктомия лапароскопическим доступом из 4 троакарных проколов (18.03.2021). Обнаружена увеличенная селезенка размером 20×10×6 см, верхним полюсом интимно спаянная с диафрагмой. После мобилизации желудочно-ободочной связки в жировой клетчатке ворот селезенки выделены селезеночная артерия и вена, клипированы, пересечены с коагуляцией аппаратом LigaSure. Селезенка выделена из ложа, при мобилизации верхнего полюса вскрыт абсцесс с жидкостным компонентом и белесоватым детритом, стенка абсцесса интимно сращена с брюшиной диафрагмы. Содержимое эвакуировано аспирационным устройством, ложе абсцесса на диафрагме коагулировано. Препарат извлечен из брюшной полости в контейнере фрагментарно. Гемостаз по ходу
операции. Брюшная полость промыта, дренаж к ложу селезенки. Послеоперационный период протекал без осложнений.
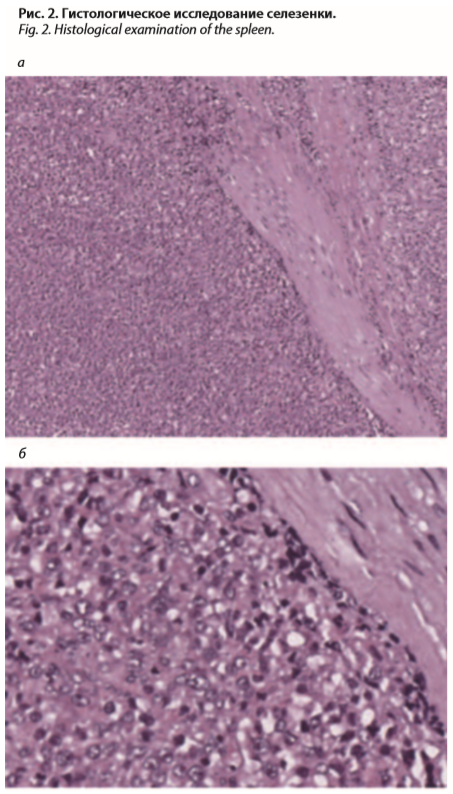
Гистологическое исследование препарата селезенки (рис. 2). Фрагменты селезенки с множественными очагами некроза, нарушенным рисунком строения за счет диффузной пролиферации мономорфных лимфоцитов с крупным гиперхромным ядром с мелкодисперсным глыбчатым хроматином, с большим количеством патологических митозов. В области пролиферации лимфоидных элементов целостность капсулы нарушена. Заключение: морфологическая картина лимфопролиферативного заболевания.
Результаты иммуногистохимического исследования представлены в таблице. Заключение: диффузная В-крупноклеточная лимфома, негерминальный тип по Хансу (DLBCL, NOS) ICD-0 cod 9680/3.
Больной проведено 5 курсов полихимиотерапии по программе СНОР. При контрольной ПЭТ/КТ поражение лимфоузлов не выявлено.
Особенностью данного наблюдения является практически бессимптомное течение заболевания, проявившегося непосредственно перед обращением к врачу незначительными болями в левом подреберье. Согласно клинической классификации Всемирной организации здравоохранения, различают: индолентные НХЛ (постепенное начало, относительно медленное течение); агрессивные НХЛ (относительное быстрое течение с ранним появлением В-симптомов); высокоагрессивные НХЛ (быстрое прогрессирование, приводящее при отсутствии адекватного лечения за короткое время к летальному исходу). НХЛ у описанной пациентки, проявившейся как ПЛС, можно отнести к классу индолентных (малосимптомных) лимфом с относительно медленным течением заболевания, которое длительное время клинически не проявлялось. В подобных случаях заболевание нередко выявляется случайно при обследовании больных по различным поводам.

Наряду с отсутствием клинических признаков заболевания, у больной не наблюдалось изменений в периферической крови, среди которых могут быть цитопении в различных сочетаниях [8] или повышение активности лактатдегидрогеназы [9], являющихся поводом для обследования таких пациентов. Возникает вопрос о причинах клинической манифестации заболевания, длительное время протекавшего бессимптомно. Возможно, что это было обусловлено развитием абсцесса в области верхнего полюса селезенки, который и стал причиной появившейся клинической симптоматики у больной с выраженной спленомегалией. Ранее сообщалось о трех случаях абсцесса селезенки у больных ПЛС, которые авторы считали первым описанием сочетания абсцесса и ПЛС [10]. Однако имеется более раннее описание абсцесса селезенки у больного ПЛС [5]. Особенностью лучевых признаков ПЛС у данной больной было наличие в селезенке двух объемных образований различных размеров, с четкими неровными контурами, накапливающих контрастное вещество.
Что касается прогноза ПЛС, то средняя продолжительность жизни больных после спленэктомии и полихимиотерапии составляет 7,48 года [11], а частота рецидивов заболевания достигает 40% [12]. После завершения курса полихимиотерапии больная в стабильном состоянии, без признаков ближайшего рецидива находится под наблюдением.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах / Information about the authors
Дворецкий Леонид Иванович – д-р мед. наук, проф. каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). Е-mail: dvoretski@mail.ru; ORCID: 0000-0003-3186-0102
Leonid I. Dvoretsky – D. Sci. (Med.), Prof., Sechenov First Moscow State Medical University (Sechenov University). Е-mail: dvoretski@mail.ru; ORCID 0000-0003-3186-0102
Луцевич Олег Эммануилович – чл.-корр. РАН, д-р мед. наук, проф., зав. кафедрой факультетской хирургии №1, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова». Е-mail: oleglutscvich@gmail.com; ORCID: 0000-0002-8092-0573
Oleg E. Lutsevich – Corr. Memb. RAS, D. Sci. (Med.), Full Prof., Yevdokimov Moscow State University of Medicine and Dentistry. Е-mail: oleglutscvich@gmail.com; ORCID: 0000-0002-8092-0573
Филиппов Василий Васильевич – врач-рентгенолог, АО «ЦЭЛТ». E-mail: vvphvvph@mail.ru
Vasilii V. Filippov – radiologist, Center for Endosurgery and Lithotripsy. E-mail: vvphvvph@mail.ru
Голубев Сергей Степанович – канд. мед. наук, мед. директор, ООО «Лаборатуар де Жени». E-mail: gs@ldg.su
Sergei S. Golubev – Cand. Sci. (Med.), Med. Dir., Laboratoires De Genie. E-mail: gs@ldg.su
Колендо Светлана Евгеньевна – канд. мед. наук, доцент каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ им.
И.М. Сеченова» (Сеченовский Университет). Е-mail: telets.28.piter@mail.ru
Svetlana E. Kolendo – Cand. Sci. (Med.), Sechenov First Moscow State Medical University (Sechenov University). Е-mail: telets.28.piter@mail.ru
Статья поступила в редакцию / The article received: 16.09.2021
Статья принята к печати / The article approved for publication: 23.09.2021
Клинический разбор в общей медицине №06 2021
Первичная лимфома селезенки. Клиническое наблюдение
Номера страниц в выпуске:6-9
Аннотация
Приводится случай первичной лимфомы селезенки, редкой формы неходжкинских лимфом, клинически проявляющейся выраженной спленомегалией. Особенностью заболевания является отсутствие симптоматики в течение длительного времени и наличие абсцесса селезенки, выявленного при спленэктомии.
Ключевые слова: первичная лимфома селезенки, неходжкинская лимфома, спленэктомия, абсцесс селезенки.
Для цитирования: Дворецкий Л.И., Луцевич О.Э., Филиппов В.В., Голубев С.С., Колендо С.Е. Первичная лимфома селезенки. Клиническое наблюдение. Клинический разбор в общей медицине. 2021; 6: 6–9. DOI: 10.47407/kr2021.2.6.00074
Приводится случай первичной лимфомы селезенки, редкой формы неходжкинских лимфом, клинически проявляющейся выраженной спленомегалией. Особенностью заболевания является отсутствие симптоматики в течение длительного времени и наличие абсцесса селезенки, выявленного при спленэктомии.
Ключевые слова: первичная лимфома селезенки, неходжкинская лимфома, спленэктомия, абсцесс селезенки.
Для цитирования: Дворецкий Л.И., Луцевич О.Э., Филиппов В.В., Голубев С.С., Колендо С.Е. Первичная лимфома селезенки. Клиническое наблюдение. Клинический разбор в общей медицине. 2021; 6: 6–9. DOI: 10.47407/kr2021.2.6.00074
Primary splenic lymphoma. Case study
Leonid I. Dvoretsky1, Oleg E. Lutsevich2, Vasilii V. Filippov3, Sergei S. Golubev4, Svetlana E. Kolendo11 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
2 Yevdokimov Moscow State University of Medicine and Dentistry, Moscow, Russia;
3 Center for Endosurgery and Lithotripsy, Moscow, Russia;
4 Laboratoires De Genie, Moscow, Russia
dvoretski@mail.ru
Abstract
The case of primary splenic lymphoma, the uncommon type of non-Hodgkin lymphoma presenting with prominent splenomegaly, is reported. The disease is characterized by long asymptomatic stage and splenic abscess found during splenectomy.
Key words: primary splenic lymphoma, non-Hodgkin lymphoma, splenectomy, splenic abscess
For citation: Dvoretsky L.I., Lutsevich O.E., Filippov V.V., Golubev S.S., Kolendo S.E. Primary splenic lymphoma. Case study. Clinical review for general practice. 2021; 6: 6–9. DOI: 10.47407/kr2021.2.6.00074
Первичная лимфома селезенки (ПЛС) является редким опухолевым заболеванием, составляющим менее 2% всех лимфом [1, 2] и около 1% неходжкинских лимфом (НХЛ) [3]. НХЛ – гетерогенная группа поликлональных лимфопролиферативных заболеваний, различающихся по гистологической картине, клиническим проявлениям и прогнозу. На долю НХЛ приходится 4–5% ежегодно регистрируемых злокачественных опухолей. В основе развития заболевания лежит нарушение нормальной дифференцировки лимфоидной клетки вследствие изменений ее генома (транслокации и делеции) под влиянием этиологических факторов.
Клинические проявления ПЛС могут быть обусловлены увеличением размеров селезенки, оказывающей давление на соседние органы (желудок, кишечник). Пациенты жалуются на чувство раннего насыщения во время еды, тяжесть в левом подреберье. Описаны случаи спонтанного разрыва селезенки [4], абсцессов [5], асцита [2]. Другие симптомы ПЛС включают похудение, потливость, лихорадку, устойчивую к антибиотикам. Основным методом диагностики ПЛС является спленэктомия с последующим гистологическим и иммуногистохимическим исследованием.
Приводим клиническое наблюдение больной с ПЛС.
Больная М., 63 лет, обратилась с жалобами на боли в левой половине живота, беспокоящие ее на протяжении нескольких дней. Боли не иррадиируют, не связаны с приемом пищи, не сопровождаются тошнотой, рвотой. В течение нескольких лет страдает артериальной гипертонией, отмечает приступы суправентрикулярной тахикардии. Принимает гипотензивные препараты (ингибиторы ангиотензинпревращающего фермента, диуретики), Конкор, Алапинин. Гинекологический анамнез: операция по поводу миомы матки. Родов – 3, абортов – 3. Менопауза с 43 лет.
Объективно: состояние удовлетворительное. Кожные покровы обычной окраски. Изменений на коже нет. Периферические лимфоузлы не увеличены. Костно-
суставная система без особенностей. Дыхание везикулярное, хрипы не прослушиваются. Тоны сердца ритмичные, шумов нет. Живот не увеличен в объеме. Обе половины симметричны. Пальпация во всех отделах безболезненная. Пальпируется селезенка, безболезненная при пальпации. Печень не увеличена. Пальпация по ходу толстого кишечника безболезненная. Стул и мочеиспускание в норме.
Общий клинический анализ крови: гемоглобин – 138 г/л, эритроциты – 4,8×1012/л, МСН – 28 пг, лейкоциты – 4,3×109/л, эозинофилы – 2%, палочкоядерные нейтрофилы – 3%, сегментоядерные нейтрофилы – 51%, лимфоциты – 37%, моноциты – 9%, тромбоциты – 168×109/л. Биохимический анализ крови: глюкоза – 6,35 ммоль/л, холестерин – 3,77 ммоль/л, билирубин общий – 26,2 мкмоль/л, аланинаминотрансфераза – 19,1 ЕД/л, аспартатаминотрансфераза – 13,3 ЕД/л. Общий анализ мочи: относительная плотность 1030, белок не обнаружен, нитраты обнаружены, лейкоциты – 35–40, эритроциты – 5–10, бактерии – в значительном количестве, слизь – в умеренном количестве.
Компьютерная томография (КТ) органов брюшной полости с контрастным усилением (рис. 1). Размеры селезенки: верхне-нижний – 200 мм, латеральный –
60 мм, передне-задний – 110 мм. У висцеральной поверхности селезенки две добавочных дольки размерами 9 и 10 мм. Селезеночная вена не расширена. В селезенке обнаружено 2 образования с ровными, нечеткими границами. Образование 55 (R-L)×49 (A-P)×36 (S-I) мм с нативной плотностью 10 ед. Н и накоплением контрастного препарата в центральных отделах до 12 ед. Н в артериальной фазе и 19 ед. Н в венозной, и до 30–37 ед.
Н – в периферических (рис. 1, а–в). Образование 13 мм с нативной плотностью 42 ед. Н и равномерным накоплением контрастного препарата до 59–83 ед. Н (рис. 1, г–е). Заключение: опухоль селезенки, спленомегалия.
Больной проведена позитронно-эмиссионная компьютерная томография (ПЭТ/КТ), по данным которой поражение периферических, бронхопульмональных и других лимфоузлов не выявлено.

 Произведена спленэктомия лапароскопическим доступом из 4 троакарных проколов (18.03.2021). Обнаружена увеличенная селезенка размером 20×10×6 см, верхним полюсом интимно спаянная с диафрагмой. После мобилизации желудочно-ободочной связки в жировой клетчатке ворот селезенки выделены селезеночная артерия и вена, клипированы, пересечены с коагуляцией аппаратом LigaSure. Селезенка выделена из ложа, при мобилизации верхнего полюса вскрыт абсцесс с жидкостным компонентом и белесоватым детритом, стенка абсцесса интимно сращена с брюшиной диафрагмы. Содержимое эвакуировано аспирационным устройством, ложе абсцесса на диафрагме коагулировано. Препарат извлечен из брюшной полости в контейнере фрагментарно. Гемостаз по ходу
Произведена спленэктомия лапароскопическим доступом из 4 троакарных проколов (18.03.2021). Обнаружена увеличенная селезенка размером 20×10×6 см, верхним полюсом интимно спаянная с диафрагмой. После мобилизации желудочно-ободочной связки в жировой клетчатке ворот селезенки выделены селезеночная артерия и вена, клипированы, пересечены с коагуляцией аппаратом LigaSure. Селезенка выделена из ложа, при мобилизации верхнего полюса вскрыт абсцесс с жидкостным компонентом и белесоватым детритом, стенка абсцесса интимно сращена с брюшиной диафрагмы. Содержимое эвакуировано аспирационным устройством, ложе абсцесса на диафрагме коагулировано. Препарат извлечен из брюшной полости в контейнере фрагментарно. Гемостаз по ходу операции. Брюшная полость промыта, дренаж к ложу селезенки. Послеоперационный период протекал без осложнений.
Гистологическое исследование препарата селезенки (рис. 2). Фрагменты селезенки с множественными очагами некроза, нарушенным рисунком строения за счет диффузной пролиферации мономорфных лимфоцитов с крупным гиперхромным ядром с мелкодисперсным глыбчатым хроматином, с большим количеством патологических митозов. В области пролиферации лимфоидных элементов целостность капсулы нарушена. Заключение: морфологическая картина лимфопролиферативного заболевания.
Результаты иммуногистохимического исследования представлены в таблице. Заключение: диффузная В-крупноклеточная лимфома, негерминальный тип по Хансу (DLBCL, NOS) ICD-0 cod 9680/3.
Больной проведено 5 курсов полихимиотерапии по программе СНОР. При контрольной ПЭТ/КТ поражение лимфоузлов не выявлено.
Обсуждение
Наличие у больных выраженной спленомегалии требует проведения диагностического поиска с использованием современных методов исследования, позволяющих в большинстве случаев верифицировать причины спленомегалии (цирроз печени, гемобластозы, инфекции, гемолитические анемии и др.). При проведении КТ органов брюшной полости у данной пациентки выявлены два образования в селезенке (см. рис. 1), что при отсутствии портальной гипертензии, лабораторных признаков поражения печени, гемолитической анемии, инфекционного процесса позволило с высокой долей вероятности заподозрить лимфопролиферативное заболевание (лимфому Ходжкина, НХЛ). Следующим этапом диагностического поиска явилась спленэктомия, поскольку предполагаемый диагноз требовал морфологической верификации. При гистологическом исследовании селезенки выявлена диффузная пролиферация мономорфных лимфоцитов с крупным гиперхромным ядром и большим количеством патологических митозов, т.е. картина лимфопролиферативного заболевания (см. рис. 2). Обращало внимание наличие в препарате множественных очагов некроза, что является характерным для морфологического варианта диффузной В-крупноклеточной лимфомы [6]. При иммуногистохимическом исследовании, являющимся обязательным для дифференциальной диагностики вариантов лимфом, были выявлены маркеры диффузной В-крупноклеточной лимфомы. Отсутствие поражений периферических, внутригрудных и забрюшинных лимфоузлов (данные ПЭТ/КТ) позволили трактовать заболевание как ПЛС (первичную В-крупноклеточную лимфому селезенки). Данный морфологический вариант является наиболее частым, составляющим 1/3 всех случаев ПЛС [7].Особенностью данного наблюдения является практически бессимптомное течение заболевания, проявившегося непосредственно перед обращением к врачу незначительными болями в левом подреберье. Согласно клинической классификации Всемирной организации здравоохранения, различают: индолентные НХЛ (постепенное начало, относительно медленное течение); агрессивные НХЛ (относительное быстрое течение с ранним появлением В-симптомов); высокоагрессивные НХЛ (быстрое прогрессирование, приводящее при отсутствии адекватного лечения за короткое время к летальному исходу). НХЛ у описанной пациентки, проявившейся как ПЛС, можно отнести к классу индолентных (малосимптомных) лимфом с относительно медленным течением заболевания, которое длительное время клинически не проявлялось. В подобных случаях заболевание нередко выявляется случайно при обследовании больных по различным поводам.

Наряду с отсутствием клинических признаков заболевания, у больной не наблюдалось изменений в периферической крови, среди которых могут быть цитопении в различных сочетаниях [8] или повышение активности лактатдегидрогеназы [9], являющихся поводом для обследования таких пациентов. Возникает вопрос о причинах клинической манифестации заболевания, длительное время протекавшего бессимптомно. Возможно, что это было обусловлено развитием абсцесса в области верхнего полюса селезенки, который и стал причиной появившейся клинической симптоматики у больной с выраженной спленомегалией. Ранее сообщалось о трех случаях абсцесса селезенки у больных ПЛС, которые авторы считали первым описанием сочетания абсцесса и ПЛС [10]. Однако имеется более раннее описание абсцесса селезенки у больного ПЛС [5]. Особенностью лучевых признаков ПЛС у данной больной было наличие в селезенке двух объемных образований различных размеров, с четкими неровными контурами, накапливающих контрастное вещество.
Что касается прогноза ПЛС, то средняя продолжительность жизни больных после спленэктомии и полихимиотерапии составляет 7,48 года [11], а частота рецидивов заболевания достигает 40% [12]. После завершения курса полихимиотерапии больная в стабильном состоянии, без признаков ближайшего рецидива находится под наблюдением.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах / Information about the authors
Дворецкий Леонид Иванович – д-р мед. наук, проф. каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). Е-mail: dvoretski@mail.ru; ORCID: 0000-0003-3186-0102
Leonid I. Dvoretsky – D. Sci. (Med.), Prof., Sechenov First Moscow State Medical University (Sechenov University). Е-mail: dvoretski@mail.ru; ORCID 0000-0003-3186-0102
Луцевич Олег Эммануилович – чл.-корр. РАН, д-р мед. наук, проф., зав. кафедрой факультетской хирургии №1, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова». Е-mail: oleglutscvich@gmail.com; ORCID: 0000-0002-8092-0573
Oleg E. Lutsevich – Corr. Memb. RAS, D. Sci. (Med.), Full Prof., Yevdokimov Moscow State University of Medicine and Dentistry. Е-mail: oleglutscvich@gmail.com; ORCID: 0000-0002-8092-0573
Филиппов Василий Васильевич – врач-рентгенолог, АО «ЦЭЛТ». E-mail: vvphvvph@mail.ru
Vasilii V. Filippov – radiologist, Center for Endosurgery and Lithotripsy. E-mail: vvphvvph@mail.ru
Голубев Сергей Степанович – канд. мед. наук, мед. директор, ООО «Лаборатуар де Жени». E-mail: gs@ldg.su
Sergei S. Golubev – Cand. Sci. (Med.), Med. Dir., Laboratoires De Genie. E-mail: gs@ldg.su
Колендо Светлана Евгеньевна – канд. мед. наук, доцент каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ им.
И.М. Сеченова» (Сеченовский Университет). Е-mail: telets.28.piter@mail.ru
Svetlana E. Kolendo – Cand. Sci. (Med.), Sechenov First Moscow State Medical University (Sechenov University). Е-mail: telets.28.piter@mail.ru
Статья поступила в редакцию / The article received: 16.09.2021
Статья принята к печати / The article approved for publication: 23.09.2021
Список исп. литературыСкрыть список1. Gobbi PG, Grignani GE, Pozzetti U et al. Primaryspleniclymphoma: doesitexist? Haematologica 1994; 79: 286–93.
2. Healy NA, Conneely JB, Mahon S et al. Primary splenic lymphoma presenting with ascites. Rare Tumors 2011; 3: e25.
3. Falk S, Stutte HJ. Primary malignant lymphomas of the spleen. A morphologic and immunohistochemical analysis of 17 cases. Cancer 1990; 66: 2612–9.
4. Ioannidis O, Papaemmanouil S, Paraskevas G et al. Pathologic Rupture of the Spleen as the Presenting Symptom of Primary Splenic Non-Hodgkin Lymphoma. JGastrointest Cancer 2012; 43 (Suppl. 1): S 9–12. DOI: 10.1007/s12029-011-9280-2. PMID: 21519811
5. Agrawal SC, Bharucha MA, Deo A, Velling K. Post-surgical diagnosis of primary DLBCL presenting as Splenic abscess. Austral – Asian J Cancer 2012; 11: 217–220.
6. Li M, Zhang L, Wu N et al. Imaging findings of primary splenic lymphoma: are view of 17 cases in which diagnosis was made at splenectomy. PLoS One 2013; 8 (11): e80264.
7. Torlakovic E. Bone Marrow Workshop Prague, 2012.
8. Khalid S, Daw, Daw H, Haddad A. Primary Splenic Diffuse Large
B-Cell Lymphoma: A Rare Case of Massive Splenomegaly and Thrombocytopenia. Cureus 2018; 10 (7): e3026. DOI: 10.7759/cureus.3026
9. Bairey O, Shvidel L, Perry C et al. Characteristics of primary splenic diffuse large B-cell lymphoma and role of splenectomy in improving survival. N Cancer 2015; 121: 2909–16.
10. Abbasi S, Punni E, Fakhoury E et al. Surgical Management of Coexisting Primary Splenic Abscess and Lymphoma:Case Report and Review of Literature. J Current Surgery 2016; 6 (3–4): 73–4.
11. Brox A, Bishinsky JI, Berry G. Primarynon-Hodgkin lymphoma of the spleen. Am J Hematol 1991; 38: 95100.
12. Chiappella A, Vitolo U. Lenalidomide in diffuse large B-cell lymphomas. Adv Hematol 2012; 2012: 498342. DOI: 10.1155/2012/ 498342. PMID: 22792112; PMCID: PMC3390034.
19 сентября 2021
Количество просмотров: 4023


