Клинический разбор в общей медицине №06 2021
1 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
2 National Medical Research Center for Preventive Medicine, Moscow, Russia
novikovastomat@mail.ru
Abstract
Type 2 diabetes mellitus is a violation of carbohydrate metabolism caused by insulin resistance and relative insulin insufficiency or a violation of insulin secretion with or without insulin resistance. The number of people with diabetes increased from 108 million in 1980 to 422 million in 2014. The World Health Organization (WHO) predicts that by 2030 this number will increase to 439 million, which is almost 10% of the adult population. A dentist is often the first to encounter manifestations of diabetes mellitus in the oral cavity, such as caries, candidiasis, dryness, inflammatory periodontal diseases, etc. Therefore, timely diagnosis and close interaction of doctors of different specialties is crucial for the treatment of this disease.
Key words: diabetes mellitus, periodontal disease.
For citation: Novikova I.A., Panina T.M. Oral manifestations of diabetes mellitus. Case report. Clinical review for general practice. 2021; 6: 53–56. DOI: 10.47407/kr2021.2.6.00081
Сахарный диабет (СД) – заболевание неинфекционной природы, характеризующееся хронической гипергликемией, являющейся результатом нарушения секреции инсулина, сопровождающейся изменениями углеводного, белкового и липидного обмена.
СД превратился в глобальную проблему, осложнения которой оказывают значительное негативное влияние на качество жизни и долголетие пациентов, являясь одной из причин слепоты, почечной недостаточности, заболеваний сердечно-сосудистой системы, инсульта, развития диабетической стопы и, как следствие, ампутации нижних конечностей.
По данным Международной диабетической федерации, численность пациентов с СД в возрасте 20–79 лет в мире на 1 января 2018 г. превысила 425 млн и их число будет неуклонно возрастать, а к 2030 г. может превысить 500 млн.
В Российской Федерации, по данным регистра больных СД, на 1 января 2019 г. состояли на диспансерном учете 4,58 млн человек (3,1% населения), из них 92% (4,2 млн) – СД 2-го типа, 6% (256 тыс.) – СД 1-го типа и 2% (90 тыс.) – другие типы СД [1–5].
Значительные экономические расходы и социальный ущерб, связанные с ростом распространенности СД и его осложнений, высокой инвалидизацией и смертностью, послужили причиной принятия в 2006 г. Резолюции Организацией объединенных наций (ООН), заявившей о всемирной угрозе СД и призывающей к развитию национальных программ по предупреждению, лечению и профилактике диабета и его осложнений.
Частота осложнений СД 1-го типа и СД 2-го типа распределилась следующим образом:
• СД 1-го типа: диабетическая нейропатия – 33,6%, диабетическая ретинопатия – 27,2%, нефропатия – 20,1%, гипертония – 17,1%, диабетическая макроангиопатия – 12,1% пациентов, синдром диабетической стопы – 4,3%, ишемическая болезнь сердца – 3,5%, цереброваскулярные нарушения – 1,5%, инфаркт миокарда – 1,1% пациентов.
• СД 2-го типа: гипертония – 40,6%, диабетическая нейропатия –18,6%, диабетическая ретинопатия – 13,0%, ишемическая болезнь сердца – 11,0%, диабетическая нефропатия – 6,3%, макроангиопатия – 6,0%, цереброваскулярные нарушения – 4,0%, инфаркт миокарда – 3,3%, синдром диабетической стопы – 2,0% пациентов [2, 6–8].
Считается, что в основе патогенеза СД 2-го типа лежат четыре ведущих механизма – резистентность клеток к инсулину, иммунные дисфункции, гипергликемия, гиперлипидемия [1]. Также при СД наблюдается нарушение функции полиморфно-ядерных лейкоцитов (адгезия лейкоцитов, хемотаксис и фагоцитоз), нарушение бактерицидной активности, изменение ответа на воздействие антигенов и изменение функции Т-лимфоцитов [4, 7, 9–11]. Многочисленные исследования показали четкую связь между хроническим воспалением и развитием СД 2-го типа, а тяжесть диабетических осложнений, как правило, пропорциональна степени и продолжительности гипергликемии [12–15].
В патогенезе воспалительных заболеваний пародонта при СД значительную роль отводят ангиопатии, являющейся следствием нарушения углеводного обмена, обмена гликозаминов и приводящей к изменению целостности базальной мембраны сосудов, что характеризуется повышением проницаемости их стенок.
Ангиопатия клинически проявляется в виде гиперемии, гиперплазии тканей пародонта, патологической подвижности зубов, образовании глубоких пародонтальных карманов, грануляций, потери прикрепления [9, 16–18]. В процессе жевания может происходить системное распространение пародонтопатогенных бактерий и продуктов их жизнедеятельности, вызывая бактериемию, приводящую к увеличению сывороточных уровней медиаторов воспаления, таких как интерлейкин 6, фибриноген и C-реактивный белок [9, 13]. Исследования подтверждают, что системный воспалительный статус, спровоцированный пародонтопатогенными бактериями при хроническом пародонтите, способствует развитию диабета 2-го типа [1, 9, 19].
Влияние гипергликемии на состояние полости рта выражается в повышении уровня глюкозы в ротовой жидкости, приводящей к активному размножению микрофлоры и образованию конечных продуктов гликолиза, которые способствуют повышению медиаторов воспаления [3, 12, 20–22]. Это приводит к возникновению ксеростомии, кариеса и некариозных поражений, воспалительных заболеваний пародонта, нарушению вкуса. Часто выявляется кандидоз, красный плоский лишай, географический язык. Наблюдается замедленное заживление ран, дисфункция слюнной железы, доброкачественная гипертрофия околоушных желез [8, 17]. Пациенты предъявляют жалобы на неприятный запах изо рта (галитоз), затрудненное пережевывание и проглатывание пищи, затрудненный прием лекарственных препаратов в таблетированной форме, ухудшение дикции, трудности при пользовании съемными ортопедическими конструкциями и др. В свою очередь, у стоматолога могут возникать определенные трудности при проведении лечебных манипуляций [1, 12, 16, 19, 22].
E. Mauri-Obradors (2017 г.) указывает, что основным осложнением, проявляющимся в полости рта при СД, являются заболевания пародонта, встречающиеся в 34–68% случаев. Степень разрушения тканей пародонта определяется уровнем метаболического контроля и длительностью заболевания. При этом риск потери альвеолярной кости у пациентов, плохо контролирующих свое заболевание (СД), в 11 раз выше, чем у здоровых людей. С другой стороны, при воспалительных заболеваниях тканей пародонта увеличивается риск ухудшения гликемических показателей и развития осложнений диабета [4, 9, 12, 19, 23].
В качестве примера представлен клинический случай проявления СД в полости рта.
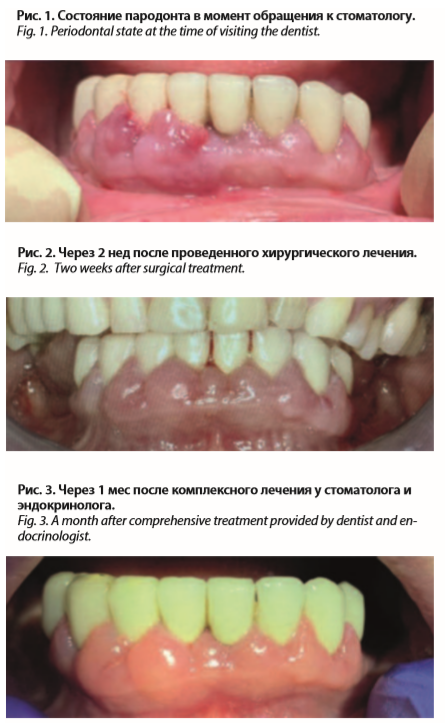 Пациентка, 47 лет, обратилась к стоматологу-терапевту с жалобами на неприятный запах изо рта, необычный вид десны в области зубов на нижней челюсти, кровоточивость при чистке зубов, болезненность при пережевывании твердой пищи. Жалобы появились около 1 года назад. К врачу не обращалась. Сопутствующие заболевания: гипертоническая болезнь 1-й степени, хронический гастрит. Аллергоанамнез не отягощен.
Пациентка, 47 лет, обратилась к стоматологу-терапевту с жалобами на неприятный запах изо рта, необычный вид десны в области зубов на нижней челюсти, кровоточивость при чистке зубов, болезненность при пережевывании твердой пищи. Жалобы появились около 1 года назад. К врачу не обращалась. Сопутствующие заболевания: гипертоническая болезнь 1-й степени, хронический гастрит. Аллергоанамнез не отягощен.
Объективное обследование: конфигурация лица не изменена, кожные покровы не изменены в цвете, регионарные лимфатические узлы не пальпируются, безболезненны.
Во время обследования пациента отмечался неприятный запах изо рта, значительное количество мягких и твердых над- и поддесневых зубных отложений, десна отечна, цианотична, десневые сосочки перекрывают коронку зуба на 1/3 (рис. 1).
Согласно Клиническим рекомендациям стоматологический статус оценивали при помощи: упрощенного индекса Грина–Вермиллиона (OHI-S, Green, Vermillion, 1964) – неудовлетворительный; индекса кровоточивости Мюллеманна (H.R. Mühlemann) – 3, индекса КПУ-21 (кариес – 4, пломбы – 9, удалено – 8), пародонтального индекс PI (A. Russel, 1956 г.) – 4,0. Степень подвижности зубов оценивалась по Миллеру (S.C. Miller, 1938 г.) в модификации Флезара (Flezar, 1980) – 2. Определение глубины пародонтального кармана проводилось калиброванным пародонтальным зондом – 4–8 мм. На ортопантомограмме прослеживается резорбция костных стенок альвеол на 1/2 и более.
Диагноз стоматологический (предварительный): хронический пародонтит средне-тяжелой степени. Код по Международной классификации болезней 10-го пересмотра (МКБ-10): К05.31. Хронический пародонтит. Генерализованный.
План лечения включал: санацию полости рта, профессиональную гигиену полости рта, подбор средств индивидуальной гигиены полости рта, обучение
гигиене рта, контролируемую чистку зубов, местное лечение, консультацию пародонтолога, стоматолога-ортопеда, проведение рентгенологического исследования [3, 24].
После проведенного пародонтологом обследования, включавшего конусно-лучевую компьютерную томографию, поставлен окончательный диагноз – хронический пародонтит генерализованный средне-тяжелой степени. Код по МКБ-10: К05.31. Хронический пародонтит. Генерализованный.
Пародонтит часто является проявлением СД и для исключения или подтверждения диагноза стоматолог направил пациентку к эндокринологу на консультацию.
После проведенного обследования эндокринолог поставил диагноз: СД 2-го типа, назначил лечение.
Стоматолог назначил местное лечение, включающее: профессиональную гигиену полости рта, обучение гигиене полости рта, контроль гигиены полости рта, использование ирригатора, полоскание раствором хлоргексидина биглюконата 0,05%, хирургическое лечение – открытый кюретаж в области фронтальной группы зубов на нижней челюсти. Во время проведения открытого кюретажа были удалены грануляции и остатки зубного камня с помощью ультразвукового скейлера и кюрет Грейси, поверхность корня сглажена, проведена деэпителизация лоскута, наложены узловые швы, пародонтальная повязка.
Состояние пародонта через 2 нед и 1 мес после проведенного лечения представлено на рис. 2 и 3. Пациентка продолжает лечение, назначенное эндокринологом.
Стоматологу необходимо знать алгоритм обследования пациентов с воспалительными заболеваниями пародонта для своевременного оказания необходимой помощи, а также направлять таких пациентов к врачам-специалистам для уточнения диагноза, что поможет вовремя начать соответствующее лечение и избежать возможных осложнений. Только совместная работа врачей-стоматологов и врачей других специальностей по ранней диагностике и профилактике осложнений СД позволит получить хорошие результаты от лечения.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах / Information about the authors
Новикова Ирина Анатольевна – канд. мед. наук, доцент каф. терапевтической стоматологии, ФГАОУ ВО «Первый МГМУ
им. И.М. Сеченова» (Сеченовский Университет). E-mail: novikovastomat@mail.ru; ORCID: 0000-0003-3353-5290
Irina A. Novikova – Cand. Sci. (Med.), Sechenov First Moscow State Medical University (Sechenov University). E-mail: novikovastomat@mail.ru; ORCID: 0000-0003-3353-5290
Панина Татьяна Михайловна – канд. мед. наук, зав. отд-нием стоматологии, ФГБОУ «НМИЦ терапии и профилактической медицины». E-mail: embuter@yandex.ru; ORCID: 0000-0002-3582-8866
Tatiana M. Panina – Cand. Sci. (Med.), National Medical Research Center for Preventive Medicine. E-mail: embuter@yandex.ru; ORCID: 0000-0002-3582-8866
Статья поступила в редакцию / The article received: 16.09.2021
Статья принята к печати / The article approved for publication: 23.09.2021
Клинический разбор в общей медицине №06 2021
Проявление сахарного диабета в полости рта. Клинический случай
Номера страниц в выпуске:53-56
Аннотация
Сахарный диабет 2-го типа – это нарушение углеводного обмена, вызванное инсулинорезистентностью и относительной инсулиновой недостаточностью или нарушением секреции инсулина с инсулинорезистентностью или без нее. Число людей с сахарным диабетом увеличилось со 108 млн в 1980 г. до 422 млн в 2014 г. Всемирная организация здравоохранения прогнозирует, что к 2030 г. это число увеличится до 439 млн, что составит почти 10% взрослого населения. Врач-стоматолог часто первым сталкивается с проявлениями сахарного диабета в полости рта, такими как кариес, кандидоз, сухость, воспалительные заболевания пародонта и др. Поэтому своевременная диагностика и тесное взаимодействие врачей разных специальностей является решающим для лечения данного заболевания.
Ключевые слова: сахарный диабет, пародонтит.
Для цитирования: Новикова И.А., Панина Т.М. Проявление сахарного диабета в полости рта. Клинический случай. Клинический разбор в общей медицине. 2021; 6: 53–56. DOI: 10.47407/kr2021.2.6.00081
Сахарный диабет 2-го типа – это нарушение углеводного обмена, вызванное инсулинорезистентностью и относительной инсулиновой недостаточностью или нарушением секреции инсулина с инсулинорезистентностью или без нее. Число людей с сахарным диабетом увеличилось со 108 млн в 1980 г. до 422 млн в 2014 г. Всемирная организация здравоохранения прогнозирует, что к 2030 г. это число увеличится до 439 млн, что составит почти 10% взрослого населения. Врач-стоматолог часто первым сталкивается с проявлениями сахарного диабета в полости рта, такими как кариес, кандидоз, сухость, воспалительные заболевания пародонта и др. Поэтому своевременная диагностика и тесное взаимодействие врачей разных специальностей является решающим для лечения данного заболевания.
Ключевые слова: сахарный диабет, пародонтит.
Для цитирования: Новикова И.А., Панина Т.М. Проявление сахарного диабета в полости рта. Клинический случай. Клинический разбор в общей медицине. 2021; 6: 53–56. DOI: 10.47407/kr2021.2.6.00081
Oral manifestations of diabetes mellitus. Case report
Irina A. Novikova1, Tatiana M. Panina21 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
2 National Medical Research Center for Preventive Medicine, Moscow, Russia
novikovastomat@mail.ru
Abstract
Type 2 diabetes mellitus is a violation of carbohydrate metabolism caused by insulin resistance and relative insulin insufficiency or a violation of insulin secretion with or without insulin resistance. The number of people with diabetes increased from 108 million in 1980 to 422 million in 2014. The World Health Organization (WHO) predicts that by 2030 this number will increase to 439 million, which is almost 10% of the adult population. A dentist is often the first to encounter manifestations of diabetes mellitus in the oral cavity, such as caries, candidiasis, dryness, inflammatory periodontal diseases, etc. Therefore, timely diagnosis and close interaction of doctors of different specialties is crucial for the treatment of this disease.
Key words: diabetes mellitus, periodontal disease.
For citation: Novikova I.A., Panina T.M. Oral manifestations of diabetes mellitus. Case report. Clinical review for general practice. 2021; 6: 53–56. DOI: 10.47407/kr2021.2.6.00081
Сахарный диабет (СД) – заболевание неинфекционной природы, характеризующееся хронической гипергликемией, являющейся результатом нарушения секреции инсулина, сопровождающейся изменениями углеводного, белкового и липидного обмена.
СД превратился в глобальную проблему, осложнения которой оказывают значительное негативное влияние на качество жизни и долголетие пациентов, являясь одной из причин слепоты, почечной недостаточности, заболеваний сердечно-сосудистой системы, инсульта, развития диабетической стопы и, как следствие, ампутации нижних конечностей.
По данным Международной диабетической федерации, численность пациентов с СД в возрасте 20–79 лет в мире на 1 января 2018 г. превысила 425 млн и их число будет неуклонно возрастать, а к 2030 г. может превысить 500 млн.
В Российской Федерации, по данным регистра больных СД, на 1 января 2019 г. состояли на диспансерном учете 4,58 млн человек (3,1% населения), из них 92% (4,2 млн) – СД 2-го типа, 6% (256 тыс.) – СД 1-го типа и 2% (90 тыс.) – другие типы СД [1–5].
Значительные экономические расходы и социальный ущерб, связанные с ростом распространенности СД и его осложнений, высокой инвалидизацией и смертностью, послужили причиной принятия в 2006 г. Резолюции Организацией объединенных наций (ООН), заявившей о всемирной угрозе СД и призывающей к развитию национальных программ по предупреждению, лечению и профилактике диабета и его осложнений.
Частота осложнений СД 1-го типа и СД 2-го типа распределилась следующим образом:
• СД 1-го типа: диабетическая нейропатия – 33,6%, диабетическая ретинопатия – 27,2%, нефропатия – 20,1%, гипертония – 17,1%, диабетическая макроангиопатия – 12,1% пациентов, синдром диабетической стопы – 4,3%, ишемическая болезнь сердца – 3,5%, цереброваскулярные нарушения – 1,5%, инфаркт миокарда – 1,1% пациентов.
• СД 2-го типа: гипертония – 40,6%, диабетическая нейропатия –18,6%, диабетическая ретинопатия – 13,0%, ишемическая болезнь сердца – 11,0%, диабетическая нефропатия – 6,3%, макроангиопатия – 6,0%, цереброваскулярные нарушения – 4,0%, инфаркт миокарда – 3,3%, синдром диабетической стопы – 2,0% пациентов [2, 6–8].
Считается, что в основе патогенеза СД 2-го типа лежат четыре ведущих механизма – резистентность клеток к инсулину, иммунные дисфункции, гипергликемия, гиперлипидемия [1]. Также при СД наблюдается нарушение функции полиморфно-ядерных лейкоцитов (адгезия лейкоцитов, хемотаксис и фагоцитоз), нарушение бактерицидной активности, изменение ответа на воздействие антигенов и изменение функции Т-лимфоцитов [4, 7, 9–11]. Многочисленные исследования показали четкую связь между хроническим воспалением и развитием СД 2-го типа, а тяжесть диабетических осложнений, как правило, пропорциональна степени и продолжительности гипергликемии [12–15].
В патогенезе воспалительных заболеваний пародонта при СД значительную роль отводят ангиопатии, являющейся следствием нарушения углеводного обмена, обмена гликозаминов и приводящей к изменению целостности базальной мембраны сосудов, что характеризуется повышением проницаемости их стенок.
Ангиопатия клинически проявляется в виде гиперемии, гиперплазии тканей пародонта, патологической подвижности зубов, образовании глубоких пародонтальных карманов, грануляций, потери прикрепления [9, 16–18]. В процессе жевания может происходить системное распространение пародонтопатогенных бактерий и продуктов их жизнедеятельности, вызывая бактериемию, приводящую к увеличению сывороточных уровней медиаторов воспаления, таких как интерлейкин 6, фибриноген и C-реактивный белок [9, 13]. Исследования подтверждают, что системный воспалительный статус, спровоцированный пародонтопатогенными бактериями при хроническом пародонтите, способствует развитию диабета 2-го типа [1, 9, 19].
Влияние гипергликемии на состояние полости рта выражается в повышении уровня глюкозы в ротовой жидкости, приводящей к активному размножению микрофлоры и образованию конечных продуктов гликолиза, которые способствуют повышению медиаторов воспаления [3, 12, 20–22]. Это приводит к возникновению ксеростомии, кариеса и некариозных поражений, воспалительных заболеваний пародонта, нарушению вкуса. Часто выявляется кандидоз, красный плоский лишай, географический язык. Наблюдается замедленное заживление ран, дисфункция слюнной железы, доброкачественная гипертрофия околоушных желез [8, 17]. Пациенты предъявляют жалобы на неприятный запах изо рта (галитоз), затрудненное пережевывание и проглатывание пищи, затрудненный прием лекарственных препаратов в таблетированной форме, ухудшение дикции, трудности при пользовании съемными ортопедическими конструкциями и др. В свою очередь, у стоматолога могут возникать определенные трудности при проведении лечебных манипуляций [1, 12, 16, 19, 22].
E. Mauri-Obradors (2017 г.) указывает, что основным осложнением, проявляющимся в полости рта при СД, являются заболевания пародонта, встречающиеся в 34–68% случаев. Степень разрушения тканей пародонта определяется уровнем метаболического контроля и длительностью заболевания. При этом риск потери альвеолярной кости у пациентов, плохо контролирующих свое заболевание (СД), в 11 раз выше, чем у здоровых людей. С другой стороны, при воспалительных заболеваниях тканей пародонта увеличивается риск ухудшения гликемических показателей и развития осложнений диабета [4, 9, 12, 19, 23].
В качестве примера представлен клинический случай проявления СД в полости рта.
Клинический случай
 Пациентка, 47 лет, обратилась к стоматологу-терапевту с жалобами на неприятный запах изо рта, необычный вид десны в области зубов на нижней челюсти, кровоточивость при чистке зубов, болезненность при пережевывании твердой пищи. Жалобы появились около 1 года назад. К врачу не обращалась. Сопутствующие заболевания: гипертоническая болезнь 1-й степени, хронический гастрит. Аллергоанамнез не отягощен.
Пациентка, 47 лет, обратилась к стоматологу-терапевту с жалобами на неприятный запах изо рта, необычный вид десны в области зубов на нижней челюсти, кровоточивость при чистке зубов, болезненность при пережевывании твердой пищи. Жалобы появились около 1 года назад. К врачу не обращалась. Сопутствующие заболевания: гипертоническая болезнь 1-й степени, хронический гастрит. Аллергоанамнез не отягощен.Объективное обследование: конфигурация лица не изменена, кожные покровы не изменены в цвете, регионарные лимфатические узлы не пальпируются, безболезненны.
Во время обследования пациента отмечался неприятный запах изо рта, значительное количество мягких и твердых над- и поддесневых зубных отложений, десна отечна, цианотична, десневые сосочки перекрывают коронку зуба на 1/3 (рис. 1).
Согласно Клиническим рекомендациям стоматологический статус оценивали при помощи: упрощенного индекса Грина–Вермиллиона (OHI-S, Green, Vermillion, 1964) – неудовлетворительный; индекса кровоточивости Мюллеманна (H.R. Mühlemann) – 3, индекса КПУ-21 (кариес – 4, пломбы – 9, удалено – 8), пародонтального индекс PI (A. Russel, 1956 г.) – 4,0. Степень подвижности зубов оценивалась по Миллеру (S.C. Miller, 1938 г.) в модификации Флезара (Flezar, 1980) – 2. Определение глубины пародонтального кармана проводилось калиброванным пародонтальным зондом – 4–8 мм. На ортопантомограмме прослеживается резорбция костных стенок альвеол на 1/2 и более.
Диагноз стоматологический (предварительный): хронический пародонтит средне-тяжелой степени. Код по Международной классификации болезней 10-го пересмотра (МКБ-10): К05.31. Хронический пародонтит. Генерализованный.
План лечения включал: санацию полости рта, профессиональную гигиену полости рта, подбор средств индивидуальной гигиены полости рта, обучение
гигиене рта, контролируемую чистку зубов, местное лечение, консультацию пародонтолога, стоматолога-ортопеда, проведение рентгенологического исследования [3, 24].
После проведенного пародонтологом обследования, включавшего конусно-лучевую компьютерную томографию, поставлен окончательный диагноз – хронический пародонтит генерализованный средне-тяжелой степени. Код по МКБ-10: К05.31. Хронический пародонтит. Генерализованный.
Пародонтит часто является проявлением СД и для исключения или подтверждения диагноза стоматолог направил пациентку к эндокринологу на консультацию.
После проведенного обследования эндокринолог поставил диагноз: СД 2-го типа, назначил лечение.
Стоматолог назначил местное лечение, включающее: профессиональную гигиену полости рта, обучение гигиене полости рта, контроль гигиены полости рта, использование ирригатора, полоскание раствором хлоргексидина биглюконата 0,05%, хирургическое лечение – открытый кюретаж в области фронтальной группы зубов на нижней челюсти. Во время проведения открытого кюретажа были удалены грануляции и остатки зубного камня с помощью ультразвукового скейлера и кюрет Грейси, поверхность корня сглажена, проведена деэпителизация лоскута, наложены узловые швы, пародонтальная повязка.
Состояние пародонта через 2 нед и 1 мес после проведенного лечения представлено на рис. 2 и 3. Пациентка продолжает лечение, назначенное эндокринологом.
Заключение
Врачам-стоматологам и врачам других специальностей необходимо помнить о возможных проявления СД в полости рта [16, 25].Стоматологу необходимо знать алгоритм обследования пациентов с воспалительными заболеваниями пародонта для своевременного оказания необходимой помощи, а также направлять таких пациентов к врачам-специалистам для уточнения диагноза, что поможет вовремя начать соответствующее лечение и избежать возможных осложнений. Только совместная работа врачей-стоматологов и врачей других специальностей по ранней диагностике и профилактике осложнений СД позволит получить хорошие результаты от лечения.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах / Information about the authors
Новикова Ирина Анатольевна – канд. мед. наук, доцент каф. терапевтической стоматологии, ФГАОУ ВО «Первый МГМУ
им. И.М. Сеченова» (Сеченовский Университет). E-mail: novikovastomat@mail.ru; ORCID: 0000-0003-3353-5290
Irina A. Novikova – Cand. Sci. (Med.), Sechenov First Moscow State Medical University (Sechenov University). E-mail: novikovastomat@mail.ru; ORCID: 0000-0003-3353-5290
Панина Татьяна Михайловна – канд. мед. наук, зав. отд-нием стоматологии, ФГБОУ «НМИЦ терапии и профилактической медицины». E-mail: embuter@yandex.ru; ORCID: 0000-0002-3582-8866
Tatiana M. Panina – Cand. Sci. (Med.), National Medical Research Center for Preventive Medicine. E-mail: embuter@yandex.ru; ORCID: 0000-0002-3582-8866
Статья поступила в редакцию / The article received: 16.09.2021
Статья принята к печати / The article approved for publication: 23.09.2021
Список исп. литературыСкрыть список1. Балмасова И.П., Ломакин Я.А., Бабаев Э.А. и др. Феномен «экранирования» индукции цитокинов микробиомом пародонта при сочетании пародонтита с сахарным диабетом типа 2. Acta Naturae. 2019; 11 (4): 79–87.
[Balmasova I.P., Lomakin Ia.A., Babaev E.A. et al. Fenomen "ekranirovaniia' induktsii tsitokinov mikrobiomom parodonta pri sochetanii parodontita s sakharnym diabetom tipa 2. Acta Naturae. 2019; 11 (4): 79–87 (in Russian).]
2. Дедов И.И., Шестакова М.В., Викулова О.К. Эпидемиология сахарного диабета в Российской Федерации: клинико-статистический анализ по данным Федерального регистра сахарного диабета. Сахарный диабет. 2017; 20 (1): 13–41. DOI: 10.14341/DM8664
[Dedov I.I., Shestakova M.V., Vikulova O.K. Epidemiology of diabetes mellitus in Russian Federation: clinical and statistical report according to the federal diabetes registry. Diabetes mellitus. 2017; 20 (1): 13–41. (in Russian). DOI: 10.14341/DM8664]
3. Клинические рекомендации (протоколы лечения) при диагнозе пародонтит. Утверждены Решением Совета Ассоциации общественных объединений «Стоматологическая Ассоциация России» от 23.04.2013 с изменениями и дополнениями на основании Постановления №18 Решением Совета Ассоциации общественных объединений «Стоматологическая Ассоциация России» от 30.09.2014, актуализированы 02.08.2018. М., 2018.
[Klinicheskie rekomendatsii (protokoly lecheniia) pri diagnoze parodontit. Utverzhdeny Resheniem Soveta Assotsiatsii obshchestvennykh ob"edinenii "Stomatologicheskaia Assotsiatsiia Rossii' ot 23.04.2013 s izmeneniiami i dopolneniiami na osnovanii Postanovleniia №18 Resheniem Soveta Assotsiatsii obshchestvennykh ob"edinenii "Stomatologicheskaia Assotsiatsiia Rossii' ot 30.09.2014, aktualizirovany 02.08.2018. M., 2018 (in Russian).]
4. Duncan BB, Schmidt MI, Pankow JS et al. Low-Grade Systemic Inflammation and the Development of Type 2 Diabetes: The Atherosclerosis Risk in Communities Study. Diabetes 2003; 52: 1799–8054.
5. Ida S, Kaneko R, Murata K. Utility of Real-Time and Retrospective Continuous Glucose Monitoring in Patients with Type 2 Diabetes Mellitus: A Meta-Analysis of Randomized Controlled Trials. J Dental Res 2019; 2019. ID4684815. DOI: 10.1155/2019/4684815
6. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. 9-й выпуск (дополненный). Сахарный диабет. 2019; 22 (S1): 1–212. DOI: 10.14341/DM221S1
[Standards of specialized diabetes care. Edited by I.I. Dedov, M.V. Shestakova, A.Yu. Mayorov. 9th Edition (revised). Diabetes mellitus. 2019; 22 (S1): 1–212. DOI: 10.14341/DM221S1 (in Russian).]
7. Дедов И.И., Шестакова М.В., Майоров А.Ю. и др. Сахарный диабет 2-го типа у взрослых. Сахарный диабет. 2020; 23 (S2): 4–102. DOI: 10.14341/DM23S22020
[Dedov I.I., Shestakova M.V., Mayorov A.Yu. et al. Diabetes mellitus type 2 in adults. Diabetes mellitus. 2020; 23 (2S): 4–102. DOI: 10.14341/DM23S22020 (in Russian).]
8. World Health Organization. 2011. Fact Sheet №312. Diabetes 2011. Geneva, 2011. http://www.who.int/mediacentre/factsh
9. Indurkar MS, Maurya AS, Indurkar S. Oral Manifestations of Diabetes. Clin Diabet 2016; 34: 54–7. DOI: 10.2337/diaclin.34.1.54
10. Tandon N, Ali MK, Narayan KMV. Pharmacologic prevention of microvascular and macrovascular complications in diabetes mellitus: implications of the results of recent clinical trials in type 2 diabetes. Am J Cardiovasc Drugs 20121; 12: 7–22.
11. World Health Organization. Definition, diagnosis and classification of diabetes mellitus and its complications: report of a WHO consultation. Part 1, Diagnosis and classification of diabetes mellitus. Geneva; 1999.
12. Самир Гарти Четри. Эффективность лечебно-профилактических мероприятий у больных хроническим генерализованным пародонтитом на фоне сахарного диабета 2-го типа. Дис. … канд. мед. наук. М., 2018.
[(in Russian).]
13. Bajaj S, Prasad S, Gupta A, Singh VB. Oral manifestations in type-2 diabetes and related complications. Indian J Endocrinol Metab. 2012; 16:777–9. DOI: 10.4103/2230-8210.100673. PMid: 23087863. PMCid: PMC34759034
14. AlGhamdi L, AlKadi M, AlBeajan N et al. The burden of Diabetes, Its Oral Complications and Their Prevention and Management. Open Access Maced J Med Sci 2018; 6 (8): 1545–53. DOI: 10.3889/ oamjms.2018.294
15. Shoelson SE, Lee J, Goldfine AB. Review series Inflammation and insulin resistance. J Clin Invest 2006; 116: 1793–801
16. Бабаджан С.Г., Казакова Л.Н. Влияние эндокринной патологии на развитие и течение заболеваний в полости рта. Саратовский научно-медицинский журнал, 2013; 3: 366–9.
[Babadzhan S.G., Kazakova L.N. Vliianie endokrinnoi patologii na razvitie i techenie zabolevanii v polosti rta. Saratovskii nauchno-meditsinskii zhurnal 2013; 3: 366–9 (in Russian).]
17. Albert DA, Ward A, Allweiss P et al. Diabetes and oral disease: Implications for health professionals. Ann NY Acad Sci 2012; 1255:
1–15.
18. Artese HPC, Foz AM, de Sousa Rabelo M et al. Periodontal therapy and systemic inflammation in type 2 diabetes mellitus: a meta-analysis. PLoS One 2015; 10: e0128344. DOI: 10.1371/journal.pone. 0128344
19. Mauri-Obradors E, Estrugo-Devesa A, Jané-Salas E et al. Oral manifestations of Diabetes Mellitus. A systematic review. Med Oral Patol Oral Cir Bucal 2017; 22 (5): e586-94. DOI: 10.4317/medoral.21655
20. Воложин А.И. Патогенетические механизмы поражения пародонта при сахарном диабете. Стоматология нового тысячелетия: Российский научный форум с международным участием МГМСУ. М., 2002. С. 130–1.
[Volozhin A.I. Patogeneticheskie mekhanizmy porazheniia parodonta pri sakharnom diabete. Stomatologiia novogo tysiacheletiia: Rossiiskii nauchnyi forum s mezhdunarodnym uchastiem MGMSU. Moscow, 2002. S. 130–1 (in Russian).]
21. Григорян К.Р., Барер Г.М. Современные аспекты патогенеза пародонтита у больных сахарным диабетом. Сахарный диабет. 2006; 2: 64–9.
[Grigorian K.R., Barer G.M. Sovremennye aspekty patogeneza parodontita u bol'nykh sakharnym diabetom. Sakharnyi diabet. 2006; 2: 64–9 (in Russian).]
22. Райан М.А., Вильямс Р., Гросси С. Сахарный диабет и воспалительные процессы в полости рта. Пародонтология. 2006; 4 (40): 62–5.
[Raian M.A., Vil'iams R., Grossi S. Sakharnyi diabet i vospalitel'nye protsessy v polosti rta. Parodontologiia. 2006; 4 (40): 62–5 (in Russian).]
23. Llambés F, Arias-Herrera S, Caffesse R. Relationship between diabetes and periodontal infection. World J Diabetes 2015; 6 (7): 927. DOI: 10.4239/wjd.v6.i7.927
24. Вырмаскин С.И., Трунин Д.А., Чистякова М.С. Хирургическое лечение пародонтита у больных сахарным диабетом с применением лазера. Медицинский альманах. 2015; 3 (38): 157–8.
[Vyrmaskin S.I., Trunin D.A., Chistiakova M.S. Khirurgicheskoe lechenie parodontita u bol'nykh sakharnym diabetom s primeneniem lazera. Meditsinskii al'manakh. 2015; 3 (38): 157–8 (in Russian).]
25. Гилева О.С., Смирнова Е.Н., Позднякова А.А. Либик Т.В. Особенности диагностики и лечения ксеростомического синдрома при заболеваниях пародонта и слизистой оболочки полости рта у пациентов с сахарным диабетом 2-го типа. РМЖ. 2016; 20: 1340–5.
[Gileva O.S., Smirnova E.N., Pozdniakova A.A. Libik T.V. Osobennosti diagnostiki i lecheniia kserostomicheskogo sindroma pri zabolevaniiakh parodonta i slizistoi obolochki polosti rta u patsientov s sakharnym diabetom 2-go tipa. RMZh. 2016; 20: 1340–5 (in Russian).]
19 сентября 2021
Количество просмотров: 2872


