Клинический разбор в общей медицине №09 2021
The clinical cases of ketoacidosis in patients with 2 type diabetes treated with inhibitors of sodium-glucose co-transporter
Diana Sh. Avzaletdinova1, Ilmira Z. Khabibulluna1, Olga Y. Ibragimova1,2, Tatiana V. Morugova1
hyppocrat@mail.ru
Abstract
The diabetic ketoacidosis (DKA) is the most frequent urgent condition in patients with diabetes mellitus which requires hospitalization and results to mortality. The most common causes of DKA are the presence of concomitant diseases in diabetic patients, as well as the violation of the insulin therapy regimen.
With the appearance of hypoglycemic drugs from the group of sodium-glucose co-transporter inhibitors (iSGLT2), isolated cases of DKA associated with their intake began to be recorded.
This article describes 4 cases of ketoacidosis in patients with type 2 diabetes mellitus and type 1 diabetes mellitus taking dapagliflozin which is a hypoglycemic drug from the group of inhibitors of the sodium-glucose co-transporter.
Key words: diabetes mellitus, ketoacidosis, sodium-glucose co-transporter inhibitors, dapagliflozin.
For citation: Avzaletdinova D.Sh., Khabibulluna I.Z., Ibragimova O.Y., Morugova T.V. The clinical cases of ketoacidosis in patients with 2 type diabetes treated with inhibitors of sodium-glucose co-transporter. Clinical review for general practice. 2021; 9: 24–32. DOI: 10.47407/kr2021.2.9.00104
Ингибиторы натрий-глюкозного котранспортера 2 типа (ИНГТ2) представляют собой последний зарегистрированный класс сахароснижающих препаратов, уменьшающих не только уровень глюкозы в крови, но и массу тела и систолическое артериальное давление, а также продемонстрировавших эффективность с точки зрения снижения сердечно-сосудистых рисков [1, 2].
В настоящее время в РФ доступно несколько препаратов из группы ИНГТ2 – дапаглифлозин, эмпаглифлозин, ипраглифлозин, канаглифлозин. К побочным эффектам ИНГТ2 относятся генитальные инфекции и инфекции мочевыводящих путей, развитие эугликемического диабетического кетоацидоза (ДКА) и гипотензии [3]. ИНГТ2 увеличивают выделение глюкозы с мочой путем блокирования ее реабсорбции в проксимальных канальцах почек, таким образом, ожидаемо, что они увеличивают риск мочеполовых инфекций [4].
Риск гипогликемий, связанных с использованием ИНГТ2, низкий, если только они не назначаются совместно с препаратами инсулина или препаратами сульфонилмочевины. Это подтверждается данными метаанализов [5 -7].
По результатам постмаркетингового применения ИНГТ2 сообщалось о серьезных случаях ДКА, которые требовали посещения отделения неотложной помощи и/или госпитализации [8].
Большинство пациентов имели сахарный диабет 2 типа (СД 2), однако сообщалось о случаях ДКА у пациентов с сахарным диабетом 1 типа (СД 1), что подразумевало использование данных препаратов off-label [9, 10]. У пациентов с СД 2 частота развития ДКА составила 0,52 и 0,76 на 1000 пациентов для 100 и 300 мг канаглифлозина соответственно [11]. При этом ДКА встречался менее чем у 0,1% пациентов с СД 2, получавших дапаглифлозин или эмпаглифлозин [12]. Off-label использование ИНГТ2 у пациентов с СД 1 постепенно растет, поскольку ИНГТ2 эффективны у этих пациентов, улучшая средние значения гликемии, постпрандиальную гипергликемию, снижают вариабельность гликемии и позволяют снизить дозы инсулина [13]. Сообщается, что частота ДКА составила 4,3 и 6,0% у пациентов с СД 1, получавших 100 и 300 мг канаглифлозина соответственно [10].
Дапаглифлозин (Форсига℗) – первый ИНГТ2, зарегистрированный в России в августе 2014 г. Являясь мощным селективным обратимым ИНГТ2, дапаглифлозин снижает реабсорбцию глюкозы в почечных канальцах, что приводит к выведению ее почками. Результатом действия дапаглифлозина является снижение концентрации глюкозы натощак и после приема пищи, а также снижение концентрации гликированного гемоглобина (HbA1c) у пациентов с СД 2 [14].
Одним из важных дополнительных механизмов действия дапаглифлозина является улучшение функции β-клеток поджелудочной железы, что может объясняться уменьшением глюкозотоксичности. Исследование A. Merovci и соавт. показало, что снижение концентрации глюкозы плазмы крови за счет глюкозурии под действием дапаглифлозина способствует улучшению функции β-клеток и уменьшению инсулинорезистентности у пациентов с СД 2 [15].
В среднем при приеме дапаглифлозина выводится примерно 70 г глюкозы в сутки, что сопровождается потерей 280 ккал. Потеря калорий приводит к появлению отрицательного энергетического баланса и, как следствие, – к снижению массы тела. Доказанное устойчивое снижение массы тела на фоне применения дапаглифлозина является одним из его самых значимых с клинической точки зрения преимуществ, поскольку целый ряд сахароснижающих препаратов способствует увеличению массы тела у пациентов с СД 2, большинство из которых уже имеют избыточную массу тела или ожирение. В нескольких публикациях сообщается о развитии редких случаев ДКА на фоне приема ингибиторов ИНГТ2 [16, 17]. Летальность при ДКА составляет, по данным различных авторов, 4–6%. Именно поэтому своевременная диагностика, лечение, а также профилактика развития ДКА являются важными и актуальными задачами, а описание новых клинических случаев ДКА на фоне приема ИНГТ2 будут способствовать ее решению. Цель статьи – анализ причин развития ДКА у пациентов, получающих терапию ИНГТ2, для определения возможных мер профилактики развития ДКА, на примере 4 клинических случаев.
Клинический случай 1
Пациент Г., 41 год, доставлен в Городскую клиническую больницу (ГКБ) №21 г. Уфы в экстренном порядке машиной скорой медицинской помощи. На момент поступления предъявлял жалобы на общую слабость, жажду и сухость во рту, боли в животе, тошноту. Со слов пациента, страдает сахарным диабетом 2 года. Принимает метформин, гликлазид, дапаглифлозин. Отмечает ухудшение состояния в течение последних 7 дней, когда начались вышеуказанные жалобы, нестабильность гликемии, повышение глюкозы крови до 32 ммоль/л. Резкие боли в животе появились примерно за 2 ч до вызова бригады скорой медицинской помощи. Диагноз при поступлении: сахарный диабет неуточненный. Госпитализирован в эндокринологическое отделение.
Объективные данные
При поступлении состояние средней степени тяжести. Сознание ясное. Температура тела 36,0°С. Положение тела вынужденное, на каталке. Телосложение нормостеническое.
Рост 176 см. Масса тела 60 кг. Индекс массы тела (ИМТ) 19,5 кг/м2. Пониженного питания. Кожа сухая. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторно ясный легочный звук, над легкими дыхание везикулярное, хрипов нет, частота дыхания (ЧД) 19–20 в минуту. Пульс 100 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. Артериальное давление (АД) 100/70 мм рт. ст. Тоны сердца ритмичные, приглушенные. Частота сердечных сокращений (ЧСС) 100 в минуту. Язык сухой, чистый. Живот округлой формы, участвует в акте дыхания; при пальпации мягкий, болезненный в подреберьях; печень и селезенка не увеличены; стул оформленный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева.
Данные лабораторно-инструментальных
методов исследования
Общий анализ крови: лейкоциты – 4,2×109/л (референсные значения 4,0–9,0×109/л), гемоглобин – 127 г/л (референсные значения 130–160 г/л), эритроциты – 4,12×1012/л (референсные значения 4,0–5,0×1012/л), тромбоциты – 233×109/л (референсные значения 180,0–320,0×109/л). Лейкоцитарная формула: палочкоядерные нейтрофилы – 4% (референсные значения 1–6%), сегментоядерные нейтрофилы – 56% (референсные значения 47–72%), эозинофилы – 1% (референсные значения 0–5%), лимфоциты – 31% (референсные значения 19–45%), моноциты – 8% (референсные значения 4–11%), скорость оседания эритроцитов (СОЭ) – 2 мм/ч (референсные значения 2–10 мм/ч). Таким образом, в общем анализе крови не выявлено клинически значимых изменений. Уровень HbA1c при поступлении: 14,2% (референсные значения 4,27–6,07%). Показатель HbA1c превышает целевой диапазон для данного пациента (менее 6,5%), что позволяет предположить предшествующую длительную декомпенсацию углеводного обмена.
Биохимический анализ крови: аланинаминотрансфераза (АЛТ) – 30,8 Ед/л (референсные значения до 40 Ед/л), аспартатаминотрансфераза (АСТ) – 51,4 Ед/л (референсные значения до 38 Ед/л), общий белок – 65,1 г/л (референсные значения 65–85 г/л), общий билирубин – 7,1 мкмоль/л (референсные значения до 20,5 мкмоль/л), креатинин – 89,9 мкмоль/л (референсные значения 71–115 мкмоль/л), мочевина – 6,77 ммоль/л (референсные значения 2,50–8,32 ммоль/л), альбумин – 35,0 г/л (референсные значения 35,0–50,0 г/л), фосфор – 0,90 ммоль/л (референсные значения 0,70–
1,60 ммоль/л), кальций – 2,16 ммоль/л (референсные значения 2,02–2,6 ммоль/л), холестерин – 7,99 ммоль/л (референсные значения до 5,20 ммоль/л), калий –
4,41 ммоль/л (референсные значения 3,5–5,2 ммоль/л), натрий – 137,6 ммоль/л (референсные значения 135–150 ммоль/л). Расчетная скорость клубочковой фильтрации (СКФ) по формуле СКD–EPI (Chronic Kidney Disease Epidemiology Collaboration) составила 91 мл мин/1,73². Вышеуказанные данные свидетельствовали о незначительном повышении уровня АСТ и гиперхолестеринемии.
Биохимический анализ крови в динамике: АЛТ – 37,1 Ед/л, АСТ – 54,5 Ед/л, уровни триглицеридов – 1,66 ммоль/л, липопротеидов низкой плотности (ЛПНП) – 2,28 ммоль/л, липопротеидов высокой плотности (ЛПВП) – 0,97 ммоль/л, холестерина – 4,70 ммоль/л. Коагулограмма (при поступлении): активированное частичное тромбопластиновое время (АЧТВ) 27,7 с (референсные значения 22,0–33,0 с), международное нормализованное отношение (МНО) 0,75 (референсные значения 0,8–1,3), протромбиновый индекс (ПТИ) 128,8% (референсные значения 70,0–130,0%), фибриноген 4,2 г/л (референсные значения 2,0–4,0 г/л).
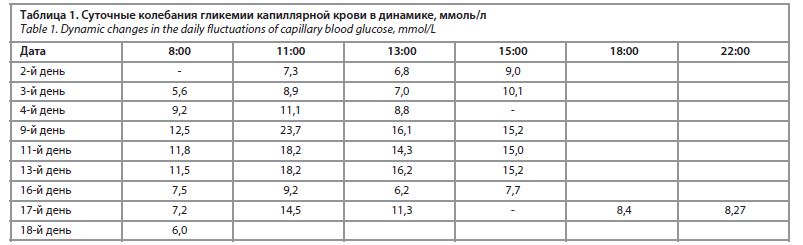
Коагулограмма (на 5–й день госпитализации): АЧТВ 24,4 с (референсные значения 22,0–33,0 с), МНО 0,85 (референсные значения 0,8–1,3), ПТИ 116,6% (референсные значения 70,0–130,0%), фибриноген 1,9 г/л (референсные значения 2,0–4,0 г/л). С-пептид крови: 28,06 пмоль/л (референсные значения 260–1730 пмоль/л). Низкий уровень С-пептида свидетельствовал о недостаточной инсулинпродуцирующей функции β-клеток, что более характерно для СД 1. Гликемия при поступлении – 7,83 ммоль/л. Суточные колебания гликемии капиллярной крови в динамике представлены в табл. 1.
Общий анализ мочи при поступлении: цвет соломенно-желтый, прозрачная, удельный вес – 1030, реакция – 5,0, белок 30 мг/дл, глюкоза 1000 мг/дл (4+), кетоны 150 мг/дл (3+).
 Анализ мочи на сахар и ацетон (на 4-й день госпитализации): удельный вес 1022, сахар 4+, ацетон 2+. Анализ мочи на сахар и ацетон (на 10-й день госпитализации): удельный вес 1022, сахар 4+, ацетона нет. Микроальбуминурия (на следующий день после поступления) – 5 г/л. Моча по Нечипоренко (на 2-й день госпитализации): лейкоциты – 1500 (референсные значения 0–2000), эритроциты – 2250 (референсные значения 0–1000) в 1 мл. Моча по Нечипоренко (на 4-й день госпитализации): лейкоциты – 750, эритроциты – 0 в 1 мл. Фиброэзофагогастродуоденоскопия: эрозивный эзофагит, эрозивный гастродуоденит, косвенные признаки панкреатита. Рентгенография органов грудной клетки: легочные поля без очаговых и инфильтративных изменений, косвенные признаки хронического бронхита. Ультразвуковое исследование (УЗИ) органов брюшной полости и почек: диффузные изменения печени, почек. Небольшое расширение лоханки правой почки. В мочевом пузыре 800 мл на момент осмотра, стенки не утолщены, контуры ровные, патологических эхо-структур не выявлено, содержимое со взвесью. В области верхнего полюса селезенки скудное количество свободной жидкости.
Анализ мочи на сахар и ацетон (на 4-й день госпитализации): удельный вес 1022, сахар 4+, ацетон 2+. Анализ мочи на сахар и ацетон (на 10-й день госпитализации): удельный вес 1022, сахар 4+, ацетона нет. Микроальбуминурия (на следующий день после поступления) – 5 г/л. Моча по Нечипоренко (на 2-й день госпитализации): лейкоциты – 1500 (референсные значения 0–2000), эритроциты – 2250 (референсные значения 0–1000) в 1 мл. Моча по Нечипоренко (на 4-й день госпитализации): лейкоциты – 750, эритроциты – 0 в 1 мл. Фиброэзофагогастродуоденоскопия: эрозивный эзофагит, эрозивный гастродуоденит, косвенные признаки панкреатита. Рентгенография органов грудной клетки: легочные поля без очаговых и инфильтративных изменений, косвенные признаки хронического бронхита. Ультразвуковое исследование (УЗИ) органов брюшной полости и почек: диффузные изменения печени, почек. Небольшое расширение лоханки правой почки. В мочевом пузыре 800 мл на момент осмотра, стенки не утолщены, контуры ровные, патологических эхо-структур не выявлено, содержимое со взвесью. В области верхнего полюса селезенки скудное количество свободной жидкости.
Рентгенография органов брюшной полости: на рентгенограммах органов брюшной полости без видимой костно-суставной патологии. Неравномерная пневматизация петель тонкого и толстого кишечника. В правом фланге брюшной полости единичные горизонтальные уровни. Электрокардиограмма (ЭКГ): ритм синусовый с ЧСС 76 в минуту. Электрическая ось сердца (ЭОС) вертикальная. Метаболические изменения в миокарде. Ультразвуковое дуплексное сканирование (УЗДС) артерий нижних конечностей: артерии нижних конечностей проходимы с обеих сторон, кровоток магистральный неизмененный, скоростные показатели без отклонений от нормативных величин. Консультирован хирургом, урологом, нефрологом, данных за острую патологию не выявлено. Пульмонолог: хронический бронхит, средней тяжести, обострение. Дыхательная недостаточность 1-й степени. Рекомендованы антибактериальная и отхаркивающая терапия, физиолечение. Проводилось лечение.
Дробная инсулинотерапия – инсулин короткого действия подкожно по 2 Ед 5 раз в день, далее по 6 Ед 3 раза в день под контролем гликемии до купирования кетоза, с последующим переводом на интенсифицированную инсулинотерапию: инсулин Апидра по ХЕ (2:1,5:1) подкожно и Лантус в 22 ч 20 Ед подкожно с титрацией доз. Инфузионная терапия – 5% раствор глюкозы 250 мл, физиологический раствор 0,9% 1,0 л с витаминами группы В, раствор пентоксифиллина 2% 5 мл внутривенно капельно на 250 мл физиологического раствора, раствор фуросемида 2 мл внутривенно струйно. Проводилась также спазмолитическая, противорвотная и антибактериальная терапия: раствор дротаверина по 2 мл внутримышечно 2 раза в день, раствор метоклопрамида по 2 мл внутримышечно 2 раза в день, левофлоксацин per os по 400 мг 2 раза в день. Пациент выписан с диагнозом: СД 1, декомпенсация. Целевая гликемия натощак до 6,5 ммоль/л, через 2 ч после еды до 8 ммоль/л. Целевой HbA1c до 6,5%. Осложнения: Кетоз. Дистальная полинейропатия, сенсомоторная симметричная форма. Диабетическая нефропатия. Хроническая болезнь почек С1А3. Гепатоз. Сопутствующие: Хронический бронхит, средней тяжести, обострение. Дыхательная недостаточность 1. Состояние при выписке: удовлетворительное. Показатели гликемии в пределах целевых значений. В данном клиническом случае имела место изначально неверная оценка состояния углеводного обмена пациента при манифестации заболевания. Пациенту был установлен диагноз СД 2, вследствие чего и был назначен препарат дапаглифлозин. На самом же деле у пациента имел место СД 1, при котором назначение дапаглифлозина и других ИНГТ2 противопоказано.
Клинический случай 2
Пациентка С., 63 года, поступила в эндокринологическое отделение ГКБ №21 в плановом порядке с диагнозом: инсулиннезависимый сахарный диабет с неуточненными осложнениями. Амбулаторно было проведено обследование: консультация невролога с заключением: цереброваскулярное заболевание, хроническая ишемия головного мозга 2 стадии с вестибулоатаксическим синдромом; консультация офтальмолога с заключением: диабетическая ретинопатия, HbA1c – 6,42%, холестерин – 6,25 ммоль/л. При поступлении предъявляла жалобы на сухость во рту и жажду, общую слабость, парестезии в конечностях. Со слов пациентки, считает себя больной с 2014 г., когда был поставлен диагноз СД 2. Получает комбинированную сахароснижающую терапию (перорально – метформин 1000 мг в день, вилдаглиптин по 50 мг 2 раза в день, гликлазид 120 мг в день, дапаглифлозин 10 мг в день; инсулин Левемир подкожно 16 Ед в день).
Объективные данные
При поступлении состояние удовлетворенное. Сознание ясное. Температура тела 36,0°С. Положение активное, ходит сама. Телосложение правильное. Рост 164 см. Масса тела 74 кг. ИМТ 27,5 кг/м2. Удовлетворительного питания. Кожа чистая. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторный звук ясный, легочный, над легкими дыхание везикулярное, хрипов нет, ЧД 16 в минуту. Пульс 76 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. АД 110/70 мм рт. ст. Тоны сердца ритмичные. ЧСС 76 в минуту. Язык влажный, чистый; живот округлой формы, не участвует в акте дыхания; при пальпации мягкий, безболезненный; печень и селезенка не увеличены; стул регулярный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева.
Данные лабораторно-инструментальных методов исследования
Биохимическое исследование крови: креатинин 60 мкмоль/л (референсные значения 71–115 мкмоль/л), неорганический фосфор – 1,17 ммоль/л (референсные значения 0,7–1,6 ммоль/л), общий белок – 60,2 г/л (референсные значения 65–85 г/л), общий билирубин – 8,0 мкмоль/л (референсные значения до 20,5 мкмоль/л), триглицериды – 0,22 ммоль/л (референсные значения до 1,71 ммоль/л), холестерин – 5,68 ммоль/л (референсные значения до 5,2 ммоль/л), АЛТ – 19,4 Ед/л (референсные значения до 40 Ед/л), АСТ 14,6 – Ед/л (референсные значения до 38 Ед/л). Расчетная СКФ по формуле СКD–EPI составила 93 мл/мин/1,73². Общий анализ крови: лейкоциты 5,7×109/л (референсные значения 4,0–9,0×109/л), эритроциты 4,5×1012/л (референсные значения 3,8–5,2×1012/л), тромбоциты 161,0–×109/л (референсные значения 180,0–320,0×109/л)
Общий анализ мочи: белок, аскорбиновая кислота, билирубин, нитриты, эритроциты отсутствуют, pH мочи – 5,5. Моча по Нечипоренко: лейкоциты – 250 (референсные значения 0–2000), эритроциты – 250 (референсные значения 0–1000) в 1 мл. Коагулограмма: АЧТВ – 29,6 с (референсные значения 22,0–33,0 с), ПТИ – 112,04% (референсные значения 70,0–130,0%), МНО – 0,88 (референсные значения 0,8–1,3), фибриноген – 2,9 г/л (референсные значения 2,0–4,0 г/л).
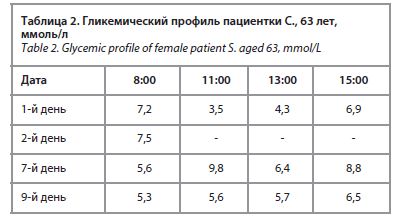
HbA1c (при поступлении) – 5,0%. Гликемический профиль представлен в табл. 2. Анализ мочи на сахар и ацетон (при поступлении): сахар – 4+4+4+, ацетон – 2+2+2+.
 Анализ мочи на сахар и ацетон (через два дня после поступления): сахар – 1+, ацетона нет. ЭКГ: эктопический предсердный ритм с ЧСС 71 в минуту. ЭОС нормальная. Умеренные нарушения процессов реполяризации.
Анализ мочи на сахар и ацетон (через два дня после поступления): сахар – 1+, ацетона нет. ЭКГ: эктопический предсердный ритм с ЧСС 71 в минуту. ЭОС нормальная. Умеренные нарушения процессов реполяризации.
УЗДС (артерий и вен) нижних конечностей: кровоток по артериям нижних конечностей магистральный, неизмененный.Проводилось лечение.
Дробная инсулинотерапия – инсулин короткого действия под контролем гликемии до купирования кетоза, с последующим переводом на интенсифицированную схему инсулинотерапии: инсулин Новорапид по ХЕ (1:1) подкожно, инсулин Левемир в 22 ч 16 Ед подкожно, с коррекцией доз под контролем гликемии. При выписке рекомендована комбинированная терапия пероральными сахароснижающими препаратами (метформин 1000 мг в день, гликлазид 120 мг в день) и инсулином Левемир 16 Ед в день подкожно. Инфузионная терапия – раствор Тиолепта 600 мг внутривенно капельно, раствор пентоксифиллина 2% – 5,0 внутривенно капельно, раствор Милдронат 5,0 внутривенно струйно, раствор Мексидол 2,0 внутримышечно. Для коррекции сопутствующих заболеваний: омепразол 20 мг по 1 таблетке 2 раза в день, карбамазепин 200 мг 1 таблетка вечером, магнитотерапия нижних конечностей, Д’Арсонваль на голени. Пациентка выписана с диагнозом: СД 2, инсулинопотребный, декомпенсация. Целевая гликемия натощак до 7,5 ммоль/л, через 2 ч после еды 10,0 ммоль/л, HbA1c до 7,5%. Осложнения: Дистальная полинейропатия, сенсомоторная симметричная форма. Диабетическая ретинопатия, непролиферативная стадия. Энцефалопатия. Дислипидемия. Кетоз. Состояние при выписке удовлетворительное. Показатели гликемии в пределах целевых значений. Заключение. Данная пациентка получала одновременно 5 сахароснижающих препаратов, что, по-видимому, приводило к развитию гипогликемий. Как известно, в условиях гипогликемии также имеется склонность к накоплению кетонов в крови, что в данной ситуации усугубилось приемом дапаглифлозина.
Клинический случай 3
Пациент Г., 39 лет, поступил в ГКБ №21 по направлению поликлиники с диагнозом: СД 2. Кетоз. Хроническая почечная недостаточность. При осмотре предъявлял жалобы на горечь во рту, тошноту, потерю аппетита и веса на 25 кг за год, жажду, парестезии в конечностях. Из анамнеза известно, что на момент поступления болен СД 2 типа в течение года, принимал дапаглифлозин и метформин. Повышение сахара в крови отмечал постепенно около 6 мес, резкое ухудшение самочувствия произошло накануне – появились рвота, боли в животе. Вызвал скорую медицинскую помощь и был доставлен в отделение реанимации и интенсивной терапии ГКБ №21, затем переведен в отделение эндокринологии для коррекции углеводного обмена.
Объективные данные
При поступлении в эндокринологическое отделение состояние удовлетворительное. Сознание ясное. Температура тела 36,6°С. Положение активное. Телосложение нормостеническое.
Рост 174 см. Масса тела 82 кг. ИМТ 27,5 кг/м2. Кожа физиологической окраски и влажности. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторный звук ясный, легочный, над легкими дыхание везикулярное, хрипов нет, ЧД 16 в минуту. Пульс 70 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. АД 150/80 мм рт. ст. Тоны сердца ритмичные. ЧСС 111 в минуту. Язык влажный, чистый; живот округлой формы, не участвует в акте дыхания; при пальпации мягкий, безболезненный; печень и селезенка не увеличены; стул регулярный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева. Был выставлен предварительный диагноз: СД 2, инсулинопотребный, декомпенсация. Осложнение: Кетоацидоз. Диабетическая полинейропатия, диабетическая нефропатия.
Данные лабораторно-инструментальных
методов исследования
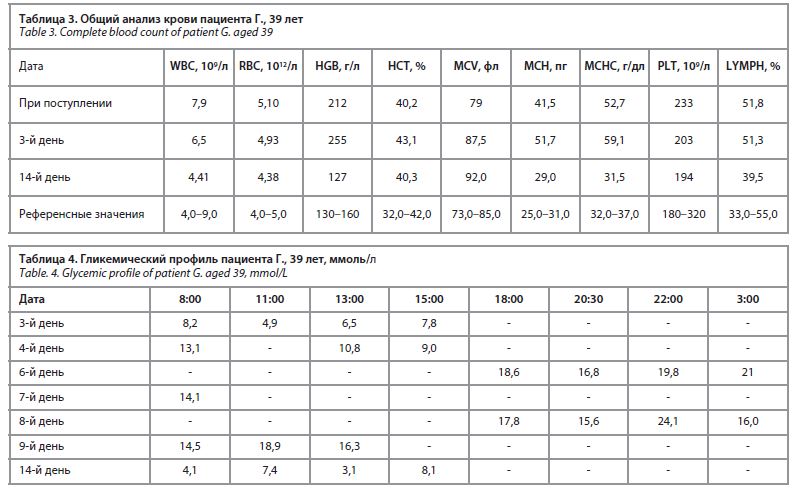
Общий анализ крови пациента представлен в табл. 3.
Коагулограмма: АЧТВ 28,1 с (референсные значения 22,0–33,0 с), фибриноген 3,8 г/л (референсные значения 2,0–4,0 г/л), МНО 0,93, протромбин (по Квику) 107,7% (референсные значения 70,0–130,0%). При биохимическом исследовании крови неоднократно выявлялись хилез, гиперхолестеринемия до 24,31 ммоль/л (референсные значения до 5,20 ммоль/л).
Биохимическое исследование крови: креатинин – 68 мкмоль/л (референсные значения 71–115 мкмоль/л), неорганический фосфор – 1,53 ммоль/л (референсные 0,70–1,60 ммоль/л), общий белок – 55,0 г/л (референсные значения 65–85 г/л), общий билирубин – 3,4 мкмоль/л, (референсные значения до 20,5 мкмоль/л), холестерин – 7,9 ммоль/л (референсные значения до 5,20 ммоль/л), триглицериды – 6,22 ммоль/л (референсные значения до 1,71 ммоль/л). Расчетная СКФ по формуле СКD–EPI составила 114,36 мл/мин/1,73².
 Гликемия при поступлении 11,1 ммоль/л.
Гликемия при поступлении 11,1 ммоль/л.
Гликемический профиль представлен в табл. 4.
Общий анализ мочи при поступлении: кетоновые тела (+++), глюкоза (++++), эритроциты (+), нитраты (+).
Кетонурия сохранялась в течение 8 дней госпитализации.
Анализ мочи по Нечипоренко: лейкоциты – 2000 в 1 мл, эритроциты – 500 в 1 мл. УЗИ органов брюшной полости. Диффузные изменения печени и поджелудочной железы. УЗ-признаки дискинезии желчевыводящих путей. Патологии почек на момент осмотра не выявлено. УЗДС артерий нижних конечностей: артерии нижних конечностей проходимы с обеих сторон, кровоток магистральный неизмененный, скоростные показатели без отклонений от нормативных величин. ЭКГ: синусовая тахикардия, ЧСС 110 в минуту, единичные желудочковые экстрасистолы. ЭОС не отклонена. Консультирован офтальмологом, данных за острую патологию не выявлено. Гастроэнтеролог: стеатоз печени.
Проводилось лечение.
Дробная инсулинотерапия инсулином короткого действия 5 раз в день по 4 ЕД с дальнейшей титрацией доз, инсулин длительного действия на ночь по 20 ЕД п/к, с дальнейшим переводом на интенсификационную схему: инсулин Новорапид по ХЕ (2:1,5:1) подкожно с дальнейшей коррекцией доз, инсулин Ринсулин НПХ в 8.00 ч – 24 ЕД, в 22.00 ч – 24 ЕД подкожно с титрацией доз. Инфузионная терапия: раствор натрия хлорида 0,9% 500 мл, раствор пиридоксина гидрохлорида 5% 3 мл, раствор глюкозы 5% 500 мл, раствор калия хлорида 4% 10 мл, раствор магния сульфата 25% 5,0 мл, тиоктовая кислота 600 мг на 200 мл физиологического раствора; витамины группы В 2,0 мл внутримышечно, фуросемид 2,0 мл внутримышечно.
Для лечения сопутствующей патологии: L-орнитина-L-аспартат 10 мл на 500 физиологического раствора внутривенно капельно, омепразол по 20 мг 2 раза в день per os, панкреатин по 250 мг 3 раза в день per os, аторвастатин по 20 мг вечером per os.
Проводилась также антибактериальная терапия: цефтазидим по 1,0 мл внутримышечно 2 раза в день, амоксициллин по 0,5 г 3 раза в день per os. В связи с хилезом крови проведено 5 курсов плазмафереза.
Состояние при выписке: удовлетворительное. Показатели гликемии в пределах целевых значений.
Выписан с диагнозом: СД 2, инсулинопотребный, декомпенсация. Индивидуальные цели лечения: глюкоза плазмы натощак до 6,5 ммоль/л, через 2 ч после еды до 8,0 ммоль/л. HbA1c менее 6,5%. Осложнения: Кетоацидоз. Диабетическая полинейропатия. Диабетическая ретинопатия, непролиферативная стадия. Дислипидемия. Сопутствующие: острое респираторное заболевание, стадия реконвалесценции. Инфекция мочевых путей. Стеатоз. В данном клиническом случае имеет место клинически выраженная недостаточность эндогенной секреции инсулина, несмотря на то, что у пациента СД 2, что и спровоцировало развитие ДКА на фоне приема дапаглифлозина. Кроме того, у пациента есть выраженный стеатоз печени, что также способствует кетогенезу.
Клинический случай 4
Пациентка Г., 33 года, обратилась за помощью в приемное отделение ГКБ №21. Предъявляла жалобы на слабость, сухость во рту, головокружение, одышку, «ранки» на теле. Со слов пациентки, данное состояние у нее сохранялось на протяжении 3 дней. Диагноз СД 2 поставлен 7 лет назад, инсулинотерапия с 3-го года заболевания по традиционной схеме и прием метформина. Год назад назначен инсулин длительного действия гларгин по 20 Ед вечером и эмпаглифлозин по 10 мг 1 раз в день, на фоне которых отмечает похудение и появление кетонурии, в связи с чем и была госпитализирована в эндокринологическое отделение ГКБ №21.
Объективные данные
При поступлении в эндокринологическое отделение состояние средней тяжести. Сознание ясное. Температура тела 36,6°С. Положение активное. Телосложение нормостеническое.
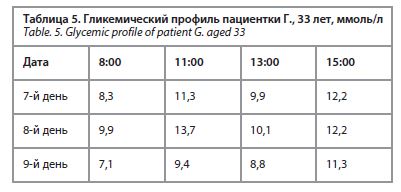
Рост 178 см. Масса тела 94 кг. ИМТ 30 кг/м2. Питание повышенное. Кожа физиологической окраски и влажности. Ягодичная рана 2,5×1,0 см, гранулирующая; в области гипогастрия рана 1,0×1,5 см, гранулирующая; экссудата нет. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторный звук ясный, легочный, над легкими дыхание везикулярное, хрипов нет, ЧД 18 в минуту. Пульс 98 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. АД 125/80 мм рт. ст. Тоны сердца ритмичные. ЧСС 98 в минуту. Язык влажный, чистый; живот округлой формы, не участвует в акте дыхания, при пальпации мягкий, безболезненный; печень и селезенка не увеличены; стул регулярный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева. Был выставлен предварительный диагноз: СД 2, инсулинопотребный, декомпенсация. Осложнение: Кетоацидоз. Данные лабораторно-инструментальных методов исследования Общий анализ крови: лейкоциты – 5,8×109/л (референсные значения 4,0–9,0х109/л), гемоглобин – 150 г/л (референсные значения 120–140 г/л), эритроциты – 5,48×1012/л (референсные значения 3,8–5,2×1012/л), тромбоциты – 175×109/л (референсные значения 180–320×109/л). Лейкоцитарная формула: палочкоядерные – 2% (референсные значения 1–6%), сегментоядерные – 56% (референсные значения 47–72%), лимфоциты – 37% (референсные значения 19–45%), моноциты – 5% (референсные значения 4–11%), СОЭ – 13 мм/ч (референсные значения 2–15 мм/ч). Таким образом, отмечается незначительная тромбоцитопения, уровень гемоглобина повышен. Биохимический анализ крови: АЛТ – 86,6 Ед/л (референсные значения до 40 Ед/л), АСТ – 46,6 Ед/л (референсные значения до 38 Ед/л), общий белок – 79,8 г/л (референсные значения 65–85 г/л), общий билирубин – 6,6 мкмоль/л (референсные значения до 20,5 мкмоль/л), креатинин – 60,1 мкмоль/л (референсные значения 71–115 мкмоль/л), мочевина – 2,88 ммоль/л (референсные значения 2,50–8,32 ммоль/л), альбумин –34,8 г/л (референсные значения 35,0–50,0 г/л), кальций – 1,76 ммоль/л (референсные значения 2,02–2,6 ммоль/л), холестерин – 8,78 ммоль/л (референсные значения до 5,20 ммоль/л), триглицериды – 21,23 ммоль/л (референсные значения до 1,71 ммоль/л), калий – 4,7 ммоль/л (референсные значения 3,5–5,2 ммоль/л), натрий – 145 ммоль/л (референсные значения 135– 150 ммоль/л).Расчетная СКФ по формуле СКD–EPI составила 113 мл/мин/1,73 м2. Биохимический анализ крови (на 14-й день госпитализации): АЛТ – 61 ед/л (референсные значения до 40 Ед/л), АСТ – 28,2 ед/л (референсные значения до 38 Ед/л), холестерин – 6,5 ммоль/л (референсные значения до 5,20 ммоль/л), триглицериды – 1,99 ммоль/л (референсные значения до 1,71 ммоль/л).HbA1c: 10,7%. Коагулограмма: АЧТВ – 29 с (референсные значения 22,0–33,0 с), фибриноген – 3,7 г/л (референсные значения 2,0–4,0 г/л), МНО – 0,89 (референсные значения 0,8–1,3), протромбин (по Квику) – 112,2% (референсные значения 70,0–130,0%).Гликемический профиль представлен в табл. 5. Oбщий анализ мочи (при поступлении): глюкоза – 1000 мг/дл (4+), кетоны – 150 мг/дл (3+),белок –
 30 мг/дл (+), лейкоциты – 75 кл/мкл (++), эритроциты – 5–10 кл/мкл (+). Oбщий анализ мочи (на 3-й день госпитализации): глюкоза – 1000 мг/дл, кетоны – 100 мг/дл (3+), белок (–), лейкоциты (–) , эритроциты (–). Oбщий анализ мочи (на 14-й день госпитализации): глюкоза 250 мг/дл (+), кетоны (–), белок (–), лейкоциты (–), эритроциты измененные – единичные, оксалаты (2+). Моча по Нечипоренко: лейкоциты 2000 в 1 мл, эритроцитов нет. Глюкозурический профиль (на 2-й день госпитализации): сахар 4+; ацетон 3+. Глюкозурический профиль (на 14-й день госпитализации): сахар 4+; ацетон (-). Рентгенография органов грудной клетки: на момент осмотра признаки деформирующего бронхита. УЗДС артерий нижних конечностей: без патологии. ЭКГ: синусовая тахикардия с ЧСС 102 в минуту. ЭОС горизонтальная. Метаболические нарушения.
30 мг/дл (+), лейкоциты – 75 кл/мкл (++), эритроциты – 5–10 кл/мкл (+). Oбщий анализ мочи (на 3-й день госпитализации): глюкоза – 1000 мг/дл, кетоны – 100 мг/дл (3+), белок (–), лейкоциты (–) , эритроциты (–). Oбщий анализ мочи (на 14-й день госпитализации): глюкоза 250 мг/дл (+), кетоны (–), белок (–), лейкоциты (–), эритроциты измененные – единичные, оксалаты (2+). Моча по Нечипоренко: лейкоциты 2000 в 1 мл, эритроцитов нет. Глюкозурический профиль (на 2-й день госпитализации): сахар 4+; ацетон 3+. Глюкозурический профиль (на 14-й день госпитализации): сахар 4+; ацетон (-). Рентгенография органов грудной клетки: на момент осмотра признаки деформирующего бронхита. УЗДС артерий нижних конечностей: без патологии. ЭКГ: синусовая тахикардия с ЧСС 102 в минуту. ЭОС горизонтальная. Метаболические нарушения.
Проводилось лечение.
Инсулинотерапия: инсулин короткого действия внутривенно капельно, в дальнейшем инсулин длительного действия подкожно в 8 ч – 26 Ед, в 18 ч – 20 Ед и метформин по 1000 мг 2 раза в день per os.
Инфузионная терапия: раствор глюкозы 5% 500,0 мл, раствор калия хлорида 5% 10,0 мл, раствор магния сульфата 2,5% 10,0 мл, раствор пиридоксина гидрохлорида 5% 3,0 мл на 500,0 мл физиологического раствора, раствор тиоктовой кислоты на 250,0 мл физиологического раствора, раствор тиамина хлорида 5% 1,0 мл внутримышечно.
Противорвотная и антибактериальная терапия: метоклопрамид 2,0 мл внутримышечно, цефтриаксон внутримышечно по 1,0 г 2 раза в день. Для лечения сопутствующих заболеваний: омепразол по 20 мг 2 pаза в день per os, панкреатин 25 ЕД 3 pаза в день per os, глицин по 0,1 г per os. Состояние при выписке: удовлетворительное. Показатели гликемии в пределах целевых значений. Выписана с диагнозом: СД 2, инсулинопотребный, декомпенсация. Индивидуальные цели лечения: глюкоза плазмы натощак до 6,5 ммоль/л, через 2 ч после еды до 8,0 ммоль/л. HbA1c менее 6,5%. Осложнения: Кетоз. Дистальная полинейропатия сенсомоторная, симметричная форма. Энцефалопатия. Дислипидемия. Гепатоз. Сопутствующие: Ожирение 1 степени. В данном клиническом случае развитию кетоацидоза на фоне приема ИНГТ2 могли способствовать следующие факторы. С одной стороны, имело место раннее развитие потребности в инсулине при СД 2. С другой стороны, у пациентки имелось инфекционно-воспалительное заболевание кожи и подкожной клетчатки, что уже само по себе способствует развитию данного состояния.
Обсуждение
Повышение содержания кетоновых тел в организме прежде всего вызывается дефицитом углеводов для обеспечения организма энергией, перегрузкой белками и жирами на фоне недостатка легкоперевариваемых углеводов в рационе, истощением организма, ожирением, нарушением эндокринной регуляции (сахарный диабет, тиреотоксикоз и др.), отравлением, травмами черепа и т. д. [18].
Длительная стимуляция кетогенеза или нарушение процессов кетолизиса приводят к изменению буферной емкости крови, а при содержании в чрезмерно высоких концентрациях кетоновых тел в крови возникает угрожающий жизни декомпенсированный кетоацидоз. Такая картина характерна для тяжелого течения СД 1, гипогликемии, длительного голодания, стрессов различной этиологии, заболеваний печени, тяжелой и длительной мышечной работы.
Заключение
Таким образом, по нашему мнению, при назначении ИНГТ2 следует учитывать не только те противопоказания, которые указаны в инструкции (СД 1, ДКА, беременность, лактация, детский возраст до 18 лет, прием петлевых диуретиков, снижение объема циркулирующей крови, СКФ менее 30 мл/мин, с осторожностью – при повышенном гематокрите, тяжелой печеночной недостаточности, инфекциях мочевыделительной системы), но и наличие выраженного дефицита инсулина при СД 2, тяжелого стеатоза печени, склонности к гипогликемиям, острого инфекционно-воспалительного процесса.
Авзалетдинова Диана Шамилевна – канд. мед. наук, доц. каф. эндокринологии БГМУ. E-mail: hyppocrat@mail.ru; ORCID: 0000-0002-1590-6433; Scopus ID: 8317662600
Diana Sh. Avzaletdinova – Сand. Sci. (Med.), Bashkir State Medical University. E-mail: hyppocrat@mail.ru; ORCID: 0000-0002-1590-6433; Scopus ID: 8317662600
Моругова Татьяна Вячеславовна – проф., д-р мед. наук, зав. каф. эндокринологии БГМУ. Е-mail: tmorugova@yandex.ru; ORCID: 0000-0001-7405-486X; Scopus ID: 6602710024
Tatiana V. Morugova – Full Prof., D. Sci. (Med.), Bashkir State Medical University. Е-mail: tmorugova@yandex.ru; ORCID: 0000-0001-7405-486X; Scopus ID: 6602710024
Хабибуллина Ильмира Зульфатовна – студентка 5 курса лечебного факультета БГМУ. Е-mail: bkmvbhf99@mail.ru
Ilmira Z. Khabibulluna – student, Bashkir State Medical University. Е-mail: bkmvbhf99@mail.ru
Ибрагимова Ольга Юрьевна – канд. мед. наук, доц. каф. эндокринологии БГМУ; зав. отд-нием эндокринологии ГКБ № 21. Е-mail: vra4iou@mail.ru
Olga Y. Ibragimova – Сand. Sci. (Med.), Ufa City Clinical Hospital № 21. Е-mail: vra4iou@mail.ru
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Статья поступила в редакцию / The article received: 13.12.2021
Статья принята к печати / The article approved for publication: 16.12.2021
Клинический разбор в общей медицине №09 2021
Случаи кетоацидоза на фоне приема сахароснижающих препаратов из группы ингибиторов натрий-глюкозного котранспортера у пациентов с сахарным диабетом
Аннотация
Диабетический кетоацидоз (ДКА) – наиболее распространенное неотложное состояние при сахарном диабете, требующее госпитализации и приводящее к летальному исходу. Наиболее частыми причинами ДКА являются наличие сопутствующих заболеваний у пациентов с сахарным диабетом, а также нарушение режима инсулинотерапии. С появлением сахароснижающих препаратов из группы ингибиторов натрий-глюкозного котранспортера 2 типа стали регистрироваться единичные случаи связанного с их приемом ДКА.
В данной статье описаны 4 случая кетоацидоза, возникшего на фоне приема сахароснижающего препарата из группы ингибиторов натрий-глюкозного котранспортера 2 типа дапаглифлозина у пациентов с сахарным диабетом 2 и 1 типов.
Ключевые слова: сахарный диабет, кетоацидоз, ингибиторы натрий-глюкозного котранспортера 2 типа, дапаглифлозин.
Для цитирования: Авзалетдинова Д.Ш., Хабибуллина И.З., Ибрагимова О.Ю., Моругова Т.В. Случаи кетоацидоза на фоне приема сахароснижающих препаратов из группы ингибиторов натрий-глюкозного котранспортера у пациентов с сахарным диабетом. Клинический разбор в общей медицине. 2021; 9: 24–32. DOI: 10.47407/kr2021.2.9.00104
Диабетический кетоацидоз (ДКА) – наиболее распространенное неотложное состояние при сахарном диабете, требующее госпитализации и приводящее к летальному исходу. Наиболее частыми причинами ДКА являются наличие сопутствующих заболеваний у пациентов с сахарным диабетом, а также нарушение режима инсулинотерапии. С появлением сахароснижающих препаратов из группы ингибиторов натрий-глюкозного котранспортера 2 типа стали регистрироваться единичные случаи связанного с их приемом ДКА.
В данной статье описаны 4 случая кетоацидоза, возникшего на фоне приема сахароснижающего препарата из группы ингибиторов натрий-глюкозного котранспортера 2 типа дапаглифлозина у пациентов с сахарным диабетом 2 и 1 типов.
Ключевые слова: сахарный диабет, кетоацидоз, ингибиторы натрий-глюкозного котранспортера 2 типа, дапаглифлозин.
Для цитирования: Авзалетдинова Д.Ш., Хабибуллина И.З., Ибрагимова О.Ю., Моругова Т.В. Случаи кетоацидоза на фоне приема сахароснижающих препаратов из группы ингибиторов натрий-глюкозного котранспортера у пациентов с сахарным диабетом. Клинический разбор в общей медицине. 2021; 9: 24–32. DOI: 10.47407/kr2021.2.9.00104
The clinical cases of ketoacidosis in patients with 2 type diabetes treated with inhibitors of sodium-glucose co-transporter
Diana Sh. Avzaletdinova1, Ilmira Z. Khabibulluna1, Olga Y. Ibragimova1,2, Tatiana V. Morugova1
hyppocrat@mail.ru
Abstract
The diabetic ketoacidosis (DKA) is the most frequent urgent condition in patients with diabetes mellitus which requires hospitalization and results to mortality. The most common causes of DKA are the presence of concomitant diseases in diabetic patients, as well as the violation of the insulin therapy regimen.
With the appearance of hypoglycemic drugs from the group of sodium-glucose co-transporter inhibitors (iSGLT2), isolated cases of DKA associated with their intake began to be recorded.
This article describes 4 cases of ketoacidosis in patients with type 2 diabetes mellitus and type 1 diabetes mellitus taking dapagliflozin which is a hypoglycemic drug from the group of inhibitors of the sodium-glucose co-transporter.
Key words: diabetes mellitus, ketoacidosis, sodium-glucose co-transporter inhibitors, dapagliflozin.
For citation: Avzaletdinova D.Sh., Khabibulluna I.Z., Ibragimova O.Y., Morugova T.V. The clinical cases of ketoacidosis in patients with 2 type diabetes treated with inhibitors of sodium-glucose co-transporter. Clinical review for general practice. 2021; 9: 24–32. DOI: 10.47407/kr2021.2.9.00104
Ингибиторы натрий-глюкозного котранспортера 2 типа (ИНГТ2) представляют собой последний зарегистрированный класс сахароснижающих препаратов, уменьшающих не только уровень глюкозы в крови, но и массу тела и систолическое артериальное давление, а также продемонстрировавших эффективность с точки зрения снижения сердечно-сосудистых рисков [1, 2].
В настоящее время в РФ доступно несколько препаратов из группы ИНГТ2 – дапаглифлозин, эмпаглифлозин, ипраглифлозин, канаглифлозин. К побочным эффектам ИНГТ2 относятся генитальные инфекции и инфекции мочевыводящих путей, развитие эугликемического диабетического кетоацидоза (ДКА) и гипотензии [3]. ИНГТ2 увеличивают выделение глюкозы с мочой путем блокирования ее реабсорбции в проксимальных канальцах почек, таким образом, ожидаемо, что они увеличивают риск мочеполовых инфекций [4].
Риск гипогликемий, связанных с использованием ИНГТ2, низкий, если только они не назначаются совместно с препаратами инсулина или препаратами сульфонилмочевины. Это подтверждается данными метаанализов [5 -7].
По результатам постмаркетингового применения ИНГТ2 сообщалось о серьезных случаях ДКА, которые требовали посещения отделения неотложной помощи и/или госпитализации [8].
Большинство пациентов имели сахарный диабет 2 типа (СД 2), однако сообщалось о случаях ДКА у пациентов с сахарным диабетом 1 типа (СД 1), что подразумевало использование данных препаратов off-label [9, 10]. У пациентов с СД 2 частота развития ДКА составила 0,52 и 0,76 на 1000 пациентов для 100 и 300 мг канаглифлозина соответственно [11]. При этом ДКА встречался менее чем у 0,1% пациентов с СД 2, получавших дапаглифлозин или эмпаглифлозин [12]. Off-label использование ИНГТ2 у пациентов с СД 1 постепенно растет, поскольку ИНГТ2 эффективны у этих пациентов, улучшая средние значения гликемии, постпрандиальную гипергликемию, снижают вариабельность гликемии и позволяют снизить дозы инсулина [13]. Сообщается, что частота ДКА составила 4,3 и 6,0% у пациентов с СД 1, получавших 100 и 300 мг канаглифлозина соответственно [10].
Дапаглифлозин (Форсига℗) – первый ИНГТ2, зарегистрированный в России в августе 2014 г. Являясь мощным селективным обратимым ИНГТ2, дапаглифлозин снижает реабсорбцию глюкозы в почечных канальцах, что приводит к выведению ее почками. Результатом действия дапаглифлозина является снижение концентрации глюкозы натощак и после приема пищи, а также снижение концентрации гликированного гемоглобина (HbA1c) у пациентов с СД 2 [14].
Одним из важных дополнительных механизмов действия дапаглифлозина является улучшение функции β-клеток поджелудочной железы, что может объясняться уменьшением глюкозотоксичности. Исследование A. Merovci и соавт. показало, что снижение концентрации глюкозы плазмы крови за счет глюкозурии под действием дапаглифлозина способствует улучшению функции β-клеток и уменьшению инсулинорезистентности у пациентов с СД 2 [15].
В среднем при приеме дапаглифлозина выводится примерно 70 г глюкозы в сутки, что сопровождается потерей 280 ккал. Потеря калорий приводит к появлению отрицательного энергетического баланса и, как следствие, – к снижению массы тела. Доказанное устойчивое снижение массы тела на фоне применения дапаглифлозина является одним из его самых значимых с клинической точки зрения преимуществ, поскольку целый ряд сахароснижающих препаратов способствует увеличению массы тела у пациентов с СД 2, большинство из которых уже имеют избыточную массу тела или ожирение. В нескольких публикациях сообщается о развитии редких случаев ДКА на фоне приема ингибиторов ИНГТ2 [16, 17]. Летальность при ДКА составляет, по данным различных авторов, 4–6%. Именно поэтому своевременная диагностика, лечение, а также профилактика развития ДКА являются важными и актуальными задачами, а описание новых клинических случаев ДКА на фоне приема ИНГТ2 будут способствовать ее решению. Цель статьи – анализ причин развития ДКА у пациентов, получающих терапию ИНГТ2, для определения возможных мер профилактики развития ДКА, на примере 4 клинических случаев.
Клинический случай 1
Пациент Г., 41 год, доставлен в Городскую клиническую больницу (ГКБ) №21 г. Уфы в экстренном порядке машиной скорой медицинской помощи. На момент поступления предъявлял жалобы на общую слабость, жажду и сухость во рту, боли в животе, тошноту. Со слов пациента, страдает сахарным диабетом 2 года. Принимает метформин, гликлазид, дапаглифлозин. Отмечает ухудшение состояния в течение последних 7 дней, когда начались вышеуказанные жалобы, нестабильность гликемии, повышение глюкозы крови до 32 ммоль/л. Резкие боли в животе появились примерно за 2 ч до вызова бригады скорой медицинской помощи. Диагноз при поступлении: сахарный диабет неуточненный. Госпитализирован в эндокринологическое отделение.
Объективные данные
При поступлении состояние средней степени тяжести. Сознание ясное. Температура тела 36,0°С. Положение тела вынужденное, на каталке. Телосложение нормостеническое.
Рост 176 см. Масса тела 60 кг. Индекс массы тела (ИМТ) 19,5 кг/м2. Пониженного питания. Кожа сухая. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторно ясный легочный звук, над легкими дыхание везикулярное, хрипов нет, частота дыхания (ЧД) 19–20 в минуту. Пульс 100 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. Артериальное давление (АД) 100/70 мм рт. ст. Тоны сердца ритмичные, приглушенные. Частота сердечных сокращений (ЧСС) 100 в минуту. Язык сухой, чистый. Живот округлой формы, участвует в акте дыхания; при пальпации мягкий, болезненный в подреберьях; печень и селезенка не увеличены; стул оформленный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева.
Данные лабораторно-инструментальных
методов исследования
Общий анализ крови: лейкоциты – 4,2×109/л (референсные значения 4,0–9,0×109/л), гемоглобин – 127 г/л (референсные значения 130–160 г/л), эритроциты – 4,12×1012/л (референсные значения 4,0–5,0×1012/л), тромбоциты – 233×109/л (референсные значения 180,0–320,0×109/л). Лейкоцитарная формула: палочкоядерные нейтрофилы – 4% (референсные значения 1–6%), сегментоядерные нейтрофилы – 56% (референсные значения 47–72%), эозинофилы – 1% (референсные значения 0–5%), лимфоциты – 31% (референсные значения 19–45%), моноциты – 8% (референсные значения 4–11%), скорость оседания эритроцитов (СОЭ) – 2 мм/ч (референсные значения 2–10 мм/ч). Таким образом, в общем анализе крови не выявлено клинически значимых изменений. Уровень HbA1c при поступлении: 14,2% (референсные значения 4,27–6,07%). Показатель HbA1c превышает целевой диапазон для данного пациента (менее 6,5%), что позволяет предположить предшествующую длительную декомпенсацию углеводного обмена.
Биохимический анализ крови: аланинаминотрансфераза (АЛТ) – 30,8 Ед/л (референсные значения до 40 Ед/л), аспартатаминотрансфераза (АСТ) – 51,4 Ед/л (референсные значения до 38 Ед/л), общий белок – 65,1 г/л (референсные значения 65–85 г/л), общий билирубин – 7,1 мкмоль/л (референсные значения до 20,5 мкмоль/л), креатинин – 89,9 мкмоль/л (референсные значения 71–115 мкмоль/л), мочевина – 6,77 ммоль/л (референсные значения 2,50–8,32 ммоль/л), альбумин – 35,0 г/л (референсные значения 35,0–50,0 г/л), фосфор – 0,90 ммоль/л (референсные значения 0,70–
1,60 ммоль/л), кальций – 2,16 ммоль/л (референсные значения 2,02–2,6 ммоль/л), холестерин – 7,99 ммоль/л (референсные значения до 5,20 ммоль/л), калий –
4,41 ммоль/л (референсные значения 3,5–5,2 ммоль/л), натрий – 137,6 ммоль/л (референсные значения 135–150 ммоль/л). Расчетная скорость клубочковой фильтрации (СКФ) по формуле СКD–EPI (Chronic Kidney Disease Epidemiology Collaboration) составила 91 мл мин/1,73². Вышеуказанные данные свидетельствовали о незначительном повышении уровня АСТ и гиперхолестеринемии.
Биохимический анализ крови в динамике: АЛТ – 37,1 Ед/л, АСТ – 54,5 Ед/л, уровни триглицеридов – 1,66 ммоль/л, липопротеидов низкой плотности (ЛПНП) – 2,28 ммоль/л, липопротеидов высокой плотности (ЛПВП) – 0,97 ммоль/л, холестерина – 4,70 ммоль/л. Коагулограмма (при поступлении): активированное частичное тромбопластиновое время (АЧТВ) 27,7 с (референсные значения 22,0–33,0 с), международное нормализованное отношение (МНО) 0,75 (референсные значения 0,8–1,3), протромбиновый индекс (ПТИ) 128,8% (референсные значения 70,0–130,0%), фибриноген 4,2 г/л (референсные значения 2,0–4,0 г/л).
Коагулограмма (на 5–й день госпитализации): АЧТВ 24,4 с (референсные значения 22,0–33,0 с), МНО 0,85 (референсные значения 0,8–1,3), ПТИ 116,6% (референсные значения 70,0–130,0%), фибриноген 1,9 г/л (референсные значения 2,0–4,0 г/л). С-пептид крови: 28,06 пмоль/л (референсные значения 260–1730 пмоль/л). Низкий уровень С-пептида свидетельствовал о недостаточной инсулинпродуцирующей функции β-клеток, что более характерно для СД 1. Гликемия при поступлении – 7,83 ммоль/л. Суточные колебания гликемии капиллярной крови в динамике представлены в табл. 1.
Общий анализ мочи при поступлении: цвет соломенно-желтый, прозрачная, удельный вес – 1030, реакция – 5,0, белок 30 мг/дл, глюкоза 1000 мг/дл (4+), кетоны 150 мг/дл (3+).
Рентгенография органов брюшной полости: на рентгенограммах органов брюшной полости без видимой костно-суставной патологии. Неравномерная пневматизация петель тонкого и толстого кишечника. В правом фланге брюшной полости единичные горизонтальные уровни. Электрокардиограмма (ЭКГ): ритм синусовый с ЧСС 76 в минуту. Электрическая ось сердца (ЭОС) вертикальная. Метаболические изменения в миокарде. Ультразвуковое дуплексное сканирование (УЗДС) артерий нижних конечностей: артерии нижних конечностей проходимы с обеих сторон, кровоток магистральный неизмененный, скоростные показатели без отклонений от нормативных величин. Консультирован хирургом, урологом, нефрологом, данных за острую патологию не выявлено. Пульмонолог: хронический бронхит, средней тяжести, обострение. Дыхательная недостаточность 1-й степени. Рекомендованы антибактериальная и отхаркивающая терапия, физиолечение. Проводилось лечение.
Дробная инсулинотерапия – инсулин короткого действия подкожно по 2 Ед 5 раз в день, далее по 6 Ед 3 раза в день под контролем гликемии до купирования кетоза, с последующим переводом на интенсифицированную инсулинотерапию: инсулин Апидра по ХЕ (2:1,5:1) подкожно и Лантус в 22 ч 20 Ед подкожно с титрацией доз. Инфузионная терапия – 5% раствор глюкозы 250 мл, физиологический раствор 0,9% 1,0 л с витаминами группы В, раствор пентоксифиллина 2% 5 мл внутривенно капельно на 250 мл физиологического раствора, раствор фуросемида 2 мл внутривенно струйно. Проводилась также спазмолитическая, противорвотная и антибактериальная терапия: раствор дротаверина по 2 мл внутримышечно 2 раза в день, раствор метоклопрамида по 2 мл внутримышечно 2 раза в день, левофлоксацин per os по 400 мг 2 раза в день. Пациент выписан с диагнозом: СД 1, декомпенсация. Целевая гликемия натощак до 6,5 ммоль/л, через 2 ч после еды до 8 ммоль/л. Целевой HbA1c до 6,5%. Осложнения: Кетоз. Дистальная полинейропатия, сенсомоторная симметричная форма. Диабетическая нефропатия. Хроническая болезнь почек С1А3. Гепатоз. Сопутствующие: Хронический бронхит, средней тяжести, обострение. Дыхательная недостаточность 1. Состояние при выписке: удовлетворительное. Показатели гликемии в пределах целевых значений. В данном клиническом случае имела место изначально неверная оценка состояния углеводного обмена пациента при манифестации заболевания. Пациенту был установлен диагноз СД 2, вследствие чего и был назначен препарат дапаглифлозин. На самом же деле у пациента имел место СД 1, при котором назначение дапаглифлозина и других ИНГТ2 противопоказано.
Клинический случай 2
Пациентка С., 63 года, поступила в эндокринологическое отделение ГКБ №21 в плановом порядке с диагнозом: инсулиннезависимый сахарный диабет с неуточненными осложнениями. Амбулаторно было проведено обследование: консультация невролога с заключением: цереброваскулярное заболевание, хроническая ишемия головного мозга 2 стадии с вестибулоатаксическим синдромом; консультация офтальмолога с заключением: диабетическая ретинопатия, HbA1c – 6,42%, холестерин – 6,25 ммоль/л. При поступлении предъявляла жалобы на сухость во рту и жажду, общую слабость, парестезии в конечностях. Со слов пациентки, считает себя больной с 2014 г., когда был поставлен диагноз СД 2. Получает комбинированную сахароснижающую терапию (перорально – метформин 1000 мг в день, вилдаглиптин по 50 мг 2 раза в день, гликлазид 120 мг в день, дапаглифлозин 10 мг в день; инсулин Левемир подкожно 16 Ед в день).
Объективные данные
При поступлении состояние удовлетворенное. Сознание ясное. Температура тела 36,0°С. Положение активное, ходит сама. Телосложение правильное. Рост 164 см. Масса тела 74 кг. ИМТ 27,5 кг/м2. Удовлетворительного питания. Кожа чистая. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторный звук ясный, легочный, над легкими дыхание везикулярное, хрипов нет, ЧД 16 в минуту. Пульс 76 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. АД 110/70 мм рт. ст. Тоны сердца ритмичные. ЧСС 76 в минуту. Язык влажный, чистый; живот округлой формы, не участвует в акте дыхания; при пальпации мягкий, безболезненный; печень и селезенка не увеличены; стул регулярный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева.
Данные лабораторно-инструментальных методов исследования
Биохимическое исследование крови: креатинин 60 мкмоль/л (референсные значения 71–115 мкмоль/л), неорганический фосфор – 1,17 ммоль/л (референсные значения 0,7–1,6 ммоль/л), общий белок – 60,2 г/л (референсные значения 65–85 г/л), общий билирубин – 8,0 мкмоль/л (референсные значения до 20,5 мкмоль/л), триглицериды – 0,22 ммоль/л (референсные значения до 1,71 ммоль/л), холестерин – 5,68 ммоль/л (референсные значения до 5,2 ммоль/л), АЛТ – 19,4 Ед/л (референсные значения до 40 Ед/л), АСТ 14,6 – Ед/л (референсные значения до 38 Ед/л). Расчетная СКФ по формуле СКD–EPI составила 93 мл/мин/1,73². Общий анализ крови: лейкоциты 5,7×109/л (референсные значения 4,0–9,0×109/л), эритроциты 4,5×1012/л (референсные значения 3,8–5,2×1012/л), тромбоциты 161,0–×109/л (референсные значения 180,0–320,0×109/л)
Общий анализ мочи: белок, аскорбиновая кислота, билирубин, нитриты, эритроциты отсутствуют, pH мочи – 5,5. Моча по Нечипоренко: лейкоциты – 250 (референсные значения 0–2000), эритроциты – 250 (референсные значения 0–1000) в 1 мл. Коагулограмма: АЧТВ – 29,6 с (референсные значения 22,0–33,0 с), ПТИ – 112,04% (референсные значения 70,0–130,0%), МНО – 0,88 (референсные значения 0,8–1,3), фибриноген – 2,9 г/л (референсные значения 2,0–4,0 г/л).
HbA1c (при поступлении) – 5,0%. Гликемический профиль представлен в табл. 2. Анализ мочи на сахар и ацетон (при поступлении): сахар – 4+4+4+, ацетон – 2+2+2+.
УЗДС (артерий и вен) нижних конечностей: кровоток по артериям нижних конечностей магистральный, неизмененный.Проводилось лечение.
Дробная инсулинотерапия – инсулин короткого действия под контролем гликемии до купирования кетоза, с последующим переводом на интенсифицированную схему инсулинотерапии: инсулин Новорапид по ХЕ (1:1) подкожно, инсулин Левемир в 22 ч 16 Ед подкожно, с коррекцией доз под контролем гликемии. При выписке рекомендована комбинированная терапия пероральными сахароснижающими препаратами (метформин 1000 мг в день, гликлазид 120 мг в день) и инсулином Левемир 16 Ед в день подкожно. Инфузионная терапия – раствор Тиолепта 600 мг внутривенно капельно, раствор пентоксифиллина 2% – 5,0 внутривенно капельно, раствор Милдронат 5,0 внутривенно струйно, раствор Мексидол 2,0 внутримышечно. Для коррекции сопутствующих заболеваний: омепразол 20 мг по 1 таблетке 2 раза в день, карбамазепин 200 мг 1 таблетка вечером, магнитотерапия нижних конечностей, Д’Арсонваль на голени. Пациентка выписана с диагнозом: СД 2, инсулинопотребный, декомпенсация. Целевая гликемия натощак до 7,5 ммоль/л, через 2 ч после еды 10,0 ммоль/л, HbA1c до 7,5%. Осложнения: Дистальная полинейропатия, сенсомоторная симметричная форма. Диабетическая ретинопатия, непролиферативная стадия. Энцефалопатия. Дислипидемия. Кетоз. Состояние при выписке удовлетворительное. Показатели гликемии в пределах целевых значений. Заключение. Данная пациентка получала одновременно 5 сахароснижающих препаратов, что, по-видимому, приводило к развитию гипогликемий. Как известно, в условиях гипогликемии также имеется склонность к накоплению кетонов в крови, что в данной ситуации усугубилось приемом дапаглифлозина.
Клинический случай 3
Пациент Г., 39 лет, поступил в ГКБ №21 по направлению поликлиники с диагнозом: СД 2. Кетоз. Хроническая почечная недостаточность. При осмотре предъявлял жалобы на горечь во рту, тошноту, потерю аппетита и веса на 25 кг за год, жажду, парестезии в конечностях. Из анамнеза известно, что на момент поступления болен СД 2 типа в течение года, принимал дапаглифлозин и метформин. Повышение сахара в крови отмечал постепенно около 6 мес, резкое ухудшение самочувствия произошло накануне – появились рвота, боли в животе. Вызвал скорую медицинскую помощь и был доставлен в отделение реанимации и интенсивной терапии ГКБ №21, затем переведен в отделение эндокринологии для коррекции углеводного обмена.
Объективные данные
При поступлении в эндокринологическое отделение состояние удовлетворительное. Сознание ясное. Температура тела 36,6°С. Положение активное. Телосложение нормостеническое.
Рост 174 см. Масса тела 82 кг. ИМТ 27,5 кг/м2. Кожа физиологической окраски и влажности. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторный звук ясный, легочный, над легкими дыхание везикулярное, хрипов нет, ЧД 16 в минуту. Пульс 70 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. АД 150/80 мм рт. ст. Тоны сердца ритмичные. ЧСС 111 в минуту. Язык влажный, чистый; живот округлой формы, не участвует в акте дыхания; при пальпации мягкий, безболезненный; печень и селезенка не увеличены; стул регулярный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева. Был выставлен предварительный диагноз: СД 2, инсулинопотребный, декомпенсация. Осложнение: Кетоацидоз. Диабетическая полинейропатия, диабетическая нефропатия.
Данные лабораторно-инструментальных
методов исследования
Общий анализ крови пациента представлен в табл. 3.
Коагулограмма: АЧТВ 28,1 с (референсные значения 22,0–33,0 с), фибриноген 3,8 г/л (референсные значения 2,0–4,0 г/л), МНО 0,93, протромбин (по Квику) 107,7% (референсные значения 70,0–130,0%). При биохимическом исследовании крови неоднократно выявлялись хилез, гиперхолестеринемия до 24,31 ммоль/л (референсные значения до 5,20 ммоль/л).
Биохимическое исследование крови: креатинин – 68 мкмоль/л (референсные значения 71–115 мкмоль/л), неорганический фосфор – 1,53 ммоль/л (референсные 0,70–1,60 ммоль/л), общий белок – 55,0 г/л (референсные значения 65–85 г/л), общий билирубин – 3,4 мкмоль/л, (референсные значения до 20,5 мкмоль/л), холестерин – 7,9 ммоль/л (референсные значения до 5,20 ммоль/л), триглицериды – 6,22 ммоль/л (референсные значения до 1,71 ммоль/л). Расчетная СКФ по формуле СКD–EPI составила 114,36 мл/мин/1,73².
Гликемический профиль представлен в табл. 4.
Общий анализ мочи при поступлении: кетоновые тела (+++), глюкоза (++++), эритроциты (+), нитраты (+).
Кетонурия сохранялась в течение 8 дней госпитализации.
Анализ мочи по Нечипоренко: лейкоциты – 2000 в 1 мл, эритроциты – 500 в 1 мл. УЗИ органов брюшной полости. Диффузные изменения печени и поджелудочной железы. УЗ-признаки дискинезии желчевыводящих путей. Патологии почек на момент осмотра не выявлено. УЗДС артерий нижних конечностей: артерии нижних конечностей проходимы с обеих сторон, кровоток магистральный неизмененный, скоростные показатели без отклонений от нормативных величин. ЭКГ: синусовая тахикардия, ЧСС 110 в минуту, единичные желудочковые экстрасистолы. ЭОС не отклонена. Консультирован офтальмологом, данных за острую патологию не выявлено. Гастроэнтеролог: стеатоз печени.
Проводилось лечение.
Дробная инсулинотерапия инсулином короткого действия 5 раз в день по 4 ЕД с дальнейшей титрацией доз, инсулин длительного действия на ночь по 20 ЕД п/к, с дальнейшим переводом на интенсификационную схему: инсулин Новорапид по ХЕ (2:1,5:1) подкожно с дальнейшей коррекцией доз, инсулин Ринсулин НПХ в 8.00 ч – 24 ЕД, в 22.00 ч – 24 ЕД подкожно с титрацией доз. Инфузионная терапия: раствор натрия хлорида 0,9% 500 мл, раствор пиридоксина гидрохлорида 5% 3 мл, раствор глюкозы 5% 500 мл, раствор калия хлорида 4% 10 мл, раствор магния сульфата 25% 5,0 мл, тиоктовая кислота 600 мг на 200 мл физиологического раствора; витамины группы В 2,0 мл внутримышечно, фуросемид 2,0 мл внутримышечно.
Для лечения сопутствующей патологии: L-орнитина-L-аспартат 10 мл на 500 физиологического раствора внутривенно капельно, омепразол по 20 мг 2 раза в день per os, панкреатин по 250 мг 3 раза в день per os, аторвастатин по 20 мг вечером per os.
Проводилась также антибактериальная терапия: цефтазидим по 1,0 мл внутримышечно 2 раза в день, амоксициллин по 0,5 г 3 раза в день per os. В связи с хилезом крови проведено 5 курсов плазмафереза.
Состояние при выписке: удовлетворительное. Показатели гликемии в пределах целевых значений.
Выписан с диагнозом: СД 2, инсулинопотребный, декомпенсация. Индивидуальные цели лечения: глюкоза плазмы натощак до 6,5 ммоль/л, через 2 ч после еды до 8,0 ммоль/л. HbA1c менее 6,5%. Осложнения: Кетоацидоз. Диабетическая полинейропатия. Диабетическая ретинопатия, непролиферативная стадия. Дислипидемия. Сопутствующие: острое респираторное заболевание, стадия реконвалесценции. Инфекция мочевых путей. Стеатоз. В данном клиническом случае имеет место клинически выраженная недостаточность эндогенной секреции инсулина, несмотря на то, что у пациента СД 2, что и спровоцировало развитие ДКА на фоне приема дапаглифлозина. Кроме того, у пациента есть выраженный стеатоз печени, что также способствует кетогенезу.
Клинический случай 4
Пациентка Г., 33 года, обратилась за помощью в приемное отделение ГКБ №21. Предъявляла жалобы на слабость, сухость во рту, головокружение, одышку, «ранки» на теле. Со слов пациентки, данное состояние у нее сохранялось на протяжении 3 дней. Диагноз СД 2 поставлен 7 лет назад, инсулинотерапия с 3-го года заболевания по традиционной схеме и прием метформина. Год назад назначен инсулин длительного действия гларгин по 20 Ед вечером и эмпаглифлозин по 10 мг 1 раз в день, на фоне которых отмечает похудение и появление кетонурии, в связи с чем и была госпитализирована в эндокринологическое отделение ГКБ №21.
Объективные данные
При поступлении в эндокринологическое отделение состояние средней тяжести. Сознание ясное. Температура тела 36,6°С. Положение активное. Телосложение нормостеническое.
Рост 178 см. Масса тела 94 кг. ИМТ 30 кг/м2. Питание повышенное. Кожа физиологической окраски и влажности. Ягодичная рана 2,5×1,0 см, гранулирующая; в области гипогастрия рана 1,0×1,5 см, гранулирующая; экссудата нет. Зев спокоен. Миндалины не увеличены. Периферические лимфоузлы не увеличены. Отеки отсутствуют. Носовое дыхание свободное, грудная клетка правильной формы, перкуторный звук ясный, легочный, над легкими дыхание везикулярное, хрипов нет, ЧД 18 в минуту. Пульс 98 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. АД 125/80 мм рт. ст. Тоны сердца ритмичные. ЧСС 98 в минуту. Язык влажный, чистый; живот округлой формы, не участвует в акте дыхания, при пальпации мягкий, безболезненный; печень и селезенка не увеличены; стул регулярный. Мочеиспускание свободное, безболезненное. Диурез не увеличен. Почки не пальпируются. Симптом поколачивания отрицателен справа и слева. Был выставлен предварительный диагноз: СД 2, инсулинопотребный, декомпенсация. Осложнение: Кетоацидоз. Данные лабораторно-инструментальных методов исследования Общий анализ крови: лейкоциты – 5,8×109/л (референсные значения 4,0–9,0х109/л), гемоглобин – 150 г/л (референсные значения 120–140 г/л), эритроциты – 5,48×1012/л (референсные значения 3,8–5,2×1012/л), тромбоциты – 175×109/л (референсные значения 180–320×109/л). Лейкоцитарная формула: палочкоядерные – 2% (референсные значения 1–6%), сегментоядерные – 56% (референсные значения 47–72%), лимфоциты – 37% (референсные значения 19–45%), моноциты – 5% (референсные значения 4–11%), СОЭ – 13 мм/ч (референсные значения 2–15 мм/ч). Таким образом, отмечается незначительная тромбоцитопения, уровень гемоглобина повышен. Биохимический анализ крови: АЛТ – 86,6 Ед/л (референсные значения до 40 Ед/л), АСТ – 46,6 Ед/л (референсные значения до 38 Ед/л), общий белок – 79,8 г/л (референсные значения 65–85 г/л), общий билирубин – 6,6 мкмоль/л (референсные значения до 20,5 мкмоль/л), креатинин – 60,1 мкмоль/л (референсные значения 71–115 мкмоль/л), мочевина – 2,88 ммоль/л (референсные значения 2,50–8,32 ммоль/л), альбумин –34,8 г/л (референсные значения 35,0–50,0 г/л), кальций – 1,76 ммоль/л (референсные значения 2,02–2,6 ммоль/л), холестерин – 8,78 ммоль/л (референсные значения до 5,20 ммоль/л), триглицериды – 21,23 ммоль/л (референсные значения до 1,71 ммоль/л), калий – 4,7 ммоль/л (референсные значения 3,5–5,2 ммоль/л), натрий – 145 ммоль/л (референсные значения 135– 150 ммоль/л).Расчетная СКФ по формуле СКD–EPI составила 113 мл/мин/1,73 м2. Биохимический анализ крови (на 14-й день госпитализации): АЛТ – 61 ед/л (референсные значения до 40 Ед/л), АСТ – 28,2 ед/л (референсные значения до 38 Ед/л), холестерин – 6,5 ммоль/л (референсные значения до 5,20 ммоль/л), триглицериды – 1,99 ммоль/л (референсные значения до 1,71 ммоль/л).HbA1c: 10,7%. Коагулограмма: АЧТВ – 29 с (референсные значения 22,0–33,0 с), фибриноген – 3,7 г/л (референсные значения 2,0–4,0 г/л), МНО – 0,89 (референсные значения 0,8–1,3), протромбин (по Квику) – 112,2% (референсные значения 70,0–130,0%).Гликемический профиль представлен в табл. 5. Oбщий анализ мочи (при поступлении): глюкоза – 1000 мг/дл (4+), кетоны – 150 мг/дл (3+),белок –
Проводилось лечение.
Инсулинотерапия: инсулин короткого действия внутривенно капельно, в дальнейшем инсулин длительного действия подкожно в 8 ч – 26 Ед, в 18 ч – 20 Ед и метформин по 1000 мг 2 раза в день per os.
Инфузионная терапия: раствор глюкозы 5% 500,0 мл, раствор калия хлорида 5% 10,0 мл, раствор магния сульфата 2,5% 10,0 мл, раствор пиридоксина гидрохлорида 5% 3,0 мл на 500,0 мл физиологического раствора, раствор тиоктовой кислоты на 250,0 мл физиологического раствора, раствор тиамина хлорида 5% 1,0 мл внутримышечно.
Противорвотная и антибактериальная терапия: метоклопрамид 2,0 мл внутримышечно, цефтриаксон внутримышечно по 1,0 г 2 раза в день. Для лечения сопутствующих заболеваний: омепразол по 20 мг 2 pаза в день per os, панкреатин 25 ЕД 3 pаза в день per os, глицин по 0,1 г per os. Состояние при выписке: удовлетворительное. Показатели гликемии в пределах целевых значений. Выписана с диагнозом: СД 2, инсулинопотребный, декомпенсация. Индивидуальные цели лечения: глюкоза плазмы натощак до 6,5 ммоль/л, через 2 ч после еды до 8,0 ммоль/л. HbA1c менее 6,5%. Осложнения: Кетоз. Дистальная полинейропатия сенсомоторная, симметричная форма. Энцефалопатия. Дислипидемия. Гепатоз. Сопутствующие: Ожирение 1 степени. В данном клиническом случае развитию кетоацидоза на фоне приема ИНГТ2 могли способствовать следующие факторы. С одной стороны, имело место раннее развитие потребности в инсулине при СД 2. С другой стороны, у пациентки имелось инфекционно-воспалительное заболевание кожи и подкожной клетчатки, что уже само по себе способствует развитию данного состояния.
Обсуждение
Повышение содержания кетоновых тел в организме прежде всего вызывается дефицитом углеводов для обеспечения организма энергией, перегрузкой белками и жирами на фоне недостатка легкоперевариваемых углеводов в рационе, истощением организма, ожирением, нарушением эндокринной регуляции (сахарный диабет, тиреотоксикоз и др.), отравлением, травмами черепа и т. д. [18].
Длительная стимуляция кетогенеза или нарушение процессов кетолизиса приводят к изменению буферной емкости крови, а при содержании в чрезмерно высоких концентрациях кетоновых тел в крови возникает угрожающий жизни декомпенсированный кетоацидоз. Такая картина характерна для тяжелого течения СД 1, гипогликемии, длительного голодания, стрессов различной этиологии, заболеваний печени, тяжелой и длительной мышечной работы.
Заключение
Таким образом, по нашему мнению, при назначении ИНГТ2 следует учитывать не только те противопоказания, которые указаны в инструкции (СД 1, ДКА, беременность, лактация, детский возраст до 18 лет, прием петлевых диуретиков, снижение объема циркулирующей крови, СКФ менее 30 мл/мин, с осторожностью – при повышенном гематокрите, тяжелой печеночной недостаточности, инфекциях мочевыделительной системы), но и наличие выраженного дефицита инсулина при СД 2, тяжелого стеатоза печени, склонности к гипогликемиям, острого инфекционно-воспалительного процесса.
Авзалетдинова Диана Шамилевна – канд. мед. наук, доц. каф. эндокринологии БГМУ. E-mail: hyppocrat@mail.ru; ORCID: 0000-0002-1590-6433; Scopus ID: 8317662600
Diana Sh. Avzaletdinova – Сand. Sci. (Med.), Bashkir State Medical University. E-mail: hyppocrat@mail.ru; ORCID: 0000-0002-1590-6433; Scopus ID: 8317662600
Моругова Татьяна Вячеславовна – проф., д-р мед. наук, зав. каф. эндокринологии БГМУ. Е-mail: tmorugova@yandex.ru; ORCID: 0000-0001-7405-486X; Scopus ID: 6602710024
Tatiana V. Morugova – Full Prof., D. Sci. (Med.), Bashkir State Medical University. Е-mail: tmorugova@yandex.ru; ORCID: 0000-0001-7405-486X; Scopus ID: 6602710024
Хабибуллина Ильмира Зульфатовна – студентка 5 курса лечебного факультета БГМУ. Е-mail: bkmvbhf99@mail.ru
Ilmira Z. Khabibulluna – student, Bashkir State Medical University. Е-mail: bkmvbhf99@mail.ru
Ибрагимова Ольга Юрьевна – канд. мед. наук, доц. каф. эндокринологии БГМУ; зав. отд-нием эндокринологии ГКБ № 21. Е-mail: vra4iou@mail.ru
Olga Y. Ibragimova – Сand. Sci. (Med.), Ufa City Clinical Hospital № 21. Е-mail: vra4iou@mail.ru
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Статья поступила в редакцию / The article received: 13.12.2021
Статья принята к печати / The article approved for publication: 16.12.2021


