Клинический разбор в общей медицине №2 2023
Аннотация
Хроническая гипергликемия как ведущий фактор развития диабетических осложнений требует эффективного лечения с достижением целевых метаболических показателей с момента диагностики сахарного диабета (СД). Самоконтроль гликемии (СКГ) наряду с определением гликированного гемоглобина, включен как основной метод оценки гликемического контроля в действующие рекомендации.
В статье освещаются терапевтические цели, основные вопросы СКГ при лечении СД. Анализируется значение СКГ для пациента и врача. Применение СКГ позволяет врачу объективно оценить эффективность назначенного лечения, а пациентам – быть активными участниками процесса терапии. Обсуждается рекомендуемая частота СКГ в зависимости от сахароснижающей терапии. Приведены данные исследований по оценке эффективности СКГ. Самостоятельный мониторинг уровня глюкозы при СД требует высокой точности работы глюкометра для достижения и поддержания уровней глюкозы. Затронуты вопросы выбора глюкометра. Важным критерием для выбора глюкометра является соответствие стандартам точности.
Ключевые слова: сахарный диабет, осложнения, самоконтроль гликемии, гликированный гемоглобин, гипогликемия, глюкометры.
Для цитирования: Бирюкова Е.В., Шинкин М.В., Соловьева И.В. Современная практика самоконтроля гликемии: основы эффективного управления сахарным диабетом. Клинический разбор в общей медицине. 2023; 4 (2): 60–67. DOI: 10.47407/kr2023.4.2.00205
Клинический разбор в общей медицине №2 2023
Современная практика самоконтроля гликемии: основы эффективного управления сахарным диабетом
Аннотация
Хроническая гипергликемия как ведущий фактор развития диабетических осложнений требует эффективного лечения с достижением целевых метаболических показателей с момента диагностики сахарного диабета (СД). Самоконтроль гликемии (СКГ) наряду с определением гликированного гемоглобина, включен как основной метод оценки гликемического контроля в действующие рекомендации.
В статье освещаются терапевтические цели, основные вопросы СКГ при лечении СД. Анализируется значение СКГ для пациента и врача. Применение СКГ позволяет врачу объективно оценить эффективность назначенного лечения, а пациентам – быть активными участниками процесса терапии. Обсуждается рекомендуемая частота СКГ в зависимости от сахароснижающей терапии. Приведены данные исследований по оценке эффективности СКГ. Самостоятельный мониторинг уровня глюкозы при СД требует высокой точности работы глюкометра для достижения и поддержания уровней глюкозы. Затронуты вопросы выбора глюкометра. Важным критерием для выбора глюкометра является соответствие стандартам точности.
Ключевые слова: сахарный диабет, осложнения, самоконтроль гликемии, гликированный гемоглобин, гипогликемия, глюкометры.
Для цитирования: Бирюкова Е.В., Шинкин М.В., Соловьева И.В. Современная практика самоконтроля гликемии: основы эффективного управления сахарным диабетом. Клинический разбор в общей медицине. 2023; 4 (2): 60–67. DOI: 10.47407/kr2023.4.2.00205
Abstract
Chronic hyperglycemia being a major factor of the diabetes complications requires effective treatment aimed at achieving metabolic targets since the moment of the diabetes mellitus (DM) diagnosis. Self-monitoring of blood glucose (SMBG) together with assessment of HbA1c levels have been included in the current recommendatiions as the main method for estimation of glycemic control. The paper discusses therapeutic targets and the main issues of blood glucose self-monitoring (SMBG) during treatment of DM. The value of SMBG for patients and physicians is analyzed. The use of SMBG allows the physician to objectively assess the effectiveness of the prescribed treatment and enables the patient's active engagement in the therapy process. The recommended SMBG frequency that depends on the hypoglycemic therapy is discussed. The research data on the SMBG efficacy are provided. Self-monitoring of blood glucose by patients with DM requires high-precision glucose meter to achieve and maintain the glucose levels. The paper touches upon the issues of choosing the glucose meter. Compliance with the accuracy standards is an important criterion for choosing the glucose meter.
Keywords: diabetes mellitus, complications, self-monitoring of blood glucose, glycated hemoglobin, hypoglycemia, glucose meters.
For citation: Biryukova E.V., Shinkin M.V., Soloveva I.V. Current practice of blood glucose self-monitoring: the basis for effective control of diabetes mellitus. Clinical review for general practice. 2023; 4 (2): 60–67. DOI: 10.47407/kr2023.4.2.00205
Сахарный диабет (СД) относится к категории социально значимых неинфекционных заболеваний, лидирует численность пациентов с СД 2-го типа (СД 2) [1, 2]. Наличие у пациента СД влечет за собой снижение качества жизни, необходимость пожизненной фармакотерапии и постоянного контроля гликемии. СД – чрезвычайно актуальная проблема современности, причиняющая значительный медико-социальный и экономический урон. При недостаточно эффективном лечении СД может значительно ограничивать жизнь пациентов из-за развития опасных осложнений, в развитии которых ключевое значение имеет хроническая гипергликемия. Присоединение диабетических осложнений в среднем повышает стоимость лечения заболевания в 3–10 раз [3]; осложнения СД 2 можно предотвратить при помощи надлежащего гликемического контроля [4–6].
Хроническая гипергликемия как ведущий фактор развития диабетических осложнений требует эффективного лечения с достижением целевых метаболических показателей с момента диагностики СД. Концепция «метаболической памяти» или «эффекта наследия» говорит о сохранение эффекта влияния предшествующего гликемического контроля (хорошего или неудовлетворительного) на развитие и прогрессирование сосудистых осложнений при СД [7]. В частности, феномен эффекта наследия был продемонстрирован в исследовании DCCT (Diabetes Complications and Control Trial): интенсивный контроль гликемии в течение 9 лет и снижение уровня гликированного гемоглобина (HbA1c) на каждый 1% сопровождались достоверным уменьшением риска развития микрососудистых осложнений на 44% у пациентов с СД 1-го типа [4]. По результатам исследования UKPDS (U.K. Prospective Diabetes Study) у больных с впервые выявленным СД 2 интенсивный контроль гликемии в течение 7,5 года и снижение уровня HbA1c на 1% привели к достоверному уменьшению риска развития микроангиопатий на 37%, инфаркта миокарда на 14%, мозгового инсульта на 12%, ампутаций конечностей на 43% и смерти, связанной с СД, на 21% [5].
Создание хорошей «метаболической памяти» предполагает раннее интенсивное лечение гипергликемии, направленное на нормализацию метаболического контроля, что может отсрочить развитие долгосрочных диабетических осложнений. Раннее интенсивное лечение СД, направленное на достижение целевых показателей гликемии, существенно превосходит эффекты позднего достижения компенсации углеводного обмена после длительного периода неудовлетворительных показателей гликемии [7, 8].
Контроль и мониторинг гликемии
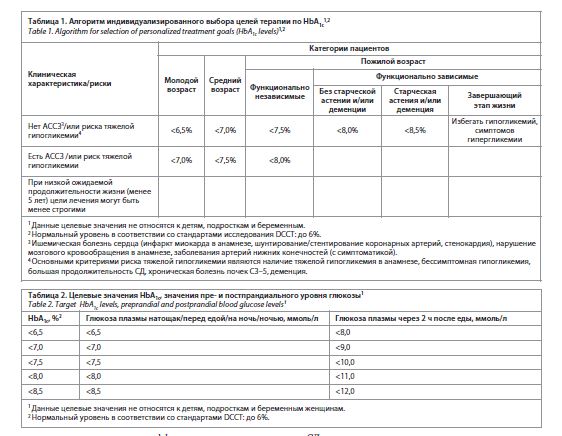
Медикаментозное снижение гипергликемии достигается назначением различных препаратов, об эффективности которых судят по изменению уровня HbA1c. Действующие российские рекомендации подчеркивают важность выбора индивидуальных целей лечения в зависимости от возраста пациента, ожидаемой продолжительности жизни, функциональной зависимости, наличия атеросклеротических сердечно-сосудистых заболеваний (АССЗ) и риска тяжелой гипогликемии (табл. 1) [9].
Целевым уровням HbA1c соответствуют целевые значения пре- и постпрандиального уровня глюкозы (табл. 2).
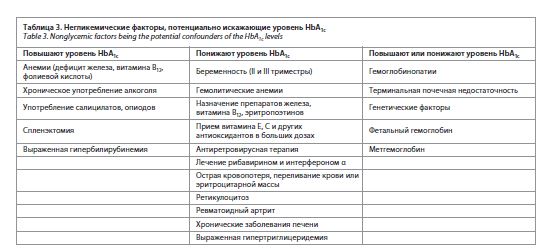 Мониторинг эффективности сахароснижающей терапии осуществляется по уровню HbA1c, который используется на практике как показатель оценки долгосрочного качества гликемического контроля, так как отражает уровень глюкозы крови за предшествующие исследованию HbA1c 2–3 мес. Между регулярными исследованиями HbA1c требуется проводить текущий мониторинг гликемии. Самоконтроль гликемии (СКГ) наряду с определением HbA1c включен как основной метод оценки гликемического контроля в «Алгоритмы специализированной медицинской помощи больным сахарным диабетом» РФ и другие действующие рекомендации [9, 10]. Очевидно, что на практике недостаточно опираться только на показатель HbA1c, поскольку ежедневно концентрация глюкозы в крови подвержена влиянию многочисленных факторов (прием пищи, физическая нагрузка, стресс, прием алкоголя, вирусные инфекции, обострение хронических заболеваний и др.), которые необходимо учитывать в достижении целевых значений гликемии натощак и в постпрандиальный период. Вместе с тем существуют некоторые ограничения использования HbA1c как показателя контроля гликемии. Следует принимать во внимание негликемические факторы, воздействие которых приводит к расхождению между измеренным уровнем HbA1c и истинным гликемическим профилем (табл. 3), в таких клинических ситуациях оценка уровня HbA1c может быть ненадежна и первостепенное значение приобретает СКГ с помощью глюкометра [9, 11, 12]. Ограничения в использовании HbA1c обусловлены лабораторной и индивидуальной вариабельностью. Колебания пре- и постпрандиальных уровней глюкозы разнонаправленно влияют на уровень HbA1c и при его значениях, близких к целевым, относительный вклад уровня глюкозы после еды является преобладающим фактором изменения HbA1c [13].
Мониторинг эффективности сахароснижающей терапии осуществляется по уровню HbA1c, который используется на практике как показатель оценки долгосрочного качества гликемического контроля, так как отражает уровень глюкозы крови за предшествующие исследованию HbA1c 2–3 мес. Между регулярными исследованиями HbA1c требуется проводить текущий мониторинг гликемии. Самоконтроль гликемии (СКГ) наряду с определением HbA1c включен как основной метод оценки гликемического контроля в «Алгоритмы специализированной медицинской помощи больным сахарным диабетом» РФ и другие действующие рекомендации [9, 10]. Очевидно, что на практике недостаточно опираться только на показатель HbA1c, поскольку ежедневно концентрация глюкозы в крови подвержена влиянию многочисленных факторов (прием пищи, физическая нагрузка, стресс, прием алкоголя, вирусные инфекции, обострение хронических заболеваний и др.), которые необходимо учитывать в достижении целевых значений гликемии натощак и в постпрандиальный период. Вместе с тем существуют некоторые ограничения использования HbA1c как показателя контроля гликемии. Следует принимать во внимание негликемические факторы, воздействие которых приводит к расхождению между измеренным уровнем HbA1c и истинным гликемическим профилем (табл. 3), в таких клинических ситуациях оценка уровня HbA1c может быть ненадежна и первостепенное значение приобретает СКГ с помощью глюкометра [9, 11, 12]. Ограничения в использовании HbA1c обусловлены лабораторной и индивидуальной вариабельностью. Колебания пре- и постпрандиальных уровней глюкозы разнонаправленно влияют на уровень HbA1c и при его значениях, близких к целевым, относительный вклад уровня глюкозы после еды является преобладающим фактором изменения HbA1c [13].
Поэтому решения об изменении терапии должны проводиться с учетом других данных оценки гликемического контроля и наиболее надежным способом гликемического контроля является комбинация результатов самостоятельного наблюдения за глюкозой крови и HbA1c [9, 14].
Накопленные данные свидетельствуют о том, что полагаться на субъективные ощущения пациентов при попытках достижения индивидуальных показателей гликемического контроля нельзя. Результаты СКГ позволяют оценить ситуацию в различные временные точки: уровень глюкозы натощак/перед едой/на ночь/ночью, через 2 ч после еды. Показатели СКГ выступают важным ориентиром для коррекции дозы сахароснижающих средств в случае гипергликемии и гипогликемии, также дают возможность пациенту увидеть влияние питания, физической нагрузки, медикаментозной терапии.
Применение СКГ позволяет врачу объективно оценить эффективность назначенного лечения, а пациентам – быть активными участниками процесса терапии, формирует ответственность у пациента за его результаты, способствует более серьезному соблюдению рекомендаций [15, 16]. Активное участие пациента в управлении своим заболеванием подразумевает реализацию пациентом возможности сопоставить свои показатели уровня глюкозы крови с индивидуальным целевым уровнем гликемии, выявить взаимосвязи между образом жизни, приемом пищи, терапевтическими вмешательствами и текущими значениями глюкозы крови, проанализировать вероятные причины отсутствия контроля гликемии.
Рекомендуемая частота самоконтроля
Достижение индивидуальных целевых показателей гликемии возможно лишь путем адекватного СКГ со стороны пациента.
Рекомендуемая частота СКГ в зависимости от типа СД отражена в различных руководствах по лечению СД [9, 10]. В соответствии с российскими рекомендациями, мониторинг больных СД 1 без осложнений включает проведение СКГ не менее четырех раз в сутки (до еды, через 2 ч после еды, на ночь, периодически ночью) [9]. Кроме того, дополнительно перед физическими нагрузками и после них, при подозрении на гипогликемию и после ее лечения, при сопутствующих заболеваниях, если предстоят какие-то действия, потенциально опасные для пациента и окружающих (например, вождение транспортного средства или управление сложными механизмами).
СКГ при СД 2 без осложнений в дебюте заболевания и при недостижении целевых уровней гликемического контроля следует осуществлять ежедневно не менее четырех раз в сутки (до еды, через 2 ч после еды, на ночь, периодически ночью) [9]. В дальнейшем его частота определяется видом проводимой сахароснижающей терапии. На диетотерапии СКГ рекомендован не менее
одного раза в неделю. В случае применения пероральной сахароснижающей терапии и/или агонистов рецепторов глюкагоноподобного пептида 1-го типа (арГПП-1) и/или базального инсулина СКГ осуществляется не менее одного раза в сутки в разное время и дополнительно 1 гликемический профиль (не менее четырех раз в сутки) в неделю (возможно уменьшение частоты при использовании только препаратов с низким риском гипогликемии). На фоне терапии готовыми смесями инсулина – не менее двух раз в сутки в разное время и дополнительно 1 гликемический профиль (не менее четырех раз в сутки) в неделю, на интенсифицированной инсулинотерапии – ежедневно не менее четырех раз (до еды, через 2 ч после еды, на ночь, периодически ночью). Количество исследований может повышаться при наличии признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска; вопрос о частоте обследований решается индивидуально.
В реальной жизни рекомендуемая частота СКГ, необходимая для отсрочки начала и замедления прогрессирования осложнений СД, не всегда достигается, особенно это касается пациентов с СД 2 [17]. До сих пор многие пациенты с СД 2 заблуждаются, считая, что в домашних условиях им достаточно периодически измерять лишь уровень глюкозы крови натощак (ГКН). Контроль ГКН необходим, однако обычно он не отражает характер и колебания гликемии в течение суток. Отсутствие контроля связанных с приемом пищи пиков концентрации глюкозы в крови является ключевым фактором недостаточного контроля гликемии при СД 2. Неадекватное снижение гликемии после приема пищи ведет к тому, что гипергликемия сохраняется в течение дня. СКГ является наиболее практичным методом мониторинга показателей гликемии после еды [14].
Кроме того, сам факт проведения СКГ не гарантирует улучшения контроля гликемии. Полученные в домашних условиях показатели концентрации глюкозы в крови не всегда анализируются и правильно интерпретируются пациентами или вовсе игнорируются, как следствие, своевременно не проводится коррекция сахароснижающей терапии. Повышение качества самоконтроля возможно за счет использования структурированного подхода и интегрирующего компонента лечебного процесса – обучения больных СД, что отражено в действующих рекомендациях [9, 10]. Структурированный подход с использованием дневника самоконтроля и интеграцией результатов СКГ в лечение СД помогает более точно интерпретировать полученные результаты в соответствии с физической активностью и принимать соответствующие терапевтические решения [18–20]. Пациенты должны быть обучены интерпретации данных СКГ для коррекции приемов пищи, физической активности или препаратов для достижения конкретных индивидуальных целей. В этом процессе отрабатываются практические навыки, необходимые для СКГ, которые помогут в любой момент проконтролировать гликемию.
У многих больных одной из дополнительных причин хронической гипергликемии является отсутствие должного СКГ. Пациенты зачастую плохо выполняют рекомендации врача, и это касается не только соблюдения диеты или режима физической активности, но и самостоятельного мониторинга гликемии [17]. Так, в исследовании M. Hansen и соавт. показано, что СКГ ежедневно проводили лишь 39% больных СД, несколько раз в неделю – 20%, один-два раза в неделю – 17% и реже одного раза в неделю – 24% [21].
На практике необходимо учитывать факторы, препятствующие повышению эффективности структурированного самоконтроля [18]:
• недопонимание пациентами преимуществ СКГ, к которым в первую очередь относится возможность быстрого и достоверного определения уровня глюкозы крови в любое время суток;
• отсутствие коррекции терапии на основании результатов СГК;
• технические ошибки, совершаемые пациентами при проведении тестов;
• использование неточных систем для мониторинга гликемии в домашних условиях;
• неправильные условия эксплуатации приборов для мониторинга гликемии.
Значение и преимущества СКГ в клинической практике
СКГ играет очень важную роль в ежедневном мониторинге уровня глюкозы в плазме и дополняет тестирование HbA1c при оценке гликемического контроля. СКГ выступает в качестве фактора, влияющего непосредственно на результаты лечения СД на любом его этапе. Данный метод достаточно прост для обучения пациентов, обеспечивает быстрое получение результата, точное измерение концентрации глюкозы в крови, относительно недорог, что является существенным преимуществом СКГ [15, 19, 22, 23]. Недостатками СКГ являются влияние ошибки пользователя на точность теста, необходимость забора нескольких образцов крови в течение дня и ограниченность доступных данных у некоторых глюкометров (отсутствие данных о тенденциях уровня гликемии) [24].
Как уже подчеркивалось, для формирования позитивной «метаболической памяти» и предупреждения развития сосудистых осложнений необходимо поддерживать целевой контроль гликемии, начиная с дебюта СД. Регулярный СКГ с момента выявления СД, инициации сахароснижающей терапии способствует повышению эффективности лечения, позволяет преодолеть клиническую инертность. Интересные данные представлены в ретроспективном исследовании, которое включало 4987 пациентов с впервые выявленным СД 2 (средний возраст 56,2±11,5 года, 51,9% мужчины). Пациенты были рандомизированы в зависимости от наличия/отсутствия раннего СКГ с момента инициации сахароснижающей терапии на группу 1 – ранний СКГ«+», группа 2 – ранний СКГ«-». Выполнение систематического СКГ было связано с лучшим гликемическим контролем, независимо от того, использовались ли метформин, тиазолидиндионы, ингибиторы дипептидилпептидазы-4 или секретагоги в условиях реальной практики. Пациенты из группы регулярного СКГ (СКГ«+») имели более низкий уровень HbA1c, по сравнению с теми, кто не использовал СКГ, при этом максимальная разница показателя составляла 0,55% через 3 мес, а минимальная разница – 0,45% через 6 и 12 мес [25].
Согласно данным систематических обзоров и метаанализов, дополнительное снижение HbA1c при использовании СКГ у пациентов с СД составляет до 0,4% в зависимости от проводимой терапии [26, 27]. Программы терапевтического ведения пациентов, включающие структурированный СКГ, способствуют большему снижению уровня HbA1c у лиц с СД, увеличению доли пациентов, достигающих целевого контроля гликемии, по сравнению с программами без СКГ [28, 29].
В действующих рекомендациях подчеркивается важность СКГ как необходимого условия для эффективности сахароснижающей терапии, особенно для пациентов, находящихся на инсулинотерапии и получающих неинсулиновые сахароснижающие препараты, которые могут вызвать гипогликемию [9, 10]. Показатели гликемии, полученные в ходе СКГ, позволяют своевременно выявить отклонения от целевых значений гликемии натощак и/или постпрандиальной гликемии и при необходимости интенсифицировать сахароснижающую терапию.
Инсулинотерапия жизненно необходима для всех пациентов с СД 1. По мере увеличения длительности заболевания у пациентов с СД 2 прогрессирует дефицит инсулина, заболеванием все труднее управлять, поэтому для достижения и поддержания рекомендованных целевых показателей гликемии возникает потребность в инсулине.
Показания к назначению инсулина у пациентов с
СД 2 [9]:
• у лиц с впервые выявленным СД 2 – при уровне HbA1c, превышающем индивидуальный целевой уровень более чем на 2,5%, и наличии выраженной клинической симптоматики метаболической декомпенсации (возможно временное назначение инсулинотерапии);
• у лиц с анамнезом СД 2 – при отсутствии достижения индивидуальных целей гликемического контроля на фоне лечения оптимальными дозами других сахароснижающих препаратов или их комбинаций;
• при наличии противопоказаний к назначению или непереносимости других сахароснижающих препаратов;
• при кетоацидозе;
• при оперативных вмешательствах, острых интеркуррентных и обострении хронических заболеваний, сопровождающихся нецелевыми уровнями гликемического контроля (возможен временный перевод на инсулинотерапию).
С учетом данных СКГ пациенты с СД 1, СД 2 на инсулинотерапии могут осуществлять подбор доз инсулина в течение суток в зависимости от количества углеводов в пище и физической активности для достижения целевых показателей гликемического контроля. В исследованиях показано, что увеличение ежедневной частоты СКГ было связано с более низким уровнем HbA1c (-0,2% на каждое дополнительное измерение в день) и с меньшим количеством острых осложнений у пациентов с СД 1 [30].
Регулярный СКГ позволяет обученным пациентам с СД реализовать в повседневной жизни рекомендации по физической активности и избежать гипогликемий.
Для пациентов с СД 2, а большинство из них имеют избыточную массу тела, поддержание определенного уровня физической активности имеет большое значение для снижения массы тела, улучшения чувствительности к инсулину. Однако повышение физической активности может негативно отразиться на уровне гликемии и способствовать гипогликемии. Опасение гипогликемии как со стороны врача, так и пациента является дополнительным препятствием для достижения метаболического контроля. В этом плане самостоятельное измерение глюкозы крови позволяет своевременно выявить гипогликемии и, соответственно, осуществить мероприятия, направленные на ее купирование.
Повышение частоты СКГ в рамках многокомпонентной программы контроля массы тела связано не только с улучшением гликемического контроля, но и со значительно лучшей потерей массы тела у пациентов с СД 2 и ожирением. В ретроспективном наблюдательном исследовании S. Tomah и соавт. пациентов с СД 2 и ожирением распределили в 3 группы в зависимости от терциля частоты СКГ: средние частоты СКГ составляли 2,3 (1,1–2,9) раза в сутки, 3,4 (3–3,9) раза в сутки и 5 (4–7,7) раз в сутки в нижнем (группа 1), среднем (группа 2) и верхнем терцилях (группа 3) соответственно. Участники с самым высоким терцилем частоты СКГ достигли большего снижения массы тела:
-10,4 кг (от -7,6 до -14,4 кг) по сравнению со снижением на 8,3 кг (от -5,2 до -12,2 кг) и на 6,9 кг (от -4,2 до
-8,9 кг) в среднем и нижнем терцилях соответственно (p=0,018). В группе 1 среднее изменение HbA1c составило -1,25% (от -0,6 до -3,1%) по сравнению с -0,8% (от -0,3 до -2%) и -0,5% (от -0,2 до -1,2%) в группах 2 и
3 соответственно (p=0,048). К тому же связь между изменением массы тела и частотой СКГ оставалась значимой после поправки на возраст, пол, исходный индекс массы тела, продолжительность диабета и использование инсулинотерапии [31].
Наличие современных глюкометров и умение ими правильно и регулярно пользоваться превращает пациента в активного и полноправного участника управления СД, разделяя ответственность с врачом за результат лечения, что повышает мотивацию к терапевтическим вмешательствам [15, 18, 32]. Отсюда влияние и на другую важную составляющую лечения – приверженность к соблюдению врачебных рекомендаций, и в современных рекомендациях СКГ отводится существенная роль как способу улучшения взаимодействия врача и пациента [9, 10, 23].
Выбор надежного и точного глюкометра
для самоконтроля глюкозы крови
С появлением большого количества глюкометров встает вопрос выбора оптимального портативного устройства для измерения глюкозы. Самостоятельный мониторинг уровня глюкозы при СД требует высокой точности работы глюкометра для достижения и поддержания уровней глюкозы, соответствующих индивидуальным целям лечения. При оказании медицинской помощи больным СД врач должен быть уверен, что работа глюкометра соответствует аналитическим критериям качества, необходимым для безопасности и эффективности лечения [23, 33]. Достижение и поддержание целевого уровня гликемии во многом зависит от точности показаний глюкометра, поскольку полученные результаты измерения уровня глюкозы крови служат основой для оценки эффективности сахароснижающей терапии, а также ее своевременного изменения при необходимости. Точность глюкометра – это близость результатов измерений концентрации глюкозы в крови, выполненных с помощью глюкометра, к результатам референтных измерений, выполненных с помощью эталонного лабораторного анализатора [15]. Из-за неточных измерений глюкозы крови глюкометром (занижение или завышение показателей глюкозы в крови) ухудшается СКГ, как следствие, неправильно подбирается доза сахароснижающих препаратов (инсулина и др.), повышается риск гипогликемии и гипергликемии. Индивидуальные глюкометры должны соответствовать ГОСТ Р ИСО 15197-2015 по аналитической и клинической точности, что позволяет повысить эффективность и безопасность сахароснижающей терапии [34].
Благодаря совершенствованию технологий появилась возможность повысить точность измерений глюкозы крови при СКГ. Система для измерения уровня глюкозы крови Контур Плюс Уан (Contour Plus One) включает глюкометр Контур Плюс Уан, тест-полоски Контур Плюс (Contour Plus), приложение Контур Диабитис (Contour Diabetes) и облако Контур (Contour Cloud). Глюкометр Контур Плюс Уан – инновационный прибор последнего поколения, обладающий возможностью синхронизации с мобильным приложением Контур Диабитис. Глюкометр Контур Плюс Уан отличает высокая точность, доказанная в лабораторных и клинических условиях, и даже превосходящая минимальные требования к точности стандарта ИСО
15197-2013 [35]. Стоит дополнить, что точность глюкометра Контур Плюс Уан продемонстрирована даже при более жестком диапазоне отклонений, чем требует ИСО 15197-2013 с 95% результатов в пределах ±0,52 ммоль/л или ±9,4% (в сравнении с результатами YSI-анализатора). Высокая точность глюкометра крайне важна не только для улучшения гликемического контроля, но и снижения риска гипогликемии [36], для принятия решения о коррекции терапии, особенно для правильного расчета дозы инсулина [37, 38], при непрерывном мониторинге глюкозы (для калибровки, когда симптомы не соответствуют показаниям, во время восстановления после перенесенной гипогликемии и во время быстрых изменений глюкозы крови) [39].
Существенным преимуществом глюкометра Контур Плюс Уан является технология «Второй шанс», что позволяет снизить необходимость повторного прокола для забора крови и расход тест-полосок: если с первого раза было нанесено недостаточно крови на тест-полоску, то на протяжении 60 с можно дополнительно нанести каплю крови на эту же тест-полоску.
Прибор оснащен световым индикатором, три цвета которого соответствуют сигналам светофора. Такая подсветка позволяет быстро оценить полученную информацию после измерения гликемии – находится ли показание гликемии в пределах, ниже или выше индивидуального целевого значения, и при необходимости предпринять активные действия.
С учетом неуклонного роста числа пациентов с СД 2 и необходимости контроля эффективности сахароснижающей терапии представляется важным внедрение современных информационно-коммуникационных технологий в процесс взаимодействия пациента и лечащего врача с целью оптимизации оказания медицинской помощи. Глюкометр Контур Плюс Уан может автоматически синхронизироваться с мобильным приложением Контур Диабитис. Это приложение регистрирует и организует показания концентрации глюкозы в крови в персонализированный профиль и по сути представляет собой многофункциональный электронный вариант дневника самоконтроля. Приложение позволяет пациентам детализировать их данные глюкозы крови в различных ситуациях, дает возможность увидеть влияние питания, различных продуктов, физической активности на уровень глюкозы, добавлять необходимые напоминания, полезную информацию, включая визуализацию с помощью фотографий пищи, а также голосовые заметки, что расширяет возможности самоанализа, позволяет пациентам получать ценную информацию о закономерностях изменения гликемии под действием различных факторов. Кроме того, благодаря приложению пациент может оставлять примечания о съеденной пище, хлебных единицах, используемых лекарствах и их дозировках, физической активности. Напоминания о запланированных измерениях глюкозы крови или приеме лекарственных средств могут способствовать лучшему соблюдению режима лечения, что увеличивает пользу СКГ, противодействует существующей клинической инерции. Облако Контур делает возможным сохранение неограниченного количества показаний и другой внесенной информации.
Приложение Контур Диабитис имеет настраиваемый целевой диапазон для показаний уровня глюкозы в крови и позволяет пациентам корректировать диапазон нормальных и критических показаний по мере необходимости.
Результаты СКГ для врача очень важны, поскольку являются основным источником информации для принятия решения о дальнейшем лечении СД. Используя функцию отчетов для врача, пациент может предоставлять в электронном виде детализированную информацию, отражающую образ жизни, соблюдение рекомендаций, гликемический контроль, которая синхронизируется непосредственно из приложения Контур Диабитис.
Широкие возможности приложения Контур Диабитис способствуют активному вовлечению пациента в процесс лечения, СКГ и повышению самоэффективности. В целом, это улучшает приверженность к лечению и обеспечивает возможность структурированного СКГ, поскольку предоставляет реальную возможность анализа и интерпретации полученных информационных данных как пациентом, так и врачом для обеспечения их эффективного и своевременного использования.
Таким образом, СКГ является неотъемлемым компонентом управления СД, при структурированном подходе значимо улучшает терапевтические результаты с активным вовлечением пациента в лечебный процесс. Совершенствование технологий, повышающих точность измерений глюкозы крови, создает условия для оптимизации СКГ, что способствует повышению эффективности сахароснижающей терапии и приверженности к лечению.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Бирюкова Елена Валерьевна – д-р мед. наук, проф. каф. эндокринологии и диабетологии, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова», ГБУЗ «МКНЦ им. А.С. Логинова». E-mail: lena@obsudim.ru; ORCID: 0000-0001-9007-4123
Elena V. Biryukova – D. Sci. (Med.), Prof., Yevdokimov Moscow State University of Medicine and Dentistry; Loginov Moscow Clinical
Scientific Center. E-mail: lena@obsudim.ru; ORCID: 0000-0001-9007-4123
Шинкин Михаил Викторович – врач-эндокринолог, науч. сотр. отд. эндокринных и метаболических заболеваний,
ГБУЗ «МКНЦ им. А.С. Логинова». E-mail: m.shinkin@mknc.ru; ORCID: 0000-0003-1548-1487
Mikhail V. Shinkin – Endocrinologist, Res. Officer, Loginov Moscow Clinical Scientific Center. E-mail: m.shinkin@mknc.ru;
ORCID: 0000-0003-1548-1487
Соловьева Инна Владимировна – ассистент каф. эндокринологии и диабетологии, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова», зав. отд-нием эндокринологии ГБУЗ «МКНЦ им. А.С. Логинова». E-mail: Inna.dell.85@mail.ru; ORCID: 0000-0002-2125-622X
Inna V. Soloveva – Аssistant, Yevdokimov Moscow State University of Medicine and Dentistry; Loginov Moscow Clinical Scientific Center. E-mail: Inna.dell.85@mail.ru; ORCID: 0000-0002-2125-622X
Поступила в редакцию / Received: 14.03.2023
Поступила после рецензирования / Revised: 22.03.2023
Принята к публикации / Accepted: 23.03.2023
Chronic hyperglycemia being a major factor of the diabetes complications requires effective treatment aimed at achieving metabolic targets since the moment of the diabetes mellitus (DM) diagnosis. Self-monitoring of blood glucose (SMBG) together with assessment of HbA1c levels have been included in the current recommendatiions as the main method for estimation of glycemic control. The paper discusses therapeutic targets and the main issues of blood glucose self-monitoring (SMBG) during treatment of DM. The value of SMBG for patients and physicians is analyzed. The use of SMBG allows the physician to objectively assess the effectiveness of the prescribed treatment and enables the patient's active engagement in the therapy process. The recommended SMBG frequency that depends on the hypoglycemic therapy is discussed. The research data on the SMBG efficacy are provided. Self-monitoring of blood glucose by patients with DM requires high-precision glucose meter to achieve and maintain the glucose levels. The paper touches upon the issues of choosing the glucose meter. Compliance with the accuracy standards is an important criterion for choosing the glucose meter.
Keywords: diabetes mellitus, complications, self-monitoring of blood glucose, glycated hemoglobin, hypoglycemia, glucose meters.
For citation: Biryukova E.V., Shinkin M.V., Soloveva I.V. Current practice of blood glucose self-monitoring: the basis for effective control of diabetes mellitus. Clinical review for general practice. 2023; 4 (2): 60–67. DOI: 10.47407/kr2023.4.2.00205
Сахарный диабет (СД) относится к категории социально значимых неинфекционных заболеваний, лидирует численность пациентов с СД 2-го типа (СД 2) [1, 2]. Наличие у пациента СД влечет за собой снижение качества жизни, необходимость пожизненной фармакотерапии и постоянного контроля гликемии. СД – чрезвычайно актуальная проблема современности, причиняющая значительный медико-социальный и экономический урон. При недостаточно эффективном лечении СД может значительно ограничивать жизнь пациентов из-за развития опасных осложнений, в развитии которых ключевое значение имеет хроническая гипергликемия. Присоединение диабетических осложнений в среднем повышает стоимость лечения заболевания в 3–10 раз [3]; осложнения СД 2 можно предотвратить при помощи надлежащего гликемического контроля [4–6].
Хроническая гипергликемия как ведущий фактор развития диабетических осложнений требует эффективного лечения с достижением целевых метаболических показателей с момента диагностики СД. Концепция «метаболической памяти» или «эффекта наследия» говорит о сохранение эффекта влияния предшествующего гликемического контроля (хорошего или неудовлетворительного) на развитие и прогрессирование сосудистых осложнений при СД [7]. В частности, феномен эффекта наследия был продемонстрирован в исследовании DCCT (Diabetes Complications and Control Trial): интенсивный контроль гликемии в течение 9 лет и снижение уровня гликированного гемоглобина (HbA1c) на каждый 1% сопровождались достоверным уменьшением риска развития микрососудистых осложнений на 44% у пациентов с СД 1-го типа [4]. По результатам исследования UKPDS (U.K. Prospective Diabetes Study) у больных с впервые выявленным СД 2 интенсивный контроль гликемии в течение 7,5 года и снижение уровня HbA1c на 1% привели к достоверному уменьшению риска развития микроангиопатий на 37%, инфаркта миокарда на 14%, мозгового инсульта на 12%, ампутаций конечностей на 43% и смерти, связанной с СД, на 21% [5].
Создание хорошей «метаболической памяти» предполагает раннее интенсивное лечение гипергликемии, направленное на нормализацию метаболического контроля, что может отсрочить развитие долгосрочных диабетических осложнений. Раннее интенсивное лечение СД, направленное на достижение целевых показателей гликемии, существенно превосходит эффекты позднего достижения компенсации углеводного обмена после длительного периода неудовлетворительных показателей гликемии [7, 8].
Контроль и мониторинг гликемии
Медикаментозное снижение гипергликемии достигается назначением различных препаратов, об эффективности которых судят по изменению уровня HbA1c. Действующие российские рекомендации подчеркивают важность выбора индивидуальных целей лечения в зависимости от возраста пациента, ожидаемой продолжительности жизни, функциональной зависимости, наличия атеросклеротических сердечно-сосудистых заболеваний (АССЗ) и риска тяжелой гипогликемии (табл. 1) [9].
Целевым уровням HbA1c соответствуют целевые значения пре- и постпрандиального уровня глюкозы (табл. 2).
Поэтому решения об изменении терапии должны проводиться с учетом других данных оценки гликемического контроля и наиболее надежным способом гликемического контроля является комбинация результатов самостоятельного наблюдения за глюкозой крови и HbA1c [9, 14].
Накопленные данные свидетельствуют о том, что полагаться на субъективные ощущения пациентов при попытках достижения индивидуальных показателей гликемического контроля нельзя. Результаты СКГ позволяют оценить ситуацию в различные временные точки: уровень глюкозы натощак/перед едой/на ночь/ночью, через 2 ч после еды. Показатели СКГ выступают важным ориентиром для коррекции дозы сахароснижающих средств в случае гипергликемии и гипогликемии, также дают возможность пациенту увидеть влияние питания, физической нагрузки, медикаментозной терапии.
Применение СКГ позволяет врачу объективно оценить эффективность назначенного лечения, а пациентам – быть активными участниками процесса терапии, формирует ответственность у пациента за его результаты, способствует более серьезному соблюдению рекомендаций [15, 16]. Активное участие пациента в управлении своим заболеванием подразумевает реализацию пациентом возможности сопоставить свои показатели уровня глюкозы крови с индивидуальным целевым уровнем гликемии, выявить взаимосвязи между образом жизни, приемом пищи, терапевтическими вмешательствами и текущими значениями глюкозы крови, проанализировать вероятные причины отсутствия контроля гликемии.
Рекомендуемая частота самоконтроля
Достижение индивидуальных целевых показателей гликемии возможно лишь путем адекватного СКГ со стороны пациента.
Рекомендуемая частота СКГ в зависимости от типа СД отражена в различных руководствах по лечению СД [9, 10]. В соответствии с российскими рекомендациями, мониторинг больных СД 1 без осложнений включает проведение СКГ не менее четырех раз в сутки (до еды, через 2 ч после еды, на ночь, периодически ночью) [9]. Кроме того, дополнительно перед физическими нагрузками и после них, при подозрении на гипогликемию и после ее лечения, при сопутствующих заболеваниях, если предстоят какие-то действия, потенциально опасные для пациента и окружающих (например, вождение транспортного средства или управление сложными механизмами).
СКГ при СД 2 без осложнений в дебюте заболевания и при недостижении целевых уровней гликемического контроля следует осуществлять ежедневно не менее четырех раз в сутки (до еды, через 2 ч после еды, на ночь, периодически ночью) [9]. В дальнейшем его частота определяется видом проводимой сахароснижающей терапии. На диетотерапии СКГ рекомендован не менее
одного раза в неделю. В случае применения пероральной сахароснижающей терапии и/или агонистов рецепторов глюкагоноподобного пептида 1-го типа (арГПП-1) и/или базального инсулина СКГ осуществляется не менее одного раза в сутки в разное время и дополнительно 1 гликемический профиль (не менее четырех раз в сутки) в неделю (возможно уменьшение частоты при использовании только препаратов с низким риском гипогликемии). На фоне терапии готовыми смесями инсулина – не менее двух раз в сутки в разное время и дополнительно 1 гликемический профиль (не менее четырех раз в сутки) в неделю, на интенсифицированной инсулинотерапии – ежедневно не менее четырех раз (до еды, через 2 ч после еды, на ночь, периодически ночью). Количество исследований может повышаться при наличии признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска; вопрос о частоте обследований решается индивидуально.
В реальной жизни рекомендуемая частота СКГ, необходимая для отсрочки начала и замедления прогрессирования осложнений СД, не всегда достигается, особенно это касается пациентов с СД 2 [17]. До сих пор многие пациенты с СД 2 заблуждаются, считая, что в домашних условиях им достаточно периодически измерять лишь уровень глюкозы крови натощак (ГКН). Контроль ГКН необходим, однако обычно он не отражает характер и колебания гликемии в течение суток. Отсутствие контроля связанных с приемом пищи пиков концентрации глюкозы в крови является ключевым фактором недостаточного контроля гликемии при СД 2. Неадекватное снижение гликемии после приема пищи ведет к тому, что гипергликемия сохраняется в течение дня. СКГ является наиболее практичным методом мониторинга показателей гликемии после еды [14].
Кроме того, сам факт проведения СКГ не гарантирует улучшения контроля гликемии. Полученные в домашних условиях показатели концентрации глюкозы в крови не всегда анализируются и правильно интерпретируются пациентами или вовсе игнорируются, как следствие, своевременно не проводится коррекция сахароснижающей терапии. Повышение качества самоконтроля возможно за счет использования структурированного подхода и интегрирующего компонента лечебного процесса – обучения больных СД, что отражено в действующих рекомендациях [9, 10]. Структурированный подход с использованием дневника самоконтроля и интеграцией результатов СКГ в лечение СД помогает более точно интерпретировать полученные результаты в соответствии с физической активностью и принимать соответствующие терапевтические решения [18–20]. Пациенты должны быть обучены интерпретации данных СКГ для коррекции приемов пищи, физической активности или препаратов для достижения конкретных индивидуальных целей. В этом процессе отрабатываются практические навыки, необходимые для СКГ, которые помогут в любой момент проконтролировать гликемию.
У многих больных одной из дополнительных причин хронической гипергликемии является отсутствие должного СКГ. Пациенты зачастую плохо выполняют рекомендации врача, и это касается не только соблюдения диеты или режима физической активности, но и самостоятельного мониторинга гликемии [17]. Так, в исследовании M. Hansen и соавт. показано, что СКГ ежедневно проводили лишь 39% больных СД, несколько раз в неделю – 20%, один-два раза в неделю – 17% и реже одного раза в неделю – 24% [21].
На практике необходимо учитывать факторы, препятствующие повышению эффективности структурированного самоконтроля [18]:
• недопонимание пациентами преимуществ СКГ, к которым в первую очередь относится возможность быстрого и достоверного определения уровня глюкозы крови в любое время суток;
• отсутствие коррекции терапии на основании результатов СГК;
• технические ошибки, совершаемые пациентами при проведении тестов;
• использование неточных систем для мониторинга гликемии в домашних условиях;
• неправильные условия эксплуатации приборов для мониторинга гликемии.
Значение и преимущества СКГ в клинической практике
СКГ играет очень важную роль в ежедневном мониторинге уровня глюкозы в плазме и дополняет тестирование HbA1c при оценке гликемического контроля. СКГ выступает в качестве фактора, влияющего непосредственно на результаты лечения СД на любом его этапе. Данный метод достаточно прост для обучения пациентов, обеспечивает быстрое получение результата, точное измерение концентрации глюкозы в крови, относительно недорог, что является существенным преимуществом СКГ [15, 19, 22, 23]. Недостатками СКГ являются влияние ошибки пользователя на точность теста, необходимость забора нескольких образцов крови в течение дня и ограниченность доступных данных у некоторых глюкометров (отсутствие данных о тенденциях уровня гликемии) [24].
Как уже подчеркивалось, для формирования позитивной «метаболической памяти» и предупреждения развития сосудистых осложнений необходимо поддерживать целевой контроль гликемии, начиная с дебюта СД. Регулярный СКГ с момента выявления СД, инициации сахароснижающей терапии способствует повышению эффективности лечения, позволяет преодолеть клиническую инертность. Интересные данные представлены в ретроспективном исследовании, которое включало 4987 пациентов с впервые выявленным СД 2 (средний возраст 56,2±11,5 года, 51,9% мужчины). Пациенты были рандомизированы в зависимости от наличия/отсутствия раннего СКГ с момента инициации сахароснижающей терапии на группу 1 – ранний СКГ«+», группа 2 – ранний СКГ«-». Выполнение систематического СКГ было связано с лучшим гликемическим контролем, независимо от того, использовались ли метформин, тиазолидиндионы, ингибиторы дипептидилпептидазы-4 или секретагоги в условиях реальной практики. Пациенты из группы регулярного СКГ (СКГ«+») имели более низкий уровень HbA1c, по сравнению с теми, кто не использовал СКГ, при этом максимальная разница показателя составляла 0,55% через 3 мес, а минимальная разница – 0,45% через 6 и 12 мес [25].
Согласно данным систематических обзоров и метаанализов, дополнительное снижение HbA1c при использовании СКГ у пациентов с СД составляет до 0,4% в зависимости от проводимой терапии [26, 27]. Программы терапевтического ведения пациентов, включающие структурированный СКГ, способствуют большему снижению уровня HbA1c у лиц с СД, увеличению доли пациентов, достигающих целевого контроля гликемии, по сравнению с программами без СКГ [28, 29].
В действующих рекомендациях подчеркивается важность СКГ как необходимого условия для эффективности сахароснижающей терапии, особенно для пациентов, находящихся на инсулинотерапии и получающих неинсулиновые сахароснижающие препараты, которые могут вызвать гипогликемию [9, 10]. Показатели гликемии, полученные в ходе СКГ, позволяют своевременно выявить отклонения от целевых значений гликемии натощак и/или постпрандиальной гликемии и при необходимости интенсифицировать сахароснижающую терапию.
Инсулинотерапия жизненно необходима для всех пациентов с СД 1. По мере увеличения длительности заболевания у пациентов с СД 2 прогрессирует дефицит инсулина, заболеванием все труднее управлять, поэтому для достижения и поддержания рекомендованных целевых показателей гликемии возникает потребность в инсулине.
Показания к назначению инсулина у пациентов с
СД 2 [9]:
• у лиц с впервые выявленным СД 2 – при уровне HbA1c, превышающем индивидуальный целевой уровень более чем на 2,5%, и наличии выраженной клинической симптоматики метаболической декомпенсации (возможно временное назначение инсулинотерапии);
• у лиц с анамнезом СД 2 – при отсутствии достижения индивидуальных целей гликемического контроля на фоне лечения оптимальными дозами других сахароснижающих препаратов или их комбинаций;
• при наличии противопоказаний к назначению или непереносимости других сахароснижающих препаратов;
• при кетоацидозе;
• при оперативных вмешательствах, острых интеркуррентных и обострении хронических заболеваний, сопровождающихся нецелевыми уровнями гликемического контроля (возможен временный перевод на инсулинотерапию).
С учетом данных СКГ пациенты с СД 1, СД 2 на инсулинотерапии могут осуществлять подбор доз инсулина в течение суток в зависимости от количества углеводов в пище и физической активности для достижения целевых показателей гликемического контроля. В исследованиях показано, что увеличение ежедневной частоты СКГ было связано с более низким уровнем HbA1c (-0,2% на каждое дополнительное измерение в день) и с меньшим количеством острых осложнений у пациентов с СД 1 [30].
Регулярный СКГ позволяет обученным пациентам с СД реализовать в повседневной жизни рекомендации по физической активности и избежать гипогликемий.
Для пациентов с СД 2, а большинство из них имеют избыточную массу тела, поддержание определенного уровня физической активности имеет большое значение для снижения массы тела, улучшения чувствительности к инсулину. Однако повышение физической активности может негативно отразиться на уровне гликемии и способствовать гипогликемии. Опасение гипогликемии как со стороны врача, так и пациента является дополнительным препятствием для достижения метаболического контроля. В этом плане самостоятельное измерение глюкозы крови позволяет своевременно выявить гипогликемии и, соответственно, осуществить мероприятия, направленные на ее купирование.
Повышение частоты СКГ в рамках многокомпонентной программы контроля массы тела связано не только с улучшением гликемического контроля, но и со значительно лучшей потерей массы тела у пациентов с СД 2 и ожирением. В ретроспективном наблюдательном исследовании S. Tomah и соавт. пациентов с СД 2 и ожирением распределили в 3 группы в зависимости от терциля частоты СКГ: средние частоты СКГ составляли 2,3 (1,1–2,9) раза в сутки, 3,4 (3–3,9) раза в сутки и 5 (4–7,7) раз в сутки в нижнем (группа 1), среднем (группа 2) и верхнем терцилях (группа 3) соответственно. Участники с самым высоким терцилем частоты СКГ достигли большего снижения массы тела:
-10,4 кг (от -7,6 до -14,4 кг) по сравнению со снижением на 8,3 кг (от -5,2 до -12,2 кг) и на 6,9 кг (от -4,2 до
-8,9 кг) в среднем и нижнем терцилях соответственно (p=0,018). В группе 1 среднее изменение HbA1c составило -1,25% (от -0,6 до -3,1%) по сравнению с -0,8% (от -0,3 до -2%) и -0,5% (от -0,2 до -1,2%) в группах 2 и
3 соответственно (p=0,048). К тому же связь между изменением массы тела и частотой СКГ оставалась значимой после поправки на возраст, пол, исходный индекс массы тела, продолжительность диабета и использование инсулинотерапии [31].
Наличие современных глюкометров и умение ими правильно и регулярно пользоваться превращает пациента в активного и полноправного участника управления СД, разделяя ответственность с врачом за результат лечения, что повышает мотивацию к терапевтическим вмешательствам [15, 18, 32]. Отсюда влияние и на другую важную составляющую лечения – приверженность к соблюдению врачебных рекомендаций, и в современных рекомендациях СКГ отводится существенная роль как способу улучшения взаимодействия врача и пациента [9, 10, 23].
Выбор надежного и точного глюкометра
для самоконтроля глюкозы крови
С появлением большого количества глюкометров встает вопрос выбора оптимального портативного устройства для измерения глюкозы. Самостоятельный мониторинг уровня глюкозы при СД требует высокой точности работы глюкометра для достижения и поддержания уровней глюкозы, соответствующих индивидуальным целям лечения. При оказании медицинской помощи больным СД врач должен быть уверен, что работа глюкометра соответствует аналитическим критериям качества, необходимым для безопасности и эффективности лечения [23, 33]. Достижение и поддержание целевого уровня гликемии во многом зависит от точности показаний глюкометра, поскольку полученные результаты измерения уровня глюкозы крови служат основой для оценки эффективности сахароснижающей терапии, а также ее своевременного изменения при необходимости. Точность глюкометра – это близость результатов измерений концентрации глюкозы в крови, выполненных с помощью глюкометра, к результатам референтных измерений, выполненных с помощью эталонного лабораторного анализатора [15]. Из-за неточных измерений глюкозы крови глюкометром (занижение или завышение показателей глюкозы в крови) ухудшается СКГ, как следствие, неправильно подбирается доза сахароснижающих препаратов (инсулина и др.), повышается риск гипогликемии и гипергликемии. Индивидуальные глюкометры должны соответствовать ГОСТ Р ИСО 15197-2015 по аналитической и клинической точности, что позволяет повысить эффективность и безопасность сахароснижающей терапии [34].
Благодаря совершенствованию технологий появилась возможность повысить точность измерений глюкозы крови при СКГ. Система для измерения уровня глюкозы крови Контур Плюс Уан (Contour Plus One) включает глюкометр Контур Плюс Уан, тест-полоски Контур Плюс (Contour Plus), приложение Контур Диабитис (Contour Diabetes) и облако Контур (Contour Cloud). Глюкометр Контур Плюс Уан – инновационный прибор последнего поколения, обладающий возможностью синхронизации с мобильным приложением Контур Диабитис. Глюкометр Контур Плюс Уан отличает высокая точность, доказанная в лабораторных и клинических условиях, и даже превосходящая минимальные требования к точности стандарта ИСО
15197-2013 [35]. Стоит дополнить, что точность глюкометра Контур Плюс Уан продемонстрирована даже при более жестком диапазоне отклонений, чем требует ИСО 15197-2013 с 95% результатов в пределах ±0,52 ммоль/л или ±9,4% (в сравнении с результатами YSI-анализатора). Высокая точность глюкометра крайне важна не только для улучшения гликемического контроля, но и снижения риска гипогликемии [36], для принятия решения о коррекции терапии, особенно для правильного расчета дозы инсулина [37, 38], при непрерывном мониторинге глюкозы (для калибровки, когда симптомы не соответствуют показаниям, во время восстановления после перенесенной гипогликемии и во время быстрых изменений глюкозы крови) [39].
Существенным преимуществом глюкометра Контур Плюс Уан является технология «Второй шанс», что позволяет снизить необходимость повторного прокола для забора крови и расход тест-полосок: если с первого раза было нанесено недостаточно крови на тест-полоску, то на протяжении 60 с можно дополнительно нанести каплю крови на эту же тест-полоску.
Прибор оснащен световым индикатором, три цвета которого соответствуют сигналам светофора. Такая подсветка позволяет быстро оценить полученную информацию после измерения гликемии – находится ли показание гликемии в пределах, ниже или выше индивидуального целевого значения, и при необходимости предпринять активные действия.
С учетом неуклонного роста числа пациентов с СД 2 и необходимости контроля эффективности сахароснижающей терапии представляется важным внедрение современных информационно-коммуникационных технологий в процесс взаимодействия пациента и лечащего врача с целью оптимизации оказания медицинской помощи. Глюкометр Контур Плюс Уан может автоматически синхронизироваться с мобильным приложением Контур Диабитис. Это приложение регистрирует и организует показания концентрации глюкозы в крови в персонализированный профиль и по сути представляет собой многофункциональный электронный вариант дневника самоконтроля. Приложение позволяет пациентам детализировать их данные глюкозы крови в различных ситуациях, дает возможность увидеть влияние питания, различных продуктов, физической активности на уровень глюкозы, добавлять необходимые напоминания, полезную информацию, включая визуализацию с помощью фотографий пищи, а также голосовые заметки, что расширяет возможности самоанализа, позволяет пациентам получать ценную информацию о закономерностях изменения гликемии под действием различных факторов. Кроме того, благодаря приложению пациент может оставлять примечания о съеденной пище, хлебных единицах, используемых лекарствах и их дозировках, физической активности. Напоминания о запланированных измерениях глюкозы крови или приеме лекарственных средств могут способствовать лучшему соблюдению режима лечения, что увеличивает пользу СКГ, противодействует существующей клинической инерции. Облако Контур делает возможным сохранение неограниченного количества показаний и другой внесенной информации.
Приложение Контур Диабитис имеет настраиваемый целевой диапазон для показаний уровня глюкозы в крови и позволяет пациентам корректировать диапазон нормальных и критических показаний по мере необходимости.
Результаты СКГ для врача очень важны, поскольку являются основным источником информации для принятия решения о дальнейшем лечении СД. Используя функцию отчетов для врача, пациент может предоставлять в электронном виде детализированную информацию, отражающую образ жизни, соблюдение рекомендаций, гликемический контроль, которая синхронизируется непосредственно из приложения Контур Диабитис.
Широкие возможности приложения Контур Диабитис способствуют активному вовлечению пациента в процесс лечения, СКГ и повышению самоэффективности. В целом, это улучшает приверженность к лечению и обеспечивает возможность структурированного СКГ, поскольку предоставляет реальную возможность анализа и интерпретации полученных информационных данных как пациентом, так и врачом для обеспечения их эффективного и своевременного использования.
Таким образом, СКГ является неотъемлемым компонентом управления СД, при структурированном подходе значимо улучшает терапевтические результаты с активным вовлечением пациента в лечебный процесс. Совершенствование технологий, повышающих точность измерений глюкозы крови, создает условия для оптимизации СКГ, что способствует повышению эффективности сахароснижающей терапии и приверженности к лечению.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Бирюкова Елена Валерьевна – д-р мед. наук, проф. каф. эндокринологии и диабетологии, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова», ГБУЗ «МКНЦ им. А.С. Логинова». E-mail: lena@obsudim.ru; ORCID: 0000-0001-9007-4123
Elena V. Biryukova – D. Sci. (Med.), Prof., Yevdokimov Moscow State University of Medicine and Dentistry; Loginov Moscow Clinical
Scientific Center. E-mail: lena@obsudim.ru; ORCID: 0000-0001-9007-4123
Шинкин Михаил Викторович – врач-эндокринолог, науч. сотр. отд. эндокринных и метаболических заболеваний,
ГБУЗ «МКНЦ им. А.С. Логинова». E-mail: m.shinkin@mknc.ru; ORCID: 0000-0003-1548-1487
Mikhail V. Shinkin – Endocrinologist, Res. Officer, Loginov Moscow Clinical Scientific Center. E-mail: m.shinkin@mknc.ru;
ORCID: 0000-0003-1548-1487
Соловьева Инна Владимировна – ассистент каф. эндокринологии и диабетологии, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова», зав. отд-нием эндокринологии ГБУЗ «МКНЦ им. А.С. Логинова». E-mail: Inna.dell.85@mail.ru; ORCID: 0000-0002-2125-622X
Inna V. Soloveva – Аssistant, Yevdokimov Moscow State University of Medicine and Dentistry; Loginov Moscow Clinical Scientific Center. E-mail: Inna.dell.85@mail.ru; ORCID: 0000-0002-2125-622X
Поступила в редакцию / Received: 14.03.2023
Поступила после рецензирования / Revised: 22.03.2023
Принята к публикации / Accepted: 23.03.2023


