Клинический разбор в общей медицине №11 2023
Клинический разбор в общей медицине №11 2023
Последствия поздней диагностики муковисцидоза у ребенка восьми лет
Номера страниц в выпуске:6-8
Аннотация
Муковисцидоз – это хроническое генетическое системное заболевание, в основе патогенеза которого лежит дефект апикального транспортера ионов хлора, что приводит к патологическому сгущению слизи и ее накоплению в просвете полых органов, главным образом в бронхах и поджелудочной железе. Среди генетических заболеваний муковисцидоз встречается довольно часто. В связи с этим начиная с 2007 г. на территории Российской Федерации всем новорожденным проводят скрининг на муковисцидоз. Неонатальный скрининг позволяет установить диагноз на ранних этапах, что существенно улучшает дальнейший прогноз. Однако не всем пациентам удается подтвердить диагноз с рождения. Данный клинический случай показывает, как поздняя диагностика заболевания приводит к развитию тяжелых осложнений и ухудшению прогноза.
Ключевые слова: муковисцидоз, осложнения, дети, неонатальный скрининг.
Для цитирования: Самолыго И.С., Денисова В.Д., Эрдес С.И. Последствия поздней диагностики муковисцидоза у ребенка восьми лет. Клинический разбор в общей медицине. 2023; 4 (11): 6–8. DOI: 10.47407/kr2023.4.11.00294
Муковисцидоз – это хроническое генетическое системное заболевание, в основе патогенеза которого лежит дефект апикального транспортера ионов хлора, что приводит к патологическому сгущению слизи и ее накоплению в просвете полых органов, главным образом в бронхах и поджелудочной железе. Среди генетических заболеваний муковисцидоз встречается довольно часто. В связи с этим начиная с 2007 г. на территории Российской Федерации всем новорожденным проводят скрининг на муковисцидоз. Неонатальный скрининг позволяет установить диагноз на ранних этапах, что существенно улучшает дальнейший прогноз. Однако не всем пациентам удается подтвердить диагноз с рождения. Данный клинический случай показывает, как поздняя диагностика заболевания приводит к развитию тяжелых осложнений и ухудшению прогноза.
Ключевые слова: муковисцидоз, осложнения, дети, неонатальный скрининг.
Для цитирования: Самолыго И.С., Денисова В.Д., Эрдес С.И. Последствия поздней диагностики муковисцидоза у ребенка восьми лет. Клинический разбор в общей медицине. 2023; 4 (11): 6–8. DOI: 10.47407/kr2023.4.11.00294
Clinical Case
Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia
ivan.samolygo.03@bk.ru
Abstract
Cystic fibrosis is a chronic, genetic, systemic disease, the pathogenesis of which is based on a defect in the apical transporter of chlorine ions, which leads to pathological thickening of mucus and its accumulation in the lumen of hollow organs, mainly bronchi, pancreas and others. Among genetic diseases, cystic fibrosis is quite common. In this regard, since 2007 in the territory of the Russian Federation, all newborns are screened for cystic fibrosis. Neonatal screening makes it possible to establish a diagnosis at an early stage, which significantly improves the further prognosis. However, not all patients manage to confirm the diagnosis from birth. This clinical case shows how late diagnosis of the disease leads to the development of severe complications and deterioration of the prognosis.
Key words: cystic fibrosis, complications, children.
For citation: Samolygo I.S., Denisova V.D., Erdes S.I. Sequelae of delayed cystic fibrosis diagnosis in the 8-year-old childe. Clinical review for general practice. 2023; 4 (11): 6–8 (In Russ.). DOI: 10.47407/kr2023.4.11.00294
Муковисцидоз, или кистозный фиброз, – это хроническое системное заболевание всех экзокринных желез, которое характеризуется патологическим сгущением слизи и ее накоплением в выводных протоках желез. Патологический процесс затрагивает весь организм, но наиболее сильно поражаются легкие, поджелудочная железа, кишечник. Накапливаясь, густая слизь является благоприятной средой для размножения патогенных микроорганизмов, что приводит к развитию хронических инфекций и существенно ухудшает дальнейший прогноз [1, 2].
По данным Медико-генетического научного центра им. акад. Н.П. Бочкова, на территории Российской Федерации частота встречаемости муковисцидоза составляет 1:9 тыс. новорожденных, что позволяет сделать вывод о широком распространении данной патологии [3]. Начиная с 2007 г. во всех регионах РФ проводится диагностический скрининг муковисцидоза (анализ уровня иммунореактивного трипсина – ИРТ) всем новорожденным. При сомнительном первом анализе (>70 нг/л) проводят повторное определение уровня ИРТ. Если уровень ИРТ вновь превышает референсные значения (>40 нг/л), то назначают тест на потовую пробу и генетическое исследование (поиск нескольких наиболее распространенных мутаций в гене CFTR) [4]. По данным регистра больных муковисцидозом в РФ, за 2020 г. по неонатальному скринингу диагноз «муковисцидоз» был установлен у 75,6% пациентов [5]. Благодаря скринингу диагноз «муковисцидоз» удается установить в течение первых месяцев жизни, что позволяет вовремя начать необходимое лечение, а в дальнейшем избежать раннего присоединения хронических инфекций дыхательных путей, тяжелого поражения органов желудочно-кишечного тракта.
Мы представляем клиническое наблюдение пациента с целью демонстрации осложнений при позднем выявлении муковисцидоза.
 Пациентка А., девочка 8 лет, впервые поступила в пульмонологическое отделение в 2023 г. с жалобами на малопродуктивный кашель, эпизоды повышения температуры тела до фебрильных значений, одышку, периодические боли в животе. Из анамнеза жизни известно: девочка склонна к вирусным и бактериальным инфекциям нижних дыхательных путей. Со слов мамы, при рождении был выполнен неонатальный скрининг (результат неизвестен). Аллергоанамнез и семейный анамнез не отягощены.
Пациентка А., девочка 8 лет, впервые поступила в пульмонологическое отделение в 2023 г. с жалобами на малопродуктивный кашель, эпизоды повышения температуры тела до фебрильных значений, одышку, периодические боли в животе. Из анамнеза жизни известно: девочка склонна к вирусным и бактериальным инфекциям нижних дыхательных путей. Со слов мамы, при рождении был выполнен неонатальный скрининг (результат неизвестен). Аллергоанамнез и семейный анамнез не отягощены.
Впервые ребенок тяжело заболел в возрасте 6 мес. Девочка находилась на стационарном лечении с диагнозом «внебольничная правосторонняя бронхопневмония средней тяжести». Получала лечение в виде антибактериальной терапии (цефтриаксон). С 4 лет ребенка беспокоит частый малопродуктивный кашель в утренние и ночные часы.
В декабре 2021 г., в возрасте 6 лет, девочка перенесла новую коронавирусную инфекцию (SARS-СoV-2). При госпитализации по результатам лучевой диагностики – КТ-картина органов грудной клетки (ОГК) с явлениями двусторонней полисегментарной пневмонии (поражение до 30% паренхимы). Также были выявлены бронхоэктатические изменения легочной ткани с признаками бронхиолита мелких бронхов. В стационаре принимала антибиотики (амоксициллин, азитромицин) и глюкокортикостероиды (дексаметазон). После выписки стали беспокоить частые боли в животе, малопродуктивный кашель сохранялся.
С ноября 2022 г. мама девочки отметила усиление кашля, который сопровождался подъемами температуры до фебрильных значений, в связи с чем были назначены терапия Амоксиклавом и ингаляции (Беродуал + Лазолван). Проведенное лечение было без особого результата, малопродуктивный кашель сохранялся. В январе 2023 г. ребенку провели повторное КТ-исследование ОГК. При обследовании было выявлено расширение субсегментарных бронхов с патологическим содержимым в просвете. Бронхоэктатические изменения сохранялись. В связи с сохраняющимися жалобами и изменениями по данным компьютерной томографии (КТ) ОГК ребенок в плановом порядке госпитализирован в пульмонологическое отделение.
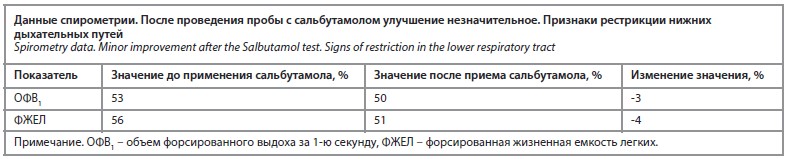
Объективно у ребенка установлен тяжелый дефицит массы тела (коэффициент стандартного отклонения индекса массы тела менее -3). Во время физикального обследования была выявлены деформация концевых фаланг кистей в виде «барабанных палочек» и ногтей – «часовых стекол» (см. рисунок), периоральный акроцианоз. Аускультативно установлены побочные дыхательные шумы по всем полям в виде крепитирующих хрипов. Лабораторные маркеры воспаления были увеличены (С-реактивный белок, СОЭ, лейкоцитоз с нейтрофильным сдвигом влево). На спирометрии обнаружены признаки рестриктивных нарушений средней тяжести (см. таблицу).
По наличию имеющихся рестриктивных изменений КТ-картины ОГК, а также данным физикального осмотра у ребенка был заподозрен муковисцидоз. Для подтверждения диагноза были проведены потовая проба (результат положительный – 121 ммоль/л) и бронхоскопия, на которой были выявлены признаки диффузного гнойного эндобронхита. Из посева бронхоальвеолярного лаважа был выделен Staphylococcus aureus (на момент исследования чувствительный к стандартной антибиотикотерапии). Полученные результаты исследования позволили подтвердить диагноз «муковисцидоз».
При дальнейшем обследовании девочки были выявлены начальные признаки поражения поджелудочной железы. Также было проведено КТ-исследование околоносовых пазух, на котором выявлено тотальное затемнение верхнечелюстных пазух. В условиях стационара ребенку было проведено соответствующее лечение с положительной динамикой: исчезли одышка и лихорадка, кашель стал более редким, купировались хрипы при аускультации. Девочка была направлена на постановку на учет больных с муковисцидозом.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация о финансировании. Финансирование данной работы не проводилось.
Information about financing. This work has not been funded.
Информация о согласии на публикацию. Законный представитель ребенка дал согласие на публикацию фотоматериалов в выпуске журнала.
Information about approval to publication. The child's legal representative has agreed to the publication of photographic materials in this issue of the journal.
Информация об авторах
Information about the authors
Самолыго Иван Сергеевич – студент 3-го курса, лаборант каф. пропедевтики детских болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). E-mail: ivan.samolygo.03@bk.ru; ORCID: 0000-0002-8307-5168
Ivan S. Samolygo – Student, Sechenov First Moscow State Medical University (Sechenov University). E-mail: ivan.samolygo.03@bk.ru; ORCID: 0000-0002-8307-5168
Денисова Вероника Дмитриевна – канд. мед. наук, ассистент каф. пропедевтики детских болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). ORCID: 0000-0002-4033-6380
Veronika D. Denisova – Cand. Sci. (Med.), Assistant, Sechenov First Moscow State Medical University (Sechenov University). ORCID: 0000-0002-4033-6380
Эрдес Светлана Ильинична – д-р мед. наук, проф., зав. каф. пропедевтики детских болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). ORCID: 0000-0001-8689-7602
Svetlana I. Erdes – Dr. Sci. (Med.), Professor, Sechenov First Moscow State Medical University (Sechenov University). ORCID: 0000-0001-8689-7602
Поступила в редакцию: 02.11.2023
Поступила после рецензирования: 17.11.2023
Принята к публикации: 23.11.2023
Received: 02.11.2023
Revised: 17.11.2023
Accepted: 23.11.2023
Sequelae of delayed cystic fibrosis diagnosis in the 8-year-old child
Ivan S. Samolygo, Veronika D. Denisova, Svetlana I. ErdesSechenov First Moscow State Medical University (Sechenov University), Moscow, Russia
ivan.samolygo.03@bk.ru
Abstract
Cystic fibrosis is a chronic, genetic, systemic disease, the pathogenesis of which is based on a defect in the apical transporter of chlorine ions, which leads to pathological thickening of mucus and its accumulation in the lumen of hollow organs, mainly bronchi, pancreas and others. Among genetic diseases, cystic fibrosis is quite common. In this regard, since 2007 in the territory of the Russian Federation, all newborns are screened for cystic fibrosis. Neonatal screening makes it possible to establish a diagnosis at an early stage, which significantly improves the further prognosis. However, not all patients manage to confirm the diagnosis from birth. This clinical case shows how late diagnosis of the disease leads to the development of severe complications and deterioration of the prognosis.
Key words: cystic fibrosis, complications, children.
For citation: Samolygo I.S., Denisova V.D., Erdes S.I. Sequelae of delayed cystic fibrosis diagnosis in the 8-year-old childe. Clinical review for general practice. 2023; 4 (11): 6–8 (In Russ.). DOI: 10.47407/kr2023.4.11.00294
Муковисцидоз, или кистозный фиброз, – это хроническое системное заболевание всех экзокринных желез, которое характеризуется патологическим сгущением слизи и ее накоплением в выводных протоках желез. Патологический процесс затрагивает весь организм, но наиболее сильно поражаются легкие, поджелудочная железа, кишечник. Накапливаясь, густая слизь является благоприятной средой для размножения патогенных микроорганизмов, что приводит к развитию хронических инфекций и существенно ухудшает дальнейший прогноз [1, 2].
По данным Медико-генетического научного центра им. акад. Н.П. Бочкова, на территории Российской Федерации частота встречаемости муковисцидоза составляет 1:9 тыс. новорожденных, что позволяет сделать вывод о широком распространении данной патологии [3]. Начиная с 2007 г. во всех регионах РФ проводится диагностический скрининг муковисцидоза (анализ уровня иммунореактивного трипсина – ИРТ) всем новорожденным. При сомнительном первом анализе (>70 нг/л) проводят повторное определение уровня ИРТ. Если уровень ИРТ вновь превышает референсные значения (>40 нг/л), то назначают тест на потовую пробу и генетическое исследование (поиск нескольких наиболее распространенных мутаций в гене CFTR) [4]. По данным регистра больных муковисцидозом в РФ, за 2020 г. по неонатальному скринингу диагноз «муковисцидоз» был установлен у 75,6% пациентов [5]. Благодаря скринингу диагноз «муковисцидоз» удается установить в течение первых месяцев жизни, что позволяет вовремя начать необходимое лечение, а в дальнейшем избежать раннего присоединения хронических инфекций дыхательных путей, тяжелого поражения органов желудочно-кишечного тракта.
Мы представляем клиническое наблюдение пациента с целью демонстрации осложнений при позднем выявлении муковисцидоза.
Клиническое наблюдение
 Пациентка А., девочка 8 лет, впервые поступила в пульмонологическое отделение в 2023 г. с жалобами на малопродуктивный кашель, эпизоды повышения температуры тела до фебрильных значений, одышку, периодические боли в животе. Из анамнеза жизни известно: девочка склонна к вирусным и бактериальным инфекциям нижних дыхательных путей. Со слов мамы, при рождении был выполнен неонатальный скрининг (результат неизвестен). Аллергоанамнез и семейный анамнез не отягощены.
Пациентка А., девочка 8 лет, впервые поступила в пульмонологическое отделение в 2023 г. с жалобами на малопродуктивный кашель, эпизоды повышения температуры тела до фебрильных значений, одышку, периодические боли в животе. Из анамнеза жизни известно: девочка склонна к вирусным и бактериальным инфекциям нижних дыхательных путей. Со слов мамы, при рождении был выполнен неонатальный скрининг (результат неизвестен). Аллергоанамнез и семейный анамнез не отягощены.Впервые ребенок тяжело заболел в возрасте 6 мес. Девочка находилась на стационарном лечении с диагнозом «внебольничная правосторонняя бронхопневмония средней тяжести». Получала лечение в виде антибактериальной терапии (цефтриаксон). С 4 лет ребенка беспокоит частый малопродуктивный кашель в утренние и ночные часы.
В декабре 2021 г., в возрасте 6 лет, девочка перенесла новую коронавирусную инфекцию (SARS-СoV-2). При госпитализации по результатам лучевой диагностики – КТ-картина органов грудной клетки (ОГК) с явлениями двусторонней полисегментарной пневмонии (поражение до 30% паренхимы). Также были выявлены бронхоэктатические изменения легочной ткани с признаками бронхиолита мелких бронхов. В стационаре принимала антибиотики (амоксициллин, азитромицин) и глюкокортикостероиды (дексаметазон). После выписки стали беспокоить частые боли в животе, малопродуктивный кашель сохранялся.
С ноября 2022 г. мама девочки отметила усиление кашля, который сопровождался подъемами температуры до фебрильных значений, в связи с чем были назначены терапия Амоксиклавом и ингаляции (Беродуал + Лазолван). Проведенное лечение было без особого результата, малопродуктивный кашель сохранялся. В январе 2023 г. ребенку провели повторное КТ-исследование ОГК. При обследовании было выявлено расширение субсегментарных бронхов с патологическим содержимым в просвете. Бронхоэктатические изменения сохранялись. В связи с сохраняющимися жалобами и изменениями по данным компьютерной томографии (КТ) ОГК ребенок в плановом порядке госпитализирован в пульмонологическое отделение.
Объективно у ребенка установлен тяжелый дефицит массы тела (коэффициент стандартного отклонения индекса массы тела менее -3). Во время физикального обследования была выявлены деформация концевых фаланг кистей в виде «барабанных палочек» и ногтей – «часовых стекол» (см. рисунок), периоральный акроцианоз. Аускультативно установлены побочные дыхательные шумы по всем полям в виде крепитирующих хрипов. Лабораторные маркеры воспаления были увеличены (С-реактивный белок, СОЭ, лейкоцитоз с нейтрофильным сдвигом влево). На спирометрии обнаружены признаки рестриктивных нарушений средней тяжести (см. таблицу).

По наличию имеющихся рестриктивных изменений КТ-картины ОГК, а также данным физикального осмотра у ребенка был заподозрен муковисцидоз. Для подтверждения диагноза были проведены потовая проба (результат положительный – 121 ммоль/л) и бронхоскопия, на которой были выявлены признаки диффузного гнойного эндобронхита. Из посева бронхоальвеолярного лаважа был выделен Staphylococcus aureus (на момент исследования чувствительный к стандартной антибиотикотерапии). Полученные результаты исследования позволили подтвердить диагноз «муковисцидоз».
При дальнейшем обследовании девочки были выявлены начальные признаки поражения поджелудочной железы. Также было проведено КТ-исследование околоносовых пазух, на котором выявлено тотальное затемнение верхнечелюстных пазух. В условиях стационара ребенку было проведено соответствующее лечение с положительной динамикой: исчезли одышка и лихорадка, кашель стал более редким, купировались хрипы при аускультации. Девочка была направлена на постановку на учет больных с муковисцидозом.
Выводы и обсуждение
Мы продемонстрировали клинический случай поздней диагностики муковисцидоза у девочки 8 лет. На данном примере мы хотели показать, насколько важно знать точный результат неонатального скрининга муковисцидоза и как длительное отсутствие соответствующего лечения может привести к ухудшению прогноза основного заболевания и раннему появлению его поздних осложнений. Можно предположить, что, если бы данной пациентке диагноз «муковисцидоз» был поставлен при скрининге в роддоме, то при наличии современной терапии развитие первых осложнений в виде повторных пневмоний и дальнейших в виде дефицита массы тела и задержки физического развития, панкреатопатии, присоединения хронической инфекции нижних дыхательных путей (S. aureus), хронического синусита можно было избежать и существенно отсрочить. Дальнейшее течение заболевания существенно ухудшается, в первую очередь из-за контаминации нижних дыхательных путей S. aureus. По литературным данным, появление хронической инфекции дыхательных путей неизбежно. Колонизация микроорганизмами осуществляется в первые 4 года жизни ребенка. S. aureus выделяют у 56% больных муковисцидозом [6]. У нашей пациентки был выделен чувствительный к стандартной антибиотикотерапии штамм микроорганизма. Второй неблагоприятный прогностический фактор – это хроническое инфекционное поражение верхнечелюстных пазух (синусит). Такие пазухи являются резервом для хронических инфекций [7]. Часто флора из них не совпадает (не только по видовому составу, но и по внутривидовой устойчивости к антибиотикам) с флорой нижних дыхательных путей, и при неблагоприятном течении муковисцидоза может развиваться тяжелая коинфекция. Третьим отягощающим фактором являются начальные признаки развития поражения поджелудочной железы и энтеропатия. Дальнейшее прогрессирование панкреатопатии может привести к развитию сахарного диабета.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация о финансировании. Финансирование данной работы не проводилось.
Information about financing. This work has not been funded.
Информация о согласии на публикацию. Законный представитель ребенка дал согласие на публикацию фотоматериалов в выпуске журнала.
Information about approval to publication. The child's legal representative has agreed to the publication of photographic materials in this issue of the journal.
Информация об авторах
Information about the authors
Самолыго Иван Сергеевич – студент 3-го курса, лаборант каф. пропедевтики детских болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). E-mail: ivan.samolygo.03@bk.ru; ORCID: 0000-0002-8307-5168
Ivan S. Samolygo – Student, Sechenov First Moscow State Medical University (Sechenov University). E-mail: ivan.samolygo.03@bk.ru; ORCID: 0000-0002-8307-5168
Денисова Вероника Дмитриевна – канд. мед. наук, ассистент каф. пропедевтики детских болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). ORCID: 0000-0002-4033-6380
Veronika D. Denisova – Cand. Sci. (Med.), Assistant, Sechenov First Moscow State Medical University (Sechenov University). ORCID: 0000-0002-4033-6380
Эрдес Светлана Ильинична – д-р мед. наук, проф., зав. каф. пропедевтики детских болезней ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» (Сеченовский Университет). ORCID: 0000-0001-8689-7602
Svetlana I. Erdes – Dr. Sci. (Med.), Professor, Sechenov First Moscow State Medical University (Sechenov University). ORCID: 0000-0001-8689-7602
Поступила в редакцию: 02.11.2023
Поступила после рецензирования: 17.11.2023
Принята к публикации: 23.11.2023
Received: 02.11.2023
Revised: 17.11.2023
Accepted: 23.11.2023
Список исп. литературыСкрыть список1. Национальный консенсус «Муковисцидоз: определение, диагностические критерии, терапия». Под ред. Е.И. Кондратьевой,
Н.Ю. Каширской, Н.И. Капранова. М., 2016. Режим доступа: https://mukoviscidoz.org/doc/konsensus/CF_consensus_2017.pdf
Natsional'nyi konsensus «Mukovistsidoz: opredelenie, diagnosticheskie kriterii, terapiia». Pod red. E.I. Kondrat'evoi, N.Iu. Kashirskoi, N.I. Kapranova. M., 2016. Available at: https://mukoviscidoz.org/doc/ konsensus/CF_consensus_2017.pdf (in Russian).
2. De Boeck K. Cystic fibrosis in the year 2020: disease with a new face. Acta Paediatr 2020; 109 (5): 893–99. DOI: 10.1111/apa.15155
3. Муковисцидоз. Под ред. Н.И. Капранова, Н.Ю. Каширской. М.: Медпрактика-М, 2014.
Mukovistsidoz. Pod red. N.I. Kapranova, N.Iu. Kashirskoi. M.: Medpraktika-M, 2014 (in Russian).
4. Толстова В.Д., Каширская Н.Ю., Капранов Н.И. Массовый скрининг новорожденных на муковисцидоз в России. Фарматека. 2008; 1.
Tolstova V.D., Kashirskaia N.Iu., Kapranov N.I. Massovyi skrining novorozhdennykh na mukovistsidoz v Rossii. Farmateka. 2008; 1 (in Russian).
5. Регистр пациентов с муковисцидозом в Российской Федерации. 2020 год. Под ред. Е.И. Кондратьевой, С.А. Красовского, М.А. Стариновой и др. М.: Медпрактика-М, 2022.
Registr patsientov s mukovistsidozom v Rossiiskoi Federatsii. 2020 god. Pod red. E.I. Kondrat'evoi, S.A. Krasovskogo, M.A. Starinovoi et al. M.: Medpraktika-M, 2022 (in Russian).
6. Шагинян И.А., Капранов Н.И., Чернуха М.Ю. и др. Микробный пейзаж нижних дыхательных путей у различных возрастных групп детей, больных муковисцидозом. Журнал микробиологии, эпидемиологии и иммунобиологии. 2010; 1: 15–20.
Shaginian I.A., Kapranov N.I., Chernukha M.Iu. et al. Mikrobnyi peizazh nizhnikh dykhatel'nykh putei u razlichnykh vozrastnykh grupp detei, bol'nykh mukovistsidozom. Zhurnal mikrobiologii, epidemiologii i immunobiologii. 2010; 1: 15–20 (in Russian).
7. Поляков Д.П., Воронкова А.Ю., Савлевич Е.Л. и др. Микробиологическая характеристика хронического риносинусита у детей с муковисцидозом в сравнении с другими локусами респираторного тракта. Вопросы практической педиатрии. 2023; 18 (1): 62–71. DOI: 10.20953/1817-7646-2023-1-62-71
Poliakov D.P., Voronkova A.Iu., Savlevich E.L. et al. Mikrobiologicheskaia kharakteristika khronicheskogo rinosinusita u detei s mukovistsidozom v sravnenii s drugimi lokusami respiratornogo trakta. Voprosy prakticheskoi pediatrii. 2023; 18 (1): 62–71. DOI: 10.20953/1817-7646-2023-1-62-71 (in Russian).
28 декабря 2023
Количество просмотров: 1207


