Клинический разбор в общей медицине №10 2023
Volgograd State Medical University, Volgograd, Russia
ovkurushina@mail.ru
Abstract
Aim – to identify the differences in sleep architecture of patients in the early recovery period after ischemic and hemorrhagic stroke.
Methods. The study involved 143 patients in their early post-stroke recovery period, the patients’ average age was 59.6 ± 7.4 years. Among subjects there were 69 males (48.2%) and 74 females (51.8%). A total of 62% (89 patients) had ischemic lesions, 38% (54 patients) had hemorrhagic lesions. Patients with insomnia were identified based on the results of preliminary questionnaire survey involving the use of the screening assessment scale of subjective sleep characteristics. Objective assessment of the night sleep architecture features was performed by polysomnography.
Results. Comparative assessment of sleep architecture showed that the majority of surveyed patients had a combination of phenomenological sleep disorder types, however, predominance of presomnic disorders was reported in patients after ischemic stroke, while patients after hemorrhagic stroke showed predominance of intrasomnic disorders. The sleep stage duration alterations (larger share of superficial sleep and smaller share of deep sleep) were typical for both types of cerebrovascular disease, they were slightly more prominent in patients after ischemic stroke, which could be due to the brain tissue necrosis, cystic-gliotic changes in the affected area.
Conclusions. The differences in sleep architecture identified are consistent with the papers by domestic and foreign researchers on the impaired structure and lower effectiveness of sleep in post-stroke patients. To date, the cause of significant alterations of sleep architecture in patients after ischemic stroke is poorly understood and requires further research in this area.
Key words: insomnia, stroke, polysomnography, sleep architecture alterations.
For citation: Kurushina O.V., Kurakova E.A. Sleep architecture of patients in the early recovery period after ischemic or hemorrhagic stroke. Clinical review for general practice. 2023; 4 (10): 14–18 (In Russ.). DOI: 10.47407/kr2023.4.10.00337
В последнее время наблюдается повышенный интерес к изучению взаимосвязи между нарушениями сна и инсультами с точки зрения риска и прогноза. На сегодняшний день накоплено достаточно данных о том, что инсомния может оказывать значительное влияние на когнитивные и физические функции пациента, снижая эффективность восстановительного лечения и качество жизни [1–3].
В случае наличия инсомнии происходит нарушение процессов инициации, поддержания и завершения сна, что неблагоприятно влияет на эффективность восстановительных мероприятий в период бодрствования. Инсомния является не только фактором риска, увеличивающим вероятность возникновения ИИ, но и неблагоприятным фоном для проведения дальнейших восстановительных мероприятий [4]. На сегодняшний день нарушения сна являются потенциальным модифицируемым фактором риска сердечно-сосудистых заболеваний [5].
С развитием полиграфических методов исследования в неврологии появилась возможность объективной регистрации особенностей ночного сна у больных, перенесших ОНМК. По данным отечественных ученых, нарушения сна после перенесенного мозгового инсульта при проведении полисомнографического исследования достигают 100% случаев и проявляются в виде инсомнии, нарушения цикла «сон – бодрствование» и синдрома «апноэ во сне» [6–9]. Было показано, что выживаемость пациентов, у которых представлены все стадии сна, составляет 89%. При отсутствии быстрого сна прогноз выживаемости падает до 50%, при исчезновении быстрого сна и дельта-сна выживаемость составляет только 17%. При отсутствии возможности идентифицировать стадии сна летальный исход составляет 100%. Из этого следует, что полное и окончательное разрушение структуры сна происходит исключительно в несовместимых с жизнью случаях [10]. Хотя количество исследований невелико и методологически разнообразно, они четко идентифицируют сон как проблему у пациентов с инсультом, а также подчеркивают необходимость уделять больше внимания сну при лечении инсульта, а совместное применение субъективных и объективных методов оценки поможет более раннему выявлению и лечению постинсультной инсомнии [11, 12].
Статистический анализ результатов проводился с использованием пакета прикладных программ Statistica Application (StatSoft Inc., USA, Version 10). Описательные статистические данные представлены в виде медианы, интерквартильного интервала (Ме 25; 75), где n – число наблюдений. Сравнение независимых групп по количественным признакам осуществлялось непараметрическим методом с использованием критерия Манна–Уитни.
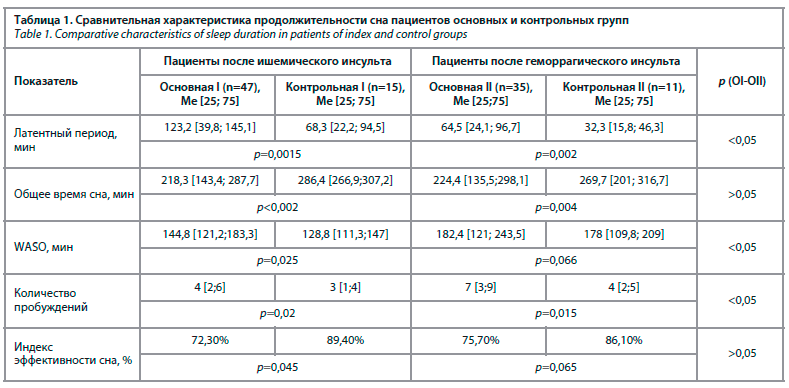
 В целом, в ходе анализа полученных результатов, определяется четкая тенденция лучших показателей качества ночного сна у пациентов обеих контрольных групп при внутригрупповом сравнении (см. рисунок).
В целом, в ходе анализа полученных результатов, определяется четкая тенденция лучших показателей качества ночного сна у пациентов обеих контрольных групп при внутригрупповом сравнении (см. рисунок).
При внутригрупповом анализе продолжительность засыпания пациентов в обеих основных группах достоверно преобладает над таковыми показателями в группах контроля (р<0,05). Однако длительность периода засыпания пациентов после ишемического инсульта статистически значимо преобладает не только в основной группе, но и в группе контроля по сравнению с пациентами после геморрагического инсульта (р<0,05).
Длительность периода бодрствования внутри сна (WASO) и количество ночных пробуждений преобладают в обеих основных группах, статистически значимо в группе после перенесенного ишемического инсульта (ОI). В то время как при внутригрупповом сравнении пациентов после геморрагического инсульта – отличаются незначительно (р>0,05).
Общее время сна и индекс эффективности сна у пациентов контрольных групп превышает таковой показатель в основных группах, достигает уровня достоверных отличий в группе пациентов после перенесенного ишемического инсульта. А среди пациентов обеих основных групп достоверно не отличается (р>0,05).
Дальнейшей нашей задачей являлась сравнительная оценка продолжительности стадий сна (табл. 2).
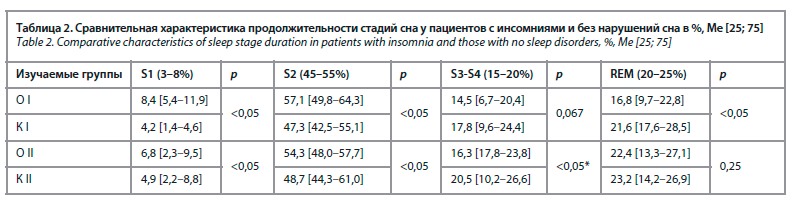
В основной группе пациентов после перенесенного ишемического инсульта мы наблюдали увеличение средней продолжительности поверхностных фаз сна, а также уменьшение представленности REM стадии, показатели которых достоверно отличались от таковых группы контроля (р<0,05).
У пациентов основной группы после перенесенного геморрагического инсульта изменений средне нормативной продолжительности стадий сна отмечено не было, однако разброс максимальных и минимальных продолжительностей стадий сна все же указывал на наличие изменений структурной организации стадий сна, с тенденцией к удлинению поверхностного сна и уменьшения представленности глубокого и REM-сна.
Таким образом, снижение качества ночного сна мы отмечаем как среди пациентов после перенесенного ишемического, так и геморрагического инсультов.
В большинстве случаев инсомнические нарушения сочетают разные феноменологические типы.
Однако, по нашим данным, среди пациентов после ишемического инсульта преобладающими являются процессы нарушения инициации сна (пресомнические нарушения), в то время как у пациентов после геморрагического инсульта больше страдают процессы консолидации и поддержания сна (интрасомнические нарушения) за счет частых пробуждений и фрагментации сна.
В основе феноменологических различий инсомний после ишемического и геморрагического инсультов лежат разные патофизиологические механизмы. По мнению ряда ученых, геморрагический инсульт по сравнению с ишемическим типом поражения приводит к наиболее грубым расстройствам ночного сна: резкое сокращение продолжительности сна, частые и длительные пробуждения, увеличение представленности I стадии. При благоприятном исходе геморрагического инсульта восстановление структуры сна происходит быстрее, чем при ишемическом инсульте. Это объясняется тем, что при ишемическом инсульте имеется очаг некротического распада ткани головного мозга, а при геморрагии повреждение происходит вследствие расслоения структур мозга излившейся кровью [2, 13].
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Курушина Ольга Викторовна – д-р мед. наук, зав. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: ovkurushina@mail.ru
Olga V. Kurushina – Dr. Sci. (Med.), Volgograd State Medical University. E-mail: ovkurushina@mail.ru
Елена Александровна Куракова – врач-невролог, ФГБОУ ВО ВолгГМУ
Elena A. Kurakova – Neurologist, Volgograd State Medical University
Поступила в редакцию: 10.10.2023
Поступила после рецензирования: 17.10.2023
Принята к публикации: 19.10.2023
Received: 10.10.2023
Revised: 17.10.2023
Accepted: 19.10.2023
Клинический разбор в общей медицине №10 2023
Структурная организация сна у пациентов в раннем восстановительном периоде ишемического и геморрагического инсульта
Номера страниц в выпуске:14-18
Аннотация
Цель исследования. Выявление отличий структурной организации сна у пациентов в раннем восстановительном периоде ишемического и геморрагического инсультов.
Материал и методы. В исследовании приняли участие 143 пациента в раннем восстановительном периоде мозгового инсульта, средний возраст больных составил 59,6±7,4 года. Среди обследованных было 69 (48,2%) мужчин и 74 (51,8%) женщины. С ишемическим типом поражения – 62% (89 больных), с геморрагическим – 38% (54 пациента). По результатам предварительного анкетирования с использованием скрининговой оценочной шкалы субъективных характеристик сна были выявлены пациенты с инсомниями. Объективная оценка особенностей структурной организации ночного сна проводилась методом полисомнографии.
Результаты. При сравнительной оценке структурной организации сна было установлено, что у большинства обследованных больных имеет место сочетание феноменологических типов нарушения сна, однако преобладание пресомнических нарушений все же отмечено у пациентов после перенесенного ишемического инсульта, а интрасомнических – после геморрагического. Изменения продолжительности стадий сна (увеличение представленности поверхностных стадий сна и уменьшение глубоких) характерно для обоих типов нарушения мозгового кровообращения, с некоторым преобладанием выраженности у пациентов после перенесенного ишемического инсульта, что предположительно может быть связано с некротическим распадом тканей головного мозга, кистозно-глиозной трансформацией зоны поражения.
Выводы. Выявленные различия структурной организации сна согласуются с публикациями отечественных и зарубежных ученых о нарушениях структуры и ухудшении эффективности сна у пациентов после инсульта. Причина более значимых изменений организации структуры сна у пациентов после ишемического инсульта на сегодняшний день изучена недостаточно и требует дальнейших исследований в этом направлении.
Ключевые слова: инсомнии, инсульт, полисомнография, изменения структуры сна.
Для цитирования: Курушина О.В., Куракова Е.А. Структурная организация сна у пациентов в раннем восстановительном периоде ишемического и геморрагического инсульта. Клинический разбор в общей медицине. 2023; 4 (10): 14–18. DOI: 10.47407/kr2023.4.10.00337
Цель исследования. Выявление отличий структурной организации сна у пациентов в раннем восстановительном периоде ишемического и геморрагического инсультов.
Материал и методы. В исследовании приняли участие 143 пациента в раннем восстановительном периоде мозгового инсульта, средний возраст больных составил 59,6±7,4 года. Среди обследованных было 69 (48,2%) мужчин и 74 (51,8%) женщины. С ишемическим типом поражения – 62% (89 больных), с геморрагическим – 38% (54 пациента). По результатам предварительного анкетирования с использованием скрининговой оценочной шкалы субъективных характеристик сна были выявлены пациенты с инсомниями. Объективная оценка особенностей структурной организации ночного сна проводилась методом полисомнографии.
Результаты. При сравнительной оценке структурной организации сна было установлено, что у большинства обследованных больных имеет место сочетание феноменологических типов нарушения сна, однако преобладание пресомнических нарушений все же отмечено у пациентов после перенесенного ишемического инсульта, а интрасомнических – после геморрагического. Изменения продолжительности стадий сна (увеличение представленности поверхностных стадий сна и уменьшение глубоких) характерно для обоих типов нарушения мозгового кровообращения, с некоторым преобладанием выраженности у пациентов после перенесенного ишемического инсульта, что предположительно может быть связано с некротическим распадом тканей головного мозга, кистозно-глиозной трансформацией зоны поражения.
Выводы. Выявленные различия структурной организации сна согласуются с публикациями отечественных и зарубежных ученых о нарушениях структуры и ухудшении эффективности сна у пациентов после инсульта. Причина более значимых изменений организации структуры сна у пациентов после ишемического инсульта на сегодняшний день изучена недостаточно и требует дальнейших исследований в этом направлении.
Ключевые слова: инсомнии, инсульт, полисомнография, изменения структуры сна.
Для цитирования: Курушина О.В., Куракова Е.А. Структурная организация сна у пациентов в раннем восстановительном периоде ишемического и геморрагического инсульта. Клинический разбор в общей медицине. 2023; 4 (10): 14–18. DOI: 10.47407/kr2023.4.10.00337
Sleep architecture of patients in the early recovery period after ischemic or hemorrhagic stroke
Olga V. Kurushina, Elena A. KurakovaVolgograd State Medical University, Volgograd, Russia
ovkurushina@mail.ru
Abstract
Aim – to identify the differences in sleep architecture of patients in the early recovery period after ischemic and hemorrhagic stroke.
Methods. The study involved 143 patients in their early post-stroke recovery period, the patients’ average age was 59.6 ± 7.4 years. Among subjects there were 69 males (48.2%) and 74 females (51.8%). A total of 62% (89 patients) had ischemic lesions, 38% (54 patients) had hemorrhagic lesions. Patients with insomnia were identified based on the results of preliminary questionnaire survey involving the use of the screening assessment scale of subjective sleep characteristics. Objective assessment of the night sleep architecture features was performed by polysomnography.
Results. Comparative assessment of sleep architecture showed that the majority of surveyed patients had a combination of phenomenological sleep disorder types, however, predominance of presomnic disorders was reported in patients after ischemic stroke, while patients after hemorrhagic stroke showed predominance of intrasomnic disorders. The sleep stage duration alterations (larger share of superficial sleep and smaller share of deep sleep) were typical for both types of cerebrovascular disease, they were slightly more prominent in patients after ischemic stroke, which could be due to the brain tissue necrosis, cystic-gliotic changes in the affected area.
Conclusions. The differences in sleep architecture identified are consistent with the papers by domestic and foreign researchers on the impaired structure and lower effectiveness of sleep in post-stroke patients. To date, the cause of significant alterations of sleep architecture in patients after ischemic stroke is poorly understood and requires further research in this area.
Key words: insomnia, stroke, polysomnography, sleep architecture alterations.
For citation: Kurushina O.V., Kurakova E.A. Sleep architecture of patients in the early recovery period after ischemic or hemorrhagic stroke. Clinical review for general practice. 2023; 4 (10): 14–18 (In Russ.). DOI: 10.47407/kr2023.4.10.00337
Введение
Инсульт и другие цереброваскулярные заболевания по-прежнему стоят на первом месте среди неврологических заболеваний, приводящих к инвалидности и значительно влияющих на качество жизни. Поэтому разработка методов, направленных на восстановление этих пациентов, становится все более актуальной. Основное значение в снижении заболеваемости, смертности и инвалидизации вследствие инсульта принадлежит первичной и вторичной профилактике, влияющей на регулируемые социальные, бытовые и медицинские факторы риска. Правильно организованная система помощи больным с острыми нарушениями мозгового кровообращения (ОНМК), основанная на четких диагностических и лечебных подходах, а также реабилитационных мероприятиях, включающих профилактику повторного инсульта, поможет снизить риск летальных случаев и инвалидизацию.В последнее время наблюдается повышенный интерес к изучению взаимосвязи между нарушениями сна и инсультами с точки зрения риска и прогноза. На сегодняшний день накоплено достаточно данных о том, что инсомния может оказывать значительное влияние на когнитивные и физические функции пациента, снижая эффективность восстановительного лечения и качество жизни [1–3].
В случае наличия инсомнии происходит нарушение процессов инициации, поддержания и завершения сна, что неблагоприятно влияет на эффективность восстановительных мероприятий в период бодрствования. Инсомния является не только фактором риска, увеличивающим вероятность возникновения ИИ, но и неблагоприятным фоном для проведения дальнейших восстановительных мероприятий [4]. На сегодняшний день нарушения сна являются потенциальным модифицируемым фактором риска сердечно-сосудистых заболеваний [5].
С развитием полиграфических методов исследования в неврологии появилась возможность объективной регистрации особенностей ночного сна у больных, перенесших ОНМК. По данным отечественных ученых, нарушения сна после перенесенного мозгового инсульта при проведении полисомнографического исследования достигают 100% случаев и проявляются в виде инсомнии, нарушения цикла «сон – бодрствование» и синдрома «апноэ во сне» [6–9]. Было показано, что выживаемость пациентов, у которых представлены все стадии сна, составляет 89%. При отсутствии быстрого сна прогноз выживаемости падает до 50%, при исчезновении быстрого сна и дельта-сна выживаемость составляет только 17%. При отсутствии возможности идентифицировать стадии сна летальный исход составляет 100%. Из этого следует, что полное и окончательное разрушение структуры сна происходит исключительно в несовместимых с жизнью случаях [10]. Хотя количество исследований невелико и методологически разнообразно, они четко идентифицируют сон как проблему у пациентов с инсультом, а также подчеркивают необходимость уделять больше внимания сну при лечении инсульта, а совместное применение субъективных и объективных методов оценки поможет более раннему выявлению и лечению постинсультной инсомнии [11, 12].
Материалы и методы
В исследовании приняли участие 143 пациента в раннем восстановительном периоде церебрального инсульта, которое проводилось на базе неврологического отделения Клиники №1 Волгоградского государственного медицинского университета, а также ГУЗ БСМП №25, ГУЗ ВОКБ №1. Критериями включения явились: установленный характер нарушения кровообращения, наличие нарушений сна, длительность заболевания от 1 до 6 мес, наличие информированного согласия на проведение обследования. Критерии исключения: нарушение когнитивных функций, недоступность к речевому контакту, повторный и/или смешанный характер инсульта, проводимая терапия, включающая седативные препараты. Средний возраст больных составил 59,6±7,4 года. Среди обследованных было 69 (48,2%) мужчин и 74 (51,8%) женщины. С ишемическим типом поражения – 62% (89 больных), с геморрагическим – 38% (54 пациента). Все пациенты были разделены на 2 группы, формирование которых определялось суммарным баллом скрининговой оценочной шкалы субъективных характеристик сна. Согласно данной шкале сон пациентов, набравших 18 баллов и меньше, оценивался как «нарушенный», пациенты данной категории составляли основную группу, а с суммарным баллом 22 и более, с отсутствием расстройств сна, вошли в контрольную группу. Пациенты, набравшие по шкале от 19–21 балла, характеризующие переходный тип нарушения сна, в дальнейшем исследовании не участвовали. Пациенты после перенесенного ишемического и геморрагического инсульта были разделены на 2 подгруппы – основную и контрольную. Таким образом сформировано 4 группы. Всем пациентам проводилось клинико-неврологическое обследование, нейровизуализация. Для объективной оценки нарушений сна был использован «золотой стандарт» диагностики инсомнических нарушений – полисомнография. Исследование осуществлялось на стационарной полисомнографической системе с видеомониторированием «Нейрон-Спектр-4/ВПМ» («Нейрософт», Россия). Стационарная полисомнографическая система обеспечивала синхронизацию регистрируемых параметров в режиме реального времени на дисплее компьютера. Поступающие данные визуально контролировались на протяжении всего исследования медицинским персоналом (врачом или медицинской сестрой). Длительность исследования составляла в среднем 8 ч, независимо от продолжительности засыпания и времени окончательного утреннего пробуждения. Начало исследования было оптимизировано для каждого пациента относительно его привычного времени для отхода ко сну. В ходе исследования мы оценивали латентный период засыпания, WASO, общую длительность сна, количество ночных пробуждений, индекс эффективности сна.Статистический анализ результатов проводился с использованием пакета прикладных программ Statistica Application (StatSoft Inc., USA, Version 10). Описательные статистические данные представлены в виде медианы, интерквартильного интервала (Ме 25; 75), где n – число наблюдений. Сравнение независимых групп по количественным признакам осуществлялось непараметрическим методом с использованием критерия Манна–Уитни.

Результаты
 В целом, в ходе анализа полученных результатов, определяется четкая тенденция лучших показателей качества ночного сна у пациентов обеих контрольных групп при внутригрупповом сравнении (см. рисунок).
В целом, в ходе анализа полученных результатов, определяется четкая тенденция лучших показателей качества ночного сна у пациентов обеих контрольных групп при внутригрупповом сравнении (см. рисунок).При внутригрупповом анализе продолжительность засыпания пациентов в обеих основных группах достоверно преобладает над таковыми показателями в группах контроля (р<0,05). Однако длительность периода засыпания пациентов после ишемического инсульта статистически значимо преобладает не только в основной группе, но и в группе контроля по сравнению с пациентами после геморрагического инсульта (р<0,05).
Длительность периода бодрствования внутри сна (WASO) и количество ночных пробуждений преобладают в обеих основных группах, статистически значимо в группе после перенесенного ишемического инсульта (ОI). В то время как при внутригрупповом сравнении пациентов после геморрагического инсульта – отличаются незначительно (р>0,05).
Общее время сна и индекс эффективности сна у пациентов контрольных групп превышает таковой показатель в основных группах, достигает уровня достоверных отличий в группе пациентов после перенесенного ишемического инсульта. А среди пациентов обеих основных групп достоверно не отличается (р>0,05).
Дальнейшей нашей задачей являлась сравнительная оценка продолжительности стадий сна (табл. 2).

В основной группе пациентов после перенесенного ишемического инсульта мы наблюдали увеличение средней продолжительности поверхностных фаз сна, а также уменьшение представленности REM стадии, показатели которых достоверно отличались от таковых группы контроля (р<0,05).
У пациентов основной группы после перенесенного геморрагического инсульта изменений средне нормативной продолжительности стадий сна отмечено не было, однако разброс максимальных и минимальных продолжительностей стадий сна все же указывал на наличие изменений структурной организации стадий сна, с тенденцией к удлинению поверхностного сна и уменьшения представленности глубокого и REM-сна.
Таким образом, снижение качества ночного сна мы отмечаем как среди пациентов после перенесенного ишемического, так и геморрагического инсультов.
В большинстве случаев инсомнические нарушения сочетают разные феноменологические типы.
Однако, по нашим данным, среди пациентов после ишемического инсульта преобладающими являются процессы нарушения инициации сна (пресомнические нарушения), в то время как у пациентов после геморрагического инсульта больше страдают процессы консолидации и поддержания сна (интрасомнические нарушения) за счет частых пробуждений и фрагментации сна.
В основе феноменологических различий инсомний после ишемического и геморрагического инсультов лежат разные патофизиологические механизмы. По мнению ряда ученых, геморрагический инсульт по сравнению с ишемическим типом поражения приводит к наиболее грубым расстройствам ночного сна: резкое сокращение продолжительности сна, частые и длительные пробуждения, увеличение представленности I стадии. При благоприятном исходе геморрагического инсульта восстановление структуры сна происходит быстрее, чем при ишемическом инсульте. Это объясняется тем, что при ишемическом инсульте имеется очаг некротического распада ткани головного мозга, а при геморрагии повреждение происходит вследствие расслоения структур мозга излившейся кровью [2, 13].
Выводы
Нарушения структуры и длительности сна у пациентов в раннем восстановительном периоде инсульта являются распространенной и значимой проблемой. Изменения структуры сна выявляются как у пациентов после ишемического, так и геморрагического инсульта. Пресомничесикй тип нарушений (трудности инициации сна) преобладал у пациентов после ишемического инсульта, интрасомнические нарушения, за счет частых пробуждений и фрагментации сна, – среди пациентов после геморрагического инсульта. Однако у большинства пациентов отмечался смешанный характер нарушений. Поиск методов эффективного и безопасного лечения инсомнии у пациентов, перенесших инсульт, приведет к улучшению процессов реабилитации и поможет быстрее восстановить качество жизни.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Курушина Ольга Викторовна – д-р мед. наук, зав. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: ovkurushina@mail.ru
Olga V. Kurushina – Dr. Sci. (Med.), Volgograd State Medical University. E-mail: ovkurushina@mail.ru
Елена Александровна Куракова – врач-невролог, ФГБОУ ВО ВолгГМУ
Elena A. Kurakova – Neurologist, Volgograd State Medical University
Поступила в редакцию: 10.10.2023
Поступила после рецензирования: 17.10.2023
Принята к публикации: 19.10.2023
Received: 10.10.2023
Revised: 17.10.2023
Accepted: 19.10.2023
Список исп. литературыСкрыть список1. Костенко Е.В. Влияние хронофармакологической терапии мелатонином (мелаксен) на динамику нарушений сна, когнитивных и эмоциональных расстройств, нейротрофического фактора мозга у пациентов в восстановительном периоде инсульта. Журнал неврологии и психиатрии. 2017; 117 (3): 56–64.
Kostenko EV. The effect of chronopharmacological therapy with melatonin (melaxen) on the dynamics of sleep disorders, cognitive and emotional disorders, and brain neurotrophic factor in patients in the recovery period of stroke. Journal of Neurology and Psychiatry. 2017; 117 (3): 56–64 (in Russian).
2. Курушина О.В., Барулин А.Е., Бабушкин Я.Х., Куракова Е.А. Нарушения сна в общесоматической практике. Вестник Волгоградского государственного медицинского университета. 2013; (4).
Kurushina OV, Barulin AE, Babushkin YaKh, Kurakova EA. Sleep disorders in general somatic practice. Bulletin of the Volgograd State Medical University. 2013; (4) (in Russian).
3. Wallace DM, Ramos AR, Rundek T. Sleep disorders and stroke. Int J Stroke. 2012; 7 (3): 231–42. DOI: 10.1111/j.1747-4949.2011.00760.x
4. Ансаров Х.Ш., Курушина О.В., Барулин А.Е., Куракова Е.А. Цефалгии в остром периоде инсульта. Российский журнал боли. 2015; 46 (1): 84.
Ansarov HSh, Kurushina OV, Barulin AE, Kurakova EA. Cephalgia in the acute period of stroke. The Russian Journal of Pain. 2015; 46 (1): 84 (in Russian).
5. Бочкарев М.В., Коростовцева Л.С., Медведева Е.А., Ротарь О.П. Нарушения сна и инсульт: данные исследования ЭССЕ-РФ. Журнал неврологии и психиатрии. 2019; 119 (4 Вып. 2): 73–80.
Bochkarev MV, Korostovtseva LS, Medvedeva EA, Rotar OP. Sleep disorders and stroke: research data ESSAY-RF. J Neurol Psychiatry. 2019; 119 (4 Issue 2): 73-80 (in Russian).
6. Виноградов О.И., Кулагина А.М. Инсомния и расстройства дыхания во сне: новые факторы риска ишемического инсульта?! Журнал неврологии и психиатрии им С.С. Корсакова. 2015; 115 (2):
40–7.
Vinogradov OI, Kulagina AM. Insomnia and sleep breathing disorders: new risk factors for ischemic stroke?! Journal of Neurology and Psychiatry named after S.S. Korsakov. 2015; 115 (2): 40–7 (in Russian).
7. Михайлов В.А., Дружинин А.К., Шова Н.И. Аффективные постинсультные расстройства: патогенез, диагностика, лечение. Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. 2018; (1): 115–9.
Mikhailov VA, Druzhinin AK, Shova NI. Affective post-stroke disorders: pathogenesis, diagnosis, treatment. V.M. Bekhterev Review of Psychiatry and Medical Psychology. 2018; (1): 115–9 (in Russian).
8. Полуэктов М.Г., Центерадзе С.Л. Полуэктов М.Г. Влияние нарушений сна на возникновение и течение мозгового инсульта. Медицинский Совет. 2015; (2): 10–5. DOI: 10.21518/2079-701X-2015-2-10-15
Poluektov MG, Tsenteradze SL, Poluektov MG. The effect of sleep disorders on the occurrence and course of cerebral stroke. Medical advice. 2015; (2): 10–5. DOI: 10.21518/2079-701X-2015-2-10-15 (in Russian).
9. Фломин Ю.В. Расстройства сна у пациентов с инсультом: выявление, клиническое значение и современные подходы к лечению. Международный неврологический журнал. 2014; 63 (1): 89–100.
Flomin YuV. Sleep disorders in stroke patients: identification, clinical significance and modern treatment approaches. Int J Neurol. 2014; 63 (1): 89–100. (in Russian).
10. Маркин С.П. Влияние нарушений сна на эффективность восстановительного лечения больных, перенесших инсульт. Русский медицинский журнал. 2008; (12): 1677–81.
Markin SP. The effect of sleep disorders on the effectiveness of restorative treatment of stroke patients. Russ Med J. 2008; (12): 1677–81 (in Russian).
11. Park Da-In, Smi Choi-Kwon. Poststroke Sleep Disorders. J Neuroscience Nursing. 2018; 50 (6): Article 1. DOI: 10.1097/JNN. 0000000000000404
12. Baglioni C, Nissen C, Schweinoch A et al. Polysomnographic Characteristics of Sleep in Stroke: A Systematic Review and Meta-Analysis. PLOS ONE. 2016; 11 (3): e0148496. DOI: 10.1371/journal.pone.0148496
13. Левин Я.И., Гасанов Р.Л., Гитлевич Т.Р., Лесняк В.Н. Мозговой инсульт и ночной сон. Современная психиатрия им. П.Б. Ганнушкина. 1998, (3): 13–5.
Levin YaI, Hasanov RL, Gitlevich TR, Lesnyak VN. Cerebral stroke and night sleep. Modern psychiatry named after P.B. Gannushkin. 1998, (3): 13–5 (in Russian).


